கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
கிரோன் நோய்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
கிரோன் நோய் என்பது இரைப்பைக் குழாயின் நாள்பட்ட டிரான்ஸ்முரல் அழற்சி நோயாகும், இது பொதுவாக டிஸ்டல் இலியம் மற்றும் பெருங்குடலைப் பாதிக்கிறது, ஆனால் இரைப்பைக் குழாயின் எந்த மட்டத்திலும் உருவாகலாம். அறிகுறிகளில் வயிற்றுப்போக்கு மற்றும் வயிற்று வலி ஆகியவை அடங்கும். புண்கள், உள் மற்றும் வெளிப்புற ஃபிஸ்துலாக்கள் மற்றும் குடல் அடைப்பு உருவாகலாம்.
கிரோன் நோய் - குடல் நோயியல்
இந்த நோய் இரைப்பைக் குழாயின் எந்தப் பகுதியிலும் உள்ளூர்மயமாக்கப்படலாம் என்பதால், நோயின் வடிவங்களை வேறுபடுத்துவதற்கு ஒரு குறிப்பிட்ட வகைப்பாடு உள்ளது. இதனால், இலியோகோலிடிஸில், இலியம் மற்றும் பெருங்குடல் முக்கியமாக பாதிக்கப்படுகின்றன. இரைப்பை குடல் வடிவத்துடன் - வயிறு மற்றும் டியோடெனம். இலிடிஸில், இலியம் பாதிக்கப்படுகிறது. ஜெஜுனோயிலிடிஸில், சிறுகுடல் மற்றும் இலியம் சேதமடைகின்றன. பெருங்குடலின் கிரோன் நோயில், இரைப்பைக் குழாயின் பிற பகுதிகள் பாதிக்கப்படுவதில்லை.
குடல் புற அறிகுறிகள், குறிப்பாக மூட்டுவலி போன்றவை ஏற்படலாம். கிரோன் நோயைக் கண்டறிவது கொலோனோஸ்கோபி மற்றும் பேரியம் கான்ட்ராஸ்ட் ஆய்வுகள் மூலம் செய்யப்படுகிறது. சிகிச்சையில் 5-ASA, குளுக்கோகார்ட்டிகாய்டுகள், இம்யூனோமோடூலேட்டர்கள், ஆன்டிசைட்டோகைன்கள், நுண்ணுயிர் எதிர்ப்பிகள் மற்றும் பெரும்பாலும் அறுவை சிகிச்சை ஆகியவை அடங்கும்.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
ஐசிடி-10 குறியீடு
ஐசிடி, கிரோன் நோயை, இரைப்பைக் குழாயின் அழற்சி என்று வரையறுக்கிறது, இது தனிப்பட்ட பிரிவுகளுக்கு சேதம், தொடர்ச்சியான போக்கை, அல்சரேட்டிவ் வடிவங்களின் தோற்றம், சில சந்தர்ப்பங்களில் சிக்கல்களுடன் சேர்ந்து இருக்கலாம். இந்த நோய் சிறு மற்றும் பெரிய குடல்களை ஒன்றாகவோ அல்லது தனித்தனியாகவோ பாதிக்கலாம். நோயின் நிகழ்வு ஒரு லட்சம் பேருக்கு தோராயமாக இருபத்தைந்து வழக்குகள் ஆகும். இந்த வழக்கில், பெரிய மற்றும் சிறு குடல்கள் இரண்டும் பாதிக்கப்படும்போது, நோயின் கலப்பு வடிவம் மிகவும் பொதுவானது. நோயின் வளர்ச்சிக்கான ஆபத்து காரணிகளில் மரபணு முன்கணிப்பு, நாள்பட்ட குடல் நோய்க்குறியியல் ஆகியவை அடங்கும். மேக்ரோஸ்கோபிக் பரிசோதனை புண்கள் மற்றும் கிரானுலோமாட்டஸ் வளர்ச்சியை வேறுபடுத்துகிறது, அதே நேரத்தில் நுண்ணோக்கி பரிசோதனை சேதமடைந்த பகுதியில் எடிமா மற்றும் சப்மியூகோசல் சவ்வின் லிம்போஃபோலிக்ஸின் ஹைப்பர் பிளாசியாவை வெளிப்படுத்துகிறது. நோய் வளர்ச்சியின் நிலைகள்:
- கடுமையான நிலை. கடுமையான வயிற்றுப்போக்கு, சோர்வு, அடிவயிற்றின் வலது பக்கத்தில் வலி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- சப்அக்யூட் நிலை. அல்சரேட்டிவ் புண்களின் எண்ணிக்கையில் அதிகரிப்பு, கிரானுலோமாக்களின் தோற்றம் மற்றும் குடல் ஸ்டெனோசிஸின் வளர்ச்சி ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. வலி நோய்க்குறி தசைப்பிடிப்பு ஆகும்.
- நாள்பட்ட நிலை. நோயின் மேலும் வளர்ச்சி மற்றும் சிக்கல்கள் ஏற்படுவதன் மூலம் வகைப்படுத்தப்படுகிறது.
கிரோன் நோய்க்கான காரணங்கள்
கிரோன் நோய்க்கான காரணங்கள் தற்போது முழுமையாகப் புரிந்து கொள்ளப்படவில்லை. இந்த நோய் மரபுரிமையாக இருக்கலாம் மற்றும் தொற்று நோயியல் மற்றும் நோயெதிர்ப்பு காரணிகளாலும் தூண்டப்படலாம் என்பதற்கான பரிந்துரைகள் உள்ளன.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
கிரோன் நோய் எவ்வாறு உருவாகிறது?
கிரோன் நோய் கிரிப்ட் வீக்கம் மற்றும் சீழ் கட்டி உருவாக்கத்துடன் தொடங்குகிறது, இது சிறிய குவிய ஆப்தாய்டு புண்களாக முன்னேறுகிறது. இந்த சளி புண்கள் முந்தைய சளி வீக்கம் கொண்ட ஆழமான நீளமான மற்றும் குறுக்குவெட்டு புண்களாக முன்னேறி, சிறப்பியல்பு "கோப்லெஸ்டோன்" குடல் மாற்றங்களை உருவாக்குகின்றன.
டிரான்ஸ்முரல் அழற்சியின் பரவல் நிணநீர் வீக்கம் மற்றும் குடல் சுவர் மற்றும் மெசென்டரியின் தடிமனுக்கு வழிவகுக்கிறது. மெசென்டெரிக் கொழுப்பு திசுக்கள் பொதுவாக குடலின் சீரியஸ் மேற்பரப்பு வரை நீண்டுள்ளது. மெசென்டெரிக் நிணநீர் முனைகள் பெரும்பாலும் பெரிதாகின்றன. விரிவான வீக்கம் தசை அடுக்கின் ஹைபர்டிராபி, ஃபைப்ரோஸிஸ் மற்றும் ஸ்டெனோசிஸ் உருவாவதற்கு வழிவகுக்கும், இது குடல் அடைப்பை ஏற்படுத்தக்கூடும். பிற குடல் சுழல்கள், சிறுநீர்ப்பை அல்லது மூச்சுக்குழாய்கள் உட்பட அருகிலுள்ள கட்டமைப்புகளுடன் சீழ் உருவாக்கம் மற்றும் ஃபிஸ்துலா உருவாக்கம் சிறப்பியல்பு; அவை முன்புற அல்லது பக்கவாட்டு வயிற்று சுவர்களில் கூட திறக்கக்கூடும். செயல்முறையின் உள்-வயிற்று செயல்பாட்டைப் பொருட்படுத்தாமல், பெரியனல் ஃபிஸ்துலாக்கள் மற்றும் சீழ்கள் 1/4-1/3 நிகழ்வுகளில் ஏற்படுகின்றன; இந்த சிக்கல்கள் பெரும்பாலும் மிகவும் சாதகமற்ற அம்சங்களாகும்.
நிணநீர் முனைகள், பெரிட்டோனியம், கல்லீரல் ஆகியவற்றில் நோன்கேசியேட்டிங் கிரானுலோமாக்கள் உருவாகலாம் மற்றும் குடல் சுவரின் அனைத்து அடுக்குகளையும் பாதிக்கலாம். கிரானுலோமாக்களைக் கண்டறிவது நோய்க்குறியியல் அறிகுறியாகும், ஆனால் 50% நோயாளிகளில் கிரோன் நோய் கிரானுலோமாக்களின் இருப்பால் வகைப்படுத்தப்படுவதில்லை. அவற்றின் இருப்பு பெரும்பாலும் மருத்துவப் போக்கோடு தொடர்புடையதாக இருக்காது.
குடலின் பாதிக்கப்பட்ட பகுதி சாதாரண குடலில் இருந்து ("அமைதியான மண்டலம்") தெளிவாகப் பிரிக்கப்பட்டுள்ளது; எனவே இதற்குப் பெயர் - பிராந்திய குடல் அழற்சி. கிரோன் நோய் சுமார் 35% வழக்குகளில் இலியத்தை மட்டுமே பாதிக்கிறது (இலிடிஸ்); 45% வழக்குகளில் - இலியம் மற்றும் பெருங்குடல் சம்பந்தப்பட்டவை (இலியோகோலிடிஸ்), பெருங்குடலின் வலது பக்கவாட்டில் பிரதான சேதம் ஏற்படுகிறது; சுமார் 20% வழக்குகளில் பெருங்குடல் மட்டுமே பாதிக்கப்படுகிறது (கிரானுலோமாட்டஸ் பெருங்குடல் அழற்சி) மற்றும் பெரும்பாலான சந்தர்ப்பங்களில், அல்சரேட்டிவ் பெருங்குடல் அழற்சி (UC) போலல்லாமல், மலக்குடல் எப்போதும் பாதிக்கப்படுவதில்லை. சில நேரங்களில் முழு சிறுகுடலும் பாதிக்கப்படும் (ஜெஜுனோயிலிடிஸ்). மிகவும் அரிதாக வயிறு, டியோடெனம் அல்லது உணவுக்குழாய் பாதிக்கப்படுகிறது. அறுவை சிகிச்சை தலையீடு இல்லாத நிலையில், ஆரம்ப நோயறிதலின் போது செயல்பாட்டில் ஈடுபடாத சிறுகுடலின் பகுதிகளுக்கு இந்த நோய் பொதுவாக பரவாது.
சிறுகுடலின் பாதிக்கப்பட்ட பகுதிகளில் புற்றுநோய் உருவாகும் அபாயம் அதிகரித்துள்ளது. பெருங்குடல் சம்பந்தப்பட்ட நோயாளிகளுக்கு, நோயின் அளவு மற்றும் கால அளவைப் பொறுத்து, அல்சரேட்டிவ் பெருங்குடல் அழற்சியைப் போலவே, பெருங்குடல் புற்றுநோயை உருவாக்கும் நீண்டகால ஆபத்து உள்ளது.
கிரோன் நோயின் அறிகுறிகள்
கிரோன் நோய் பின்வரும் ஆரம்ப அறிகுறிகளால் வகைப்படுத்தப்படுகிறது: வயிற்று வலி, காய்ச்சல், பசியின்மை மற்றும் எடை இழப்புடன் கூடிய நாள்பட்ட வயிற்றுப்போக்கு. வயிறு மென்மையாக இருக்கும், மேலும் படபடப்புக்கு மென்மையாக இருக்கலாம், ஒரு கட்டி அல்லது மென்மையுடன் இருக்கலாம். தனிமைப்படுத்தப்பட்ட பெருங்குடல் புண்களைத் தவிர, குறிப்பிடத்தக்க மலக்குடல் இரத்தப்போக்கு அசாதாரணமானது, இது அல்சரேட்டிவ் பெருங்குடல் அழற்சியிலும் ஏற்படலாம். சில நோயாளிகளுக்கு கடுமையான வயிறு உருவாகிறது, இது கடுமையான குடல் அழற்சி அல்லது குடல் அடைப்பை உருவகப்படுத்துகிறது. நோயாளிகளில் மூன்றில் ஒரு பகுதியினருக்கு பெரியனல் புண்கள் (குறிப்பாக பிளவுகள்) உள்ளன, அவை சில நேரங்களில் முக்கிய வெளிப்பாடுகள் அல்லது புகார்களுக்கான காரணமாகும். குழந்தைகளில், இரைப்பை குடல் அறிகுறிகளை விட குடல் புற வெளிப்பாடுகள் பெரும்பாலும் ஆதிக்கம் செலுத்துகின்றன; கீல்வாதம், அறியப்படாத காரணத்தின் காய்ச்சல், இரத்த சோகை அல்லது வளர்ச்சி குறைபாடு ஆகியவை முக்கிய வெளிப்பாடுகளாக இருக்கலாம், மேலும் வயிற்று வலி அல்லது வயிற்றுப்போக்கு இல்லாமல் இருக்கலாம்.
கிரோன் நோய் மீண்டும் ஏற்பட்டால், அதன் அறிகுறிகள் மாறுகின்றன. வலி முக்கிய அறிகுறியாகும், மேலும் இது சாதாரண மறுபிறப்புடன் நிகழ்கிறது. கடுமையான அதிகரிப்பு அல்லது சீழ் உருவாகும் நோயாளிகள் படபடப்பு, பாதுகாப்பு பதற்றம், பெரிட்டோனியல் அறிகுறிகள் மற்றும் பொதுவான போதை அறிகுறிகளை அனுபவிக்கின்றனர். குடல் ஸ்டெனோசிஸ் பகுதிகள் குடல் அடைப்பை ஏற்படுத்தும், அவை சிறப்பியல்பு கோலிக்கி வலி, வீக்கம், மலச்சிக்கல் மற்றும் வாந்தியுடன் இருக்கும். முந்தைய அறுவை சிகிச்சைகளுக்குப் பிறகு ஒட்டுதல்கள் குடல் அடைப்பையும் ஏற்படுத்தும், இது காய்ச்சல், வலி மற்றும் அதிகரிப்பின் போது அடைப்பின் சிறப்பியல்பு உடல்நலக்குறைவு இல்லாமல் தீவிரமாகத் தொடங்குகிறது. வெசிகோயின்டெஸ்டினல் ஃபிஸ்துலா உருவாவது சிறுநீரில் காற்று குமிழ்களை (நிமோரியா) ஏற்படுத்தும். வயிற்று குழிக்குள் இலவச துளையிடுதல் அசாதாரணமானது.
நாள்பட்ட கிரோன் நோய், காய்ச்சல், எடை இழப்பு, மெலிதல் மற்றும் குடல் புற வெளிப்பாடுகள் உள்ளிட்ட பல்வேறு அமைப்பு ரீதியான அறிகுறிகளை ஏற்படுத்துகிறது.
வியன்னா வகைப்பாட்டின் படி, கிரோன் நோய் மூன்று முக்கிய வடிவங்களாகப் பிரிக்கப்பட்டுள்ளது: (1) முதன்மையாக அழற்சி, இது பல வருட நோய் முன்னேற்றத்திற்குப் பிறகு பொதுவாக (2) ஸ்டெனோடிக் அல்லது தடையாக, அல்லது (3) முதன்மையாக ஊடுருவி அல்லது ஃபிஸ்டுலஸாக மாறுகிறது. இந்த வெவ்வேறு மருத்துவ வடிவங்கள் சிகிச்சைக்கான வெவ்வேறு அணுகுமுறைகளைத் தீர்மானிக்கின்றன. சில மரபணு ஆய்வுகள் இந்த வகைப்பாட்டிற்கான மூலக்கூறு அடிப்படையை பரிந்துரைக்கின்றன.
கிரோன் நோய் மற்றும் கர்ப்பம்
கிரோன் நோய் மற்றும் கர்ப்பத்தை வெவ்வேறு நிபுணர்கள் வித்தியாசமாகப் பார்க்கிறார்கள். அவர்களில் சிலர், இந்த காலகட்டத்தில் நோய் அதிகரிக்கும் சந்தர்ப்பங்களில் தவிர, கர்ப்பத்தின் போக்கிலும், பிறப்பு செயல்முறையிலும், கருவிலும் கிரோன் நோய் குறிப்பிடத்தக்க தாக்கத்தை ஏற்படுத்தாது என்று கூறுகின்றனர். இருப்பினும், பெரும்பாலான நிபுணர்கள் கர்ப்பம் நோயின் வளர்ச்சியில் எதிர்மறையான தாக்கத்தை ஏற்படுத்தும் என்று நம்புகிறார்கள், ஏனெனில் விரிவாக்கப்பட்ட கருப்பை குடல் பிரிவுகளில் அழுத்தத்தை ஏற்படுத்துகிறது, மேலும் பிரசவத்திற்குப் பிறகு விரைவாகக் குறையும் எண்டோஜெனஸ் கார்டிசோலின் அளவு அதிகரிக்கிறது. நோயின் முன்கணிப்பு கர்ப்பம் நிவாரணத்தின் போது ஏற்பட்டதா அல்லது அதிகரிப்பு ஏற்பட்டதா என்பதைப் பொறுத்தது. நோய் சிக்கலற்றதாக இருந்தால், இது பொதுவாக கர்ப்பத்தின் போக்கை பாதிக்காது. கடுமையான சந்தர்ப்பங்களில், கிரோன் நோய் கருச்சிதைவு அபாயத்தைத் தூண்டும், மேலும் பிரசவத்தின் போது கருவின் உயிருக்கு அச்சுறுத்தலாகவும் இருக்கலாம். கர்ப்ப காலத்தில் நோய் எழுந்தாலோ அல்லது மோசமடைந்தாலோ பிறப்புச் செயல்பாட்டின் போது ஏற்படும் சிக்கல்கள் பெரும்பாலும் ஏற்படும். மருத்துவ படம் நடைமுறையில் மாறாததால், கர்ப்ப காலத்தில் நோயின் அதிகரிப்பைக் கண்டறிவது கடினம். குடல் அடைப்பு, குடல் ஸ்டெனோசிஸ் மற்றும் ஃபிஸ்துலா உருவாக்கம் போன்ற நிகழ்வுகளில், நோய் நிவாரணத்தின் போது கூட கர்ப்பத்தின் போக்கில் எதிர்மறையான தாக்கம் ஏற்படுகிறது. நோயின் அறிகுறிகள் தொடர்ந்து பலவீனமடைவதால், கிரோன் நோயின் முன்னிலையில் கர்ப்பம் அனுமதிக்கப்படுகிறது, அதே நேரத்தில் அதன் அதிகரிப்பு கருத்தரிப்பதற்கு ஒரு முரணாகும்.
எங்கே அது காயம்?
கிரோன் நோய் மற்றும் அல்சரேட்டிவ் பெருங்குடல் அழற்சி
கிரோன் நோய் மற்றும் அல்சரேட்டிவ் பெருங்குடல் அழற்சி ஆகியவை பரம்பரை முன்கணிப்புடன் தொடர்புடையதாகவும், இரைப்பைக் குழாயில் தொற்று முகவர்களின் தாக்கத்துடனும் தொடர்புடையதாக நம்பப்படுகிறது. இந்த நோய்களுக்கு இடையிலான முக்கிய வேறுபாடு என்னவென்றால், அல்சரேட்டிவ் பெருங்குடலில், பொதுவாக பெரிய குடல் மட்டுமே பாதிக்கப்படக்கூடியது, அதே நேரத்தில் கிரோன் நோயில், இரைப்பைக் குழாயின் பல்வேறு பகுதிகள் பாதிக்கப்படுகின்றன. அல்சரேட்டிவ் பெருங்குடலில் ஏற்படும் புண் பொதுவாக பெரிய குடலின் ஒரு பிரிவில் குவிந்துள்ளது. கிரோன் நோயில், புண் குடலின் பல பகுதிகளை உள்ளடக்கும். கிரோன் நோய் மற்றும் அல்சரேட்டிவ் பெருங்குடல் அழற்சியின் அறிகுறிகள் ஒன்றுக்கொன்று மிகவும் ஒத்தவை, மேலும் அவற்றை துல்லியமாக வேறுபடுத்துவது எப்போதும் சாத்தியமில்லை. இந்த இரண்டு நோய்களையும் வேறுபடுத்துவதற்கு ஒரு பயாப்ஸி பொதுவாக பரிந்துரைக்கப்படுகிறது. இந்த நோய்களின் பொதுவான அறிகுறிகள் வயிற்றுப்போக்கு மற்றும் காய்ச்சல், வயிற்று வலி, பசியின்மை அல்லது முழுமையான இழப்பு, எடை இழப்பு மற்றும் பொதுவான பலவீனம். குமட்டல் மற்றும் வாந்தி, மூட்டு வலி ஆகியவையும் இருக்கலாம். இரைப்பைக் குழாயின் பிற நோய்களிலும் இதே போன்ற அறிகுறிகளைக் காணலாம் என்பதைக் கவனத்தில் கொள்ள வேண்டும், எனவே சரியான நோயறிதலை நிறுவுவதற்கு தகுதிவாய்ந்த நோயறிதல்கள் மிகவும் முக்கியம்.
கிரோன் நோய் ஏன் ஆபத்தானது?
சிகிச்சையை தாமதப்படுத்தாமல், உடனடியாக ஒரு நிபுணரின் உதவியை நாட, நோயாளி கிரோன் நோய் ஏன் ஆபத்தானது என்பதை அறிந்து கொள்ள வேண்டும்:
- நோய் முன்னேறும்போது, பாதிக்கப்படும் குடல் பகுதிகளின் எண்ணிக்கை அதிகரிக்கிறது.
- அறுவை சிகிச்சை தலையீட்டின் விளைவாக நோய் மீண்டும் ஏற்படுதல் (அருகாமையில் உள்ள குடலின் புண்).
- மலக்குடல் மற்றும் செரிமான மண்டலத்தின் பிற பகுதிகளில் ஃபிஸ்துலாக்கள் உருவாகுதல்.
- குடல் புற நோய்க்குறியீடுகளின் வளர்ச்சி (எரித்மா, பியோடெர்மா, எபிஸ்கிளெரிடிஸ், யுவைடிஸ், அன்கிலோசிங் ஸ்பான்டைலிடிஸ்).
- குடல் அடைப்பு.
- அடினோகார்சினோமா உருவாகும் ஆபத்து.
- பெருங்குடல் துளைத்தல், குடல் இரத்தப்போக்கு வளர்ச்சி.
- பெருங்குடல் விரிவடைதல்.
- சிறுகுடலில் ஊட்டச்சத்துக்கள் போதுமான அளவு உறிஞ்சப்படாமை.
கிரோன் நோயைக் கண்டறிதல்
வீக்கம் அல்லது அடைப்பு அறிகுறிகள் உள்ள நோயாளிகள், வெளிப்படையான இரைப்பை குடல் அறிகுறிகள் இல்லாத ஆனால் பெரியனல் சீழ்பிடித்த நோயாளிகள், மற்றும் விவரிக்கப்படாத மூட்டுவலி, எரித்மா நோடோசம், காய்ச்சல், இரத்த சோகை அல்லது (ஒரு குழந்தையில்) மோசமான வளர்ச்சி உள்ளவர்கள் ஆகியோருக்கு கிரோன் நோய் இருப்பதாக சந்தேகிக்கப்பட வேண்டும். குடும்ப வரலாறும் கிரோன் நோயின் சந்தேகத்தை அதிகரிக்கிறது. கிரோன் நோயின் ஒத்த அறிகுறிகள் மற்றும் அறிகுறிகள் (எ.கா., வயிற்று வலி, வயிற்றுப்போக்கு) பிற இரைப்பை குடல் நோய்களால் ஏற்படலாம். கிரோன் நோய் அல்சரேட்டிவ் பெருங்குடல் அழற்சியிலிருந்து வேறுபடுகிறது; கிரோன் நோய் பெருங்குடலுக்கு மட்டுமே உள்ள 20% வழக்குகளில் நோயறிதல் கடினமாக இருக்கலாம். இருப்பினும், இந்த நோய்களுக்கான சிகிச்சை ஒத்ததாக இருப்பதால், அறுவை சிகிச்சை அல்லது அனுபவ சிகிச்சைக்கான அறிகுறிகளைக் கருத்தில் கொள்ளும்போது மட்டுமே இந்த வேறுபாடு முக்கியமானது.
கடுமையான வயிற்று அறிகுறிகள் (புதியதாகவோ அல்லது மீண்டும் மீண்டும் வரவோ) உள்ள நோயாளிகளுக்கு AP மற்றும் பக்கவாட்டு வயிற்று ரேடியோகிராபி மற்றும் வயிற்று CT தேவைப்படுகிறது. இந்த ஆய்வுகள் அடைப்பு அல்லது கடுமையான வயிற்றுக்கான பிற சாத்தியமான காரணங்களை (எ.கா., குடல் அழற்சி) அடையாளம் காண முடியும். அடிவயிற்று மற்றும் இடுப்பு வலி உள்ள பெண்களில் அல்ட்ராசவுண்ட் மகளிர் மருத்துவ நோயியலை சிறப்பாக மதிப்பிட முடியும்.
நோயின் ஆரம்ப வெளிப்பாடுகள் தீவிரமாக இல்லாவிட்டால், மேல் குடல் மற்றும் சிறுகுடலைப் பரிசோதித்து, முனைய இலியத்தின் இலக்கு ரேடியோகிராஃபி மூலம் பரிசோதனை செய்வது CT-ஐ விட சிறந்தது. GI ஆய்வுகள் குறிப்பிடத்தக்க குறுகலைக் ("சர அடையாளத்தை உருவாக்குதல்") அல்லது குடல் சுழல்களைப் பிரிப்பதைக் காட்டினால் அவை கண்டறியப்படும். இந்த கண்டுபிடிப்புகள் தெளிவற்றதாக இருந்தால், என்டோரோக்ளைம்கள் அல்லது காப்ஸ்யூல் என்டோரோஸ்கோபி மேலோட்டமான ஆப்தஸ் மற்றும் நேரியல் புண்களை வெளிப்படுத்தக்கூடும். பெருங்குடல் அறிகுறிகள் அதிகமாக இருந்தால் (எ.கா. வயிற்றுப்போக்கு) பேரியம் எனிமா பயன்படுத்தப்படலாம், இது வால்வு பற்றாக்குறை, முடிச்சு, விறைப்பு, சுவர் தடித்தல் மற்றும் லுமினல் குறுகலுடன் முனைய இலியத்திற்குள் பேரியம் ரிஃப்ளக்ஸ் காட்டக்கூடும். இதே போன்ற ரேடியோகிராஃபிக் கண்டுபிடிப்புகள் சீகல் புற்றுநோய், இலியல் கார்சினாய்டு, லிம்போசர்கோமா, சிஸ்டமிக் வாஸ்குலிடிஸ், கதிர்வீச்சு குடல் அழற்சி, இலியோசெகல் காசநோய் மற்றும் அமீபிக் கிரானுலோமா ஆகியவற்றிலும் காணப்படுகின்றன.
வழக்கத்திற்கு மாறான சந்தர்ப்பங்களில் (எ.கா., குறைந்தபட்ச வலியுடன் கூடிய வயிற்றுப்போக்கு), குரோன்ஸ் நோய் சந்தேகிக்கப்படும் அல்சரேட்டிவ் பெருங்குடல் அழற்சியைப் போலவே, கொலோனோஸ்கோபி (பயாப்ஸி, நோய்க்கிருமி குடல் தாவரங்களின் ஆய்வுகள் மற்றும் முடிந்தால், முனைய இலியத்தின் இமேஜிங் உட்பட) மூலம் கண்டறியப்படுகிறது. மேல் ஜிஐ அறிகுறிகள் இல்லாவிட்டாலும், மேல் ஜிஐ எண்டோஸ்கோபி இரைப்பை மற்றும் டூடெனனல் ஈடுபாட்டை வெளிப்படுத்தக்கூடும்.
இரத்த சோகை, ஹைபோஅல்புமினீமியா மற்றும் எலக்ட்ரோலைட் அசாதாரணங்களைக் கண்டறிய ஆய்வக ஆய்வுகள் செய்யப்பட வேண்டும். கல்லீரல் செயல்பாட்டு சோதனைகள் செய்யப்பட வேண்டும்; அதிகரித்த அல்கலைன் பாஸ்பேடேஸ் மற்றும் γ-குளுட்டமைல் டிரான்ஸ்பெப்டிடேஸ் அளவுகள் சாத்தியமான முதன்மை ஸ்க்லரோசிங் கோலாங்கிடிஸைக் குறிக்கின்றன. லுகோசைடோசிஸ் அல்லது அதிகரித்த கடுமையான கட்ட எதிர்வினைகள் (எ.கா., ESR, CRP) குறிப்பிட்டவை அல்ல, ஆனால் நோய் செயல்பாட்டைக் கண்காணிக்க அவ்வப்போது கண்காணிப்பு பயன்படுத்தப்படலாம்.
அல்சரேட்டிவ் பெருங்குடல் அழற்சி உள்ள 60-70% நோயாளிகளிலும், கிரோன் நோயால் பாதிக்கப்பட்ட 5-20% நோயாளிகளிலும் பெரிநியூக்ளியர் ஆன்டிநியூட்ரோபில் சைட்டோபிளாஸ்மிக் ஆன்டிபாடிகள் உள்ளன. கிரோன் நோய் ஆன்டிநியூட்ரோபில்-சாக்கரோமைசஸ் செரிவிசியா ஆன்டிபாடிகள் இருப்பதால் வகைப்படுத்தப்படுகிறது. இருப்பினும், இந்த சோதனைகள் இரண்டு நோய்களுக்கும் இடையில் நம்பகத்தன்மையுடன் வேறுபடுவதில்லை. "நிச்சயமற்ற பெருங்குடல் அழற்சி" நிகழ்வுகளில் அவை சில மதிப்பைக் கொண்டுள்ளன, மேலும் வழக்கமான நோயறிதலுக்கு பரிந்துரைக்கப்படுவதில்லை.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ]
கிரோன் நோயைக் கண்டறிவதற்கான வழிமுறை
இரைப்பைக் குழாயின் நிலையை மதிப்பிடுவதற்கு எக்ஸ்-கதிர்கள் மற்றும் எண்டோஸ்கோபியைப் பயன்படுத்தி கிரோன் நோய் கண்டறியப்படுகிறது. மலத்தை பகுப்பாய்வு செய்யும் போது, லுகோசைட்டுகளின் இருப்பு தீர்மானிக்கப்படுகிறது. மலத்தில் லுகோசைட்டுகள் இருப்பது குடல் சுவர்களில் ஒரு அழற்சி செயல்முறையைக் குறிக்கிறது. நோய் தளர்வான மலத்தை ஏற்படுத்தினால், அவை தொற்று முகவர்கள், ஹெல்மின்த் முட்டைகள் மற்றும் க்ளோஸ்ட்ரிடியாவின் இருப்புக்காக பரிசோதிக்கப்படுகின்றன. கிரோன் நோயைக் கண்டறியும் போது, இரிகோஸ்கோபி முறை பயன்படுத்தப்படுகிறது - ஒரு மாறுபட்ட முகவரை அறிமுகப்படுத்துவதன் மூலம் பெருங்குடலின் எக்ஸ்-கதிர் (டானினுடன் பேரியம் சல்பேட்டின் நீர்வாழ் கரைசல்). பரிசோதனைக்கு இரண்டு முதல் மூன்று நாட்களுக்கு முன்பு, நோயாளிக்கு ஒரு சிறப்பு உணவு பரிந்துரைக்கப்படுகிறது, மேலும் அதற்கு முந்தைய நாள் - ஆமணக்கு எண்ணெயை வாய்வழியாக எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது (சுமார் முப்பது கிராம்). மாலையில், ஒரு எனிமா கொடுக்கப்படுகிறது மற்றும் செயல்முறை முடியும் வரை எந்த உணவும் உண்ணப்படுவதில்லை. பெருங்குடலின் வெளியேற்றும் திறன் மற்றும் பிற உறுப்புகளுடனான அதன் தொடர்புகளை மதிப்பிடுவதற்காக பேரியம் பத்தியின் எக்ஸ்-கதிர் பரிசோதனை மேற்கொள்ளப்படுகிறது. இன்டியூபேஷன் என்டோரோகிராபி முறை, நாசோகாஸ்ட்ரிக் குழாயைப் பயன்படுத்தி பேரியத்தை அதில் அறிமுகப்படுத்துவதன் மூலம் சிறுகுடலை ஆய்வு செய்ய அனுமதிக்கிறது. எக்ஸ்ரேக்குப் பிறகு, அழற்சி மற்றும் அழற்சியற்ற செயல்முறைகளை வேறுபடுத்த சிண்டிகிராஃபி செய்ய முடியும். இந்த முறை இரைப்பைக் குழாயின் செயல்பாட்டை ஆய்வு செய்ய அனுமதிக்கிறது மற்றும் நோயாளி கதிரியக்க ஐசோடோப்புடன் பெயரிடப்பட்ட உணவை எடுத்துக்கொள்கிறார் என்ற உண்மையை அடிப்படையாகக் கொண்டது, அதன் பிறகு செரிமானப் பாதை வழியாக அதன் இயக்கத்தின் செயல்முறை சிறப்பு உபகரணங்களைப் பயன்படுத்தி கண்காணிக்கப்படுகிறது. விரிவான நோயறிதலின் ஒரு பகுதியாக, இரத்தம் மற்றும் மலம் சோதனைகள் மற்றும் ஒரு இம்யூனோகிராம் ஆகியவை செய்யப்படுகின்றன.
 [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
[ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ]
கிரோன் நோய்க்கான பரிசோதனைகள்
கிரோன் நோய்க்கான இரத்தப் பரிசோதனைகள் எரித்ரோசைட் படிவு வீதத்தில் அதிகரிப்பு, நீர்-உப்பு சமநிலையின்மை, குறைந்த பிளாஸ்மா புரத அளவுகள் மற்றும் ஃபோலிக் அமிலம், வைட்டமின்கள் பி12 மற்றும் டி குறைபாடு ஆகியவற்றைக் காட்டுகின்றன. கோப்ரோஸ்கோபிக் பரிசோதனையில் கொழுப்பு அமிலங்கள் மற்றும் உப்புகளின் அளவு அதிகரித்திருப்பது, மலத்தில் அதிக அளவு செரிக்கப்படாத ஸ்டார்ச் இருப்பது மற்றும் மலத்தில் நைட்ரஜனின் அளவு அதிகரித்திருப்பது ஆகியவை கண்டறியப்படுகின்றன. ஃபைப்ரோகாஸ்ட்ரோஸ்கோபி மேல் இரைப்பைக் குழாயில் பாதிக்கப்பட்ட பகுதிகளைக் காட்டுகிறது. ரெக்டோசிக்மாய்டோஸ்கோபி மலக்குடலில் நோயியல் மாற்றங்களை வெளிப்படுத்துகிறது. நோயின் ஆரம்ப கட்டத்தில் எண்டோஸ்கோபி ஆப்தஸ் அரிப்பு புண்களைக் காட்டுகிறது, மேலும் குடல் சுவர்களில் சீழ் கொண்ட சளி உள்ளது.
எக்ஸ்-ரே
கிரோன் நோயைக் கண்டறியும் போது, எக்ஸ்-கதிர்கள் மிகவும் முக்கியமானவை, ஏனெனில் அவை அழற்சி செயல்முறையின் இருப்பிடத்தைத் துல்லியமாகக் கண்டறியப் பயன்படும். சிறுகுடலைப் பரிசோதிக்கும் போது எக்ஸ்-கதிர்கள் மிகவும் முக்கியம், ஏனெனில் அவைதான் அதை ஆய்வு செய்வதற்கான ஒரே வழி. செயல்முறையைத் தொடங்குவதற்கு முன், நோயாளி பேரியம் கொண்ட திரவத்தை வாய்வழியாக எடுத்துக்கொள்கிறார், இது மலக்குடல் வழியாகவும் (பேரியம் எனிமா) செலுத்தப்படலாம். எக்ஸ்-கதிர்களில், திரவம் அதன் வெள்ளை நிறத்தால் அடையாளம் காணப்படுகிறது, இது புண்கள், குடல் ஸ்டெனோசிஸ் போன்றவற்றைக் காண உங்களை அனுமதிக்கிறது. அத்தகைய ஆய்வு பயனற்றதாக இருந்தால், பிற வகையான எக்ஸ்-கதிர்கள் கூடுதலாக பரிந்துரைக்கப்படுகின்றன.
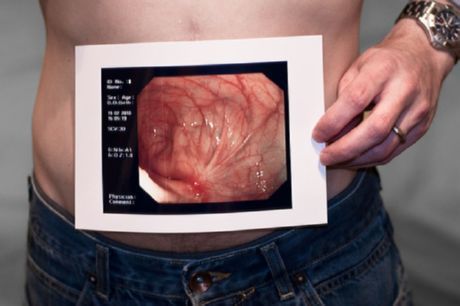
கொலோனோஸ்கோபி
கிரோன் நோயைக் கண்டறிவதற்கு கொலோனோஸ்கோபி மிகவும் முக்கியமானது. கிரோன் நோய்க்கான கொலோனோஸ்கோபி, பெருங்குடலின் நிலை குறித்த முழுமையான படத்தைப் பெற உங்களை அனுமதிக்கிறது. இது அல்சரேட்டிவ் வடிவங்கள், வீக்கம் மற்றும் இரத்தப்போக்கு இருப்பதை அடையாளம் காண உதவுகிறது. பெருங்குடலை ஆய்வு செய்வது, சீகம் முதல் மலக்குடல் வரை முழுமையாக ஆய்வு செய்ய உங்களை அனுமதிக்கிறது. வழக்கமாக, செயல்முறை முன் மயக்க மருந்து இல்லாமல் மேற்கொள்ளப்படுகிறது. ஆசனவாயில் கடுமையான வலி உள்ளூர்மயமாக்கப்பட்ட சந்தர்ப்பங்களில், அதே போல் சிறுகுடலின் செயல்பாட்டை சீர்குலைக்கும் கடுமையான செயல்முறைகள், வயிற்று குழியில் ஒட்டுதல்கள் உருவாகும்போது உள்ளூர் மயக்க மருந்து செய்யப்படுகிறது. ஆசனவாய் வழியாக மலக்குடலில் ஒரு சிறப்பு சாதனம் (கொலோனோஸ்கோப்) அறிமுகப்படுத்தப்பட்டு, இந்த செயல்முறை பொய் நிலையில் மேற்கொள்ளப்படுகிறது. கொலோனோஸ்கோபிக்கு இரண்டு நாட்களுக்கு முன்பு, நோயாளிக்கு குறைந்த எச்ச உணவு காட்டப்படுகிறது, அதற்கு முந்தைய நாள் மற்றும் செயல்முறையின் நாளில், உணவில் திரவங்கள் (குழம்புகள், தேநீர்) மட்டுமே இருக்க வேண்டும். ஆய்வுக்கு முந்தைய நாள் ஆமணக்கு எண்ணெயை எடுத்துக்கொள்ளவும் பரிந்துரைக்கப்படுகிறது. இரண்டு தேக்கரண்டி எண்ணெய் சுமார் அரை கிளாஸ் கேஃபிரில் கரைக்கப்பட்டு வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது, இது பெருங்குடலை முழுமையாக சுத்தப்படுத்த உதவுகிறது. காலையில், செயல்முறைக்கு முன், ஒன்று அல்லது இரண்டு எனிமாக்கள் கூடுதலாக வழங்கப்படுகின்றன - குடல்கள் முழுமையாக சுத்தப்படுத்தப்பட்டு அதிலிருந்து தண்ணீர் வெளியேறும் வரை.
எப்படி ஆய்வு செய்ய வேண்டும்?
என்ன சோதனைகள் தேவைப்படுகின்றன?
யார் தொடர்பு கொள்ள வேண்டும்?
கிரோன் நோய்க்கு சிகிச்சையளிப்பது எப்படி?
கிரோன் நோய்க்கு எவ்வாறு சிகிச்சையளிப்பது என்ற கேள்விக்கு தற்போது தெளிவான பதில் இல்லை, ஏனெனில் இந்த நோய்க்கான காரணங்கள் துல்லியமாக நிறுவப்படவில்லை. எனவே, இந்த நோயியலின் வளர்ச்சிக்கான முக்கிய சிகிச்சையானது வீக்கத்தைக் குறைத்தல், நோயாளியின் நிலையை உறுதிப்படுத்துதல் மற்றும் சிக்கல்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. ஒரு இரைப்பைக் குடலியல் நிபுணர் மற்றும் ஒரு புரோக்டாலஜிஸ்ட் இந்த நோய்க்கு சிகிச்சையளிக்கின்றனர். நோயாளியின் உயிருக்கு உடனடி அச்சுறுத்தல் இருந்தால், அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது, எடுத்துக்காட்டாக, ஒரு புண் உருவாகும்போது, அதே போல் பழமைவாத சிகிச்சை முறைகள் பயனற்றதாக இருக்கும்போது. கிரோன் நோய்க்கான பழமைவாத சிகிச்சையில் முதன்மையாக ஒரு உணவை பரிந்துரைப்பது அடங்கும், எடுத்துக்காட்டாக, அட்டவணை எண். 4B. இது இரைப்பை குடல் மற்றும் நொதித்தல் செயல்முறைகளின் எரிச்சலைக் குறைக்க உதவுகிறது, இரைப்பை சுரப்பு மற்றும் பித்த சுரப்பைக் குறைக்கிறது. உணவு ஊட்டச்சத்தின் பல்வேறு மாறுபாடுகள் வலியைக் குறைப்பதையும் செரிமான அமைப்பின் செயல்பாட்டை சரிசெய்வதையும் நோக்கமாகக் கொண்டுள்ளன. மருந்து சிகிச்சையானது வீக்கம் மற்றும் நோயின் அறிகுறிகளைப் போக்குவதையும், உடலின் பாதுகாப்பை வலுப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது. சல்பசலாசின் என்ற மருந்து ஒரு நாளைக்கு நான்கு முறை உணவுக்கு முன் எடுக்கப்படுகிறது, நோயின் கடுமையான கட்டத்தில் ஒன்று முதல் இரண்டு கிராம் வரை. நிவாரண காலத்தில், மருந்தளவு படிப்படியாக ஐநூறு மில்லிகிராமாக குறைக்கப்படுகிறது. மெசலாசின் என்ற மருந்து இரண்டு முதல் மூன்று மாதங்களுக்கு ஒரு நாளைக்கு மூன்று முறை 400-800 மி.கி. என்ற அளவில் வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது. சிகிச்சையின் போது, குடல் சுவர்களில் அரிப்பு மற்றும் அல்சரேட்டிவ் வடிவங்களை ஏற்படுத்தும் சைட்டோகைன்களைத் தடுக்கும் கார்டிகோஸ்டீராய்டுகள், நோயெதிர்ப்புத் தடுப்பு மருந்துகள், நோயெதிர்ப்புத் தடுப்பு முகவர்கள் ஆகியவற்றின் குறுகிய கால பயன்பாடும் சாத்தியமாகும். சீழ் மிக்க வடிவங்களின் தோற்றத்திற்கு ஒரு பாக்டீரியா எதிர்ப்பு சிகிச்சையாக, மெட்ரோனிடசோல் மற்றும் சிப்ரோஃப்ளோக்சசின் பயன்படுத்தப்படுகின்றன. நோயின் அறிகுறிகளைப் பொறுத்து, நோயாளிக்கு வயிற்றுப்போக்கு அல்லது மலச்சிக்கல் எதிர்ப்பு மருந்துகள், மயக்க மருந்துகள் மற்றும் ஹீமோஸ்டேடிக் மருந்துகள், வைட்டமின் மற்றும் தாது வளாகங்கள் பரிந்துரைக்கப்படலாம்.
அறிகுறி சிகிச்சை
வயிற்றுப் பிடிப்புகள் மற்றும் வயிற்றுப்போக்கை லோபராமைடு 2-4 மி.கி. வாய்வழியாக தினமும் 4 முறை வரை (உணவுக்கு முன்) எடுத்துக்கொள்வதன் மூலம் குறைக்கலாம். கடுமையான, கடுமையான பெருங்குடல் அழற்சியைத் தவிர, இத்தகைய அறிகுறி சிகிச்சை பாதுகாப்பானது, இது அல்சரேட்டிவ் பெருங்குடல் அழற்சியைப் போல நச்சு மெகாகோலனாக முன்னேறக்கூடும். ஹைட்ரோஃபிலிக் மியூசிலாய்டுகள் (எ.கா., மெத்தில்செல்லுலோஸ் அல்லது சைலியம் தயாரிப்புகள்) சில நேரங்களில் மல நிலைத்தன்மையை அதிகரிப்பதன் மூலம் மலக்குடல் மற்றும் ஆசன எரிச்சலைத் தடுக்க உதவும். ஸ்டெனோடிக் அல்லது தீவிரமாக வீக்கமடைந்த பெருங்குடல் நோயில் கரடுமுரடான உணவுகளைத் தவிர்க்க வேண்டும்.
லேசான நிகழ்வுகளுக்கான சிகிச்சை
இந்த பிரிவில் வாய்வழி மருந்துகளுக்கு பரிந்துரைக்கப்பட்ட வெளிநோயாளிகள் அடங்குவர், மேலும் நச்சுத்தன்மை, மென்மை, வயிற்றுப் புண் அல்லது அடைப்புக்கான எந்த ஆதாரமும் இல்லை. 5-அமினோசாலிசிலிக் அமிலம் (5-ASA, மெசலமைன்) பொதுவாக சிகிச்சையின் முதல் வரிசையாகப் பயன்படுத்தப்படுகிறது, இருப்பினும் சிறு குடல் நோய்களில் அதன் செயல்திறன் குறைவாக உள்ளது. பென்டாசா என்பது அருகிலுள்ள இலியல் நோய்க்கு மிகவும் பயனுள்ள மருந்து; டிஸ்டல் இலியல் நோய்க்கு அசாகோல் பயனுள்ளதாக இருக்கும்; அனைத்து மருந்துகளும் பெருங்குடல் அழற்சியில் தோராயமாக சமமானவை, இருப்பினும் புதிய மருந்துகள் எதுவும் அளவைச் சார்ந்த செயல்திறனில் சல்பசலாசினுக்கு போட்டியாக இல்லை.
சில மருத்துவர்கள் நுண்ணுயிர் எதிர்ப்பிகளை சிகிச்சையின் முதல் வரிசையாகக் கருதுகின்றனர்; 5-ASA 4 வாரங்களுக்கு தோல்வியுற்ற நோயாளிகளுக்கு அவை பயன்படுத்தப்படலாம்; அவற்றின் பயன்பாடு கண்டிப்பாக அனுபவ ரீதியாக மட்டுமே. இந்த மருந்துகளில் ஏதேனும் ஒன்றின் சிகிச்சையை 8-16 வாரங்களுக்குத் தொடரலாம்.
சிகிச்சை பயனுள்ளதாக இருந்தாலும், கிரோன் நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு பராமரிப்பு சிகிச்சை தேவைப்படுகிறது.
கடுமையான நிகழ்வுகளுக்கான சிகிச்சை
சீழ் கட்டிகள் இல்லாத ஆனால் தொடர்ந்து வலி, படபடப்பு ஏற்படும்போது மென்மை, காய்ச்சல் மற்றும் வாந்தி உள்ள நோயாளிகளுக்கு, அல்லது லேசான சந்தர்ப்பங்களில் பயனற்ற சிகிச்சை அளிக்கப்பட்டால், நோயின் தீவிரம் மற்றும் வாந்தியின் அதிர்வெண் ஆகியவற்றைப் பொறுத்து, வாய்வழியாகவோ அல்லது பெற்றோர் வழியாகவோ குளுக்கோகார்ட்டிகாய்டுகள் குறிக்கப்படுகின்றன. வாய்வழி பியூட்ஸோனைடை விட வாய்வழி ப்ரெட்னிசோலோன் வேகமாகவும் திறமையாகவும் செயல்படுகிறது, ஆனால் பிந்தையது ஓரளவு குறைவான விரும்பத்தகாத விளைவுகளைக் கொண்டுள்ளது. குளுக்கோகார்ட்டிகாய்டுகள் பயனற்றதாகவோ அல்லது அவற்றின் அளவைக் குறைக்க முடியாத நோயாளிகளில், அசாதியோபிரைன், 6-மெர்காப்டோபூரின் அல்லது மெத்தோட்ரெக்ஸேட் பரிந்துரைக்கப்பட வேண்டும். இன்ஃப்ளிக்ஸிமாப் சில ஆசிரியர்களால் குளுக்கோகார்ட்டிகாய்டுகளுக்குப் பிறகு இரண்டாவது வரிசை மருந்தாகக் கருதப்படுகிறது, ஆனால் அதன் பயன்பாடு செயலில் உள்ள தொற்றுநோய்களில் முரணாக உள்ளது.
ஒட்டுதல்களால் ஏற்படும் அடைப்பு ஆரம்பத்தில் நாசோகாஸ்ட்ரிக் ஆஸ்பிரேஷன், நரம்பு வழியாக செலுத்தப்படும் திரவங்கள் மற்றும் சில நேரங்களில் பேரன்டெரல் ஊட்டச்சத்து மூலம் சிகிச்சையளிக்கப்படுகிறது. அடைப்பை ஏற்படுத்திய சிக்கலற்ற கிரோன் நோய் சில நாட்களுக்குள் சரியாகிவிடும்; உடனடியாகத் தீர்க்கப்படத் தவறினால் அடைப்பின் சிக்கல் அல்லது பிற காரணவியல் மற்றும் உடனடி அறுவை சிகிச்சை தேவைப்படுகிறது.
நோயின் முழுமையான போக்கு அல்லது சீழ் கட்டி உருவாக்கம்
போதை அறிகுறிகள், அதிக காய்ச்சல், தொடர்ச்சியான வாந்தி, பெரிட்டோனியல் அறிகுறிகள், வலி மற்றும் வயிற்றுத் துவாரத்தில் தொட்டுணரக்கூடிய கட்டி போன்ற அறிகுறிகள் உள்ள நோயாளிகள் நரம்பு வழியாக திரவங்கள் மற்றும் பாக்டீரியா எதிர்ப்பு சிகிச்சையுடன் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும். தோல் வழியாக துளைத்தல் அல்லது அறுவை சிகிச்சை மூலம் சீழ் வடிகட்டப்பட வேண்டும். தொற்று விலக்கப்பட்டாலோ அல்லது அடக்கப்பட்டாலோ மட்டுமே நரம்பு வழியாக குளுக்கோகார்ட்டிகாய்டுகள் செலுத்தப்பட வேண்டும். 5-7 நாட்களுக்குள் குளுக்கோகார்ட்டிகாய்டுகள் பயனற்றதாக இருந்தால், அறுவை சிகிச்சை சுட்டிக்காட்டப்படுகிறது.
ஃபிஸ்துலாக்கள்
ஃபிஸ்துலாக்கள் முதன்மையாக மெட்ரோனிடசோல் மற்றும் சிப்ரோஃப்ளோக்சசினுடன் சிகிச்சையளிக்கப்படுகின்றன. 3-4 வாரங்களுக்குள் சிகிச்சை தோல்வியடைந்தால், நோயாளிகளுக்கு இன்ஃப்ளிக்ஸிமாப் உடன் அல்லது இல்லாமல் இம்யூனோமோடூலேட்டர்கள் (நோய் எதிர்ப்பு சக்தி அடக்கிகள், எ.கா., அசாதியோபிரைன், 6-மெர்காப்டோபூரின்) கொடுக்கப்பட வேண்டும், இதனால் விரைவான பதில் கிடைக்கும். சைக்ளோஸ்போரின் ஒரு மாற்றாகும், ஆனால் அவை பெரும்பாலும் சிகிச்சைக்குப் பிறகு மீண்டும் வருகின்றன. கடுமையான மற்றும் சிகிச்சைக்கு பயனற்ற பெரியனல் ஃபிஸ்துலா பாதைகள் தற்காலிக கொலோஸ்டமிக்கான அறிகுறியாக இருக்கலாம், ஆனால் அவை பாதை மீண்டும் நிறுவப்பட்ட பிறகு கிட்டத்தட்ட எப்போதும் மீண்டும் வருகின்றன; எனவே, குடல் துண்டிப்பு என்பது முதன்மை சிகிச்சையை விட தீவிர அறுவை சிகிச்சைக்கு ஒரு இணைப்பாகக் கருதப்பட வேண்டும்.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ]
ஆதரவான பராமரிப்பு
5-ASA உடன் நிவாரணம் பெறும் நோயாளிகளுக்கு இந்த மருந்தின் பராமரிப்பு சிகிச்சை தேவைப்படுகிறது. குளுக்கோகார்ட்டிகாய்டுகள் அல்லது இன்ஃப்ளிக்ஸிமாப் மூலம் கடுமையான சிகிச்சை தேவைப்படும் நோயாளிகளுக்கு பொதுவாக அசாதியோபிரைன், 6-மெர்காப்டோபூரின் அல்லது மெத்தோட்ரெக்ஸேட் மூலம் பராமரிப்பு சிகிச்சை தேவைப்படுகிறது. குளுக்கோகார்ட்டிகாய்டுகள் நீண்ட கால பராமரிப்பு சிகிச்சைக்கு பாதுகாப்பானவை அல்லது பயனுள்ளதாக இல்லை. இன்ஃப்ளிக்ஸிமாப்பிற்கு தீவிரமாக பதிலளித்த ஆனால் ஆன்டிமெட்டாபொலைட் பராமரிப்பு சிகிச்சையில் தோல்வியுற்ற நோயாளிகளுக்கு, 8 வார இடைவெளியில் 5-10 மி.கி/கி.கி என்ற அளவில் இன்ஃப்ளிக்ஸிமாப் மருந்தை மீண்டும் மீண்டும் கொடுக்கலாம். நிவாரணத்தின் போது கண்காணிப்பு அறிகுறிகள் மற்றும் இரத்த பரிசோதனைகளை மட்டுமே அடிப்படையாகக் கொண்டது மற்றும் 7 வருட நோய்க்குப் பிறகு ரேடியோகிராஃபிக் அல்லது கொலோனோஸ்கோபிக் பரிசோதனை (வழக்கமான வருடாந்திர டிஸ்ப்ளாசியா கண்காணிப்பு தவிர) தேவையில்லை.
அறுவை சிகிச்சை முறைகள் மூலம் சிகிச்சை
தோராயமாக 70% நோயாளிகளுக்கு இறுதியில் அறுவை சிகிச்சை தேவைப்பட்டாலும், அறுவை சிகிச்சை எப்போதும் எச்சரிக்கையுடன் செய்யப்படுகிறது. கிரோன் நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு அறுவை சிகிச்சைக்கான அறிகுறிகளில் மீண்டும் மீண்டும் குடல் அடைப்பு அடங்கும். பாதிக்கப்பட்ட குடலை அகற்றுவது அறிகுறிகளைத் தீர்க்க வழிவகுக்கும், ஆனால் நோயைக் குணப்படுத்தாது, ஏனெனில் நோயுற்றதாகத் தோன்றும் அனைத்து குடல்களையும் அகற்றிய பிறகும் கிரோன் நோய் மீண்டும் வர வாய்ப்புள்ளது. அனஸ்டோமோடிக் பகுதியின் எண்டோஸ்கோபிக் பரிசோதனையால் தீர்மானிக்கப்படும் மறுபிறப்பு விகிதங்கள், 1 வருடத்திற்குள் 70% க்கும் அதிகமாகவும், 3 ஆண்டுகளுக்குள் 85% க்கும் அதிகமாகவும் இருக்கும்; மருத்துவ அறிகுறிகள் 3 ஆண்டுகளில் தோராயமாக 25-30% நோயாளிகளிலும், 5 ஆண்டுகளுக்குள் 40-50% நோயாளிகளிலும் உருவாகின்றன. இறுதியில், கிட்டத்தட்ட 50% வழக்குகளில் மீண்டும் அறுவை சிகிச்சை தேவைப்படுகிறது. இருப்பினும், 6-மெர்காப்டோபூரின், மெட்ரோனிடசோல் அல்லது 5-ASA உடன் ஆரம்பகால அறுவை சிகிச்சைக்குப் பின் தடுப்பு மூலம் மீண்டும் நிகழும் விகிதம் குறைக்கப்படுகிறது. சுட்டிக்காட்டப்பட்டபடி அறுவை சிகிச்சை தலையீடு செய்யப்பட்டால், கிட்டத்தட்ட அனைத்து நோயாளிகளும் தங்கள் வாழ்க்கைத் தரத்தில் முன்னேற்றம் இருப்பதாக தெரிவிக்கின்றனர்.
கிரோன் நோய்க்கான ஊட்டச்சத்து
கிரோன் நோய்க்கு சரியான ஊட்டச்சத்து மிகவும் முக்கியமானது. இந்த நோயுடன், பால் மற்றும் தானிய பொருட்கள், காஃபின், சர்க்கரை மற்றும் மதுபானங்களை கைவிடுவது பரிந்துரைக்கப்படுகிறது. இந்த நோய்க்கான தினசரி நீர் உட்கொள்ளல் சுமார் ஒன்றரை லிட்டர் இருக்க வேண்டும். உணவு எண் 4 மற்றும் அதன் பல்வேறு மாறுபாடுகள் கிரோன் நோய்க்கான சிகிச்சை உணவாக பரிந்துரைக்கப்படுகின்றன. நோயின் கடுமையான கட்டத்தில், உணவு அட்டவணை எண் 4 பரிந்துரைக்கப்படுகிறது, நீங்கள் ஒரு நாளைக்கு ஐந்து முதல் ஆறு முறை சாப்பிட வேண்டும், பின்னர் உணவு எண் 4b க்கு மாற வேண்டும். குடல் செயல்பாட்டை மீட்டெடுக்க, நீங்கள் படுக்கைக்கு முன் குளுட்டமைனை எடுத்துக் கொள்ளலாம் (இந்த பொருளின் ஐந்து முதல் பத்து கிராம் வரை ஒரு கிளாஸ் தண்ணீரில் நீர்த்த வேண்டும்). கடுமையான சோர்வு மற்றும் நிலையான வயிற்றுப்போக்குக்கு பெற்றோர் ஊட்டச்சத்து பரிந்துரைக்கப்படுகிறது. உணவு அட்டவணை எண் 4 க்கான தோராயமான மெனு பின்வருமாறு இருக்கலாம்:
- கோதுமை ரஸ்க்குகள்.
- குறைந்த கொழுப்பு குழம்புகள்.
- தண்ணீருடன் அரிசி அல்லது முத்து பார்லி சூப்.
- பால் பயன்படுத்தாமல் சமைத்த வடிகட்டிய கஞ்சி.
- வேகவைத்த மாட்டிறைச்சி கட்லட்கள்.
- வேகவைத்த மெலிந்த மீன்.
- கிஸ்ஸல்.
- வலுவான தேநீர்.
- கேஃபிர்.
- அவுரிநெல்லிகள் அல்லது செர்ரிகள்.
- ரோஸ்ஷிப் காபி தண்ணீர்.
உணவு அட்டவணை எண் 4b இல் பால் மற்றும் பருப்பு வகை சூப்கள், உலர் பிஸ்கட்கள், கோதுமை ரொட்டி, மாட்டிறைச்சி, வியல், வேகவைத்த கோழி, குறைந்த கொழுப்புள்ள வேகவைத்த மீன், புதிய பாலாடைக்கட்டி, கேஃபிர், வேகவைத்த முட்டை, மசித்த கஞ்சி, வேகவைத்த உருளைக்கிழங்கு, கேரட் தவிர குறைந்த கொழுப்புள்ள சூப்கள் அடங்கும். இந்த அட்டவணைக்கான தோராயமான மெனு பின்வருமாறு:
- முதல் காலை உணவு: வேகவைத்த ஆம்லெட், ரவை, தேநீர்
- இரண்டாவது காலை உணவு: வேகவைத்த ஆப்பிள்கள்
- மதிய உணவு: குறைந்த கொழுப்புள்ள இறைச்சி குழம்பு, வேகவைத்த கேரட், ஜெல்லி
- பிற்பகல் சிற்றுண்டி: ரோஸ்ஷிப் உட்செலுத்துதல்
- இரவு உணவு: குறைந்த கொழுப்புள்ள வேகவைத்த மீன் மற்றும் மசித்த உருளைக்கிழங்கு, தேநீர் அல்லது ஜெல்லி
சிகிச்சை பற்றிய மேலும் தகவல்
கிரோன் நோய்க்கான முன்கணிப்பு
கிரோன் நோய் அரிதாகவே குணப்படுத்தப்படுகிறது மற்றும் இடைவிடாத மறுபிறப்பு மற்றும் நிவாரண தாக்குதல்களால் வகைப்படுத்தப்படுகிறது. சில நோயாளிகளுக்கு அடிக்கடி, பலவீனப்படுத்தும் வலி காலங்களுடன் கடுமையான போக்கைக் கொண்டுள்ளது. இருப்பினும், போதுமான பழமைவாத சிகிச்சை மற்றும் தேவைப்பட்டால், அறுவை சிகிச்சை மூலம், பெரும்பாலான நோயாளிகள் நல்ல பலனையும் தழுவலையும் அடைகிறார்கள். நோய் தொடர்பான இறப்பு மிகக் குறைவு. பெருங்குடல் மற்றும் சிறுகுடல் புற்றுநோய் உள்ளிட்ட இரைப்பை குடல் புற்றுநோய், நோய் தொடர்பான மரணத்திற்கு முக்கிய காரணமாகும்.

