கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
நுரையீரல் புற்றுநோய்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
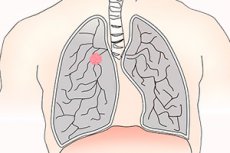
நுரையீரல் புற்றுநோய் என்பது நுரையீரலில் ஏற்படும் ஒரு வீரியம் மிக்க கட்டியாகும், இது பொதுவாக சிறிய செல் அல்லது சிறிய செல் அல்லாதது என வகைப்படுத்தப்படுகிறது. பெரும்பாலான வகையான கட்டிகளுக்கு சிகரெட் புகைத்தல் முக்கிய ஆபத்து காரணியாகும். அறிகுறிகளில் இருமல், மார்பு அசௌகரியம் மற்றும், குறைவாகவே, ஹீமோப்டிசிஸ் ஆகியவை அடங்கும், ஆனால் பல நோயாளிகள் அறிகுறியற்றவர்களாகவும், சிலருக்கு மெட்டாஸ்டேடிக் புண்கள் ஏற்படுவதாகவும் கூறப்படுகிறது. மார்பு ரேடியோகிராபி அல்லது CT ஸ்கேன் மூலம் நோயறிதல் சந்தேகிக்கப்படுகிறது மற்றும் பயாப்ஸி மூலம் உறுதிப்படுத்தப்படுகிறது. சிகிச்சையில் அறுவை சிகிச்சை, கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சை ஆகியவை அடங்கும். சிகிச்சையில் முன்னேற்றங்கள் இருந்தபோதிலும், முன்கணிப்பு மோசமாக உள்ளது, மேலும் ஆரம்பகால கண்டறிதல் மற்றும் தடுப்பு ஆகியவற்றில் கவனம் செலுத்தப்பட வேண்டும்.
நோயியல்
அமெரிக்காவில், ஒவ்வொரு ஆண்டும் சுமார் 171,900 புதிய சுவாசப் புற்றுநோய்கள் கண்டறியப்படுகின்றன, மேலும் 157,200 இறப்புகள் ஏற்படுகின்றன. பெண்களில் இந்த நிகழ்வு அதிகமாக உள்ளது மற்றும் ஆண்களில் இது குறைந்து வருவதாகத் தெரிகிறது. குறிப்பாக கறுப்பின ஆண்கள் அதிக ஆபத்தில் உள்ளனர்.
காரணங்கள் நுரையீரல் புற்றுநோய்
நுரையீரல் புற்றுநோய்க்கான மிக முக்கியமான காரணம், செயலற்ற புகைபிடித்தல் உட்பட, சிகரெட் புகைத்தல் ஆகும். புகைபிடிக்கும் வயது, தீவிரம் மற்றும் கால அளவைப் பொறுத்து ஆபத்து மாறுபடும்; புகைபிடிப்பதை நிறுத்திய பிறகு ஆபத்து குறைகிறது, ஆனால் ஒருபோதும் அடிப்படை நிலைக்குத் திரும்பாது. புகைபிடிக்காதவர்களில், மிக முக்கியமான சுற்றுச்சூழல் ஆபத்து காரணி, இயற்கையாக நிகழும் ரேடியம் மற்றும் யுரேனியத்தின் முறிவு விளைபொருளான ரேடானுக்கு வெளிப்பாடு ஆகும். தொழில் ஆபத்துகளில் ரேடான் (யுரேனியம் சுரங்கத் தொழிலாளர்கள்); கல்நார் (கட்டுமான மற்றும் இடிப்புத் தொழிலாளர்கள், பிளம்பர்கள், கப்பல் கட்டுபவர்கள் மற்றும் ஆட்டோ மெக்கானிக்ஸ்); குவார்ட்ஸ் (சுரங்கத் தொழிலாளர்கள் மற்றும் மணல் வெட்டுபவர்கள்); ஆர்சனிக் (செப்பு உருக்கிகள், பூச்சிக்கொல்லி உற்பத்தியாளர்கள் மற்றும் தாவர பாதுகாப்பு தயாரிப்பு உற்பத்தியாளர்கள்); குரோமியம் வழித்தோன்றல்கள் (துருப்பிடிக்காத எஃகு உற்பத்தியாளர்கள் மற்றும் நிறமி உற்பத்தியாளர்கள்); நிக்கல் (பேட்டரி உற்பத்தியாளர்கள் மற்றும் துருப்பிடிக்காத எஃகு உற்பத்தியாளர்கள்); குளோரோமீதில் ஈதர்கள்; பெரிலியம் மற்றும் கோக் அடுப்பு உமிழ்வு (எஃகு தொழிலாளர்களில்), ஒவ்வொரு ஆண்டும் ஒரு சிறிய எண்ணிக்கையிலான நிகழ்வுகளுக்குக் காரணமாகின்றன. தொழில்சார் ஆபத்துகள் மற்றும் சிகரெட் புகைத்தல் ஆகியவை இணைந்தால், இரண்டும் தனியாக இருக்கும்போது விட சுவாச மண்டலத்தின் வீரியம் மிக்க நியோபிளாம்களின் ஆபத்து அதிகமாக இருக்கும். COPD மற்றும் நுரையீரல் ஃபைப்ரோஸிஸ் ஆபத்தை அதிகரிக்கலாம்; பீட்டா கரோட்டின் சப்ளிமெண்ட்ஸ் புகைப்பிடிப்பவர்களில் ஆபத்தை அதிகரிக்கலாம். காற்று மாசுபாடு மற்றும் சுருட்டு புகையில் புற்றுநோய் காரணிகள் உள்ளன, ஆனால் நுரையீரல் புற்றுநோயின் வளர்ச்சியில் அவற்றின் பங்கு நிரூபிக்கப்படவில்லை.
அறிகுறிகள் நுரையீரல் புற்றுநோய்
இந்த நோயின் அனைத்து நிகழ்வுகளிலும் தோராயமாக 25% அறிகுறிகள் இல்லாதவை மற்றும் மார்பு பரிசோதனையின் போது தற்செயலாக கண்டறியப்படுகின்றன. நுரையீரல் புற்றுநோயின் அறிகுறிகள் கட்டியின் உள்ளூர் வெளிப்பாடுகள், பிராந்திய பரவல் மற்றும் மெட்டாஸ்டேஸ்கள் ஆகியவற்றைக் கொண்டுள்ளன. பாரானியோபிளாஸ்டிக் நோய்க்குறிகள் மற்றும் பொதுவான வெளிப்பாடுகள் எந்த நிலையிலும் ஏற்படலாம்.
உள்ளூர் அறிகுறிகளில் இருமல் மற்றும் குறைவாக பொதுவாக, காற்றுப்பாதை அடைப்பு, அடைப்புக்குப் பிந்தைய அட்லெக்டாசிஸ் மற்றும் நிணநீர் பரவல் காரணமாக மூச்சுத் திணறல் ஆகியவை அடங்கும். அடைப்புக்குப் பிந்தைய நிமோனியாவின் வளர்ச்சியுடன் காய்ச்சல் ஏற்படலாம். பாதி நோயாளிகள் வரை தெளிவற்ற அல்லது உள்ளூர்மயமாக்கப்பட்ட மார்பு வலியைப் புகார் செய்கிறார்கள். கட்டி ஒரு பெரிய தமனியை உடைத்து, பெரிய இரத்தப்போக்கு மற்றும் மூச்சுத்திணறல் காரணமாக மரணத்தை ஏற்படுத்தும் அரிதான நிகழ்வுகளைத் தவிர, ஹீமோப்டிசிஸ் குறைவாகவே காணப்படுகிறது மற்றும் இரத்த இழப்பு மிகக் குறைவு.
பிராந்திய பரவல் ப்ளூரல் எஃப்யூஷன் வளர்ச்சியால் ப்ளூரிக் வலி அல்லது மூச்சுத் திணறல், மீண்டும் மீண்டும் குரல்வளை நரம்பில் கட்டி படையெடுப்பதால் ஏற்படும் டிஸ்போனியா மற்றும் ஃபிரெனிக் நரம்பு ஈடுபடும்போது டயாபிராக்மடிக் பக்கவாதம் காரணமாக மூச்சுத் திணறல் மற்றும் ஹைபோக்ஸியாவை ஏற்படுத்தக்கூடும்.
மேல் வேனா காவா (மேல் வேனா காவா நோய்க்குறி) சுருக்கப்படுதல் அல்லது ஊடுருவுதல் தலைவலி அல்லது தலை நிரம்பிய உணர்வு, முகம் அல்லது மேல் மூட்டுகளில் வீக்கம், மூச்சுத் திணறல் மற்றும் சாய்ந்திருக்கும் போது சிவத்தல் (பிளெத்தோரா) ஆகியவற்றை ஏற்படுத்தும். மேல் வேனா காவா நோய்க்குறியின் வெளிப்பாடுகளில் முகம் மற்றும் மேல் மூட்டுகளில் வீக்கம், முகம் மற்றும் மேல் உடற்பகுதியின் கழுத்து மற்றும் தோலடி நரம்புகள் விரிவடைதல் மற்றும் முகம் மற்றும் உடற்பகுதியில் சிவத்தல் ஆகியவை அடங்கும். மேல் வேனா காவா நோய்க்குறி சிறிய செல் வகை நோயாளிகளுக்கு மிகவும் பொதுவானது.
பொதுவாக சிறிய செல் அல்லாத, நுனி நியோபிளாம்கள், பிராச்சியல் பிளெக்ஸஸ், ப்ளூரா அல்லது விலா எலும்புகளை ஆக்கிரமித்து, தோள்பட்டை மற்றும் மேல் மூட்டு வலி மற்றும் ஒரு கையின் பலவீனம் அல்லது அட்ராபியை (பான்கோஸ்ட் கட்டி) ஏற்படுத்தும். பாராவெர்டெபிரல் சிம்பாதெடிக் சங்கிலி அல்லது கர்ப்பப்பை வாய் ஸ்டெலேட் கேங்க்லியன் ஈடுபடும்போது ஹார்னர் நோய்க்குறி (பிடோசிஸ், மியோசிஸ், அனோஃப்தால்மோஸ் மற்றும் அன்ஹைட்ரோசிஸ்) ஏற்படுகிறது. பெரிகார்டியல் நீட்டிப்பு அறிகுறியற்றதாக இருக்கலாம் அல்லது சுருக்கமான பெரிகார்டிடிஸ் அல்லது கார்டியாக் டம்போனேடை ஏற்படுத்தலாம். அரிதாக, உணவுக்குழாய் சுருக்கம் டிஸ்ஃபேஜியாவை ஏற்படுத்துகிறது.
மெட்டாஸ்டேஸ்கள் எப்போதும் இறுதியில் அவற்றின் இருப்பிடத்துடன் தொடர்புடைய வெளிப்பாடுகளை ஏற்படுத்துகின்றன. கல்லீரல் மெட்டாஸ்டேஸ்கள் இரைப்பை குடல் அறிகுறிகளையும், இறுதியில் கல்லீரல் செயலிழப்பையும் ஏற்படுத்துகின்றன. மூளை மெட்டாஸ்டேஸ்கள் நடத்தை தொந்தரவுகள், மறதி, அஃபாசியா, வலிப்புத்தாக்கங்கள், பரேசிஸ் அல்லது பக்கவாதம், குமட்டல் மற்றும் வாந்தி, இறுதியில் கோமா மற்றும் மரணத்தை ஏற்படுத்துகின்றன. எலும்பு மெட்டாஸ்டேஸ்கள் கடுமையான வலி மற்றும் நோயியல் முறிவுகளை ஏற்படுத்துகின்றன. சுவாச மண்டலத்தின் வீரியம் மிக்க நியோபிளாம்கள் பெரும்பாலும் அட்ரீனல் சுரப்பிகளுக்கு மெட்டாஸ்டேஸ் செய்கின்றன, ஆனால் அரிதாகவே அட்ரீனல் பற்றாக்குறைக்கு வழிவகுக்கும்.
பாரானியோபிளாஸ்டிக் நோய்க்குறிகள் நேரடியாக புற்றுநோயால் ஏற்படுவதில்லை. நோயாளிகளுக்கு ஏற்படும் பொதுவான பாரானியோபிளாஸ்டிக் நோய்க்குறிகளில் ஹைபர்கால்சீமியா (பாராதைராய்டு ஹார்மோன் தொடர்பான புரதத்தின் கட்டி உற்பத்தியால் ஏற்படுகிறது), பொருத்தமற்ற ஆன்டிடியூரிடிக் ஹார்மோன் சுரப்பு நோய்க்குறி (SIADH), ஹைபர்டிராஃபிக் ஆஸ்டியோஆர்த்ரோபதியுடன் அல்லது இல்லாமல் விரல்கள் ஒட்டுதல், இடம்பெயர்வு மேலோட்டமான த்ரோம்போஃப்ளெபிடிஸுடன் ஹைபர்கோகுலபிலிட்டி (ட்ரூசோ நோய்க்குறி), மயஸ்தீனியா கிராவிஸ் (ஈடன்-லம்பேர்ட் நோய்க்குறி) மற்றும் நரம்பியல், என்செபலோபதிகள், என்செபாலிடைடுகள், மைலோபதிகள் மற்றும் சிறுமூளைப் புண்கள் உள்ளிட்ட பல்வேறு நரம்பியல் நோய்க்குறிகள் ஆகியவை அடங்கும். நரம்புத்தசை நோய்க்குறிகளின் வளர்ச்சிக்கான வழிமுறை ஆட்டோஆன்டிபாடிகளின் உருவாக்கத்துடன் ஆட்டோஆன்டிஜென்களின் கட்டி வெளிப்பாட்டை உள்ளடக்கியது, ஆனால் பெரும்பாலானவற்றின் காரணம் தெரியவில்லை.
பொதுவான அறிகுறிகளில் பொதுவாக எடை இழப்பு, உடல்நலக்குறைவு ஆகியவை அடங்கும், மேலும் சில சமயங்களில் வீரியம் மிக்க கட்டியின் முதல் அறிகுறிகளாகும்.
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
நிலைகள்
| முதன்மை கட்டி | |
| டிஸ் | இடத்தில் புற்றுநோய் |
| டி 1 | லோபார் மூச்சுக்குழாய்க்கு அருகில் (அதாவது பிரதான மூச்சுக்குழாய்க்குள் அல்ல) அமைந்துள்ள கட்டி, படையெடுப்பு இல்லாமல் 3 செ.மீ க்கும் குறைவாக உள்ளது. |
| டி2 | பின்வரும் அம்சங்களில் ஏதேனும் ஒன்றைக் கொண்ட கட்டி: >3cm பிரதான மூச்சுக்குழாய் > கரினாவிலிருந்து 2cm தொலைவில் உள்ள உள்ளுறுப்பு ப்ளூராவை ஊடுருவுகிறது அட்லெக்டாசிஸ் அல்லது பிந்தைய தடைசெய்யும் நிமோனியா, இது நுனியில் நீண்டுள்ளது ஆனால் முழு நுரையீரலையும் உள்ளடக்காது. |
| டிசி | பின்வரும் அம்சங்களில் ஏதேனும் ஒன்றைக் கொண்ட எந்த அளவிலான கட்டி: மார்புச் சுவரை (மேல்புற சல்கஸ் புண்கள் உட்பட), உதரவிதானம், மீடியாஸ்டினல் ப்ளூரா அல்லது பாரிட்டல் பெரிகார்டியம் ஆகியவற்றை ஆக்கிரமிக்கிறது கரினாவிலிருந்து 2 செ.மீ தூரத்திற்கு மேல் உள்ள ஒரு முக்கிய மூச்சுக்குழாய், ஆனால் கரினல் ஈடுபாடு இல்லாமல் முழு நுரையீரலின் அட்லெக்டாசிஸ் அல்லது பிந்தைய அடைப்பு நிமோனியாவை உள்ளடக்கியது. |
| டி4 | பின்வரும் அம்சங்களில் ஏதேனும் ஒன்றைக் கொண்ட எந்த அளவிலான கட்டி: மீடியாஸ்டினம், இதயம், பெரிய நாளங்கள், மூச்சுக்குழாய், உணவுக்குழாய், முதுகெலும்பு உடல், கரினா ஆகியவற்றை ஆக்கிரமிக்கிறது வீரியம் மிக்க ப்ளூரல் அல்லது பெரிகார்டியல் எஃப்யூஷன் முதன்மைக் கட்டியின் அதே மடலுக்குள் நியோபிளாஸின் செயற்கைக்கோள் முடிச்சுகள் |
| பிராந்திய நிணநீர் முனைகள் (N) | |
| எண் | பிராந்திய நிணநீர் முனைகளுக்கு மெட்டாஸ்டேஸ்கள் இல்லை. |
| N1 - தமிழ் அகராதியில் "N1" | முதன்மை நியோபிளாசம் பரவுவதற்கான நேரடி பாதையில் அமைந்துள்ள நுரையீரல் வேரின் பெரிப்ரோன்சியல் நிணநீர் முனைகள் மற்றும்/அல்லது நிணநீர் முனைகள் மற்றும் நுரையீரல் உள் நிணநீர் முனைகளுக்கு ஒருதலைப்பட்ச மெட்டாஸ்டேஸ்கள். |
| N2 (நவ) | மீடியாஸ்டினல் மற்றும்/அல்லது சப்கார்னல் நிணநீர் முனைகளுக்கு ஒருதலைப்பட்ச மெட்டாஸ்டேஸ்கள். |
| N3 - தமிழ் அகராதியில் "N3" | எதிர் பக்க மீடியாஸ்டினல் முனைகள், எதிர் பக்க வேர் முனைகள், தொடர்புடைய பக்கத்தின் ஸ்கேலீன் தசை அல்லது எதிர் பக்க அல்லது மேல் கிளாவிக்குலர் நிணநீர் முனைகளுக்கு மெட்டாஸ்டேஸ்கள். |
| தொலைதூர மெட்டாஸ்டேஸ்கள் (எம்) | |
| எம்0 | தொலைதூர மெட்டாஸ்டேஸ்கள் இல்லை. |
| எம் 1 | தொலைதூர மெட்டாஸ்டேஸ்கள் உள்ளன (முதன்மை கட்டியைத் தவிர தொடர்புடைய பக்கத்தின் மடல்களில் மெட்டாஸ்டேடிக் முனைகள் உட்பட) |
| நிலை 0 Tis IA T1 N0 M0 IB T2 N0 M0 IIA T1 N1 M0 |
நிலை IIB T2N1 M0 அல்லது T3 N0 M0 IIIA T3 N1 M0 அல்லது TI-3 N2 M0 IIIB எந்த TN M0 அல்லது T4 எந்த N M0 IV எந்த T எந்த N M1 |
படிவங்கள்
வீரியம் மிக்கது
- புற்றுநோய்
- சிறிய செல்
- ஓட்ஸ் செல்
- இடைநிலை செல்
- கலப்பு
- சிறிய செல் அல்லாதது
- அடினோகார்சினோமா
- அசினார்
- மூச்சுக்குழாய் ஆல்வியோலர்
- பாப்பில்லரி
- திடமானது
- அடினோஸ்குவாமஸ்
- பெரிய செல்
- கலத்தை அழி
- ராட்சத செல்
- செதிள் செல்
- சுழல் செல்
- மூச்சுக்குழாய் சுரப்பி புற்றுநோய்
- அடினாய்டு நீர்க்கட்டி
- மியூகோஎபிடர்மாய்டு
- கார்சினாய்டு
- லிம்போமா
- முதன்மை நுரையீரல் ஹாட்ஜ்கின் நோய்
- முதன்மை நுரையீரல் அல்லாத ஹாட்ஜ்கின் நோய்
தீங்கற்றது
- லாரிங்கோட்ராச்சியோபிரான்சியல்
- அடினோமா
- ஹமார்டோமா
- மையோபிளாஸ்டோமா
- பாப்பிலோமா
- பாரன்கிமல்
- ஃபைப்ரோமா
- ஹமார்டோமா
- லியோமியோமா
- லிபோமா
- நியூரோஃபைப்ரோமா/ஸ்க்வன்னோமா
- ஸ்க்லரோசிங் ஹெமாஞ்சியோமா
சுவாச எபிதீலியல் செல்களின் வீரியம் மிக்க மாற்றத்திற்கு புற்றுநோய் உண்டாக்கும் பொருட்களுடன் நீண்டகால தொடர்பு மற்றும் பல மரபணு மாற்றங்கள் குவிதல் தேவைப்படுகிறது. உயிரணு வளர்ச்சியைத் தூண்டும் (K-RAS, MYC), வளர்ச்சி காரணி ஏற்பிகளை குறியாக்கம் செய்யும் (EGFR, HER2/neu) மற்றும் அப்போப்டொசிஸைத் தடுக்கும் (BCL-2) மரபணுக்களில் ஏற்படும் பிறழ்வுகள் நோயியல் செல்களின் பெருக்கத்திற்கு பங்களிக்கின்றன. கட்டி அடக்கி மரபணுக்களை (p53, APC) தடுக்கும் பிறழ்வுகளும் அதே விளைவைக் கொண்டுள்ளன. இந்த பிறழ்வுகள் போதுமான அளவு குவியும்போது, சுவாச உறுப்புகளின் வீரியம் மிக்க நியோபிளாம்கள் உருவாகின்றன.
நுரையீரல் புற்றுநோய் பொதுவாக சிறிய செல் நுரையீரல் புற்றுநோய் (SCLC) மற்றும் சிறிய அல்லாத செல் நுரையீரல் புற்றுநோய் (NSCLC) என பிரிக்கப்படுகிறது. சிறிய செல் நுரையீரல் புற்றுநோய் என்பது மிகவும் ஆக்ரோஷமான கட்டியாகும், இது எப்போதும் புகைப்பிடிப்பவர்களில் ஏற்படுகிறது, மேலும் நோயறிதலின் போது 60% நோயாளிகளுக்கு பரவலான மெட்டாஸ்டாசிஸை ஏற்படுத்துகிறது. சிறிய அல்லாத செல் வகையின் அறிகுறிகள் மிகவும் மாறுபடும் மற்றும் ஹிஸ்டாலஜிக்கல் வகையைப் பொறுத்தது.
சிக்கல்கள் மற்றும் விளைவுகள்
வீரியம் மிக்க ப்ளூரல் எஃப்யூஷன்களுக்கான சிகிச்சையானது தோராசென்டெசிஸுடன் தொடங்குகிறது. அறிகுறியற்ற எஃப்யூஷன்களுக்கு சிகிச்சை தேவையில்லை; பல த்ராசென்டெசிஸ் இருந்தபோதிலும் மீண்டும் நிகழும் அறிகுறி எஃப்யூஷன்கள் மார்புக் குழாய் வழியாக வெளியேற்றப்படுகின்றன. டால்க் (அல்லது சில நேரங்களில் டெட்ராசைக்ளின் அல்லது ப்ளியோமைசின்) ப்ளூரல் இடத்திற்குள் செலுத்தப்படுவது (ப்ளூரோடசிஸ் எனப்படும் ஒரு செயல்முறை) ப்ளூரல் ஸ்களீரோசிஸை ஏற்படுத்துகிறது, ப்ளூரல் குழியை நீக்குகிறது மற்றும் 90% க்கும் மேற்பட்ட நிகழ்வுகளில் பயனுள்ளதாக இருக்கும்.
மேல் வேனா காவா நோய்க்குறியின் சிகிச்சை நுரையீரல் புற்றுநோயைப் போன்றது: கீமோதெரபி, கதிர்வீச்சு சிகிச்சை அல்லது இரண்டும். குளுக்கோகார்டிகாய்டுகள் பொதுவாகப் பயன்படுத்தப்படுகின்றன, ஆனால் அவற்றின் செயல்திறன் நிரூபிக்கப்படவில்லை. அறுவை சிகிச்சைக்கு முந்தைய கதிர்வீச்சு சிகிச்சையுடன் அல்லது இல்லாமல் அறுவை சிகிச்சை மூலம் அபிகல் கட்டிகள் சிகிச்சையளிக்கப்படுகின்றன அல்லது துணை கீமோதெரபியுடன் அல்லது இல்லாமல் கதிர்வீச்சு சிகிச்சை செய்யப்படுகிறது. பாரானியோபிளாஸ்டிக் நோய்க்குறிகளின் சிகிச்சை குறிப்பிட்ட சூழ்நிலையைப் பொறுத்தது.
கண்டறியும் நுரையீரல் புற்றுநோய்
முதல் ஆய்வு மார்பு ரேடியோகிராஃப் ஆகும். இது ஒற்றை அல்லது பல ஊடுருவல்கள் அல்லது தனிமைப்படுத்தப்பட்ட நுரையீரல் முடிச்சு போன்ற குறிப்பிட்ட அசாதாரணங்களை அல்லது தடிமனான இன்டர்லோபார் ப்ளூரா, விரிவடைந்த மீடியாஸ்டினம், டிராக்கியோப்ராஞ்சியல் குறுகல், அட்லெக்டாசிஸ், தீர்க்கப்படாத பாரன்கிமல் ஊடுருவல், கேவிட்டரி புண்கள் அல்லது விவரிக்கப்படாத ப்ளூரல் படிவுகள் அல்லது எஃப்யூஷன்கள் போன்ற நுட்பமான மாற்றங்களை தெளிவாகக் காட்ட முடியும். இந்த கண்டுபிடிப்புகள் சந்தேகத்திற்குரியவை ஆனால் நுரையீரல் புற்றுநோயைக் கண்டறியவில்லை, மேலும் உயர் தெளிவுத்திறன் கொண்ட CT (HRCT) மற்றும் சைட்டோலாஜிக் உறுதிப்படுத்தல் மூலம் மேலும் மதிப்பீடு தேவைப்படுகிறது.
நோயறிதலை உறுதிப்படுத்த உதவும் பல சிறப்பியல்பு கட்டமைப்புகள் மற்றும் மாற்றங்களை CT வெளிப்படுத்த முடியும். அணுகக்கூடிய புண்களின் ஊசி பயாப்ஸியைச் செய்வதற்கும் CT பயன்படுத்தப்படலாம், மேலும் கட்டத்தை தீர்மானிப்பதிலும் இது முக்கியமானது.
செல்லுலார் அல்லது திசு அடிப்படையிலான நோயறிதல் நுட்பங்கள் திசுக்களின் கிடைக்கும் தன்மை மற்றும் புண்களின் இருப்பிடத்தைப் பொறுத்தது. சளி அல்லது ப்ளூரல் திரவபரிசோதனை என்பது மிகக் குறைந்த ஊடுருவும் முறையாகும். உற்பத்தி இருமல் உள்ள நோயாளிகளில், விழித்தெழுந்தவுடன் பெறப்பட்ட சளி மாதிரிகளில் அதிக செறிவுள்ள வீரியம் மிக்க செல்கள் இருக்கலாம், ஆனால் இந்த முறையின் மகசூல் 50% க்கும் குறைவாகவே இருக்கும். ப்ளூரல் திரவம் செல்களின் மற்றொரு வசதியான மூலமாகும், ஆனால் மூன்றில் ஒரு பங்கிற்கும் குறைவான நிகழ்வுகளில் வெளியேற்றம் ஏற்படுகிறது; இருப்பினும், வீரியம் மிக்க வெளியேற்றம் இருப்பது குறைந்தபட்சம் நிலை IIIB நோயைக் குறிக்கிறது மற்றும் இது ஒரு மோசமான முன்கணிப்பு அறிகுறியாகும். பொதுவாக, தவறான-எதிர்மறை சைட்டோலஜி முடிவுகளை, நாளின் ஆரம்பத்தில் அதிக அளவு சளி அல்லது திரவத்தைப் பெறுவதன் மூலமும், செல் முறிவை ஏற்படுத்தும் செயலாக்க தாமதங்களைக் குறைக்க ஆய்வகங்களுக்கு மாதிரிகளை உடனடியாக கொண்டு செல்வதன் மூலமும் குறைக்க முடியும். சருமத்திற்குரிய பயாப்ஸி என்பது அடுத்த குறைந்தபட்ச ஊடுருவும் செயல்முறையாகும். நுரையீரல் புண்களை விட மெட்டாஸ்டேடிக் தளங்களை (சூப்பர்கிளாவிக்குலர் அல்லது பிற புற நிணநீர் முனைகள், ப்ளூரா, கல்லீரல் மற்றும் அட்ரீனல் சுரப்பிகள்) கண்டறிவதில் இது அதிக முக்கியத்துவம் வாய்ந்தது, ஏனெனில் நியூமோதோராக்ஸை உருவாக்கும் 20-25% ஆபத்து மற்றும் ஏற்றுக்கொள்ளப்பட்ட சிகிச்சை தந்திரங்களை மாற்ற வாய்ப்பில்லாத தவறான-எதிர்மறை முடிவுகளின் ஆபத்து.
நோயறிதலுக்கு பெரும்பாலும் பயன்படுத்தப்படும் செயல்முறை பிராங்கோஸ்கோபி ஆகும். கோட்பாட்டளவில், திசுக்களைப் பெறுவதற்கான தேர்வு முறை மிகக் குறைவான ஊடுருவல் கொண்டது. நடைமுறையில், நோயறிதல் மகசூல் அதிகமாக இருப்பதாலும், நிலைப்படுத்துவதற்கு பிராங்கோஸ்கோபி முக்கியமானது என்பதாலும், குறைவான ஊடுருவல் நடைமுறைகளுக்குப் பதிலாக பிராங்கோஸ்கோபி பெரும்பாலும் கூடுதலாகவோ அல்லது அதற்குப் பதிலாகவோ செய்யப்படுகிறது. லாவேஜ் பரிசோதனை, தூரிகை பயாப்ஸி மற்றும் புலப்படும் எண்டோபிரான்சியல் புண்கள் மற்றும் பாராட்ராஷியல், சப்காரினல், மீடியாஸ்டினல் மற்றும் ஹிலார் நிணநீர் முனைகளின் நுண்ணிய ஊசி ஆஸ்பிரேஷன் ஆகியவற்றின் கலவையானது 90–100% வழக்குகளில் நோயறிதலை அனுமதிக்கிறது.
மீடியாஸ்டினோஸ்கோபி என்பது அதிக ஆபத்துள்ள செயல்முறையாகும், இது பொதுவாக அறுவை சிகிச்சைக்கு முன்னர் நிச்சயமற்ற தோற்றத்தின் விரிவாக்கப்பட்ட மீடியாஸ்டினல் நிணநீர் முனைகளில் கட்டி இருப்பதை உறுதிப்படுத்த அல்லது விலக்க பயன்படுத்தப்படுகிறது.
மருத்துவ குணாதிசயங்கள் மற்றும் ரேடியோகிராஃபிக் தரவுகள், பிரித்தெடுக்கக்கூடிய நியோபிளாசம் இருப்பதை வலுவாகக் குறிக்கும் நோயாளிகளுக்கு, குறைவான ஊடுருவும் முறைகள் நோயறிதலை நிறுவத் தவறினால், திறந்த தோரகாடமி அல்லது வீடியோ எண்டோஸ்கோபி மூலம் செய்யப்படும் திறந்த நுரையீரல் பயாப்ஸி குறிக்கப்படுகிறது.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
நிலைப்படுத்தலை தீர்மானித்தல்
சிறிய செல் நுரையீரல் புற்றுநோய் வரையறுக்கப்பட்ட அல்லது மேம்பட்ட நிலை நோயாக வகைப்படுத்தப்படுகிறது. வரையறுக்கப்பட்ட நிலை என்பது ஒரு ஹெமிதோராக்ஸில் (ஒருதலைப்பட்ச நிணநீர் முனை ஈடுபாடு உட்பட) மட்டுப்படுத்தப்பட்ட கட்டியாகும், இது ஒரு ஏற்றுக்கொள்ளக்கூடிய கதிர்வீச்சு சிகிச்சை தளத்துடன் சிகிச்சையளிக்கப்படலாம், ப்ளூரல் அல்லது பெரிகார்டியல் எஃப்யூஷன் இருப்பதைத் தவிர்த்து. மேம்பட்ட நிலை நோய் என்பது ஹெமிதோராக்ஸிலும், வீரியம் மிக்க ப்ளூரல் அல்லது பெரிகார்டியல் எஃப்யூஷன் இருப்பதிலும் உள்ள கட்டியாகும். சிறிய செல் நுரையீரல் புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளில் மூன்றில் ஒரு பகுதியினர் வரையறுக்கப்பட்ட நோயைக் கொண்டுள்ளனர்; மீதமுள்ளவர்களுக்கு பெரும்பாலும் விரிவான தொலைதூர மெட்டாஸ்டேஸ்கள் உள்ளன.
சிறிய செல் அல்லாத நுரையீரல் புற்றுநோயின் நிலைப்படுத்தல் என்பது கட்டியின் அளவு, இருப்பிடம், நிணநீர் முனைகள் மற்றும் தொலைதூர மெட்டாஸ்டேஸ்களின் இருப்பு அல்லது இல்லாமை ஆகியவற்றை தீர்மானிப்பதை உள்ளடக்கியது.
கழுத்திலிருந்து மேல் வயிறு வரை மெல்லிய பிரிவு CT (கர்ப்பப்பை வாய், மேல்புறம், கல்லீரல் மற்றும் அட்ரீனல் மெட்டாஸ்டேஸ்களைக் கண்டறிய) என்பது சிறிய செல் மற்றும் சிறிய அல்லாத செல் நுரையீரல் புற்றுநோய் இரண்டிற்கும் முதல்-வரிசை விசாரணையாகும். இருப்பினும், CT பெரும்பாலும் அழற்சிக்குப் பிந்தைய மற்றும் வீரியம் மிக்க இன்ட்ராதோராசிக் நிணநீர் முனை விரிவாக்கம், அல்லது தீங்கற்ற மற்றும் வீரியம் மிக்க கல்லீரல் அல்லது அட்ரீனல் புண்கள் (நோயின் கட்டத்தை தீர்மானிக்கும் வேறுபாடுகள்) ஆகியவற்றுக்கு இடையில் வேறுபடுத்திப் பார்க்க முடியாது. எனவே, இந்த பகுதிகளில் CT கண்டுபிடிப்புகள் அசாதாரணமாக இருந்தால் பொதுவாக பிற ஆய்வுகள் செய்யப்படுகின்றன.
பாசிட்ரான் எமிஷன் டோமோகிராபி (PET) என்பது வீரியம் மிக்க மீடியாஸ்டினல் நிணநீர் கணுக்கள் மற்றும் பிற தொலைதூர மெட்டாஸ்டேஸ்களை (வளர்சிதை மாற்ற இலக்கு) அடையாளம் காணப் பயன்படுத்தப்படும் ஒரு துல்லியமான, ஊடுருவல் இல்லாத நுட்பமாகும். PET மற்றும் CT ஆகியவை இணைந்த ஸ்கேனர்களால் ஒற்றைப் படமாக இணைக்கப்படும் ஒருங்கிணைந்த PET-CT, CT அல்லது PET ஐ மட்டும் விட அல்லது இரண்டு ஆய்வுகளின் காட்சி தொடர்பை விட சிறிய செல் அல்லாத நோயை கட்டமைக்க மிகவும் துல்லியமானது. PET மற்றும் CT-PET இன் பயன்பாடு செலவு மற்றும் கிடைக்கும் தன்மையால் வரையறுக்கப்படுகிறது. PET கிடைக்காதபோது, பிரான்கோஸ்கோபி மற்றும், குறைவாகவே, மீடியாஸ்டினல் நிணநீர் கணுக்களின் பயாப்ஸி செய்ய, மூச்சுக்குழாய் ஆய்வு மற்றும் வீடியோ-உதவி தோராக்கோஸ்கோபி பயன்படுத்தப்படலாம். PET இல்லாமல், சந்தேகத்திற்கிடமான கல்லீரல் அல்லது அட்ரீனல் வெகுஜனங்களை ஊசி பயாப்ஸி மூலம் மதிப்பீடு செய்ய வேண்டும்.
மார்பு MRI, மேல் மார்பில் உயர் தெளிவுத்திறன் கொண்ட CT ஐ விட சற்று துல்லியமானது, இது உதரவிதானத்திற்கு நெருக்கமான கட்டிகள் அல்லது கட்டிகளைக் கண்டறிவதற்குப் பயன்படுகிறது.
தலைவலி அல்லது நரம்பியல் குறைபாடுகள் உள்ள நோயாளிகள் தலையின் CT அல்லது MRI ஸ்கேன் எடுத்து உயர்ந்த வேனா கேவா நோய்க்குறியை மதிப்பீடு செய்ய வேண்டும். எலும்பு வலி அல்லது உயர்ந்த சீரம் கால்சியம் அல்லது அல்கலைன் பாஸ்பேட்டஸ் உள்ள நோயாளிகள் ரேடியோநியூக்ளைடு எலும்பு ஸ்கேனிங்கை மேற்கொள்ள வேண்டும். சந்தேகத்திற்கிடமான அறிகுறிகள், அறிகுறிகள் அல்லது ஆய்வக அசாதாரணங்கள் இல்லாத நிலையில் இந்த ஆய்வுகள் குறிப்பிடப்படவில்லை. முழுமையான இரத்த எண்ணிக்கை, சீரம் அல்புமின் மற்றும் கிரியேட்டினின் போன்ற பிற இரத்த பரிசோதனைகள் கட்டத்தை தீர்மானிப்பதில் எந்தப் பங்கையும் கொண்டிருக்கவில்லை, ஆனால் நோயாளியின் சிகிச்சையை பொறுத்துக்கொள்ளும் திறன் பற்றிய முக்கியமான முன்கணிப்பு தகவலை வழங்குகின்றன.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
என்ன சோதனைகள் தேவைப்படுகின்றன?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை நுரையீரல் புற்றுநோய்
நுரையீரல் புற்றுநோய்க்கான சிகிச்சையானது பொதுவாக அறுவை சிகிச்சையின் சாத்தியக்கூறுகளை மதிப்பிடுவதை உள்ளடக்கியது, அதைத் தொடர்ந்து கட்டியின் வகை மற்றும் கட்டத்தைப் பொறுத்து அறுவை சிகிச்சை, கீமோதெரபி மற்றும்/அல்லது கதிர்வீச்சு சிகிச்சை ஆகியவை அடங்கும். கட்டியுடன் தொடர்புடைய பல காரணிகள் அறுவை சிகிச்சையின் சாத்தியக்கூறுகளை பாதிக்கலாம். மோசமான இருதய நுரையீரல் இருப்பு; ஊட்டச்சத்து குறைபாடு; மோசமான உடல் நிலை; சைட்டோபீனியா உள்ளிட்ட இணை நோய்கள்; மற்றும் மனநல அல்லது அறிவாற்றல் குறைபாடு ஆகியவை தீவிர சிகிச்சைக்கு பதிலாக நோய்த்தடுப்பு சிகிச்சையைத் தேர்வுசெய்ய வழிவகுக்கும், அல்லது சிகிச்சையே இல்லாமல் போகலாம், தொழில்நுட்ப ரீதியாக சிகிச்சை சாத்தியமாகலாம் என்றாலும் கூட.
நோயாளிக்கு லோபார் அல்லது முழு நுரையீரல் பிரித்தெடுத்தலுக்குப் பிறகு போதுமான நுரையீரல் இருப்பு இருக்கும்போது மட்டுமே அறுவை சிகிச்சை செய்யப்படுகிறது. அறுவை சிகிச்சைக்கு முந்தைய கட்டாய எக்ஸ்பிரேட்டரி அளவு 2 லிட்டருக்கும் அதிகமாக இருக்கும் நோயாளிகள் பொதுவாக நிமோனெக்டோமிக்கு உட்படுகிறார்கள். 2 லிட்டருக்கும் குறைவான FEV1 உள்ள நோயாளிகள், பிரித்தெடுத்தலின் விளைவாக நோயாளி எதிர்பார்க்கக்கூடிய செயல்பாட்டின் இழப்பின் அளவை தீர்மானிக்க அளவு ரேடியோநியூக்ளைடு பெர்ஃப்யூஷன் ஸ்கேனிங்கிற்கு உட்படுத்தப்பட வேண்டும். அறுவை சிகிச்சைக்குப் பிந்தைய FEV1 ஐ, பிரித்தெடுக்கப்படாத நுரையீரலின் சதவீத பெர்ஃப்யூஷனை அறுவை சிகிச்சைக்கு முந்தைய FEV ஆல் பெருக்குவதன் மூலம் கணிக்க முடியும். கணிக்கப்பட்ட FEV1 > 800 mL அல்லது > சாதாரண FEV1 இன் 40% போதுமான அறுவை சிகிச்சைக்குப் பிந்தைய நுரையீரல் செயல்பாட்டைக் குறிக்கிறது, இருப்பினும் COPD நோயாளிகளில் நுரையீரல் அளவைக் குறைப்பு அறுவை சிகிச்சை பற்றிய ஆய்வுகள், FEV1 < 800 mL உள்ள நோயாளிகள் நுரையீரலின் மோசமாக செயல்படும் புல்லஸ் (பொதுவாக நுனி) பகுதிகளில் புண் அமைந்திருந்தால் பிரித்தெடுத்தலை பொறுத்துக்கொள்ளலாம் என்று கூறுகின்றன. அதிக அறுவை சிகிச்சை அதிர்வெண் கொண்ட மருத்துவமனைகளில் பிரித்தெடுத்தல் செய்யப்படும் நோயாளிகள் குறைவான சிக்கல்களைக் கொண்டுள்ளனர் மற்றும் குறைந்த அறுவை சிகிச்சை அனுபவம் கொண்ட மருத்துவமனைகளில் அறுவை சிகிச்சை செய்யப்படும் நோயாளிகளை விட உயிர்வாழும் வாய்ப்பு அதிகம்.
சிகிச்சைக்காக ஏராளமான கீமோதெரபி சிகிச்சை முறைகள் உருவாக்கப்பட்டுள்ளன; எந்த ஒரு சிகிச்சை முறையும் சிறந்ததாக நிரூபிக்கப்படவில்லை. எனவே, சிகிச்சை முறையின் தேர்வு பெரும்பாலும் உள்ளூர் அனுபவம், முரண்பாடுகள் மற்றும் மருந்து நச்சுத்தன்மையைப் பொறுத்தது. சிகிச்சைக்குப் பிறகு மறுபிறப்புக்கான மருந்தின் தேர்வு இடத்தைப் பொறுத்தது மற்றும் உள்ளூர் மறுபிறப்புக்கான மீண்டும் மீண்டும் கீமோதெரபி, மெட்டாஸ்டேஸ்களுக்கான கதிரியக்க சிகிச்சை மற்றும் கூடுதல் வெளிப்புற கதிர்வீச்சு சாத்தியமில்லாதபோது எண்டோபிரான்சியல் நோய்க்கான பிராக்கிதெரபி ஆகியவை அடங்கும்.
கதிர்வீச்சு சிகிச்சையானது, நுரையீரலின் பெரிய பகுதிகள் நீண்ட காலத்திற்கு அதிக அளவு கதிர்வீச்சுக்கு ஆளாகும்போது, கதிர்வீச்சு நிமோனிடிஸ் உருவாகும் அபாயத்தைக் கொண்டுள்ளது. சிகிச்சைப் பொதிக்குப் பிறகு 3 மாதங்களுக்குள் கதிர்வீச்சு நிமோனிடிஸ் ஏற்படலாம். இருமல், மூச்சுத் திணறல், குறைந்த தர காய்ச்சல் அல்லது ப்ளூரிக் வலி இந்த நிலையின் வளர்ச்சியைக் குறிக்கலாம், மூச்சுத்திணறல் அல்லது ப்ளூரல் உராய்வு தேய்த்தல் போன்றவையும் இருக்கலாம். மார்பு எக்ஸ்ரே நிச்சயமற்றதாக இருக்கலாம்; CT ஸ்கேன் ஒரு தனித்துவமான நிறை இல்லாமல் தெளிவற்ற ஊடுருவலைக் காட்டலாம். நோயறிதல் பெரும்பாலும் விலக்குவதன் மூலம் செய்யப்படுகிறது. கதிர்வீச்சு நிமோனிடிஸ் 2 முதல் 4 வாரங்களுக்கு ப்ரெட்னிசோலோன் 60 மி.கி உடன் சிகிச்சையளிக்கப்படுகிறது, பின்னர் குறைக்கப்படுகிறது.
பல நோயாளிகள் இறப்பதால், பிரேத பரிசோதனைக்கு முந்தைய பராமரிப்பு அவசியம். மூச்சுத் திணறல், வலி, பதட்டம், குமட்டல் மற்றும் பசியின்மை போன்ற அறிகுறிகள் மிகவும் பொதுவானவை, மேலும் அவை பேரன்டெரல் மார்பின்; வாய்வழி, டிரான்ஸ்டெர்மல் அல்லது பேரன்டெரல் ஓபியாய்டுகள்; மற்றும் வாந்தி எதிர்ப்பு மருந்துகள் மூலம் சிகிச்சையளிக்கப்படலாம்.
சிறிய செல் நுரையீரல் புற்றுநோய்க்கான சிகிச்சை
எந்த நிலையிலும் சிறிய செல் நுரையீரல் புற்றுநோய் பொதுவாக ஆரம்பத்தில் சிகிச்சைக்கு உணர்திறன் கொண்டது, ஆனால் இது குறுகிய காலம் மட்டுமே. சிறிய செல் நுரையீரல் புற்றுநோய்க்கான சிகிச்சையில் அறுவை சிகிச்சை பொதுவாக எந்தப் பங்கையும் வகிக்காது, இருப்பினும் பரவாமல் சிறிய, மையக் கட்டியைக் கொண்ட (தனிமைப்படுத்தப்பட்ட, தனி நுரையீரல் முடிச்சு போன்றவை) அரிதான நோயாளிகளுக்கு இது ஒரு விருப்பமாக இருக்கலாம்.
வரையறுக்கப்பட்ட நோய் கட்டத்தில், எட்டோபோசைடு மற்றும் ஒரு பிளாட்டினம் முகவர் (சிஸ்பிளாட்டின் அல்லது கார்போபிளாட்டின்) ஆகியவற்றுடன் நான்கு சேர்க்கை சிகிச்சை படிப்புகள் மிகவும் பயனுள்ள சிகிச்சை முறையாக இருக்கலாம், இருப்பினும் வின்கா ஆல்கலாய்டுகள் (வின்பிளாஸ்டைன், வின்கிரிஸ்டைன், வினோரெல்பைன்), அல்கைலேட்டிங் முகவர்கள் (சைக்ளோபாஸ்பாமைடு, ஐசோபாஸ்பாமைடு), டாக்ஸோரூபிகின், டாக்ஸேன்கள் (டோசெடாக்சல், பக்லிடாக்சல்) மற்றும் ஜெம்சிடபைன் உள்ளிட்ட பிற முகவர்களுடன் சேர்க்கைகளும் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. கதிர்வீச்சு சிகிச்சை பதிலை மேலும் மேம்படுத்துகிறது; மார்பின் பாதிக்கு மட்டுமே வரையறுக்கப்பட்ட நோய் என்ற வரையறை கதிர்வீச்சு சிகிச்சையில் காணப்படும் குறிப்பிடத்தக்க உயிர்வாழும் நன்மையை அடிப்படையாகக் கொண்டது. சில நிபுணர்கள் மூளை மெட்டாஸ்டேஸ்களைத் தடுக்க மண்டையோட்டு கதிர்வீச்சை பரிந்துரைக்கின்றனர்; மைக்ரோமெட்டாஸ்டேஸ்கள் சிறிய செல் நுரையீரல் புற்றுநோயில் பொதுவானவை, மேலும் கீமோதெரபி மருந்துகள் இரத்த-மூளைத் தடையை கடக்காது.
முற்றிய நோயில், சிகிச்சையானது வரையறுக்கப்பட்ட நிலைக்கான சிகிச்சையைப் போலவே இருக்கும், ஆனால் ஒரே நேரத்தில் கதிரியக்க சிகிச்சை இல்லாமல். டோபோய்சோமரேஸ் தடுப்பான்களுடன் (இரினோடோகன் அல்லது டோபோடோகன்) எட்டோபோசைடை மாற்றுவது உயிர்வாழ்வை மேம்படுத்தக்கூடும். இந்த மருந்துகள், தனியாகவோ அல்லது பிற மருந்துகளுடன் இணைந்து, பொதுவாக பயனற்ற நோய்களிலும், எந்த நிலையிலும் மீண்டும் மீண்டும் வரும் சுவாச வீரியம் மிக்க கட்டிகளிலும் பயன்படுத்தப்படுகின்றன. எலும்பு அல்லது மூளை மெட்டாஸ்டேஸ்களுக்கு கதிர்வீச்சு பெரும்பாலும் ஒரு நோய்த்தடுப்பு சிகிச்சையாகப் பயன்படுத்தப்படுகிறது.
பொதுவாக, சிறிய செல் நுரையீரல் புற்றுநோய் மோசமான முன்கணிப்பைக் கொண்டுள்ளது, இருப்பினும் நல்ல செயல்திறன் நிலையைக் கொண்ட நோயாளிகளுக்கு மருத்துவ பரிசோதனைகளில் பங்கேற்க வாய்ப்பு வழங்கப்பட வேண்டும்.
சிறிய செல் அல்லாத நுரையீரல் புற்றுநோய்க்கான சிகிச்சை
சிறிய செல் அல்லாத நுரையீரல் புற்றுநோய்க்கான சிகிச்சையானது, அதன் நிலையைப் பொறுத்தது. I மற்றும் II நிலைகளுக்கு, லோபெக்டமி அல்லது நிமோனெக்டமி மூலம் அறுவை சிகிச்சை மூலம் பிரித்தெடுப்பது, தேர்ந்தெடுக்கப்பட்ட அல்லது மொத்த மீடியாஸ்டினல் நிணநீர் முனை பிரித்தெடுப்புடன் இணைக்கப்படுகிறது. பிரிவு நீக்கம் மற்றும் ஆப்பு பிரித்தெடுப்பு உள்ளிட்ட சிறிய பிரித்தெடுப்புகள், மோசமான நுரையீரல் இருப்பு உள்ள நோயாளிகளுக்குக் கருதப்படுகின்றன. நிலை I நோயாளிகளில் தோராயமாக 55-75% மற்றும் நிலை II நோயாளிகளில் 35-55% பேருக்கு அறுவை சிகிச்சை குணப்படுத்தும். துணை கீமோதெரபி நோயின் ஆரம்ப கட்டங்களில் (Ib மற்றும் II) பயனுள்ளதாக இருக்கும். சிஸ்பிளாட்டின் மற்றும் வினோரெல்பைனுடன் 5 ஆண்டு ஒட்டுமொத்த உயிர்வாழ்வு (69% vs. 54%) மற்றும் முன்னேற்றம் இல்லாத உயிர்வாழ்வு (61% vs. 49%) ஆகியவற்றில் முன்னேற்றம் காணப்படுகிறது. முன்னேற்றம் சிறியதாக இருப்பதால், துணை கீமோதெரபியைப் பயன்படுத்துவதற்கான முடிவு தனிப்பட்ட அடிப்படையில் எடுக்கப்பட வேண்டும். ஆரம்ப கட்டங்களில் நியோஅட்ஜுவண்ட் கீமோதெரபியின் பங்கு கட்டம் I சோதனைகளில் உள்ளது.
மூன்றாம் நிலை நோய், பிராந்திய நிணநீர் முனை சம்பந்தப்பட்ட ஆனால் தொலைதூர மெட்டாஸ்டேஸ்கள் இல்லாத ஒன்று அல்லது அதற்கு மேற்பட்ட உள்ளூர் ரீதியாக மேம்பட்ட கட்டிகளால் வகைப்படுத்தப்படுகிறது. அறுவை சிகிச்சையின் போது கண்டறியப்பட்ட மறைமுக மீடியாஸ்டினல் நிணநீர் முனை மெட்டாஸ்டேஸ்களுடன் கூடிய நிலை IIIA நோய்க்கு, பிரித்தெடுத்தல் 5 ஆண்டு உயிர்வாழும் விகிதத்தை 20-25% வழங்குகிறது. கீமோதெரபியுடன் அல்லது இல்லாமல் கதிர்வீச்சு சிகிச்சையானது பிரித்தெடுக்க முடியாத நிலை IIIA நோய்க்கான தரமாகக் கருதப்படுகிறது, ஆனால் உயிர்வாழ்வு மோசமாக உள்ளது (சராசரி உயிர்வாழ்வு 10-14 மாதங்கள்). சமீபத்திய ஆய்வுகள் அறுவை சிகிச்சைக்கு முந்தைய கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சை மற்றும் அறுவை சிகிச்சைக்குப் பிறகு கீமோதெரபி ஆகியவற்றுடன் சற்று சிறந்த முடிவுகளைக் காட்டியுள்ளன. இது மேலும் ஆராய்ச்சிக்கான ஒரு பகுதியாகவே உள்ளது.
நிலை IIIB உடன், எதிர் பக்க மீடியாஸ்டினல் அல்லது சூப்பர்கிளாவிக்குலர் நிணநீர் முனை ஈடுபாடு அல்லது வீரியம் மிக்க ப்ளூரல் எஃப்யூஷன் உள்ளவர்களுக்கு கதிர்வீச்சு சிகிச்சை, கீமோதெரபி அல்லது இரண்டும் தேவை. சிஸ்பிளாட்டின், பக்லிடாக்சல், வின்கிரிஸ்டைன் மற்றும் சைக்ளோபாஸ்பாமைடு போன்ற கதிரியக்க உணர்திறன் கொண்ட கீமோதெரபியூடிக் முகவர்களைச் சேர்ப்பது உயிர்வாழ்வை சிறிது மேம்படுத்துகிறது. இதயம், பெரிய நாளங்கள், மீடியாஸ்டினம் அல்லது முதுகெலும்பு சம்பந்தப்பட்ட உள்ளூர் கட்டிகளைக் கொண்ட நோயாளிகளுக்கு பொதுவாக கதிர்வீச்சு சிகிச்சை மூலம் சிகிச்சை அளிக்கப்படுகிறது. அரிதாக (T4N0M0), நியோஅட்ஜுவண்ட் அல்லது துணை கீமோரேடியோதெரபி மூலம் அறுவை சிகிச்சை மூலம் பிரித்தெடுத்தல் சாத்தியமாகலாம். நிலை IIIB இல் சிகிச்சையளிக்கப்பட்ட நோயாளிகளுக்கு 5 ஆண்டு உயிர்வாழும் விகிதம் 5% ஆகும்.
நிலை IV நுரையீரல் புற்றுநோயில் சிகிச்சையின் குறிக்கோள் அறிகுறிகளைப் போக்குவதாகும். கட்டியைச் சுருக்கவும், அறிகுறிகளுக்கு சிகிச்சையளிக்கவும், வாழ்க்கைத் தரத்தை மேம்படுத்தவும் கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சை பயன்படுத்தப்படலாம். இருப்பினும், சராசரி உயிர்வாழ்வு 9 மாதங்களுக்கும் குறைவானது; 25% க்கும் குறைவான நோயாளிகள் 1 வருடம் உயிர்வாழ்கின்றனர். அறுவை சிகிச்சை நோய்த்தடுப்பு நடைமுறைகளில் தொடர்ச்சியான வெளியேற்றங்களுக்கு தோராசென்டெசிஸ் மற்றும் ப்ளூரோடெசிஸ், ப்ளூரல் வடிகால் வடிகுழாய்களை வைப்பது, மூச்சுக்குழாய் மற்றும் பிரதான மூச்சுக்குழாய் சம்பந்தப்பட்ட கட்டி திசுக்களின் மூச்சுக்குழாய் அழித்தல், காற்றுப்பாதை அடைப்பைத் தடுக்க ஸ்டெண்டுகளை வைப்பது மற்றும் சில சந்தர்ப்பங்களில், வரவிருக்கும் முதுகெலும்பு சுருக்கத்திற்கு முதுகெலும்பு உறுதிப்படுத்தல் ஆகியவை அடங்கும்.
சில புதிய உயிரியல் முகவர்கள் கட்டியை குறிவைக்கின்றன. பிளாட்டினம் மற்றும் டோசெடாக்சலுக்கு பதிலளிக்காத நோயாளிகளுக்கு எபிடெர்மல் வளர்ச்சி காரணி ஏற்பி (EGFR) டைரோசின் கைனேஸ் தடுப்பானான ஜெஃபிடினிப் பயன்படுத்தப்படலாம். கட்டம் I சோதனைகளில் உள்ள பிற உயிரியல் முகவர்களில் பிற EGFR தடுப்பான்கள், எதிர்ப்பு EGFR mRNA ஒலிகோநியூக்ளியோடைடுகள் (மெசஞ்சர் RNAகள்) மற்றும் ஃபார்னெசில் டிரான்ஸ்ஃபெரேஸ் தடுப்பான்கள் ஆகியவை அடங்கும்.
சிறிய செல் அல்லாத வகை, சுயாதீனமான இரண்டாவது முதன்மை கட்டி, உள்ளூர் ரீதியாக மீண்டும் மீண்டும் வரும் சிறிய செல் அல்லாத நுரையீரல் புற்றுநோய் மற்றும் தொலைதூர மெட்டாஸ்டேஸ்கள் ஆகியவற்றை வேறுபடுத்துவது முக்கியம். சுயாதீனமான இரண்டாவது முதன்மை கட்டியின் சிகிச்சை மற்றும் சிறிய செல் அல்லாத வகை நோயின் மறுபிறப்பு ஆகியவை I-III நிலைகளில் முதன்மை நியோபிளாம்களுக்குப் பொருந்தும் அதே கொள்கைகளின்படி மேற்கொள்ளப்படுகின்றன. ஆரம்பத்தில் அறுவை சிகிச்சை பயன்படுத்தப்பட்டிருந்தால், முக்கிய முறை கதிர்வீச்சு சிகிச்சையாகும். தொலைதூர மெட்டாஸ்டேஸ்களாக மறுபிறப்பு வெளிப்பட்டால், நோயாளிகள் நிலை IV இல் உள்ளதைப் போலவே சிகிச்சை அளிக்கப்படுகிறார்கள், மேலும் நோய்த்தடுப்பு நடைமுறைகளுக்கு முக்கியத்துவம் அளிக்கப்படுகிறது.
சிகிச்சை நடவடிக்கைகளின் தொகுப்பில், நுரையீரல் புற்றுநோய்க்கான உணவைப் பின்பற்றுவது மிகவும் முக்கியம்.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
புகைபிடிப்பதை நிறுத்துவதன் மூலம் மட்டுமே நுரையீரல் புற்றுநோயைத் தடுக்க முடியும். எந்தவொரு தீவிரமான தலையீடும் பயனுள்ளதாக நிரூபிக்கப்படவில்லை. வீடுகளில் அதிக ரேடான் அளவைக் குறைப்பது புற்றுநோயை உண்டாக்கும் கதிர்வீச்சை நீக்குகிறது, ஆனால் நுரையீரல் புற்றுநோய் ஏற்படுவதைக் குறைப்பதாகக் காட்டப்படவில்லை. ரெட்டினாய்டுகள் மற்றும் பீட்டா கரோட்டின் அதிகம் உள்ள பழங்கள் மற்றும் காய்கறிகளின் நுகர்வு அதிகரிப்பது நுரையீரல் புற்றுநோயில் எந்த விளைவையும் ஏற்படுத்தாது. புகைப்பிடிப்பவர்களில் வைட்டமின் சப்ளிமெண்ட் எந்த நிரூபிக்கப்பட்ட நன்மையையும் (வைட்டமின் ஈ) கொண்டிருக்கவில்லை அல்லது தீங்கு விளைவிக்கும் (பீட்டா கரோட்டின்). NSAID கள் மற்றும் வைட்டமின் ஈ சப்ளிமெண்ட் முன்னாள் புகைப்பிடிப்பவர்களை நுரையீரல் புற்றுநோயிலிருந்து பாதுகாக்கக்கூடும் என்பதற்கான ஆரம்ப தரவுகளுக்கு உறுதிப்படுத்தல் தேவை. செல் சிக்னலிங் பாதைகள் மற்றும் செல் சுழற்சி ஒழுங்குமுறை மற்றும் கட்டியுடன் தொடர்புடைய ஆன்டிஜென்களை இலக்காகக் கொண்ட புதிய மூலக்கூறு அணுகுமுறைகள் ஆராயப்படுகின்றன.
முன்அறிவிப்பு
புதிய சிகிச்சைகள் இருந்தாலும் நுரையீரல் புற்றுநோய்க்கு மோசமான முன்கணிப்பு உள்ளது. சராசரியாக, சிறிய செல் அல்லாத ஆரம்பகால நோயால் பாதிக்கப்பட்ட நோயாளிகள் சுமார் 6 மாதங்கள் உயிர்வாழ்கிறார்கள், அதேசமயம் சிகிச்சையளிக்கப்பட்ட நோயாளிகளுக்கு 5 ஆண்டு உயிர்வாழ்வு விகிதம் தோராயமாக 9 மாதங்கள் ஆகும். மேம்பட்ட சிறிய செல் நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு குறிப்பாக மோசமான முன்கணிப்பு உள்ளது, 5 ஆண்டு உயிர்வாழ்வு விகிதம் 1% க்கும் குறைவாக உள்ளது. வரையறுக்கப்பட்ட நோய்க்கான சராசரி உயிர்வாழ்வு 20 மாதங்கள், 5 ஆண்டு உயிர்வாழ்வு விகிதம் 20%. சிறிய செல் நுரையீரல் புற்றுநோயால் பாதிக்கப்பட்ட பல நோயாளிகளில், கீமோதெரபி ஆயுளை நீட்டிக்கிறது மற்றும் அதன் பயன்பாட்டை நியாயப்படுத்தும் அளவுக்கு வாழ்க்கைத் தரத்தை மேம்படுத்துகிறது. சிறிய செல் அல்லாத நுரையீரல் புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு ஐந்து ஆண்டு உயிர்வாழ்வு நிலையுடன் மாறுபடும், நிலை I இல் உள்ள நோயாளிகளுக்கு 60% முதல் நிலை IV இல் உள்ளவர்களுக்கு கிட்டத்தட்ட 0% வரை இருக்கும்; கிடைக்கக்கூடிய தரவு பிளாட்டினம் அடிப்படையிலான கீமோதெரபி விதிமுறைகளுடன் ஆரம்பகால நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு சிறந்த உயிர்வாழ்வை பரிந்துரைக்கிறது. பிந்தைய கட்டத்தில் நோய்க்கான ஏமாற்றமளிக்கும் சிகிச்சை விளைவுகளைக் கருத்தில் கொண்டு, இறப்பைக் குறைப்பதற்கான முயற்சிகள் ஆரம்பகால கண்டறிதல் மற்றும் செயலில் உள்ள தடுப்பு நடவடிக்கைகளில் அதிக கவனம் செலுத்துகின்றன.
அதிக ஆபத்துள்ள நோயாளிகளில் மார்பக ரேடியோகிராஃபி பரிசோதனை நுரையீரல் புற்றுநோயை முன்கூட்டியே கண்டறிகிறது, ஆனால் இறப்பைக் குறைக்காது. கட்டிகளைக் கண்டறிவதில் CT பரிசோதனை மிகவும் உணர்திறன் வாய்ந்தது, ஆனால் தவறான-நேர்மறை முடிவுகளின் அதிக விகிதம் CT கண்டுபிடிப்புகளை உறுதிப்படுத்தப் பயன்படுத்தப்படும் தேவையற்ற ஆக்கிரமிப்பு நோயறிதல் நடைமுறைகளின் எண்ணிக்கையை அதிகரிக்கிறது. இத்தகைய நடைமுறைகள் விலை உயர்ந்தவை மற்றும் சிக்கல்களின் அபாயத்தைக் கொண்டுள்ளன. புகைபிடிப்பவர்களில் ஆண்டுதோறும் CT ஸ்கேன் மற்றும் PET அல்லது உயர்-தெளிவுத்திறன் கொண்ட CT ஸ்கேன் மூலம் நிச்சயமற்ற புண்களை மதிப்பிடுவதற்கான ஒரு உத்தி ஆய்வு செய்யப்பட்டு வருகிறது. தற்போது, இந்த உத்தி இறப்பைக் குறைப்பதாகத் தெரியவில்லை மற்றும் வழக்கமான நடைமுறைக்கு பரிந்துரைக்க முடியாது. எதிர்கால ஆய்வுகளில் மார்க்கர் மரபணுக்களின் மூலக்கூறு பகுப்பாய்வு (எ.கா., K-RAS, p53, EGFR), ஸ்பூட்டம் சைட்டோமெட்ரி மற்றும் வெளியேற்றப்பட்ட மூச்சில் புற்றுநோயுடன் தொடர்புடைய கரிம சேர்மங்களைக் கண்டறிதல் (எ.கா., அல்கேன், பென்சீன்) ஆகியவற்றின் கலவையும் அடங்கும்.

