கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஹைப்போஸ்பெர்மியா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
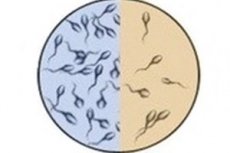
ஒரு மில்லி லிட்டர் விந்தணுவில் உள்ள விந்தணுக்களின் செறிவு, குறைந்த குறிப்பு (உடலியல் ரீதியாக இயல்பானது) வரம்பை விடக் குறைவாக இருந்தால், அது ஹைப்போஸ்பெர்மியா (கிரேக்க மொழியில் இருந்து ஹைப்போ - கீழே) அல்லது ஒலிகோஸ்பெர்மியா (கிரேக்க மொழியில் இருந்து ஒலிகோஸ் - சில, முக்கியமற்றது) என வரையறுக்கப்படுகிறது.
கூடுதலாக, விந்தணு எண்ணிக்கை குறைவாக இருக்கும்போது, விந்தணு உருவவியல் மற்றும் இயக்கத்தில் குறிப்பிடத்தக்க அசாதாரணங்கள் கண்டறியப்படலாம், இது ஒலிகோஸ்தெனோடெராடோசூஸ்பெர்மியா என்று அழைக்கப்படுகிறது.
நோயியல்
மனித இனப்பெருக்க புதுப்பிப்பு இதழால் வெளியிடப்பட்ட ஒரு மதிப்பாய்வின்படி. அனைத்து கருவுறாமை பிரச்சனைகளிலும் பாதிக்கு ஆண் காரணிகளே காரணம்.
ஆனால் ஒலிகோஸ்பெர்மியா எவ்வளவு பரவலாக உள்ளது என்பது நிபுணர்களுக்கு சரியாகத் தெரியாது, ஏனென்றால் ஒரு தம்பதியினர் ஒரு குழந்தையை கருத்தரிக்க முடியாமல் மருத்துவர்களிடம் திரும்பும்போது மட்டுமே இது பொதுவாகக் கண்டறியப்படுகிறது.
சில தரவுகளின்படி, மலட்டுத்தன்மை உள்ள 60% ஆண்களுக்கு இடியோபாடிக் ஹைப்போஸ்பெர்மியா ஏற்படுகிறது. மரபணு காரணிகள் 15-30% ஒலிகோசூஸ்பெர்மியாவுக்குக் காரணமாகின்றன, மேலும் 7.5-10% வழக்குகள் Y குரோமோசோமின் மைக்ரோடீலேஷன்களால் ஏற்படுகின்றன.
காரணங்கள் ஹைப்போஸ்பெர்மியாவின்
விந்தணுக்களை உற்பத்தி செய்யும் சிக்கலான செயல்முறைக்கு, விந்தணுக்கள் (விந்தணுக்கள்) இயல்பான செயல்பாடு தேவைப்படுகிறது, அதே போல் மூளையின் ஹைபோதாலமஸ் மற்றும் பிட்யூட்டரி சுரப்பிகளும் தேவையான ஹார்மோன்களை உற்பத்தி செய்கின்றன.
மருத்துவ நடைமுறையில் பல நோயாளிகளுக்கு ஒலிகோஸ்பெர்மியா இடியோபாடிக் என்று அங்கீகரிக்கப்பட்டாலும், விந்தணு எண்ணிக்கை குறைவதற்கான காரணங்கள் பல மற்றும் வேறுபட்டவை.
இதனால், டெஸ்டிபுலர் பற்றாக்குறை வெரிகோசெல் அல்லது ஹைட்ரோசெல் ஆகியவற்றுடன் தொடர்புடையது; கிரிப்டோர்கிடிசம் (டெஸ்டிகுலர் செயலிழப்பு); வீக்கம் அல்லது டெஸ்டிகுலர் நீர்க்கட்டிகள் (மற்றும்/அல்லது அதன் எபிடிடிமிஸ்); டெஸ்டிகுலர் ஹீமாடோசெல்ஸுடன் ஸ்க்ரோட்டல் அதிர்ச்சி; பிறப்புறுப்பு தொற்றுகள்; டெஸ்டிகுலர் கட்டிகள்; முந்தைய சளி அல்லது முந்தைய டெஸ்டிகுலர் அறுவை சிகிச்சை.
ஹைப்போஸ்பெர்மியாவின் சாத்தியமான காரணங்களில் சிஸ்டிக் ஃபைப்ரோஸிஸில் சிஸ்டிக் ஃபைப்ரோஸிஸ் உள்ளிட்ட பல்வேறு காரணங்களின் விந்தணு குழாய்கள் மற்றும் குழாய்களில் உள்ள குறைபாடுகள் அடங்கும்; ஒரு பெரிய குடல் குடலிறக்கத்தால் டெஸ்டிகுலர் சுருக்கம்; மற்றும் பிற்போக்கு விந்துதள்ளல் (யூரோஜெனிட்டல் பாதை மற்றும் புரோஸ்டேட்டில் ஏற்படும் அதிர்ச்சி, கட்டி அல்லது அறுவை சிகிச்சையின் விளைவாக).
பெரும்பாலும் ஹைப்போஸ்பெர்மியாவின் காரணங்கள் விந்தணுக்களின் ஹார்மோன் ஒழுங்குமுறையின் கோளாறுகள், மற்றவற்றுடன்:
- ஹைப்பர்கோனாடோட்ரோபிக் (முதன்மை) ஹைபோகோனாடிசம், பிறவிகிளைன்ஃபெல்டர் நோய்க்குறி (சிண்ட்ரோம் 47 XXY) போன்றது - டெஸ்டோஸ்டிரோன் அளவுகள் குறைக்கப்பட்ட அல்லது சாதாரணமாக இருக்கும்போது FSH (நுண்ணறை-தூண்டுதல் ஹார்மோன்) மற்றும் LH (லுடினைசிங் ஹார்மோன்) அதிகரித்த அளவுகளுடன்;
- கால்மேன் நோய்க்குறி (கால்மேன்) போன்ற பிறவி வடிவத்துடன் கூடிய ஹைபோகோனாடோட்ரோபிக் அல்லது இரண்டாம் நிலை ஹைபோகோனாடிசம்;
- ஹைப்பர்ப்ரோலாக்டினெமிக் ஹைபோகோனாடிசம் (பிட்யூட்டரி நியோபிளாம்கள் அல்லது ஹைப்போ தைராய்டிசத்தில்);
- ஐசென்கோ-குஷிங் நோய்க்குறியில் (ஹைபர்கார்டிசிசம்) குளுக்கோகார்டிகாய்டு அதிகப்படியானது, இது ACTH (அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோன்) சுரக்கும் பிட்யூட்டரி கட்டியுடன் தொடர்புடையது;
- ஆண்ட்ரோஜன் எதிர்ப்பு நோய்க்குறி (அல்லது மோரிஸ் நோய்க்குறி) - பிறவி ஆண்ட்ரோஜன் ஏற்பி குறைபாட்டுடன், இது X குரோமோசோமின் அருகிலுள்ள நீண்ட கையில் அமைந்துள்ள ஒரு மரபணுவால் குறியிடப்பட்ட ஒரு புரதமாகும்.
மரபணு காரணங்களும் இதில் அடங்கும்:
- Y குரோமோசோமின் நுண் நீக்கங்கள் (கட்டமைப்பு மறுசீரமைப்புகள்);
- குரோமோசோம் 13 இன் நீண்ட கையில் அமைந்துள்ள BRCA2 கட்டி அடக்கி மரபணுவில் ஏற்படும் பிறழ்வுகள்;
- டெஸ்டிகுலர் புரோட்டீஸ் நொதி USP26 ஐ குறியாக்கம் செய்யும் மரபணுவில் உள்ள பிறழ்வுகள், இது டெஸ்டிகுலர் திசுக்களில் குறிப்பாக வெளிப்படுத்தப்படுகிறது மற்றும் விந்தணு உருவாக்கத்தின் போது புரத வளர்சிதை மாற்றத்தை ஒழுங்குபடுத்துகிறது.
ஆபத்து காரணிகள்
ஒரு ஆணின் இனப்பெருக்க ஆரோக்கியம் அவரது ஒட்டுமொத்த ஆரோக்கியத்துடன் தொடர்புடையது, எனவே ஹைப்போஸ்பெர்மியாவிற்கான ஆபத்து காரணிகள் பின்வருமாறு கருதப்படுகின்றன:
- புகைபிடித்தல், மது அருந்துதல், போதைப்பொருள் பயன்பாடு;
- அனபோலிக் ஸ்டீராய்டு பயன்பாடு மற்றும் ஹார்மோன் சிகிச்சை;
- விந்தணுக்கள் அதிக வெப்பமடைதல்;
- உட்கார்ந்த வேலை;
- அதிக எடை (உடல் பருமன்);
- களைக்கொல்லிகள், பூச்சிக்கொல்லிகள், பென்சீன், கன உலோகங்கள், கதிர்வீச்சு மற்றும் கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சையின் விந்தணுக்களில் ஏற்படும் எதிர்மறை விளைவுகள்;
- செலியாக் நோய் (பசையம் குடல் அழற்சி);
- சிறுநீரக செயலிழப்பு;
- ஹைப்பர் தைராய்டிசம்;
- பிறவி அட்ரீனல் ஹைப்பர் பிளேசியா.
நோய் தோன்றும்
விந்தணு எண்ணிக்கை குறைவதற்கான வழிமுறை அதன் அடிப்படை காரணத்தைப் பொறுத்தது. எனவே, பராமிக்சோவைரஸ் குடும்பத்தைச் சேர்ந்த வைரஸான சளிக்குப் பிறகு ஹைப்போஸ்பெர்மியாவின் நோய்க்கிருமி உருவாக்கம், பரோடிடிஸ் எபிடிடிமிடிஸ், ஆர்க்கிடிஸ், ஆர்கோபிடிடிடிமிடிஸ் (விதை மற்றும் அதன் பிற்சேர்க்கையின் வீக்கம்) வடிவத்தில் அதன் சிக்கலால் ஏற்படுகிறது, இது டெஸ்டிகுலர் அட்ராபி மற்றும் அசாதாரண விந்தணு உருவாக்கத்திற்கு வழிவகுக்கிறது. மேலும் படிக்க - விந்தணுக்கள் மற்றும் விந்தணு உருவாக்கம்.
விந்தணு உற்பத்தி குறைபாடு, விந்தணு அதிர்ச்சி, வெரிகோசெல், கிரிப்டோர்கிடிசம், தொற்றுகள் அல்லது விந்தணுக்கள் மற்றும் புரோஸ்டேட் கட்டிகளில் காணப்படும் விந்தணு செறிவு குறைவதற்கு வழிவகுக்கிறது, இது விந்தணு ஆன்டிஜென்களுக்கு எதிராக உடலால் உற்பத்தி செய்யப்படும் விந்தணு எதிர்ப்பு ஆன்டிபாடிகளின் செயல்பாட்டின் காரணமாகும்.
விந்தணு உருவாக்கம் பல வகையான சிறப்பு செல்களால் மேற்கொள்ளப்படுகிறது, இதில் பல ஹார்மோன்கள் பங்கேற்கின்றன. ஒவ்வொரு அரை மணி நேரத்திற்கும், ஹைபோதாலமஸ் கோனாடோட்ரோபின்-வெளியிடும் ஹார்மோனை (GnRH) சுரக்கிறது, இது பிட்யூட்டரி சுரப்பி நுண்ணறை-தூண்டுதல் ஹார்மோன் (FSH) மற்றும் லுடினைசிங் ஹார்மோன் (LH) ஆகியவற்றை வெளியிட காரணமாகிறது. விந்தணுக்களில் நுழைந்தவுடன், FSH செர்டோலி செல்களைத் தூண்டுகிறது (இது விந்தணுக்களை வளர்ப்பதற்கு டிராபிக் ஆதரவை வழங்குகிறது மற்றும் விந்தணு உருவாக்கத்தை ஆதரிக்கிறது) மற்றும் LH டெஸ்டோஸ்டிரோன் உற்பத்தி செய்யும் இடைநிலை செல்களை (Leydig செல்கள்) தூண்டுகிறது.
உதாரணமாக, இரண்டாம் நிலை ஹைபோகோனாடிசத்தில் விந்தணு உற்பத்தி குறைவது LH சுரப்பு குறைவதால் ஏற்படுகிறது, இது விந்தணு உருவாக்கத்தின் முக்கிய ஹார்மோன் தூண்டுதலான விந்தணுக்களில் டெஸ்டோஸ்டிரோன் உற்பத்தியைக் குறைக்க வழிவகுக்கிறது (இன்ட்ராடெஸ்டிகுலர் டெஸ்டோஸ்டிரோன்).
ஹைபர்கோனாடோட்ரோபிக் ஹைபோகோனாடிசம் உள்ளவர்களுக்கு, அதிகரித்த FSH அளவுகள் அசாதாரண விந்தணு உருவாக்கத்தைக் குறிக்கின்றன.
ஐசென்கோ-குஷிங் நோய்க்குறியில் விந்தணு உற்பத்தி குறைவது, LH உற்பத்தி குறைவதாலும் டெஸ்டோஸ்டிரோன் அளவு குறைவதாலும் ஏற்படும் இரண்டாம் நிலை டெஸ்டிகுலர் செயலிழப்பின் விளைவாகும்.
மேலும் ஹைப்பர் தைராய்டிசம் அல்லது கல்லீரல் நோய் முன்னிலையில் விந்தணுக்களால் உற்பத்தி செய்யப்படும் விந்தணுக்களின் எண்ணிக்கையில் ஏற்படும் பிரச்சனையின் தோற்றம், கல்லீரலால் தொகுக்கப்படும் பாலியல் ஹார்மோன் பிணைப்பு குளோபுலின் (hSBG) அளவு அதிகரிப்பதில் உள்ளது, இது ஆண்ட்ரோஜன் குறைபாட்டை ஏற்படுத்துகிறது.
அறிகுறிகள் ஹைப்போஸ்பெர்மியாவின்
ஹைப்போஸ்பெர்மியா உள்ள ஆண்களுக்கு மருத்துவ அறிகுறிகள் எதுவும் இல்லை. இந்த நோயியல் மூன்று பிரிவுகளாக அல்லது நிலைகளாகப் பிரிக்கப்பட்டுள்ளது: லேசான (விந்தணு எண்ணிக்கை 10-15 மில்லியன் / மில்லி); மிதமான (விந்து வெளியேற்றத்தில் 5-10 மில்லியன் விந்தணுக்கள்) மற்றும் கடுமையான (விந்தணு எண்ணிக்கை 5 மில்லியன் / மில்லிக்கு குறைவாக இருக்கும்போது).
விந்தணு செறிவு ஏற்ற இறக்கமாக இருக்கும் மற்றும் ஒலிகோஸ்பெர்மியா தற்காலிகமாகவோ அல்லது நிரந்தரமாகவோ இருக்கலாம்.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹைப்போஸ்பெர்மியாவின் சிக்கல்கள் மற்றும் விளைவுகள் ஆண் மலட்டுத்தன்மை வரை கருவுறுதல் (கருத்தரிக்கும் திறன்) தொடர்பான பிரச்சனையால் வெளிப்படுகின்றன.
கண்டறியும் ஹைப்போஸ்பெர்மியாவின்
ஒரு தம்பதியினர் கருத்தரிக்க முடியாமல் மருத்துவ உதவியை நாடும்போது ஹைப்போஸ்பெர்மியா கண்டறியப்படுகிறது.
நோயறிதல் எவ்வாறு செய்யப்படுகிறது (கருவி மற்றும் வேறுபட்டது) மற்றும் என்ன சோதனைகள் அவசியம் என்பது பற்றிய விவரங்கள் வெளியீட்டில் விரிவாக - ஆண் மலட்டுத்தன்மை - நோய் கண்டறிதல்
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை ஹைப்போஸ்பெர்மியாவின்
இடியோபாடிக் ஹைப்போஸ்பெர்மியா உட்பட ஹைப்போஸ்பெர்மியாவின் பெரும்பாலான நிகழ்வுகளுக்கு, அங்கீகரிக்கப்பட்ட செயல்திறன் கொண்ட நேரடி மருந்துகள் எதுவும் இல்லை. க்ளோமிபீன் சிட்ரேட் (50 மி.கி மாத்திரைகள் ஒரு நாளைக்கு 1-2 முறை, சிகிச்சை படிப்பு - 1.5 மாதங்கள்), மற்றும் பிட்யூட்டரி ஹைபோகோனாடிசம் ஏற்பட்டால் - ஊசி போடக்கூடிய கோனாடோட்ரோபிக் மருந்து மெனோட்ரோபின் போன்ற மருந்துகள் சோதனை ரீதியாக சோதிக்கப்பட்டு பயன்படுத்தத் தொடங்கப்பட்டுள்ளன. ஈஸ்ட்ரோஜன் மற்றும் டெஸ்டோஸ்டிரோன், அசிடைல்-எல்-கார்னைடைன், வைட்டமின்கள் சி, டி மற்றும் ஈ ஆகியவற்றின் குறைந்த அளவுகளும் இணைக்கப்பட்டுள்ளன. அதாவது, கருவுறாமை சிகிச்சையின் ஒரு பகுதியாக சிகிச்சை மேற்கொள்ளப்படுகிறது. மேலும் பொருளில் - ஆண் மலட்டுத்தன்மை - சிகிச்சை
ஒலிகோஸ்பெர்மியா உள்ள ஆண்களில் விந்தணு உற்பத்தியைத் தூண்டுவதற்கான ஒரு வழிமுறையாக - மேற்கத்திய நிபுணர்களின் சமீபத்திய "கண்டுபிடிப்புகளிலிருந்து" (சீரற்ற கட்டுப்பாட்டு சோதனைகளால் உறுதிப்படுத்தப்பட்டது) - தமனி உயர் இரத்த அழுத்த சிகிச்சைக்கு பயன்படுத்தப்படும் ACE (ஆஞ்சியோடென்சின்-மாற்றும் நொதி) தடுப்பானான ராமிப்ரிலை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
நோயாளியின் கொழுப்பு திசுக்களில் இருந்து தனிமைப்படுத்தப்பட்ட ஸ்டெம் செல்களைப் பயன்படுத்தி ஹைப்போஸ்பெர்மியாவை குணப்படுத்த முடியும், அவை ஆய்வகத்தில் பரப்பப்பட்டு நோயாளியின் உடலில் செலுத்தப்படுகின்றன.
மூலிகை சிகிச்சைகள் கூடுதலாகப் பயன்படுத்தப்படலாம், மேலும் பொதுவாகப் பரிந்துரைக்கப்படுவது பருப்பு வகையைச் சேர்ந்த வைக்கோல் குடும்பத்தைச் சேர்ந்த (ட்ரைகோனெல்லா ஃபோனியம்-கிரேக்கம்) வெந்தய விதைகள், அதே குடும்பத்தைச் சேர்ந்த லைகோரைஸ் நிர்வாண (கிளைசிரிசா கிளாப்ரா) வேரிலிருந்து எடுக்கப்பட்ட சாறு அல்லது பொடி, மற்றும் நைட்ஷேட் குடும்பத்தைச் சேர்ந்த விதானியா சோம்னிஃபெரா, இது ஆயுவெர்டாவில் அஸ்வகந்தா என்று அழைக்கப்படுகிறது,
மேலும் வெரிகோசெல், கிரிப்டோர்கிடிசம், டெஸ்டிகுலர் கட்டிகள் அல்லது விந்து குழாய்களில் உள்ள பிரச்சனைகளுக்கு அறுவை சிகிச்சை தேவைப்படலாம்.
விந்தணுக்களின் எண்ணிக்கையை அதிகரிப்பதற்கான குறிப்புகளையும் படியுங்கள்.
தடுப்பு
ஹைப்போஸ்பெர்மியாவைத் தடுக்க சிறப்பு நடவடிக்கைகள் எதுவும் இல்லை, ஆனால் ஆரோக்கியமான வாழ்க்கை முறைக்கான பொதுவான பரிந்துரைகள் உள்ளன. முடிந்தால், நோய்க்கான காரணவியல் காரணத்திற்கும் சிகிச்சையளிக்கப்பட வேண்டும்.
முன்அறிவிப்பு
ஹைப்போஸ்பெர்மியா ஆயுட்காலத்தை பாதிக்காது, மேலும் உதவி இனப்பெருக்க தொழில்நுட்பங்களை நாடாமல் ஒரு ஆண் தந்தையாக மாறுவதற்கான முன்கணிப்பு பெரும்பாலும் குறைந்த விந்தணு எண்ணிக்கைக்கான காரணத்தைப் பொறுத்தது.
ஹைப்போஸ்பெர்மியா ஆய்வு தொடர்பான அதிகாரப்பூர்வ புத்தகங்கள் மற்றும் ஆய்வுகளின் பட்டியல்.
- "ஆண் மலட்டுத்தன்மை: ஒரு மருத்துவ வழிகாட்டி" - டேவிட் ஆர். மெல்ட்ரம் (ஆண்டு: 2011)
- "விந்தணு உருவாக்கம்: முறைகள் மற்றும் நெறிமுறைகள்" - ஜிபிங் ஜாங், மெய்ஜியா ஜாங் (ஆண்டு: 2013)
- "ஆண் மலட்டுத்தன்மை: புரிதல், காரணங்கள் மற்றும் சிகிச்சை" - சார்லஸ் எம். லிண்ட்னர் (ஆண்டு: 2014)
- "விந்தணு உருவாக்கம்: உயிரியல், வழிமுறைகள் மற்றும் மருத்துவக் கண்ணோட்டம்" - இசபெல் எஸ். டெஸ்ரோசியர்ஸ், எல். இயன் எல். இயன் (ஆண்டு: 2009)
- "ஆண் இனப்பெருக்க புற்றுநோய்கள்: தொற்றுநோயியல், நோயியல் மற்றும் மரபியல்" - பீட்டர் பாயில் மற்றும் பலர் எழுதியது (ஆண்டு: 2009)
- "ஆண்களில் ஹைபோகோனாடிசம்" - ஸ்டீபன் ஜே. வின்டர்ஸ் மற்றும் பலர் எழுதியது (ஆண்டு: 2015)
- "விந்தணு உருவாக்கம்: முறைகள் மற்றும் நுட்பங்கள்" - ஷுவோ வாங் மற்றும் பலர் எழுதியது (ஆண்டு: 2016)
- "மலட்டுத்தன்மை: நோய் கண்டறிதல் மற்றும் மேலாண்மை" - ஸ்டூவர்ட் எஸ். ஹோவர்ட்ஸ், எரிக் ஏ. க்ளீன் (ஆண்டு: 2004)
- "விந்தணு உருவாக்கம்: பரிசோதனை மற்றும் மருத்துவ ஆய்வுகள்" - ரொசாரியோ பிவோனெல்லோ (ஆண்டு: 2016)
- "ஆண்களில் ஹைபோகோனாடிசம்: மருத்துவ அம்சங்கள், நோய் கண்டறிதல் மற்றும் சிகிச்சை" - அட்ரியன் எஸ். டாப்ஸ், கேட் ஸ்ட்ரோஹெக்கர் (ஆண்டு: 2017)
இலக்கியம்
லோபட்கின், NA சிறுநீரகவியல்: தேசிய வழிகாட்டி. சுருக்கமான பதிப்பு / NA Lopatkin ஆல் திருத்தப்பட்டது - மாஸ்கோ: GEOTAR-Media, 2013.

