கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
டெஸ்டிகுலர் ஹீமாடோசெல்ஸ்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
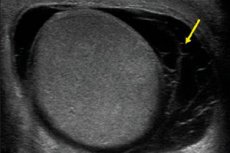
ஹீமாடோசீல் என்பது உடல் துவாரங்களில் இரத்தம் குவிவதைக் குறிக்கும் ஒரு மருத்துவச் சொல்லாகும். பெரும்பாலும், இந்த நோயியல் ஆண் பிறப்புறுப்புப் பகுதியில் - குறிப்பாக, விந்தணுக்களின் விதைப்பை மற்றும் யோனி சவ்வுகளில் ஏற்படுகிறது. எனவே, இந்த நோயியலைக் குறிப்பிடும்போது, பெரும்பாலான நிபுணர்கள் டெஸ்டிகுலர் ஹீமாடோசீலைக் குறிக்கின்றனர்.
யோனி ட்யூனிக் என்பது விந்தணுக்களைச் சுற்றியுள்ள ஒரு வகையான பாதுகாப்புத் தடையாகும் (ஒவ்வொரு விந்தணுவும் தனித்தனியாக). இந்த ட்யூனிக், தோல்-தசை பர்சாவான ஸ்க்ரோட்டத்துடன் குழப்பிக் கொள்ளக்கூடாது.
சேதமடைந்த இரத்த நாளங்களிலிருந்து இரத்தப்போக்கு ஏற்படுவதால் ஹீமாடோசெல் பொதுவாக ஏற்படுகிறது. இது அதிர்ச்சிகரமான காயங்கள், அறுவை சிகிச்சை கையாளுதல்களுடன் நிகழ்கிறது. சில நோயாளிகளில், நோயியலின் தோற்றம் டெஸ்டிகுலர் புற்றுநோயின் வளர்ச்சியுடன் தொடர்புடையது, அப்போது கட்டி வளர்ந்து ஸ்க்ரோடல் இரத்த விநியோகத்தின் ஒருமைப்பாட்டை சீர்குலைக்கிறது. [ 1 ]
சிகிச்சை விருப்பங்கள் பழமைவாத சிகிச்சையிலிருந்து அறுவை சிகிச்சை வரை உள்ளன.[ 2 ]
நோயியல்
ஸ்க்ரோட்டம் உறுப்புகளுக்கு ஏற்படும் அதிர்ச்சி மற்றும் பிற சேதங்களால் ஏற்படும் ஹீமாடோசீல், மற்ற உறுப்புகள் சம்பந்தப்பட்ட அனைத்து ஒத்த நிகழ்வுகளிலும் 1% க்கும் குறைவாகவே உள்ளது. இந்த நோயியலின் குறைவான பரவல், ஸ்க்ரோட்டத்தின் உடற்கூறியல் உள்ளூர்மயமாக்கல், நாளங்கள் மற்றும் புரத சவ்வின் வலிமை, அத்துடன் காயத்தின் ஆபத்து இருக்கும்போது விரைவாக செயல்படும் க்ரீமாஸ்டெரிக் தசைகளின் பாதுகாப்பு செயல்பாடு ஆகியவற்றால் ஏற்படுகிறது.
மேலும், இது இருந்தபோதிலும், விரிவான ஹீமாடோசெல் ஆரோக்கியத்திற்கு மிகவும் பெரிய அச்சுறுத்தலை ஏற்படுத்துகிறது, ஏனெனில் நோயியல் செயல்முறைகளை மோசமாக்குவது விந்தணு இழப்புக்கு வழிவகுக்கும், இது கருவுறுதலை எதிர்மறையாக பாதிக்கும், ஹைபோகோனாடிசத்தின் வளர்ச்சியைத் தூண்டும் மற்றும் உளவியல் திட்டத்தை எதிர்மறையாக பாதிக்கும். கூடுதலாக, விந்தணு எதிர்ப்பு ஆன்டிபாடிகளின் உற்பத்தி நோயெதிர்ப்பு மலட்டுத்தன்மையை உருவாக்க வழிவகுக்கும், இது விந்தணு திரவத்தின் தரத்தை மோசமாக பாதிக்கும்.
பெரும்பாலும், 16-40 வயதுடைய நோயாளிகளில் ஹீமாடோசெல் கண்டறியப்படுகிறது. புள்ளிவிவர தகவல்களின்படி, ஆண்களில் சிறுநீர் பாதைக்கு ஏற்படும் அனைத்து காயங்களிலும் விதைப்பையில் ஏற்படும் அதிர்ச்சிகரமான காயங்கள் மிகவும் பொதுவானவை. [ 3 ]
ஹீமாடோசீல் பெரும்பாலும் ஒருதலைப்பட்சமாக இருக்கும் (கிட்டத்தட்ட 99% வழக்குகளில்), மேலும் வலது விரை இடதுபுறத்தை விட அடிக்கடி பாதிக்கப்படுகிறது: வல்லுநர்கள் இதை வலது விரையின் இருப்பிடத்தின் தனித்தன்மைக்குக் காரணம் கூறுகின்றனர், இது புபிஸ் மற்றும் உள் தொடை மேற்பரப்புடன் தொடர்புடையது.
ஆராய்ச்சி முடிவுகளின்படி, விளையாட்டு மற்றும் தொழில்துறை காயங்கள் ஹெமாடோசீலுக்கு (தோராயமாக 74% வழக்குகள்) முக்கிய காரணங்களாகும், இதில் சாலை போக்குவரத்து விபத்துக்கள் சுமார் 13% வழக்குகளுக்கு காரணமாகின்றன. விலங்குகளின் கடி மிகவும் அரிதான காரணங்கள்.
நோயியலின் முதல் அல்லது இரண்டாம் கட்டத்தில் மருந்து சிகிச்சை பயன்படுத்தப்படுகிறது. அறுவை சிகிச்சைக்கான அறிகுறியாக ஒரு ஹீமாடோசெல் இருக்கலாம், அதன் அளவு அப்படியே உள்ள விந்தணுவின் அளவை விட மூன்று மடங்கு அதிகமாகும், அதே போல் கடுமையான வலி நோய்க்குறியைத் தூண்டும் பதட்டமான ஹீமாடோசெல் வடிவமும் இருக்கலாம்.
காரணங்கள் இரத்தக் கட்டிகள்
பிறப்புறுப்புகளில் ஏற்படும் மூடிய அல்லது மழுங்கிய அதிர்ச்சியே ஹீமாடோசீலுக்கு மிகவும் பொதுவான காரணமாகக் கருதப்படுகிறது - குறிப்பாக, விதைப்பைப் பகுதி. நேரடி அடி, தோல்வியுற்ற தரையிறக்கத்தின் விளைவாக ஏற்படும் காயம், வீட்டு அல்லது தொழில்துறை சேதம், விபத்து போன்றவற்றின் விளைவாக இந்த அதிர்ச்சி ஏற்படலாம்.
குறைவாக அடிக்கடி, நோயியல் பல்வேறு மருத்துவ கையாளுதல்கள் மற்றும் நடைமுறைகளால் தூண்டப்படுகிறது:
- ஒரு சிரை அல்லது தமனி நாளத்தின் தோல்வியுற்ற பஞ்சர்;
- ஹைட்ரோசெல் சிகிச்சையின் போது வாஸ்குலர் சுவருக்கு சேதம் - விந்தணுக்களின் சொட்டு, இது எக்ஸுடேடிவ் திரவத்தில் இரத்த கூறுகளின் தோற்றத்திற்கு வழிவகுக்கிறது;
- டெஸ்டிகுலர் பயாப்ஸியின் போது ஏற்படும் சிக்கல்கள் (எடுத்துக்காட்டாக, நாள்பட்ட ஆர்க்கிடிஸ் போன்றவை).
மிகவும் அரிதான (கிட்டத்தட்ட தனிமைப்படுத்தப்பட்ட) நிகழ்வுகளில், ஹீமாடோசீல் என்பது ரத்தக்கசிவு நீரிழிவு போன்ற ஒரு முறையான நோயியலின் விளைவாகும் - அதிக இரத்தப்போக்கு ஏற்படும் போக்கைக் கொண்ட ஒரு குறிப்பிட்ட இரத்த நோயைப் பற்றி நாங்கள் பேசுகிறோம். சில நோயாளிகளில், ஹீமாடோசீலின் காரணத்தை நிறுவவே முடியாது. [ 4 ]
ஆபத்து காரணிகள்
நமது உடல்நலம் பல காரணிகளால் பாதிக்கப்படுகிறது, மேலும் நோய்கள் மற்றும் காயங்கள் ஏற்படுவதற்கு வழிவகுக்கும் காரணிகள் ஆபத்து காரணிகள் என்று அழைக்கப்படுகின்றன: அவை பெரும்பாலும் இணைந்து வாழ்ந்து, ஒன்றோடொன்று தொடர்பு கொண்டு, ஏதாவது ஒரு பிரச்சனைக்கு வழிவகுக்கும். உதாரணமாக, சில விளையாட்டுகளை விளையாடுவது ஹீமாடோசெல் வளரும் அபாயத்தை அதிகரிக்கிறது. இந்த விளையாட்டுகளில் பின்வருவன அடங்கும்:
- சைக்கிள் ஓட்டுதல், மோட்டார் விளையாட்டு;
- குதிரை சவாரி;
- ஹாக்கி, கால்பந்து;
- மல்யுத்தம், கிக் பாக்ஸிங் மற்றும் பிற தற்காப்பு கலைகள்;
- ரக்பி;
- கோல்ஃப்;
- கலை ஜிம்னாஸ்டிக்ஸ்.
பிறப்புறுப்புகளில் ஏற்படும் அப்பட்டமான அதிர்ச்சியுடன் பெரும்பாலும் தொடர்புடைய விளையாட்டுகள் இவை. காயத்தைத் தடுக்க, சிறப்பு பாதுகாப்பு உபகரணங்களைப் பயன்படுத்த நினைவில் கொள்வது அவசியம்.
பிற காரணிகள் பின்வருமாறு:
- ஸ்க்ரோட்டம் பகுதியில் அறுவை சிகிச்சை, சிறுநீரக கையாளுதல்கள்;
- விலங்கு கடித்தல் (தொற்று ஏற்படும் அபாயமும் உள்ளது);
- உள்நாட்டு மற்றும் தொழில்துறை காயங்கள்.
நோய் தோன்றும்
ஹீமாடோசெல் உருவாகிறது:
- விதைப்பையில் ஏற்பட்ட அதிர்ச்சிகரமான காயத்தின் விளைவாக;
- விரையின் டூனிகா வஜினலிஸின் துளையிடுதலின் போது இரத்த நாளத்தில் ஏற்பட்ட துளையின் விளைவாக (உதாரணமாக, ஹைட்ரோசெல் நோயாளிகளுக்கு திரவ உள்ளடக்கங்களை அகற்றும் செயல்முறையின் போது);
- யோனி சவ்வின் நாள்பட்ட இரத்தக்கசிவு அழற்சி உள்ள நோயாளிகளுக்கு டெஸ்டிகுலர் பயாப்ஸிக்கான பொருளை சேகரிக்கும் போது, இது இடைச்சவ்வு இடைவெளியில் இரத்தக்கசிவு மற்றும் சவ்வின் உள் பகுதியில் அடர்த்தியான தந்துகி வலையமைப்புடன் கூடிய கிரானுலேஷன் திசுக்களை உருவாக்குதல் ஆகியவற்றுடன் சேர்ந்துள்ளது.
திறந்த காயம் மேற்பரப்பு இல்லாமல் இரத்த நாளத்தின் ஒருமைப்பாட்டிற்கு ஏற்படும் சேதத்தை அடிப்படையாகக் கொண்டு ஹீமாடோசீலின் வளர்ச்சி ஏற்படுகிறது. அதிகரித்த அழுத்தத்தின் பின்னணியில், இரத்தம் வெளியேறி சவ்வுகளுக்கு இடையில், குழியில் குவிகிறது. ஓரளவு கசிந்த இரத்தம் சுற்றியுள்ள திசுக்கள் வழியாக கசிந்து, விதைப்பையின் தோலின் நிறத்தில் ஒரு சிறப்பியல்பு மாற்றத்தை ஏற்படுத்துகிறது. சிவப்பு இரத்த அணுக்களின் முறிவின் செல்வாக்கின் கீழ், வண்ண வரம்பு மாறக்கூடும்.
காலப்போக்கில், சிறிய ஹீமாடோசெல்கள் கரைந்து போகலாம் அல்லது தொடர்ச்சியான நோயியல் மாற்றங்களுக்கு உட்படலாம். "புதிய" ஹீமாடோசெல் திறக்கும் போது, இரத்தத்தின் நிறம் அல்லது அமைப்பில் எந்த மாற்றமும் காணப்படுவதில்லை (அரிதாக, பிளேட்லெட்டுகளின் செல்வாக்கின் கீழ் இரத்தம் தடிமனாகிறது). [ 5 ]
பழைய ஹீமாடோசெல்கள் திறக்கப்படும்போது, இரத்தத்தின் நிறம் மற்றும் தடிமன் ஆகியவற்றில் மாற்றம் காணப்படுகிறது, இது அடர் பர்கண்டி அல்லது கருப்பு நிறமாக மாறும். தொற்று ஏற்பட்டால், சப்புரேஷன் தொடங்குகிறது, மேலும் சவ்வுகளுக்கு இடையிலான குழி சீழ் மிக்க எக்ஸுடேட்டால் நிரப்பப்படுகிறது.
அட்ராபிக் செயல்முறைகளின் வளர்ச்சியுடன், திசு சிதைவு ஏற்படுகிறது, இரத்த ஓட்டம் மோசமடைதல் மற்றும் பாதிக்கப்பட்ட விந்தணுவின் அளவு குறைதல் ஆகியவற்றுடன்.
அறிகுறிகள் இரத்தக் கட்டிகள்
ஹீமாடோசெலின் மருத்துவ படம் பொதுவாக நோயின் காலத்தைப் பொறுத்தது. ஆரம்ப கட்டத்தில், திசுக்களில் உறைந்த இரத்தத்தைக் காணலாம், பின்னர் கட்டங்களில், பழைய, "பழைய" இரத்தத்தின் கட்டிகள் கண்டறியப்படுகின்றன. காலப்போக்கில், இத்தகைய இரத்தக் கட்டிகள் கட்டமைப்புக்கு உட்படுகின்றன: இணைப்பு திசுக்களின் அளவு அதிகரிப்புடன், இது விந்தணுக்களுக்கு இரத்த விநியோகத்தில் சரிவை ஏற்படுத்துகிறது. மருத்துவ உதவி வழங்கப்படாவிட்டால், செயல்முறை அட்ராபிக்கு வழிவகுக்கிறது.
ஹீமாடோசெல்லுடன் அதிக எண்ணிக்கையிலான அறிகுறிகளும் இருக்கலாம், அவை தனித்தனியாகவோ அல்லது ஒன்றோடொன்று இணைந்து தோன்றக்கூடும்.
மிகவும் பொதுவான அறிகுறிகள்:
- ஹீமெட்டோசெல் வளர்ச்சிப் பகுதியில் வலி தோன்றுதல். சுற்றியுள்ள திசுக்களில் அழுத்தம் அதிகரிக்கும் போது வலி பெரும்பாலும் படிப்படியாக ஏற்படுகிறது. அழற்சி செயல்முறை இருப்பதைப் பொறுத்து, வலியின் தன்மை கூர்மையான குத்துதல் முதல் லேசான வலி வரை இருக்கலாம். வலி இடுப்பு பகுதி, பாதிக்கப்பட்ட பக்கத்தில் உள்ள கால் மற்றும் இடுப்பு உறுப்புகளுக்கு பரவக்கூடும்.
- தோல் நிறத்தில் மாற்றம். பாதிக்கப்பட்ட பக்கத்தில் உள்ள விதைப்பைப் பகுதியில் உள்ள தோல் சிவப்பு நிறத்தில் இருந்து ஊதா நிறமாக மாறுகிறது. பெரும்பாலும், நிறத்தின் தீவிரம் நோயியல் செயல்முறையின் கட்டத்தை பிரதிபலிக்கிறது: இதனால், ஆரம்ப கட்டத்தில், அரிதாகவே கவனிக்கத்தக்க சிவத்தல் காணப்படலாம், இது படிப்படியாக தீவிரமடைந்து மாறுகிறது. இரத்த ஓட்டம் பலவீனமடைந்தால், ஒரு நீல நிறம் தோன்றும்.
- விதைப்பையின் அளவு அதிகரிப்பு, வீக்கம், திசுக்களுக்கு இடையில் இரத்தம் குவிதல் ஆகியவற்றுடன் தொடர்புடையது. அளவு பெரும்பாலும் சற்று அதிகரிக்கிறது, மேலும் உச்சரிக்கப்படும் வீக்கம் இரத்த ஓட்டம் குறைபாட்டைக் குறிக்கிறது.
- வலி மற்றும் பிற நோயியல் அறிகுறிகளால் ஏற்படும் விறைப்புத்தன்மை குறைபாடு.
- நீண்டகால ஹீமெட்டோசெல் குவிப்பு மற்றும் நிறுவப்பட்ட நாள்பட்ட நோயியல் செயல்முறைகள் காரணமாக விந்தணு திரவத்தின் தன்மையில் ஏற்படும் மாற்றங்களுடன் தொடர்புடைய கருவுறுதல் குறைபாடு.
- வீக்கம் மற்றும்/அல்லது ஒரு தொற்று செயல்முறையின் பின்னணியில் ஏற்படும் அரிப்பு.
அமைப்பு ரீதியான அறிகுறிகள் பின்வருமாறு:
- அதிகரித்த உடல் வெப்பநிலை (ஒரு தொற்று மற்றும் அழற்சி செயல்முறை ஏற்பட்டால்);
- பொது நல்வாழ்வில் சரிவு, செயல்திறன் குறைதல் மற்றும் உடல் செயல்பாடுகளுக்கு சகிப்புத்தன்மை (போதையின் வளர்ச்சியுடன்).
சிக்கல்கள் உருவாகும்போது, கூடுதல் நோயியல் அறிகுறிகள் கண்டறியப்படலாம்:
- காய்ச்சல், வெப்பநிலை அதிகரிப்பு;
- போதை அறிகுறிகள், இரத்த சோகை;
- டெஸ்டிகுலர் அடர்த்தியில் மாற்றம், அளவு குறைதல் அல்லது அதிகரிப்பு;
- அக்கறையின்மை, பொது பலவீனம், எரிச்சல், தூக்கக் கலக்கம்;
- நோயியல் மற்றும் டெஸ்டோஸ்டிரோன் உற்பத்தியில் பின்னணி குறைவு ஆகிய இரண்டாலும் நேரடியாக ஏற்படும் பாலியல் ஆசை குறைதல்;
- கருவுறுதல் குறைபாடு, கருவுறாமை.
ஹீமாடோசெல்லின் பொதுவான ஆரம்ப அறிகுறிகள் பின்வருமாறு:
- விதைப்பை பகுதியின் வீக்கம்;
- விதைப்பையின் வீழ்ச்சி;
- ஸ்க்ரோடல் பகுதியில் தோலின் நிறத்தை சிவப்பு மற்றும் ஊதா நிறமாக மாற்றுதல்;
- டெஸ்டிகுலர் பகுதியில் வலி நோய்க்குறி.
வெப்பநிலை அளவீடுகள் பொதுவாக சாதாரண வரம்புகளுக்குள் இருக்கும் (தொற்று செயல்முறை இல்லாவிட்டால்). மருத்துவ உதவி வழங்கப்படாவிட்டால், ஆர்க்கிடிஸ், எபிடிடிமிடிஸ் போன்ற சிக்கல்கள் பெரும்பாலும் உருவாகின்றன.
மேலே உள்ள அறிகுறிகளில் ஏதேனும் ஒன்று, ஒரு நிபுணரை - ஒரு சிறுநீரக மருத்துவரை - அவசரமாகப் பார்ப்பதற்கு ஒரு கட்டாயக் காரணமாகக் கருதப்படுகிறது. காயங்கள் மற்றும் அறுவை சிகிச்சை கையாளுதல்களுக்குப் பிறகு ஹீமாடோசெல் ஏற்பட்டால் மட்டுமல்லாமல், வெளிப்படையான காரணமின்றியும் சரியான நேரத்தில் மருத்துவரை அணுகுவது முக்கியம். தெரியாத தோற்றத்தின் ஹீமாடோசெல் அதிகரித்து வரும் நியோபிளாஸ்டிக் செயல்முறையின் விளைவாக இருக்கலாம். குறிப்பாக, ஒரு டெஸ்டிகுலர் கட்டி "குற்றவாளி"யாக இருக்கலாம். [ 6 ]
நிலைகள்
ஹீமாடோசெல்லின் இருப்பு காலத்தைப் பொறுத்து, நோயியல் மாற்றங்களின் அளவு மற்றும் தன்மை மாறுபடும்.
ஆரம்ப கட்டத்தில், உறைந்த இரத்தம் கண்டறியப்படுகிறது, சிறிது நேரம் கழித்து - பழுப்பு நிற "பழைய" இரத்தம் மற்றும் மென்மையான நிலைத்தன்மையின் ஒரு பொருள். பின்னர் கூட, உச்சரிக்கப்படும் இணைப்பு திசு பெருக்கத்துடன் இரத்தக் கட்டிகள் உருவாகின்றன, மேலும் சில நோயாளிகளில் - சுண்ணாம்பு, குருத்தெலும்பு அல்லது எலும்பு இயல்புடைய பிளேக்குகளின் தோற்றத்துடன்.
தாமதமான கட்டத்தில், சுற்றியுள்ள திசுக்களின் மீதான அழுத்தம் மற்றும் விந்தணுக்களில் சுற்றோட்டக் கோளாறுகள் காரணமாக, அட்ராபிக் சிதைவு செயல்முறைகள் உருவாகலாம், இது விந்தணுக்களின் அளவு படிப்படியாகக் குறைவதால் வகைப்படுத்தப்படுகிறது. இது, ஆண் ஹார்மோன் டெஸ்டோஸ்டிரோன் மற்றும் விந்து திரவத்தின் உற்பத்தியில் நிரந்தரக் குறைப்பை ஏற்படுத்துகிறது.
படிவங்கள்
ஹீமாடோசெல்களை குழுக்களாகப் பிரித்தல், சிகிச்சை தந்திரோபாயங்களைத் தேர்ந்தெடுப்பது, அறுவை சிகிச்சை செய்வதற்கான சாத்தியக்கூறுகளைத் தீர்மானித்தல் மற்றும் நோயியலின் முன்கணிப்பை மதிப்பிடுதல் ஆகியவற்றை நோக்கமாகக் கொண்டு ஹீமாடோசெல்களின் வகைப்பாடு மேற்கொள்ளப்படுகிறது.
பயிற்சி மருத்துவர்கள் பின்வரும் வகையான ஹீமாடோசெல்லைக் குறிப்பிடுகின்றனர்:
- உள்ளூர்மயமாக்கல் மூலம் - நுரையீரலில், விதைப்பையின் திசுக்களில், இடுப்புப் பகுதியில் (இடுப்பு, பாராமெட்ரிக் ஹீமாடோசெல்).
- சேதமடைந்த பாத்திரங்களின் தன்மையால் (சிறிய-குடலிறக்கம், பெரிய-குடலிறக்கம் ஹீமாடோசெல்).
கூடுதலாக, ஹீமாடோசெல் நோயியலின் சிக்கலான தன்மையால் வேறுபடுகிறது:
- லேசான வடிவம் (சிகிச்சை தேவையில்லாத சிறிய சேதம்);
- மிதமான வடிவம் (புண் குறிப்பிடத்தக்க அளவு, பழமைவாத சிகிச்சை தேவைப்படுகிறது);
- கடுமையான வடிவம் (பெரிய புண், குறிப்பிடத்தக்க பரிமாணங்களால் வகைப்படுத்தப்படுகிறது, சாத்தியமான சிக்கல்களுடன் நிகழ்கிறது, அறுவை சிகிச்சை தலையீடு தேவைப்படுகிறது).
பொதுவாக, ஸ்க்ரோடல் காயங்கள் பின்வரும் தீவிரத்தன்மை அளவுகளாகப் பிரிக்கப்படுகின்றன:
- தரம் I - விந்தணு மற்றும் அதன் சவ்வுகளுக்குக் காணக்கூடிய சேதம் இல்லாத ஹீமாடோசெல்.
- தரம் II - விந்தணுக்களுக்குத் தெரியும் சேதம் இல்லாமல் புரதச் சவ்வு சிதைந்த நிலையில் ஹீமாடோசெல்.
- தரம் III - புரத சவ்வின் சிதைவு, அதன் அளவின் பாதிக்கும் குறைவான பாரன்கிமா இழப்பு.
- தரம் IV - பாரன்கிமாவின் சிதைவு, அதன் கன அளவில் பாதிக்கும் மேல் இழப்பு.
சிக்கல்கள் மற்றும் விளைவுகள்
அதிர்ச்சிக்குப் பிந்தைய ஹீமாடோசெல் தற்காலிக மலட்டுத்தன்மையின் வளர்ச்சிக்கு வழிவகுக்கும், இது சில நேரங்களில் பல மாதங்கள் வரை நீடிக்கும். பின்னர், விந்து உற்பத்தி பெரும்பாலும் மீட்டெடுக்கப்படுகிறது, ஆனால் நிகழ்வுகளின் மோசமான வளர்ச்சி விலக்கப்படவில்லை. கடுமையான அதிர்ச்சி டெஸ்டோஸ்டிரோன் உற்பத்தியைத் தடுப்பதற்கும், எஸ்ட்ராடியோலாக அதன் செயலில் மாற்றத்திற்கும் வழிவகுக்கும் என்று நிபுணர்கள் தெரிவிக்கின்றனர், இது விந்து சுரப்பு உற்பத்தியில் ஒரு கோளாறு மட்டுமல்ல, ஆற்றலில் சரிவையும் ஏற்படுத்தும்.
ஹீமாடோசெலின் மற்றொரு சாத்தியமான சிக்கல், விந்தணு திசுக்களைப் பாதிக்கும் ஒரு தொற்று செயல்முறை ஆகும். அழற்சி எதிர்வினை சுற்றியுள்ள திசுக்களுக்கும் பரவக்கூடும்: பிற்சேர்க்கைகள், விந்தணு தண்டு போன்றவை.
எபிடிடிமிஸின் (எபிடிடிமிடிஸ்) அழற்சி செயல்முறை ஸ்க்ரோட்டத்தில் கடுமையான வீக்கம் மற்றும் வலியுடன் சேர்ந்துள்ளது. அல்ட்ராசவுண்ட் எபிடிடிமிஸில் அதிகரிப்பு, ஹைபோஎக்கோஜெனிசிட்டி (ஹீமாடோசெல்லின் பின்னணியில், எக்கோஜெனிசிட்டி அதிகரிக்கிறது) காட்டுகிறது. சிகிச்சையளிக்கப்படாவிட்டால், எபிடிடிமிடிஸ் ஆர்க்கிடிஸ் மற்றும் சீழ் மூலம் சிக்கலாகிறது.
டெஸ்டிகுலர் திசுக்களில் ஏற்படும் அழற்சி எதிர்வினை (ஆர்க்கிடிஸ்) அதிர்ச்சி அல்லது ஹீமாடோசெல்லின் விளைவாக ஏற்படுகிறது, தொற்று புரோஸ்டேட் சுரப்பி அல்லது சிறுநீர்ப்பையில் இருந்து வாஸ் டிஃபெரன்ஸ் வழியாக பின்னோக்கி பரவக்கூடும். வீக்கம் பொதுவாக எபிடிடிமிஸில் தொடங்குகிறது, ஆனால் விரைவில் நேரடியாக டெஸ்டிகலுக்கு நகர்கிறது, எனவே நோயியல் பெரும்பாலும் ஆர்க்கிபிடிடிமிடிஸ் என்று கண்டறியப்படுகிறது. தனிமைப்படுத்தப்பட்ட ஆர்க்கிடிஸ் குறைவாகவே காணப்படுகிறது மற்றும் ஹெமாட்டோஜெனஸ் தொற்று விளைவாக ஏற்படுகிறது. [ 7 ]
அல்ட்ராசவுண்டில், ஆர்க்கிடிஸ், உட்புற அமைப்பின் பாதுகாக்கப்பட்ட ஒருமைப்பாட்டுடன் பெரிதாக்கப்பட்ட விந்தணுக்களைப் போலத் தெரிகிறது, அல்லது உறுப்பின் இயல்பான உள்ளமைவின் பின்னணியில் மங்கலான, தெளிவற்ற பாரன்கிமாட்டஸ் வடிவம் உள்ளது. வீக்கம் காரணமாக, வலுவாக வெளிப்படுத்தப்பட்ட அழற்சி செயல்முறையுடன், பாரன்கிமாவில் ஒரே மாதிரியான குறைக்கப்பட்ட எதிரொலி அடர்த்தி அல்லது சீரற்ற அடர்த்தி இருக்கலாம். டாப்ளர் அல்ட்ராசவுண்டில் கடுமையான ஆர்க்கிடிஸ் அதிகரித்த இரத்த ஓட்டத்தைக் காட்டுகிறது.
அட்ராபிக் மாற்றங்கள் இருந்தால், விந்தணுக்களின் எதிரொலி அடர்த்தி குறைவாகவே இருக்கும், மேலும் இரத்த ஓட்டம் பலவீனமடைவது பதிவு செய்யப்படுகிறது.
கடுமையான வீக்கம் ஒரு சீழ் வளர்ச்சியைத் தூண்டும்.
கண்டறியும் இரத்தக் கட்டிகள்
ஹீமாடோசீலைக் கண்டறியும் போது, அவை பெரும்பாலும் உள்ளுறுப்பு மற்றும் பாரிட்டல் அடுக்குகளுக்கு இடையில் இரத்தத்தின் நோயியல் குவிப்பைக் குறிக்கின்றன, இது விந்தணுவின் யோனி சவ்வுக்கு அருகில் அமைந்துள்ளது. கூடுதலாக, விதைப்பையிலும் இரத்தம் இருக்கலாம். முதல் எடுத்துக்காட்டில், அவர்கள் இன்ட்ராவஜினல் நோயியலைப் பற்றியும், இரண்டாவது எடுத்துக்காட்டில் - எக்ஸ்ட்ராவஜினல் பற்றியும் பேசுகிறார்கள்.
இரத்தக் குவிப்பு - டெஸ்டிகுலர் ஹீமாடோசெல் - கவனமாக வேறுபட்ட நோயறிதல் தேவைப்படுகிறது, குறிப்பாக நோயியலின் காரணங்களை தீர்மானிக்க முடியாவிட்டால். கட்டி செயல்முறை குறித்த குறைந்தபட்ச சந்தேகம் அல்லது சிறிதளவு சந்தேகம் இருந்தாலும், மருத்துவர் நோயாளியை மேலும் விரிவான நோயறிதலுக்காக குறுகிய நிபுணர்களிடம் பரிந்துரைக்க வேண்டும். நோய் அல்லது கட்டி செயல்முறைக்கான காரணம் விரைவில் அடையாளம் காணப்பட்டால், முன்கணிப்பு மிகவும் சாதகமாக இருக்கும் மற்றும் சிகிச்சை எளிதாக இருக்கும்.
விரைவான நோயறிதல் சந்திப்புகள் நீண்ட காத்திருப்பினால் ஏற்படும் தேவையற்ற நரம்பு மற்றும் மன அழுத்தத்திலிருந்து ஒரு மனிதனை விடுவிக்கும்.
தற்போது, ஹீமாடோசெல்லைக் கண்டறிவதற்கான மிகவும் உகந்த முறை அல்ட்ராசவுண்ட் ஆகும். இந்த செயல்முறை ஊடுருவல் இல்லாதது, வேகமானது மற்றும் வலியற்றது, கட்டமைப்பு மற்றும் செயல்பாட்டு மாற்றங்களை மதிப்பிட உதவுகிறது, மேலும் நோயாளிக்கு எந்தத் தீங்கும் இல்லாமல் பல முறை செய்ய முடியும். இருப்பினும், எந்தவொரு பரிசோதனையும் முழுமையான வரலாறு சேகரிப்பு, நோயின் அறிகுறிகளின் மதிப்பீடு, பரிசோதனை மற்றும் நோயியல் குவியத்தின் பகுதியைத் தொட்ட பிறகு மட்டுமே செய்யப்படுகிறது.
அல்ட்ராசவுண்ட் நோயறிதலுக்கு, குறைந்தபட்சம் 5-10 மெகா ஹெர்ட்ஸ் உமிழப்படும் அதிர்வெண் கொண்ட சென்சார்கள் பயன்படுத்தப்படுகின்றன. விதைப்பைப் பகுதி கடுமையாக வலிமிகுந்ததாக இருந்தால் (ஆர்க்கிடிஸ், எபிடிடிமிடிஸ் உடன்), உள்ளூர் மேலோட்டமான மயக்க மருந்து தேவைப்படலாம். வண்ண டாப்ளர் மேப்பிங்கைப் பயன்படுத்தி வாஸ்குலர் ஆய்வுகள் செய்யப்படுகின்றன. டெஸ்டிகுலர் பாரன்கிமாவின் நிலையை மதிப்பிடுவதற்கு பவர் டாப்ளர் பயன்படுத்தப்படுகிறது.
ஸ்க்ரோடல் காயங்கள், அளவு மற்றும் உள்ளமைவு கோளாறுகளில் ஏதேனும் அதிகரிப்பு, உள்ளூர் வெப்பநிலை அதிகரிப்பு, தோல் நிற மாற்றம், வலி, வித்தியாசமான தொட்டுணரக்கூடிய வடிவங்களைக் கண்டறிதல், சந்தேகிக்கப்படும் ஹீமாடோசெல் மற்றும் பிற ஒத்த நோய்க்குறியீடுகளுக்கு எக்கோகிராஃபி பரிந்துரைக்கப்படுகிறது. கூடுதலாக, விந்தணுவின் நாளங்கள் மற்றும் அதன் பாரன்கிமா வழியாக இரத்த ஓட்டத்தின் அல்ட்ராசவுண்ட் பரிந்துரைக்கப்படலாம்.
அல்ட்ராசவுண்டில், முதிர்ந்த விந்தணுக்கள் பொதுவாக மென்மையான வட்டமான மேற்பரப்பைக் கொண்டிருக்கும், சராசரி எதிரொலி அடர்த்தியுடன் கூடிய ஒரே மாதிரியான நுண்ணிய அமைப்பைக் கொண்டிருக்கும். மீடியாஸ்டினம், சாகிட்டல் தளத்தில் உயர் எதிரொலித்தன்மையின் கோடாகத் தெளிவாகக் காணப்படுகிறது. எபிடிடிமிஸ் நீளமான ஸ்கேனிங் மூலம் சிறப்பாக வரையறுக்கப்படுகிறது: இது பின்புற எல்லையில் அமைந்துள்ளது மற்றும் ஒரு கிளப் வடிவ வடிவத்தைக் கொண்டுள்ளது. இது தலை, உடல் மற்றும் வால் ஆகியவற்றைக் கொண்டுள்ளது, தெளிவாக வரையறுக்கப்பட்ட உடற்கூறியல் எல்லைகள் இல்லாமல். எபிடிடிமிஸின் உடல் தட்டையானது, மேலும் அதன் வால் வாஸ் டிஃபெரென்ஸில் பாய்கிறது. அல்ட்ராசவுண்ட் பரிசோதனை கட்டி செயல்முறைகள், அழற்சி எதிர்வினைகள், ஹைட்ரோ மற்றும் ஹெமாடோசெல் ஆகியவற்றைக் கண்டறிய உதவுகிறது. ஒரு ஆரோக்கியமான விந்தணு மற்றும் எபிடிடிமிஸ் ஒரு புரதம் மற்றும் சீரியஸ் சவ்வு மூலம் சூழப்பட்டுள்ளன. புரத சவ்வு அதிக தீவிரம் கொண்ட பிரதிபலித்த எதிரொலி சமிக்ஞையுடன் கூடிய மெல்லிய தொடர்ச்சியான துண்டு மூலம் குறிப்பிடப்படுகிறது. விதைப்பையில் உள்ள உடலியல் திரவம் 1-2 மில்லி அளவைக் கொண்டுள்ளது மற்றும் மேல் டெஸ்டிகுலர் துருவத்தின் பகுதியில் 1 முதல் 3 மிமீ வரை அளவிடும் எதிரொலி-எதிர்மறை அடைப்புக்குறியின் தோற்றத்தைக் கொண்டுள்ளது. [ 8 ]
சமச்சீரற்ற சேதம் ஏற்பட்டால், நோயறிதல் ஆரோக்கியமான பக்கத்தை ஒரு குறிப்பு புள்ளியாகக் கொண்டு தொடங்குகிறது. விதைப்பைப் பகுதி அவசியம் முன் மற்றும் பின்பக்கத்திலிருந்து பரிசோதிக்கப்படுகிறது.
பொதுவாக, அல்ட்ராசவுண்ட் ஸ்கேன் ஒரு நோயறிதலை நிறுவவும் பொருத்தமான சிகிச்சையை பரிந்துரைக்கவும் போதுமானது. சில சந்தர்ப்பங்களில் மட்டுமே, கணினி மற்றும் காந்த அதிர்வு இமேஜிங், டெஸ்டிகுலர் நாளங்களின் டாப்ளர் ஸ்கேனிங் ஆகியவை சில புள்ளிகளை தெளிவுபடுத்த பயன்படுத்தப்படுகின்றன.
ஹீமாடோசீலை ஏற்படுத்தும் கடுமையான சேதம் ஏற்பட்டால், விந்தணுவை மறுபரிசீலனை செய்ய நோயாளியை அறுவை சிகிச்சைக்கு பரிந்துரைக்க வேண்டியது அவசியம்.
சோதனைகள்
ஹீமாடோசெல்லுக்கு பொது மருத்துவ ஆய்வக சோதனைகள் கட்டாயமில்லை. ஆனால் அவை மருத்துவர் உடலில் உள்ள இணக்கமான நோயியலைக் கண்டறிந்து சிகிச்சையின் போக்கைக் கண்காணிக்க அனுமதிக்கின்றன.
பகுப்பாய்விற்கு பின்வரும் பொருட்களை எடுக்கலாம்:
- இரத்தம்;
- சிறுநீர்;
- விந்து வெளியேறு;
- சிறுநீர்க்குழாய் ஸ்மியர்.
பொது மருத்துவ நோயறிதலின் போது பெறப்பட்ட தகவல்கள் பெரும்பாலும் எந்த குறிப்பிட்ட நோயையும் குறிக்கவில்லை, ஆனால் ஒட்டுமொத்த உடலின் நிலையைக் காட்டுகிறது மற்றும் கண்டறியும் தேடலைக் குறைக்க உதவுகிறது.
ஹீமாடோசெல் ஏற்பட்டால், பின்வரும் ஆய்வக சோதனைகள் செய்யப்படலாம்:
- பொது சிறுநீர் பகுப்பாய்வு;
- பிறப்புறுப்பு உறுப்புகளிலிருந்து சுரப்புகளை ஆய்வு செய்தல்;
- பிறப்புறுப்பு உறுப்புகளிலிருந்து சுரக்கும் நுண்ணோக்கி;
- புரோஸ்டேட் சுரப்பின் பொதுவான மருத்துவ பகுப்பாய்வு;
- விந்தணு பகுப்பாய்வு (விந்து பகுப்பாய்வு);
- இரத்த பரிசோதனை (ஹீமோகுளோபின் உள்ளடக்கம், சிவப்பு இரத்த அணுக்கள் மற்றும் வெள்ளை இரத்த அணுக்களின் அளவு மற்றும் தரம், எரித்ரோசைட் வண்டல் வீதம், இரத்த உறைதல் தரத்தை மதிப்பீடு செய்தல் போன்றவை).
மரபணு அமைப்பின் நிலையை மதிப்பிடுவதற்கு, பின்வரும் குறிகாட்டிகள் கருதப்படுகின்றன:
- சிறுநீர் திரவத்தின் இயற்பியல் பண்புகள் (நிறம், அடர்த்தி, வெளிப்படைத்தன்மை, வாசனை);
- சிறுநீரில் புரதத்தின் இருப்பு (அத்துடன் யூரோபிலின், ஹீமோகுளோபின், குளுக்கோஸ், அசிட்டோன்);
- வண்டல் ஆய்வு.
கருவி கண்டறிதல்
அவசர அறுவை சிகிச்சை தேவைப்படும் அதிர்ச்சிகரமான காயங்களில் (உதாரணமாக, டெஸ்டிகுலர் சிதைவு, விரிவான ஹீமாடோமா), ஆரம்பகால நோயறிதல் இஸ்கிமிக் அட்ராபி மற்றும் தொற்று செயல்முறைகள் போன்ற நிரந்தர சிக்கல்களைத் தடுக்க உதவுகிறது.
ஸ்க்ரோடல் காயம் அல்ட்ராசவுண்ட் இமேஜிங்கில் ஹீமாடோசீலின் அறிகுறிகளைக் காட்டுகிறது - சில நேரங்களில் பிந்தைய அதிர்ச்சிகரமான எபிடிடிமிடிஸ், எபிடிடிமல் ஹீமாடோமா, இன்ஃபார்க்ஷன் அல்லது டெஸ்டிகலின் ஹீமாடோமா, டெஸ்டிகலின் ஹைபர்மீமியா, அதன் வீக்கம் மற்றும் சிதைவு போன்ற வடிவங்களில். ஒரு சிதைவு இருந்தால், அல்ட்ராசவுண்ட் இமேஜிங்கில் "உடைந்த" கோடு, டெஸ்டிகுலர் துண்டு துண்டாக மாறுதல், உள்ளமைவின் இடையூறு மற்றும் எதிரொலி அடர்த்தி ஆகியவை காட்டப்படுகின்றன. விரிவான இரத்தப்போக்கு ஏற்பட்டால், வாஸ்குலர் நெட்வொர்க்கின் நிலையை மதிப்பிடுவதற்கும் அறுவை சிகிச்சை தலையீட்டின் தந்திரோபாயங்களைத் தீர்மானிப்பதற்கும் வண்ண டாப்ளர் மேப்பிங் தேவைப்படுகிறது.
ஹீமாடோசெலின் எதிரொலியில், திரவத்தின் பன்முகத்தன்மை குறிப்பிடப்படுகிறது, மேலும் அதிக எண்ணிக்கையிலான சிறிய நகரும் எதிரொலி கட்டமைப்புகள் லுமினில் தீர்மானிக்கப்படுகின்றன.
ஸ்க்ரோடல் காயங்களின் அல்ட்ராசவுண்ட் பரிசோதனை சேதத்தை வகைப்படுத்தவும், டெஸ்டிகுலர் சிதைவை உறுதிப்படுத்தவும் அல்லது விலக்கவும் (இது பின்னர் நோயியலின் முன்கணிப்பை மதிப்பிட உதவுகிறது), மென்மையான திசு ஹீமாடோசிலிலிருந்து ஹீமாடோசிலை வேறுபடுத்தவும், அறுவை சிகிச்சைக்குப் பிறகு நோயாளியின் மீட்சியின் இயக்கவியலைக் கண்காணிக்கவும் அல்லது மருந்து சிகிச்சைக்கான அறிகுறிகளைத் தீர்மானிக்கவும் பரிந்துரைக்கப்படுகிறது. [ 9 ]
வேறுபட்ட நோயறிதல்
ஹீமாடோசிலை மற்ற தீங்கற்ற அமைப்புகளிலிருந்து (நீர்க்கட்டிகள், ஹைட்ரோசெல், ஸ்பெர்மாடோசெல், காசநோய் அல்லது காசநோய் அல்லாத எபிடிடிமோ-ஆர்க்கிடிஸ், வெரிகோசெல், குடலிறக்க குடலிறக்கம், சிபிலிடிக் கம்மா) மற்றும் வீரியம் மிக்க செயல்முறைகளிலிருந்து (கார்சினோமா, லிம்போமா) வேறுபடுத்த வேண்டும்.
எபிடிடைமல் நீர்க்கட்டிகள் முக்கியமாக நடுத்தர வயது நோயாளிகளில் காணப்படுகின்றன. இத்தகைய நீர்க்கட்டிகள் பல மற்றும் பெரும்பாலும் இருதரப்பு ஆகும். வெளிப்புறமாக, அவை விதைப்பையின் பின்புறத்தில், விதைப்பையிலிருந்து தனித்தனியாக படபடக்கக்கூடிய ஏற்ற இறக்கமான கூறுகளாக வரையறுக்கப்படுகின்றன. நீர்க்கட்டி முன்புறமாக மாறுவது நிகழ்கிறது: அத்தகைய நோயாளிகளில், அது விதைப்பையின் முன் படபடக்கப்படுகிறது.
விந்தணுக் கட்டி நீர்க்கட்டி அமைப்புகளுடன் மிகவும் பொதுவானது. இது யோனி சவ்வின் பகுதியில் விந்தணுக்களுக்கு மேலே அமைந்துள்ளதன் மூலம் வகைப்படுத்தப்படுகிறது.
யோனி சவ்வின் குழியில் திரவ உள்ளடக்கங்கள் குவிவதால் ஹைட்ரோசெல் உருவாகிறது. அத்தகைய நோய் முதன்மை அல்லது இரண்டாம் நிலை நோயாக இருக்கலாம்: முதன்மை நோயியல் பெரும்பாலும் இடியோபாடிக் (வெளிப்படையான காரணமின்றி), மற்றும் இரண்டாம் நிலை நோயியல் பொதுவாக கட்டி செயல்முறைகள், காயங்கள் மற்றும் தொற்று நோய்களின் விளைவாக மாறும். ஹைட்ரோசெல்லின் மருத்துவ படம் பின்வருமாறு: விந்தணுவைச் சுற்றியுள்ள எடிமாட்டஸ் மண்டலம் படபடக்கிறது, சில சந்தர்ப்பங்களில் விந்தணு படபடப்பதில்லை. விந்தணு டிரான்சில்லுமினேட் செய்யப்படும்போது, ஒளி அதன் வழியாக செல்கிறது.
ஹீமாடோசீல் என்பது யோனி சவ்வின் குழியில் இரத்தம் குவிவது. இந்த நோயியல் அதிர்ச்சியின் விளைவாகவோ அல்லது டெஸ்டிகுலர் கார்சினோமாவின் சிக்கலாகவோ இருக்கலாம். அறிகுறியாக, ஹெமாடோசீல் ஹைட்ரோசீலைப் போன்றது, ஆனால் விரை ஒளிரும் போது, ஒளி அதன் வழியாகச் செல்லாது. சிகிச்சையளிக்கப்படாவிட்டால், ஹீமாடோசீல் சுருங்கி அடர்த்தியாகிறது: இந்த கட்டத்தில், நோயை டெஸ்டிகுலர் கார்சினோமாவிலிருந்து வேறுபடுத்த வேண்டும்.
எபிடிடிமூர்கிடிஸின் காசநோய் வடிவம் ஒப்பீட்டளவில் அரிதானது. இந்த நோயியலின் முக்கிய வெளிப்பாடுகள் ஒழுங்கற்ற உள்ளமைவின் அடர்த்தியான, மிகவும் பதட்டமாக இல்லாத எடிமாவின் உருவாக்கம், வாஸ் டிஃபெரன்ஸின் தடித்தல் ஆகும். விதைப்பையில் உள்ள விந்தணுக்களின் இயக்கம் பெரும்பாலும் குறைவாகவே இருக்கும்.
காசநோய் அல்லாத வடிவத்தில், பிற்சேர்க்கை மற்றும் விரையின் பொதுவான வீக்கம் ஏற்படுகிறது. ஆனால் வலி நோய்க்குறியின் இருப்பைப் பொருட்படுத்தாமல், அத்தகைய நோய் கட்டி செயல்முறையின் பல மருத்துவ அறிகுறிகளைக் கொண்டுள்ளது, இதற்கு வேறுபாடும் தேவைப்படுகிறது.
வெரிகோசெல், விந்தணுவின் விரிவாக்கத்துடன் சேர்ந்துள்ளது, ஆனால் அதன் காரணம் உள் விந்தணு நரம்பின் திராட்சை போன்ற கிளைகள் அல்லது விந்தணு சிரை நாளத்தின் நேரடியாக விரிவடைவதாகும். நோயாளி நிமிர்ந்த நிலையில் இருக்கும்போது வெரிகோசெல் சிறப்பாகக் கண்டறியப்படுகிறது. அத்தகைய செயல்முறையின் வளர்ச்சி மிக வேகமாக நடந்தால், சிறுநீரக செல் புற்றுநோயின் இருப்பைப் பற்றி ஒருவர் சிந்திக்கலாம். [ 10 ]
மேல் எல்லையைத் தொட்டுப் பார்க்க இயலாமை மற்றும் நேர்மறை இருமல் உந்துவிசை சோதனை மூலம் ஒரு குடலிறக்க குடலிறக்கம் ஒரு ஹீமாடோசெலிலிருந்து வேறுபடுகிறது.
வீரியம் மிக்க கட்டிகளைப் பொறுத்தவரை, அவை பெரும்பாலும் 20 முதல் 40 வயதுடைய ஆண்களில் காணப்படுகின்றன. இத்தகைய செயல்முறைகளின் மிகவும் பொதுவான வளர்ச்சி கிருமி உயிரணுக்களிலிருந்து நிகழ்கிறது, இதன் விளைவாக டெரடோமா அல்லது செமினோமா உருவாகிறது. கட்டிகள் என்பது விந்தணுக்களின் அனைத்து பகுதிகளையும் உள்ளடக்கிய சுருக்கப்பட்ட எடிமா ஆகும். பல நோயாளிகள் கடுமையான வலியைப் பற்றி புகார் கூறுகின்றனர்.
வயதான காலத்தில், லிம்போமா அதிகமாகக் காணப்படுகிறது.
பெரிதாகி, வலிமிகுந்த, சிவந்த விதைப்பை, வெளிப்புற பிறப்புறுப்பிலிருந்து ஒப்பீட்டளவில் தொலைவில் அமைந்துள்ள பிற உறுப்புகளுக்கும் சேதம் ஏற்படுவதைக் குறிக்கலாம். உதாரணமாக, வயிற்று அதிர்ச்சியின் விளைவாகவும், புதிதாகப் பிறந்த குழந்தைகளில், அட்ரீனல் சுரப்பியில் ஏற்படும் இரத்தக்கசிவின் விளைவாகவும் விதைப்பையில் இரத்தம் பாயக்கூடும்.
ஒரு ஆண் ஹீமாடோசெல்லின் அறிகுறிகளுடன் மருத்துவ உதவியை நாடினால், மருத்துவர் கவனமாக அனமனிசிஸை சேகரித்து உள்ளூர் மற்றும் பொது பரிசோதனையின் அனைத்து நிலைகளையும் செய்ய வேண்டும். இது நம்பிக்கையுடன் சரியான மருத்துவ நோயறிதலைச் செய்ய உதவும்.
சிகிச்சை இரத்தக் கட்டிகள்
ஒரு சிறிய ஹீமாடோசெல் ஏற்பட்டால், சிகிச்சையானது பழமைவாத நடவடிக்கைகளுக்கு மட்டுப்படுத்தப்படலாம்:
- விதைப்பைப் பகுதிக்கு ஐஸ் கட்டிகள், உலர் பனிக்கட்டியைப் பயன்படுத்துதல்;
- வலி நிவாரணி மருந்துகள், அழற்சி எதிர்ப்பு மருந்துகளை எடுத்துக்கொள்வது;
- பல நாட்களுக்கு முழுமையான ஓய்வை உறுதி செய்தல், சிகிச்சையின் முழு காலத்திற்கும் உடல் செயல்பாடுகளில் இருந்து முழுமையாக விலகுதல்.
இரண்டாம் நிலை தொற்று ஏற்படும் அபாயம் இருந்தால், ஆண்டிபயாடிக் சிகிச்சை பரிந்துரைக்கப்படுகிறது. நோயாளியின் நிலை இயல்பாக்கப்பட்டு, ஹீமாடோசெல்லின் கடுமையான அறிகுறிகள் மறைந்த பிறகு, பிசியோதெரபி நடைமுறைகளைப் பயன்படுத்தலாம், இதன் நடவடிக்கை இரத்தத்தின் சிக்கலான குவிப்பைத் தீர்ப்பதை நோக்கமாகக் கொண்டுள்ளது (காந்த சிகிச்சை, அதி-உயர் அதிர்வெண் சிகிச்சை).
பழமைவாத முறை பயனற்றதாக இருந்தால், அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது. ஹீமாடோமாவின் அளவு, நோயாளியின் வயது மற்றும் சிக்கல்களின் இருப்பைப் பொறுத்து அறுவை சிகிச்சை தலையீட்டின் வகை மற்றும் அதைச் செய்யப் பயன்படுத்தப்படும் நுட்பம் தேர்ந்தெடுக்கப்படுகின்றன. [ 11 ]
கன்சர்வேடிவ் சிகிச்சை பின்வரும் நடவடிக்கைகளைக் கொண்டுள்ளது:
- ஒரு சஸ்பென்சரியின் பயன்பாடு;
- விதைப்பையில் குளிர்ச்சியைப் பயன்படுத்துதல்;
- வலி நிவாரணி மருந்துகள் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளை எடுத்துக்கொள்வது;
- குறைந்தது இரண்டு நாட்களுக்கு கடுமையான படுக்கை ஓய்வு;
- எபிடிடிமிடிஸ் வளர்ச்சி அல்லது மரபணு அமைப்பில் ஒரு தொற்று செயல்முறை சந்தேகம் இருந்தால் ஆண்டிபயாடிக் சிகிச்சையை பரிந்துரைத்தல்;
- பழமைவாத சிகிச்சை பயனற்றதாக இருந்தால், மீண்டும் மீண்டும் அல்ட்ராசவுண்ட் மற்றும் டாப்ளர் பரிசோதனை தேவைப்படுகிறது.
ஸ்க்ரோடல் திருத்தம் பரிந்துரைக்கப்படுகிறது:
- நோயறிதலை தீர்மானிக்க இயலாது என்றால்;
- டெஸ்டிகுலர் சேதத்தின் அறிகுறிகள் இருந்தால்;
- புரத ஷெல் அழிக்கப்படும் போது;
- விரிவடையும் ஹீமாடோசெல் கவனம் அல்லது பாரிய இரத்தப்போக்கு வளர்ச்சியுடன்;
- வண்ண டாப்ளர் மேப்பிங்குடன் கூடிய அல்ட்ராசவுண்ட் தகவலின் படி இரத்த ஓட்டம் இல்லாத நிலையில்.
ஹீமாடோசிலுக்கான முதலுதவி பின்வரும் செயல்களைக் கொண்டுள்ளது:
- சேதமடைந்த பகுதியில் குளிர்ச்சியைப் பயன்படுத்துங்கள் (உறைபனியைத் தடுக்க ஒரு துண்டில் சுற்றப்பட்ட பனிக்கட்டி) இரத்த நாளங்களைச் சுருக்கவும், அழற்சி செயல்முறையை மெதுவாக்கவும். ஒவ்வொரு 3-4 மணி நேரத்திற்கும் ஒரு குளிர் அழுத்தத்தைப் பயன்படுத்துங்கள், சுமார் 15-20 நிமிடங்கள் அதைப் பிடித்துக் கொள்ளுங்கள்.
- நோயாளிக்கு வலி நிவாரணி (இப்யூபுரூஃபன், அனல்ஜின், நிமசில்) வழங்கப்படுகிறது.
- பாதிக்கப்பட்டவருக்கு கிடைமட்ட நிலையில் அதிகபட்ச ஓய்வு அளிக்கவும்.
ஹீமாடோசெல் உள்ள ஒரு மனிதனை ஒரு மருத்துவர் பரிசோதிக்க வேண்டும். நோயறிதலுக்குப் பிறகு, தேவையான சிகிச்சை நடவடிக்கைகளை அவர் பரிந்துரைப்பார். [ 12 ]
மருந்துகள்
ஹீமாடோசெல்லின் வளர்ச்சிக்கான காரணத்திற்கு ஏற்ப மருந்துகள் பரிந்துரைக்கப்படுகின்றன, இது நோயறிதலின் போது ஒரு நிபுணரால் தீர்மானிக்கப்படுகிறது.
நோயியலின் தொற்று தன்மை இருந்தால், நுண்ணுயிரிகளின் எதிர்ப்பைக் கணக்கில் எடுத்துக்கொண்டு பாக்டீரியா எதிர்ப்பு அல்லது வைரஸ் தடுப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன. பாலியல் ரீதியாக பரவும் ஒரு தொற்று நோய் கண்டறியப்பட்டால், நோயியல் நோய்க்கிருமியைப் பொறுத்து சிகிச்சை பரிந்துரைக்கப்படுகிறது. ஹீமாடோசெலின் குறிப்பிட்ட தன்மைக்கு பல குழுக்களிலிருந்து ஒரு தேர்வுடன், பரந்த அளவிலான செயல்பாட்டின் நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு தேவைப்படுகிறது.
இப்யூபுரூஃபன் |
ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்து, வலியைக் குறைக்கிறது மற்றும் அழற்சி செயல்முறையின் வளர்ச்சியை மெதுவாக்குகிறது. மாத்திரைகள் வாய்வழியாக முழுவதுமாக எடுத்துக் கொள்ளப்படுகின்றன, தண்ணீருடன், 1-2 மாத்திரைகள் ஒரு நாளைக்கு மூன்று முறைக்கு மேல் இல்லை. செரிமான மண்டலத்தின் சளி சவ்வில் அதன் எரிச்சலூட்டும் விளைவு காரணமாக, தொடர்ச்சியாக ஐந்து நாட்களுக்கு மேல் மருந்தை உட்கொள்வது நல்லதல்ல. |
நிம்சுலைடு |
வாய்வழி நிர்வாகத்திற்காக வடிவமைக்கப்பட்ட அழற்சி எதிர்ப்பு மற்றும் வலி நிவாரணி மருந்து (நிம்சுலைடுடன் சிகிச்சை காலம் 15 நாட்களுக்கு மேல் இல்லை). ஒரு விதியாக, 100 மி.கி மருந்து உணவுக்குப் பிறகு ஒரு நாளைக்கு இரண்டு முறை எடுத்துக் கொள்ளப்படுகிறது. சாத்தியமான பக்க விளைவுகள்: வயிற்று வலி, குமட்டல், வயிற்றுப்போக்கு, தலைச்சுற்றல். |
ஆக்டோவெஜின் |
திசு வளர்சிதை மாற்றத்தைத் தூண்டும், திசு டிராபிசம் மற்றும் மீளுருவாக்கத்தை மேம்படுத்தும் ஒரு மருந்து. உணவுக்கு முன் வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது - சராசரியாக ஒரு நாளைக்கு மூன்று முறை 2 மாத்திரைகள். சிகிச்சை நீண்ட காலமாக இருக்கலாம் - பல மாதங்கள் வரை. சாத்தியமான பக்க விளைவுகள்: ஒவ்வாமை எதிர்வினைகள். |
டிபைரிடமோல் |
காயத்திற்குப் பிறகு குணமடையும் கட்டத்தில் பயன்படுத்தப்படும் ஆன்டிபிளேட்லெட் ஏஜென்ட், ஆன்டித்ரோம்போடிக் மருந்து. இரத்தப்போக்கு (இரத்தப்போக்கு நீரிழிவு) ஏற்படும் போக்கு இருந்தால், மருந்து பரிந்துரைக்கப்படுவதில்லை. உணவுக்கு இடையில், மெல்லாமல், தண்ணீருடன், 1-2 மாத்திரைகளை ஒரு நாளைக்கு மூன்று முறை வாய்வழியாக எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் தனித்தனியாக தீர்மானிக்கப்படுகிறது (பல வாரங்கள் முதல் ஆறு மாதங்கள் வரை). சாத்தியமான பக்க விளைவுகள்: ஒவ்வாமை, தலைவலி, நடுக்கம், டாக்ரிக்கார்டியா, வயிற்று அசௌகரியம். |
ட்ரோக்ஸெருடின் |
ஆஞ்சியோப்ரோடெக்டிவ், கேபிலரி ஸ்டெபிலைசரிங் மருந்து. உணவுக்குப் பிறகு வாய்வழியாக, ஒரு நாளைக்கு சராசரியாக 2 காப்ஸ்யூல்கள் அளவில் எடுக்கப்படுகிறது. சிகிச்சை நீண்ட காலமாக இருக்கலாம். சாத்தியமான பக்க விளைவுகள்: ஒவ்வாமை எதிர்வினைகள், தலைவலி, தூக்கக் கோளாறுகள், வயிற்று வலி, குமட்டல். |
பொதுவாக, பழமைவாத சிகிச்சையில் பின்வருவன அடங்கும்:
- அறிகுறிகளை நீக்குதல் (பெரும்பாலும் நோயாளி கடுமையான வலியைப் புகார் செய்கிறார், இது வலி நிவாரணிகளால் மிகவும் திறம்பட "நிவாரணம்" செய்யப்படுகிறது);
- மீறலுக்கான உடனடி காரணத்தை நீக்குதல் (முடிந்தால்);
- சிகிச்சைக்கு உகந்த நிலைமைகளை உருவாக்குதல் (படுக்கை ஓய்வு, இயக்கக் கட்டுப்பாடுகள், கட்டு அல்லது சஸ்பென்சரியைப் பயன்படுத்துதல், ஆஞ்சியோபுரோடெக்டர்களின் பயன்பாடு);
- பிசியோதெரபி பயன்பாடு.
பிசியோதெரபி சிகிச்சை
மருந்து சிகிச்சையுடன் சேர்ந்து, பிசியோதெரபி ஹீமாடோசெலுக்கு ஒரு பயனுள்ள துணை சிகிச்சையாகவும், அறுவை சிகிச்சைக்குப் பிறகு உடலின் மீட்சியை விரைவுபடுத்துவதற்கான ஒரு வழியாகவும் இருக்கலாம்.
இன்று, மருத்துவம் ஹீமாடோசெலுக்குப் பயன்படுத்தக்கூடிய பல நடைமுறைகள் மற்றும் மருந்துகளை வழங்குகிறது. இருப்பினும், பல மருந்துகள் உடலில் மிகவும் வலுவான சுமையை ஏற்படுத்துகின்றன, இதனால் பக்க விளைவுகள் ஏற்படுகின்றன. நோயாளிக்கு சில மருந்துகளைப் பயன்படுத்துவதற்கு முரண்பாடுகள் இருப்பதும் சாத்தியமாகும். கூடுதலாக, மருந்துகளின் விளைவு போதுமான அளவு பயனுள்ளதாக இருக்காது, ஏனெனில் செயலில் உள்ள பொருள் இரத்த ஓட்டத்தின் மூலம் பாதிக்கப்பட்ட திசுக்களுக்கு தேவையான அளவு செல்ல முடியாது. நீங்கள் பழமைவாத சிகிச்சையை பிசியோதெரபியுடன் இணைத்தால், ஒருங்கிணைந்த அணுகுமுறைக்கு நன்றி, உடலில் குறைந்தபட்ச மருந்து சுமையுடன், ஒரு மனிதனின் நல்வாழ்வு மற்றும் வாழ்க்கைத் தரத்தில் குறிப்பிடத்தக்க முன்னேற்றத்தை அடைய முடியும். பிசியோதெரபியூடிக் நடைமுறைகள் இரத்த ஓட்டம், நிணநீர் சுழற்சியை மேம்படுத்துகின்றன மற்றும் தாக்கத்தின் பகுதியில் வளர்சிதை மாற்றத்தை துரிதப்படுத்துகின்றன.
பிசியோதெரபியின் விளைவு, உடலின் திசுக்களால் உடல் சக்தியை உறிஞ்சி உயிரியல் எதிர்வினைகளாக மாற்றுவதை அடிப்படையாகக் கொண்டது. தேவையான வெற்றியை அடைய மின், கதிர்வீச்சு அல்லது காந்த சிகிச்சையின் போக்கை மேற்கொள்வது உகந்ததாகும். நோயாளி செயல்முறையுடன் ஒரே நேரத்தில் ஒரு மருந்தைப் பெற்றால், அது முக்கியமாக நோயியல் மையத்தில் குவிந்து, நோயுற்ற உறுப்பை நேரடியாகச் சென்றடைகிறது.
ஹீமாடோசிலுக்குப் பிறகு மீட்கும் காலத்தில் (அறுவை சிகிச்சைக்குப் பிறகு உட்பட), நோயாளிக்கு சிகிச்சை சேற்றின் ஃபோனோபோரேசிஸ், துடிப்புள்ள மின்னோட்டங்களுடன் கூடிய மின் சிகிச்சை மற்றும் நொதி தயாரிப்புகளின் உள்-திசு காந்த-லேசர்-எலக்ட்ரோபோரேசிஸ் ஆகியவை பரிந்துரைக்கப்படுகின்றன.
மூலிகை சிகிச்சை
ஹீமாடோசெல்லின் குணப்படுத்தும் செயல்முறையை விரைவுபடுத்த, மக்கள் பெரும்பாலும் பயன்படுத்துகிறார்கள் நாட்டுப்புற முறைகள்... உங்கள் கவனத்திற்கு மிகவும் பிரபலமான சமையல் குறிப்புகளை நாங்கள் வழங்குகிறோம்:
- ஒரு புதிய வெள்ளை முட்டைக்கோஸ் இலையை இறைச்சி சுத்தியலால் அடித்து, விதைப்பைப் பகுதியில் தடவி குறைந்தது 1.5-2 மணி நேரம் வைத்திருக்க வேண்டும். இலையை சுருக்க உள்ளாடைகளால் சரி செய்யலாம்.
- ஆர்னிகா உட்செலுத்துதல் உள் பயன்பாட்டிற்கும் அழுத்தங்களுக்கும் பயன்படுத்தப்படுகிறது. உட்செலுத்துதல் பின்வருமாறு தயாரிக்கப்படுகிறது: ஒரு டீஸ்பூன் பூக்களை வெந்நீரில் ஊற்றி இரண்டு மணி நேரம் ஊறவைக்க வேண்டும். பூக்களுக்கு பதிலாக, தாவரத்தின் வேரையும் பயன்படுத்தலாம். இந்த மருந்து குளிர்ந்த அழுத்தங்களுக்குப் பயன்படுத்தப்படுகிறது, மேலும் உணவுக்கு இடையில் ஒரு நாளைக்கு மூன்று அல்லது நான்கு முறை வாய்வழியாக 50 மில்லி எடுத்துக் கொள்ளப்படுகிறது.
- ஒரு புதிய வாழை இலையைக் கழுவி, விரல்களால் லேசாகப் பிசைந்து, சேதமடைந்த பகுதியில் (ஸ்க்ரோட்டம்) இரவில் தடவ வேண்டும். கூடுதலாக, நீங்கள் மருந்தக வாழைப்பழ டிஞ்சரை வாய்வழியாக எடுத்துக் கொள்ளலாம் (அறிவுறுத்தல்களின்படி).
- கற்றாழை இலைகள் மற்றும் தேன் சேர்த்து ஒரு அமுக்கம் பின்வருமாறு தயாரிக்கப்படுகிறது: கற்றாழை இலைகளை அரைத்து அல்லது அரைத்து, தேனுடன் கலக்கவும். இரவில், ஒரு நாளைக்கு ஒரு முறை அமுக்க பயன்படுத்தவும்.
- புதிய வெள்ளரிகள் வட்டங்களாக வெட்டப்பட்டு விதைப்பையில் தடவப்பட்டு, ஒரு கட்டு அல்லது சுருக்க உள்ளாடையுடன் சரி செய்யப்படுகின்றன. பாதிக்கப்பட்ட பகுதியில் தயாரிப்பின் குறைந்தபட்ச தக்கவைப்பு 30 நிமிடங்கள் ஆகும். இந்த செயல்முறை ஒரு நாளைக்கு பல முறை மீண்டும் செய்யப்படலாம்.
- புதிய வாழைப்பழத் தோல்களை ஹீமாடோசெல் பகுதியில், உட்புறப் பக்கம் தோலுக்கு எதிராகப் பூச வேண்டும். இந்த மருந்து வலியைக் குறைக்கவும், இரத்தக் குவிப்பின் மறுஉருவாக்கத்தை துரிதப்படுத்தவும் உதவுகிறது.
சிறிய ஹீமாடோசெல் ஏற்பட்டால், நாட்டுப்புற முறைகள் நவீன மருந்துகளை விட மோசமாக உதவாது, எந்த பக்க விளைவுகளும் இல்லாமல் இருக்கும். முன்மொழியப்பட்ட பெரும்பாலான சமையல் குறிப்புகள் மிகவும் எளிமையானவை மற்றும் அணுகக்கூடியவை.
அறுவை சிகிச்சை
அறுவை சிகிச்சை தலையீடு சுட்டிக்காட்டப்படும் ஹீமாடோசெல்லின் குறைந்தபட்ச அளவு நிபுணர்களால் தீர்மானிக்கப்படவில்லை. ஆனால் பெரும்பாலான அறுவை சிகிச்சை நிபுணர்கள் நோயியல் குவியத்தின் அளவு விந்தணுவின் விட்டம் அளவின் 1/3 ஐ விட அதிகமாக இல்லாவிட்டால், நோயியலின் மருந்து மேலாண்மையுடன் காத்திருப்பு மற்றும் பார்க்கும் தந்திரோபாயத்தைப் பயன்படுத்தலாம் என்று நம்புகிறார்கள். ஒரு சிறிய அளவு இருந்தால் அறுவை சிகிச்சை தலையீடு தேவையில்லை.
விரைச்சிரை சிதைவின் படம் இல்லாமல் ஹீமாடோசெல். விரைச்சிரைக்குள் ஹீமாடோசிலுடன் ஹீமாடோசிலின் கலவை (அதன் அளவைப் பொருட்படுத்தாமல்) எப்போதும் விரைச்சிரை சிதைவின் அறிகுறியாகக் கருதப்படுகிறது, சிதைவின் எதிரொலி அறிகுறிகள் இல்லாவிட்டாலும் கூட.
இருப்பினும், எதிரொலிப்பதிவு போதுமான தகவல் தரவில்லை என்பதற்கான சான்றுகள் உள்ளன. உதாரணமாக, 50% வழக்குகளில் மட்டுமே அல்ட்ராசவுண்ட் ஸ்கேனிங் மூலம் விரைச்சிரை சிதைவு துல்லியமாக கண்டறியப்பட்டது. பிழைகளைத் தவிர்க்க, விரைச்சிரை சிதைவு சந்தேகிக்கப்பட்டால், நிபுணர்கள் ஆரம்பகால அறுவை சிகிச்சை தலையீட்டை பரிந்துரைக்கின்றனர்.
அதிக அளவு சிந்தப்பட்ட இரத்தத்திற்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது, இதில் சீழ் மிக்க செயல்முறை அல்லது கால்சிஃபிகேஷன் உருவாகிறது. தலையீடு முடிந்தவரை சீக்கிரம் சிறப்பாகச் செய்யப்படுகிறது: ஹீமாடோசெல் உருவாகியதிலிருந்து குறைந்த நேரம் கடந்துவிட்டால், விந்தணுவையும் அதன் செயல்பாட்டையும் பாதுகாக்கும் வாய்ப்புகள் அதிகம். நாள்பட்ட நிகழ்வுகளில், அறுவை சிகிச்சை நிபுணர் விந்தணுவை அகற்றுவதற்கான ஒரு அறுவை சிகிச்சையான ஆர்க்கியெக்டோமியைச் செய்ய வேண்டும்.
அறுவை சிகிச்சை கையாளுதல்கள் பின்வருமாறு இருக்கலாம்:
- இரத்தப்போக்கு நிறுத்துதல், சிந்தப்பட்ட இரத்தத்தை அகற்றுதல்;
- நெக்ரோடிக் பகுதிகளை அகற்றுதல்;
- ஷெல்லின் திசுக்களை தையல் செய்தல்;
- விதைப்பையை மீண்டும் விதைப்பைக்குள் திருப்புதல்;
- முறுக்கு சரிசெய்தல், சிறைவாசத்திலிருந்து விடுதலை;
- சேதமடைந்த ஒருமைப்பாடு, சேதமடைந்த பாத்திரங்கள் கொண்ட திசுக்களை தையல் செய்தல்;
- சில சந்தர்ப்பங்களில் - விந்தணுவின் பகுதி அல்லது முழுமையான நீக்கம்.
அறுவை சிகிச்சைக்குப் பிறகு, கோளாறின் சிக்கலான தன்மை மற்றும் அறுவை சிகிச்சையின் நோக்கத்தைப் பொறுத்து, அந்த நபர் 5 முதல் 8 நாட்கள் மருத்துவமனையில் அனுமதிக்கப்படலாம். சில நாட்களுக்குப் பிறகு வடிகால் அகற்றப்படும். பரிசோதனை மற்றும் ஆலோசனைக்காக ஒரு நிபுணரிடம் கட்டாய பின்தொடர்தல் வருகையின் நிபந்தனையுடன் நோயாளி வீட்டிற்கு வெளியேற்றப்படுகிறார்.
தடுப்பு
ஹீமாடோசெல் என்பது அவசர மருத்துவ கவனிப்பு மற்றும் விரிவான நோயறிதல் தேவைப்படும் ஒரு தீவிர நோயியல் ஆகும். கண்டறியப்படாத ஹீமாடோசெல்லின் தொலைதூர விளைவுகளில் புண்கள், பிற அழற்சி மற்றும் அட்ராபிக் செயல்முறைகள், விறைப்புத்தன்மை குறைபாடு போன்றவை அடங்கும்.
மீறலைத் தடுக்க முடியும்:
- ஆபத்தான விளையாட்டுகளில் பங்கேற்கும்போது பிறப்புறுப்புகளைப் பாதுகாக்கவும்;
- பாலியல் கலாச்சாரம் மற்றும் பாலியல் கல்வியின் அளவை உயர்த்துதல்;
- செல்லப்பிராணிகளை கவனமாகக் கையாளுங்கள்;
- ஆபத்தான பாலியல் நிலைகளைத் தவிர்க்கவும்;
- சிகிச்சை மற்றும் அறுவை சிகிச்சை முறைகளின் செயல்திறனை தகுதிவாய்ந்த, அனுபவம் வாய்ந்த நிபுணர்களிடம் மட்டுமே நம்புங்கள்.
உங்கள் பிறப்புறுப்புகள் மற்றும் சுற்றோட்ட அமைப்பை ஆரோக்கியமாக வைத்திருக்க உதவும் எளிய தடுப்பு விதிகளைப் பின்பற்றுவதும் சமமாக முக்கியம்:
- உடல் ரீதியாக சுறுசுறுப்பாக இருங்கள், உடல் செயலற்ற தன்மையைத் தவிர்க்கவும்;
- சரியாக சாப்பிடுங்கள், உங்கள் அன்றாட உணவில் தாதுக்கள், வைட்டமின்கள், நன்மை பயக்கும் சுவடு கூறுகள் மற்றும் புரதங்கள் நிறைந்த உணவுகளைச் சேர்க்கவும்;
- எந்தவொரு தொற்று மற்றும் அழற்சி நோய்களுக்கும் சரியான நேரத்தில் சிகிச்சை அளித்தல்;
- புகைபிடித்தல் மற்றும் மது அருந்துவதை விட்டுவிடுங்கள்;
- நம்பகமான துணையுடன் தொடர்ந்து உடலுறவு கொள்ளுங்கள், பாதுகாப்பற்ற உடலுறவு மற்றும் உடலுறவைத் தவிர்க்கவும்;
- உடலை அதிக வெப்பமாக்குவதையோ அல்லது அதிகமாக குளிர்விப்பதையோ தவிர்க்கவும்.
பரிந்துரைக்கப்பட்ட அனைத்து பரிந்துரைகளையும் நீங்கள் பின்பற்றினால், ஹீமாடோசெல் மற்றும் பிற மரபணு அமைப்பு புண்களை உருவாக்கும் அபாயத்தைக் குறைக்கலாம். ஆனால் நோயியலின் ஏதேனும் சந்தேகம் ஏற்பட்டால், விரைவில் ஒரு மருத்துவரை சந்திப்பது முக்கியம் என்பதை நாம் மறந்துவிடக் கூடாது. ஆரம்பகால நோயறிதல் மற்றும் திறமையான சிகிச்சை சிக்கல்களைத் தவிர்க்க உதவும்.
முன்அறிவிப்பு
நோயின் முன்கணிப்பு முழுவதுமாகவும் முழுமையாகவும் அதன் போக்கின் கால அளவைப் பொறுத்தது. ஆரம்ப கட்டத்தில், மருத்துவர் இரத்த உறைவை மட்டுமே தீர்மானிக்கிறார், மேலும் தாமதமான கட்டத்தில், முத்திரைகள் இருப்பது குறிப்பிடப்படுகிறது, இது காலப்போக்கில் கட்டமைக்கப்படுகிறது. திசுக்களின் அதிகரிக்கும் அளவோடு இணைந்து, நோயியல் செயல்முறை விந்தணுக்களுக்கு இரத்த விநியோகத்தில் சரிவை ஏற்படுத்துகிறது, இது பின்னர் அதன் முழுமையான அட்ராபிக்கு வழிவகுக்கும். [ 13 ]
ஹீமாடோசெல் சிகிச்சையைத் தொடங்குவதற்கு முன், சில நோயாளிகளில் இரத்தக் குவிப்பு எந்த தலையீடும் இல்லாமல் தானாகவே மறைந்துவிடும் என்பதைப் புரிந்துகொள்வது அவசியம். இருப்பினும், இது எப்போதும் நடக்காது. பல ஆண்கள் மருந்து சிகிச்சை உட்பட பல்வேறு நடவடிக்கைகளுக்கு உட்படுத்தப்பட வேண்டும். விதைப்பையில் ஒரு ஐஸ் கட்டி பயன்படுத்தப்படுகிறது, வலி நிவாரணிகள் மற்றும் அழற்சி எதிர்ப்பு மருந்துகள் பரிந்துரைக்கப்படுகின்றன. நோயாளிக்கு லேசான படுக்கை ஓய்வு, மோட்டார் செயல்பாட்டின் அதிகபட்ச சாத்தியமான வரம்புடன் முழுமையான ஓய்வு பரிந்துரைக்கப்படுகிறது. உச்சரிக்கப்படும் ஹீமாடோசெல்லின் விஷயத்தில், ஒரு பஞ்சர் செய்யப்படுகிறது, இது பெரும்பாலும் பயனற்றது, மேலும் மோசமானது - இது மீண்டும் மீண்டும் இரத்தப்போக்கு அல்லது சீழ் மிக்க செயல்முறையின் வளர்ச்சியைத் தூண்டும். குழிக்குள் சிந்திய இரத்தத்தை அகற்ற முடியாவிட்டால், டெஸ்டிகுலர் அட்ராபியைத் தவிர்க்க அறுவை சிகிச்சை தலையீடு பயன்படுத்தப்படுகிறது. சரியான மற்றும் சரியான நேரத்தில் சிகிச்சையுடன், முன்கணிப்பு சாதகமாகக் கருதப்படுகிறது.

