கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
வால்டன்ஸ்ட்ரோமின் பி-செல் லிம்போபிளாஸ்மாசைடிக் லிம்போமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
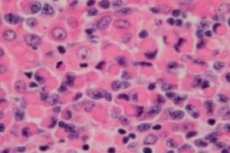
ஒரு வீரியம் மிக்க லிம்போபுரோலிஃபெரேடிவ் (இம்யூனோபுரோலிஃபெரேடிவ்) கோளாறு, லிம்போபிளாஸ்மாசைடிக் லிம்போமா அல்லது வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா என்பது சிறிய பி-லிம்போசைட்டுகளின் செல்லுலார் நியோபிளாசம் ஆகும் - நிணநீர் மண்டலத்தின் பாதுகாப்பு செயல்பாடுகளையும் உடலின் நகைச்சுவை நோய் எதிர்ப்பு சக்தியையும் வழங்கும் பி-செல்கள். மற்ற அனைத்து சிறிய பி-செல் லிம்போமாக்களையும் விலக்கிய பின்னரே நோயறிதல் செய்யப்பட வேண்டும். வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா 1944 இல் ஜான் ஜி. வால்டன்ஸ்ட்ரோமால் விவரிக்கப்பட்டது, அவர் இரண்டு நோயாளிகளுக்கு லிம்பேடனோபதி இரத்தப்போக்கு, இரத்த சோகை, அதிகரித்த வண்டல் வீதம், ஹைப்பர்விஸ்கோசிட்டி மற்றும் ஹைப்பர்காமக்ளோபுலினீமியா ஆகியவற்றின் அசாதாரண வெளிப்பாடுகளைப் புகாரளித்தார். [ 1 ], [ 2 ]
நோயியல்
இந்த வகை லிம்போமா ஒரு அரிதான, மந்தமான இரத்தவியல் வீரியம் மிக்க கட்டியாகும், மேலும் மருத்துவ புள்ளிவிவரங்கள் இந்த நோய்களின் குழுவில் அதன் கண்டறிதல் விகிதத்தை தோராயமாக 2% என மதிப்பிடுகின்றன. மேலும், பெண் நோயாளிகளை விட கிட்டத்தட்ட இரண்டு மடங்கு ஆண் நோயாளிகள் உள்ளனர்.
சில தரவுகளின்படி, ஐரோப்பிய நாடுகளில் ஆண்டுதோறும் லிம்போபிளாஸ்மாசிடிக் லிம்போமாவின் நிகழ்வு 102 ஆயிரம் பேரில் ஒருவராகவும், அமெரிக்காவில் - 260 ஆயிரத்தில் ஒருவராகவும் உள்ளது. [ 3 ]
காரணங்கள் லிம்போபிளாஸ்மாசிடிக் லிம்போமா.
இன்றுவரை, பெரும்பாலான புற்றுநோயியல் நோய்களின் காரணவியல் தெரியவில்லை, ஆனால் அவற்றில் சிலவற்றின் மரபணு அடிப்படையில் ஆராய்ச்சி தொடர்கிறது. பி-செல் லிம்போபிளாஸ்மாசைடிக் லிம்போமா - வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா உள்ளிட்ட வீரியம் மிக்கபிளாஸ்மா செல் நோய்களுக்கான காரணங்களை ஆய்வு செய்து, ஆராய்ச்சியாளர்கள் பி-லிம்போசைட்டுகளின் நோயியல் பெருக்கம் (செல் பிரிவு) மற்றும் அடிப்படை செல்லுலார் செயல்பாடுகளை மாற்றும் சில மூலக்கூறு-மரபணு கோளாறுகள் இருப்பதன் மூலம் அவற்றின் வேறுபாட்டின் தாமதமான கட்டத்தில் இடையே ஒரு தொடர்பைக் கண்டறிந்துள்ளனர்.
வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா நோயாளிகளில், சில மரபணுக்களில் மாற்றங்கள் அடையாளம் காணப்பட்டுள்ளன - சோமாடிக் பிறழ்வுகள், அதாவது, தனித்தனி குளோனல் மக்கள்தொகையின் மரபணுக்களுக்கு சேதம் விளைவிக்கும் திசுக்களை மட்டுமே பாதிக்கிறது மற்றும் அவற்றின் மரபணுவின் மாறுபாடுகளை உருவாக்குகிறது, இது செல்லுலார் மட்டத்தில் சுழற்சி மற்றும் கட்டமைப்பு கோளாறுகளுக்கு வழிவகுக்கிறது.
முதலாவதாக, இவை MYD88 (L265P) மரபணு மற்றும் CXCR4 இன் சோமாடிக் பிறழ்வுகள் ஆகும், இது உள்ளார்ந்த மற்றும் தகவமைப்பு நோயெதிர்ப்பு மறுமொழிக்கு முக்கியமான சைட்டோசோலிக் புரதத்தை குறியாக்குகிறது: ஒரு அடாப்டராக, இது நோயெதிர்ப்பு மறுமொழியை செயல்படுத்தும் புரோஇன்ஃப்ளமேட்டரி மத்தியஸ்தர் IL-1 (இன்டர்லூகின்-1) மற்றும் டோல் போன்ற ஏற்பி செல்களிலிருந்து சமிக்ஞைகளைப் பரப்புவதை உறுதி செய்கிறது. சோமாடிக் பிறழ்வின் விளைவாக, இந்த புரதத்தின் மூலக்கூறின் பாலிபெப்டைட் சங்கிலியில் முரண்பாடுகள் எழுகின்றன - அதன் கட்டமைப்பு அடிப்படை. [ 4 ]
ஆபத்து காரணிகள்
பொதுவான ஆபத்து காரணிகளுடன் (அதிக அளவு கதிர்வீச்சு, புற்றுநோய் உண்டாக்கும் இரசாயனங்கள் போன்றவை) கூடுதலாக, வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியாவை குறைந்த தர லிம்போபுரோலிஃபெரேடிவ் நோயாக உருவாக்கும் வாய்ப்பு அதிகரிப்பதற்கான முன்னறிவிப்பாளர்களாக பின்வருவன கருதப்படுகின்றன:
- முதுமை (65 வயதுக்கு மேல்);
- இந்த நோயறிதலுடன் உறவினர்களின் இருப்பு, அதே போல் பி-செல் அல்லாத ஹாட்ஜ்கின்ஸ் லிம்போமா அல்லது நாள்பட்ட லிம்போசைடிக் லுகேமியாவுடன்;
- நாள்பட்ட ஹெபடைடிஸ் சி;
- தீங்கற்ற மோனோக்ளோனல் காமோபதியின் வரலாறு, ஒரு இடியோபாடிக் ஹீமாட்டாலஜிக்கல் நோய், இதன் சாராம்சம் லிம்போசைட் பிளாஸ்மா செல்கள் மூலம் அசாதாரணமாக மாற்றப்பட்ட வகை M காமா குளோபுலின்களை உற்பத்தி செய்வதாகும்;
- ஆட்டோ இம்யூன் நோய்கள், குறிப்பாக ஸ்ஜோகிரென்ஸ் நோய்க்குறி.
நோய் தோன்றும்
ஒரு ஆன்டிஜெனுடன் தொடர்பு கொண்டாலோ அல்லது டி-லிம்போசைட்டுகளால் தூண்டப்பட்டாலோ, சில பி-லிம்போசைட்டுகள் பிளாஸ்மா செல்களாக மாறுகின்றன - லிம்போசைடிக் பிளாஸ்மா செல்கள், சில மாற்றங்களுக்குப் பிறகு, பாதுகாப்பு குளோபுலர் புரதங்களை, அதாவது காமா குளோபுலின்களை (இம்யூனோகுளோபுலின்கள் அல்லது ஆன்டிபாடிகள்) உற்பத்தி செய்யத் தொடங்குகின்றன.
லிம்போபிளாஸ்மாசைடிக் லிம்போமா/வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியாவின் நோய்க்கிருமி உருவாக்கம், இரத்தத்தில் பி செல்களின் ஹைப்பர்ப்ரோலிஃபரேஷன், லிம்போசைடிக் பிளாஸ்மா செல் குளோனின் அதிகப்படியான அளவு மற்றும் மோனோக்ளோனல் இம்யூனோகுளோபுலின் அல்லது எம் புரதம் என்றும் அழைக்கப்படும் இம்யூனோகுளோபுலின் எம் (IgM) இன் அதிகப்படியான உற்பத்தி ஆகியவற்றை உள்ளடக்கியது. இது குறிப்பிட்ட பாக்டீரியா அல்லது வைரஸ் ஆன்டிஜென்கள் மீதான ஆரம்ப தாக்குதலின் போது உற்பத்தி செய்யப்படும் பெரிய மூலக்கூறு எடை மற்றும் பென்டாமெரிக் அமைப்பைக் கொண்ட முக்கிய ஆன்டிபாடி ஆகும். [ 5 ]
இந்த நோயின் கிட்டத்தட்ட அனைத்து அறிகுறிகளும் எம்-புரதத்தின் செயல்பாட்டின் வெளிப்பாடுகளுடன் தொடர்புடையவை, இது இரத்தத்தின் வேதியியல் பண்புகளை சீர்குலைத்து, அதன் பாகுத்தன்மையை அதிகரிக்கும்; எலும்பு மஜ்ஜையின் லிம்பாய்டு மற்றும் மைலாய்டு திசுக்களில் ஊடுருவி, புற லிம்பாய்டு திசுக்களில் குவிந்து (சுற்றியுள்ள உறுப்புகள், நரம்பு இழைகள் அல்லது இரத்த நாளங்கள் மீது அழுத்தம் கொடுக்கக்கூடிய மெதுவாக வளரும் நியோபிளாம்களை உருவாக்குவதன் மூலம்).
நாள்பட்ட லிம்போசைடிக் லுகேமியா, வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா அல்லது லிம்போபிளாஸ்மாசைடிக் லிம்போமா மற்றும் மல்டிபிள் மைலோமா ஆகியவை தனித்தனி நோய்களாக இருந்தாலும், அவை அனைத்தும் பி லிம்போசைட்டுகளின் அதிகரித்த பெருக்கத்தை உள்ளடக்கியது.
அறிகுறிகள் லிம்போபிளாஸ்மாசிடிக் லிம்போமா.
நோயின் முதல் அறிகுறிகள் குறிப்பிட்டவை அல்ல, மேலும் பலவீனம் மற்றும் அதிகரித்த சோர்வு (நார்மோக்ரோமிக் இரத்த சோகையின் வளர்ச்சியால்), எடை இழப்பு, மூச்சுத் திணறல், இரவு நேர ஹைப்பர்ஹைட்ரோசிஸ் மற்றும் தொடர்ச்சியான சப்ஃபிரைல் காய்ச்சல் ஆகியவை அடங்கும்.
கூடுதலாக, நோயின் ஆரம்ப கட்டத்தில், கைகள் மற்றும் கால்களின் உணர்திறன் தொந்தரவு செய்யப்படுகிறது, புற நரம்பியல் (கால் மற்றும் கால்களில் உணர்வின்மை அல்லது கூச்ச உணர்வு) ஏற்படுகிறது, தோல் நுண்குழாய்களில் சிறிய குவிய இரத்தக்கசிவுகள் (பர்புரா) தோன்றும், அதே போல் குளிர் யூர்டிகேரியா (இரத்த சீரத்தில் அசாதாரண கிரையோகுளோபுலின் புரதங்களின் உருவாக்கம் மற்றும் திரட்டல் காரணமாக).
ஹைப்பர்விஸ்கோசிட்டி நோய்க்குறியுடன் தொடர்புடைய அறிகுறிகளில் தலைவலி மற்றும் தலைச்சுற்றல், விழித்திரை சேதம் மற்றும் பார்வை இழப்பு, டின்னிடஸ் மற்றும் கேட்கும் திறன் இழப்பு, பிடிப்புகள், தசை வலி, உயர் இரத்த அழுத்தம், தன்னிச்சையான மூக்கில் இரத்தப்போக்கு மற்றும் ஈறுகளில் இரத்தப்போக்கு ஆகியவை அடங்கும். பெண்களுக்கு கருப்பை இரத்தப்போக்கு ஏற்படலாம்.
மேலும் கவனிக்கப்பட்டது: விரிவாக்கப்பட்ட நிணநீர் முனைகள் (லிம்பேடனோபதி); விரிவாக்கப்பட்ட மண்ணீரல் (ஸ்ப்ளெனோமேகலி); இதய வலி மற்றும் இதய தாளக் கோளாறுகளுடன் இதய செயலிழப்பு. உள்ளுறுப்பு ஊடுருவல் அரிதானது என்றாலும், வயிற்றுப்போக்கு (பெரும்பாலும் கொழுப்பு மலத்துடன்) வளர்ச்சியுடன் வயிறு மற்றும் குடல்கள் பாதிக்கப்படலாம். [ 6 ], [ 7 ]
படிவங்கள்
2017 ஆம் ஆண்டு உலக சுகாதார அமைப்பின் ஹெமாட்டோபாய்டிக் மற்றும் லிம்பாய்டு திசுக்களின் கட்டிகளின் வகைப்பாடு வால்டன்ஸ்ட்ரோம் மேக்ரோகுளோபுலினீமியாவிற்கான நான்கு நோயறிதல் அளவுகோல்களை நிறுவுகிறது, அவற்றுள்:
- மோனோக்ளோனல் IgM காமோபதியின் இருப்பு
- பிளாஸ்மாசைட்டோயிட் அல்லது பிளாஸ்மா செல் வேறுபாட்டைக் காட்டும் சிறிய லிம்போசைட்டுகளால் எலும்பு மஜ்ஜையில் ஊடுருவல்.
- இன்டர்ட்ராபெகுலர் அமைப்புடன் எலும்பு மஜ்ஜை ஊடுருவல்
- மேற்பரப்பு IgM+, CD19+, CD20+, CD22+, CD25+, CD27+, FMC7+, மாறி CD5, CD10-, CD23-, CD103-, மற்றும் CD108- ஆகியவற்றை உள்ளடக்கிய வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியாவுடன் ஒத்த இம்யூனோஃபெனோடைப்.
சிக்கல்கள் மற்றும் விளைவுகள்
லிம்போபிளாஸ்மாசிடிக் லிம்போமா நோயாளிகள் பின்வரும் வடிவங்களில் சிக்கல்களையும் விளைவுகளையும் உருவாக்குகிறார்கள்:
- நோய் எதிர்ப்பு சக்தி குறைந்தது;
- எலும்பு மஜ்ஜை செயலிழப்பு அதன் ஹீமாடோபாய்டிக் செயல்பாடுகளை சீர்குலைத்து இரத்த சோகையின் வளர்ச்சியுடன்;
- இரத்த சிவப்பணுக்கள், லுகோசைட்டுகள், பிளேட்லெட்டுகள் போன்ற இரத்தத்தின் அத்தகைய உருவான கூறுகளின் குறைபாடு;
- நாள்பட்ட வயிற்றுப்போக்கு மற்றும் குடல் உறிஞ்சுதல் குறைபாடு (மாலாப்சார்ப்ஷன் சிண்ட்ரோம்) ஆகியவற்றுடன் இரைப்பைக் குழாயின் புண்கள்;
- இரத்த நாளங்களின் சுவர்களில் வீக்கம் (சிக்கலான நோயெதிர்ப்பு வாஸ்குலிடிஸ்);
- அதிகரித்த எலும்பு பலவீனம் (ஆஸ்டியோபோரோசிஸ்);
- பார்வை மற்றும் கேட்கும் குறைபாடுகள்;
- உள் உறுப்புகளின் இரண்டாம் நிலை அமிலாய்டோசிஸ்;
- பல மைலோமா வடிவத்தில் பாராபுரோட்டீனெமிக் ஹீமோபிளாஸ்டோசிஸுக்கு முன்னேற்றம்;
- மிகவும் வீரியம் மிக்க வகை லிம்போமாவாக மாற்றம் - பரவக்கூடிய பெரிய பி-செல் லிம்போமா.
கண்டறியும் லிம்போபிளாஸ்மாசிடிக் லிம்போமா.
குறிப்பிட்ட உருவவியல், இம்யூனோஃபெனோடைபிக் அல்லது குரோமோசோமால் மாற்றங்கள் இல்லாததால் லிம்போபிளாஸ்மாசைடிக் லிம்போமா/வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியாவைக் கண்டறிவது பொதுவாக கடினமாக இருக்கும். இந்தக் குறைபாடு இந்த நோயை மற்ற சிறிய பி-செல் லிம்போமாக்களிலிருந்து வேறுபடுத்துவதை விலக்குகிறது.[ 8 ]
லிம்போபிளாஸ்மாசிடிக் லிம்போமாவைக் கண்டறிய, தற்போதுள்ள அறிகுறிகளை மதிப்பிடுவதோடு மட்டுமல்லாமல், ஒரு பொது மற்றும் உயிர்வேதியியல் இரத்த பரிசோதனை, ஒரு கோகுலோகிராம், இரத்தத்தில் இம்யூனோகுளோபுலின் M அளவை நிர்ணயிப்பதன் மூலம் இரத்த புரதங்களின் இம்யூனோஎலக்ட்ரோபோரேசிஸ் மற்றும் ஒரு பொது சிறுநீர் பரிசோதனை ஆகியவை அவசியம். [ 9 ]
எலும்பு மஜ்ஜை பயாப்ஸி தேவைப்படுகிறது, இதற்காக எலும்பு மஜ்ஜை பஞ்சர் செய்யப்படுகிறது.
கருவி நோயறிதல்கள் செய்யப்படுகின்றன: நிணநீர் கணுக்கள் மற்றும் மண்ணீரலின் அல்ட்ராசவுண்ட், எலும்புகளின் எக்ஸ்ரே, மார்பு மற்றும் வயிற்று குழியின் சிடி ஸ்கேன், கண் மருத்துவம்.
வேறுபட்ட நோயறிதல்
லிம்போபிளாஸ்மாசைடிக் லிம்போமா விலக்கின் நோயறிதலாகக் கருதப்படுகிறது, எனவே பி-செல் நாள்பட்ட லிம்போசைடிக் லுகேமியா, மல்டிபிள் மைலோமா, ஃபோலிகுலர் லிம்போமா, ஹாட்ஜ்கின்ஸ் அல்லாத லிம்போமாவின் பல்வேறு துணை வகைகள், பிளாஸ்மாசைட்டோமா, ரியாக்டிவ் பிளாஸ்மாசைடோசிஸ், ஆஞ்சியோஃபோலிகுலர் லிம்பாய்டு ஹைப்பர் பிளாசியா (காஸ்டில்மேன் நோய்) போன்றவற்றுடன் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை லிம்போபிளாஸ்மாசிடிக் லிம்போமா.
வால்டன்ஸ்ட்ரோமின் மேக்ரோகுளோபுலினீமியா அல்லது லிம்போபிளாஸ்மாசைடிக் லிம்போமா பல ஆண்டுகளாக அறிகுறியற்றதாக இருக்கலாம் மற்றும் இரத்தத்தில் எம்-புரதத்தின் அளவு அதிகரிப்பது கண்டறியப்படலாம் என்பதை நினைவில் கொள்ள வேண்டும்.
எந்த அறிகுறியும் இல்லாவிட்டால், வழக்கமான பரிசோதனைகள் மற்றும் சோதனைகள் மூலம் தீவிர கண்காணிப்பு மேற்கொள்ளப்படுகிறது.
தற்போதுள்ள அறிகுறிகள் மற்றும் ஆய்வக சோதனை முடிவுகளின் அடிப்படையில், சிகிச்சையைத் தொடங்குவதற்கான முடிவு எடுக்கப்படுகிறது, இது பல காரணிகளைப் பொறுத்தது (எ.கா. வயது, நோய் முன்னேற்றம், முதலியன).
நெறிமுறையின்படி, இந்த வகை லிம்போமா நோயாளிகளுக்கு ஆரம்ப சிகிச்சையானது பொதுவாக கதிர்வீச்சு சிகிச்சை மற்றும் கீமோதெரபி ஆகியவற்றின் கலவையாகும், மேலும் சைக்ளோபாஸ்பாமைடு, டாக்ஸோரூபிகின், வின்கிரிஸ்டைன், அத்துடன் கார்டிகோஸ்டீராய்டுகள் - மெட்பிரெட்னிசோலோன் அல்லது டெக்ஸாமெதாசோன் (டெக்ஸாசோன்) போன்ற சைட்டோஸ்டேடிக்ஸ் நிர்வாகத்துடன் இருக்கும்.
மோனோக்ளோனல் ஆன்டிபாடி குழுவிலிருந்து, குறிப்பாக ரிட்டுக்ஸிமாப், மருந்துகளுடன் கீமோதெரபியின் செயல்திறன் நிரூபிக்கப்பட்டுள்ளது. [ 10 ]
பொதுவான நோய்களின் சந்தர்ப்பங்களில், ரிட்டுக்ஸிமாப் ஆன்டிடியூமர் நியூக்ளியோசைடு அனலாக்ஸுடன் (பென்டோஸ்டாடின், கிளாட்ரிபைன்) இணைந்து பயன்படுத்தப்படுகிறது. மோனோக்ளோனல் இம்யூனோகுளோபுலின் M இன் குறைந்த அளவுகளுடன் மெதுவாக முன்னேறும் நோயில், ரிட்டுக்ஸிமாப்புடன் கூடுதலாக, சைட்டோஸ்டேடிக் குளோராம்புசில் (லுகெரான்) பயன்படுத்தப்படுகிறது. [ 11 ]
இரத்த பாகுத்தன்மையைக் குறைக்கவும், அதன் வடிவ உறுப்புகளின் அளவை உறுதிப்படுத்தவும், சிகிச்சை ஹீமாபெரிசிஸ் பயன்படுத்தப்படுகிறது.
இரத்தத்தில் ஆன்டிபாடிகளின் அளவு மிகவும் குறைவாக இருக்கும்போது, தொடர்ச்சியான தொற்றுகளைத் தடுக்க இம்யூனோகுளோபுலின்களுடன் மாற்று சிகிச்சை மேற்கொள்ளப்படுகிறது.
புற்றுநோய் மருத்துவர்கள் குறிப்பிடுவது போல, சிகிச்சையானது நோயைக் குறைக்க வழிவகுக்கும் என்ற உண்மை இருந்தபோதிலும், பெரும்பாலான நோயாளிகள் மீண்டும் நோயை அனுபவிக்கின்றனர். இது 24 மாதங்களுக்கு முன்பே ஏற்பட்டால், இப்ருதினிப் (மாத்திரை வடிவில்) போன்ற கட்டி எதிர்ப்பு மருந்தைப் பயன்படுத்தலாம். பின்னர் மீண்டும் நோய் ஏற்பட்டால், சிகிச்சை அசல் திட்டத்தின் படி மேற்கொள்ளப்படுகிறது. [ 12 ], [ 13 ], [ 14 ]
தடுப்பு
முக்கிய அளவுருக்களை மதிப்பிடுவதற்கான சர்வதேச முன்கணிப்பு அமைப்பின் படி, லிம்போபிளாஸ்மாசிடிக் லிம்போமாவின் விளைவின் முன்கணிப்பை நிபுணர்கள் தீர்மானிக்கிறார்கள்: நோயாளியின் வயது மற்றும் சீரம் அளவுகள், ஹீமோகுளோபின், பிளேட்லெட்டுகள், பீட்டா-2-மைக்ரோகுளோபுலின் மற்றும் மோனோக்ளோனல் இம்யூனோகுளோபுலின். [ 15 ], [ 16 ]
இந்த நோயறிதலுக்கான சராசரி உயிர்வாழ்வு விகிதம் சுமார் ஐந்து ஆண்டுகள் ஆகும், ஆனால் கிட்டத்தட்ட 40% நோயாளிகள் பத்து ஆண்டுகள் அல்லது அதற்கு மேல் வாழ்கின்றனர்.

