கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மைக்கோபிளாஸ்மா நிமோனியாக்கள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
நோயியல்
மைக்கோபிளாஸ்மா நிமோனியா குழந்தைகள் மற்றும் இளைஞர்களிடையே (5 முதல் 35 வயது வரை) மிகவும் பொதுவானது. 5 வயதுக்குட்பட்ட குழந்தைகள் மற்றும் நடுநிலைப் பள்ளி வயதுடைய குழந்தைகளில் மைக்கோபிளாஸ்மா நிமோனியாவின் அதிக அதிர்வெண் இருப்பதற்கான அறிகுறிகள் உள்ளன.
 [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
காரணங்கள் மைக்கோபிளாஸ்மா நிமோனியா
மைக்கோபிளாஸ்மாக்கள் ஒரு சிறப்பு வகை நுண்ணுயிரியாகும். அவற்றுக்கு செல் சுவர் இல்லை. உருவவியல் மற்றும் செல்லுலார் அமைப்பில், மைக்கோபிளாஸ்மாக்கள் பாக்டீரியாவின் L-வடிவங்களைப் போலவே இருக்கின்றன, மேலும் அளவில் அவை வைரஸ்களுக்கு அருகில் உள்ளன.
மனிதர்களின் நாசோபார்னக்ஸ் மற்றும் யூரோஜெனிட்டல் பாதையிலிருந்து 12 வகையான மைக்கோபிளாஸ்மாக்கள் தனிமைப்படுத்தப்பட்டுள்ளன, ஆனால் மூன்று மட்டுமே மனிதர்களுக்கு நோய்க்கிருமி பண்புகளைக் கொண்டுள்ளன: மைக்கோபிளாஸ்மா நிமோனியா, மைக்கோபிளாஸ்மா ஹோமினிஸ், மைக்கோபிளாஸ்மா யூரியாலிட்டிகம்.
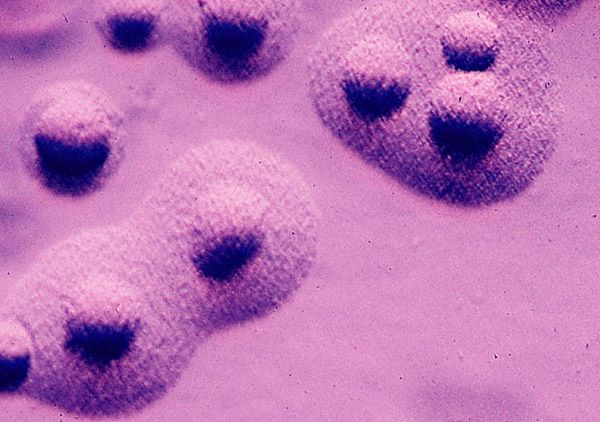
M.pneumoniae சுவாசக் குழாயின் சளி சவ்வைப் பாதிக்கிறது, மேலும் M.hominis மற்றும் M.urealyticum ஆகியவை மரபணு அமைப்பைப் பாதிக்கின்றன (சிறுநீர்க்குழாய் அழற்சி, கருப்பை வாய் அழற்சி, வஜினிடிஸ் வளர்ச்சியை ஏற்படுத்துகின்றன).
அறிகுறிகள் மைக்கோபிளாஸ்மா நிமோனியா
மைக்கோபிளாஸ்மா நிமோனியா சுவாசக்குழாய் தொற்றுகளுக்கு ஒரு பொதுவான காரணமாகும். 1930 ஆம் ஆண்டு வித்தியாசமான நிமோனியா பற்றிய ஆய்வின் போது M.pneumoniae முதன்முதலில் தனிமைப்படுத்தப்பட்டது, மேலும் 1962 ஆம் ஆண்டில் இது பாக்டீரியாவின் தனி இனமாக வகைப்படுத்தப்பட்டு வகைப்படுத்தப்பட்டது.
இந்த நோய் வான்வழி துளிகளால் பரவுகிறது.
VI போக்ரோவ்ஸ்கியின் (1995) கூற்றுப்படி, மைக்கோபிளாஸ்மா நிமோனியாவின் அனைத்து மருத்துவ வெளிப்பாடுகளும் பின்வருமாறு தொகுக்கப்பட்டுள்ளன.
- சுவாசம்
- மேல் சுவாசக்குழாய் (ஃபரிங்கிடிஸ், டிராக்கிடிஸ், மூச்சுக்குழாய் அழற்சி);
- நுரையீரல் (நிமோனியா, ப்ளூரல் எஃப்யூஷன், சீழ் உருவாக்கம்).
- சுவாசம் அல்லாதது
- ஹீமாட்டாலஜிக்கல் (ஹீமோலிடிக் அனீமியா, த்ரோம்போசைட்டோபெனிக் பர்புரா);
- இரைப்பை குடல் (இரைப்பை குடல் அழற்சி, ஹெபடைடிஸ், கணைய அழற்சி);
- தசைக்கூட்டு அமைப்பு (மயால்ஜியா, ஆர்த்ரால்ஜியா, பாலிஆர்த்ரிடிஸ்);
- இருதய அமைப்பு (மயோர்கார்டிடிஸ், பெரிகார்டிடிஸ்);
- தோல் நோய் (பாலிமார்பிக் எரித்மா, பிற தடிப்புகள்);
- நரம்பியல் (மூளைக்காய்ச்சல், மூளைக்காய்ச்சல், புற மற்றும் மண்டை நரம்பு அழற்சி, சிறுமூளை அட்டாக்ஸியா);
- பொதுவான தொற்றுகள் (பாலிம்போடெனோபதி, செப்டிகோபீமியா).
மைக்கோபிளாஸ்மா தொற்று சராசரியாக 3 வாரங்கள் அடைகாக்கும் காலத்தைக் கொண்டுள்ளது. நிமோனியாவின் வளர்ச்சிக்கு முன்னதாக மேல் சுவாசக்குழாய் புண்களின் மருத்துவ வெளிப்பாடுகள் உள்ளன. நோயின் ஆரம்பம் படிப்படியாக உள்ளது. நோயாளிகள் மிதமான பொதுவான பலவீனம், தலைவலி, மூக்கு ஒழுகுதல், வறண்ட மற்றும் தொண்டை வலி, இருமல் (ஆரம்பத்தில் வறண்டது, பின்னர் பிசுபிசுப்பான சளி சளி பிரிப்புடன்) ஆகியவற்றால் தொந்தரவு செய்யப்படுகிறார்கள். இருமலின் சிறப்பியல்பு அம்சங்கள் அதன் காலம் மற்றும் பராக்ஸிஸ்மல் தன்மை. இருமல் தாக்குதலின் போது, அதன் தீவிரம் மிகவும் உச்சரிக்கப்படுகிறது. பின்புற தொண்டை சுவர், மென்மையான அண்ணம் மற்றும் உவுலாவின் ஹைபர்மீமியா தொடர்ந்து காணப்படுகிறது. மூச்சுக்குழாய் அழற்சியின் வளர்ச்சியுடன், கடுமையான சுவாசம் மற்றும் உலர் மூச்சுத்திணறல் கேட்கப்படுகிறது. மைக்கோபிளாஸ்மா ARI இன் லேசான போக்கில், கேடரல் ரைனிடிஸ் மற்றும் ஃபரிங்கிடிஸ் ஆகியவை முக்கியமாகக் காணப்படுகின்றன. மிதமான போக்கில், ரைனோபிரான்கிடிஸ், ஃபரிங்கோபிரான்கிடிஸ், நாசோபார்ங்கோபிரான்கிடிஸ் வடிவத்தில் மேல் மற்றும் கீழ் சுவாசக் குழாயின் ஒருங்கிணைந்த புண் உள்ளது. நோயாளிகளின் உடல் வெப்பநிலை பொதுவாக சப்ஃபிரைல் ஆகும்.
மைக்கோபிளாஸ்மா நோய்த்தொற்றின் மேற்கூறிய அறிகுறிகள் 5-7வது நாளில் அதிகரிக்கும், உடல் வெப்பநிலை 39-40°C ஆக உயர்ந்து இந்த எண்ணிக்கையில் 5-7 நாட்கள் நீடிக்கும், பின்னர் அது சப்ஃபிரைலாகக் குறைந்து 7-12 நாட்கள், சில சமயங்களில் நீண்ட காலம் நீடிக்கும். மைக்கோபிளாஸ்மா நிமோனியாவின் சிறப்பியல்பு அறிகுறி நீடித்த மற்றும் கடுமையான இருமல் ஆகும், இது ஒரு சிறிய அளவு பிசுபிசுப்பு மற்றும் சளி சளியை வெளியிடுகிறது. இருமல் குறைந்தது 10-15 நாட்களுக்கு நீடிக்கும். பெரும்பாலான நோயாளிகளுக்கு மார்பு வலியும் ஏற்படுகிறது, இது சுவாசிப்பதன் மூலம் தீவிரமடைகிறது.
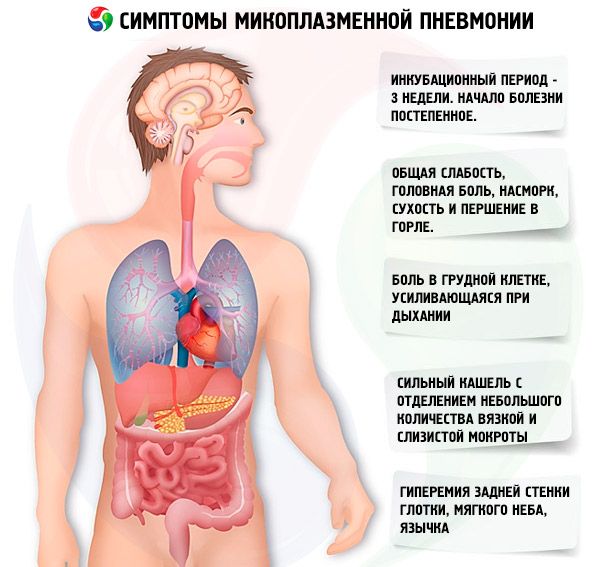
நிமோனியாவின் உடல் அறிகுறிகள் பொதுவாக நோயின் 4-6வது நாளில் தோன்றும், மேலும் வெசிகுலர் சுவாசத்தின் குவிய பலவீனம், படபடப்பு, நன்றாக குமிழியும் ரேல்கள், தாள ஒலி குறைதல் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன, ஆனால் இது ஒரு அசாதாரண அறிகுறியாகும். தோராயமாக 20% நோயாளிகளுக்கு நிமோனியாவின் உடல் அறிகுறிகள் இல்லை, எக்ஸ்ரே பரிசோதனை மூலம் மட்டுமே நுரையீரல் பாதிப்பு கண்டறியப்படுகிறது.
சில நோயாளிகளுக்கு ஃபைப்ரினஸ் அல்லது மிதமான எக்ஸுடேடிவ் ப்ளூரிசி ஏற்படலாம்.
எங்கே அது காயம்?
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
கண்டறியும் மைக்கோபிளாஸ்மா நிமோனியா
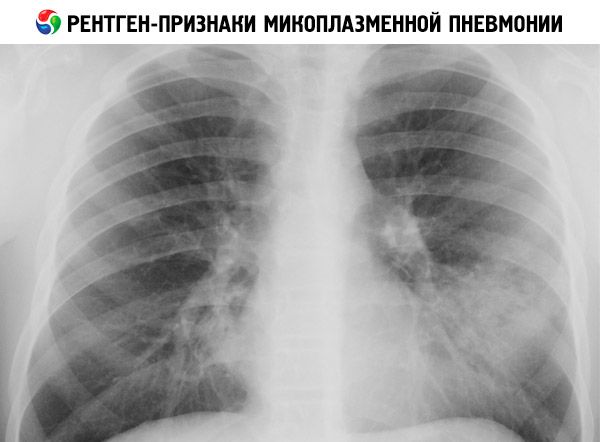
கதிரியக்க ரீதியாக, மைக்கோபிளாஸ்மா நிமோனியா பின்வரும் வெளிப்பாடுகளைக் கொண்டிருக்கலாம்:
- நுரையீரல் வடிவத்தை வலுப்படுத்துதல் மற்றும் தடித்தல், முக்கியமாக 50% வழக்குகளில் இடைநிலை மாற்றங்கள்;
- நுரையீரல் திசுக்களின் பிரிவு மற்றும் குவிய ஊடுருவல் (30% நோயாளிகளில்); ஊடுருவல் முக்கியமாக கீழ் நுரையீரல் துறைகளில், வலது நுரையீரலின் மேல் மற்றும் நடுத்தர மடல்களில், அடித்தளப் பிரிவுகளில் குறைவாகவே காணப்படுகிறது. ஊடுருவல்கள் தெளிவான எல்லைகள் இல்லாமல், பன்முகத்தன்மை கொண்டவை மற்றும் ஒரே மாதிரியானவை அல்ல; 10-40% இல் அவை இருதரப்பு;
- விரிவான லோபார் ஊடுருவல் (அரிதான மாறுபாடு).
 [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ]
மைக்கோபிளாஸ்மா நிமோனியாவின் ஆய்வக நோயறிதல்
புற இரத்தத்தின் பொதுவான பகுப்பாய்வு, 10-15% வழக்குகளில் - லுகோபீனியா அல்லது லுகோசைடோசிஸ்; லிம்போசைட்டுகளின் எண்ணிக்கையில் வழக்கமான அதிகரிப்பு; இடதுபுறமாக லுகோசைட் சூத்திரத்தில் மாற்றம் இல்லை; ESR இல் அதிகரிப்பு - முக்கியமாக சாதாரண எண்ணிக்கையிலான லுகோசைட்டுகளால் வகைப்படுத்தப்படுகிறது.
மைக்கோபிளாஸ்மா நிமோனியா பெரும்பாலும் பாக்டீரியா மைக்ரோஃப்ளோரா (முக்கியமாக நிமோகாக்கஸ்) சேர்ப்பதால் கலக்கப்படுகிறது (மைக்கோபிளாஸ்மா-பாக்டீரியல்) என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இவை, ஒரு விதியாக, பிற்கால நிமோனியாக்கள். முதன்மை மைக்கோபிளாஸ்மா நிமோனியாக்கள் நோயின் முதல் நாட்களில் உருவாகின்றன. பொதுவாக, மைக்கோபிளாஸ்மா நிமோனியாவின் போக்கு பெரும்பாலும் கடுமையானது அல்ல, ஆனால் நீண்ட காலமாக இருக்கும். இருப்பினும், சில சந்தர்ப்பங்களில், கடுமையான போக்கு சாத்தியமாகும்; இது நிமோனியாவின் தீவிரத்தன்மை அல்லது மைக்கோபிளாஸ்மா நோய்த்தொற்றின் சுவாசமற்ற வெளிப்பாடுகளின் சேர்க்கை காரணமாகும்.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
மைக்கோபிளாஸ்மா நிமோனியாவிற்கான நோயறிதல் அளவுகோல்கள்
மைக்கோபிளாஸ்மா நிமோனியாவைக் கண்டறியும் போது, பின்வரும் அடிப்படைக் கொள்கைகளைக் கருத்தில் கொள்ள வேண்டும்.
- குறுகிய புரோட்ரோமல் காலத்துடன் படிப்படியாகத் தொடங்குதல், கடுமையான ஃபரிங்கிடிஸ், ரைனிடிஸ், மூச்சுக்குழாய் அழற்சி, பிசுபிசுப்புடன் கூடிய தீவிரமான நீடித்த இருமல், சளி சளியைப் பிரிப்பது கடினம்.
- நிமோனியாவின் லேசான உடல் அறிகுறிகள்.
- எக்ஸ்ட்ராபுல்மோனரி (எக்ஸ்ட்ராரெஸ்பிரேட்டரி) வெளிப்பாடுகளின் இருப்பு: ஹீமோலிடிக் அனீமியா, மயோர்கார்டிடிஸ், பெரிகார்டிடிஸ், ஹெபடைடிஸ், தோல் தடிப்புகள், பாலிலிம்ப் அடினோபதி.
- செரோலாஜிக்கல் நோயறிதலின் நேர்மறையான முடிவுகள். மைக்கோபிளாஸ்மா நிமோனியா நோயறிதலை உறுதிப்படுத்த, இரத்தத்தில் உள்ள மைக்கோபிளாஸ்மாவிற்கான ஆன்டிபாடிகள் நிரப்பு நிலைப்படுத்தல் எதிர்வினையைப் பயன்படுத்தி தீர்மானிக்கப்படுகின்றன; ஜோடி செரா 15 நாட்கள் இடைவெளியில் பரிசோதிக்கப்படுகிறது. ஆன்டிபாடி டைட்டரில் 4 மடங்கு அதிகரிப்பு (1:64 க்குக் குறையாது) நோயறிதல் ரீதியாக குறிப்பிடத்தக்கதாகும்.
மிகவும் தேர்ந்தெடுக்கப்பட்ட ஊடகங்களைப் பயன்படுத்த வேண்டிய அவசியம் மற்றும் முறையின் குறைந்த தகவல் உள்ளடக்கம் காரணமாக, மைக்கோபிளாஸ்மா நிமோனியாவிற்கு கலாச்சார நோயறிதல் (ஸ்பூட்டம் கலாச்சாரம்) நடைமுறையில் பயன்படுத்தப்படுவதில்லை.
- இம்யூனோஃப்ளோரசன்ஸ் முறை அல்லது என்சைம் இம்யூனோஅஸ்ஸேயைப் பயன்படுத்தி மோனோக்ளோனல் ஆன்டிபாடிகளைப் பயன்படுத்தி சளியில் மைக்கோபிளாஸ்மா ஆன்டிஜென்களைக் கண்டறிதல். சமீபத்திய ஆண்டுகளில், பாலிமரேஸ் சங்கிலி எதிர்வினை முறையைப் பயன்படுத்தி சளியில் மைக்கோபிளாஸ்மா (அதன் டிஎன்ஏ மூலக்கூறுகள்) அடையாளம் காணப்பட்டுள்ளன. சளி ஸ்மியர் பரிசோதனையின் வழக்கமான பாக்டீரியோஸ்கோபியின் போது மைக்கோபிளாஸ்மா கண்டறியப்படவில்லை.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை மைக்கோபிளாஸ்மா நிமோனியா
மைக்கோபிளாஸ்மா எரித்ரோமைசின் மற்றும் புதிய மேக்ரோலைடுகளுக்கு (அசித்ரோமைசின், கிளாரித்ரோமைசின், முதலியன) அதிக உணர்திறன் கொண்டது, மேலும் புதிய மேக்ரோலைடுகள் எரித்ரோமைசினை விட மிகவும் பயனுள்ளதாக இருக்கும் மற்றும் முதல் வரிசை மருந்துகளாகக் கருதப்படுகின்றன. டெட்ராசைக்ளின்கள் மைக்கோபிளாஸ்மா நிமோனியாவிற்கு எதிராகவும் பயனுள்ளதாக இருக்கும். மைக்கோபிளாஸ்மா β-லாக்டாம் நுண்ணுயிர் எதிர்ப்பிகளுக்கு (பென்சிலின்கள், செஃபாலோஸ்போரின்கள்) எதிர்ப்புத் திறன் கொண்டது.
சிகிச்சை பற்றிய மேலும் தகவல்
மருந்துகள்

