கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
குடல் அடைப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
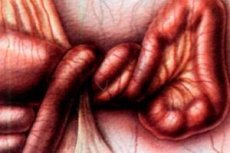
குடலின் எந்தப் பகுதியையோ அல்லது அதன் பகுதியையோ மெசென்டரி அல்லது அதன் அச்சைச் சுற்றி முறுக்குவதை உள்ளடக்கிய பெரிட்டோனியத்தின் கடுமையான அறுவை சிகிச்சை நோயியல். குடலின் லுமேன் அடைக்கப்படுகிறது, மெசென்டெரிக் நரம்புகள் மற்றும் நாளங்கள் சுருக்கப்படுகின்றன, மேலும் செரிமானப் பாதையில் இயந்திர அடைப்பு ஏற்படுகிறது.
குடல் வால்வுலஸின் அறிகுறிகள் விழிப்புணர்வை ஏற்படுத்துவதோடு மட்டுமல்லாமல், உடனடியாக மருத்துவ உதவியை நாடவும் கட்டாயப்படுத்த வேண்டும், ஏனெனில் இந்த நிலை உயிருக்கு உண்மையான அச்சுறுத்தலை ஏற்படுத்துகிறது. போதை மற்றும் நீரிழப்பு ஆகியவற்றில் விரைவான அதிகரிப்பு முதல் நாளிலேயே நோயாளியின் மரணத்திற்கு வழிவகுக்கும்.
நோயியல்
பொதுவாக, ஆண்களை விட பெண்களை விட ஆண்கள் இந்த நோயால் பாதிக்கப்படுவதற்கான வாய்ப்பு இரண்டு மடங்கு அதிகம், இருப்பினும் ஆண்களை விட பெண்களுக்கு செகல் வால்வுலஸ் உருவாகும் வாய்ப்பு அதிகம்.
சராசரியாக, இந்த நோயியல் நடுத்தர வயது மற்றும் வயதானவர்களிடையே பொதுவானது.
மிகவும் பொதுவான முறுக்கு பெருங்குடல் பிரிவுகளில் உள்ளது, இதில் 80% சிக்மாய்டு பிரிவில்; 15% சீகமில்; 3% குறுக்கு பெருங்குடலில்; 2% மண்ணீரல் நெகிழ்வில் உள்ளன.
சிக்மாய்டு பெருங்குடல் நோயியல் நோயாளிகளின் சராசரி வயது 60 ஆண்டுகள்; வயதானவுடன், இந்த நோயியலின் வாய்ப்பு அதிகரிக்கிறது.
சீகல் வால்வுலஸ் இளைய மக்களை (சராசரி வயது 50 வயது) பாதிக்கிறது. இந்தியா போன்ற சில நாடுகளில் பாதிக்கப்பட்டவர்களின் சராசரி வயது இன்னும் குறைவாக உள்ளது, அங்கு பெரும்பாலானவர்கள் சைவ உணவு உண்பவர்கள், 33 ஆண்டுகள்.
குழந்தைகளில், கிட்டத்தட்ட எல்லா நிகழ்வுகளும் சிறுகுடலில் உள்ளூர்மயமாக்கப்பட்டு வளர்ச்சி குறைபாடுகளால் ஏற்படுகின்றன.
ஆப்பிரிக்கர்கள் இந்த நோயியலால் மற்றவர்களை விட இரண்டு மடங்கு அதிகமாக பாதிக்கப்படுகின்றனர். அமெரிக்க மருத்துவ புள்ளிவிவரங்களின்படி: குடல் வால்வுலஸ் உள்ள நோயாளிகள் அடைப்பு உள்ள அனைத்து நோயாளிகளிலும் தோராயமாக இருபதில் ஒரு பங்கினர்; அவர்களில், பெருங்குடலின் வால்வுலஸ் இந்த உள்ளூர்மயமாக்கலின் மொத்த அடைப்புகளின் எண்ணிக்கையில் பத்தில் ஒரு பங்காகும்.
குடல் அடைப்பால் வால்வுலஸ் முக்கியமாக ஏற்படும் "வால்வுலஸ் பெல்ட்" பகுதிகளில் சில ஆப்பிரிக்க நாடுகள், ஆசிய நாடுகள் (இந்தியா, ஈரான்), பிரேசில் மற்றும் ரஷ்யா ஆகியவை அடங்கும். பிரேசிலில், இந்த நோய் சாகஸ் நோயின் பரவலுடன் தொடர்புடையது.
கர்ப்ப காலத்தில் சிக்மாய்டு பெருங்குடல் அடைப்பு ஏற்படுவதற்கான இரண்டாவது மிக முக்கியமான காரணம் அதன் வால்வுலஸ் ஆகும். மறைமுகமாக, வேகமாக வளரும் கருப்பை இந்த குடலை நகர்த்துகிறது, இது பெரிய குடலை முறுக்குவதைத் தூண்டுகிறது. கர்ப்பிணித் தாய்மார்களில் (3/4) வால்வுலஸின் பெரும்பகுதி கர்ப்பத்தின் கடைசி மூன்று மாதங்களில் காணப்படுகிறது.
காரணங்கள் கிஸார்ட்
இந்த நிலைக்கான காரணங்கள் மிகவும் வேறுபட்டவை, சில சமயங்களில், முதல் பார்வையில், மிகவும் பாதிப்பில்லாதவை. இது தூக்கத்தின் போது கூட ஏற்படலாம் - நிலையில் ஏற்படும் மாற்றம் குடல் வால்வுலஸை ஏற்படுத்தும். பல ஆண்டுகளாக ஆரோக்கியமற்ற வாழ்க்கை முறையை வழிநடத்தி, மோசமாக சாப்பிட்டு, அதன் விளைவாக, இரைப்பைக் குழாயில் பிரச்சினைகள் உள்ள ஒருவருக்கு இது நிகழலாம்.
சூயிங்கம் மூலம் வால்வுலஸ் ஏற்படலாம் என்று கூறி பெற்றோர்கள் தங்கள் குழந்தைகளை அடிக்கடி பயமுறுத்துகிறார்கள், ஒருவேளை அவர்களே அதை நம்பலாம். இருப்பினும், சூயிங்கம் செயலில் உள்ள குடல் பெரிஸ்டால்சிஸை ஏற்படுத்தாது, இரைப்பை சாற்றால் அது செரிக்கப்படுவதில்லை மற்றும் பெரும்பாலான சந்தர்ப்பங்களில் மலத்துடன் குடல்களால் வெளியேற்றப்படுகிறது.
இருப்பினும், பேரிச்சம்பழத்திலிருந்து வால்வுலஸ் வருவது மிகவும் சாத்தியம். டானின்கள் அதிகமாக உள்ள பேரிச்சம்பழம், குழந்தையின் வயிற்றால் ஜீரணிக்கப்படுவதில்லை; இது குடல்களால் வெளியேறத் தள்ள முடியாத ஒரு பெரிய கட்டியை உருவாக்குகிறது. இது குடலின் ஒரு பகுதியை மற்றொரு குடலுக்குள் இழுக்கும் நிலையை ஏற்படுத்தும். நிச்சயமாக, இது நடக்க, நீங்கள் ஒன்றுக்கு மேற்பட்ட பழங்களை அல்லது அதில் பாதியை சாப்பிட வேண்டும். குழந்தைகளில் வால்வுலஸ் பேரிச்சம்பழத்தால் மட்டுமல்ல, டேன்ஜரைன்கள், வாழைப்பழங்கள் மற்றும் ஒரு குழந்தைக்குப் பொருந்தாத உணவு (புகைபிடித்த இறைச்சிகள், ஹெர்ரிங் போன்றவை) அதிகமாக உட்கொள்வதாலும் ஏற்படலாம்.
குடல் வால்வுலஸின் காரணங்கள் பெரும்பாலும் செரிமான அமைப்பு உறுப்புகளின் கட்டமைப்பின் உடற்கூறியல் அம்சங்களில் மறைக்கப்படுகின்றன. குழந்தைகளில் இந்த நோயை ஏற்படுத்துவது கருப்பையக வளர்ச்சி கோளாறுகள் தான், பெரும்பாலும் - இது அசாதாரணமாக நீண்ட மெசென்டரி மற்றும் செயலில் உள்ள குடல் பெரிஸ்டால்சிஸ் ஆகும். பெரிய குடலின் பிறவி பிரம்மாண்டம், பிறவி குடல் இயக்கம் இல்லாமை, பிறவி டயாபிராக்மடிக் குடலிறக்கம், குறைவாகவே, ஆனால் ஒரு குழந்தைக்கு குடல் வால்வுலஸுக்கு வழிவகுக்கும். ஆரம்பகால செயற்கை உணவு இந்த நோயை ஏற்படுத்தும். குழந்தைகளில் உள்ளிழுக்கும் வழக்குகள் - குறுகலான குடலின் ஒரு பகுதியை இயல்பான லுமினுக்குள் இழுப்பது, அடைப்புக்கு வழிவகுக்கும், குழந்தை மருத்துவ நடைமுறையில் அசாதாரணமானது அல்ல.
பிறவி குடல் வால்வுலஸுக்குக் காரணம் கருவின் குடல் குழாயின் குறைபாடுகள் அல்லது நடுக்குடலை நிலைநிறுத்துவதில் உள்ள ஒழுங்கின்மை எனக் கருதப்படுகிறது.
சில நேரங்களில் குடல் லுமேன் அசாதாரண அடர்த்தி கொண்ட மெக்கோனியத்தால் அடைக்கப்படுகிறது.
ஒரு வயதுக்கு மேற்பட்ட நோயாளிகளில், குடல் வால்வுலஸ் இரண்டு காரணிகளால் ஏற்படுகிறது:
- வெவ்வேறு திசைகளில் நகர அனுமதிக்கும் நீளம் கொண்ட மெசென்டரியின் வளர்ச்சி குறைபாடு,
- குடல் அதன் உள்ளடக்கங்களை நகர்த்த இயலாமை, அவை ஒன்றாகக் கட்டியாகிவிட்டதால், அதன் தசைகளின் ஒவ்வொரு அசைவும் குடல் மடிப்புகளை முறுக்குவதற்கு வழிவகுக்கிறது.
ஆபத்து காரணிகள்
ஆபத்து காரணிகள்:
- நீடித்த உண்ணாவிரத முறையிலிருந்து வெளியே வருவது, அதிகப்படியான உணவுடன் சேர்ந்து, இது குடல் இயக்கத்தை செயல்படுத்துகிறது மற்றும் வால்வுலஸைத் தூண்டும்.
- முறையாக அதிகமாக சாப்பிடுவது (குறிப்பாக இரவில்) குடல் மடிப்புகளை அதிகமாக நிரப்புவதற்கு காரணமாகிறது, அதே நேரத்தில் அதன் இயக்கத்தை செயல்படுத்துகிறது, இது ஒன்று அல்லது அதற்கு மேற்பட்ட குடல் சுழல்களின் வால்வுலஸுக்கு வழிவகுக்கும்.
- அதிர்ச்சி, வழக்கத்திற்கு மாறாக அதிக உடல் உழைப்பு அல்லது பலவீனமான வயிற்று தசைகளுடன் கூடிய மன அழுத்தம் காரணமாக பெரிட்டோனியத்திற்குள் அழுத்தத்தில் கடுமையான அதிகரிப்பு, சிறிதளவு கூட, குடல் பிரிவுகளின் இடப்பெயர்ச்சியை ஏற்படுத்தி இந்த நோயியலைத் தூண்டும்.
- அறுவை சிகிச்சை தலையீடுகள் மற்றும் அழற்சியின் விளைவாக ஏற்படும் வயிற்று குழியின் இணைப்பு திசுக்களில் சிகாட்ரிசியல் மற்றும் பிசின் மாற்றங்கள்.
- குடல் இயக்கத்தைத் தூண்டும் கரடுமுரடான, பச்சையான, அதிக நார்ச்சத்துள்ள உணவுகளை உள்ளடக்கிய உணவுமுறை.
- அடிக்கடி ஏற்படும், உணவு விஷம் என்று அழைக்கப்படுபவை, அதாவது நோய்க்கிருமி நுண்ணுயிரிகளால் ஏற்படும் தொற்று, டிஸ்பெப்டிக் அறிகுறிகளுடன் சேர்ந்து.
- மலச்சிக்கல் என்பது சிக்மாய்டு பெருங்குடல் வால்வுலஸுக்கு ஒரு தூண்டுதல் காரணியாகும், மேலும் இது முக்கியமாக வயதானவர்களுக்கு ஏற்படுகிறது.
- மெசோ-சிக்மாய்டிடிஸ், இது சிக்மாய்டு பெருங்குடலின் மெசென்டரி மற்றும் வால்வுலஸின் சிதைவை ஏற்படுத்தும்.
- ஒரு வெளிநாட்டு உடல் குடல் லுமனை மூடலாம் (தடை), மேலும் ஒரு நியோபிளாசம் அல்லது கர்ப்பம் அதை வெளியில் இருந்து சுருக்கலாம் (கழுத்தை நெரித்தல்), இது முறுக்குவதற்கு வழிவகுக்கும்.
- விஷம், வலுவான மருந்துகளை உட்கொள்வது (குடல் பெரிஸ்டால்சிஸை அடக்குதல், மலமிளக்கிகள்), மற்றும் மத்திய நரம்பு மண்டலத்தின் சில நோய்கள் குடல் தசைகளின் பிடிப்பு அல்லது பக்கவாதத்தை ஏற்படுத்துகின்றன.
- பாரிய ஹெல்மின்திக் படையெடுப்பு சில நேரங்களில் குடல் வால்வுலஸை ஏற்படுத்துகிறது.
சிறுகுடல் முறுக்கு முக்கியமாக வளர்ச்சி குறைபாடுகள், இணைப்பு திசுக்களில் சிக்காட்ரிசியல் மற்றும் பிசின் மாற்றங்கள் மற்றும் குடலிறக்கங்களால் ஏற்படுகிறது.
பெருங்குடலின் வால்வுலஸ் முக்கியமாக ஒரு பெறப்பட்ட நோயியல் ஆகும். இந்த உள்ளூர்மயமாக்கலுக்கான காரணங்கள் பெரிட்டோனியத்தில் வடுக்கள் மற்றும் ஒட்டுதல்களின் வளர்ச்சி, கர்ப்பம், நியோபிளாம்கள், குடலில் அறுவை சிகிச்சை கையாளுதல்கள் ஆகும். பெருங்குடலின் வால்வுலஸின் பெரும்பகுதி சிக்மாய்டு பகுதியில் ஏற்படுகிறது.
முழுமையான குடல் வால்வுலஸுடன், பாதிக்கப்பட்ட பிரிவுகளின் மூடிய அடைப்பு உருவாகிறது, அவற்றின் கண்டுபிடிப்பு மற்றும் இஸ்கெமியா இறுதியில் குடல் சுவரில் குடலிறக்கம் மற்றும் துளையிடலை ஏற்படுத்துகிறது.
நோய் தோன்றும்
அடிப்படைக் காரணத்தைப் பொருட்படுத்தாமல், நோயியல் பின்வருமாறு உருவாகிறது: குடல் சுழல்கிறது, சில நேரங்களில் மீண்டும் மீண்டும், அதன் லுமேன் முற்றிலுமாக அடைக்கப்படுகிறது, குடலின் உள்ளடக்கங்கள் நின்றுவிடுகின்றன, மெசென்டரியின் நரம்புகள் மற்றும் நாளங்கள் கிள்ளப்படுகின்றன, குடல் சவ்வுக்கு இரத்த வழங்கல் நின்றுவிடுகிறது, மேலும் அது நெக்ரோடிக் ஆகிறது. குடல் சவ்வின் நெக்ரோசிஸ் பெரிட்டோனியத்திற்குள் நுழையும் நச்சுக்களுக்கு அதன் ஊடுருவலை அதிகரிக்கிறது மற்றும் மல பெரிட்டோனிட்டிஸ் உருவாகிறது.
அறிகுறிகள் கிஸார்ட்
குடல் சுழல்கள் முறுக்கிய உடனேயே, நோயின் முதல் அறிகுறிகள் தோன்றும் - பெரும்பாலும் தொப்புள் பகுதியில் உடனடியாகத் தாக்கும் கூர்மையான வலி, பின்னர் அனிச்சை வாந்தி தொடங்குகிறது. ஒரு குறிப்பிட்ட அறிகுறி என்னவென்றால், வயிற்றின் ஒரு பகுதி வீங்கி, அதன் மீது குடல் சுழல்கள் தெரியும். வயிற்றின் வீங்கிய பகுதியில் தட்டினால், ஒலி டிரம் ரோல் போல இருக்கும்.
இதனுடன் வரும் அறிகுறிகள்: ஹைபோடென்ஷன், மலச்சிக்கல் மற்றும் வாயு வெளியீடு இல்லாமல் வாய்வு, பலவீனம், சாம்பல்-மண் போன்ற வெளிர் நிறம். முகத்தில் வியர்வை தோன்றும், மயக்கம் கூட தொடங்கலாம். நோயாளி சிரமத்துடன் பேசுகிறார் மற்றும் அதிகமாக சுவாசிக்கிறார், வயிற்றில் தண்ணீர் தெறிப்பது போன்ற சத்தங்கள் கேட்கின்றன.
குடலின் எந்தப் பகுதியிலும் குடல் சுழல்கள் முறுக்கப்படலாம், அங்கு மெசென்டரி உள்ளது. முறுக்கலின் நிலை நோயியலின் மருத்துவ படம் மற்றும் சிகிச்சை தந்திரங்களை தீர்மானிக்கிறது.
வால்வுலஸின் வகைகள் அது நிகழும் அளவைப் பொறுத்து வகைப்படுத்தப்படுகின்றன:
- சிறுகுடல்;
- சீகம்;
- சிக்மாய்டு பெருங்குடல்;
- குறுக்கு பெருங்குடல்.
பொதுவாக, சிறுகுடல் வளைவுகளின் சுழற்சி கோணம் 90º வரை இருக்கும். 180º க்கும் அதிகமான சுழற்சி மருத்துவ அறிகுறிகளை ஏற்படுத்துகிறது; சிறுகுடலின் ஒன்று அல்லது அதற்கு மேற்பட்ட வளைவுகள் இந்த இயக்கத்திற்குள் இழுக்கப்படலாம். சீகம் அருகில் இருப்பதால், அதன் வால்வுலஸின் அறிகுறிகள் ஒரே மாதிரியாக இருக்கும்.
சிறுகுடலின் (சீகம்) வால்வுலஸ் பின்வரும் மருத்துவ அறிகுறிகளால் வகைப்படுத்தப்படுகிறது:
குடலின் இந்தப் பகுதிக்கு இரத்த விநியோகம் நிறுத்தப்படுவதால் வால்வுலஸின் போது கடுமையான வலி ஏற்படுவது தீர்மானிக்கப்படுகிறது. கடுமையான வலி இடைவிடாமல், தொடர்ச்சியாக, குத்துதல் அல்லது வெட்டுதல், மேல் வயிற்றில் உணரப்படுகிறது. இது தொடர்ந்து தீவிரமடைந்து, தாங்க முடியாததாகிறது.
இந்த வகையான முறுக்கு நோயால், நோயாளிகள் பதட்டம், கிளர்ச்சி மற்றும் சில நேரங்களில் வலியால் அலறுகிறார்கள். ஒரு விதியாக, அவர்கள் தங்கள் முழங்கால்களை மார்புக்கு இழுக்கிறார்கள், ஆனால் இது வலியைக் குறைக்காது.
முறுக்கும் இடத்திற்கு முன்னால் குடல் உள்ளடக்கங்களின் குவிப்பு உருவாகிறது, இது குடல் சுழல்களின் அடைப்பைத் தூண்டுகிறது, அதன் பெரிஸ்டால்சிஸை செயல்படுத்துகிறது, இது பார்வைக்கு கவனிக்கத்தக்கது, மேலும் இது அடிவயிற்றில் சத்தம் மற்றும் தசைப்பிடிப்பு வலியுடன் இருக்கலாம்.
சிறுகுடல் அல்லது சீகத்தின் கீழ் பகுதிகளின் சுழல்கள் முறுக்கப்பட்டிருந்தால், வால்வுலஸின் மட்டத்திற்கு மேல் மலப் பொருட்கள் குவிவதால் தொப்புள் பகுதியில் சமச்சீரற்ற வீக்கம் காணப்படுகிறது.
சிறுகுடலின் வால்வுலஸ் வாந்தியுடன் சேர்ந்துள்ளது, இது வலியுடன் ஒரே நேரத்தில் தொடங்குகிறது (முதலில், வாந்தி பித்தத்துடன் வெளியேற்றப்படுகிறது, பின்னர் - மலத்தின் கலவையுடன்). வாந்தி நோயாளியின் நிலையைத் தணிக்காது.
மலச்சிக்கல் மற்றும் வெளியேற்ற முடியாத வாயுக்களின் குவிப்பு பின்னர் தொடங்குகிறது, ஏனெனில் பெரிய குடலின் இயக்கம் இன்னும் இயல்பாக இருப்பதால், மலம் மற்றும் வாயுக்கள் தொடர்ந்து வெளியிடப்படுகின்றன. சிறுகுடலின் வால்வுலஸ் இருப்பதாக சந்தேகிக்கப்படும் ஒரு மருத்துவரை நீங்கள் உடனடியாகத் தொடர்பு கொண்டால், இந்த கட்டத்தைத் தவிர்க்கலாம், ஆனால் மலம் மற்றும் வாயுக்களின் வெளியீடு நீண்ட நேரம் தொடர்ந்தால், அது நிறுத்தப்படலாம்.
பொதுவான நிலை தொந்தரவு செய்யப்படுகிறது - நீரிழப்பு, பலவீனம், தலைச்சுற்றல், மயக்கம் போன்ற அறிகுறிகள் தோன்றும். உடலின் போதை அறிகுறிகள் அதிகரிக்கும் - தசை வலி, டாக்ரிக்கார்டியா, வெளிறிய தன்மை, அதிக வெப்பநிலை, நெற்றியில் வியர்வை.
பெருங்குடலின் வால்வுலஸ் மிகவும் பொதுவானது, மேலும் அதன் மிகவும் பொதுவான இடம் சிக்மாய்டு பெருங்குடலில் உள்ளது.
இதன் அறிகுறிகள் சிறுகுடல் வால்வுலஸின் அறிகுறிகளைப் போலவே இருக்கின்றன, ஆனால் சில வேறுபாடுகள் உள்ளன.
இந்த வலி நோய்க்குறி தீவிரமாக ஏற்படுகிறது, ஆனால் சில நேரங்களில் படிப்படியாக உருவாகலாம். இது முக்கியமாக அடிவயிற்றின் கீழ் பகுதியில் உணரப்படுகிறது மற்றும் இடுப்பு பகுதி வரை பரவக்கூடும். வலி நிலையானது, எப்போதாவது பராக்ஸிஸ்மல்.
செரிக்கப்படாத உணவு மற்றும் பித்த வாந்தி வலியுடன் ஒரே நேரத்தில் ஏற்படுகிறது மற்றும் நிவாரணம் அளிக்காமல் இரண்டு அல்லது மூன்று முறை மீண்டும் மீண்டும் நிகழ்கிறது. இந்த விஷயத்தில் வாந்தி பெரும்பாலும் வலி எரிச்சலால் ஏற்படுகிறது. மல வாந்தி பின்னர் தொடங்குகிறது, பெரிட்டோனிடிஸ் வளர்ச்சியுடன்.
மலச்சிக்கல் மற்றும் வாயு வெளியீடு இல்லாமை உடனடியாகத் தொடங்கும். முதலில், சுறுசுறுப்பான குடல் இயக்கம் கவனிக்கத்தக்கதாக இருக்கலாம், ஆனால் காலப்போக்கில் அது மங்கிவிடும்.
வயிறு குறிப்பிடத்தக்க அளவில் வீங்கி, சமச்சீரற்றதாக உள்ளது. வயிற்றின் வலது பக்கத்தில் உள்ள மேல் பகுதிகள் பெரிதாகிவிட்டன - சிக்மாய்டு பெருங்குடல் அது முறுக்கிய பிறகு நகர்ந்துள்ளது. அதில் வாயுக்கள் மற்றும் மலம் குவிவது அதன் சுழல்களை நீட்டி, அளவு அதிகரிக்கிறது. இது வயிற்று உறுப்புகளை மேல்நோக்கி நகர்த்துகிறது, இது உதரவிதானத்தை அழுத்துகிறது, மார்பின் அளவைக் குறைக்கிறது, நுரையீரலை அழுத்துகிறது மற்றும் சுவாச செயல்முறையை சீர்குலைக்கிறது, இதயத்தின் வேலையை சீர்குலைக்கிறது. இது சுவாசிப்பதில் சிரமம், அரித்மியா, டாக்ரிக்கார்டியா, ஸ்டெர்னமுக்கு பின்னால் வலி ஆகியவற்றால் வெளிப்படுகிறது.
எப்போதாவது, குறுக்குவெட்டு பெருங்குடலின் வால்வுலஸ் ஏற்படுகிறது, இதன் அறிகுறிகள் சிக்மாய்டு பெருங்குடலின் வால்வுலஸை ஒத்திருக்கும்.
படிவங்கள்
குடல் சுழற்சியின் கோணத்தால் வால்வுலஸின் வகைப்பாடு: பகுதி குடல் வால்வுலஸ் (270° வரை), முழுமையானது (270-360°), குடல் பல முறை திருப்பினால் - பல. ஒரு விதியாக, குடல் வளைவுகள் கடிகார திசையில் திருப்பப்படுகின்றன.
ஒரு குழந்தையின் வாழ்க்கையின் முதல் மணிநேரங்களில் பிறவி வால்வுலஸ் வெளிப்படுகிறது. முதல் அறிகுறிகள் வலி நோய்க்குறி (குழந்தை அமைதியற்றது, கேப்ரிசியோஸ், எப்போதும் அழுகிறது), வாந்தி, ஹைபோடென்ஷன், வயிற்று சமச்சீரற்ற தன்மை, குடல் பெரிஸ்டால்சிஸ் குறைதல். வாயு வெளியேற்றம் பலவீனமடைகிறது, மெக்கோனியம் வெளியேறலாம், ஆனால் சாதாரண மலம் கவனிக்கப்படாது, ஆசனவாயிலிருந்து சளி வெளியேறுகிறது (முழுமையான வால்வுலஸ்) அல்லது மலம் சிறிய பகுதிகளாக வெளியேறுகிறது, அதன் அளவு சிறியதாகவும் சிறியதாகவும் மாறும் (பகுதி).
குழந்தைகளில் குடல் வால்வுலஸ் அதிக காய்ச்சல், கடுமையான வயிற்று வலி, வாந்தி, மலத்தில் இரத்தம் அல்லது சளி போன்றவற்றால் வெளிப்படுகிறது. குழந்தை மோசமாக சாப்பிடுகிறது மற்றும் தூங்குகிறது, அடிக்கடி அழுகிறது, மனநிலை சரியில்லாமல் இருக்கிறது, தனது கால்களை வயிற்றுக்கு இழுக்கிறது. தாக்குதல்கள் எதிர்பாராத விதமாக எழுகின்றன மற்றும் குறைகின்றன, நம்மிடையே உள்ள இடைவெளிகளில் குழந்தை இரண்டு முறை வாந்தி எடுக்கலாம். தீவிர வாயு உருவாக்கம் ஏற்படுகிறது, சிறிது நேரத்திற்குப் பிறகு மலச்சிக்கல் தொடங்குகிறது, மேலும் வாயுக்கள் வெளியேறுவது நின்றுவிடுகிறது. பரிசோதனையின் போது, குழந்தை அடிவயிற்றின் கீழ் ஒரு கட்டியைக் கவனிக்கிறது.
ஒரு கருவில் குடல் வால்வுலஸைக் கண்டறிவது மிகவும் கடினம்; குழந்தை பிறந்த பிறகு இதற்கு சிகிச்சை அளிக்கப்படுகிறது. இந்த நோயியல் பெரும்பாலும் தாயில் பாலிஹைட்ராம்னியோஸ் மற்றும் டவுன்ஸ் நோய்க்குறி போன்ற பிற வளர்ச்சி குறைபாடுகளுடன் சேர்ந்துள்ளது.
சிக்கல்கள் மற்றும் விளைவுகள்
முதல் அறிகுறிகளில் நோயாளி மருத்துவ உதவியை நாடவில்லை என்றால், சில மணிநேரங்களுக்குப் பிறகு பெரிட்டோனிட்டிஸ் உருவாகத் தொடங்குகிறது. உடல் வெப்பநிலை உயர்ந்து நல்வாழ்வில் தவறான முன்னேற்றம் ஏற்படுகிறது. கவலைப்படத் தேவையில்லை என்று நோயாளி நினைக்கலாம். இந்த தவறான கருத்து ஆபத்தான விளைவுகளுக்கு வழிவகுக்கும்.
ஒரு வால்வுலஸ் ஏற்படும்போது, குடல் சுவரின் முறுக்கப்பட்ட பகுதிக்கு இரத்த விநியோகம் மற்றும் அதன் கண்டுபிடிப்பு முற்றிலும் துண்டிக்கப்படுகிறது. பல மருத்துவ ஆய்வுகளின்படி, நோயாளியின் எதிர்கால வாழ்க்கைத் தரம், மற்றும் பெரும்பாலும் வாழ்க்கையே, மருத்துவ கவனிப்பின் சரியான நேரத்தில் கிடைப்பதைப் பொறுத்தது.
சாத்தியமான சிக்கல்கள்: குடல் சுவரின் நீரிழப்பு, துளையிடுதல் மற்றும் நசிவு; முறையான சீழ் மிக்க தொற்று மற்றும் போதை; பிசின் நோய் மற்றும் மீண்டும் மீண்டும் குடல் முறுக்கு.
நீரிழப்பு:
- குடல் வால்வுலஸ் அடிக்கடி வாந்தி எடுப்பதன் மூலம் வெளிப்படுகிறது, உடல் நிறைய தண்ணீர் மற்றும் எலக்ட்ரோலைட்டுகளை இழக்கும்போது;
- ஒருவர் குடிக்கும் திரவம் பெருங்குடலில் உறிஞ்சப்படுகிறது, ஆனால் வால்வுலஸின் விஷயத்தில், குறிப்பாக சிறுகுடலில், அது அங்கு செல்வதில்லை.
நீரிழப்பு காரணமாக இதயத்தில் சுமை அதிகரிப்பு, ஹைபோடென்ஷன், வளர்சிதை மாற்றக் கோளாறுகள், பலவீனம், மயக்கம் (கோமா நிலை கூட) போன்றவை ஏற்படும். உடல் ஐந்தில் ஒரு பங்கு தண்ணீரை இழந்தால், மரணம் ஏற்பட வாய்ப்புள்ளது.
இரத்த விநியோகம் இல்லாத குடல் சுவர், அதன் வலிமையை இழந்து, உடைந்து, குவிந்த உள்ளடக்கங்கள் பெரிட்டோனியத்தில் பரவி அதன் வீக்கத்தை (மல பெரிட்டோனிடிஸ்) ஏற்படுத்துகிறது. இது குடல் சுவர் திசுக்களில் நெக்ரோடிக் மாற்றங்களைத் தூண்டுகிறது (கேங்க்ரீன் உருவாகிறது). இந்த வழக்கில், குடலின் ஒரு பகுதியை அகற்றி, வயிற்று குழிக்கு கிருமி நாசினி சிகிச்சையைச் செய்ய அவசர அறுவை சிகிச்சை அவசியம்.
ஒட்டும் நோய் என்பது அழற்சியின் பகுதிகளில் தோன்றும் இணைப்பு திசு ஒட்டுதல்களை உருவாக்குவதாகும். இது குடல் மடிப்புகளின் இடப்பெயர்ச்சியை ஏற்படுத்துகிறது, இது எந்த வகையான இரைப்பை குடல் அடைப்பையும் மீண்டும் ஏற்படுத்தும்.
கண்டறியும் கிஸார்ட்
மற்ற எந்த நோயையும் போலவே, குடல் வால்வுலஸையும் கண்டறிவது, கேள்வி கேட்பது, பரிசோதனை, ஆய்வக பகுப்பாய்வு தரவு மற்றும் கருவி பரிசோதனைகள் ஆகியவற்றின் அடிப்படையில் அமைந்துள்ளது. நோயாளியின் கேள்வி கேட்பது மற்றும் பரிசோதனை செய்வது நோய்க்கான காரணத்தை பரிந்துரைக்கவும் மேலும் பரிசோதனையை பரிந்துரைக்கவும் உதவுகிறது.
குடல் வால்வுலஸின் நோயறிதலை உறுதிப்படுத்தவோ அல்லது மறுக்கவோ எந்த ஆய்வக சோதனைகளும் இல்லை. இருப்பினும், சிக்கல்களை (கேங்க்ரீன், பெரிட்டோனிடிஸ்) அடையாளம் காணவும், வேறுபட்ட நோயறிதலுக்காகவும் சில சோதனைகள் செய்யப்படுகின்றன.
குடல் வால்வுலஸ் சந்தேகிக்கப்பட்டால், ஒரு மருத்துவ இரத்த பரிசோதனை பரிந்துரைக்கப்படுகிறது, இது இந்த நோயின் சிறப்பியல்பு குறிகாட்டிகளில் விலகல்களை அடையாளம் காண உதவுகிறது: சாதாரண லுகோசைட்டுகளின் எண்ணிக்கை மற்றும் எரித்ரோசைட் வண்டல் வீதத்தை விட அதிகமாக; எரித்ரோசைட்டுகளின் சாதாரண எண்ணிக்கை மற்றும் ஹீமோகுளோபின் உள்ளடக்கத்தில் குறைவு. இந்த தரவு பெரிட்டோனிடிஸ் மற்றும் குடல் இரத்தப்போக்கு இருப்பதைக் கருத அனுமதிக்கிறது.
இரத்த உயிர்வேதியியல் சோதனையில் லாக்டேட் டீஹைட்ரோஜினேஸ் அளவு அதிகரிப்பதையும், அல்புமின், பொட்டாசியம் மற்றும் குளோரின் அளவு குறைவதையும் காட்டலாம்.
எங்கள் விஷயத்தில் கல்லீரல் செயல்பாட்டு சோதனைகள் பொதுவாக இயல்பானவை, இந்த பகுப்பாய்வு வேறுபட்ட நோயறிதலுக்காக செய்யப்படுகிறது.
மல பகுப்பாய்வு சில நேரங்களில் இரத்தத்தின் இருப்பைக் காட்டுகிறது (குடல் சளிச்சுரப்பியின் நெக்ரோசிஸ்).
இரத்தத்தின் அமில-அடிப்படை சமநிலை பற்றிய ஆய்வுகள் வெவ்வேறு நேரங்களில் விதிமுறையிலிருந்து வெவ்வேறு விலகல்களைக் காட்டுகின்றன.
கருவி நோயறிதல் - வயிற்று குழியின் எக்ஸ்-கதிர் பரிசோதனை (கண்ணோட்டம், நீர்ப்பாசனம், வாய்வழி மாறுபாடு), கணக்கிடப்பட்ட டோமோகிராபி, நோயறிதல் லேப்ராஸ்கோபி.
ஒரு எளிய ரேடியோகிராஃப் குடல் சுழற்சி அடைப்பு மற்றும் அடைப்பு இருப்பதைக் காட்டுகிறது, அதே நேரத்தில் பேரியம் எனிமா ரேடியோகிராஃப் குடல் வால்வுலஸின் வழக்கமான இடங்களை அடையாளம் காட்டுகிறது; ரேடியோகிராஃபிக்கு முன் பேரியம் சஸ்பென்ஷனை வாய்வழியாக நிர்வகிப்பது சிறுகுடல் முறுக்குதலை உறுதிப்படுத்தப் பயன்படுகிறது (குறிப்பாக குழந்தை மருத்துவத்தில்).
சீகம் மற்றும் சிறுகுடலின் வால்வுலஸ் நிகழ்வுகளில் கணினி டோமோகிராஃபி பயனுள்ளதாக இருக்கும். டோமோகிராம் ஒரு சுழல், "புயல் அடையாளம்" என்று அழைக்கப்படுவதைக் காட்டுகிறது, குடலில் தடைசெய்யும் மாற்றங்கள் மற்றும் அதன் சுவர்கள் தடிமனாக இருப்பது, மெசென்டரியின் வீக்கம் ஆகியவற்றைக் காட்டுகிறது.
4 முதல் 10 மாத வயதுடைய குழந்தைகளில், அடைப்பு ஏற்பட்டால், வால்வுலஸ் இன்டஸ்ஸசெப்சனிலிருந்து (குடலின் குறுகலான பகுதியை சாதாரண லுமினுடன் குடலுக்குள் இழுப்பது) வேறுபடுகிறது.
கர்ப்ப காலத்தில் பெண்களுக்கு வால்வுலஸ் சந்தேகிக்கப்பட்டால், எக்ஸ்ரே பரிசோதனை முரணாக இருப்பதால் நோயறிதல் சிக்கலானது மற்றும் மிகவும் தீவிரமான நிகழ்வுகளில் மட்டுமே பயன்படுத்தப்படுகிறது, மயக்க மருந்தின் விரும்பத்தகாத தன்மை காரணமாக நோயறிதல் லேப்ராஸ்கோபி பயன்படுத்தப்படுவதில்லை, மேலும் கருச்சிதைவு சாத்தியக்கூறு காரணமாக கொலோனோஸ்கோபி பயன்படுத்தப்படுவதில்லை.
கால அளவைப் பொருட்படுத்தாமல், அல்ட்ராசவுண்ட் பரிசோதனை பயன்படுத்தப்படுகிறது; இது தடைசெய்யும் மாற்றங்கள், பெரிட்டோனியத்தில் திரவம் போன்றவற்றை வெளிப்படுத்தும்.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
மருத்துவ வரலாறு, ஆய்வகம் மற்றும் கருவி பரிசோதனைகளின் அடிப்படையில் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது. சிறுகுடலின் வால்வுலஸ் நியோபிளாம்கள், டைவர்டிகுலோசிஸ், பிசின் மற்றும் கால்குலஸ் வடிவங்களிலிருந்து வேறுபடுகிறது. சிக்மாய்டு பெருங்குடலின் இந்த நோயியலில், அதன் வீரியம் மிக்க நியோபிளாசம், டைவர்டிகுலோசிஸ், மெசென்டெரிக் இஸ்கெமியா போன்றவை விலக்கப்பட்டுள்ளன. சீகம் முறுக்குவதுகுடல் அழற்சி, உடைந்த கருப்பை நீர்க்கட்டி, பிற தடைகள் மற்றும் மரபணு தொற்றுகளிலிருந்து வேறுபடுத்தப்பட வேண்டும்.
காட்சி ஆய்வுத் தரவு வேறுபாட்டில் தீர்க்கமான முக்கியத்துவம் வாய்ந்தது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை கிஸார்ட்
இந்த நோய் நோயாளியின் உயிருக்கு கடுமையான அச்சுறுத்தலை ஏற்படுத்துகிறது; முதல் அறிகுறிகளில், நீங்கள் உடனடியாக மருத்துவ உதவியை நாட வேண்டும்.
ஆம்புலன்ஸ் குழு வரும் வரை, நோயாளியை வசதியாக நிலைநிறுத்துவது அவசியம். உணவளிக்கவோ அல்லது தண்ணீர் கொடுக்கவோ வேண்டாம், ஏனெனில் குடல் அசைவுகள் முறுக்குதலை மோசமாக்கி வாந்தியைத் தூண்டும். எந்த சூழ்நிலையிலும் எந்த மருந்துகளையும் கொடுக்க வேண்டாம், அவை மருத்துவ படத்தை மாற்றி நோயறிதலை சிக்கலாக்கும். வயிற்றைக் கழுவ வேண்டாம், எனிமா கொடுக்க வேண்டாம், வயிற்றை சூடேற்ற வேண்டாம்.
மருத்துவமனையில் சேர்ப்பதும், அறுவை சிகிச்சையும் மட்டுமே நோயாளியின் உயிரைக் காப்பாற்றும்.
ஒரு விதிவிலக்கு சிக்மாய்டு பெருங்குடலின் சிக்கலற்ற வால்வுலஸ் ஆகும். ஆசனவாய் வழியாக சிக்மாய்டு பெருங்குடலின் வால்வுலஸை நேராக்கும் திறன், ஆசனவாய்க்கு அருகில் இருக்கும் இடத்தைப் பொறுத்தது. இந்த செயல்முறை ஒரு மருத்துவ நிறுவனத்தில் நிபுணர்களால் செய்யப்படுகிறது. இது மலக்குடல் வழியாக வால்வுலஸின் இடத்திற்கு பேரியம் கரைசலை செலுத்துவதை உள்ளடக்குகிறது. அதிகரித்த அழுத்தம் ஏற்படுகிறது மற்றும் வால்வுலஸ் நேராக்கப்படலாம். அவிழ்ப்பு ஏற்படவில்லை என்றால், அறுவை சிகிச்சை தலையீடு பயன்படுத்தப்படுகிறது.
வால்வுலஸின் இருப்பிடம், குடலின் சேதமடைந்த பகுதிகளின் நிலை மற்றும் நோயாளியின் நல்வாழ்வு ஆகியவற்றைக் கருத்தில் கொண்டு அறுவை சிகிச்சை நுட்பங்கள் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன.
இந்தக் குறைபாட்டை நீக்குவதற்கான அறுவை சிகிச்சைகள் பொது மயக்க மருந்தின் கீழ் செய்யப்படுகின்றன. அறுவை சிகிச்சை துறையின் நல்ல பார்வை மற்றும் பல்வேறு கையாளுதல்களுக்கான அணுகலுக்கு, லேபரோடமி கீறல் (அடிவயிற்றின் நடுப்பகுதியில் மேலிருந்து கீழாக, தொப்புள் வலதுபுறத்தில் உள்ளது) அவசியம்.
கீறல் மூலம், குடல் சுழல்கள் அவிழ்க்கப்பட்டு, குவிந்த உள்ளடக்கங்கள் அகற்றப்படுகின்றன. குடல் சுழல்கள் சாத்தியமானதாக இருந்தால் - நேராக்கிய பிறகு, அவற்றின் இயல்பான தோற்றம், இயக்கம் மற்றும் இரத்த விநியோகம் மீட்டெடுக்கப்பட்டால், அறுவை சிகிச்சை முடிந்தது. வயிற்று குழி கிருமி நாசினிகளால் கழுவப்பட்டு, ஒரு வடிகால் குழாய் நிறுவப்பட்டு
காயம் தைக்கப்படுகிறது.
சிக்கல்கள் கண்டறியப்பட்டால், அறுவை சிகிச்சையின் நோக்கம் அதிகரிக்கப்படுகிறது: இறந்த சுழல்கள் அகற்றப்படுகின்றன, அனஸ்டோமோசிஸ் பயன்படுத்தப்படுகிறது, அல்லது பெரிட்டோனிட்டிஸ் ஏற்பட்டால், குடலின் முனைகள் வயிற்றுச் சுவரின் மேற்பரப்பில் (இலியோஸ்டமி) கொண்டு வரப்படுகின்றன, இது குடல் துண்டிக்கப்படும்போது நோயாளி ஊட்டச்சத்து செயல்முறையை நிறுவவும் அழற்சி எதிர்ப்பு சிகிச்சையைத் தொடரவும் அனுமதிக்கிறது. நிலை இயல்பாக்கப்படும்போது, குடலின் ஒருமைப்பாட்டை மீட்டெடுக்க நோயாளி அறுவை சிகிச்சைக்கு உட்படுகிறார்.
வால்வுலஸின் வெவ்வேறு உள்ளூர்மயமாக்கல்களுக்கான செயல்பாடுகளைச் செய்வதற்கான கொள்கைகள் சில குறிப்பிட்ட வேறுபாடுகளுடன் ஒத்தவை.
குடலின் ஒரு பகுதியை அகற்றாமல் அறுவை சிகிச்சை செய்யப்பட்டிருந்தால், நோயாளிகள் விரைவாக குணமடைவார்கள். குடல் வால்வுலஸைப் பிரித்தெடுத்த பிறகு, நோயாளி நீண்டகால மறுவாழ்வுக்கு உட்படுத்தப்பட வேண்டியிருக்கும், அந்த நேரத்தில் சில கட்டுப்பாடுகள் கடைபிடிக்கப்பட வேண்டும். அறுவை சிகிச்சைக்குப் பின் மீட்பு நடவடிக்கைகளில் படுக்கை ஓய்வு, வலி நிவாரணம், அறுவை சிகிச்சைக்குப் பின் ஏற்படும் காயம் சிகிச்சை, பிசியோதெரபி, சுவாசப் பயிற்சிகள் மற்றும் உணவு ஊட்டச்சத்து ஆகியவை அடங்கும்.
அறுவை சிகிச்சைக்குப் பின் ஏற்படும் தையல் வேறுபாடுகளைத் தவிர்க்க, அறுவை சிகிச்சைக்குப் பின் வரும் நோயாளிகள் கண்டிப்பாக படுக்கையிலேயே இருக்க வேண்டும். அறுவை சிகிச்சைக்கு ஒரு நாள் கழித்து, உங்கள் கைகளால் எளிய பயிற்சிகளைச் செய்யத் தொடங்கலாம் (தூக்குதல் மற்றும் குறைத்தல், வளைத்தல் மற்றும் வளைக்காமல் இருத்தல்), மேலும் ஒரு பக்கத்திலிருந்து மறுபுறம் கவனமாகத் திரும்புதல். மற்றொரு அல்லது இரண்டு நாட்களுக்குப் பிறகு, படுக்கையில் இருந்து எழுந்து வார்டு மற்றும் தாழ்வாரத்தில் சிறிது நேரம் நடக்க பரிந்துரைக்கப்படுகிறது. அறுவை சிகிச்சைக்குப் பிறகு லேசான உடல் செயல்பாடு இரத்த ஓட்டத்தை மேம்படுத்த உதவுகிறது, படுக்கைப் புண்கள் தோன்றுவதைத் தடுக்கிறது மற்றும் இரத்த உறைவு அபாயத்தைக் குறைக்கிறது.
மறுவாழ்வு செயல்முறையின் ஒரு முக்கிய அம்சம் பயனுள்ள வலி நிவாரணமாகும்.
நோயாளியின் நிலை மற்றும் தனிப்பட்ட உணர்திறனைப் பொறுத்து, வெவ்வேறு குழுக்களின் வலி நிவாரணிகள் பயன்படுத்தப்படுகின்றன.
அறுவை சிகிச்சைக்குப் பிறகு ஆரம்பத்தில், கடுமையான வலியை திறம்பட நீக்கும் போதை மருந்துகள் பயன்படுத்தப்படுகின்றன, எடுத்துக்காட்டாக, மார்பின் அல்லது ஓம்னோபான்.
ஓம்னோபான் என்பது மூன்று போதை வலி நிவாரணிகள் (மார்ஃபின், கோடீன், திபைன்) மற்றும் பாப்பாவெரின் ஆகியவற்றைக் கொண்ட ஒரு சிக்கலான மருந்தாகும், இது குடலின் மென்மையான தசைகளின் ஸ்பாஸ்டிக் சுருக்கங்களைத் தடுக்கிறது. மற்ற உணர்வுகளைப் பராமரிக்கும் அதே வேளையில், நனவை அணைக்காமல் எந்த வலி உணர்வுகளையும் தடுக்கிறது.
நோயாளிகளுக்கு ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை 10 மி.கி மருந்தின் அளவுகளில் தோலடி ஊசிகள் பரிந்துரைக்கப்படுகின்றன.
குமட்டல், வாந்தி, சுவாச மன அழுத்தம் ஏற்படலாம். நீண்ட கால பயன்பாடு போதைப் பழக்கத்தை ஏற்படுத்தும்.
சுவாசக் கோளாறு, டிஸ்ட்ரோபி, வயதான நோயாளிகளுக்கு முரணானது.
அறுவை சிகிச்சைக்குப் பிந்தைய தையல் பகுதியில் வீக்கம் மற்றும் வலியைப் போக்க, இண்டோமெதசின் அல்லது கெட்டோரோலாக் போன்ற ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன.
கீட்டோரோலாக் ஒரு செயலில் உள்ள வலி நிவாரணி, காய்ச்சல், வீக்கம் மற்றும் வீக்கத்தை நீக்குகிறது. புரோஸ்டாக்லாண்டின் உற்பத்தியைத் தடுக்கும். இரத்த உறைவு உருவாவதைத் தடுக்கிறது. அறுவை சிகிச்சைக்குப் பின் ஏற்படும் வலிக்கு குறிக்கப்படுகிறது.
போதைப்பொருள் வலி நிவாரணிகளுடன் இணைக்கலாம். நோயாளிகளுக்கு ஆறு மணி நேர இடைவெளியில் 30 மி.கி அளவுகளில் நரம்பு வழியாக பரிந்துரைக்கப்படுகிறது. அனைத்து ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளைப் போலவே, இது ஒவ்வாமை முதல் நரம்பியல் மனநல கோளாறுகள் வரை பல முரண்பாடுகளையும் பக்க விளைவுகளையும் கொண்டுள்ளது. இது குழந்தை மருத்துவத்தில், கர்ப்பம் மற்றும் பாலூட்டலின் போது பயன்படுத்தப்படுவதில்லை.
குடல் தசைகளை தளர்த்தவும், அதன் இயக்கத்தை செயலிழக்கச் செய்யவும் மற்றும் பிடிப்புகளைத் தடுக்கவும் ஆன்டிஸ்பாஸ்மோடிக்ஸ் பயன்படுத்தப்படுகிறது.
ட்ரோடாவெரின் ஒரு செயலில் உள்ள ஆண்டிஸ்பாஸ்மோடிக் ஆகும், இது இரைப்பை குடல் மற்றும் இரத்த நாளங்களின் மென்மையான தசைகளில் தளர்வாக செயல்படுகிறது. இது ஒரு வலி நிவாரணி விளைவைக் கொண்டுள்ளது, இரத்த நாளங்களை விரிவுபடுத்துகிறது மற்றும் ஆக்ஸிஜனுடன் அவற்றின் செறிவூட்டலை ஊக்குவிக்கிறது.
ட்ரோடாவெரின் ஹைட்ரோகுளோரைடு நஞ்சுக்கொடி தடையை ஊடுருவுகிறது. கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள் மற்றும் 0-12 வயதுடைய குழந்தைகளுக்கு இது பரிந்துரைக்கப்படவில்லை.
நோயாளிகளுக்கு எட்டு மணி நேர இடைவெளியில் 40-80 மி.கி தசைக்குள் செலுத்தப்படுகிறது. மருந்து நன்கு பொறுத்துக்கொள்ளப்படுகிறது, ஒவ்வாமை எதிர்வினைகள் மற்றும் பிற பாதகமான நிகழ்வுகள் மிகவும் அரிதாகவே நிகழ்கின்றன.
அறுவை சிகிச்சைக்குப் பிறகு முதல் நாளிலிருந்து ஒரு நாளைக்கு ஒரு முறை அல்லது இரண்டு முறை முழுமையாக குணமாகும் வரை காயம் சிகிச்சை அளிக்கப்படுகிறது. சீழ் மிக்க தொற்று மற்றும் அழற்சி செயல்முறைகளைத் தடுக்க இது செய்யப்படுகிறது. ஒவ்வொரு முறையும் டிரஸ்ஸிங் செயல்பாட்டின் போது, பீட்டாடின் மற்றும் ஆல்கஹால் (70%) போன்ற கிருமி நாசினிகளால் காயம் கழுவப்பட்டு, பரிசோதிக்கப்பட்டு, கிருமி நாசினியில் நனைத்த பல அடுக்கு துணி மீண்டும் பூசப்பட்டு ஒரு மலட்டு கட்டுடன் பாதுகாக்கப்படுகிறது.
பெட்டாடின் என்பது ஒரு சிக்கலான கிருமி நாசினியாகும், இது பாலிவினைல்பைரோலிடோனுடன் அயோடினின் கலவையாகும். தோலுடன் தொடர்பு கொள்ளும்போது, சேர்மத்திலிருந்து ஒரு செயலில் உள்ள அயோடின் அயனி வெளியிடப்படுகிறது, இது செல்லுலார் புரதங்களுடன் வினைபுரிந்து அயோடமைன்களை உருவாக்குகிறது. நோய் எதிர்ப்பு சக்தியை உருவாக்கும் ஆபத்து இல்லாமல் இதை நீண்ட நேரம் பயன்படுத்தலாம். இது ஒரு பாக்டீரிசைடு, பூஞ்சைக் கொல்லி விளைவைக் கொண்டுள்ளது, வைரஸ்கள் மற்றும் புரோட்டோசோவாவை அழிக்கிறது. இது கனிம அயோடின் கொண்ட தயாரிப்புகளை விட நீண்ட நேரம் செயல்படுகிறது, மேலும் சிகிச்சையளிக்கப்பட்ட மேற்பரப்பை நடைமுறையில் எரிச்சலூட்டுவதில்லை. தோல் மேற்பரப்பில் இருந்து நிறம் மறைந்து போகும் வரை இது ஒரு விளைவைக் கொண்டுள்ளது. அயோடினுக்கு உணர்திறன், அதிகரித்த தைராய்டு செயல்பாடு, கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள் மற்றும் குழந்தைகளுக்கு முரணாக உள்ளது. வெள்ளி, ஹைட்ரோபெரைட், குளோரெக்சிடின், நொதி தயாரிப்புகள் மற்றும் பாதரசம் கொண்ட மருந்துகள் ஆகியவற்றைக் கொண்ட வெளிப்புற பயன்பாட்டிற்கு பிற கிருமி நாசினிகளுடன் சேர்த்துப் பயன்படுத்த வேண்டாம்.
மீட்பு காலத்தில், நோயாளிக்கு பிசியோதெரபி பரிந்துரைக்கப்படலாம்: சிகிச்சைகள் - அல்ட்ரா-ஹை அதிர்வெண், லேசர், காந்தம்; டயடைனமிக்ஸ்; எலக்ட்ரோபோரேசிஸ்.
அறுவை சிகிச்சைக்குப் பிறகு அனைத்து நோயாளிகளும் சுவாசப் பயிற்சிகளைச் செய்ய பரிந்துரைக்கப்படுகிறார்கள்: ஹைப்போஸ்டேடிக் நிமோனியா மற்றும் சுவாச மண்டலத்தின் பிற சிக்கல்களுக்கு எதிரான தடுப்பு நடவடிக்கையாக நுரையீரலின் காற்றோட்டத்திற்காக துரிதப்படுத்தப்பட்ட ஆழமான உள்ளிழுத்தல் மற்றும் வெளியேற்றங்கள் அல்லது பலூன்களை ஊதுதல். குறிப்பாக நீண்ட படுக்கை ஓய்வின் போது, இதுபோன்ற பயிற்சிகளை ஒரு நாளைக்கு பல முறை செய்ய பரிந்துரைக்கப்படுகிறது.
உணவுமுறை உணவு
குடலின் ஒரு பகுதியை அகற்றுவதன் மூலம் குடல் வால்வுலஸ் நீக்கப்பட்ட உடனேயே பல நாட்களுக்கு, ஊட்டச்சத்துக்கள், திரவம், நுண்ணூட்டச்சத்துக்கள் மற்றும் வைட்டமின்கள் நோயாளிக்கு நரம்பு வழியாக சொட்டு மருந்து மூலம் செலுத்தப்படுகின்றன. மூன்று முதல் நான்கு நாட்களுக்குப் பிறகு, நோயாளியின் நிலை சீரடைந்து, அவர் இயற்கையாகவே சாப்பிட முடியும்.
இயற்கை ஊட்டச்சத்து பூஜ்ஜிய உணவுடன் தொடங்குகிறது, இதன் நோக்கம் உடலுக்கு குறைந்தபட்ச அத்தியாவசிய ஊட்டச்சத்துக்களை வழங்குவதாகும், அதே நேரத்தில் குடலின் மென்மையான தசைகள் சுறுசுறுப்பாகச் சுருக்கப்படுவதையும், வாயு உருவாவதையும் தடுக்கிறது, இது இயக்கப்படும் பகுதியில் திசு குணப்படுத்துதலை எதிர்மறையாக பாதிக்கிறது.
பூஜ்ஜிய உணவில் அடிக்கடி (ஒரு நாளைக்கு 8 முறை) சிறிய பகுதிகளில் (300 கிராமுக்கு மேல் இல்லை) திரவ வடிவில் மட்டுமே சாப்பிடுவது அடங்கும். உணவு மற்றும் பானங்கள் 45ºС க்கு சூடாகின்றன, தினசரி திரவ உட்கொள்ளல் சுமார் இரண்டு லிட்டர், உணவு உப்பு இல்லை.
நீங்கள் சாப்பிடலாம்: உணவு இறைச்சிகளிலிருந்து பலவீனமான குழம்பு - வியல், முயல், வான்கோழி மார்பகம் மற்றும் கிரீம் சூப்கள்; அரிசி குழம்பு, பிசைந்த கஞ்சி; குறைந்த கொழுப்புள்ள பாலாடைக்கட்டி மற்றும் ரோஸ்ஷிப் பானம்; ஜெல்லி மற்றும் வேகவைத்த ஆப்பிள்; ஜெல்லி மற்றும் பலவீனமான தேநீர்.
பின்னர் உணவு எண் 1a, இது ஒரு நாளைக்கு ஆறு முறை சாப்பிடுவதை உள்ளடக்கியது, அனைத்தும் சூடாகவும், திரவமாகவும், கூழ்மமாகவும்.
நீங்கள் சாப்பிடலாம்: குழம்பில் பிசைந்த பக்வீட், அரிசி, ரவை கஞ்சி அல்லது தண்ணீரில் நீர்த்த பால் (1:4); காய்கறி குழம்பில் தானியங்களிலிருந்து பிசைந்த சூப்கள்; வேகவைத்த புரத ஆம்லெட்; சூஃபிள் வடிவத்தில் வேகவைத்த குறைந்த கொழுப்புள்ள மீன்; ஜெல்லி, ஜெல்லி, பலவீனமான தேநீர், இனிப்பு பழங்களிலிருந்து புதிய சாறுகள்.
எந்த சிக்கல்களும் இல்லை என்றால், உணவு எண் 1b க்கு மாறவும், இதில் முந்தையதைத் தவிர, பின்வருவன அடங்கும்: வெள்ளை ரொட்டி பட்டாசுகள்; வேகவைத்த கட்லெட்டுகள் மற்றும் மீட்பால்ஸ்; வேகவைத்த (வேகவைத்த) காய்கறிகள், இறைச்சி மற்றும் மீன் கூழ் வடிவில்; புளிப்பு கிரீம்.
அறுவை சிகிச்சைக்குப் பிறகு சுமார் இரண்டு முதல் மூன்று வாரங்களுக்குப் பிறகு, மருத்துவமனையிலிருந்து வெளியேற்றப்பட்டவுடன், உணவு எண் 1 பரிந்துரைக்கப்படுகிறது. குறைவான மற்றும் குறைவான கட்டுப்பாடுகள் உள்ளன - உணவு வெப்பநிலை சூடாகவோ அல்லது அறை வெப்பநிலையாகவோ இருக்கும், இரைப்பை சாறு சுரப்பதையும் குடல் பெரிஸ்டால்சிஸையும் செயல்படுத்தும் பொருட்கள் பரிந்துரைக்கப்படவில்லை. புளித்த பால் பொருட்கள், பட்டாசுகள், குறைந்த கொழுப்புள்ள குக்கீகள் மற்றும் நேற்றைய ரொட்டியை சாப்பிட அனுமதிக்கப்படுகிறது. முதல் மற்றும் இரண்டாவது உணவுகள் வேகவைக்கப்பட்டு வேகவைக்கப்படுகின்றன, அவற்றின் பொருட்கள் நறுக்கப்படுகின்றன.
ஒரு சாதாரண வாழ்க்கை முறைக்கு மாறுவது தோராயமாக ஒன்றரை மாத காலப்பகுதியில் நிகழ்கிறது.
மாற்று மருத்துவம்
குடல் வால்வுலஸை வீட்டிலேயே சிகிச்சையளிக்கக்கூடாது. நாட்டுப்புற வைத்தியம் அல்லது ஹோமியோபதி தயாரிப்புகளைப் பயன்படுத்துவது பிரச்சினையைத் தீர்க்காது, ஆனால் அதை மோசமாக்கும். இருப்பினும், குடல் வால்வுலஸுக்கு எதிரான தடுப்பு நடவடிக்கையாக, மீட்பு காலத்தில், நாட்டுப்புற சிகிச்சை மற்றும் ஹோமியோபதி உதவும். இருப்பினும், மாற்று சிகிச்சையில் ஈடுபடுவதற்கு முன், உங்கள் மருத்துவரை அணுகுவது அவசியம்.
குடல் வால்வுலஸ் பல்வேறு காரணங்களால் ஏற்படலாம். அவற்றில் சில, பிறவி நோய்கள் போன்றவை, நாட்டுப்புற மருத்துவ சமையல் குறிப்புகளுக்கு ஏற்ப செயல்பட வாய்ப்பில்லை. மற்றவற்றில் பெரும்பாலானவற்றை சரிசெய்ய முடியும்.
நாள்பட்ட மலச்சிக்கல் குடல் வால்வுலஸுக்கு ஒரு தீவிர ஆபத்து காரணியாகக் கருதப்படுகிறது. இங்கே, நாட்டுப்புற வைத்தியங்களை வெற்றிகரமாகப் பயன்படுத்தலாம்.
எளிமையான பரிந்துரைகள் என்னவென்றால், காலையில் வெறும் வயிற்றில் ஒரு தேக்கரண்டி தாவர எண்ணெயை உங்கள் வாயில் எடுத்து, அதை உங்கள் வாயில் எவ்வளவு நேரம் சுற்ற முடியுமோ அவ்வளவு நேரம் சுற்றவும், மீதமுள்ளதை துப்பவும் (அது நிறமாற்றம் அடைய வேண்டும்) மற்றும் உங்கள் வாயை துவைக்கவும். இந்த செயல்முறை உடலில் இருந்து போதைப்பொருளையும் நீக்குகிறது.
காலையில் காலை உணவாக, பச்சையாக துருவிய பீட், கேரட் மற்றும் தாவர எண்ணெயுடன் இறுதியாக நறுக்கிய முட்டைக்கோஸ் ஆகியவற்றிலிருந்து தயாரிக்கப்பட்ட "துடைப்பம்" சாலட்டை சாப்பிடுங்கள்.
தண்ணீரில் பீட்ரூட் உட்செலுத்துதல். 0.5 கிலோ வேர் காய்கறிகளை உரிக்கவும், நறுக்கவும், ஒரு லிட்டர் கொதிக்கும் நீரை ஊற்றவும், மூன்று முதல் நான்கு மணி நேரம் காய்ச்சவும். பின்னர் 150 கிராம் கிரானுலேட்டட் சர்க்கரை மற்றும் ஒரு டீஸ்பூன் உலர் ஈஸ்ட் சேர்த்து, ஒரு நாளைக்கு ஒரு இருண்ட இடத்தில் வைக்கவும். ஒரு நாள் கழித்து வடிகட்டவும். ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை ½ கப் குடிக்கவும். குடல் தசைகளை தளர்த்துகிறது, வலிப்பு எதிர்ப்பு மற்றும் கிருமி நாசினிகள் விளைவைக் கொண்டுள்ளது, பெரிஸ்டால்சிஸை இயல்பாக்குகிறது.
செலண்டினுடன் மோர் க்வாஸ். 3 லிட்டர் மோருக்கு, உங்களுக்கு ஒரு கிளாஸ் இறுதியாக நறுக்கிய செலண்டின் மூலிகை மற்றும் கிரானுலேட்டட் சர்க்கரை தேவைப்படும். செலண்டினை கிரானுலேட்டட் சர்க்கரையுடன் கலந்து, ஒரு துண்டு துணியில் ஊற்றி, ஒரு முடிச்சில் கட்டி, மோர் கொண்ட ஒரு கொள்கலனில் வைத்து, நெய்யால் மூடி 14 நாட்களுக்கு ஒரு இருண்ட இடத்தில் வைக்கவும். முடிச்சை வெளியே எடுத்து, பிழிந்து, வடிகட்டவும். kvass உடன் ஜாடியை குளிர்சாதன பெட்டியில், நைலான் மூடியின் கீழ் சேமிக்கவும். உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு நாளைக்கு இரண்டு முறை ½ கிளாஸ் குடிக்கவும். பாடநெறி 14 நாட்கள், இரண்டு அல்லது மூன்று நாட்களுக்குப் பிறகு, மீதமுள்ள kvass ஐ திட்டத்தின் படி குடிக்கவும்.
மூலிகை சிகிச்சை மலச்சிக்கலுக்கு மட்டுமல்ல, அதிகப்படியான உணவு மற்றும் உணவு விஷத்திற்கும் உதவும்.
ஒரு மலமிளக்கியாக, நீங்கள் பக்ஹார்ன் பட்டையிலிருந்து ஒரு காபி தண்ணீரைத் தயாரிக்கலாம்: 100 கிராம் நொறுக்கப்பட்ட மூலப்பொருளை ஒரு லிட்டர் தண்ணீரில் ஊற்றி, குறைந்த வெப்பத்தில் ஒரு மணி நேரம் கொதிக்க வைக்கவும் (கொதிக்க வேண்டாம்). குளிர்ந்து, வடிகட்டவும்.
ஒரு தேக்கரண்டி ஒரு நாளைக்கு ஐந்து அல்லது ஆறு முறை, உணவுக்கு அரை மணி நேரத்திற்கு முன் அல்லது ஒரு மணி நேரத்திற்குப் பிறகு எடுத்துக் கொள்ளுங்கள்.
அதிகமாக சாப்பிடும்போது, கேலமஸ் வேர் மிகவும் பயனுள்ளதாக இருக்கும்; அரை டீஸ்பூன் கேலமஸ் வேரை நொறுக்கி சாப்பிட்டு தண்ணீரில் கழுவவும்.
யாரோவின் உட்செலுத்துதல் உதவுகிறது: ஒரு குவியலான டீஸ்பூன் கொதிக்கும் நீரில் காய்ச்சி, ஒரு நிமிடம் கழித்து வடிகட்டி, சிறிது ஆறவிட்டு குடிக்கவும்.
உணவு நச்சுத்தன்மையின் விளைவுகளை ஒரு சிக்கரி கஷாயத்தை எடுத்துக்கொள்வதன் மூலம் நடுநிலையாக்கலாம்: 25 கிராம் நொறுக்கப்பட்ட உலர்ந்த மூலப்பொருளை ஒரு கிளாஸ் கொதிக்கும் நீரில் காய்ச்சி, மூடி, இரவு முழுவதும் விடவும். உணவுக்கு அரை மணி நேரத்திற்கு முன், ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை குடிக்கவும். வயிற்றை சுத்தம் செய்த பிறகு சிக்கரி கஷாயத்தை குடிக்கவும், அதற்காக மூன்று கிளாஸ் உப்பு நீரை குடிக்கவும். நீங்கள் வயிற்றை ஒன்றுக்கு மேற்பட்ட முறை சுத்தம் செய்யலாம்.
உலர்ந்த ராஸ்பெர்ரி இலைகள் அல்லது புதினாவின் உட்செலுத்தலும் தயாரிக்கப்படுகிறது. காலையிலும் இரவிலும் வெறும் வயிற்றில் அவற்றைக் குடிக்க வேண்டும். நீங்கள் மெதுவாக, சிறிய சிப்ஸில் குடிக்க வேண்டும்.
ஹோமியோபதி என்பது பழமைவாத சிகிச்சை முறைகளையும் குறிக்கிறது, எனவே ஹோமியோபதி மருந்துகளால் இந்த சிக்கலை நீக்குவது ஏற்றுக்கொள்ள முடியாதது.
வால்வுலஸைத் தடுக்கவும், நாள்பட்ட மலச்சிக்கல் மற்றும் அழற்சி குடல் நோயை எதிர்த்துப் போராடவும் பல மருந்துகள் கிடைக்கின்றன, அவை:
காஸ்டிகம் (காஸ்டிகம்) - கடினமான, வறண்ட மலத்துடன் கூடிய மலச்சிக்கலுக்குப் பயன்படுத்தப்படுகிறது, சில நேரங்களில் சளி வெளியேற்றத்துடன்; மலம் கழித்தல் மிகுந்த சிரமத்துடனும் அழுத்தத்துடனும் நிகழ்கிறது;
பிரையோனியா (பிரையோனியா) - ஆசனவாய், மலக்குடல் ஆகியவற்றின் வறண்ட சளி சவ்வுகளுக்கு, வாயில் அதே உணர்வுகள், வலுவான தாகம், நாக்கில் பூச்சு, மலம் கழிக்க தூண்டுதல் இல்லாமை; வீக்கம்; கர்ப்பிணிப் பெண்களால் பயன்படுத்தப்படலாம்;
ஹைட்ராஸ்டிஸ் (ஹைட்ராஸ்டிஸ்) - நீண்ட காலமாக மலமிளக்கியை எடுத்துக் கொள்ளும் நோயாளிகளுக்கு நாள்பட்ட மலச்சிக்கல்; காய்கறி உணவுகளை விட இறைச்சியை சாப்பிட விரும்பும் கர்ப்பிணிப் பெண்கள்;
நேட்ரியம் முரியாட்டிகம் (நேட்ரியம் முரியாட்டிகம்) - ஆசனவாயில் விரிசல், கண்ணீர், இரத்தப்போக்குடன்; மலம் கழித்த பிறகு குத்தும் உணர்வு; உலர்ந்த சளி சவ்வுகள்; இவை அனைத்தும் நோயாளிக்கு எரிச்சலை ஏற்படுத்துகின்றன; குடலின் மலக்குடல் பகுதியின் பரேஸ்டீசியா; சிறிய இடுப்பு உறுப்புகளின் இடப்பெயர்ச்சி உள்ள நோயாளிகளுக்கு மலச்சிக்கல்; நோயாளிகள் வியர்வை, மிகவும் பலவீனமானவர்கள், உப்பு நிறைந்த உணவுகளை விரும்புகிறார்கள்.
ஹோமியோபதி மருந்துகளை ஒரு ஹோமியோபதி மருத்துவர் பரிந்துரைக்க வேண்டும், அவர் நோயாளியின் மருத்துவ வரலாறு, வாழ்க்கை முறை, பழக்கவழக்கங்கள் மற்றும் விருப்பங்களைப் படிப்பார். பரிந்துரைக்கும்போது இவை அனைத்தும் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன, மேலும் மிகக் குறைந்த அளவுகளில் பயன்படுத்தப்படும் ஹோமியோபதி மருந்துகளுடன் கூட சுய மருந்து செய்வது பாதுகாப்பற்றது.
தடுப்பு
குடல் வால்வுலஸைத் தடுப்பது என்பது இந்த நோயின் வளர்ச்சிக்கு முன்னோடியாக இல்லாத ஒரு வாழ்க்கை முறையாகும். குறிப்பாக, வயிற்று உறுப்புகளின் பிறவி உடற்கூறியல் அம்சங்களைக் கொண்டவர்களுக்கு இது மிகவும் முக்கியத்துவம் வாய்ந்தது.
இந்த நோயைத் தடுப்பது, முதலில், ஒரு உணவைப் பின்பற்றுவதில் அடங்கும். அதிகப்படியான நிறைவுற்ற உணவுடன் நீண்ட கால உண்ணாவிரதம், பின்னர் அதிக அளவு தாவர அடிப்படையிலான உணவுகளை உட்கொள்வது குடல் முறுக்கு அபாயத்தை அதிகரிக்கிறது.
சிறிய பகுதிகளை தவறாமல் மற்றும் மாறுபட்ட முறையில், ஒரு நாளைக்கு 4-5 முறை சாப்பிட பரிந்துரைக்கப்படுகிறது, மேலும் ஆபத்தில் உள்ளவர்கள், திரவ, நொறுக்கப்பட்ட உணவுக்கு முன்னுரிமை கொடுங்கள். உணவில் இருந்து மிகவும் சூடான அல்லது குளிர்ந்த, கொழுப்பு, புகைபிடித்த, உப்பு நிறைந்த உணவுகள் மற்றும் ஆல்கஹால் ஆகியவற்றை நீக்குங்கள்.
மலம் கழிப்பதில் உள்ள சிரமங்களை சரியான நேரத்தில் அகற்றுவது அவசியம். பலவீனமான குடல் பெரிஸ்டால்சிஸ் காரணமாக மலச்சிக்கலுக்கு ஆளானால், குடல் இயக்கத்தை இயல்பாக்கும் மற்றும் உடலில் இருந்து மலத்தை விரைவாக வெளியேற்றுவதை ஊக்குவிக்கும் தாவர உணவுகளை நீங்கள் அதிகமாக சாப்பிட வேண்டும்.
உதாரணமாக, நியோபிளாம்களால் மலச்சிக்கல் ஏற்பட்டால், குடல் இயக்கத்தைத் தூண்டும் தயாரிப்புகளை தினசரி மெனுவிலிருந்து நீக்க வேண்டும். ஏனெனில் இந்த விஷயத்தில் செயலில் உள்ள குடல் இயக்கம் குடல் சுழற்சியைத் தூண்டும்.
பெரிட்டோனியல் உறுப்புகளின் கடுமையான அழற்சி செயல்முறைகள் மற்றும் குடல் தொற்றுகளுக்கு சரியான நேரத்தில் சிகிச்சையளிக்கவும், இது ஒட்டுதல்கள் மற்றும் பிற சிக்கல்களின் வளர்ச்சிக்கு வழிவகுக்கும்.


 [
[