கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
குழந்தைகளில் நியூரோபிளாஸ்டோமா: காரணங்கள், நோய் கண்டறிதல், சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
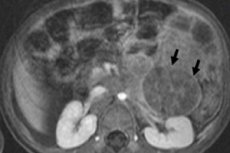
குழந்தை புற்றுநோயியல் துறையில், குழந்தைகளில் மிகவும் பொதுவான எக்ஸ்ட்ராக்ரானியல் நியோபிளாம்களில் ஒன்று நியூரோபிளாஸ்டோமா ஆகும், இது நியூரல் க்ரெஸ்ட் நியூரோபிளாஸ்ட்களின் கரு வீரியம் மிக்க கட்டியாகும், அதாவது, அனுதாப நரம்பு மண்டலத்தின் கரு (முதிர்ச்சியடையாத) நரம்பு செல்கள்.
நோயியல்
சர்வதேச நியூரோபிளாஸ்டோமா ஆபத்து குழுவின் (INRG) புள்ளிவிவரங்களின்படி, உலகளவில் குழந்தைகளில் ஏற்படும் அனைத்து புற்றுநோயியல் நோய்களிலும் நியூரோபிளாஸ்டோமா சுமார் 8% ஆகும், மேலும் இது லுகேமியா மற்றும் மூளைக் கட்டிகளுக்குப் பிறகு மூன்றாவது இடத்தில் உள்ளது.
பிற தரவுகளின்படி, குழந்தைகளுக்கு ஏற்படும் அனைத்து புற்றுநோய்களிலும் நியூரோபிளாஸ்டோமா சுமார் 28% ஆகும். நியூரோபிளாஸ்டோமாவின் மூன்றில் ஒரு பங்கு வழக்குகள் ஒரு வயதுக்குட்பட்ட குழந்தைகளில் கண்டறியப்படுகின்றன; நோயறிதலின் சராசரி வயது 19-22 மாதங்கள். கண்டறியப்பட்ட வழக்குகளில் 90% க்கும் அதிகமானவை இரண்டு முதல் ஐந்து வயது வரையிலான குழந்தைகளில் ஏற்படுகின்றன (சிறுவர்கள் அதிகமாக உள்ளனர்); உச்ச நிகழ்வு இரண்டு முதல் மூன்று வயது வரை காணப்படுகிறது, மேலும் ஐந்து வயதுக்கு மேற்பட்ட குழந்தைகளில் 10% க்கும் குறைவாகவே உள்ளது.
காரணங்கள் நியூரோபிளாஸ்டோமாக்கள்
நியூரோபிளாஸ்டோமாவின் காரணங்களை ஆய்வு செய்த ஆராய்ச்சியாளர்கள், குழந்தைகளில் இந்தக் கட்டி கரு உருவாக்கம் அல்லது பிரசவத்திற்குப் பிந்தைய ஆரம்ப வளர்ச்சியின் போது அவ்வப்போது ஏற்படும் மரபணு மாற்றங்களால் ஏற்படுகிறது என்ற முடிவுக்கு வந்துள்ளனர். ஆனால் இந்த மரபணு மாற்றங்களுக்கு என்ன காரணம் என்று தெரியவில்லை, ஏனெனில் டெரடோஜெனிக் சுற்றுச்சூழல் காரணிகளின் செல்வாக்கு எதுவும் அடையாளம் காணப்படவில்லை.
இந்தக் கட்டிகள் மீடியாஸ்டினம், கழுத்து, வயிறு, அட்ரீனல் சுரப்பிகள், சிறுநீரகங்கள், முதுகெலும்பு மற்றும் இடுப்பு உட்பட எங்கும் ஏற்படலாம்.
அரிதான சந்தர்ப்பங்களில், குழந்தைகளில் நியூரோபிளாஸ்டோமா ஒரு பரம்பரை பிறழ்வுடன் தொடர்புடையதாக இருக்கலாம். குறிப்பாக, குரோமோசோம் 2 இல் உள்ள சவ்வு புரதம் CD246 இன் மரபணுவில் ஏற்படும் பிறழ்வு - டைரோசின் கைனேஸ் ALK என்ற நொதி, இது இடைச்செருகல் தொடர்புகளை உறுதி செய்கிறது மற்றும் நரம்பு மண்டலத்தின் செயல்பாட்டில் முக்கிய பங்கு வகிக்கிறது; நரம்பு செல்களின் முதிர்ச்சியில் ஈடுபட்டுள்ள புரதம் PHOX2B (குரோமோசோம் 4 இல்) மரபணுவில்.
நியூரோபிளாஸ்டோமா குழந்தை பருவ நியூரோஃபைப்ரோமாடோசிஸ் வகை 1,பெக்வித்-வைடெமன் நோய்க்குறி மற்றும் ஹைப்பர் இன்சுலினெமிக் ஹைபோகிளைசீமியா (நெசிடியோபிளாஸ்டோசிஸ் கணைய அழற்சி) ஆகியவற்றுடனும் தொடர்புடையதாக இருக்கலாம்.
ஆபத்து காரணிகள்
இன்று, குழந்தைகளில் நியூரோபிளாஸ்டோமாவின் வளர்ச்சிக்கான ஆபத்து காரணிகளாக பரம்பரை அங்கீகரிக்கப்பட்டுள்ளது - குடும்ப வரலாற்றில் இந்தக் கட்டியின் இருப்பு, அத்துடன் கருப்பையக வளர்ச்சியின் போது மரபணு மாற்றங்களுடன் தொடர்புடைய பிறவி முரண்பாடுகள். வெவ்வேறு உறுப்புகளில் பல நியோபிளாம்கள் உருவாகும் நிகழ்வுகளுக்கு இது குறிப்பாக உண்மை.
இந்தக் கட்டியின் அபாயத்தை அதிகரிக்கும் வெளிப்புற காரணிகள் எதுவும் ஆராய்ச்சியாளர்களால் அடையாளம் காணப்படவில்லை.
நோய் தோன்றும்
நியூரோபிளாஸ்டோமாக்களின் வளர்ச்சியின் வழிமுறை, மனித கருவின் எக்டோடெர்மல் கிருமி அடுக்கிலிருந்து நரம்புக் குழாயின் விளிம்புகளில் உருவாகும் இருதரப்பு செல் கோடுகளான நரம்பு முகடு செல்களின் வேறுபாடு மற்றும் முதிர்ச்சியில் ஏற்படும் இடையூறுகளால் ஏற்படுகிறது. இந்த செல்கள் இடம்பெயர்ந்து (நகர்ந்து) பல வகையான செல்களாக வேறுபடுகின்றன: உணர்வு மற்றும் தன்னியக்க நியூரான்கள், நியூரோஎண்டோகிரைன் செல்கள் மற்றும் அட்ரீனல் மெடுல்லாவின் செல்கள், கிரானியோஃபேஷியல் குருத்தெலும்பு மற்றும் எலும்புகளின் செல்கள், அத்துடன் நிறமி செல்கள்.
நியூரோபிளாஸ்டோமாவில், இடம்பெயர்ந்த நியூரோபிளாஸ்ட்கள் முதிர்ச்சியடையாது, ஆனால் தொடர்ந்து வளர்ந்து பிரிந்து, ஒரு கட்டியை உருவாக்குகின்றன. மேலும் அதன் உருவாக்கத்தின் நோய்க்கிருமி உருவாக்கம் பின்வரும் மரபணு மாற்றங்களுடன் தொடர்புடையது:
- குரோமோசோம் வரிசையின் ஒரு பகுதியை நகலெடுப்பது அல்லது குரோமோசோம் 11 இல் LMO1 மரபணுவின் பிரிவுகளை நகலெடுப்பது, கருவின் நரம்பு முகடு செல்களில் RBTN1 புரதத்தை குறியாக்கம் செய்வது;
- குரோமோசோம் 1q21.1 இல் NBPF10 மரபணுவின் நகல் எண்ணில் ஏற்படும் மாற்றத்துடன், மனித நரம்பியல் ஸ்டெம் செல்களின் பெருக்கத்தைக் கட்டுப்படுத்தும் DUF1220 புரதத்தை குறியாக்கம் செய்கிறது. இந்தக் கோளாறுகள் இந்த குரோமோசோமின் நகல் அல்லது அதன் நீக்கத்திற்கு வழிவகுக்கும் - டிஎன்ஏவின் ஒரு பகுதி இல்லாதது;
- கட்டி அடக்கி மரபணு ATRX இல் ஏற்படும் மாற்றங்களுடன் (குரோமோசோம் Xq21.1 இல்);
- குரோமோசோம் 2 இல் N-Myc டிரான்ஸ்கிரிப்ஷன் காரணி மரபணுவின் கூடுதல் பிரதிகள் (பெருக்கம்) இருப்பதுடன், இது மற்ற மரபணுக்களின் செயல்பாட்டை ஒழுங்குபடுத்தும் மற்றும் கருவின் திசுக்கள் மற்றும் உறுப்புகளை உருவாக்குவதற்கான புரதங்களை உருவாக்கும் போது முன்னோடி செல்களின் பெருக்கத்தைக் கட்டுப்படுத்தும் டிரான்ஸ்கிரிப்ஷன் காரணிகளில் ஒன்றை (டிஎன்ஏ-பிணைப்பு புரதம்) குறியீடாக்குகிறது. இந்த மரபணுவின் பெருக்கம் அதை ஒரு ஆன்கோஜீனாக மாற்றுகிறது, இது செல் சுழற்சியின் சீர்குலைவைத் தூண்டுகிறது, செல் பெருக்கம் மற்றும் கட்டி உருவாக்கத்தை அதிகரிக்கிறது.
அறிகுறிகள் நியூரோபிளாஸ்டோமாக்கள்
நியூரோபிளாஸ்டோமாவின் முதல் அறிகுறிகள் குறிப்பிட்டவை அல்ல, மேலும் பசியின்மை (மற்றும் எடை இழப்பு), உணவளிக்கும் போது சோர்வு, காய்ச்சல் மற்றும் மூட்டு வலி ஆகியவை அடங்கும்.
மருத்துவ அறிகுறிகள் முதன்மைக் கட்டியின் இருப்பிடம் மற்றும் மெட்டாஸ்டேஸ்கள் இருப்பதைப் பொறுத்தது (இது 60-73% வழக்குகளில் நிகழ்கிறது).
பெரும்பாலும், முதன்மை நியூரோபிளாஸ்டோமா அட்ரீனல் மெடுல்லாவில் இடமளிக்கப்படுகிறது, இது நரம்பு செல்களைப் போன்ற தோற்றத்தைக் கொண்டுள்ளது. ஒரு வயதுக்குட்பட்ட குழந்தைகளில், அட்ரீனல் நியூரோபிளாஸ்டோமா 35-40% வழக்குகளில் கண்டறியப்படுகிறது. இதன் அறிகுறிகளில் வயிற்று வலி, காய்ச்சல், எடை இழப்பு, எலும்பு வலி, இரத்த சோகை அல்லது அதனுடன் தொடர்புடைய பெப்பர்ஸ் நோய்க்குறி: கடுமையான ஹெபடோமெகலி மற்றும் சுவாசக் கோளாறு நோய்க்குறியுடன் பரவக்கூடிய கல்லீரல் சேதம் ஆகியவை அடங்கும்.
குழந்தைகளில் ரெட்ரோபெரிட்டோனியல் நியூரோபிளாஸ்டோமா அல்லது ரெட்ரோபெரிட்டோனியல் நியூரோபிளாஸ்டோமா, அது வளரும்போது, சிறுநீர்ப்பை அல்லது குடலில் அழுத்தத் தொடங்குகிறது, இது சிறுநீர் கழித்தல் அல்லது மலம் கழித்தல், கால்கள் வீக்கம் (சிறுவர்களில், விதைப்பை வீங்குதல்) போன்ற பிரச்சனைகளை ஏற்படுத்தும்.
குழந்தைகளில் மீடியாஸ்டினத்தின் நியூரோபிளாஸ்டோமா (மீடியாஸ்டினல் நியூரோபிளாஸ்டோமா) பெரும்பாலும் மேல் வேனா காவாவை அழுத்துகிறது, மேலும் இது முகம், கழுத்து, கைகள் மற்றும் மேல் மார்பின் வீக்கத்தை ஏற்படுத்தும் (தோல் நீல-சிவப்பு நிறமாக மாறும், தோலடி முடிச்சுகளுடன்). இருமல் மற்றும் மூச்சுத்திணறல், சுவாசப் பிரச்சினைகள் (மூச்சுத் திணறல்) அல்லது விழுங்குவதில் சிக்கல்கள் (டிஸ்ஃபேஜியா) தோன்றும்; கழுத்தில், காலர்போனுக்கு மேலே மற்றும் அக்குள்களில் விரிவாக்கப்பட்ட நிணநீர் முனைகள் காணப்படுகின்றன.
கட்டி செல்கள் எலும்பு மஜ்ஜைக்கு பரவுவதால் இரத்த சோகை, த்ரோம்போசைட்டோபீனியா மற்றும் லுகோபீனியா ஆகியவை இரத்தப்போக்குக்கான போக்குடன் ஏற்படுகின்றன.
மேலும் பெரியோர்பிட்டல் பகுதியில் மெட்டாஸ்டேஸ்கள் இருந்தால், கண்களைச் சுற்றி கருவளையங்கள் அல்லது காயங்கள் தோன்றும். அத்தகைய கட்டி தலைவலி மற்றும் தலைச்சுற்றல், எக்ஸோஃப்தால்மியா (கண் இமைகள் வீக்கம்), மற்றும் நரம்பு முனைகளின் சுருக்கம் காரணமாக - தொங்கும் கண் இமைகள் (ptosis) மற்றும் கண்புரைகளின் அளவு குறைதல் (miosis) ஆகியவற்றையும் ஏற்படுத்தும்.
குழந்தைகளில் வயிற்று நியூரோபிளாஸ்டோமா அல்லது வயிற்று குழியின் நியூரோபிளாஸ்டோமா, வயிற்றில் தொட்டுணரக்கூடிய முத்திரைகள் உருவாக வழிவகுக்கிறது, அதன் விரிவடைதல், பசியின்மை, மலச்சிக்கல் மற்றும் இரத்த அழுத்தம் அதிகரிக்கிறது. முதுகுத் தண்டு அல்லது நரம்பு வேரில் அழுத்தும் கட்டி, கைகால்களின் உணர்வின்மை மற்றும் பலவீனத்திற்கு வழிவகுக்கும், நிற்க, ஊர்ந்து செல்ல அல்லது நடக்க இயலாமைக்கு வழிவகுக்கும். எலும்புகள் பாதிக்கப்பட்டால், எலும்பு வலி ஏற்படலாம்.
வயிற்று குழியில் நிணநீர் முனை சேதத்துடன் நிலை 3-4 கட்டி ஏற்பட்டால், கட்டி செல்கள் சிறுநீரக பாரன்கிமாவுக்குள் நுழையலாம், பின்னர் குழந்தைகளில் சிறுநீரகத்தின் விரிவான நியூரோபிளாஸ்டோமா உருவாகிறது, இது அதன் செயல்பாடுகளை சீர்குலைக்க வழிவகுக்கிறது.
நிலைகள்
- நிலை 1 நியூரோபிளாஸ்டோமா என்பது உடலின் ஒரு பகுதியில் உள்ளூர்மயமாக்கப்பட்டு தனிமைப்படுத்தப்பட்ட ஒரு முதன்மை கட்டியாகும்; இருபுறமும் உள்ள நிணநீர் முனையங்கள் பாதிக்கப்படுவதில்லை.
- நியூரோபிளாஸ்டோமா நிலை 2. நிலை 2A இல், முதன்மைக் கட்டி ஒரு பகுதியில் மட்டுமே இருக்கும், ஆனால் பெரியதாக இருக்கும்; இருதரப்பு நிணநீர் முனையங்கள் இதில் ஈடுபடாது. நிலை 2B இல், கட்டி அமைந்துள்ள உடலின் பக்கவாட்டில் உள்ள நிணநீர் முனையங்கள் மெட்டாஸ்டேஸ்களுக்கு நேர்மறையானவை.
- நியூரோபிளாஸ்டோமா நிலை 3: முதன்மைக் கட்டி உடலின் முதுகுத் தண்டு அல்லது மையக் கோட்டைக் கடக்கிறது, நிணநீர் முனைகளில் ஒருதலைப்பட்ச அல்லது இருதரப்பு மெட்டாஸ்டேஸ்கள் காணப்படுகின்றன.
- நியூரோபிளாஸ்டோமா நிலை 4: கட்டியானது தொலைதூர நிணநீர் முனையங்கள், எலும்பு மஜ்ஜை, எலும்புகள், கல்லீரல் அல்லது பிற உறுப்புகளுக்கு பரவியுள்ளது. மேலும் நிலை 4S என்பது ஒரு வயதுக்குட்பட்ட குழந்தைகளில் உள்ளூர்மயமாக்கப்பட்ட முதன்மைக் கட்டியுடன், தோல், கல்லீரல் அல்லது எலும்பு மஜ்ஜை வரை பரவுவதன் மூலம் தீர்மானிக்கப்படுகிறது.
சர்வதேச நியூரோபிளாஸ்டோமா ஆபத்து நிலைப்படுத்தல் அமைப்பு (INRGSS)
INRGSS, இமேஜிங்-வரையறுக்கப்பட்ட ஆபத்து காரணிகளை (IDRFs) பயன்படுத்துகிறது, இவை இமேஜிங் சோதனைகளில் காணப்படும் காரணிகளாகும், அவை கட்டியை அகற்றுவது மிகவும் கடினமாக இருக்கும் என்பதைக் குறிக்கலாம்.
INRGSS நியூரோபிளாஸ்டோமாக்களை 4 நிலைகளாகப் பிரிக்கிறது:
- L1: கட்டி தொடங்கிய இடத்திலிருந்து பரவவில்லை அல்லது முக்கிய கட்டமைப்புகளாக வளரவில்லை. இது கழுத்து, மார்பு அல்லது வயிறு போன்ற உடலின் ஒரு பகுதிக்கு மட்டுமே.
- L2: கட்டி தொடங்கிய இடத்திலிருந்து வெகு தொலைவில் பரவவில்லை (மெட்டாஸ்டாஸைஸ் செய்யப்படவில்லை) (உதாரணமாக, அது வயிற்றின் இடது பக்கத்திலிருந்து மார்பின் இடது பக்கமாக வளர்ந்திருக்கலாம்), ஆனால் அதற்கு குறைந்தது ஒரு IDRF உள்ளது.
- M: கட்டி உடலின் தொலைதூரப் பகுதிக்கு (MS நிலையில் உள்ள கட்டிகளைத் தவிர) பரவியுள்ளது.
- எம்.எஸ்: 18 மாதங்களுக்கும் குறைவான குழந்தைகளில் ஏற்படும் மெட்டாஸ்டேடிக் நோய், இதில் புற்றுநோய் தோல், கல்லீரல் மற்றும்/அல்லது எலும்பு மஜ்ஜைக்கு மட்டுமே பரவியுள்ளது.
சிக்கல்கள் மற்றும் விளைவுகள்
நியூரோபிளாஸ்டோமா பின்வரும் சிக்கல்கள் மற்றும் விளைவுகளால் வகைப்படுத்தப்படுகிறது:
- நிணநீர் முனைகள், எலும்பு மஜ்ஜை, கல்லீரல், தோல் மற்றும் எலும்புகளுக்கு பரவுதல் (மெட்டாஸ்டாஸிஸ்);
- முதுகுத் தண்டு சுருக்கம் (இது வலியை ஏற்படுத்தி பக்கவாதத்திற்கு வழிவகுக்கும்);
- பாரானியோபிளாஸ்டிக் நோய்க்குறியின் வளர்ச்சி (கட்டியால் சுரக்கப்படும் சில வேதிப்பொருட்களின் செயல்பாட்டினாலும், அதன் செல்களால் வெளிப்படுத்தப்படும் ஆன்டிஜென் டிஸ்யாலோகாங்லியோசைடு GD2 காரணமாகவும்), இது விரைவான தன்னிச்சையான கண் அசைவுகள், பலவீனமான ஒருங்கிணைப்பு, தசைப்பிடிப்பு மற்றும் வயிற்றுப்போக்கு ஆகியவற்றால் வெளிப்படுகிறது;
- முதன்மை சிகிச்சை முடிந்த பிறகு மீண்டும் ஏற்படும் (மருத்துவ நடைமுறை காட்டுவது போல், அதிக ஆபத்துள்ள நியூரோபிளாஸ்டோமாக்கள் 50% வழக்குகளில் மீண்டும் ஏற்படும்).
கண்டறியும் நியூரோபிளாஸ்டோமாக்கள்
ஒரு குழந்தைக்கு சந்தேகிக்கப்படும் நியூரோபிளாஸ்டோமாவைக் கண்டறிவதற்கு பரிசோதனை, ஆய்வக சோதனைகள் மற்றும் இமேஜிங் தேவை.
இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகளில் கேட்டகோலமைன்கள் (நோர்பைன்ப்ரைன் மற்றும் டோபமைன்) மற்றும் ஹோமோவனிலிக் அல்லது வெண்ணிலில்மாண்டலிக் அமிலங்கள் (இந்த ஹார்மோன்களின் வளர்சிதை மாற்றத்தின் போது உருவாகின்றன) ஆகியவை அடங்கும்; நியூரோஸ்பெசிஃபிக் எனோலேஸிற்கான இரத்த பரிசோதனை, இரத்த சீரத்தின் நொதி-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் மதிப்பீடு (ELISA) மற்றும் எலும்பு மஜ்ஜை பகுப்பாய்வு (ஆஸ்பிரேஷன் பஞ்சர் மூலம் எடுக்கப்பட்ட மாதிரி) ஆகியவை அடங்கும். பிறழ்வுகளைத் தீர்மானிக்க டிஎன்ஏ சோதனை செய்யப்படுகிறது, மேலும் கட்டி திசுக்களின் சைட்டோமார்பாலஜிக்கல் பரிசோதனைக்கு பயாப்ஸி செய்யப்படுகிறது.
பயாப்ஸி மாதிரிகள் எடுக்கப்பட்ட பிறகு, அவை ஒரு ஆய்வகத்திற்கு அனுப்பப்படுகின்றன, அங்கு ஒரு நோயியல் நிபுணரால் (புற்றுநோய் செல்களை அடையாளம் காண்பதில் சிறப்பு பயிற்சி பெற்ற மருத்துவர்) நுண்ணோக்கியின் கீழ் பரிசோதிக்கப்படுகின்றன. கட்டி நியூரோபிளாஸ்டோமாவா என்பதைக் காட்ட மாதிரிகளில் சிறப்பு ஆய்வக சோதனைகளும் பெரும்பாலும் நடத்தப்படுகின்றன.
அது நியூரோபிளாஸ்டோமாவாக இருந்தால், கட்டி எவ்வளவு விரைவாக வளரலாம் அல்லது பரவக்கூடும் என்பதையும், எந்த சிகிச்சைகள் சிறப்பாக செயல்படக்கூடும் என்பதையும் ஆய்வக சோதனைகள் தீர்மானிக்க உதவும்.
கருவி நோயறிதல்கள், 18F-ஃப்ளூரோடியோக்ஸிகுளுக்கோஸ் அல்லது MIBG ஸ்கேனிங் - மெட்டாயோடோபென்சில்குவானிடைனுடன் சிண்டிகிராஃபியை அறிமுகப்படுத்துவதன் மூலம் அல்ட்ராசவுண்ட், எக்ஸ்ரே, MRI அல்லது CT, PET ஆகியவற்றைப் பயன்படுத்தி நியோபிளாஸைக் காட்சிப்படுத்துகின்றன. [ 1 ]
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதலில் தீங்கற்ற கேங்க்லியோனூரோமா, கேங்க்லியோனூரோபிளாஸ்டோமா, ராப்டோமியோசர்கோமா, நெஃப்ரோபிளாஸ்டோமா ஆகியவை அடங்கும்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை நியூரோபிளாஸ்டோமாக்கள்
நியூரோபிளாஸ்டோமாவில், சிகிச்சையானது நோயாளியின் ஆபத்து குழு (கட்டியின் செயல்முறையின் நிலை), கட்டியின் உள்ளூர்மயமாக்கல், கட்டி செல்களின் மரபணு அம்சங்கள் மற்றும் குழந்தையின் வயதைப் பொறுத்தது. மேலும் இதில் கண்காணிப்பு, அறுவை சிகிச்சை, கீமோதெரபி, கதிர்வீச்சு சிகிச்சை, நோயெதிர்ப்பு சிகிச்சை மற்றும் ஹெமாட்டோபாய்டிக் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சை ஆகியவை அடங்கும்.
புற்றுநோய்க்கான எந்தவொரு கீமோதெரபியையும் போலவே, குழந்தைகளில் நியூரோபிளாஸ்டோமாவிற்கான நியோஅட்ஜுவண்ட் அல்லது துணை (முன் அல்லது அறுவை சிகிச்சைக்குப் பின்) கீமோதெரபி, படிப்புகளில் வழங்கப்படுகிறது: மருந்து தொடர்ச்சியாக பல நாட்கள் நிர்வகிக்கப்படுகிறது, அதைத் தொடர்ந்து உடல் மீட்க ஒரு இடைவெளி எடுக்கப்படுகிறது. சுழற்சிகள் பொதுவாக ஒவ்வொரு மூன்று முதல் நான்கு வாரங்களுக்கு மீண்டும் மீண்டும் செய்யப்படுகின்றன.
பின்வரும் மருந்துகள் (மற்றும் அவற்றின் சேர்க்கைகள்) பயன்படுத்தப்படுகின்றன: சைக்ளோபாஸ்பாமைடு, சிஸ்பிளாட்டின் அல்லது கார்போபிளாட்டின், டாக்ஸோரூபிசின் (அட்ரியாமைசின்), வின்கிரிஸ்டைன், எட்டோபோசைட்.
கீமோதெரபி மருந்துகளின் பொதுவான பக்க விளைவுகளில் முடி உதிர்தல், பசியின்மை, சோர்வு, குமட்டல் மற்றும் வாந்தி, வாய் புண்கள், வயிற்றுப்போக்கு அல்லது மலச்சிக்கல் ஆகியவை அடங்கும். கீமோதெரபி எலும்பு மஜ்ஜையை சேதப்படுத்தி இரத்த அணுக்களின் எண்ணிக்கையைக் குறைக்கும்.
இலக்கு வைக்கப்பட்ட நோயெதிர்ப்பு சிகிச்சை (கட்டி ஆன்டிஜென் GD2 ஐ இலக்காகக் கொண்டது) மோனோக்ளோனல் ஆன்டிபாடிகள் (GD2 எதிர்ப்பு MAb) டைனுடக்ஸிமாப் (யூனிடக்சின்) மற்றும் நாக்ஸிடமாப் குழுவிலிருந்து மருந்துகளைப் பயன்படுத்துகிறது. அவை கிரானுலோசைட்-மேக்ரோபேஜ் காலனி-தூண்டுதல் காரணி (சைட்டோகைன் GM-CSF) மற்றும் இன்டர்லூகின்-2 ஆகியவற்றுடன் இணைந்து, நீடித்த உட்செலுத்துதல் மூலம் நரம்பு வழியாக நிர்வகிக்கப்படுகின்றன.
இந்த மருந்துகளின் பக்க விளைவுகளில் வலி (பெரும்பாலும் மிகவும் கடுமையானது), இரத்த அழுத்தம் குறைதல், அதிகரித்த இதயத் துடிப்பு, மூச்சுத் திணறல் (காற்றுப்பாதைகளின் வீக்கத்துடன்), அதிகரித்த வெப்பநிலை, குமட்டல், வாந்தி மற்றும் வயிற்றுப்போக்கு, இரத்தத்தின் செல்லுலார் மற்றும் தாது கலவையில் ஏற்படும் மாற்றங்கள் ஆகியவை அடங்கும்.
அதிக அளவிலான கீமோதெரபி மற்றும் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சைக்குப் பிறகு புற்றுநோய் மீண்டும் வருவதற்கான அபாயத்தைக் குறைக்க, அதிக ஆபத்துள்ள நியூரோபிளாஸ்டோமா உள்ள குழந்தைகளுக்கு முறையான ரெட்டினாய்டுகள், 13-சிஸ்-ரெட்டினோயிக் அமிலம் (ஐசோட்ரெட்டினோயின்) மூலம் சிகிச்சை அளிக்கப்படுகிறது. [ 2 ]
நியூரோபிளாஸ்டோமாவின் அறுவை சிகிச்சை - கட்டியை அகற்றுதல், எடுத்துக்காட்டாக, திறந்த அட்ரினலெக்டோமி அல்லது அட்ரீனல் நியூரோபிளாஸ்டோமாவின் லேப்ராஸ்கோபிக் பிரித்தல்; லிம்பெக்டோமி (பாதிக்கப்பட்ட நிணநீர் முனைகளை அகற்றுதல்), முதலியன [ 3 ]
அதிக ஆபத்துள்ள நியூரோபிளாஸ்டோமாவுக்கு, கதிர்வீச்சு சிகிச்சை பயன்படுத்தப்படலாம்.[ 4 ]
தடுப்பு
குழந்தைகளில் நியூரோபிளாஸ்டோமா ஏற்படுவதற்கான காரணங்களைக் கருத்தில் கொண்டு, கர்ப்பத்தைத் திட்டமிடும்போது ஒரே தடுப்பு நடவடிக்கை மரபணு ஆலோசனையாக இருக்கலாம். ஆனால் இந்தக் கட்டி 1-2% வழக்குகளில் மட்டுமே பரம்பரை பிறழ்வுகளுடன் தொடர்புடையது என்பதை மனதில் கொள்ள வேண்டும்.
முன்அறிவிப்பு
குழந்தை நியூரோபிளாஸ்டோமா தன்னிச்சையாக பின்வாங்கும் திறனைக் கொண்டுள்ளது.
முன்கணிப்பு குறிப்பான்கள்
- அதிக ஆபத்துள்ள கட்டிகள், அதே போல் அனைத்து வயதுக் குழுக்கள் மற்றும் அனைத்து நிலைகளிலும் உள்ள குழந்தைகளில் (நிலை 4S தவிர) நியூரோபிளாஸ்டோமா - N-MYC மரபணுவின் அதிகரித்த வெளிப்பாடு மற்றும் N-Myc ஆன்கோஜீனின் பெருக்கத்துடன் - ஆயுட்காலத்தை பாதிக்கும் சாதகமற்ற முன்கணிப்பைக் கொண்டுள்ளன.
- குரோமோசோம்கள் 1 அல்லது 11 இன் சில பகுதிகளைக் கொண்ட கட்டி செல்கள் இருப்பது (1p அல்லது 11q நீக்குதல்கள் என அழைக்கப்படுகிறது) மோசமான முன்கணிப்பைக் கொண்டுள்ளது. குரோமோசோம் 17 இன் கூடுதல் பகுதியைக் கொண்டிருப்பது (17q அதிகரிப்பு) மோசமான முன்கணிப்புடன் தொடர்புடையது.
- அதிக அளவு டிஎன்ஏ கொண்ட நியூரோபிளாஸ்டோமா செல்கள், குறிப்பாக 2 வயதுக்குட்பட்ட குழந்தைகளுக்கு சிறந்த முன்கணிப்பைக் கொண்டுள்ளன.
- அதிக நியூரோட்ரோபின் ஏற்பிகளைக் கொண்ட நியூரோபிளாஸ்டோமாக்கள், குறிப்பாக நரம்பு வளர்ச்சி காரணி ஏற்பி டி.ஆர்.கே.ஏ, சிறந்த முன்கணிப்பைக் கொண்டுள்ளன.
குழந்தை பருவ புற்றுநோயியல் குழு (COG) இடர் குழு மூலம் உயிர்வாழ்வு
- குறைந்த ஆபத்து குழு: குறைந்த ஆபத்துள்ள குழுவில் உள்ள குழந்தைகள் 5 ஆண்டு உயிர்வாழும் வீதத்தை 95%க்கும் அதிகமாக கொண்டுள்ளனர்.
- இடைநிலை இடர் குழு: இடைநிலை இடர் குழுவில் உள்ள குழந்தைகள் 5 ஆண்டு உயிர்வாழும் வீதத்தை 90% முதல் 95% வரை கொண்டுள்ளனர்.
- அதிக ஆபத்துள்ள குழு: அதிக ஆபத்துள்ள குழுவில் உள்ள குழந்தைகள் 5 ஆண்டு உயிர்வாழும் வீதத்தை சுமார் 50%உள்ளனர்.
குழந்தைப் பருவ புற்றுநோய் இறப்புகளில் சுமார் 15% நியூரோபிளாஸ்டோமாவால் ஏற்படுகின்றன. இந்த அதிக ஆபத்துள்ள வீரியம் மிக்க கட்டிக்கு நீண்டகால உயிர்வாழ்வதற்கான வாய்ப்புகள் 40% ஐ விட அதிகமாக இல்லை. ஒட்டுமொத்த ஐந்தாண்டு உயிர்வாழ்வு விகிதம் 67-74%, ஒன்று முதல் நான்கு வயதுக்குட்பட்டவர்களில் 43%, மற்றும் வாழ்க்கையின் முதல் ஆண்டில் கண்டறியப்பட்ட நியூரோபிளாஸ்டோமாவுக்கு 80% க்கும் அதிகமாகும்.
Использованная литература

