கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மாண்டூக்ஸ் சோதனை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
மாண்டூக்ஸ் சோதனைக்கான அறிகுறிகள்
வெகுஜன காசநோய் நோயறிதலில், முந்தைய முடிவைப் பொருட்படுத்தாமல், BCG தடுப்பூசி போடப்பட்ட அனைத்து குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கும் 2 TE உடன் கூடிய மாண்டூக்ஸ் சோதனை வருடத்திற்கு ஒரு முறை செய்யப்படுகிறது. குழந்தை 12 மாத வயதில் முதல் மாண்டூக்ஸ் சோதனையைப் பெறுகிறது. BCG தடுப்பூசி போடப்படாத குழந்தைகளுக்கு, 6 மாதங்களில் இருந்து ஒவ்வொரு ஆறு மாதங்களுக்கும் ஒரு முறை குழந்தை BCG தடுப்பூசி போடும் வரை மாண்டூக்ஸ் சோதனை செய்யப்படுகிறது, பின்னர் பொதுவாக ஏற்றுக்கொள்ளப்பட்ட முறையின்படி வருடத்திற்கு ஒரு முறை செய்யப்படுகிறது.
மாண்டூக்ஸ் சோதனையை தனிப்பட்ட காசநோய் நோயறிதலுக்கும் பயன்படுத்தலாம். இது குழந்தைகள் பாலிகிளினிக், சோமாடிக் மற்றும் தொற்று மருத்துவமனைகளின் நிலைமைகளில் காசநோய் மற்றும் பிற நோய்களின் வேறுபட்ட நோயறிதலுக்காக, ஒரு டார்பிட், அலை போன்ற போக்கைக் கொண்ட நாள்பட்ட நோய்கள் முன்னிலையில், பாரம்பரிய சிகிச்சை முறைகளின் பயனற்ற தன்மை மற்றும் தொற்று அல்லது காசநோய்க்கான கூடுதல் ஆபத்து காரணிகள் (காசநோய் உள்ள நோயாளியுடன் தொடர்பு, காசநோய்க்கு எதிரான தடுப்பூசி இல்லாமை, சமூக ஆபத்து காரணிகள் போன்றவை) முன்னிலையில் மேற்கொள்ளப்படுகிறது.
கூடுதலாக, பொது சுகாதாரப் பாதுகாப்பு வலையமைப்பில் வருடத்திற்கு இரண்டு முறை மாண்டூக்ஸ் பரிசோதனைக்கு உட்படுத்தப்படும் குழந்தைகள் மற்றும் இளம் பருவத்தினரின் குழுக்கள் உள்ளன:
- நீரிழிவு நோய், இரைப்பை மற்றும் சிறுகுடல் புண், இரத்த நோய்கள், முறையான நோய்கள் உள்ள நோயாளிகள். நீண்டகால ஹார்மோன் சிகிச்சையைப் பெறும் எச்.ஐ.வி-யால் பாதிக்கப்பட்ட நோயாளிகள் (1 மாதத்திற்கும் மேலாக);
- நாள்பட்ட குறிப்பிட்ட அல்லாத நோய்களுடன் (நிமோனியா, மூச்சுக்குழாய் அழற்சி, டான்சில்லிடிஸ்), அறியப்படாத காரணத்தின் சப்ஃபிரைல் வெப்பநிலை;
- குழந்தையின் வயதைப் பொருட்படுத்தாமல், காசநோய்க்கு எதிராக தடுப்பூசி போடப்படவில்லை;
- நிறுவனங்களில் (தங்குமிடம், மையங்கள், வரவேற்பு மையங்கள்) இருக்கும் மற்றும் மருத்துவ ஆவணங்கள் இல்லாத சமூக ஆபத்து குழுக்களைச் சேர்ந்த குழந்தைகள் மற்றும் இளம் பருவத்தினர் (நிறுவனத்தில் அனுமதிக்கப்பட்டவுடன், பின்னர் வருடத்திற்கு இரண்டு முறை 2 ஆண்டுகளுக்கு).
தனிப்பட்ட டியூபர்குலின் நோயறிதல்களை மேற்கொள்ளும்போது, டியூபர்குலினுக்கு உணர்திறன் வரம்பு தீர்மானிக்கப்படுகிறது - உடல் நேர்மறையான எதிர்வினையுடன் பதிலளிக்கும் டியூபர்குலினின் மிகக் குறைந்த செறிவு. டியூபர்குலினுக்கு உணர்திறன் வரம்பை தீர்மானிக்க, உலர்ந்த சுத்திகரிக்கப்பட்ட டியூபர்குலினின் பல்வேறு நீர்த்தங்களுடன் இன்ட்ராடெர்மல் மாண்டூக்ஸ் சோதனை பயன்படுத்தப்படுகிறது.
சந்தேகிக்கப்படும் குறிப்பிட்ட கண் பாதிப்பு உள்ள குழந்தைகளில், குவிய எதிர்வினையைத் தவிர்ப்பதற்காக, 0.01 மற்றும் 0.1 TE உடன் தோல் அல்லது இன்ட்ராடெர்மல் சோதனைகள் மூலம் காசநோய் நோயறிதலைத் தொடங்குவது நல்லது.
டியூபர்குலின் தோல் பரிசோதனைகள் (பிளாஸ்டர், களிம்பு) தற்போது அதிக வரலாற்று முக்கியத்துவத்தைக் கொண்டுள்ளன, அவை அரிதாகவே பயன்படுத்தப்படுகின்றன, பெரும்பாலும் தோலின் காசநோயைக் கண்டறிவதற்கு அல்லது சில காரணங்களால் மிகவும் பொதுவான தோல் மற்றும் இன்ட்ராடெர்மல் டியூபர்குலின் சோதனைகளைப் பயன்படுத்துவது சாத்தியமில்லாத சந்தர்ப்பங்களில். பிர்கெட் சோதனையும் அரிதாகவே பயன்படுத்தப்படுகிறது.
டியூபர்குலின் ஒவ்வாமையின் தன்மையை தெளிவுபடுத்துவதற்கும், வழங்கப்படும் சிகிச்சையை மதிப்பிடுவதற்கும், வேறுபட்ட நோயறிதல்கள் அவசியமானபோது கிரிஞ்சர் மற்றும் கார்பிலோவ்ஸ்கியின் பட்டம் பெற்ற தோல் சோதனை (GST) செய்யப்படுகிறது.
சுவாச உறுப்புகளின் காசநோயின் செயல்பாட்டைத் தீர்மானிக்கவும், எட்டியோலாஜிக்கல் நோயறிதல் மற்றும் எக்ஸ்ட்ராபுல்மோனரி இடங்களில் காசநோயின் செயல்பாட்டைத் தீர்மானிக்கவும் தேவைப்படும்போது டியூபர்குலினின் தோலடி நிர்வாகத்துடன் ஒரு சோதனை சுட்டிக்காட்டப்படுகிறது.
மாண்டூக்ஸ் சோதனை செயல்முறை
டியூபர்குலின் ஆம்பூலை 70% எத்தில் ஆல்கஹாலில் நனைத்த துணியால் கவனமாக துடைக்க வேண்டும், பின்னர் ஆம்பூல்களைத் திறக்க ஆம்பூலின் கழுத்து கத்தியால் மூடப்பட்டு உடைக்கப்பட வேண்டும். ஆம்பூலில் இருந்து டியூபர்குலின் ஒரு சிரிஞ்ச் மற்றும் ஊசி மூலம் சேகரிக்கப்பட்டு, பின்னர் மாண்டூக்ஸ் சோதனையை நிர்வகிக்கப் பயன்படுகிறது. 0.2 மில்லி மருந்து சிரிஞ்சில் இழுக்கப்படுகிறது (அதாவது 2 அளவுகள்), பின்னர் கரைசல் 0.1 மில்லி குறிக்கு ஒரு மலட்டு பருத்தி துணியில் வெளியிடப்படுகிறது. கரைசலை ஊசியின் பாதுகாப்பு தொப்பியிலோ அல்லது காற்றிலோ வெளியிடுவது ஏற்றுக்கொள்ள முடியாதது, ஏனெனில் இது மருத்துவ பணியாளர்களின் ஒவ்வாமை எதிர்வினைக்கு வழிவகுக்கும். திறந்த பிறகு, அசெப்டிக் நிலைமைகளின் கீழ் சேமிக்கப்பட்டால், டியூபர்குலின் ஆம்பூல் 2 மணி நேரத்திற்கு மேல் பயன்படுத்த ஏற்றது.
சருமத்திற்குள் செய்யப்படும் சோதனை ஒரு செயல்முறை அறையில் மட்டுமே செய்யப்படுகிறது. நோயாளி உட்கார்ந்த நிலையில் இருக்கிறார். முன்கையின் நடுவில் மூன்றில் ஒரு பகுதியின் உள் மேற்பரப்பில் உள்ள தோல் பகுதிக்கு 70% எத்தில் ஆல்கஹால் கரைசல், மலட்டு பருத்தி கம்பளியால் உலர்த்தப்பட்டு, டியூபர்குலின் கண்டிப்பாக சருமத்திற்குள் செலுத்தப்படுகிறது, இதற்காக ஊசி வெட்டப்பட்ட பகுதியுடன் அதன் மேற்பரப்புக்கு இணையாக நீட்டப்பட்ட தோலின் மேல் அடுக்குகளில் மேல்நோக்கி செலுத்தப்படுகிறது. தோலில் ஊசி துளையைச் செருகிய பிறகு, 0.1 மில்லி டியூபர்குலின் கரைசல் சிரிஞ்சிலிருந்து செலுத்தப்படுகிறது (அதாவது ஒரு டோஸ்). ஊசி போடும் இடத்தில் மீண்டும் ஆல்கஹால் சிகிச்சை அளிக்கப்படுவதில்லை, ஏனெனில் ஊசி போடும் இடத்தில் தொற்று ஏற்படும் ஆபத்து குறைவாக உள்ளது (PPD-L இல் குயினிசோல் உள்ளது). சரியான நுட்பத்துடன், தோலில் குறைந்தபட்சம் 7-9 மிமீ வெண்மையான நிற விட்டம் கொண்ட "எலுமிச்சை தோல்" வடிவத்தில் ஒரு பரு உருவாகிறது, அது விரைவில் மறைந்துவிடும்.
மருத்துவர் பரிந்துரைத்தபடி, சிறப்புப் பயிற்சி பெற்ற செவிலியரால் மாண்டூக்ஸ் சோதனை நடத்தப்படுகிறது. 72 மணி நேரத்திற்குப் பிறகு மருத்துவர் அல்லது பயிற்சி பெற்ற செவிலியரால் பதில் மதிப்பிடப்படுகிறது. முடிவுகள் பின்வரும் பதிவு படிவங்களில் உள்ளிடப்படுகின்றன: எண். 063/u (தடுப்பூசி அட்டை). எண். 026/u (குழந்தையின் மருத்துவ பதிவு). எண். 112/u (குழந்தையின் வளர்ச்சி வரலாறு). உற்பத்தியாளர், தொகுதி எண், டியூபர்குலின் காலாவதி தேதி, சோதனை தேதி, வலது அல்லது இடது முன்கையில் மருந்தை செலுத்துதல் மற்றும் சோதனை முடிவு (மில்லிமீட்டரில் ஊடுருவல் அல்லது பரு அளவு, ஊடுருவல் இல்லாத நிலையில் - ஹைபிரீமியா அளவு) ஆகியவை குறிப்பிடப்பட்டுள்ளன.
ஒழுங்காக ஒழுங்கமைக்கப்பட்டால், நிர்வாகப் பிரதேசத்தின் 90-95% குழந்தைகள் மற்றும் இளம் பருவத்தினர் ஆண்டுதோறும் காசநோய் நோயறிதலுக்கு உட்படுத்தப்பட வேண்டும். ஒழுங்கமைக்கப்பட்ட குழுக்களில், சிறப்புப் பயிற்சி பெற்ற மருத்துவப் பணியாளர்கள் அல்லது குழு முறை மூலம் நிறுவனங்களில் வெகுஜன காசநோய் நோயறிதல் மேற்கொள்ளப்படுகிறது, இது விரும்பத்தக்கது. குழு முறையில், குழந்தைகள் மருத்துவமனைகள் குழுக்களை உருவாக்குகின்றன - இரண்டு செவிலியர்கள் மற்றும் ஒரு மருத்துவர். ஒழுங்கமைக்கப்படாத குழந்தைகளுக்கு, மந்தூக்ஸ் சோதனை குழந்தைகள் மருத்துவமனையின் நிலைமைகளில் மேற்கொள்ளப்படுகிறது. கிராமப்புறங்களில், மாவட்ட கிராமப்புற மாவட்ட மருத்துவமனைகள் மற்றும் ஃபெல்ட்ஷர்-மருத்துவச்சி நிலையங்களால் காசநோய் நோயறிதல் மேற்கொள்ளப்படுகிறது. காசநோய் நோயறிதலுக்கான வழிமுறை வழிகாட்டுதல் காசநோய் எதிர்ப்பு மருந்தகத்தின் (அலுவலகம்) குழந்தை மருத்துவரால் மேற்கொள்ளப்படுகிறது. காசநோய் எதிர்ப்பு மருந்தகம் (அலுவலகம்) இல்லாத நிலையில், குழந்தைகளுக்கான வெளிநோயாளர் துறைத் தலைவர் (மாவட்ட குழந்தை மருத்துவர்) மாவட்டஃபுதிசியாலஜிஸ்ட்டுடன் இணைந்து பணிபுரிகிறார்.
டியூபர்குலின் அறிமுகத்திற்கு பதிலளிக்கும் விதமாக, முன்னர் உணர்திறன் பெற்ற நபரின் உடலில் ஒரு உள்ளூர், பொதுவான மற்றும்/அல்லது குவிய எதிர்வினை உருவாகிறது.
- டியூபர்குலின் செலுத்தப்படும் இடத்தில் ஒரு உள்ளூர் எதிர்வினை உருவாகிறது, மேலும் அது ஹைபர்மீமியா, பருக்கள், ஊடுருவல்கள், வெசிகிள்ஸ், புல்லே, லிம்பாங்கிடிஸ் மற்றும் நெக்ரோசிஸ் என வெளிப்படலாம். டியூபர்குலினை தோல் மற்றும் சருமத்திற்குள் செலுத்தும் போது, உள்ளூர் எதிர்வினை கண்டறியும் முக்கியத்துவத்தைக் கொண்டுள்ளது.
- பொதுவான எதிர்வினை மனித உடலில் ஏற்படும் பொதுவான மாற்றங்களால் வகைப்படுத்தப்படுகிறது மற்றும் உடல்நலக் குறைவு, உடல் வெப்பநிலை அதிகரிப்பு, தலைவலி, மூட்டுவலி, இரத்த பரிசோதனைகளில் ஏற்படும் மாற்றங்கள் (மோனோசைட்டோபீனியா, டிஸ்ப்ரோட்டினீமியா, ESR இன் சிறிய முடுக்கம் போன்றவை) வடிவத்தில் வெளிப்படும். பொதுவான எதிர்வினை பெரும்பாலும் டியூபர்குலினின் தோலடி நிர்வாகத்துடன் உருவாகிறது.
- ஒரு குறிப்பிட்ட காயத்தின் மையத்தில் உள்ள நோயாளிகளுக்கு குவிய எதிர்வினை உருவாகிறது - பல்வேறு உள்ளூர்மயமாக்கல்களின் காசநோய் குவியங்களில். நுரையீரல் காசநோயில்,ஹீமோப்டிசிஸ், அதிகரித்த இருமல் மற்றும் கண்புரை அறிகுறிகள், சளியின் அளவு அதிகரிப்பு, மார்பு வலி போன்ற குவிய எதிர்வினை தோன்றக்கூடும்; எக்ஸ்ட்ராபுல்மோனரி காசநோயில் - காசநோய் புண் மண்டலத்தில் அழற்சி மாற்றங்களில் அதிகரிப்பு. மருத்துவ வெளிப்பாடுகளுடன், எக்ஸ்ரே பரிசோதனையில் காசநோய் குவியத்தைச் சுற்றியுள்ள பெரிஃபோகல் வீக்கத்தின் அதிகரிப்பைக் காட்டலாம். டியூபர்குலினின் தோலடி நிர்வாகத்துடன் குவிய எதிர்வினை அதிகமாகக் காணப்படுகிறது.
மாண்டூக்ஸ் சோதனை முடிவு 72 மணி நேரத்திற்குப் பிறகு மதிப்பிடப்படுகிறது. பப்புலின் விட்டம் அல்லது மில்லிமீட்டரில் ஹைபர்மீமியா ஒரு வெளிப்படையான அளவுகோலைக் கொண்டு அளவிடப்படுகிறது. அளவுகோல் முன்கையின் அச்சுக்கு செங்குத்தாக நிலைநிறுத்தப்பட்டுள்ளது. முடிவுகளின் சரியான விளக்கத்திற்கு, எதிர்வினையின் காட்சி மதிப்பீடு மட்டுமல்லாமல், டியூபர்குலின் ஊசி தளத்தின் படபடப்பும் அவசியம், ஏனெனில் பலவீனமாக வெளிப்படுத்தப்பட்ட பப்புலுடன், தோல் மட்டத்திற்கு மேலே சற்று உயர்ந்து, ஹைபர்மீமியா இல்லாத நிலையில், எதிர்வினை எதிர்மறையாக மதிப்பிடப்படலாம். பப்புலுக்கு அப்பால் ஹைபர்மீமியா நீட்டிக்கப்படுவதால், எதிர்வினை பகுதியில் கட்டைவிரலால் லேசான அழுத்தம் ஹைபர்மீமியாவை சுருக்கமாக அகற்றி பப்புலை மட்டும் அளவிட உங்களை அனுமதிக்கிறது.
 [ 3 ]
[ 3 ]
பிர்கெட் சோதனை
இந்த சோதனையானது, 1 மில்லி லிட்டர் தண்ணீரில் 100,000 TE உள்ளடக்கத்திற்கு நீர்த்த உலர்ந்த சுத்திகரிக்கப்பட்ட டியூபர்குலினை சருமத்தில் பயன்படுத்துவதாகும். இந்த டியூபர்குலின் கரைசலின் ஒரு துளி தோலில் தடவுவதன் மூலம் தோலின் வடு நீக்கம் செய்யப்படுகிறது. இதன் விளைவு 48-72 மணி நேரத்திற்குப் பிறகு மதிப்பிடப்படுகிறது.
மாண்டூக்ஸ் சோதனை முடிவுகளின் மதிப்பீடு
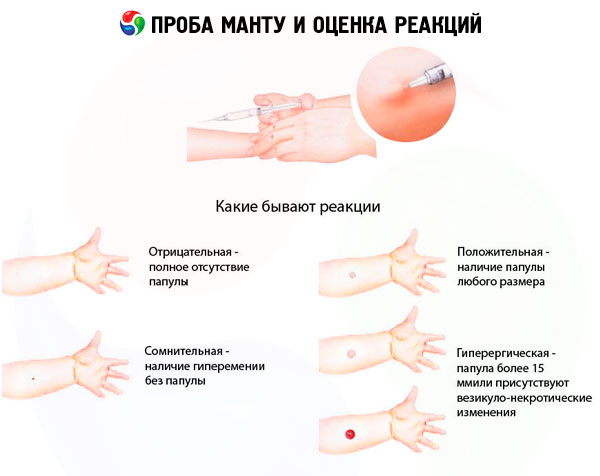
சோதனை முடிவுகளை பின்வருமாறு மதிப்பிடலாம்:
- எதிர்மறை எதிர்வினை - ஊடுருவல் (பப்புல்) மற்றும் ஹைபிரீமியா முழுமையாக இல்லாதது, 0-1 மிமீ ஒரு குத்துதல் எதிர்வினை இருப்பது அனுமதிக்கப்படுகிறது;
- சந்தேகத்திற்குரிய எதிர்வினை - ஊடுருவல் (பப்புல்) 2-4 மிமீ அளவு அல்லது ஊடுருவல் இல்லாமல் எந்த அளவிலான ஹைபிரீமியா;
- நேர்மறை எதிர்வினை - 5 மிமீ அல்லது அதற்கு மேற்பட்ட அளவுள்ள ஊடுருவல் (பப்புல்), அதே போல் வெசிகிள்ஸ், லிம்பாங்கிடிஸ் மற்றும் புண்கள் (டியூபர்குலின் ஊசி போடப்பட்ட இடத்தைச் சுற்றி எந்த அளவிலான பல பருக்கள்):
- பலவீனமான நேர்மறை - பரு அளவு 5-9 மிமீ:
- நடுத்தர தீவிரம் - பரு அளவு 10-14 மிமீ;
- உச்சரிக்கப்படுகிறது - பப்புல் அளவு 15-16 மிமீ;
- ஹைப்பரெர்ஜிக் - குழந்தைகள் மற்றும் இளம்பருவத்தில் பப்புல் அளவு 17 மிமீ மற்றும் அதற்கு மேல், பெரியவர்களில் 21 மிமீ மற்றும் அதற்கு மேல், அதே போல் பப்புலின் அளவைப் பொருட்படுத்தாமல் வெசிகுலர்-நெக்ரோடிக் எதிர்வினைகள், நிணநீர் அழற்சி மற்றும் மந்தநிலை.
நம் நாட்டில், தடுப்பூசி நாட்காட்டியின்படி, முழு குழந்தை மக்களும் குறிப்பிட்ட நேரங்களில் காசநோய்க்கு எதிரான தடுப்பூசிக்கு உட்படுத்தப்படுகிறார்கள். BCG தடுப்பூசி அறிமுகப்படுத்தப்பட்ட பிறகு, உடலில் DTH உருவாகிறது, இதன் விளைவாக நிலையான நீர்த்தலில் 2 TE சுத்திகரிக்கப்பட்ட டியூபர்குலினுடன் எதிர்வினைகள் நேர்மறையாகின்றன - தடுப்பூசிக்குப் பிந்தைய ஒவ்வாமை (PVA) என்று அழைக்கப்படுவது உருவாகிறது. உடலில் தன்னிச்சையான தொற்று விளைவாக ஒரு நேர்மறையான எதிர்வினையின் தோற்றம் ஒரு தொற்று ஒவ்வாமை (IA) என்று கருதப்படுகிறது. BCG தடுப்பூசிகளின் நேரம் மற்றும் அதிர்வெண் குறித்த தரவுகளுடன் இணைந்து இயக்கவியலில் மாண்டூக்ஸ் சோதனைகளின் முடிவுகளைப் படிப்பது, ஒரு விதியாக, பெரும்பாலான சந்தர்ப்பங்களில் PVA மற்றும் IA க்கு இடையில் வேறுபட்ட நோயறிதலை அனுமதிக்கிறது.
பின்வரும் சந்தர்ப்பங்களில் மாண்டூக்ஸ் சோதனையின் நேர்மறையான முடிவுகள் PVA ஆகக் கருதப்படுகின்றன:
- முந்தைய தடுப்பூசி அல்லது BCG உடன் மறு தடுப்பூசிக்குப் பிறகு முதல் 2 ஆண்டுகளில் 2 TE க்கு நேர்மறை மற்றும் சந்தேகத்திற்குரிய எதிர்வினைகளின் தோற்றம்;
- டியூபர்குலின் ஊசிக்குப் பிறகு பப்புலின் அளவிற்கும் தடுப்பூசிக்குப் பிந்தைய BCG அடையாளத்தின் (வடு) அளவிற்கும் உள்ள தொடர்பு; 7 மிமீ வரையிலான பப்புல் 9 மிமீ வரையிலான வடுக்களுக்கும், 11 மிமீ வரையிலான பப்புல் 9 மிமீக்கு மேல் உள்ள வடுக்களுக்கும் ஒத்திருக்கிறது.
பின்வரும் சந்தர்ப்பங்களில் மாண்டூக்ஸ் சோதனை முடிவு IA (GRT) ஆகக் கருதப்படுகிறது:
- BCG தடுப்பூசி அல்லது மறு தடுப்பூசியுடன் தொடர்புடையதாக இல்லாத, எதிர்மறையான எதிர்வினையை நேர்மறையாக மாற்றுதல். - டியூபர்குலின் சோதனைகளின் "மாற்றம்";
- டியூபர்குலின்-பாசிட்டிவ் குழந்தைகள் மற்றும் இளம்பருவத்தில் ஒரு வருட காலப்பகுதியில் பப்புலின் அளவு 6 மிமீ அல்லது அதற்கு மேல் அதிகரிப்பு;
- படிப்படியாக, பல ஆண்டுகளில், மிதமான தீவிரம் அல்லது கடுமையான எதிர்வினைகளின் எதிர்வினைகளை உருவாக்குவதன் மூலம் காசநோய்க்கு உணர்திறன் அதிகரிப்பு;
- தடுப்பூசி அல்லது BCG உடன் மறு தடுப்பூசி போட்ட 5-7 ஆண்டுகளுக்குப் பிறகு, மங்கிப்போகும் போக்கு இல்லாமல் அதே மட்டத்தில் காசநோய்க்கு தொடர்ந்து (3 ஆண்டுகள் அல்லது அதற்கு மேல்) உணர்திறன் - காசநோய்க்கு சலிப்பான உணர்திறன்;
- முந்தைய IA-க்குப் பிறகு காசநோய்க்கான உணர்திறன் மங்குதல் (பொதுவாக முன்பு ஒரு phthisiopediatrician ஆல் கவனிக்கப்பட்டு முழு அளவிலான தடுப்பு சிகிச்சையைப் பெற்ற குழந்தைகள் மற்றும் இளம் பருவத்தினரில்).
குழந்தைகள் மற்றும் இளம் பருவத்தினரிடையே இயக்கவியலில் வெகுஜன காசநோய் நோயறிதலின் முடிவுகளின் அடிப்படையில், பின்வரும் குழுக்கள் வேறுபடுகின்றன:
- தொற்று இல்லாதவர்கள் - இவர்கள் ஆண்டுதோறும் எதிர்மறையான மாண்டூக்ஸ் சோதனை முடிவுகளைக் கொண்ட குழந்தைகள் மற்றும் இளம் பருவத்தினர், அதே போல் PVA உள்ள இளம் பருவத்தினர்;
- மைக்கோபாக்டீரியம் காசநோயால் பாதிக்கப்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினர்.
காசநோயை முன்கூட்டியே கண்டறிவதற்கும், சரியான நேரத்தில் தடுப்பதற்கும், உடலின் முதன்மை தொற்று ஏற்படும் தருணத்தை பதிவு செய்வது முக்கியம். எதிர்மறையான எதிர்வினைகள் நேர்மறையான எதிர்வினைகளாக மாறும்போது இது சிரமங்களை ஏற்படுத்தாது, BCG உடன் தடுப்பூசி அல்லது மறு தடுப்பூசியுடன் தொடர்புடையது அல்ல. அத்தகைய குழந்தைகள் மற்றும் இளம் பருவத்தினர் சரியான நேரத்தில் பரிசோதனை மற்றும் தடுப்பு சிகிச்சைக்காக ஒரு காசநோய் நிபுணரிடம் பரிந்துரைக்கப்பட வேண்டும். முதன்மை நோய்த்தொற்றின் ஆரம்ப காலத்தில் 3 மாதங்களுக்கு தடுப்பு குறிப்பிட்ட சிகிச்சை உள்ளூர் காசநோய் வடிவங்களின் வளர்ச்சியைத் தடுக்கிறது. இன்று, "திருப்புமுனை" காலத்தில் கண்டறியப்பட்ட குழந்தைகள் மற்றும் இளம் பருவத்தினரிடையே காசநோயின் பங்கு 15 முதல் 43.2% வரை உள்ளது.
காசநோய்க்கு ஆண்டுக்கு 6 மிமீ அல்லது அதற்கு மேற்பட்ட உணர்திறன் அதிகரிக்கும் குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கு காசநோய் வளர்ச்சி நிரூபிக்கப்பட்டுள்ளது. அத்தகைய குழந்தைகள் மற்றும் இளம் பருவத்தினருக்கும் 3 மாதங்களுக்கு நோய்த்தடுப்பு சிகிச்சை அளிக்கப்பட வேண்டும் என்று முன்மொழியப்பட்டது.
பாதிக்கப்பட்ட குழந்தைக்கு ஹைபரெர்ஜிக்கு டியூபர்குலினுக்கு உணர்திறன் அதிகரிப்பது உள்ளூர் காசநோயை உருவாக்கும் அதிக ஆபத்தைக் குறிக்கிறது. இந்த நோயாளிகள் காசநோய்க்கான ஆழமான பரிசோதனை மற்றும் தடுப்பு சிகிச்சையை நியமிப்பது குறித்த முடிவோடு ஒரு காசநோய் நிபுணருடன் கலந்தாலோசிக்கப்பட வேண்டும்.
காசநோய்க்கான இரண்டு அல்லது அதற்கு மேற்பட்ட ஆபத்து காரணிகளுடன் இணைந்து காசநோய்க்கு சலிப்பான எதிர்வினைகளைக் கொண்ட குழந்தைகள் மற்றும் இளம் பருவத்தினர், காசநோய்க்கான ஆழமான பரிசோதனையுடன் ஒரு காசநோய் நிபுணருடன் கலந்தாலோசிக்கப்பட வேண்டும்.
காசநோய்க்கான உணர்திறனின் தன்மையை விளக்குவது கடினமாக இருந்தால், குழந்தைகள் மருந்தகப் பதிவின் குழு 0 இல் ஆரம்ப கண்காணிப்புக்கு உட்படுத்தப்படுகிறார்கள், குழந்தை மருத்துவரின் மேற்பார்வையின் கீழ், குழந்தைப் பகுதியில் சிகிச்சை மற்றும் தடுப்பு நடவடிக்கைகளை கட்டாயமாக செயல்படுத்துதல் (ஹைபோசென்சிடிசேஷன், தொற்று மையங்களின் சுகாதாரம், குடற்புழு நீக்கம், நாள்பட்ட நோய்களில் நிவாரண காலத்தை அடைதல்). மருந்தகத்தில் மீண்டும் மீண்டும் பரிசோதனை 1-3 மாதங்களுக்குப் பிறகு மேற்கொள்ளப்படுகிறது.
காசநோயின் செயலில் உள்ள வடிவங்களைக் கொண்ட குழந்தைகள் மற்றும் இளம்பருவத்தினரிடையே காசநோய் உணர்திறன் பற்றிய ஆய்வு, அத்துடன் பாதிக்கப்பட்டவர்களிடமும் (மருத்துவ மற்றும் கதிரியக்க தரவுகளுடன் இணைந்து நிறை மற்றும் தனிப்பட்ட காசநோய் நோயறிதலின் அடிப்படையில்) காசநோய் உணர்திறனின் தன்மை மற்றும் காசநோய்க்கான ஆபத்து காரணிகளின் இருப்பைப் பொறுத்து நோயாளிகளைக் கண்காணிப்பதற்கான ஒரு வழிமுறையை முன்மொழிய முடிந்தது.

