கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மருந்துகள்
தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள்: டான்சில்லிடிஸுக்கு சிகிச்சையளிக்க என்ன மாத்திரைகள், பெயர்கள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
டான்சில்லிடிஸிற்கான நுண்ணுயிர் எதிர்ப்பிகள் நோயின் அறிகுறிகளைக் குறைக்கவும், சிக்கல்களைத் தடுக்கவும் (பாராடோன்சில்லிடிஸ், வாத காய்ச்சல்) மற்றும் மீட்பை விரைவுபடுத்தவும் பயன்படுத்தப்படுகின்றன.
ஆஞ்சினா என்பது ஒரு கடுமையான தொற்று நோயாகும், இது முக்கியமாக பலட்டீன் டான்சில்ஸை பாதிக்கிறது. இந்த நோய்க்கான காரணியாக பொதுவாக ஸ்ட்ரெப்டோகாக்கஸ் உள்ளது. ஆஞ்சினா குறிப்பாக குழந்தைகள், இளம் பருவத்தினர் மற்றும் இளைஞர்களிடையே பொதுவானது. ஆஞ்சினாவின் வளர்ச்சிக்குக் காரணம் கடுமையான தாழ்வெப்பநிலை, அதே போல் டான்சில்களின் நாள்பட்ட வீக்கம் (டான்சில்லிடிஸ்) ஆகும். ஆஞ்சினா உள்ள ஒருவர் தனித்தனி உணவுகளை எடுத்துக்கொள்ள வேண்டும் மற்றும் மற்றவர்களுடன் (குழந்தைகள்) நெருங்கிய தொடர்பைத் தவிர்க்க வேண்டும்.
ஆஞ்சினா ஒரு சுயாதீனமான நோய் மட்டுமல்ல, பொதுவான தொற்று நோய்களின் அறிகுறிகளில் ஒன்றாகவும் இருக்கலாம் - டிப்தீரியா, ஸ்கார்லட் காய்ச்சல் அல்லது இரத்த நோயின் வெளிப்பாடு (லுகேமியா) எனவே, நோயின் முதல் அறிகுறிகளில், மிகவும் கடுமையான நோய்களின் வளர்ச்சியை விலக்க நீங்கள் ஒரு மருத்துவரை அணுக வேண்டும்.
நோய்க்கு சிகிச்சையளிக்கும் போது, நுண்ணுயிர் எதிர்ப்பிகள், ஆண்டிபிரைடிக் மருந்துகள், வைட்டமின்கள் மற்றும் நோயெதிர்ப்பு ஊக்கிகளின் பயன்பாடு முக்கியமானது.
டான்சில்ஸில் தகடு, கர்ப்பப்பை வாய் நிணநீர் முனைகளின் மென்மை, அதிக வெப்பநிலை மற்றும் இருமல் இல்லாவிட்டால் நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன. முந்தைய அறிகுறிகளில் குறைந்தது மூன்று இருந்தால், நுண்ணுயிரியல் பரிசோதனைகள் இல்லாமல் நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன; ஒன்று அல்லது அதிகபட்சம் இரண்டு அறிகுறிகள் இருந்தால், பரிசோதனை முடிவுகள் நேர்மறையாக இருந்தால் மட்டுமே நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன.
தொண்டை வலிக்கு ஆன்டிபயாடிக் மருந்துகள் அவசியமா?
டான்சில்லிடிஸ் என்பது ஒரு பாக்டீரியா நோயாகும், அதனால்தான் இது மிகவும் கடுமையான வடிவத்தில் ஏற்படுகிறது. இந்த நோய்க்கான முக்கிய விஷயம் சரியான நேரத்தில் சிகிச்சையளிப்பதாகும், ஏனெனில் இது முதலில் நோயாளியின் நிலையைத் தணிக்க உதவும், இரண்டாவதாக, சாத்தியமான கடுமையான சிக்கல்களைத் தடுக்கும், மூன்றாவதாக, மீட்பு செயல்முறையை விரைவுபடுத்தும்.
நுண்ணுயிர் எதிர்ப்பிகளை பொதுவான மற்றும் உள்ளூர் இரண்டிலும் பயன்படுத்தலாம். ஆஞ்சினாவை உள்ளூர் அளவில் மட்டுமே சிகிச்சையளிப்பது நோயின் போக்கை மோசமாக்கும், கூடுதலாக, மருந்தின் ஒரு சிறிய செறிவு பாக்டீரியாவின் விரைவான அடிமையாதலை ஏற்படுத்துகிறது, இது மேலும் சிகிச்சையை சிக்கலாக்கும்.
டான்சில்லிடிஸுக்கு நுண்ணுயிர் எதிர்ப்பிகள் அவசியமா என்பது பற்றி நாம் பேசினால், சிகிச்சையில் வேறு மாற்று இருக்க முடியாது. நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சையளிக்கப்படாத ஸ்ட்ரெப்டோகாக்கால் தொற்றுகள் இதயத்தில் கடுமையான சிக்கல்கள், வாத நோய் மற்றும் மிக அதிக வெப்பநிலையை ஏற்படுத்தும். எனவே, குறிப்பாக டான்சில்லிடிஸ் போன்ற கடுமையான நோய்க்கு நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு கட்டாயமாகும்.
மேலும் படிக்க:
டான்சில்லிடிஸுக்கு என்ன நுண்ணுயிர் எதிர்ப்பிகள் எடுக்கப்பட வேண்டும்?
தொண்டைப் புண்ணை ஏற்படுத்தும் ஸ்ட்ரெப்டோகாக்கால் பாக்டீரியா பென்சிலினுக்கு அதிக உணர்திறன் கொண்டது, எனவே மருத்துவர்கள் பெரும்பாலும் இந்த மருந்துகளை பரிந்துரைக்கின்றனர்.
அமோக்ஸிசிலின் என்பது பென்சிலின் குழுவைச் சேர்ந்த ஒரு மருந்து. இந்த மருந்தின் நன்மை என்னவென்றால், இது பல்வேறு வடிவங்களில் கிடைக்கிறது: மாத்திரைகள், சிரப்கள், காப்ஸ்யூல்கள். இது குறிப்பாக சிறு குழந்தைகளுக்கு சிகிச்சையளிக்க வசதியானது, ஏனெனில் அவர்கள் சில நேரங்களில் ஊசி போடுவது அல்லது மாத்திரை எடுக்க வற்புறுத்துவது மிகவும் கடினம்.
அமோக்ஸிக்லாவ் என்பது கிளாவுலானிக் அமிலத்தைக் கொண்ட அமோக்ஸிசிலின் ஒரு வடிவமாகும், இது மருந்தின் விளைவை மேம்படுத்துகிறது.
பென்சிலின் சகிப்புத்தன்மை (ஒவ்வாமை) அல்லது பாக்டீரியாக்கள் பென்சிலினுக்கு உணர்திறன் இல்லாத சந்தர்ப்பங்களில், மேக்ரோலைடு குழுவின் நுண்ணுயிர் எதிர்ப்பிகள் பொதுவாக பரிந்துரைக்கப்படுகின்றன. இந்த குழுவின் நுண்ணுயிர் எதிர்ப்பிகள் மிகவும் பயனுள்ளவை, குறைந்த நச்சுத்தன்மை கொண்டவை மற்றும் அதிக எண்ணிக்கையிலான நுண்ணுயிரிகளை அழிக்கின்றன. இந்த குழுவின் முதல் மருந்து எரித்ரோமைசின் ஆகும், ஆனால் இப்போது நன்கு அறியப்பட்ட மருந்துகள் சுமேட், ஜிட்ரோலைடு மற்றும் ஹீமோமைசின் ஆகும், அவை எரித்ரோமைசினின் ஒப்புமைகளாகும்.
பெயர்கள்
பென்சிலினுக்கு ஒவ்வாமை இல்லை என்றால், இந்த குழுவின் மருந்துகளைப் பயன்படுத்துவது சிறந்தது, ஏனெனில் அவை உடலுக்கு குறைவான தீங்கு விளைவிக்கும். அமோக்ஸிக்லாவ், அமோக்ஸிசிலின் நல்ல பலனைக் காட்டுகின்றன.
அமோக்ஸிக்லாவ் ஒரு புதிய தலைமுறை நுண்ணுயிர் எதிர்ப்பி என்பதால் மிகவும் பயனுள்ள மருந்து. இருப்பினும், சில சந்தர்ப்பங்களில் பென்சிலினைப் பயன்படுத்த முடியாது (ஆஞ்சினாவின் காரணகர்த்தா பொருளுக்கு எதிர்ப்புத் திறன் கொண்டது, பென்சிலினுக்கு ஒவ்வாமை போன்றவை), எனவே பிற பரந்த-ஸ்பெக்ட்ரம் நுண்ணுயிர் எதிர்ப்பிகள் பயன்படுத்தப்படுகின்றன: கிளாசிட், லெண்டாசின், சுமேட், செஃபாலெக்சின், சிஃப்ளாக்ஸ், எரித்ரோமைசின், செஃபாசோலின்.
நீங்கள் டான்சில்லிடிஸுக்கு பாக்டீரியா எதிர்ப்பு சிகிச்சையைத் தொடங்கவில்லை என்றால், அது கடுமையான சிக்கல்களுக்கு வழிவகுக்கும் (ஓடிடிஸ், குளோமெருலோனெப்ரிடிஸ், சைனசிடிஸ்).
தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள் உட்கொண்ட முதல் மணிநேரங்களில் நோயாளியின் நிலையை கணிசமாக மேம்படுத்துகின்றன. மிக அதிக வெப்பநிலையில், தலைவலி, பலவீனம் போன்றவற்றைப் போக்க உதவும் ஆண்டிபிரைடிக், வலி நிவாரணிகளையும் நீங்கள் எடுத்துக்கொள்ள வேண்டும். மருந்துகளுடன் 38 டிகிரிக்கு கீழே வெப்பநிலையைக் குறைக்க பரிந்துரைக்கப்படவில்லை, ஏனெனில் இந்த நேரத்தில் உடல் நோயை எதிர்த்துப் போராட ஆன்டிபாடிகளை தீவிரமாக உற்பத்தி செய்கிறது.
பென்சிலின் தொடர்
மக்கள் பயன்படுத்தத் தொடங்கிய முதல் நுண்ணுயிர் எதிர்ப்பிகளில் பென்சிலின்களும் அடங்கும். நவீன காலங்களில், சில பென்சிலின் மருந்துகள் பாக்டீரியாக்கள் அவற்றுக்கு எதிர்ப்பை வளர்ப்பதால் ஏற்கனவே அவற்றின் செயல்திறனை இழந்துவிட்டன, ஆனால் மற்ற நுண்ணுயிர் எதிர்ப்பிகளிலிருந்து அவற்றை வேறுபடுத்தும் முக்கியமான நன்மைகள் பென்சிலின் அடிப்படையிலான புதிய மருந்துகளைக் கண்டுபிடிக்க நிபுணர்களை ஊக்குவிக்கின்றன.
இந்த நுண்ணுயிர் எதிர்ப்பிகளின் நன்மைகள் உடலுக்கு அவற்றின் குறைந்த தீங்கு, பரந்த அளவிலான செயல்பாடு மற்றும் அதிக பாக்டீரியா எதிர்ப்பு செயல்பாடு ஆகியவை அடங்கும். பென்சிலினின் பக்க விளைவுகள் மற்ற நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சையளிக்கும்போது விட மிகக் குறைவாகவே நிகழ்கின்றன. பக்க விளைவுகள் பொதுவாக ஒவ்வாமை, குடல் மைக்ரோஃப்ளோரா கோளாறுகள் மற்றும் சில நேரங்களில் ஊசி போடும் இடத்தில் வீக்கம் போன்ற வடிவங்களில் வெளிப்படும். பல்வேறு ஒவ்வாமை எதிர்வினைகள் அல்லது மூச்சுக்குழாய் ஆஸ்துமாவுக்கு ஆளாகும் போக்கு உள்ளவர்களால் பென்சிலினைப் பயன்படுத்த முடியாது.
பென்சிலின் குழுவின் பெரும்பாலான மருந்துகள் ஊசி வடிவில் மட்டுமே பயன்படுத்தப்படுகின்றன, ஏனெனில் வயிற்றின் அமில சூழல் அவற்றை கடுமையாக அழிக்கிறது, மேலும் அவை அவற்றின் செயல்திறனை இழக்கின்றன, குறிப்பாக உயிரியக்கவியல் மருந்துகள் (உயிரியக்கவியல் மூலம் உற்பத்தி செய்யப்படுகின்றன). ஒரே விதிவிலக்கு பினாக்ஸிபெனிசிலின் ஆகும், இது அமில சூழலுக்கு எதிர்ப்புத் திறன் கொண்டது மற்றும் வாய்வழியாக எடுத்துக்கொள்ளலாம்.
பென்சிலின் தயாரிப்புகளை மற்ற மருந்துகளுடன் எச்சரிக்கையுடன் இணைக்க வேண்டும்; சில நுண்ணுயிர் எதிர்ப்பிகளுடன் ஒரே நேரத்தில் எடுத்துக்கொள்வது முரணாக உள்ளது. பென்சிலின்கள் முக்கியமாக கிராம்-பாசிட்டிவ் பாக்டீரியாவால் (ஸ்டேஃபிளோகோகி, ஸ்ட்ரெப்டோகோகி, நிமோகோகி) ஏற்படும் நோய்களுக்கான சிகிச்சைக்கு பரிந்துரைக்கப்படுகின்றன.
அமோக்ஸிசிலின்
பாக்டீரியாவால் ஏற்படும் தொண்டை நோய்கள் வைரஸ் தொற்றுகளின் பின்னணியில் அல்லது சுயாதீனமாக ஏற்படலாம், இது டான்சில்லிடிஸின் கடுமையான வெளிப்பாடுகளுக்கு வழிவகுக்கும்.
அமோக்ஸிசிலின் பெரும்பாலும் பாக்டீரியா தொண்டை தொற்றுகள் மற்றும் தொண்டை புண்களுக்குப் பயன்படுத்தப்படுகிறது மற்றும் இது பரவலாகப் பயன்படுத்தப்படும் ஒரு ஆண்டிபயாடிக் ஆகும்.
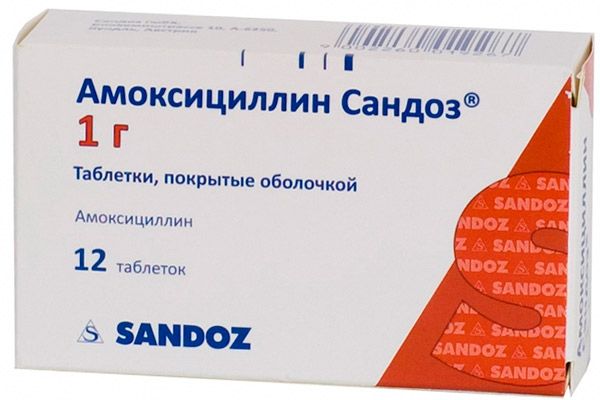
தொண்டை வலியை ஏற்படுத்தும் ஏராளமான பாக்டீரியாக்களுக்கு எதிராக இந்த ஆன்டிபயாடிக் பயனுள்ளதாக இருக்கும். மருத்துவர்கள் அமோக்ஸிசிலின் ஒரு முதல் வரிசை மருந்தாக பரிந்துரைக்கின்றனர், ஏனெனில் இது மிகவும் பயனுள்ளதாகவும் சில பக்க விளைவுகளைக் கொண்டதாகவும் உள்ளது.
அமோக்ஸிசிலின் எடுத்துக்கொள்ளும்போது ஏற்படக்கூடிய பக்க விளைவுகளில் வாந்தி, வயிற்றுப்போக்கு மற்றும் வயிற்று வலி ஆகியவை அடங்கும். மருந்துக்கு மிகவும் கடுமையான எதிர்விளைவுகளில் லுகோபீனியா, சூடோமெம்ப்ரானஸ் பெருங்குடல் அழற்சி, அக்ரானுலோசைட்டோசிஸ் மற்றும் அனாபிலாக்டிக் அதிர்ச்சி ஆகியவை அடங்கும்.
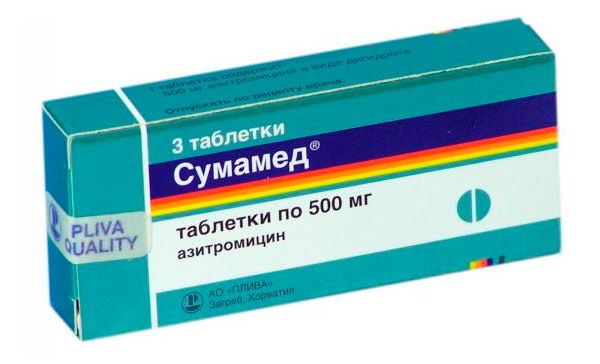
சுமேட்
சுமேட் என்பது மிகவும் வலுவான ஆண்டிபயாடிக் ஆகும், இது பரந்த அளவிலான செயல்பாட்டைக் கொண்டுள்ளது, மேலும், இந்த மருந்து புதிய முன்னேற்றங்களில் ஒன்றாகும், இது "பழைய" நுண்ணுயிர் எதிர்ப்பிகளின் பதிப்புகளுடன் ஒப்பிடுகையில் பாக்டீரியாக்களுக்கு எதிராக மிகவும் பயனுள்ளதாக இருக்கும்.
இந்த மருந்து மாத்திரைகள், சஸ்பென்ஷன்கள், ஊசிகள் வடிவில் கிடைக்கிறது. தொண்டை வலிக்கு சுமேட் ஒரு நாளைக்கு ஒரு முறை மட்டுமே எடுத்துக்கொள்ள வேண்டும், இது மிகவும் வசதியானது.
ஆனால் சுமேட் பல முரண்பாடுகளைக் கொண்டுள்ளது. மருந்தின் சில கூறுகள் மிகவும் கடுமையான ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தும். மருந்தை உட்கொள்ளும்போது, குமட்டல், வாந்தி, வயிற்றுப் பிடிப்புகள், வயிற்றுப்போக்கு ஏற்படலாம், ஆனால் இதுபோன்ற எதிர்வினைகள் மிகவும் அரிதாகவே காணப்படுகின்றன.
சுமேட் சிகிச்சையின் போக்கை பொதுவாக 5 நாட்களுக்கு மேல் இருக்காது, குழந்தைகளுக்கு மருந்தின் அளவு 1 கிலோ எடைக்கு 10 மில்லி சிரப் என்ற விகிதத்தில் தீர்மானிக்கப்படுகிறது. இந்த டோஸ் மூன்று நாட்களுக்கு கணக்கிடப்படுகிறது, அதன் பிறகு மருந்தளவு இரட்டிப்பாகிறது. ஆண்டிபயாடிக் உணவுக்கு ஒரு மணி நேரத்திற்கு முன் அல்லது உணவுக்கு 2-3 மணி நேரத்திற்குப் பிறகு எடுக்கப்படுகிறது. 16 வயதுக்குட்பட்ட குழந்தைகளுக்கு ஊசி வடிவில் மருந்து பரிந்துரைக்கப்படுவதில்லை.
குழந்தைகளுக்கு சிகிச்சையளிக்கும் போது, சுமேட் உடன் புரோபயாடிக்குகளை எடுத்துக்கொள்வது முக்கியம், இது குடல் மைக்ரோஃப்ளோராவை பராமரிக்க உதவும்.
இந்த மருந்து தொண்டை புண்களுக்கு மட்டுமல்ல, நிமோனியா, மூச்சுக்குழாய் அழற்சி, தோல் நோய்கள், மரபணு அமைப்பின் நோய்கள் மற்றும் பெரிட்டோனிடிஸ் ஆகியவற்றிற்கும் பயனுள்ளதாக இருக்கும்.
மருந்தை பரிந்துரைக்கும் முன், மருத்துவர் மைக்ரோஃப்ளோரா மற்றும் மருந்துக்கு பாக்டீரியாவின் உணர்திறனை சரிபார்க்க ஒரு ஸ்மியர் எடுக்க வேண்டும்.
அமோக்ஸிக்லாவ்
அமோக்ஸிக்லாவ் அதன் நுண்ணுயிர் எதிர்ப்பு நடவடிக்கையில் ஒரு தனித்துவமான மருந்தாகும். இது மூன்று மாதங்களிலிருந்து தொடங்கி, குறிப்பாக குழந்தைகளில், தொற்று நோய்களுக்கு சிகிச்சையளிக்க பரவலாகப் பயன்படுத்தப்படுகிறது.
பென்சிலின் நுண்ணுயிர் எதிர்ப்பிகளுக்கு ஒவ்வாமை எதிர்வினைகள் இல்லாவிட்டால் மருந்து பரிந்துரைக்கப்படுகிறது, சிகிச்சையின் போக்கை ஒவ்வொரு வழக்கிலும் தனித்தனியாக ஒரு மருத்துவர் பரிந்துரைக்கிறார். ஆண்டிபயாடிக் மருந்தின் அளவு குழந்தையின் வயது மற்றும் எடையைப் பொறுத்தது. அமோக்ஸிக்லாவ் எடுத்துக் கொள்ளும்போது, u200bu200bநிவாரணம் விரைவாக வருகிறது: தொண்டை வலிப்பதை நிறுத்துகிறது, பொதுவான நிலை மேம்படுகிறது.

இந்த மருந்து அதன் கலவையில் உள்ள இரண்டு செயலில் உள்ள பொருட்களுக்கு (கிளாவுலானிக் அமிலம் மற்றும் அமோக்ஸிசிலின்) அதன் பயனுள்ள பண்புகளைக் கொண்டுள்ளது, அதனால்தான் அமோக்ஸிக்லாவ் மற்ற மருந்துகளை விட சிறப்பாக செயல்படுகிறது.
ஃப்ளெமோக்சின்
ஃப்ளெமோக்சின் அழற்சி செயல்முறையை திறம்பட எதிர்த்துப் போராடுகிறது மற்றும் தொற்றுநோயை அழிக்கிறது. பெரும்பாலும், ஃப்ளெமோக்சின் ஒரு மருத்துவரின் பரிந்துரை இல்லாமல், சுயாதீனமாகப் பயன்படுத்தப்படுகிறது.
ஃப்ளெமோக்சின் என்பது ஒரு பாக்டீரியா எதிர்ப்பு மருந்தாகும், இது அனைத்து வயது குழந்தைகளும், பெரியவர்களும் எடுத்துக்கொள்ளலாம். கர்ப்ப காலத்திலும் இந்த மருந்தை பரிந்துரைக்கலாம்.
ஃப்ளெமோக்சின் ஒரு பரந்த-ஸ்பெக்ட்ரம் ஆண்டிபயாடிக் ஆகும், இது நோய்க்கிருமி மைக்ரோஃப்ளோராவை திறம்பட அழிக்கிறது, கிராம்-பாசிட்டிவ் மற்றும் கிராம்-எதிர்மறை பாக்டீரியாக்களுக்கு எதிராக செயல்படுகிறது. மருந்தை உட்கொண்ட பிறகு, இரத்தத்தில் அதிகபட்ச செறிவு இரண்டு மணி நேரத்திற்குப் பிறகு காணப்படுகிறது. ஃப்ளெமோக்சின் வயிற்றின் அமில சூழலுக்கு எளிதில் பாதிக்கப்படாது, சுமார் 8-10 மணி நேரத்தில் சிறுநீரகங்களால் உடலில் இருந்து வெளியேற்றப்படுகிறது, ஒரு வயதுக்குட்பட்ட குழந்தைகளில், பொருளின் நீக்கம் இரண்டு மடங்கு வேகமாக நிகழ்கிறது.
இந்த மருந்து மாத்திரைகள் மற்றும் சஸ்பென்ஷன்கள் வடிவில் கிடைக்கிறது. ஃப்ளெமோக்சின் எடுத்துக் கொள்ளும்போது, நீங்கள் நிர்வாக நேரங்களை கண்டிப்பாக கடைபிடிக்க வேண்டும் - மருந்து உணவுக்கு ஒரு மணி நேரத்திற்கு முன்போ அல்லது உணவுக்கு இரண்டு மணி நேரத்திற்குப் பிறகும் எடுக்கப்பட வேண்டும். நோய் லேசானதாகவோ அல்லது மிதமாகவோ இருந்தால், சிகிச்சை ஒரு வாரம் நீடிக்கும், மிகவும் கடுமையான நிலைமைகளுக்கு சுமார் 10-14 நாட்கள் மருந்து எடுத்துக்கொள்ள வேண்டும். சிகிச்சையின் 3-4 வது நாளில் நீங்கள் குறிப்பிடத்தக்க நிவாரணத்தை உணர்ந்தாலும், சிகிச்சையின் போக்கை குறுக்கிட முடியாது. உடலில் உள்ள தொற்றுநோயை முற்றிலுமாக அழிப்பது மிகவும் கடினம், இதற்கு ஒரு குறிப்பிட்ட அளவு நேரம் தேவைப்படுகிறது.
கூறுகளுக்கு அதிக உணர்திறன், சிறுநீரகம் மற்றும் கல்லீரல் நோய்கள், அத்துடன் நிணநீர் கணுக்களின் வீக்கத்துடன் கூடிய தொற்றுகள் போன்றவற்றில் மருந்து பயன்படுத்தப்படுவதில்லை.
 [ 16 ]
[ 16 ]
ஃப்ளெமோக்சின் சோலுடாப்
சரியாக தேர்ந்தெடுக்கப்பட்ட மருந்து நோயாளியின் நிலையை விரைவாகக் குறைக்கவும், உடலில் உள்ள தொற்றுநோயை முற்றிலுமாக அழிக்கவும் உங்களை அனுமதிக்கிறது.
பாக்டீரிசைடு விளைவைக் கொண்ட பென்சிலின் தொடரின் அரை-செயற்கை ஆண்டிபயாடிக் ஆஞ்சினாவுக்கு சிகிச்சையளிக்க பரவலாகப் பயன்படுத்தப்படுகிறது. ஃப்ளெமோக்சின் சலூடாப், ஆஞ்சினாவின் வளர்ச்சிக்கு வழிவகுக்கும் ஸ்டேஃபிளோகோகியை திறம்பட எதிர்த்துப் போராடுகிறது. மருந்தின் செயலில் உள்ள பொருள் அமோக்ஸிசிலின் ஆகும். ஃப்ளெமோக்சின் சலூடாப் ஆஞ்சினாவிற்கும், மருந்துக்கு உணர்திறன் கொண்ட நுண்ணுயிரிகளால் ஏற்படும் சுவாச அமைப்பு, மரபணு அமைப்பு, தோல் ஆகியவற்றின் பிற தொற்று மற்றும் அழற்சி நோய்களுக்கும் பயன்படுத்தப்படுகிறது.
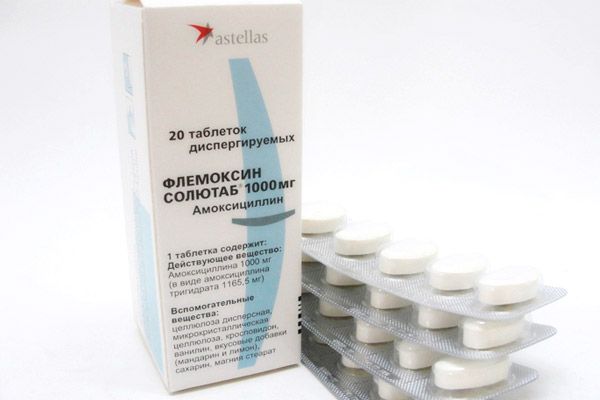
ஃப்ளெமோக்சின் சலூடாப் நல்ல அமில எதிர்ப்பைக் கொண்டுள்ளது, மருந்தின் அளவு நோயின் தீவிரத்தைப் பொறுத்து மருத்துவரால் தனித்தனியாக பரிந்துரைக்கப்படுகிறது. வழக்கமாக, லேசான மற்றும் மிதமான நோயின் நிகழ்வுகளுக்கு, சிகிச்சையின் போக்கு 5-10 நாட்கள் நீடிக்கும், மிகவும் கடுமையான நிகழ்வுகளில் - 10-14 நாட்கள். நோயின் கடுமையான வெளிப்பாடுகள் (காய்ச்சல், தொண்டை வலி) மறைந்த பிறகும் மருந்து எடுத்துக்கொள்ள வேண்டும், இல்லையெனில், நுண்ணுயிரிகள் விரைவாக மருந்துக்கு எதிர்ப்பை உருவாக்கும், இது எதிர்காலத்தில் சிகிச்சையை சிக்கலாக்கும். ஃப்ளெமோக்சின் எடுத்துக் கொள்ளும்போது முதல் 3-4 நாட்களில் எந்த முன்னேற்றமும் இல்லை என்றால், அதை மற்றொரு ஆண்டிபயாடிக் மூலம் மாற்ற வேண்டும்.
தொற்று மோனோநியூக்ளியோசிஸ், லுகேமியா மற்றும் மருந்தின் சில கூறுகளுக்கு சகிப்புத்தன்மை இல்லாத நிலையில் ஃப்ளெமோக்சின் சலுடாப் முரணாக உள்ளது.
மருந்தின் பயன்பாடு மிகவும் அரிதாகவே பக்க விளைவுகளைத் தூண்டுகிறது (குமட்டல், வாந்தி, வயிற்றுப்போக்கு, ஒவ்வாமை).
ஆக்மென்டின்
ஆக்மென்டின் (அமோக்ஸிசிலின்-கிளாவுலனேட்) மிகவும் பயனுள்ள பாக்டீரியா எதிர்ப்பு முகவர். இந்த மருந்து பொதுவாக குழந்தைகளில் தொண்டை புண் சிகிச்சைக்கு பயன்படுத்தப்படுகிறது. இந்த மருந்தில் ஒரே நேரத்தில் இரண்டு செயலில் உள்ள பொருட்கள் உள்ளன - அமோக்ஸிசிலின் மற்றும் கிளாவுலனிக் அமிலம், இது மற்றவற்றிலிருந்து வேறுபடுத்துகிறது.
அமோக்ஸிசிலின் என்பது பென்சிலின் குழுவின் ஒரு அரை-செயற்கை ஆண்டிபயாடிக் ஆகும், இது அதிக எண்ணிக்கையிலான கிராம்-பாசிட்டிவ் மற்றும் கிராம்-எதிர்மறை பாக்டீரியாக்களுக்கு எதிராக பரந்த அளவிலான செயல்பாட்டைக் கொண்டுள்ளது. கிளாவுலானிக் அமிலம் பென்சிலினைப் போன்ற ஒரு அமைப்பைக் கொண்டுள்ளது, இது நோய்க்கிருமி பாக்டீரியாவால் உற்பத்தி செய்யப்படும் பீட்டா-லாக்டேமஸ் நொதிகளை திறம்பட நீக்கி நுண்ணுயிர் எதிர்ப்பிகளுக்கு எதிர்ப்பை உருவாக்குகிறது. இந்த அமிலத்தின் காரணமாகவே அமோக்ஸிசிலின் நொதிகளின் செயல்பாட்டின் கீழ் உடைவதில்லை, இது அமோக்ஸிசிலின் மற்றும் பென்சிலின் குழுவின் பிற மருந்துகளுக்கு எதிர்ப்புத் தெரிவிக்கும் அதிக எண்ணிக்கையிலான பாக்டீரியாக்களுக்கு அதன் விளைவை நீட்டிக்கிறது.

ஆக்மென்டின் ஒரு ஆண்டிபயாடிக் அனைத்து பண்புகளையும் கொண்டுள்ளது, இது பல நுண்ணுயிரிகளில் பாக்டீரிசைடு விளைவைக் கொண்டிருக்கிறது, மேலும் இது பீட்டா-லாக்டேமஸின் செயல்பாட்டை நீக்குகிறது.
இந்த மருந்து மாத்திரைகள், ஊசிகள், சஸ்பென்ஷன்கள் வடிவில் கிடைக்கிறது. குழந்தைகளுக்கு சிகிச்சையளிப்பதற்கான அளவு குழந்தையின் வயது மற்றும் எடையைப் பொறுத்து தீர்மானிக்கப்படுகிறது.
செபலெக்சின்
இந்த குழுவில் உள்ள மருந்துகள், எடுத்துக்காட்டாக செஃபாலெக்சின், உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல் எடுத்துக்கொள்ளக்கூடியவை என்பதால் வசதியானவை. ஒரு வயது வந்த நோயாளி ஒரு நாளைக்கு 2 கிராமுக்கு மேல் மருந்தை உட்கொள்ள பரிந்துரைக்கப்படுகிறார். மருந்தின் அளவை பல அளவுகளாகப் பிரிக்க வேண்டும் (பொதுவாக 3-4). நோயின் கடுமையான சந்தர்ப்பங்களில், மருந்தளவு ஒரு நாளைக்கு 4 கிராம் வரை அதிகரிக்கப்படுகிறது. குழந்தை பருவத்தில், மருந்தளவு உடல் எடையைப் பொறுத்தது மற்றும் ஒரு கிலோகிராமுக்கு 25-50 மி.கி ஆகும், மருந்து உட்கொள்ளலும் பலவாகப் பிரிக்கப்பட வேண்டும். நோய் கடுமையாக இருந்தால், மருந்தளவு 100 மி.கி ஆக அதிகரிக்கப்படுகிறது.

சிறுநீரக வெளியேற்ற செயல்பாடு பலவீனமடைந்தால் பரிந்துரைக்கப்பட்ட அளவைக் குறைக்க வேண்டும். செபலெக்சினுடன் சிகிச்சையின் படிப்பு 7 முதல் 14 நாட்கள் வரை, சராசரியாக ஸ்ட்ரெப்டோகாக்கால் தொற்றுகள் 10 நாட்களுக்கு சிகிச்சையளிக்கப்படுகின்றன.
டான்சில்லிடிஸுக்கு உள்ளூர் நுண்ணுயிர் எதிர்ப்பிகள்
ஆஞ்சினா என்பது தொண்டையில் கடுமையான உள்ளூர் வீக்கம் உள்ள ஒரு பொதுவான தொற்று நோயாகும். ஒரு பொதுவான நோய்க்கு சிகிச்சையளிப்பதில் உள்ளூர் சிகிச்சையின் பயன்பாடு பயனற்றதாக இருக்கும். ஆஞ்சினா சிகிச்சையானது பொதுவான மட்டத்தில் இருக்க வேண்டும்: ஓய்வு, ஏராளமான திரவங்கள், நுண்ணுயிர் எதிர்ப்பிகள். சிகிச்சையில் அதிகபட்ச முடிவுகளை அடைய உள்ளூர் சிகிச்சை (ஏரோசோல்கள், சிறப்பு லோசன்ஜ்கள், வாய் கொப்பளிப்புகள் போன்றவை) பொது சிகிச்சையில் சேர்க்கப்பட வேண்டும்.
பயோபராக்ஸைப் பயன்படுத்தலாமா?
ஆஞ்சினா சிகிச்சையில் பயோபராக்ஸ் மருந்தை பொது சிகிச்சையுடன் இணைந்து மட்டுமே பயன்படுத்த முடியும். நோயின் ஆரம்ப கட்டத்தில் (சீழ் உருவாவதற்கு முன்பு) பாக்டீரியா எதிர்ப்பு முகவர்கள் சிகிச்சையில் முதல் மற்றும் முக்கிய திசையாகும். பொதுவாக, ஆஞ்சினா சிகிச்சையில் பயோபராக்ஸ் மிகவும் அரிதாகவே பயன்படுத்தப்படுகிறது, ஏனெனில் பொது சிகிச்சையின் பின்னணியில் கூடுதல் சிகிச்சை தேவையில்லை.
நாள்பட்ட டான்சில்லிடிஸின் (டான்சில்ஸ் அழற்சி) சிக்கலான சிகிச்சைக்கு பயோபராக்ஸ் பயன்படுத்தப்படுகிறது. இந்த மருந்து 10 நாட்களுக்கு மேல் பயன்படுத்தப்படாது. மற்ற நுண்ணுயிர் எதிர்ப்பிகளின் பரிந்துரையைப் போலவே, நோய்க்கிருமிகளின் உணர்திறனை அடையாளம் காண்பது அவசியம். அத்தகைய பகுப்பாய்வு இல்லாமல், அழற்சி செயல்முறைகளுடன் கூடிய தொற்றுநோய்களுக்கான சிகிச்சையானது கடுமையான விளைவுகளுக்கு வழிவகுக்கும்: தொண்டையில் உள்ள நன்மை பயக்கும் மைக்ரோஃப்ளோராவின் முழுமையான அழிவு, இது நோய்க்கிரும பாக்டீரியாக்களின் பெருக்கத்தைத் தடுக்கிறது, அதன் பிறகு நுண்ணுயிரிகள் அதிக சக்தியுடன் பெருக்கத் தொடங்குகின்றன, இது கடுமையான வீக்கத்திற்கு வழிவகுக்கும்.
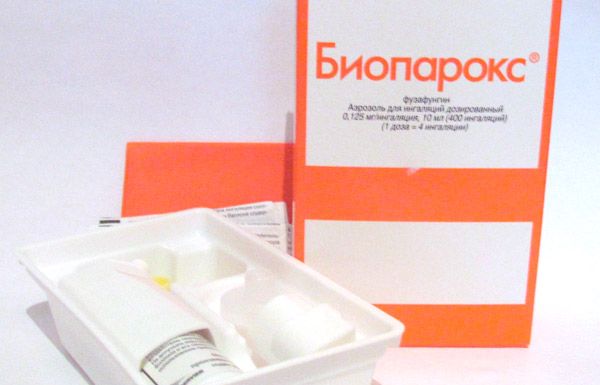
 [ 22 ]
[ 22 ]
நாள்பட்ட டான்சில்லிடிஸுக்கு சிகிச்சையளிக்க பயோபராக்ஸை எவ்வாறு சரியாகப் பயன்படுத்துவது?
மேற்பார்வை இல்லாமல் பயோபராக்ஸ் பயன்படுத்தப்படக்கூடாது. சிகிச்சைக்காக ஒரு நிபுணர் மட்டுமே மருந்தை பரிந்துரைக்க முடியும். நாள்பட்ட டான்சில்லிடிஸ் (டான்சில்ஸ் வீக்கம்) சிக்கலான சிகிச்சையில் பயோபராக்ஸ் நன்றாக உதவுகிறது.
இது பொதுவாக பெரியவர்களுக்கு ஒவ்வொரு நான்கு மணி நேரத்திற்கும் ஒரு அமர்வுக்கும், குழந்தைகளுக்கு - ஒவ்வொரு ஆறு மணி நேரத்திற்கும் ஒரு அமர்வுக்கும் பரிந்துரைக்கப்படுகிறது. ஒரு அமர்வு என்பது வாய்வழி உள்ளிழுப்பதைக் குறிக்கிறது, இதற்கு ஒரு சிறப்பு முனை பாட்டிலில் வைக்கப்பட்டு வீக்கமடைந்த டான்சில்களுக்கு அருகில் வாய்வழி குழியில் வைக்கப்படுகிறது. இதற்குப் பிறகு, ஒரு டான்சிலுக்கு நீர்ப்பாசனம் செய்ய இரண்டு அழுத்தங்கள் செய்யப்படுகின்றன, பின்னர் மற்றொன்றுக்கு இரண்டு அழுத்தங்கள் செய்யப்படுகின்றன. பயன்பாட்டிற்குப் பிறகு, முனையை ஓடும் நீரில் கழுவ வேண்டும்.
குழந்தைகளுக்கு தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள்
குழந்தைகளுக்கு தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள் நோய்க்கான காரணம் என்ன என்பதைப் பொறுத்து பரிந்துரைக்கப்பட வேண்டும்: ஒரு வைரஸ் அல்லது ஸ்ட்ரெப்டோகாக்கஸ் பாக்டீரியா. ஒரு விதியாக, காட்சி பரிசோதனை வேறுபாட்டைக் காட்டாது, ஸ்ட்ரெப்டோகாக்கஸ் பாக்டீரியாவை ஒரு சிறப்பு சோதனை (பாக்டீரியாவியல் கலாச்சாரம்) மூலம் மட்டுமே கண்டறிய முடியும்.
சில சந்தர்ப்பங்களில், சிறிய நோயாளிகளுக்கு ஆண்டிபயாடிக் சிகிச்சையைப் பயன்படுத்தலாம், ஆனால் அத்தகைய சிகிச்சை எப்போதும் நேர்மறையான விளைவைக் கொண்டிருக்கவில்லை. முதலாவதாக, வைரஸை அழிக்கும் போது, நுண்ணுயிர் எதிர்ப்பிகள் குழந்தையின் முதிர்ச்சியடையாத நோயெதிர்ப்பு மண்டலத்தில் தீங்கு விளைவிக்கும். வைரஸ் தொற்று காரணமாக ஏற்படும் தொண்டை வலியுடன், உடல் தானாகவே சமாளிக்கும் திறன் கொண்டது, குழந்தைக்கு முழுமையான ஓய்வு, ஏராளமான திரவங்கள் மற்றும் போதுமான வைட்டமின் ஊட்டச்சத்தை வழங்குவது மட்டுமே அவசியம். ஸ்ட்ரெப்டோகாக்கால் தொண்டை புண் இருந்தால், நீங்கள் பெரும்பாலும் நுண்ணுயிர் எதிர்ப்பிகளின் போக்கை எடுக்க வேண்டியிருக்கும், இது மிகவும் கடுமையான சிக்கல்களின் வளர்ச்சியைத் தடுக்க அவசியம்.
குழந்தைகளில் நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு பற்றி இங்கே மேலும் படிக்கவும்.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
பெரியவர்களில் டான்சில்லிடிஸ் சிகிச்சை
பலர் நுண்ணுயிர் எதிர்ப்பிகளைப் பற்றி சந்தேகம் கொண்டுள்ளனர், அவற்றால் உடலுக்கு ஏற்படும் தீங்கு நன்மையை விட மிக அதிகம் என்று நம்புகிறார்கள். இது ஓரளவு அர்த்தமுள்ளதாக இருக்கிறது, ஏனெனில் நுண்ணுயிர் எதிர்ப்பிகள் நோய்க்கிருமி நுண்ணுயிரிகளை மட்டுமல்ல, நம் உடலுக்கு நன்மை பயக்கும் மைக்ரோஃப்ளோராவையும் அழிக்கின்றன - இதன் விளைவாக, டிஸ்பாக்டீரியோசிஸ் உருவாகிறது. மேலும், நுண்ணுயிர் எதிர்ப்பிகளின் பயன்பாடு கடுமையான ஒவ்வாமை எதிர்வினைகளைத் தூண்டும்.
ஆனால், துரதிர்ஷ்டவசமாக, சில நோய்களை நுண்ணுயிர் எதிர்ப்பிகளைப் பயன்படுத்தாமல் குணப்படுத்த முடியாது. தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள், குறிப்பாக டான்சில்ஸில் கொப்புளங்கள் தோன்றியிருந்தால், மிக அதிக வெப்பநிலை அதிகரித்திருந்தால், உடலின் போதையின் பின்னணியில் பொதுவான பலவீனம் தொடங்கியிருந்தால், அவை தவிர்க்க முடியாதவை. ஆனால் சாத்தியமான பக்க விளைவைக் குறைக்க நுண்ணுயிர் எதிர்ப்பிகளை சரியாக எடுத்துக்கொள்வது அவசியம். வழக்கமான ஆண்டிபயாடிக் சிகிச்சை சுமார் 7 நாட்கள் ஆகும். ஆனால் பலர் கடுமையான அறிகுறிகள் காணாமல் போன உடனேயே மருந்து உட்கொள்வதை நிறுத்துகிறார்கள், இதனால் நுண்ணுயிர் எதிர்ப்பிகளை உட்கொள்வதால் உடலில் ஏற்படும் எதிர்மறையான தாக்கத்தைக் குறைக்கிறார்கள். அத்தகைய முடிவு அடிப்படையில் தவறானது மற்றும் கடுமையான சிக்கல்களை ஏற்படுத்தும். நோயின் அறிகுறிகள் மறைந்த பிறகும் (தொண்டை வலி, பலவீனம், காய்ச்சல்), தொற்று உடலில் "உட்கார்ந்து" தொடர்கிறது. நீங்கள் நுண்ணுயிர் எதிர்ப்பிகளை உட்கொள்வதை நிறுத்தினால், நோய் மீண்டும் வரக்கூடும், நுண்ணுயிரிகள் ஏற்கனவே ஒரு குறிப்பிட்ட வகை நுண்ணுயிர் எதிர்ப்பிகளுக்கு எதிர்ப்பை உருவாக்கியுள்ளதால், இது மிகவும் தீவிரமான சிகிச்சை தேவைப்படும். ஆஞ்சினா பெரும்பாலும் இதய நோய் மற்றும் வாத நோயால் சிக்கலாகிறது, ஏனெனில் பாக்டீரியா வீக்கத்தின் முக்கிய மூலத்தில் மட்டுமல்ல - தொண்டையில் மட்டுமல்ல, உடல் முழுவதும் பரவி அனைத்து உறுப்புகளிலும் ஊடுருவுகிறது.
நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக் கொள்ளும்போது, u200bu200bநீங்கள் ஒரு குறிப்பிட்ட அட்டவணையை கடைபிடிக்க வேண்டும், இல்லையெனில் அது கடுமையான அழற்சி செயல்முறையின் வளர்ச்சியை அச்சுறுத்துகிறது. இந்த வழக்கில், உடலில் எதிர்மறையான விளைவை ஏற்படுத்தும் மருந்துகளை நீங்கள் பயன்படுத்த வேண்டியிருக்கும்.
நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக்கொள்வதால் ஏற்படும் எதிர்மறையான விளைவுகளைக் குறைக்க, குடல் மைக்ரோஃப்ளோராவையும், கல்லீரலையும் மீட்டெடுக்க சிகிச்சையின் முதல் நாட்களிலிருந்து நீங்கள் சிறப்பு மருந்துகளை எடுக்க வேண்டும்.
பல்வேறு வகையான டான்சில்லிடிஸிற்கான கால அளவு மற்றும் சிகிச்சை முறை
நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சையின் போக்கானது மருந்து, நோயின் நிலை, செயல்முறையின் தீவிரம், நபரின் நோய் எதிர்ப்பு சக்தியின் நிலை போன்றவற்றைப் பொறுத்தது. சிகிச்சையின் சராசரி படிப்பு 10 நாட்கள் ஆகும்.
லேசானது முதல் மிதமான தொண்டை அழற்சிக்கு, நுண்ணுயிர் எதிர்ப்பிகளை 5-7 நாட்களுக்கு எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. மிகவும் கடுமையான சந்தர்ப்பங்களில், 10-14 நாட்களுக்கு சிகிச்சையைத் தொடர பரிந்துரைக்கப்படுகிறது.
உடல்நிலை மேம்பட்ட பிறகு, வெப்பநிலை குறைந்து, தொண்டை புண் மறைந்த பிறகு, ஆன்டிபயாடிக் சிகிச்சையை நிறுத்தக்கூடாது. உடலில் உள்ள தொற்று முற்றிலுமாக அழிக்கப்படுவதற்கு, ஆன்டிபயாடிக் சிகிச்சையின் முழு போக்கையும் முடிப்பது மிகவும் முக்கியம்.
முதலில், நோய் மீண்டும் வருவதைத் தடுக்க இது அவசியம். ஆஞ்சினாவை முறையாக சிகிச்சையளிக்காவிட்டால், உடலில் மீண்டும் மீண்டும் அழற்சி ஏற்படும் அபாயம் உள்ளது, ஆனால் இந்த விஷயத்தில் நோய்க்கிரும பாக்டீரியாக்கள் ஏற்கனவே ஒரு குறிப்பிட்ட குழு நுண்ணுயிர் எதிர்ப்பிகளுக்கு எதிர்ப்பை உருவாக்கும், மேலும் மருந்தை மாற்றுவதும் மீண்டும் மீண்டும் சிகிச்சையும் தேவைப்படும். மேலும், ஆஞ்சினா மிகவும் கடுமையான இதய நோய்கள், வாத நோய் ஆகியவற்றால் சிக்கலாகிவிடும்.
எந்தவொரு சந்தர்ப்பத்திலும், மருத்துவர் பரிந்துரைத்த காலம் வரை நீங்கள் மருந்தை உட்கொள்ள வேண்டும். சிகிச்சையின் அளவையோ அல்லது கால அளவையோ நீங்களே மாற்ற முடியாது.
சீழ் மிக்க டான்சில்லிடிஸ்
ஆஞ்சினா எந்த வயதிலும் தோன்றலாம், பொதுவாக ஒரு டான்சில் மற்றொன்றை விட அதிகமாக பாதிக்கப்படுகிறது. சிகிச்சையளிக்கப்படாவிட்டால், ஆஞ்சினா சீழ் மிக்கதாக மாறி இதயத்திற்கு கடுமையான சிக்கல்களுடன் மோசமடையக்கூடும்.
சீழ் மிக்க தொண்டை அழற்சியுடன், தொண்டையில் கடுமையான வலி தோன்றும், இது காலப்போக்கில் தீவிரமடைகிறது, விழுங்குவது கடினம், வெப்பநிலை உயர்கிறது (சில நேரங்களில் மிக அதிக அளவுகளுக்கு). டான்சில்ஸ் பிரகாசமான சிவப்பு நிறமாக மாறும், வெண்மையான சீழ் மிக்க குவியங்களுடன். சப்மாண்டிபுலர் நிணநீர் முனைகளும் வீங்குகின்றன.
சிக்கலான சிகிச்சையில், சீழ் மிக்க வடிவத்தைப் பெற்ற டான்சில்லிடிஸுக்கு நுண்ணுயிர் எதிர்ப்பிகளை பரிந்துரைப்பதும் அடங்கும். பென்சிலின் மற்றும் செஃபாலோஸ்போரின் குழுக்களின் மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
ஆஞ்சினா (குழு A ஸ்ட்ரெப்டோகாக்கி) ஏற்படுத்தும் காரணிகளுக்கு எதிராக மிகவும் பயனுள்ளதாக இருப்பது பென்சிலின் மருந்துகள், அவை 10 நாட்களுக்கு எடுத்துக்கொள்ளப்பட வேண்டும். சீழ் மிக்க ஆஞ்சினாவுக்கு, ஆக்மென்டின், அசித்ரோமைசின், ஆம்பிசிலின் போன்ற பிற பென்சிலின் மருந்துகளையும் பயன்படுத்தலாம்.
பென்சிலினின் செயற்கை வழித்தோன்றல் அமோக்ஸிசிலின் ஆகும். இது பாக்டீரியாக்களைக் கொல்லாது, ஆனால் செல் சுவர்களை அழிப்பதன் மூலம் அவற்றின் வளர்ச்சியை நிறுத்துகிறது.
செஃபாலோஸ்போரின் நுண்ணுயிர் எதிர்ப்பிகள் பென்சிலின் மருந்துகளைப் போலவே வேதியியல் ரீதியாகவும் உள்ளன. செஃபாலெக்சின் என்ற நுண்ணுயிர் எதிர்ப்பி, பாக்டீரியாக்களின் உயிர்வாழ்விற்குத் தேவையான செல் சுவர் உருவாவதைத் தடுக்கிறது, இது இறுதியில் அவற்றின் மரணத்திற்கு வழிவகுக்கிறது.
பென்சிலின் மற்றும் அதன் வழித்தோன்றல்களுக்கு ஒவ்வாமை ஏற்படும் சந்தர்ப்பங்களில் எரித்ரோமைசின் மற்றும் டெட்ராசைக்ளின் பயன்படுத்தப்படுகின்றன. எரித்ரோமைசின் என்பது ஒரு பரந்த-ஸ்பெக்ட்ரம் ஆண்டிபயாடிக் ஆகும், இது பல பாக்டீரியாக்களுக்கு எதிராக செயல்படுகிறது. இது அதன் பாக்டீரியா எதிர்ப்பு செயல்பாட்டில் பென்சிலினை ஒத்திருக்கிறது, எனவே பென்சிலின் சகிப்புத்தன்மை இல்லாதவர்களுக்கு இது ஒரு நல்ல மாற்றாகும்.
டெட்ராசைக்ளின் புரதத் தொகுப்பை சீர்குலைக்கிறது, இது பாக்டீரியா பெருகுவதைத் தடுக்கிறது. இந்த மருந்து பெரும்பாலான பாக்டீரியா தொற்றுகளுக்கு சிகிச்சையளிக்க பென்சிலின் சகிப்புத்தன்மை இல்லாத சந்தர்ப்பங்களில் பயன்படுத்தப்படுகிறது.
சீழ் மிக்க டான்சில்லிடிஸுக்கு நுண்ணுயிர் எதிர்ப்பிகளைப் பயன்படுத்துவதற்கான பெயர்கள் மற்றும் முறைகள் பற்றிய முழு கட்டுரையையும் இங்கே படிக்கவும்.
ஃபோலிகுலர் டான்சில்லிடிஸ்
ஃபோலிகுலர் டான்சில்லிடிஸ் டான்சில் நுண்ணறைகளைப் பாதிக்கிறது, வெளிப்புறமாக நீங்கள் அவற்றின் வலுவான விரிவாக்கம், வீக்கத்தைக் காணலாம். சீழ் மிக்க நுண்ணறைகள் தெரியும், அவை வெள்ளை அல்லது அழுக்கு மஞ்சள் நிறத்தில் இருக்கலாம் (நோயின் காலத்தைப் பொறுத்து). கொப்புளங்கள் சிறிய அளவில் இருக்கும் - சுமார் 1 - 2 மிமீ. கொப்புளங்கள் உடைந்த பிறகு, டான்சில்ஸில் ஒரு வெண்மையான பூச்சு தோன்றும்.
இந்த நோய்க்கான காரணியாக பெரும்பாலும் ஸ்ட்ரெப்டோகாக்கால் அல்லது நிமோகாக்கால் தொற்று உள்ளது. உடலின் பாதுகாப்பு குறைதல், தாழ்வெப்பநிலை, வாய்வழி குழியில் தொற்று போன்றவற்றில் இந்த நோய் உருவாகிறது. ஃபோலிகுலர் டான்சில்லிடிஸ் பெரியவர்கள் மற்றும் குழந்தைகள் இருவரையும் பாதிக்கலாம், ஆனால் குழந்தை பருவத்தில் இந்த நோய் பெரும்பாலும் ஏற்படுகிறது மற்றும் சில அம்சங்களைக் கொண்டுள்ளது. அடிப்படையில், இந்த நோய் குளிர் காலத்தில் உருவாகிறது - இலையுதிர்-குளிர்காலம்.
ஃபோலிகுலர் டான்சில்லிடிஸுக்கு சிகிச்சையளிக்கும் போது, உடலில் உள்ள தொற்றுநோயை அழிப்பது மட்டுமல்லாமல், போதைப்பொருளை அகற்றுவதும் அவசியம். நோயின் முதல் அறிகுறிகளில், படுக்கையில் தங்கி அதிக திரவங்களை குடிக்க வேண்டியது அவசியம். தொண்டை புண் எரிச்சலடையாமல் இருக்க, நீங்கள் முக்கியமாக திரவ உணவை, சிறிய பகுதிகளில் சாப்பிட வேண்டும்.
நவீன மருந்துத் துறையானது பெரியவர்கள் மற்றும் சிறு குழந்தைகள் இருவருக்கும் தொற்று நோய்களுக்கான சிகிச்சைக்காக பரந்த அளவிலான மருந்துகளை வழங்குகிறது.
தொண்டை புண் சிகிச்சைக்கு மிகவும் பொதுவான மருந்துகள் எரித்ரோமைசின், ஃப்ளெமோக்சின், சுமேட், ஆம்பிசிலின் போன்றவை. ஆண்டிபயாடிக் சிகிச்சையின் போக்கை தோராயமாக 10 நாட்கள் ஆகும். தொண்டை வலியைப் போக்க நீங்கள் உள்ளூர் மருந்துகளையும் பயன்படுத்தலாம்: ஓராசெப்ட், ஃபரிங்கோ-ஸ்ப்ரே, முதலியன. தோல் வெடிப்புகள் (ஒவ்வாமை) தோன்றினால், நீங்கள் ஆண்டிஹிஸ்டமின்களை (சுப்ராஸ்டின், டயசோலின், லோராடிடின், முதலியன) எடுத்துக் கொள்ளலாம். மேலும், நுண்ணுயிர் எதிர்ப்பிகளின் அழிவு விளைவுகளிலிருந்து உங்கள் குடல்களைப் பாதுகாக்க மறக்காதீர்கள். ஒரு விதியாக, மைக்ரோஃப்ளோராவை இயல்பாக்க லினெக்ஸ் எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
லாகுனர் டான்சில்லிடிஸ்
லாகுனர் டான்சில்லிடிஸ் இன்று பரவலாகக் காணப்படும் ஒரு நோயாகும். இந்த நோய் முக்கியமாக மேல் சுவாசக் குழாயைப் பாதிக்கிறது, ஆனால் டான்சில்கள் பாதிக்கப்படவில்லை என்றால், அழற்சி செயல்முறை நேரடியாக தொண்டையில் அமைந்துள்ளது. டான்சில்ஸ் இல்லாவிட்டால் (அறுவை சிகிச்சை மூலம் அகற்றப்பட்டது) அல்லது அவை சேதமடைந்தால், லாகுனர் டான்சில்லிடிஸ் குறுகிய காலத்தில் ஒரு கடுமையான சிக்கலை ஏற்படுத்துகிறது - நிமோனியா.
நோயின் முதல் அறிகுறிகள் தோன்றும்போது பரந்த-ஸ்பெக்ட்ரம் மருந்துகளை உட்கொள்ளத் தொடங்குவது அவசியம். நுண்ணுயிர் எதிர்ப்பிகளுக்கு நோய்க்கிருமி மைக்ரோஃப்ளோராவின் உணர்திறனுக்கான ஒரு கலாச்சாரத்தை நீங்கள் நடத்தினால், சிகிச்சை செயல்முறை மிகவும் பயனுள்ளதாக இருக்கும். மனித உடல் ஒரு வாரத்தில் நோயின் முக்கிய அறிகுறிகளைக் கடக்க முடியும், ஆனால் தொற்று உள்ளே இருக்கும், மேலும் ஒவ்வொரு முறையும் சாதகமான வெளிப்புற காரணிகளுடன் (நோய் எதிர்ப்பு சக்தி குறைதல், தாழ்வெப்பநிலை போன்றவை) அது தொண்டை வலியைத் தூண்டும். இதன் விளைவாக, அடிக்கடி ஏற்படும் நோய்கள் கடுமையான சிக்கல்களுக்கு வழிவகுக்கும் - வாத நோய், இயலாமை. எனவே, சிகிச்சையின் ஒரு பயனுள்ள போக்கைத் தேர்ந்தெடுப்பது மிகவும் முக்கியம், இது எதிர்காலத்தில் சாத்தியமான சுகாதார பிரச்சினைகளை விலக்க உதவும்.
நோயின் தொடக்கத்தில், பரந்த அளவிலான செயலைக் கொண்ட செபலோஸ்போரின்கள், சல்போனமைடுகள் கொண்ட நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. உதாரணமாக, நோயின் முதல் அறிகுறிகளில், ஒரு நாளைக்கு ஒரு மாத்திரை சுமேட் அல்லது ஒரு மாத்திரை சிப்ரோலெட்டை ஒரு நாளைக்கு இரண்டு முறை எடுத்துக்கொள்வது நல்லது. டான்சில்ஸின் வீக்கத்தைப் போக்கவும், விழுங்குவதை எளிதாக்கவும் ஆண்டிஹிஸ்டமின்கள் (சுப்ராஸ்டின், டயசோலின், பைபோல்ஃபென்) எடுத்துக்கொள்வது அவசியம்.
நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்த, வைட்டமின் சி ஒரு நாளைக்கு 1 கிராம் வரை பரிந்துரைக்கப்படுகிறது. தொண்டை வலிக்கு ஒரு நல்ல மருந்து அஸ்கொருடின் ஆகும், இதில் ருடின் மற்றும் அஸ்கார்பிக் அமிலம் உள்ளது. இந்த மருந்து நோய்த்தொற்றுகளுக்கு உடலின் எதிர்ப்பை அதிகரிப்பது மட்டுமல்லாமல், வாஸ்குலர் சுவர்களையும் பலப்படுத்துகிறது, இது DIC நோய்க்குறியைத் தடுக்கும்.
ஹெர்பெடிக் ஆஞ்சினா
ஹெர்பெடிக் ஆஞ்சினா என்பது காக்ஸாக்கி என்ற என்டோவைரஸ் குடும்பத்தைச் சேர்ந்த நுண்ணுயிரிகளால் ஏற்படும் மிகவும் தொற்றக்கூடிய கடுமையான வைரஸ் நோயாகும். நோயின் தொடக்கத்தில், அதிக வெப்பநிலை (40 டிகிரி வரை) உயர்கிறது, தொண்டை புண், மூட்டுகளில் வலி, தலைவலி தோன்றும். சில நேரங்களில் வாந்தி மற்றும் வயிற்றுப்போக்கு தோன்றும். மென்மையான அண்ணம், டான்சில்ஸ் மற்றும் தொண்டையின் பின்புறத்தில் சிறிய கொப்புளங்கள் தோன்றும், அவை சில நாட்களுக்குப் பிறகு திறந்து குணமடையத் தொடங்கும்.
இந்த வகையான ஆஞ்சினாவிற்கு நுண்ணுயிர் எதிர்ப்பிகள் மிகவும் பயனுள்ளதாக இல்லை. சிகிச்சையானது முக்கியமாக நோயின் அறிகுறிகளைப் போக்குவதை நோக்கமாகக் கொண்டுள்ளது. பொதுவாக, வாய் கொப்பளித்தல், ஆண்டிபிரைடிக் மருந்துகள், ஓய்வு மற்றும் ஏராளமான திரவங்களை குடிப்பது ஆகியவை பரிந்துரைக்கப்படுகின்றன.
காடரல் ஆஞ்சினா
உடலின் பாதுகாப்பு பலவீனமடையும் போது (வைட்டமின்கள் பற்றாக்குறை, தாழ்வெப்பநிலை போன்றவை) பொதுவாக கேடரல் ஆஞ்சினா ஏற்படுகிறது. பெரும்பாலும், இந்த நோய் குளிர்காலத்தின் பிற்பகுதியில், வசந்த காலத்தின் துவக்கத்தில் உருவாகிறது. குரல்வளை மற்றும் மேல் சுவாசக் குழாயின் சளி சவ்வில் வாழும் நுண்ணுயிரிகளாலும் கேடரல் ஆஞ்சினா தூண்டப்படுகிறது. நோயறிதல் சரியாக இருந்தால் மற்றும் பயனுள்ள சிகிச்சை தொடங்கப்பட்டால், நோயின் கடுமையான வெளிப்பாடுகள் பொதுவாக சில நாட்களுக்குள் மறைந்துவிடும். சிகிச்சை பொதுவாக வீட்டிலேயே பரிந்துரைக்கப்படுகிறது (மிகவும் கடுமையான சந்தர்ப்பங்களில் மட்டுமே மருத்துவமனையில் அனுமதிக்க முடியும்).
ஆஞ்சினாவிற்கு பரந்த அளவிலான நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன - பாக்ட்ரிம், ஆக்மென்டின், எரித்ரோமைசின், ஸ்ட்ரெப்டோசைடு. பயனுள்ள சிகிச்சைக்கு, இந்த மருந்துகள் குறைந்தது 7 நாட்களுக்கு எடுத்துக்கொள்ளப்பட வேண்டும், இல்லையெனில் தொற்று உடலில் "செயலற்ற" நிலையில் இருக்கும் மற்றும் கடுமையான சிக்கல்களை ஏற்படுத்தும். ஆஞ்சினாவுக்கு சிகிச்சையளிக்க, தொண்டை வலியைப் போக்க உள்ளூர் சிகிச்சையைப் பயன்படுத்தலாம் - வாய் கொப்பளித்தல், சிறப்பு ஏரோசோல்கள், லோசன்ஜ்கள் போன்றவற்றுடன் நீர்ப்பாசனம் செய்தல். கேடரல் ஆஞ்சினாவுடன், நிணநீர் கணுக்கள் வீக்கமடையக்கூடும், பொதுவாக எந்த சிகிச்சையும் தேவையில்லை, ஏனெனில் உடலில் உள்ள தொற்று அழிக்கப்படும்போது, நிணநீர் கணுக்கள் தாமாகவே இயல்பு நிலைக்குத் திரும்பும்.
 [ 34 ]
[ 34 ]
வைரஸ் தொண்டை புண்
வைரஸ்களால் ஏற்படும் தொண்டை வலிக்கு நுண்ணுயிர் எதிர்ப்பிகள் பயனற்றவை. இந்த வைரஸ் தும்மல், இருமல், தனிப்பட்ட பொருட்கள் மூலம் - தொலைபேசி, கைக்குட்டை, பாத்திரங்கள், பொம்மைகள் போன்றவற்றின் மூலம் வான்வழி நீர்த்துளிகள் மூலம் பரவுகிறது. இந்த விஷயத்தில் தொண்டை வலிக்கான சிகிச்சையானது நோயின் அறிகுறிகளைக் குறைப்பதை உள்ளடக்கியது - காய்ச்சல், தொண்டை வலி, பலவீனம். பொதுவாக ஆன்டிபிரைடிக் மற்றும் மறுசீரமைப்பு மருந்துகள் பரிந்துரைக்கப்படுகின்றன. மூலிகை காபி தண்ணீர் (கெமோமில், முனிவர், யூகலிப்டஸ்), சிறப்பு லோசன்கள் (ஃபாரிங்கோசெப்ட், நியோஆஞ்சின், முதலியன) கொண்டு வாய் கொப்பளிப்பது வீக்கம் மற்றும் தொண்டை வலியைக் குறைக்க உதவுகிறது.
காய்ச்சல் இல்லாமல் ஆஞ்சினா
ஆஞ்சினாவின் பொதுவான அறிகுறிகளில் தொண்டை வலி மற்றும் அதிக வெப்பநிலை (40 டிகிரி வரை) ஆகியவை அடங்கும். ஆனால் உடல் வெப்பநிலையில் அதிகரிப்பு இல்லாமல் ஆஞ்சினா ஏற்படும் சந்தர்ப்பங்கள் உள்ளன. இது பொதுவாக கேடரல் ஆஞ்சினாவுடன் நிகழ்கிறது, டான்சில்ஸின் மேற்பரப்பு மட்டுமே பாதிக்கப்படும்போது, சீழ் மிக்க தகடு இருக்காது.
ஆனால் காய்ச்சல் இல்லாதது நோயை எதிர்த்துப் போராட நடவடிக்கை எடுக்கக்கூடாது என்று அர்த்தமல்ல. மற்ற வகையான ஆஞ்சினாவைப் போலவே, படுக்கையில் இருப்பது அவசியம், விழுங்குவதை எளிதாக்க வாய் கொப்பளிக்க வேண்டும் (உப்பு மற்றும் சமையல் சோடா கரைசல், மூலிகை காபி தண்ணீர் நல்லது). நீரிழப்பைத் தடுக்கவும், பாக்டீரியா செயல்பாட்டின் சிதைவுப் பொருளை அகற்றவும் ஏராளமான திரவங்களை குடிக்க பரிந்துரைக்கப்படுகிறது.
காய்ச்சல் இல்லாவிட்டாலும் கூட, டான்சில்லிடிஸுக்கு நுண்ணுயிர் எதிர்ப்பிகள் பரந்த அளவிலான செயல்பாட்டைக் கொண்டு பரிந்துரைக்கப்படுகின்றன, முக்கியமாக பென்சிலின் குழு (அமோக்ஸிசிலின், ஆம்பிசிலின்).
ஸ்ட்ரெப்டோகாக்கால் தொண்டை புண்
ஸ்ட்ரெப்டோகாக்கால் தொண்டை புண் முக்கியமாக குழந்தை பருவத்தில் ஏற்படுகிறது. ஸ்ட்ரெப்டோகாக்கால் தொற்று டான்சில்ஸைப் பாதிக்காது, ஆனால் இந்த நோய் அதிக காய்ச்சல், பலவீனம் மற்றும் விரிவாக்கப்பட்ட நிணநீர் முனைகளை ஏற்படுத்துகிறது. பெயர் குறிப்பிடுவது போல, இந்த நோய்க்கான காரணியாக ஸ்ட்ரெப்டோகாக்கால் பாக்டீரியா உள்ளது. இந்த நோய் தொற்று ஏற்படுத்தும் நபரிடமிருந்து (அவர் அதை சந்தேகிக்கக்கூட முடியாது) அல்லது நோய்வாய்ப்பட்ட நபரிடமிருந்து வான்வழி நீர்த்துளிகள் மூலம் பரவுகிறது. தொற்று ஏற்பட்ட தருணத்திலிருந்து அறிகுறிகள் தோன்றும் வரை, பொதுவாக பல நாட்கள் கடந்து செல்லும், நோய் லேசான வடிவத்தில் தொடர்கிறது மற்றும் கடுமையான சுவாச நோய்த்தொற்றுகளைப் போன்றது.
ஸ்ட்ரெப்டோகாக்கிக்கு எதிராக செயல்படும் பாக்டீரியா எதிர்ப்பு முகவர்கள் பரிந்துரைக்கப்படுகின்றன: செஃபாலெக்சின், அமோக்ஸிசிலின், செஃபுராக்ஸைம், செஃப்ப்ரோசில், முதலியன. ஒவ்வாமை எதிர்விளைவுகள் ஏற்பட்டால், எரித்ரோமைசின் பரிந்துரைக்கப்படுகிறது. சிகிச்சையின் கால அளவை கண்டிப்பாக கடைபிடிக்க வேண்டும்; அனைத்து அறிகுறிகளும் மறைந்த பிறகும், நீங்கள் சொந்தமாக சிகிச்சையை குறுக்கிட முடியாது.
நுண்ணுயிர் எதிர்ப்பிகளை பரிந்துரைப்பதன் நோக்கம், டான்சில்லிடிஸின் சாத்தியமான சிக்கல்களைக் குறைப்பதாகும்.
கர்ப்ப காலத்தில் பயன்படுத்தவும்
கர்ப்ப காலத்தில் தொண்டை வலி ஏற்படுவது பிறக்காத குழந்தையின் ஆரோக்கியத்திற்கு குறிப்பிடத்தக்க தீங்கு விளைவிக்கும். எனவே, தொண்டையில் ஏற்படும் தொற்று அழற்சிகளுக்கு சரியாக சிகிச்சையளிக்கப்பட வேண்டும். தவறாக பரிந்துரைக்கப்பட்ட எந்த மருந்தும் (ஆண்டிபயாடிக் உட்பட) கருப்பையில் குழந்தையின் வளர்ச்சியை சீர்குலைக்கும். கர்ப்பத்தின் முதல் மூன்று மாதங்களில் பல்வேறு மருந்துகளைப் பயன்படுத்துவது குறிப்பாக பரிந்துரைக்கப்படவில்லை, ஏனெனில் இந்த காலம் முக்கிய உறுப்புகளின் உருவாக்கம் ஆகும், மேலும் எந்தவொரு பொருளும் சரியான வளர்ச்சியை சீர்குலைக்கும்.
கலந்துகொள்ளும் மருத்துவர் பெண்ணின் நிலையை கணக்கில் எடுத்துக்கொண்டு, கர்ப்ப காலம் மற்றும் நோயின் தீவிரத்தின் அடிப்படையில் மருந்துகளை பரிந்துரைக்க வேண்டும். சரியாக தேர்ந்தெடுக்கப்பட்ட மருந்து தாய் மற்றும் குழந்தை இருவருக்கும் சாத்தியமான சிக்கல்களின் அபாயத்தைக் குறைக்கிறது, ஆனால் பொருத்தமான சிகிச்சையின் பற்றாக்குறை நோயை மோசமாக்கி, மருந்தை உட்கொள்வதை விட குழந்தைக்கு அதிக தீங்கு விளைவிக்கும்.
கர்ப்ப காலத்தில், பென்சிலின் நுண்ணுயிர் எதிர்ப்பிகள் (அமோக்ஸிக்லாவ், அமோக்ஸிசிலின், ஆக்ஸாம்ப், முதலியன) அனுமதிக்கப்படுகின்றன. இந்த குழுவின் மருந்துகள் குழந்தையின் வளர்ச்சியில் தீங்கு விளைவிக்கும் விளைவை ஏற்படுத்தாது மற்றும் வளர்ச்சி செயல்முறையை மெதுவாக்காது. மருந்துக்கு உணர்திறன் கொண்ட நுண்ணுயிரிகளால் ஏற்படும் நோய்களுக்கு பென்சிலின்கள் பயன்படுத்தப்படுகின்றன. மாத்திரைகள் மற்றும் ஊசி வடிவில் பயன்படுத்தலாம்.
செஃபாலோஸ்போரின் நுண்ணுயிர் எதிர்ப்பிகள் (செஃப்ட்ரியாக்சோன், செஃபாசோலின், முதலியன) நஞ்சுக்கொடியை ஊடுருவிச் செல்லும் திறனைக் கொண்டுள்ளன, இருப்பினும் அவை குழந்தையின் வளர்ச்சிக்கு தீங்கு விளைவிக்காது. நோய்க்கிரும பாக்டீரியாக்கள் பென்சிலினுக்கு எதிர்ப்புத் தெரிவிக்கும்போது இத்தகைய மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
ரோவாமைசின், எரித்ரோமைசின் மற்றும் வில்ப்ராஃபென் மாத்திரைகள் ஒரே குழுவைச் சேர்ந்தவை. இந்த மருந்துகள் கர்ப்ப காலத்தில் பயன்படுத்த ஏற்றுக்கொள்ளத்தக்கதாகக் கருதப்படுகின்றன மற்றும் குழந்தையின் வளர்ச்சியில் தீங்கு விளைவிக்கும் விளைவைக் கொண்டிருக்கவில்லை.
ஜிட்ரோலில், சுமேட், ஜி-காரணி - ஒரே செயலில் உள்ள மூலப்பொருளை அடிப்படையாகக் கொண்டவை, அத்தகைய மருந்துகள் மிகவும் அவசியமான சந்தர்ப்பங்களில் மட்டுமே பயன்படுத்தப்பட வேண்டும், மற்ற மருந்துகள் பயனற்றவை என்று நிரூபிக்கப்பட்டால்.
தாய்ப்பால்
ஒரு தாயின் அதிக வெப்பநிலை, பெரும்பாலும் டான்சில்லிடிஸுடன் ஏற்படுகிறது, இது தாய்ப்பால் கொடுப்பதை நிறுத்த ஒரு காரணமல்ல. இந்த நேரத்தில் தாயின் பல உடல்நலப் பிரச்சினைகள் இருந்தபோதிலும், பால் உற்பத்தி ஆச்சரியப்படும் விதமாக நிகழ்கிறது. சளி ஏற்பட்டால், நீங்கள் பாதுகாப்பாக தாய்ப்பால் கொடுப்பதைத் தொடரலாம், ஒரே விஷயம் என்னவென்றால், தொற்று பரவுவதைக் குறைக்க இந்த நேரத்தில் நீங்கள் ஒரு சிறப்பு கட்டு அணியலாம்.
தொண்டை நோய் வைரஸ் தொற்றால் ஏற்பட்டால், ஆன்டிபயாடிக் எடுக்க வேண்டிய அவசியமில்லை, ஏனெனில் இந்த விஷயத்தில் உடல் தானாகவே சமாளிக்கும். பாலூட்டும் தாய்மார்களின் சிகிச்சைக்கு, தாய்ப்பால் கொடுக்கும் குழந்தையின் ஆரோக்கியத்திற்கு குறைந்தபட்ச தீங்கு விளைவிக்கும் மருந்துகள் மட்டுமே பயன்படுத்தப்படுகின்றன. நவீன மருந்து சந்தையில் இதுபோன்ற மருந்துகள் அதிக அளவில் உள்ளன. பொதுவாக இதுபோன்ற சந்தர்ப்பங்களில், பென்சிலின் நுண்ணுயிர் எதிர்ப்பிகள், மேக்ரோலைடுகள், செஃபாலோஸ்போரின்கள் பரிந்துரைக்கப்படுகின்றன (நோயின் தீவிரம் மற்றும் உடலின் உணர்திறனைப் பொறுத்து).
ஒரு பாலூட்டும் தாய், நாட்டுப்புற வைத்தியங்களைப் பயன்படுத்தலாம், அதாவது கெமோமில் காபி தண்ணீருடன் வாய் கொப்பளித்தல், சோடா, உப்பு மற்றும் ஒரு துளி அயோடின் கரைசல், முனிவர். எலுமிச்சையுடன் தேநீர், தேன் கலந்த பால் மற்றும் பல்வேறு மூலிகை தேநீர்கள் தொண்டை வலிக்கு நல்லது.
தொண்டை வலிக்கு சிறந்த ஆண்டிபயாடிக்
ஒவ்வொரு ஆண்டிபயாடிக் அதன் சொந்த செயல்பாட்டைக் கொண்டுள்ளது, அதாவது அது அழிக்கக்கூடிய நுண்ணுயிரிகளின் எண்ணிக்கை. ஒரு விதியாக, தொண்டை புண் குழு A ஸ்ட்ரெப்டோகாக்கியால் ஏற்படுகிறது, எனவே ஒரு ஆண்டிபயாடிக் தேர்ந்தெடுக்கும்போது, ஸ்டேஃபிளோகோகி மற்றும் ஸ்ட்ரெப்டோகாக்கியை அழிக்கும்வற்றில் கவனம் செலுத்த வேண்டும்.
நவீன மருத்துவம் ஸ்ட்ரெப்டோகாக்கால் தொற்றுகளை வெற்றிகரமாக சமாளிக்கும் பல மருந்துகளை அடையாளம் காட்டுகிறது (அமோக்ஸிக்லாவ், ஆக்மென்டின், சுமேட், அமோக்ஸிசிலின், ஸ்பைராமைசின், செஃப்ட்ரியாக்சோன், முதலியன).
ஆஞ்சினாவிற்கான சிகிச்சையின் முதல் வரிசை பென்சிலின் குழு மருந்துகள் (அமோக்ஸிசிலின், ஆக்மென்டின், முதலியன), ஏனெனில் இந்த நுண்ணுயிர் எதிர்ப்பிகளின் தொடர் ஸ்டேஃபிளோகோகல் மற்றும் ஸ்ட்ரெப்டோகாக்கல் தொற்றுகளுக்கு எதிராக மிகவும் பயனுள்ளதாக இருக்கும். பென்சிலின் மருந்துகளுக்கு ஒவ்வாமை இருந்தால், மேக்ரோலைடு தொடரிலிருந்து நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன (எரித்ரோமைசின், அசித்ரோமைசின், முதலியன).
நவீன மருத்துவர்கள் மேக்ரோலைடுகளை, குறிப்பாக ஜோசமைசின் மற்றும் அசித்ரோமைசின் ஆகியவற்றை ஆஞ்சினாவுக்கு சிகிச்சையளிப்பதற்கான மிகவும் பயனுள்ள மருந்துகளாகக் கருதுகின்றனர். சீழ் மிக்க ஆஞ்சினாவுடன் கடுமையான நிலைமைகளுக்கு சிகிச்சையளிப்பதில், செஃபாலோஸ்போரின் தொடரின் (செஃப்ட்ரியாக்சோன், செஃபாபோல், முதலியன) நுண்ணுயிர் எதிர்ப்பிகள் மற்றும் ஃப்ளோரோக்வினொலோன்கள் (ஆஃப்லோக்சசின், சிப்ரோலெட், முதலியன) நல்ல செயல்திறனைக் காட்டுகின்றன. ஆனால் பென்சிலின்கள் மற்றும் மேக்ரோலைடுகள் பயனற்றதாக நிரூபிக்கப்பட்டால் மட்டுமே இந்த மருந்துகள் பயன்படுத்தப்படுகின்றன. ஃப்ளோரோக்வினொலோன்கள் அல்லது செஃபாலோஸ்போரின்களுடன் ஆஞ்சினா சிகிச்சையை உடனடியாகத் தொடங்க முடியாது, அத்தகைய வலுவான நுண்ணுயிர் எதிர்ப்பிகள் அவற்றுக்கு அடிமையாவதை உருவாக்குகின்றன, மேலும் எதிர்காலத்தில், ஆஞ்சினாவின் கடுமையான வடிவங்களுக்கு சிகிச்சையளிப்பது கடினமாக இருக்கும்.
ஆஞ்சினா சிகிச்சையில் நேர்மறையான முடிவுகளுக்கு, முதலில் நோய்க்கான காரணியை அடையாளம் காண்பது அவசியம். ஸ்டேஃபிளோகோகல் அல்லது ஸ்ட்ரெப்டோகாக்கல் தொற்று ஏற்பட்டால், பென்சிலின்கள் மற்றும் மேக்ரோலைடுகள் மிகவும் திறம்பட செயல்படுகின்றன, ஆனால் மற்ற நுண்ணுயிரிகள் செயல்படும்போது, இந்த மருந்துகள் சக்தியற்றவை. நோய்க்கான காரணியைத் தீர்மானிக்க, ஒரு பாக்டீரியாவியல் கலாச்சாரத்தை உருவாக்குவது அவசியம். ஆய்வின் போது, நுண்ணுயிர் எதிர்ப்பிக்கு நுண்ணுயிரிகளின் உணர்திறனும் தீர்மானிக்கப்படுகிறது. ஆஞ்சினாவிற்கு மிகவும் பொருத்தமான ஆண்டிபயாடிக், நோய்க்கான காரணி அதிகபட்ச உணர்திறனைக் கொண்டிருக்கும் ஒன்றாக இருக்கும் என்று மாறிவிடும்.
கவனம்!
மருந்துகளின் மருத்துவ பயன்பாட்டிற்கான உத்தியோகபூர்வ வழிமுறைகளின் அடிப்படையில் ஒரு சிறப்பு வடிவத்தில் மொழிபெயர்க்கப்பட்ட மற்றும் வழங்கப்பட்ட மருந்து "தொண்டை வலிக்கான நுண்ணுயிர் எதிர்ப்பிகள்: டான்சில்லிடிஸுக்கு சிகிச்சையளிக்க என்ன மாத்திரைகள், பெயர்கள்" பயன்படுத்துவதற்கான இந்த அறிவுறுத்தலை, தகவல் பற்றிய கருத்துக்களை எளிமைப்படுத்துவதற்கு. மருந்துக்கு நேரடியாக வந்த குறிப்புகளை வாசிப்பதற்கு முன்.
தகவல் நோக்கங்களுக்காக வழங்கப்பட்ட விவரம் சுயநலத்திற்கான ஒரு வழிகாட்டியாக இல்லை. இந்த மருந்தின் தேவை, சிகிச்சை முறையின் நோக்கம், மருந்துகளின் முறைகள் மற்றும் டோஸ் ஆகியவை மட்டுமே கலந்துகொள்ளும் மருத்துவர் மூலம் தீர்மானிக்கப்படுகிறது. சுயநல மருந்து உங்கள் உடல்நலத்திற்கு ஆபத்தானது.

