கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
வயிற்று பெருநாடி மற்றும் அதன் கிளைகளின் பெருந்தமனி தடிப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பெருந்தமனி தடிப்பு என்பது தமனிகளைப் பாதிக்கும் ஒரு நன்கு அறியப்பட்ட மற்றும் பரவலான நோயாகும், மேலும் இது உட்புற வாஸ்குலர் சுவர்களில் கொழுப்பு படிவுகளை உருவாக்குவதோடு சேர்ந்துள்ளது. வயிற்று குழியின் கீழ் பகுதி வழியாகச் செல்லும் பெருநாடி நாளத்தின் வயிற்றுப் பகுதி இந்த செயல்பாட்டில் ஈடுபட்டால், மருத்துவர் "வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு" (atherosclerosis of the apathy aorta) நோயறிதலைச் செய்கிறார். இந்த நோய் இயலாமை மற்றும் மரணம் உள்ளிட்ட கடுமையான சிக்கல்களை ஏற்படுத்தும். இருப்பினும், அறிகுறிகளின் தெளிவின்மை மற்றும் அடிக்கடி மறைந்திருக்கும் போக்கின் காரணமாக ஏற்படும் நோயியலை சந்தேகிப்பது அவ்வளவு எளிதானது அல்ல.
நோயியல்
பெருநாடி சுழற்சி கோளாறு உள்ள ஒவ்வொரு இரண்டாவது நோயாளியிலும், பாத்திரத்தின் வயிற்றுப் பகுதி பாதிக்கப்படுகிறது. வயிற்று உறுப்புகள், கீழ் மூட்டுகள் மற்றும் இடுப்புக்கு இரத்தத்தை வழங்குவதற்கு இந்தப் பகுதி பொறுப்பாகும்.
கடந்த சில ஆண்டுகளில், பெருந்தமனி தடிப்புத் தோல் அழற்சியின் நிகழ்வு கணிசமாக அதிகரித்துள்ளது, மேலும் இந்த நோயால் ஏற்படும் இறப்பு காயங்கள், தொற்று நோய்கள் மற்றும் புற்றுநோயியல் ஆகியவற்றால் ஏற்படும் விகிதங்களை விட அதிகமாக உள்ளது. பெரும்பாலும், வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு 45-55 வயதுடைய ஆண்களில் காணப்படுகிறது. பெண்கள் தோராயமாக 3-4 மடங்கு குறைவாக நோய்வாய்ப்படுகிறார்கள், மேலும் மாதவிடாய் நிறுத்தம் தொடங்கியவுடன் நோய்வாய்ப்படும் ஆபத்து கணிசமாக அதிகரிக்கிறது. [ 1 ]
இந்த நோய் மிகவும் பொதுவானது: இது 65 வயதுக்கு மேற்பட்ட ஒவ்வொரு இருபதாவது நபருக்கும் கண்டறியப்படுகிறது.
ஐரோப்பிய நாடுகளிலும் அமெரிக்காவிலும், ஆப்பிரிக்க நாடுகளை விட வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்பு மிகவும் பொதுவானது. இந்த நோயின் மிகப்பெரிய பரவல் அமெரிக்கா, கனடா, கிரேட் பிரிட்டன், பின்லாந்து மற்றும் ஆஸ்திரேலியாவில் காணப்படுகிறது. மிகக் குறைந்த நிகழ்வு ஜப்பானில் பதிவாகியுள்ளது. [ 2 ]
சோவியத்திற்குப் பிந்தைய இடம் உட்பட உலகின் பல நாடுகளில், பெருந்தமனி தடிப்பு மற்றும் அதன் சிக்கல்கள் தற்போது நோயுற்ற தன்மை மற்றும் இறப்புக்கு முக்கிய காரணமாக உள்ளன. கரோனரி இதய நோயால் இறந்த நோயாளிகளின் பிரேத பரிசோதனைகளில் 75% க்கும் அதிகமானவற்றில் வயிற்று பெருநாடி புண்கள் கண்டறியப்படுகின்றன. [ 3 ] பாதிக்கும் மேற்பட்ட நிகழ்வுகளில், கடுமையான மெசென்டெரிக் சுற்றோட்டக் கோளாறின் வளர்ச்சியின் பின்னணியில் மட்டுமே நோயியல் தீர்மானிக்கப்படுகிறது.
காரணங்கள் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்பு ஒரு நாள்பட்ட நோயியல் ஆகும். இந்த நோய் குறிப்பிட்ட பாத்திர சேதம், உள் சுவரின் கொழுப்பு ஊடுருவலின் பின்னணியில் இணைப்பு திசுக்களின் பெருக்கம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது, இது பொதுவாக உறுப்பு மற்றும் பொது சுற்றோட்டக் கோளாறுகளுக்கு வழிவகுக்கிறது.
நோயியல் நிகழ்வைப் பற்றி பல கோட்பாடுகள் உள்ளன - குறிப்பாக, லிப்போபுரோட்டீன் ஊடுருவல் கோட்பாடு, மற்றும் மிகவும் பொதுவானது - பாத்திரச் சுவருக்கு சேதம் ஏற்படுவதால் ஏற்படும் நோயியல் மாற்றங்கள் காரணமாக ஏற்படுகிறது. இத்தகைய சேதம் எண்டோடெலியத்திற்கு ஏற்படும் இயந்திர அதிர்ச்சியின் விளைவாக அல்ல, ஆனால் அதன் செயல்பாட்டின் மீறலாகும். ஊடுருவல், ஒட்டும் தன்மை மற்றும் புரோகோகுலண்ட் மற்றும் வாசோகன்ஸ்டிரிக்டர் காரணிகளின் தொகுப்பில் அதிகரிப்பு பற்றி நாங்கள் பேசுகிறோம். [ 4 ]
எண்டோடெலியல் செயல்பாட்டில் இடையூறு ஏற்படுவதற்கு தொற்று (உதாரணமாக, ஹெர்பெஸ் வைரஸ்), போதை (புகைபிடித்தல், முதலியன), [ 5 ] ஹார்மோன் சமநிலையின்மை (ஹைப்பர்இன்சுலினீமியா), ஹீமோடைனமிக் தொந்தரவு (உயர் இரத்த அழுத்தம்) போன்ற காரணங்களால் ஏற்படலாம். ஆனால் விஞ்ஞானிகள் ஒருமனதாக ஹைப்பர்கொலெஸ்டிரோலீமியாவை முக்கிய இணைப்பாகக் கருதுகின்றனர்.
வயிற்றுப் பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் அடிப்படைக் காரணம் பலவீனமான லிப்பிட்-புரத வளர்சிதை மாற்றமாகும், இது வழக்கமான பெருந்தமனி தடிப்புத் தகடுகளின் தோற்றத்தைத் தூண்டுகிறது. ஊட்டச்சத்து கோளாறுகள் வளர்சிதை மாற்றக் கோளாறுகள், வாஸ்குலர் சுவர்களில் சேதம் மற்றும் அவற்றின் கட்டமைப்பில் மாற்றங்களுக்கு வழிவகுக்கும். [ 6 ] வழக்கமான தாழ்வெப்பநிலை, பலவீனமான நோய் எதிர்ப்பு சக்தி, அடிக்கடி மன அழுத்தம் மற்றும் மனோ-உணர்ச்சி பதற்றம், தொற்று மற்றும் அழற்சி செயல்முறைகள், ஹார்மோன் மாற்றங்கள் மற்றும் காயங்கள் அனைத்தும் உள் வாஸ்குலர் சுவருக்கு சேதத்தை ஏற்படுத்தும். நிலைமையை மோசமாக்கலாம்: நிறைய கெட்ட பழக்கங்களுடன் கூடிய ஆரோக்கியமற்ற வாழ்க்கை முறை, அதிக எடை, நாளமில்லா சுரப்பி நோய்க்குறியியல் மற்றும் சில மருந்துகளை எடுத்துக்கொள்வது. அதனுடன் வரும் நோய்களும் குறிப்பிடத்தக்க எதிர்மறையான பாத்திரத்தை வகிக்கின்றன: உயர் இரத்த அழுத்தம், உடல் பருமன், நீரிழிவு நோய், [ 7 ] கரோனரி நோய்க்குறியியல்.
நோய்க்கான பின்வரும் முக்கிய காரணங்களை நிபுணர்கள் அடையாளம் காண்கின்றனர்:
- உணவு (ஊட்டச்சத்து) கோளாறுகள்;
- நியூரோஜெனிக் காரணிகள் (மன அழுத்தம், உணர்ச்சி உறுதியற்ற தன்மை, நரம்பியல்);
- எண்டோக்ரினோபதிகள்;
- இரத்த அழுத்தத்தில் நீடித்த அதிகரிப்பு, ஹைபோக்சிக் நிலைமைகள்;
- ஆட்டோ இம்யூன் நோயியல்;
- பரம்பரை முன்கணிப்பு; (கர்ப்ப காலத்தில் தாய்வழி ஹைப்பர்கொலெஸ்டிரோலீமியாவின் தாக்கம் குழந்தை பருவத்தில் ஆரம்பகால பெருந்தமனி தடிப்பு புண்களின் முன்னேற்றத்தில் இருப்பது நிரூபிக்கப்பட்டுள்ளது) [ 8 ];
- அதிக எடை, பல்வேறு அளவுகளில் உடல் பருமன்; [ 9 ]
- போதுமான உடல் செயல்பாடு இல்லாதது;
- மது, நிகோடின், போதைப் பழக்கம்.
ஆபத்து காரணிகள்
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சிக்கு வழிவகுக்கும் காரணிகளை பல குழுக்களாகப் பிரிக்கலாம்: நிரந்தர காரணிகள், நிலையற்றவை மற்றும் நிலையற்றவை.
நித்திய காரணிகள் நிரந்தரமானவை மற்றும் அவற்றை அகற்ற முடியாது:
- 40-45 வயதுக்கு மேற்பட்ட வயது;
- ஆண் பாலினம் (பெண்களை விட ஆண்கள் பெரும்பாலும் பெருந்தமனி தடிப்புத் தோல் அழற்சியால் பாதிக்கப்படுகின்றனர்);
- பரம்பரை முன்கணிப்பு (வயிற்று பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியால் பாதிக்கப்பட்ட உறவினர்களிடமும் இந்த நோய் பெரும்பாலும் காணப்படுகிறது). மனித கருவின் பெருநாடியில் கொழுப்புக் கோடுகள் உருவாகின்றன, மேலும் இது தாய்வழி ஹைப்பர்கொலெஸ்டிரோலீமியாவால் கணிசமாக அதிகரிக்கிறது. [ 10 ]
- இன ஆபத்து காரணிகள். [ 11 ], [ 12 ]
நோயியலின் வளர்ச்சியின் ஆரம்ப தொடக்கத்திற்கு பரம்பரை முன்கணிப்பு பங்களிக்கிறது என்று நிபுணர்கள் சுட்டிக்காட்டுகின்றனர்.
தற்காலிக ஆபத்து காரணிகளில் நீக்கக்கூடியவை அடங்கும்:
- புகைபிடித்தல், இரத்த நாளங்களின் நெகிழ்ச்சித்தன்மையில் அதன் எதிர்மறை தாக்கம்;
- மோசமான ஊட்டச்சத்து, அதிக அளவு விலங்கு கொழுப்புகளை உட்கொள்வது;
- உடல் செயலற்ற தன்மை, செயலற்ற வாழ்க்கை முறை, அதிக எடை.
சரிசெய்யக்கூடிய, கட்டுப்படுத்தக்கூடிய மற்றும் மேலும் வளர்ச்சியடைவதைத் தடுக்கக்கூடிய நோய்கள் சாத்தியமான நிலையற்ற காரணிகளில் அடங்கும்:
- இரத்தக் குழாய்ச் சுவரில் லிப்பிடுகள் படிவதையும், பெருந்தமனி தடிப்புத் தகடுகள் உருவாவதையும் ஊக்குவிக்கும் உயர் இரத்த அழுத்தம்; [ 13 ]
- டிஸ்லிபிடெமியா, கொழுப்பு வளர்சிதை மாற்றக் கோளாறு, இது கொழுப்பு, லிப்போபுரோட்டின்கள் மற்றும் ட்ரைகிளிசரைடுகளின் அளவு அதிகரிப்புடன் சேர்ந்துள்ளது;
- நீரிழிவு நோய் மற்றும் உடல் பருமன் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியை உருவாக்கும் அபாயத்தை பல மடங்கு அதிகரிக்கின்றன, இது லிப்பிட் வளர்சிதை மாற்றத்தின் ஒரே நேரத்தில் ஏற்படும் இடையூறு காரணமாகும்; [ 14 ]
- தொற்று மற்றும் போதை செயல்முறைகள் வாஸ்குலர் சுவர்களுக்கு சேதத்தை ஏற்படுத்துகின்றன.
முக்கிய தூண்டுதல் காரணிகளை நீங்கள் அறிந்து கணக்கில் எடுத்துக் கொண்டால், நோயைத் தடுப்பதற்கான அடிப்படை விதிகளை நீங்கள் தீர்மானிக்க முடியும். [ 15 ]
நோய் தோன்றும்
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சி காரணிகளின் கலவையால் ஏற்படுகிறது, குறிப்பாக, எண்டோடெலியல் செயலிழப்பு, அழற்சி எதிர்வினை, நோயெதிர்ப்பு செயல்முறை, டிஸ்லிபிடெமியா, பிளேக் சிதைவு, வெளிப்புற எதிர்மறை தாக்கங்கள் (எடுத்துக்காட்டாக, புகைபிடித்தல்).
மூளையில் இரத்த உறைதல் செயல்பாடு மற்றும் வளர்சிதை மாற்ற செயல்முறைகளை கட்டுப்படுத்தவும், வாஸ்குலர் தொனி மற்றும் இரத்த அழுத்தத்தை ஒழுங்குபடுத்தவும், சிறுநீரக செயல்பாடு மற்றும் சுருக்க இதய செயல்பாட்டை வடிகட்டவும் தேவையான பொருட்களை எண்டோதெலியம் உற்பத்தி செய்கிறது. பெருந்தமனி தடிப்பு வளர்ச்சியின் முதல் கட்டம் எண்டோடெலியல் வாசோடைலேட்டர் செயல்பாட்டின் மீறலால் தூண்டப்படுகிறது, இது எண்டோடெலியத்தால் நைட்ரிக் ஆக்சைடை இழப்பதன் விளைவாகும். எண்டோடெலியத்தின் செயலிழப்பு இரத்தத்தில் அதிகரித்த கொழுப்பின் அளவு, நீரிழிவு நோய், நீண்டகால உயர் இரத்த அழுத்தம் மற்றும் நிக்கோடின் போதை ஆகியவற்றாலும் ஏற்படுகிறது. குறைந்த அடர்த்தி கொண்ட லிப்போபுரோட்டின்களின் ஆக்சிஜனேற்றத்தின் செல்வாக்கின் கீழ் இந்த கோளாறு ஏற்படுகிறது. [ 16 ]
- பெருந்தமனி தடிப்புத் தோல் அழற்சியில் ஏற்படும் அழற்சி செயல்முறைகள் கிட்டத்தட்ட எல்லா நிகழ்வுகளிலும் காணப்பட்டன. அவை மேக்ரோபேஜ்கள், சைட்டோகைன்கள், மோனோசைட் கீமோடாக்டிக் புரதம், வளர்ச்சி காரணிகள், இன்டர்லூகின்-1, -3, -6, -8, -18, கட்டி நெக்ரோசிஸ் காரணி α, CD40 லிகண்ட் ஆகியவற்றை உள்ளடக்கியது. பெருந்தமனி தடிப்பு வளர்ச்சியும் சீரம் சி-ரியாக்டிவ் புரதத்துடன் தொடர்புடையது. லிப்போபுரோட்டீன்-தொடர்புடைய பாஸ்போலிபேஸின் உயர்ந்த அளவுகள் சிக்கல்களின் சாத்தியக்கூறுகளை அதிகரிக்கின்றன; செல் பெருக்கத்தைத் தூண்டும் மற்றும் செயலில் உள்ள ஆக்ஸிஜன் வடிவங்களின் உற்பத்தியைத் தூண்டும், மேட்ரிக்ஸ் மெட்டாலோபுரோட்டீனேஸ்களை செயல்படுத்தும் மற்றும் திசு காரணியின் வெளிப்பாட்டைத் தூண்டும் சைட்டோகைன்களின் ஈடுபாடும் சாத்தியமாகும்.
- வயிற்றுப் பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியில் லிப்பிட் கோளாறுகள் ஒரு முக்கிய காரணியாகும். சீரம் கொழுப்பின் அளவு 3.9 மிமீல்/லிட்டருக்கு மேல் இருக்கும்போது ஆபத்து குறிப்பாக அதிகரிக்கிறது.
- பெருமூளை மற்றும் கரோனரி தமனி நாளங்களில் அதிகரித்த அழுத்தம் வாஸ்குலர் சுவரின் பதற்றத்தை அதிகரிக்கிறது, இது மீளுருவாக்கம் செயல்முறைகளை எதிர்மறையாக பாதிக்கிறது மற்றும் நோயியல் புரோட்ரஷன்கள் உருவாவதற்கு பங்களிக்கிறது. [ 17 ]
- பெருந்தமனி தடிப்பு வளர்ச்சியின் அனைத்து நிலைகளிலும் நிக்கோடின் சார்பு எதிர்மறையான தாக்கத்தை ஏற்படுத்துகிறது, மேலும் இந்த தாக்கம் மிகவும் தீவிரமானது: எண்டோதெலியம் சார்ந்த வாசோடைலேஷன் மோசமடைகிறது, அழற்சிக்கு எதிரான காரணிகள் (C-ரியாக்டிவ் புரதம், இன்டர்லூகின்-6 மற்றும் கட்டி நெக்ரோசிஸ் காரணிகள் α உட்பட) அதிகரிக்கின்றன, பிளேட்லெட் NO கிடைக்கும் தன்மை குறைகிறது, LDL இன் ஆக்ஸிஜனேற்ற மாற்றம் அதிகரிக்கிறது மற்றும் பிளாஸ்மா பராக்ஸோனேஸ் செயல்பாடு குறைகிறது.
- அதிகரித்த இன்சுலின் அளவுகள் சைட்டோகைன்களின் (-6 மற்றும் MCP-1) உள்ளடக்கத்தில் அதிகரிப்புக்கு வழிவகுக்கும், இது பெருந்தமனி தடிப்பு செயல்முறைகளின் வளர்ச்சிக்கு பங்களிக்கிறது.
குறிப்பாக முக்கியமான அடிப்படை காரணிகள் LDL இன் அதிகரிப்பு மற்றும் HDL இன் குறைவு எனக் கருதப்படுகிறது. முந்தையவை பெருந்தமனி தடிப்புத் தகடுகளில் (நுரை செல்கள்) குவிகின்றன, இது மைட்டோகாண்ட்ரியல் செயலிழப்பு, அப்போப்டொசிஸ் மற்றும் நெக்ரோசிஸை ஏற்படுத்துகிறது, செல்லுலார் புரோட்டீஸ்கள், அழற்சிக்கு எதிரான சைட்டோகைன்கள் மற்றும் த்ரோம்போடிக் மூலக்கூறுகளின் வெளியீட்டுடன். LDL இன் ஆக்சிஜனேற்றம் அழற்சி மற்றும் நோயெதிர்ப்பு மாற்றங்களைத் தூண்டுகிறது, பிளேட்லெட் திரட்டல் அதிகரிக்கிறது மற்றும் பிளேக்குகள் நிலையற்றதாகின்றன. [ 18 ]
அதிக அடர்த்தி கொண்ட லிப்போபுரோட்டின்கள் கொழுப்பின் மறுசீரமைப்பை செயல்படுத்துவதை ஊக்குவிக்கின்றன, எண்டோடெலியல் செயல்பாட்டை ஆதரிக்கின்றன, மேலும் அதிகரித்த இரத்த உறைவு உருவாவதற்கு எதிராக பாதுகாக்கின்றன.
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியில் முக்கிய நோய்க்கிருமி இணைப்புகள் கருதப்படுகின்றன:
- கொழுப்பு வளர்சிதை மாற்றத்தின் கோளாறு.
- கொழுப்பு அல்லாத மாற்றங்கள் (ஹீமோடைனமிக் கோளாறுகள், இரத்த வேதியியல் பண்புகளில் சரிவு, முதன்மை நோயியல் மற்றும் வாஸ்குலர் சுவருக்கு சேதம், மரபணு முன்கணிப்பு).
மயோஸ்டாடின் (வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் இதய ஃபைப்ரோஸிஸில் ஈடுபடும் ஒரு எலும்பு தசை வளர்ச்சி தடுப்பான்) பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முன்னேற்றத்தில் ஒரு புதிய பங்கு வகிக்கிறது என்பதற்கான சான்றுகள் உள்ளன. ஆய்வின்படி, மயோஸ்டாடின் வாஸ்குலர் மென்மையான தசை செல் செயலிழப்பை ஏற்படுத்துவதன் மூலம் வயிற்று பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் முன்னேற்றத்தை மத்தியஸ்தம் செய்கிறது. [ 19 ]
அறிகுறிகள் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்பு பெரும்பாலான சந்தர்ப்பங்களில் குறிப்பிட்ட அறிகுறிகள் இல்லாமல் ஏற்படுகிறது, ஆனால் நோயறிதல் நடவடிக்கைகளின் போது நோயியலைக் கண்டறிய முடியும். நோய் முன்னேறும்போது குறிப்பிட்ட அல்லாத அறிகுறிகள் தோன்றும்:
- வயிறு மற்றும் கீழ் முதுகில் அசௌகரியம்;
- சாப்பிட்ட பிறகு தீவிரமடையும் வழக்கமான வயிற்று வலி (குறிப்பாக அதிக அளவு சாப்பிட்ட பிறகு);
- வெளிப்படையான காரணமின்றி செரிமான கோளாறுகள் (வயிற்றுப்போக்கு, மலச்சிக்கல், வீக்கம்);
- விரும்பத்தகாத ஏப்பம், சாப்பிட்ட பிறகு வழக்கமான நெஞ்செரிச்சல்;
- முற்போக்கான மெலிதல்.
மற்ற உறுப்புகள் இந்த செயல்பாட்டில் ஈடுபடும்போது, பிற அறிகுறிகள் தோன்றும்:
- சிறுநீரகம் மற்றும்/அல்லது இடுப்பு பகுதியில் வலி;
- முனைகளின் வீக்கம்;
- காலையில் முகத்தின் வீக்கம்;
- சிறுநீர் கோளாறுகள்;
- அதிகரித்த இரத்த அழுத்தம்.
அறிகுறிகள் குறிப்பிட்டவை அல்ல என்பதால், நோயாளி தவறாகக் கண்டறியப்பட்டு தவறான சிகிச்சை அளிக்கப்படலாம். மேலும், வயிற்று பெருநாடி பெருந்தமனி தடிப்பு பெரும்பாலும் நாள்பட்டவை உட்பட பிற நோய்க்குறியீடுகளுடன் இணைந்து செயல்படுகிறது, இது சரியான நோயறிதலையும் சிக்கலாக்குகிறது.
முதல் அறிகுறிகள்
பெரும்பாலான நோயாளிகளில், வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சி இளம் வயதிலேயே உருவாகத் தொடங்குகிறது, பல ஆண்டுகளாக முன்னேறுகிறது. மேலும், நீண்ட காலமாக, நோயாளி எதையும் பற்றி புகார் செய்வதில்லை, மேலும் ஒரு பெரிய தமனி கணிசமாகக் குறுகும்போது அல்லது அடைக்கப்படும்போது மட்டுமே முதல் அறிகுறிகள் தோன்றத் தொடங்குகின்றன.
மிகவும் பொதுவான நோயியல் அறிகுறிகளில் பின்வருபவை:
- வயிற்று நோய்களுடன் தொடர்புடையது அல்ல, எபிகாஸ்ட்ரியத்தில் வலி, கீழ் முதுகு, இடுப்பு வரை பரவுகிறது;
- செரிமான கோளாறுகள், நெஞ்செரிச்சல், இரைப்பைக் குழாயின் நோயியலுடன் தொடர்புடையது அல்ல;
- குளிர்ந்த பாதங்கள்;
- கால்களில் கூச்ச உணர்வு, உணர்வின்மை;
- ஆண் ஆண்மைக் குறைவு;
- கீழ் மூட்டுகளில் தசை தொனி குறைந்தது;
- பாதங்கள், முழங்கால்கள் மற்றும் இடுப்புப் பகுதியில் பலவீனம் அல்லது தமனி துடிப்பு இல்லாமை;
- இடைப்பட்ட கிளாடிகேஷனின் தோற்றம் (புண் கீழ் முனைகளின் பாத்திரங்களுக்கு பரவும்போது).
பெருந்தமனி தடிப்பு வயிற்றுப் பகுதியை மட்டுமல்ல, பெருநாடியின் மார்புப் பகுதியையும் பாதித்தால், உடல் உழைப்பு அல்லது மன அழுத்தத்திற்குப் பிறகு மார்பு வலி தோன்றும், முதுகு அல்லது கழுத்துக்கு பரவுகிறது, அதே போல் நெஞ்செரிச்சல், மார்பில் அசௌகரியம் போன்ற உணர்வு, இதய நோயியலுடன் எந்த தொடர்பும் இல்லாமல் தோன்றும். [ 20 ]
நோயியல் சிறுநீரக தமனிகளுக்கு பரவினால், தமனி உயர் இரத்த அழுத்தம் உருவாகிறது. [ 21 ] சிறுநீர் பரிசோதனையில் புரோட்டினூரியா, எரித்ரோசைட்டூரியா மற்றும் சிலிண்ட்ரூரியா ஆகியவை வெளிப்படுகின்றன. பெருமூளை தமனிகளுக்கு ஏற்படும் சேதம் நினைவாற்றல் இழப்பு மற்றும் அறிவுசார் குறைபாடு, தலைச்சுற்றல், தூக்கக் கலக்கம் ஆகியவற்றில் வெளிப்படுகிறது, மேலும் கடுமையான சந்தர்ப்பங்களில், பக்கவாதம் மற்றும் இரத்த உறைவு ஏற்படும் அபாயம் அதிகரிக்கிறது.
மெசென்டெரிக் தமனிகளில் ஏற்படும் பெருந்தமனி தடிப்பு மாற்றங்களுடன், குடலுக்கு இரத்த வழங்கல் மோசமடைகிறது, சாப்பிட்ட பல மணிநேரங்களுக்குப் பிறகு கடுமையான வலி தோன்றும் - தொப்புள் பகுதி அல்லது எபிகாஸ்ட்ரியத்தில் உள்ளூர்மயமாக்கப்பட்டது. வலி பல மணி நேரம் நீடிக்கும் (பொதுவாக 1-3 மணி நேரம்), பல சந்தர்ப்பங்களில் நைட்ரோகிளிசரின் எடுத்துக் கொண்ட பிறகு அது மறைந்துவிடும்.
நிலைகள்
அதன் வளர்ச்சியில், வயிற்று பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சி பின்வரும் நிலைகளைக் கடந்து செல்கிறது:
- வாஸ்குலர் மைக்ரோடேமேஜ்கள் மற்றும் இரத்த ஓட்டத்தின் குவிய வேகம் குறைதல் ஆகியவை பெருநாடி சுவரில் லிப்பிட்கள் படிவதற்கு சாதகமாக உள்ளன. லிப்பிட் கட்டத்தின் காலம் மாறுபடலாம்: கொழுப்பு படிவுகள் மற்றும் புற-செல்லுலார் மேட்ரிக்ஸின் இன்டிமா மற்றும் புரோட்டியோகிளிகான்களின் பரவலான தடித்தல் [ 22 ] ஆகியவற்றை நுண்ணோக்கி மூலம் மட்டுமே காண முடியும்.
- கொழுப்பு படிவுப் பகுதிகளில் இணைப்பு திசுக்களின் பகுதிகள் அதிகரிப்புடன் லிபோஸ்கிளிரோசிஸின் நிலை ஏற்படுகிறது. பெருந்தமனி தடிப்புத் தகடு படிப்படியாக உருவாகிறது, இதன் கலவை கொழுப்புகள் மற்றும் இணைப்பு திசு இழைகளால் குறிக்கப்படுகிறது. இந்த கட்டத்தில், பிளேக்குகளை இன்னும் அகற்ற முடியும், ஏனெனில் அவற்றை மருந்துகளால் கரைக்க முடியும். இருப்பினும், இந்த வைப்புகளின் துண்டுகள் இரத்த நாளங்களை அடைத்துவிடும், மேலும் இணைக்கப்பட்ட பிளேக்கின் பகுதியில் உள்ள பெருநாடி சுவர் நெகிழ்ச்சித்தன்மையை இழந்து சேதமடைகிறது: இந்த கட்டத்தில் இரத்த உறைவு உருவாகும் ஆபத்து அதிகரிக்கிறது.
- அதிரோகால்சினோசிஸ் நிலை, பிளேக் சுருக்கம் மற்றும் அதில் கால்சியம் உப்புகள் படிதல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. பிளேக்குகள் அளவு அதிகரித்து, பாத்திரத்தின் லுமினை குறுகி, உறுப்புகளுக்கு இரத்த விநியோகத்தை மோசமாக்குகின்றன. அடைப்பு அல்லது அனூரிஸம் ஏற்படும் அபாயம் அதிகரிக்கிறது.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியின் மருத்துவ நிலைகள் பின்வருமாறு:
- அந்த நபர் ஒரு சாதாரண வாழ்க்கையை நடத்துகிறார், தொடர்புடைய அறிகுறிகள் எதுவும் இல்லை, மேலும் டாப்ளர் ஆய்வைப் பயன்படுத்தி மட்டுமே நோயியலைக் கண்டறிய முடியும்.
- நோயாளி அதிக அளவு உணவை சாப்பிட்ட பிறகு வயிற்று வலியைப் புகார் செய்யத் தொடங்குகிறார்.
- சாதாரண, லேசான உணவுக்குப் பிறகும் வயிற்று வலி தோன்றும்.
- சாப்பிட்ட பிறகு வலி நிலையானதாகி தீவிரமடைகிறது.
படிவங்கள்
வயிற்று பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வகைப்பாட்டிற்கு பல வகைகள் உள்ளன. இதனால், அழற்சி செயல்முறையின் போக்கின் படி, நோய் சிக்கலானது மற்றும் சிக்கலற்றது என பிரிக்கப்பட்டுள்ளது. நோயியல் செயல்முறையின் வகை மற்றும் இருப்பிடமும் வேறுபடுகின்றன: பெருந்தமனி தடிப்பு வயிற்று பெருநாடியின் அருகாமைப் பகுதி, அகச்சிவப்புப் பகுதி அல்லது பாத்திரத்தின் முழு வயிற்றுப் பகுதியையும் பாதிக்கலாம்.
- வயிற்று பெருநாடி மற்றும் அதன் கிளைகளின் பெருந்தமனி தடிப்பு பெரும்பாலும் வயிற்று இஸ்கிமிக் நோயின் மருத்துவப் படத்துடன் இருக்கும், இது நாள்பட்ட வயிற்று இஸ்கிமியா நோய்க்குறி அல்லது வயிற்று தேரை என்று அழைக்கப்படுகிறது. நோயாளி வயிற்றில் கனமான உணர்வு மற்றும் நிறை, வெளிப்படையான கதிர்வீச்சு இல்லாமல் மேல் இரைப்பை வலி, வயிறு மற்றும் குடலின் செயலிழப்பு மற்றும் நிலையான எடை இழப்பு குறித்து புகார் கூறலாம். மேல் இரைப்பை மண்டலத்தில் செயல்பாட்டு சிஸ்டாலிக் முணுமுணுப்பு குறிப்பிடப்பட்டுள்ளது. [ 23 ]
- வயிற்றுப் பெருநாடி மற்றும் இலியாக் தமனிகளின் பெருந்தமனி தடிப்பு லாரிஷ் நோய்க்குறி என்று அழைக்கப்படுகிறது. இது வயிற்றுப் பெருநாடியின் கடுமையான குறுகல் அல்லது முழுமையான அடைப்பின் பின்னணியில் உருவாகும் ஒரு மருத்துவ அறிகுறி சிக்கலானது. சிறப்பியல்பு அறிகுறிகளில் இடைப்பட்ட கிளாடிகேஷன், பாதத்தின் பின்புறத்தில் துடிப்பு இல்லாதது, அதே போல் பாப்லைட்டல் மற்றும் தொடை தமனி, விரல்கள் மற்றும் கால்களில் டிராபிக் புண்கள் உருவாகுதல், கால்களில் சிஸ்டாலிக் இரத்த அழுத்தம் குறைதல், கால்கள் குளிர்ச்சியாக இருப்பது போன்ற நிலையான உணர்வு மற்றும் லிபிடோ குறைபாடு ஆகியவை அடங்கும். வெளிப்புறமாக, கீழ் முனைகளின் தசை ஹைப்போட்ரோபி, தோல் மற்றும் நகங்களில் டிராபிக் கோளாறுகளின் அறிகுறிகள் மற்றும் வயிற்றுப் பெருநாடி மற்றும் தொடை தமனியில் சிஸ்டாலிக் சத்தம் ஆகியவை உள்ளன.
- வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியை அழிக்கும் தன்மை, பெருந்தமனி தடிப்புத் தகடு மூலம் பாத்திர லுமினில் ஏற்படும் அடைப்பால் ஏற்படுகிறது, மேலும் இது பிரதான உடற்பகுதியின் கிளைப் பகுதியிலோ அல்லது முதல் மற்றும் இரண்டாவது வரிசையின் கிளைகளாகப் பிரிக்கப்படும் பகுதியிலோ காணப்படுகிறது. நோயியல் பெரும்பாலும் ஒருதலைப்பட்சமாக உள்ளது, இருப்பினும் இருதரப்பு புண்களும் ஏற்படுகின்றன.
- வயிற்றுப் பெருநாடியின் ஸ்டெனோசிஸ் பெருந்தமனி தடிப்புத் தோல் அழற்சி, பாத்திரத்தின் ஸ்டெனோசிஸால் ஏற்படுகிறது மற்றும் வயிற்றுத் தாக்குதல்களின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது, இது சாதகமற்ற முன்கணிப்பைக் கொண்டுள்ளது மற்றும் இஸ்கிமிக் கோளாறுகள், மீளக்கூடிய குடல் டிஸ்ட்ரோபி அல்லது த்ரோம்போசிஸ் மற்றும் குடல் இன்ஃபார்க்ஷன் ஆகியவற்றில் முடிவடையும்.
சிக்கல்கள் மற்றும் விளைவுகள்
வயிற்றுப் பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சியின் மிகவும் பொதுவான பாதகமான விளைவுகள் பெருநாடி அனீரிஸம் அல்லது பெருநாடியின் பிரித்தல் ஹீமாடோமாவின் வளர்ச்சியாகக் கருதப்படுகிறது. இது அதன் சுவர்களின் பலவீனம் அதிகரிப்பதோடு தொடர்புடைய வாஸ்குலர் பிரிவின் உள்ளூர் விரிவாக்கம் அல்லது இரத்த நாளப் பிரிப்புக்கு வழிவகுக்கும் உள்-முரண் ஹீமாடோமா ஆகும். தொப்புளின் மட்டத்தில் அல்லது அதற்கு சற்று கீழே, இடதுபுறத்தில் அமைந்துள்ள வயிற்று குழியில் ஒரு துடிக்கும் கட்டி போன்ற உருவாக்கம் தோன்றுகிறது. வயிற்று குழி அல்லது ரெட்ரோபெரிட்டோனியல் இடத்திற்குள் பாத்திரம் உடைக்கும்போது, அனீரிஸத்திற்கு விரிசல் ஆபத்தானது. ஒரு பிரித்தல் ஹீமாடோமாவுடன், முற்போக்கான இரத்த இழப்பு காரணமாக மரணம் ஏற்படலாம். நோயாளி கடுமையான வலியை அனுபவிக்கிறார், சரிவு உருவாகலாம், கடுமையான இரத்த இழப்பின் அறிகுறிகள் தோன்றும்; பொதுவாக, எலக்ட்ரோ கார்டியோகிராமில் மாரடைப்புக்கான அறிகுறிகள் எதுவும் இல்லை. அனீரிஸம் ஒரு கரடுமுரடான சிஸ்டாலிக் முணுமுணுப்பாக வெளிப்படலாம். [ 24 ]
அனீரிசிமின் கூடுதல் அறிகுறிகள் பின்வருமாறு:
- வெளிப்படையான காரணமின்றி வயிறு மற்றும் கீழ் முதுகில் அழுத்துதல், இழுத்தல், வலித்தல்;
- துடிப்பு உணர்வு, அடிவயிற்றின் உள்ளே ஒரு துடிக்கும் உருவாக்கம் இருப்பது போன்ற உணர்வு.
வயிற்று பெருநாடியின் சிதைவு வடிவத்தில் சிக்கல்களை உருவாக்கும் அறிகுறிகள்:
- வலியின் திடீர் ஆரம்பம் அல்லது அதிகரிப்பு;
- இடுப்பு பகுதி, உள் தொடைகள், பிறப்புறுப்புகள் வரை பரவும் கடுமையான இடுப்பு வலி;
- மாரடைப்பு போன்ற அறிகுறிகள்
- இரத்த அழுத்தத்தைக் குறைத்தல்;
- இரத்த சோகை அதிகரிப்பதற்கான அறிகுறிகள்;
- இரத்த வாந்தி, முதலியன.
மருத்துவ படத்தின் குறிப்பிட்ட தன்மை இல்லாததால், சிக்கல்கள் பெரும்பாலும் பிற நோய்களுடன் தவறாகப் புரிந்து கொள்ளப்படுகின்றன. எனவே, ஒவ்வொரு நோயாளிக்கும் ஒரு தகுதிவாய்ந்த மற்றும் விரிவான அணுகுமுறை மிகவும் முக்கியமானது: புள்ளிவிவரங்களின்படி, 70% வழக்குகளில், ஒரு அனீரிசம் சிக்கலானதாக மாறும்போது, தவறான நோயறிதல் செய்யப்படுகிறது, இது மிகவும் சாதகமற்ற விளைவுகளுக்கு வழிவகுக்கிறது. சரியான நேரத்தில் மருத்துவ உதவி வழங்கப்படாவிட்டால், சிதைவு ஏற்பட்ட நோயாளி சில மணி நேரங்களுக்குள் இறந்துவிடுகிறார். [ 25 ]
இருப்பினும், வயிற்றுப் பெருநாடியின் அனீரிஸம் மற்றும் பிரித்தல் மட்டுமே சாத்தியமான சிக்கல்கள் அல்ல. பெருந்தமனி தடிப்பு இறுதியில் திசுக்களில் செல்லுலார் ஹைபோக்ஸியா மற்றும் நெக்ரோடிக் செயல்முறைகளுக்கு வழிவகுக்கிறது. வாஸ்குலர் சுவர்கள் நெகிழ்ச்சித்தன்மையை இழந்து, அடர்த்தியாகவும் உடையக்கூடியதாகவும் மாறி, சேதத்திற்கு ஆளாகின்றன. இன்ட்ராவாஸ்குலர் பிளேக்குகள் அளவு அதிகரிக்கின்றன, உடைந்து சிறிய நாளங்களைத் தடுக்கலாம். இந்த வகையான முக்கிய சிக்கல்கள் பின்வருமாறு:
- தந்துகிகள் உட்பட வாஸ்குலர் கிளைகளுக்கு பெருந்தமனி தடிப்பு செயல்முறை பரவுதல்;
- மயோர்கார்டியம் மற்றும் மூளைக்கு, வயிற்று உறுப்புகளுக்கு போதுமான ஆக்ஸிஜன் வழங்கல் இல்லை;
- வாஸ்குலர் ஸ்டெனோசிஸ், நெக்ரோடிக் செயல்முறைகளின் வளர்ச்சியின் ஆரம்பம்;
- பெருந்தமனி தடிப்புத் தகடு சிதைவு, வாஸ்குலர் அடைப்பு;
- நெக்ரோசிஸ், குடலிறக்கம் (உதாரணமாக, குடல்களின்) வளர்ச்சி;
- மாரடைப்பு, இதய இஸ்கெமியா, பக்கவாதம், சிறுநீரக செயலிழப்பு;
- வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்பு புண்களை ஊடுருவிச் செல்லும் வழக்குகள் விவரிக்கப்பட்டுள்ளன. [ 26 ]
ஆரம்பகால திறமையான நோயறிதல்கள் ஏற்கனவே உள்ள கோளாறுகளைக் கண்டறிந்து சரியான நேரத்தில் பொருத்தமான சிகிச்சையை மேற்கொள்ள அனுமதிக்கிறது. அனைத்து மருத்துவ பரிந்துரைகளும் பின்பற்றப்பட்டால், ஆரம்ப கட்டங்களில் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியை நிறுத்தலாம்.
இடது வென்ட்ரிகுலர் ஹைபர்டிராபி மற்றும் பெருநாடி சுவர் தடிமன் வாழ்நாள் முழுவதும் இருதய நோய் அபாயத்தை கணிக்கக்கூடும்.[ 27 ]
கண்டறியும் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு.
உடல் பரிசோதனையில் வயிற்றுப் பகுதியை கட்டாயமாகத் தொட்டுப் பார்ப்பதும், அதைத் தொடர்ந்து ஃபோனெண்டோஸ்கோப்பைப் பயன்படுத்தி வயிற்றுத் துவாரத்தின் தாள வாத்தியம் மற்றும் ஆஸ்கல்டேஷன் செய்வதும் அடங்கும். நாடித்துடிப்பு மற்றும் இரத்த அழுத்த அளவீடுகள் தனித்தனியாக எடுக்கப்படுகின்றன.
சோதனைகளில் பெரும்பாலும் மொத்த கொழுப்பு, எல்டிஎல், எச்டிஎல் மற்றும் ட்ரைகிளிசரைடுகளின் அளவீடுகள் அடங்கும்.
இரத்தப் பகுப்பாய்வு பெருநாடிப் படுக்கையின் பொதுவான நிலையைத் தீர்மானிக்கவும், பெருந்தமனி தடிப்புத் தோல் அழற்சியின் சாத்தியக்கூறுகளை மதிப்பிடவும் உதவுகிறது. மிகவும் சுட்டிக்காட்டும் மதிப்பீட்டு அளவுகோல்கள்:
- 3.1-5.2 மிமீல்/லிட்டர் என்ற விதிமுறையுடன் மொத்த கொழுப்பின் அளவு;
- HDL (நல்ல கொழுப்பு) அளவு 1.42 (பெண்கள்) மற்றும் 1.58 (ஆண்கள்) என்ற விதிமுறையுடன்;
- 3.9 mmol/லிட்டர் வரை விதிமுறையுடன் LDL (கெட்ட கொழுப்பு) அளவு;
- 0.14-1.82 மோல்/லிட்டர் என்ற விதிமுறையுடன் ட்ரைகிளிசரைடு அளவு;
- ஆத்தரோஜெனிக் குறியீடு (கெட்டதுடன் ஒப்பிடும்போது நல்ல கொழுப்பு) 3 வரை விதிமுறையுடன்.
கருவி நோயறிதலில் பின்வரும் ஆய்வுகள் அடங்கும்:
- பெருநாடி ரேடியோகிராபி - பாத்திர அளவு மாற்றங்கள், கால்சியம் படிவுகள் அல்லது அனூரிஸம் இருப்பதைக் கண்டறிய உதவுகிறது. விரிவடைந்த பெருநாடி நிழலின் குறுக்குவெட்டு அளவு அதிகரிப்பதன் மூலமும், பெருநாடி வளைவுகள் நுரையீரல் புலங்களுக்குள் நீண்டு செல்வதன் மூலமும் வெளிப்படுகிறது. முன்புற-இடது சாய்ந்த திட்டத்திலிருந்து, நிழல் விரிவடைகிறது, பெருநாடி சாளரம் அளவு அதிகரிக்கிறது. நீளமான பாத்திரம் மேல்நோக்கி மற்றும் வலதுபுறமாக அளவை மாற்றுகிறது மற்றும் வாஸ்குலர் நிழலின் வலது மேல் விளிம்பை உருவாக்குகிறது, உயர்ந்த வேனா காவாவின் நிழலின் பகுதியில் வலுவாக நீண்டுள்ளது. அனூரிஸத்தின் ஃப்ளோரோஸ்கோபியின் போது அதிகரித்த துடிப்பு குறிப்பிடப்படுகிறது.
- மாறுபாடு-மேம்படுத்தப்பட்ட எக்ஸ்-கதிர் பெருநாடி வரைவி, ஏற்கனவே உள்ள அனூரிஸம்கள் அல்லது இரத்த நாளம் குறுகும் பகுதிகளின் இடம் மற்றும் அளவை தீர்மானிக்க உதவுகிறது. வயிற்று பெருநாடியின் இரட்டை விளிம்பு சுவர் பிரிவின் அறிகுறியாகும்.
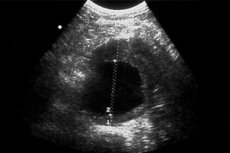
- இரு பரிமாண அல்ட்ராசவுண்ட், தடித்தல், சுருக்கம், பாரிட்டல் கால்சிஃபிகேஷன், உள் வாஸ்குலர் சுவரின் கடினத்தன்மை, தமனியின் வளைவு அல்லது நீட்சி, பெருந்தமனி தடிப்புத் தகடுகளின் இருப்பு போன்ற நோயியல் மாற்றங்களைக் கண்டறிய அனுமதிக்கிறது. சாதாரண மதிப்புடன் ஒப்பிடும்போது, சுவரின் வரையறுக்கப்பட்ட நீட்டிப்பு அல்லது வயிற்று பெருநாடியில் இரண்டு மடங்கு விட்டம் அதிகரிப்பு இருந்தால், ஒரு அனீரிசம் குறிக்கப்படுகிறது.
- எக்ஸ்-ரே கம்ப்யூட்டட் டோமோகிராபி மற்றும் எம்ஆர்ஐ ஆகியவை பெருநாடி மற்றும் முக்கிய கிளைகளில் உள்ள உருவவியல் அசாதாரணங்களை தெளிவாக வெளிப்படுத்துகின்றன. [ 28 ] வயிற்று பெருநாடியின் கால்சிஃபைட் புண்களின் இடம், தீவிரம் மற்றும் முன்னேற்றத்தை வகைப்படுத்துவதற்கான குறியீடுகளின் மதிப்பீட்டை அனுமதிக்கிறது. [ 29 ]
- அறுவை சிகிச்சை திட்டமிடப்பட்டிருந்தால், தேர்ந்தெடுக்கப்பட்ட ஆஞ்சியோகிராஃபி முறை பரிந்துரைக்கப்படுகிறது.
பெருந்தமனி தடிப்புத் தகட்டின் நோயியல் பரிசோதனை பின்வரும் மாற்றங்களைக் காட்டுகிறது:
- மையத்தில் புரத-கொழுப்பு கழிவுகள்;
- வட்டத்தைச் சுற்றி - இணைப்பு திசு.
பரிசோதனைக்கான மேக்ரோ மாதிரி: தசை மற்றும் தசை-மீள் வகையின் பெருநாடி மற்றும் பெரிய அல்லது சிறிய தமனிகள். லிப்பிட் புள்ளிகள் மற்றும் கோடுகள், நார்ச்சத்து கட்டமைப்புகள், கால்சிஃபிகேஷன், அரிதாகவே புண்கள், த்ரோம்போடிக் நிறைகள் கண்டறியப்படுகின்றன.
வேறுபட்ட நோயறிதல்
பின்வரும் நோய்க்குறியீடுகளுடன் வேறுபாடு மேற்கொள்ளப்பட வேண்டும்:
- குடல் அழற்சி;
- பித்தப்பை வீக்கம்;
- கணையத்தின் வீக்கம்;
- நெஃப்ரோலிதியாசிஸ், பித்தப்பை நோய்;
- இரைப்பை புண் மற்றும் டூடெனனல் புண்;
- போலி வயிற்று இஸ்கெமியா.
குளோமெருலோனெப்ரிடிஸ், பைலோனெப்ரிடிஸ், சிறுநீரக அமிலாய்டோசிஸ், ரெனோவாஸ்குலர் (வாசோரெனல்) தமனி உயர் இரத்த அழுத்தம், சிறுநீரக நாளங்களின் பெருந்தமனி தடிப்பு, பாலிசிஸ்டிக் சிறுநீரக நோய், ஃபைப்ரோமஸ்குலர் அப்லாசியா, குறிப்பிடப்படாத பெருநாடி தமனி அழற்சி, முதன்மை ஆல்டோஸ்டெரோனிசம், ஃபியோக்ரோமோசைட்டோமா, இட்சென்கோ-குஷிங் நோய்க்குறி, பெருநாடி சுருக்கம், பெருநாடி வால்வு பற்றாக்குறை, இதய செயலிழப்பு ஆகியவற்றிலிருந்து நோயியலை உடனடியாக வேறுபடுத்துவது முக்கியம்.
ஒரு விதியாக, நோயறிதலை தெளிவுபடுத்துவதற்காக, வயிற்று உறுப்புகளின் ஈசிஜி, எக்கோ கார்டியோகிராம் மற்றும் அல்ட்ராசவுண்ட் ஆகியவை செய்யப்படுகின்றன. குறைவாகவே, ஆஞ்சியோஸ்கோபி, டிஜிட்டல் கழித்தல் ஆஞ்சியோகிராபி மற்றும் ஆப்டிகல் கோஹரன்ஸ் டோமோகிராபி ஆகியவை பயன்படுத்தப்படுகின்றன.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு.
நோயாளி எந்த நோயியல் அறிகுறிகளையும் கவனிக்கவில்லை என்றால், குறைந்த ஆபத்து நிலை (ஸ்கோரின் படி 5% க்கும் குறைவாக) இருந்தால், மற்றும் மொத்த கொழுப்பின் அளவு 5 மிமீல்/லிட்டரை விட அதிகமாக இருந்தால், சிகிச்சையில் வாழ்க்கை முறை திருத்தம் மட்டுமே அடங்கும்:
- புகைபிடித்தல் மற்றும் பிற கெட்ட பழக்கங்களை ஒழித்தல்;
- உணவில் மாற்றம்;
- உடல் செயல்பாடுகளைப் பராமரித்தல்.
மொத்த கொழுப்பின் அளவை 5 மிமீல்/லிட்டராகவும், எல்டிஎல் 3 மிமீல்/லிட்டராகவும் இயல்பாக்கிய பிறகு, ஒவ்வொரு 3-5 வருடங்களுக்கும் வழக்கமான தடுப்பு பரிசோதனை பரிந்துரைக்கப்படுகிறது.
SCORE இன் படி அதிக ஆபத்து உள்ள நோயாளிகளும், 5 mmol/லிட்டருக்கும் அதிகமான மொத்த கொழுப்பின் அளவும் உள்ள நோயாளிகள் 3 மாதங்களுக்குப் பிறகு கட்டுப்பாட்டு ஆய்வக நோயறிதலுடன் தங்கள் வாழ்க்கை முறையை மாற்ற வேண்டும். இந்தக் காலத்திற்குப் பிறகு நிலைமை சீரானால், தடுப்பு நோயறிதல்கள் ஆண்டுதோறும் பரிந்துரைக்கப்படுகின்றன. குறிகாட்டிகள் நிலையற்றதாக இருந்தால் அல்லது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் பொதுவான அறிகுறிகள் இருந்தால், பழமைவாத சிகிச்சை பரிந்துரைக்கப்படுகிறது.
ஹைப்பர்லிபிடெமியாவை நீக்கும் மருந்துகள் பல வகை மருந்துகளால் குறிப்பிடப்படுகின்றன: ஸ்டேடின்கள் (HMG-CoA ரிடக்டேஸைத் தடுக்கும் மருந்துகள்), எஸெடிமைப், சீக்வெஸ்ட்ரான்கள் (பித்த அமிலங்களை பிணைக்கும் மருந்துகள்), ஃபைப்ரேட்டுகள், நிகோடினிக் அமில தயாரிப்புகள், பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள், லிபேஸ் தடுப்பான்கள். [ 30 ]
- ஸ்டேடின்கள் HMG-CoA ரிடக்டேஸைத் தடுக்கும் மருந்துகள்: லோவாஸ்டாடின், சிம்வாஸ்டாடின், அடோர்வாஸ்டாடின், பிரவாஸ்டாடின், ஃப்ளூவாஸ்டாடின், ரோசுவாஸ்டாடின்.
- குடலில் கொழுப்பை உறிஞ்சுவதைத் தடுக்கும் மருந்துகள்: எஸெடிமிப் ஒரு செயலில் உள்ள ஹைபோகொலெஸ்டிரோலெமிக் முகவர்.
- பித்த அமில வரிசைப்படுத்திகள் என்பவை உடலில் இருந்து பித்த அமிலங்களை வெளியேற்றுவதை மேம்படுத்தும் மருந்துகள் ஆகும், இது கொழுப்பு வளர்சிதை மாற்றத்தின் அடிப்படை தயாரிப்பு (கொலஸ்டிரமைன், கோல்ஸ்டிபோல்).
- ஃபைப்ரிக் அமில வழித்தோன்றல்கள் - ஃபைப்ரேட்டுகள் - ஜெம்ஃபைப்ரோசில், பெசாஃபைப்ரேட், சிப்ரோஃபைப்ரேட், ஃபெனோஃபைப்ரேட், குளோஃபைப்ரேட் ஆகியவற்றால் குறிப்பிடப்படுகின்றன.
- நிகோடினிக் அமில தயாரிப்புகள் - நியாசின் - ஒரு ஹைபோகொலெஸ்டிரோலெமிக் பண்புகளைக் கொண்டுள்ளன மற்றும் லிப்போபுரோட்டீன் அளவைக் குறைக்கின்றன.
- ஒமேகா-3 பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள் போதுமான அளவுகளில் (ஒரு நாளைக்கு 4 கிராம் வரை) ஹைபர்டிரிகிளிசெர்டேமியாவை நீக்குகின்றன.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், கூட்டு சிகிச்சை பொருத்தமானது, இது நோயியல் செயல்முறையின் வளர்ச்சியை நிறுத்தவும் சிக்கல்கள் ஏற்படுவதைத் தடுக்கவும் அனுமதிக்கிறது.
மருந்துகள்
கன்சர்வேடிவ் சிகிச்சையானது பெரும்பாலும் பின்வரும் மருந்துகளின் பயன்பாட்டை உள்ளடக்கியது:
- உறைதல் எதிர்ப்பு மருந்துகள் - எடுத்துக்காட்டாக, இரத்த உறைதலின் கட்டுப்பாட்டின் கீழ் ஊசி மூலம் 5 ஆயிரம் யூனிட் ஆரம்ப டோஸில் ஹெப்பரின், அல்லது தோலடி ஊசி வடிவில் ஒரு நாளைக்கு 20-40 மி.கி எனோக்ஸாபரின் சோடியம், அல்லது தோலடி ஊசி வடிவில் 0.2-0.6 மில்லி நாட்ரோபரின் கால்சியம் ஒரு நாளைக்கு 1-2 முறை (நோயாளியின் எடையைப் பொறுத்து).
- இரத்தத் தட்டுக்களுக்கு எதிரான மருந்துகள் - உதாரணமாக, வாய்வழியாக தினமும் 75-325 மி.கி அளவில் அசிடைல்சாலிசிலிக் அமிலம், அல்லது வாய்வழியாக தினமும் 75-300 மி.கி குளோபிடோக்ரல், அல்லது வாய்வழியாக ஒரு நாளைக்கு 50-600 மி.கி டைபிரிடமோல். நோயாளிகள் இத்தகைய மருந்துகளை நீண்ட காலத்திற்கு (சில நேரங்களில் வாழ்நாள் முழுவதும்), வழக்கமான ஆய்வக கண்காணிப்பின் கீழ் எடுத்துக்கொள்ள வேண்டும். அதிக அளவுகளில் மருந்துகளை குழப்பமான முறையில் உட்கொள்வது இரத்தப்போக்கு சிக்கல்களுக்கு வழிவகுக்கும், இதய செயலிழப்பு அறிகுறிகள் தோன்றும்.
- வலியைப் போக்க, பின்வருபவை பரிந்துரைக்கப்படுகின்றன:
- ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள், எந்த முரண்பாடுகளும் இல்லாவிட்டால் (கெட்டோரோல், இப்யூபுரூஃபன்), பாராவெர்டெபிரல் தொகுதிகள்;
- ஓபியாய்டுகள் (மார்ஃபின், ஃபென்டானைல்) - கடுமையான சந்தர்ப்பங்களில், ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் உதவவில்லை என்றால்.
- நுண் சுழற்சியை இயல்பாக்கும் மற்றும் இரத்த நாளங்களின் நிலையை மேம்படுத்தும் மருந்துகள் (ஆஞ்சியோபுரோடெக்டர்கள்):
- ஊசி மூலம் பென்டாக்ஸிஃபைலின் 100-300 மி.கி;
- ஆல்ப்ரோஸ்டாடில் தினமும் 20-60 எம்.சி.ஜி ஊசி.
ஆஞ்சியோபுரோடெக்டர்களை எடுத்துக் கொள்ளும்போது ஏற்படக்கூடிய பக்க விளைவுகளில் ஒவ்வாமை எதிர்வினைகள், வயிற்று வலி மற்றும் செரிமான கோளாறுகள் ஆகியவை அடங்கும். [ 31 ]
- இரத்தத்தில் உள்ள கொழுப்பின் அளவைப் பொறுத்து, கொலஸ்டிரால் எதிர்ப்பு மருந்துகள் பல மாதங்களுக்கு எடுத்துக்கொள்ளப்படுகின்றன (பொதுவாக ஒரு வருடம் வரை). சிம்வாஸ்டாடின் மற்றும் அடோர்வாஸ்டாடின் பொதுவாக வாய்வழியாக பரிந்துரைக்கப்படுகின்றன. ஒவ்வாமை, மயோபதி மற்றும் டிஸ்ஸ்பெப்டிக் அறிகுறிகள் போன்ற பக்க விளைவுகள் அரிதாகவே உருவாகின்றன.
- நோய்க்கிருமி சிகிச்சை மருந்துகள் பெரும்பாலும் β-தடுப்பான்களால் குறிப்பிடப்படுகின்றன - ப்ராப்ரானோலோல், பைசோப்ரோலால், மெட்டாப்ரோலால். மருந்தளவு நிலையானது, சிகிச்சை இதய துடிப்பு மற்றும் இரத்த அழுத்தத்தை தொடர்ந்து கண்காணிப்பதன் கீழ் மேற்கொள்ளப்படுகிறது. இந்த மருந்துகள் படிப்படியாக நிறுத்தப்படுகின்றன.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கான உணவுமுறை
பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தடுக்க உணவுமுறை திருத்தம் ஒரு சிறந்த வழியாகும். மேலும் இந்த முறை மருந்து சிகிச்சையை விட எந்த வகையிலும் தாழ்ந்ததல்ல, மேலும் பெரும்பாலும் அதை மிஞ்சும். பல மருத்துவர்கள் மருந்துகளை மட்டுமே நம்பியிருக்கக்கூடாது என்று சுட்டிக்காட்டுகின்றனர்: ஊட்டச்சத்தில் மாற்றங்கள் இல்லாமல், சிகிச்சையிலிருந்து நிலையான மற்றும் நீண்டகால விளைவை நம்ப முடியாது.
ஒரு விதியாக, வயிற்று பெருநாடி பெருந்தமனி தடிப்புத் தோல் அழற்சி நோயாளிகளுக்கு உணவு அட்டவணை எண் 10 பரிந்துரைக்கப்படுகிறது - தொடர்புடைய உணவு ஊட்டச்சத்து இரத்தத்தில் உள்ள கொழுப்பின் அளவை இயல்பாக்குகிறது மற்றும் நோயின் முன்னேற்றத்தைக் குறைக்கிறது. கூடுதலாக, உணவில் உணவு நார்ச்சத்து மற்றும் பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள் நிறைந்த அதிக அளவு தாவர பொருட்கள் உள்ளன, இது "நல்ல" கொழுப்பின் அளவை அதிகரிக்க உதவுகிறது.
உணவு முறையைப் பின்பற்றுவதோடு மட்டுமல்லாமல், உணவு கலோரி உட்கொள்ளலைக் கண்காணிப்பதும் முக்கியம். குறைந்த உடல் செயல்பாடுகளுடன், நீங்கள் ஒரு நாளைக்கு 2,500 கிலோகலோரிகளுக்கு மேல் உட்கொள்ளக்கூடாது. மேலும் அதிக எடை கொண்ட நோயாளிகளுக்கு, தினசரி கலோரி உட்கொள்ளலைத் தேர்வுசெய்ய ஒரு மருத்துவர் உங்களுக்கு உதவ முடியும்.
பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன், விலங்கு மற்றும் ஹைட்ரஜனேற்றப்பட்ட கொழுப்புகள் தடைசெய்யப்பட்டுள்ளன, ஏனெனில் அவை கொழுப்பின் அளவை அதிகரிப்பதற்கும் வாஸ்குலர் சுவர்களில் அதன் படிவதற்கும் பங்களிக்கின்றன. உணவில் இருந்து பின்வரும் உணவுகளை விலக்குவது முக்கியம்:
- கொழுப்பு இறைச்சி, பன்றிக்கொழுப்பு;
- வெண்ணெய், வெண்ணெயை, காய்கறி கொழுப்பு கலவைகள், பன்றிக்கொழுப்பு;
- ஆஃபல் (கல்லீரல் உட்பட);
- இறைச்சி அல்லது எலும்புகளிலிருந்து தயாரிக்கப்படும் குழம்புகள்;
- தொத்திறைச்சிகள், ஹாட் டாக், பிராங்க்ஃபர்ட்டர்கள்;
- தோல் இல்லாத ஃபில்லட்டுகளைத் தவிர கோழியின் எந்தப் பகுதிகளும்;
- பால், கடின சீஸ், கொழுப்பு நிறைந்த பாலாடைக்கட்டி, கிரீம், அமுக்கப்பட்ட பால், புளிப்பு கிரீம், ஐஸ்கிரீம்;
- துரித உணவு;
- உருளைக்கிழங்கு;
- சாஸ்கள்;
- சர்க்கரை, வேகவைத்த பொருட்கள், மிட்டாய்.
நீங்கள் உங்கள் மது அருந்துவதையும் குறைக்க வேண்டும், அல்லது இன்னும் சிறப்பாக, அதை முற்றிலுமாக அகற்ற வேண்டும்.
உணவில் பின்வரும் தயாரிப்புகள் இருக்க வேண்டும்:
- உரிக்கப்படும் கோழி மற்றும் வான்கோழி ஃபில்லட்;
- பால் ஊட்டப்பட்ட வியல்;
- மீன், கடல் உணவு;
- புளித்த பால் பொருட்கள் (குறைந்த கொழுப்புள்ள பாலாடைக்கட்டி, கேஃபிர், சேர்க்கைகள் இல்லாத தயிர்);
- முட்டைகள் (வாரத்திற்கு 2 க்கு மேல் இல்லை);
- எந்த காய்கறிகள், பழங்கள், கீரைகள், பெர்ரி;
- துரம் கோதுமை பாஸ்தா;
- தானியங்கள் (பக்வீட், அரிசி, பார்லி, கோதுமை, ஓட்ஸ், புல்கர், கூஸ்கஸ்);
- பருப்பு வகைகள் (பீன்ஸ், கொண்டைக்கடலை, வெண்டைக்காய், பயறு, பட்டாணி);
- இருண்ட ரொட்டி, தவிடு;
- மூலிகை தேநீர், பச்சை தேநீர், உலர்ந்த பழக் கலவைகள், பழ பானங்கள்;
- உலர்ந்த பழங்கள்.
உணவுமுறை திருத்தத்தை நீங்கள் ஒருபோதும் புறக்கணிக்கக்கூடாது. பெருந்தமனி தடிப்புத் தோல் அழற்சி சிகிச்சையில் உணவுமுறை ஒரு அடிப்படைப் பங்கை வகிக்கிறது, மேலும் சிக்கல்களுக்கு எதிரான தடுப்பு நடவடிக்கையாகவும் செயல்படுகிறது, குறிப்பாக, மாரடைப்பு மற்றும் பிற இருதய நோய்கள். [ 32 ]
பிசியோதெரபி சிகிச்சை
பிசியோதெரபி என்பது இயற்கை மற்றும் உடல் காரணிகளைப் பயன்படுத்தி ஒரு பயனுள்ள சிகிச்சையாகும். இவை வெப்ப விளைவுகள், அல்ட்ராசவுண்ட் விளைவுகள், காந்தப்புலங்கள், லேசர், நீர், சிகிச்சை சேறு, மசாஜ் போன்றவை. முறைகள் பொதுவாக எளிமையானவை மற்றும் அதே நேரத்தில் மிகவும் பயனுள்ளதாக இருக்கும்: குறைந்தபட்ச பக்க விளைவுகளுடன், ஒரு தீவிரமான நேர்மறையான விளைவு குறிப்பிடப்படுகிறது, இது பயன்படுத்தப்படும் மருந்துகளின் அளவைக் குறைக்க அனுமதிக்கிறது. நோயியலின் வளர்ச்சியின் ஆரம்ப கட்டங்களில் பிசியோதெரபி பயன்படுத்தப்பட்டால் குறிப்பாக உச்சரிக்கப்படும் விளைவு குறிப்பிடப்படுகிறது.
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கு, மிகவும் பொதுவான வகையான பிசியோதெரபி நடைமுறைகள் பின்வருமாறு:
- நோவோகைனுடன் கூடிய எலக்ட்ரோபோரேசிஸ், அத்துடன் வாசோடைலேட்டர்கள், ஆன்டிபிளேட்லெட், அழற்சி எதிர்ப்பு மருந்துகள், அழற்சி எதிர்ப்பு முகவர்கள். பொட்டாசியம் அயோடைடு, சோடியம் சாலிசிலேட், ஹெப்பரின், லித்தியம், துத்தநாகம், மல்டிவைட்டமின் தயாரிப்புகள், மெக்னீசியம் சல்பேட், நிகோடினிக் அமிலம், மெசாடன் போன்றவை பெரும்பாலும் பயன்படுத்தப்படுகின்றன.
- டார்சன்வாலைசேஷன் வாஸ்குலர் சுவரில் ஒரு உச்சரிக்கப்படும் ஆண்டிஸ்பாஸ்மோடிக் விளைவைக் கொண்டுள்ளது, இதன் விளைவாக இது பிடிப்புகளை நீக்கி இரத்த ஓட்டத்தை மேம்படுத்துகிறது. உந்துவிசை நீரோட்டங்களால் நரம்பு ஏற்பிகளின் எரிச்சலால் விளைவு விளக்கப்படுகிறது.
- ஹைப்பர்பேரிக் ஆக்ஸிஜனேற்றம் என்பது உயர் அழுத்தத்தின் கீழ் ஆக்ஸிஜன் செறிவூட்டலின் ஒரு முறையாகும். இந்த செயல்முறைக்கு சிறப்பு ஹைப்பர்பேரிக் அறைகள் பயன்படுத்தப்படுகின்றன.
சானடோரியம் மற்றும் ரிசார்ட் சிகிச்சையில் பால்னியோதெரபி மற்றும் மண் சிகிச்சை ஆகியவை அடங்கும். ஹைட்ரஜன் சல்பைடு, கார்பன் டை ஆக்சைடு, அயோடின்-புரோமின், முத்து, டர்பெண்டைன் குளியல் எடுத்த பிறகு ஒரு உச்சரிக்கப்படும் நேர்மறையான விளைவு காணப்படுகிறது.
நிலை 1-2 பெருந்தமனி தடிப்புத் தோல் அழற்சி நோயாளிகளுக்கு இயற்கை சேற்றைப் பயன்படுத்துவது குறிக்கப்படுகிறது.
மூலிகை சிகிச்சை
வளர்ச்சியின் ஆரம்ப கட்டங்களில் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சி, வாழ்க்கை முறை சரி செய்யப்பட்டு, கெட்ட பழக்கங்கள் நீக்கப்பட்டால், நாட்டுப்புற வைத்தியம் மூலம் சிகிச்சைக்கு நன்கு பதிலளிக்கிறது. [ 33 ] மிகவும் பொதுவான மற்றும் பயனுள்ள மூலிகை மருந்து சமையல் குறிப்புகள் பின்வருமாறு கருதப்படுகின்றன:
- 1 டீஸ்பூன் பக்வீட் பூக்களை 1 லிட்டர் கொதிக்கும் நீரில் ஒரு தெர்மோஸில் காய்ச்சி, ஒரு மணி நேரம் ஊறவைத்து, வடிகட்டி, 100 மில்லி ஒரு நாளைக்கு மூன்று முறை உணவுக்கு இடையில் எடுத்துக் கொள்ளுங்கள்.
- 300 கிராம் பூண்டை உரித்து, ஒரு கொள்கலனில் ஊற்றி, 0.5 லிட்டர் வோட்காவைச் சேர்க்கவும். ஒரு மாதத்திற்கு இருண்ட இடத்தில் வைக்கவும், பின்னர் வடிகட்டி, உணவுக்கு இடையில், 100 மில்லி பாலுடன் தினமும் 20 சொட்டுகளை எடுத்துக் கொள்ளுங்கள்.
- 1 டீஸ்பூன் பிர்ச் இலைகளை எடுத்து, 300 மில்லி கொதிக்கும் நீரில் காய்ச்சி, ஆற வைத்து, வடிகட்டி, 100 மில்லி ஒரு நாளைக்கு மூன்று முறை உணவுக்கு அரை மணி நேரத்திற்கு முன் எடுத்துக் கொள்ளுங்கள்.
- 1 டீஸ்பூன் ஹாவ்தோர்ன் பூக்களை 300 மில்லி கொதிக்கும் நீரில் ஊற்றி, ஆற வைத்து, வடிகட்டி, 100 மில்லி ஒரு நாளைக்கு மூன்று முறை உணவுக்கு அரை மணி நேரத்திற்கு முன் எடுத்துக் கொள்ளுங்கள்.
- 2 தேக்கரண்டி ரோஜா இடுப்புகளை எடுத்து, ஒரு தெர்மோஸில் ஊற்றி, 300 மில்லி கொதிக்கும் நீரைச் சேர்க்கவும். 15 நிமிடங்கள் உட்செலுத்தவும், வடிகட்டவும். உணவுக்கு 20-30 நிமிடங்களுக்கு முன் 100 மில்லி ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொள்ளுங்கள்.
- தினமும் ஒரு எலுமிச்சை பழச்சாற்றை உணவின் போது அல்லது பின் குடிக்கவும்.
- 200 மில்லி வெங்காயச் சாற்றைப் பிழிந்து, 200 மில்லி தேனுடன் கலக்கவும். இந்த மருந்தை குளிர்சாதன பெட்டியில் சேமித்து, 1 தேக்கரண்டி ஒரு நாளைக்கு மூன்று முறை உணவுக்கு இடையில் 8-10 வாரங்களுக்கு எடுத்துக் கொள்ளுங்கள்.
- 10 கிராம் எலுமிச்சை தைலம், 10 கிராம் பீட்டோனி, 40 கிராம் ஹாவ்தோர்ன் பூக்கள், 30 கிராம் ஸ்ட்ராபெரி இலைகள் ஆகியவற்றைக் கலந்து ஒரு கலவையைத் தயாரிக்கவும். 1 டீஸ்பூன் கலவையை 300 மில்லி கொதிக்கும் நீரில் கலந்து, தேநீருக்குப் பதிலாக நாள் முழுவதும் குடிக்கவும் (சுவைக்காக தேன் சேர்க்கலாம்).
- 100 கிராம் புதிய முனிவர் மூலிகையை எடுத்து, 500 மில்லி ஓட்காவை ஊற்றி, ஒன்றரை மாதங்களுக்கு இருண்ட இடத்தில் விடவும். பின்னர் டிஞ்சரை வடிகட்டி, காலையிலும் உணவுக்கு முன்பும் 1 டீஸ்பூன் தண்ணீருடன் ஒரு நாளைக்கு 3 முறை என மொத்தம் 3 முறை எடுத்துக் கொள்ளுங்கள்.
- புதிய குதிரைவாலி வேரிலிருந்து சாற்றை பிழிந்து எடுக்கவும். பாதியை தேனுடன் கலந்து, காலையில் முதல் உணவுக்கு ஒரு மணி நேரத்திற்கு முன்பு 1 தேக்கரண்டி எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் 1 மாதம்.
அறுவை சிகிச்சை
பழமைவாத சிகிச்சை பயனற்றதாகவோ அல்லது பொருத்தமற்றதாகவோ இருந்தால், நோயாளிக்கு ஊடுருவும் சிகிச்சை - சிகிச்சை அபெரெசிஸ் - பிளாஸ்மாபெரெசிஸ் மற்றும் எல்டிஎல் அபெரெசிஸ் பரிந்துரைக்கப்படுகிறது. அதிக ஆபத்து அல்லது தமனி அடைப்பு - த்ரோம்பஸ் அல்லது பிளேக் வளர்ச்சி ஏற்பட்டால் அறுவை சிகிச்சை தேவைப்படலாம். பெருந்தமனி தடிப்பு இதய நாளங்களைப் பாதித்து மாரடைப்பு ஏற்படும் அபாயம் அதிகரித்தால், கரோனரி தமனி பைபாஸ் கிராஃப்டிங் செய்யப்படுகிறது.
இதய அறுவை சிகிச்சை என்பது திறந்த தலையீடுகள் அல்லது குறைந்தபட்ச ஊடுருவும் எண்டோவாஸ்குலர் அறுவை சிகிச்சைகளை உள்ளடக்கியது. எடுத்துக்காட்டாக, உடலின் கீழ் பாதியில் இஸ்கிமிக் செயல்முறைகளை அகற்றவும், ஹீமோடைனமிக்ஸை உறுதிப்படுத்தவும், வாஸ்குலர் ஸ்டென்டிங் பரிந்துரைக்கப்படுகிறது. மேலும் பெருநாடி அனீரிசிம் விஷயத்தில், வயிற்று பெருநாடியின் புரோஸ்தெடிக்ஸ் மற்றும் எண்டோபிரோஸ்தெடிக்ஸ் குறிக்கப்படுகின்றன. [ 34 ]
ஒரு அனூரிஸத்தில் உள்ள நோயியல் புரோட்ரஷனின் விட்டம் 50 மி.மீ க்கும் குறைவாக இருந்தால், நோயாளி வழக்கமான கண்காணிப்புடன் இருதய செயல்பாட்டை இயல்பாக்குவதை நோக்கமாகக் கொண்ட மருந்து சிகிச்சைக்கு உட்படுகிறார். அனூரிஸத்தின் விட்டம் 50 மி.மீ க்கு சமமாகவோ அல்லது அதிகமாகவோ இருந்தால், பெருநாடி சிதைவைத் தடுக்க அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. மேலும், அறுவை சிகிச்சைக்கான அறிகுறி 30 மி.மீ விட்டம் கொண்ட புரோட்ரஷனாக இருக்கலாம், ஆண்டுக்கு 6 மி.மீ அளவு வேகமாக அதிகரிக்கும்.
நோயாளிக்கு பின்வரும் முரண்பாடுகள் இல்லையென்றால், எந்த வயதிலும் அறுவை சிகிச்சை செய்யப்படலாம்:
- வெளிப்படையான நரம்பியல் பற்றாக்குறையுடன் கூடிய கடுமையான பெருமூளை அல்லது கரோனரி சுற்றோட்டக் கோளாறுகள்;
- சுற்றோட்ட செயலிழப்பு நிலை II-b அல்லது III.
பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கான வயிற்று பெருநாடி அறுவை சிகிச்சை
வயிற்று பெருநாடி மாற்று அறுவை சிகிச்சை திறந்த அணுகுமுறை (15-20 செ.மீ கீறல்) அல்லது வயிற்று சுவரில் சுமார் 5-7 செ.மீ கீறல் வடிவத்தில் ஒரு மினி-அணுகுமுறையைப் பயன்படுத்தி செய்யப்படுகிறது. அறுவை சிகிச்சை நிபுணர் அறுவை சிகிச்சை துறைக்கு சிகிச்சை அளிக்கிறார், தேவையான கீறல்களைச் செய்கிறார், மேலும் பாதிக்கப்பட்ட பகுதிக்கு மேலேயும் கீழேயும் வயிற்று பெருநாடியை இறுக்குகிறார். அனூரிஸம் அகற்றப்பட்டு, அகற்றப்பட்ட பகுதிக்கு பதிலாக முன்பே தயாரிக்கப்பட்ட வாஸ்குலர் உள்வைப்பு தைக்கப்படுகிறது. தையல்கள் இறுக்கமாக இருப்பதை உறுதிசெய்த பிறகு, மருத்துவர் வடிகால்களை நிறுவி காயத்தை தைக்கிறார். மிகவும் பொதுவான வாஸ்குலர் உள்வைப்புகள் வெள்ளியால் செறிவூட்டப்பட்டவை: அவை தொற்று விளைவுகளுக்கு அதிக எதிர்ப்புத் திறன் கொண்டவை. தலையீடு சுமார் 3.5 மணி நேரம் நீடிக்கும், பின்னர் நோயாளி தீவிர சிகிச்சை பிரிவுக்கு மாற்றப்படுகிறார், அங்கு அவரது நிலை 24 மணி நேரம் கண்காணிக்கப்படுகிறது. மருத்துவமனையில் தங்குவதற்கான பொதுவான காலம் சுமார் ஒரு வாரம் (எந்தவொரு சிக்கலும் இல்லை என்றால்). [ 35 ]
பெருநாடி எண்டோபிரோஸ்டெடிக்ஸ் என்பது மிகவும் நவீன அறுவை சிகிச்சை முறையாகக் கருதப்படுகிறது. வயிற்று பெருநாடியின் சேதமடைந்த பகுதி ஒரு சிறப்பு வாஸ்குலர் புரோஸ்டெசிஸால் மாற்றப்படுகிறது, இது எக்ஸ்ரே கண்காணிப்பின் கீழ் அனீரிஸம் குழியில் நேரடியாக வைக்கப்படுகிறது. அத்தகைய நுட்பம் அதிக எண்ணிக்கையிலான சிக்கல்களைத் தடுக்கவும், நோயாளி மருத்துவமனையில் தங்குவதைக் குறைக்கவும், மறுவாழ்வை விரைவுபடுத்தவும் அனுமதிக்கிறது. அத்தகைய தலையீட்டின் ஒரே குறைபாடு அதன் அதிக செலவு ஆகும். [ 36 ]
அறுவை சிகிச்சைக்கு சாத்தியமான முரண்பாடுகள்:
- செப்சிஸ்;
- கடுமையான கல்லீரல் அல்லது சிறுநீரக செயலிழப்பு, பெருமூளை இரத்த நாள விபத்துக்கள், மாரடைப்பு போன்ற முக்கிய உறுப்புகளின் கடுமையான கோளாறுகள்.
தடுப்பு
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியை மிகவும் பயனுள்ள முறையில் தடுப்பதைத் தீர்மானிக்க, முக்கிய ஆபத்து காரணிகளை நினைவில் வைத்துக் கொண்டு அவற்றைப் பாதிக்க முயற்சிப்பது அவசியம்:
- கெட்ட பழக்கங்களை விட்டுவிடுங்கள் - குறிப்பாக புகைபிடித்தல் மற்றும் மது அருந்துதல்;
- போதுமான இரத்தக் கொழுப்பின் அளவைப் பராமரித்தல், வழக்கமான இரத்தப் பரிசோதனைகளை மேற்கொள்ளுதல்;
- இரத்த அழுத்த அளவீடுகளைக் கண்காணித்தல்;
- உடல் எடையை இயல்பாக்குங்கள், சுறுசுறுப்பான வாழ்க்கை முறையை வழிநடத்துங்கள்;
- உணர்ச்சி மன அழுத்தம் மற்றும் மன அழுத்தத்தைத் தவிர்க்கவும்;
- சரியாகவும் உயர் தரத்துடனும் சாப்பிடுங்கள்.
முக்கிய முன்கணிப்பு காரணிகள் நீக்கப்பட்டால், நோயின் வளர்ச்சியைத் தடுக்கவும் மெதுவாக்கவும் மற்றும் பாதகமான சிக்கல்கள் ஏற்படுவதைத் தடுக்கவும் முடியும்.
உங்கள் உணவை புத்திசாலித்தனமாகத் திட்டமிடுவதும், அதிக கொழுப்பு உள்ள உணவுகளை உட்கொள்வதைக் குறைப்பதும் முக்கியம். இவற்றில் விலங்கு கொழுப்புகள் மற்றும் வெண்ணெய், முட்டை, கொழுப்பு நிறைந்த பால் பொருட்கள் மற்றும் கழிவுகள் ஆகியவை அடங்கும். எளிதில் ஜீரணிக்கக்கூடிய கார்போஹைட்ரேட்டுகள், இனிப்புகள் மற்றும் சர்க்கரையையும் நீங்கள் தவிர்க்க வேண்டும். தாவர எண்ணெய்கள், மீன், வெள்ளை இறைச்சி, கடல் உணவுகள் மற்றும் தாவர உணவுகளுக்கு முன்னுரிமை அளிக்க வேண்டும். நார்ச்சத்து மற்றும் சிக்கலான கார்போஹைட்ரேட்டுகள் மெனுவில் ஒரு சிறப்பு இடத்தைப் பெற வேண்டும். பச்சை காய்கறிகள், பழங்கள் மற்றும் கீரைகளின் விகிதம் உணவில் ¾ ஆக இருக்க வேண்டும், ஏனெனில் தாவர உணவுகளில் பெக்டினின் அதிக உள்ளடக்கம் உள்ளது, இது குடலில் கொழுப்பை உறிஞ்சுவதைத் தடுக்கிறது. [ 37 ]
புரதங்களும் உணவில் மிக முக்கியமான ஒரு அங்கமாகும். கோழி, மீன், பருப்பு வகைகள் மற்றும் கீரைகளின் வெள்ளை இறைச்சியிலிருந்து உடல் அவற்றைப் பெறலாம்.
உங்கள் உடல் எடையை கண்காணிப்பது, உடல் பருமன் ஏற்படுவதைத் தடுப்பது, புகைபிடிப்பதை விட்டுவிடுவது மற்றும் மதுவை துஷ்பிரயோகம் செய்யாமல் இருப்பது முக்கியம்.
போதுமான உடல் செயல்பாடு இதயத்தின் இயல்பான செயல்பாட்டிற்கும், இதய தசைக்கு போதுமான ஆக்ஸிஜன் விநியோகத்திற்கும் முக்கியமாகும். கூடுதலாக, வழக்கமான உடல் உடற்பயிற்சி அதிக எடை அதிகரிப்பைத் தடுக்கிறது மற்றும் சாதாரண வாஸ்குலர் தொனியைப் பராமரிக்கிறது. உடல் செயல்பாடுகளின் அளவு வயது மற்றும் பொது ஆரோக்கியத்திற்கு விகிதாசாரமாகும். தினமும் 30-40 நிமிடங்கள் நடைபயிற்சி செய்வது உகந்ததாகும்.
கூடுதலாக, மன அழுத்த சூழ்நிலைகளை நீக்குவதன் மூலமும், உடலின் அதிக வேலைகளைத் தடுப்பதன் மூலமும் தடுப்பு கூடுதலாக வழங்கப்பட வேண்டும். மன அழுத்த எதிர்ப்பைப் பயிற்றுவிப்பது, உயர்தர வேலை மற்றும் ஓய்வு முறையை நிறுவுவது மற்றும் இரவு தூக்கத்தை இயல்பாக்குவது முக்கியம்.
முன்அறிவிப்பு
இன்று, இருதயநோய் நிபுணர்களின் முக்கிய செயல்பாடுகளில் ஒன்று வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் உகந்த சிகிச்சைக்கான தீர்வுகளைத் தேடுவதாகும். இந்த நோயியல் மீளமுடியாத நோயியல் செயல்முறைகளின் வளர்ச்சிக்கு ஒரு முன்நிபந்தனை என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும் - குறிப்பாக, கரோனரி இதய நோய், சிறுநீரக தமனி ஸ்டெனோசிஸ், பெருநாடி அனீரிசிம், இஸ்கிமிக் ஸ்ட்ரோக் போன்றவை. [ 38 ]
நோயாளிகளுக்கான முன்கணிப்பு மாறுபடும், அவை தெளிவாக இருக்க முடியாது, ஏனெனில் அவை நோயாளியின் வயது மற்றும் அதனுடன் தொடர்புடைய நோய்களின் இருப்பு, நோயியல் செயல்முறையின் நிலை போன்றவற்றைப் பொறுத்தது. நீங்கள் மருத்துவரின் அனைத்து பரிந்துரைகளையும் (ஊட்டச்சத்தில் மாற்றங்கள், கெட்ட பழக்கங்களை நீக்குதல், உயர்தர மற்றும் சரியான நேரத்தில் மருந்து சிகிச்சை) பின்பற்றினால், முன்கணிப்பு ஒப்பீட்டளவில் சாதகமாக இருக்கும், ஏனெனில் நோயின் மேலும் வளர்ச்சி பெரும்பாலும் மெதுவாக இருக்கலாம். நீங்கள் பரிந்துரைகளைப் புறக்கணித்தால், உணவை மீறினால், புகைபிடித்தல் போன்றவை ஏற்பட்டால், சிக்கல்களின் ஆபத்து கணிசமாக அதிகரிக்கிறது: பெருநாடி அனீரிசிம், மாரடைப்பு, பக்கவாதம் போன்றவை. [ 39 ]
துரதிர்ஷ்டவசமாக, நோயிலிருந்து முற்றிலுமாக விடுபடுவது சாத்தியமில்லை: வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சி என்பது நோயியல் மாற்றங்களின் படிப்படியான முன்னேற்றத்துடன் கூடிய ஒரு நாள்பட்ட நோயாகும்.
இயலாமை
வயிற்றுப் பெருநாடியின் பெருந்தமனி தடிப்புத் தோல் அழற்சிக்கான இயலாமை குழுவைப் பெறுவது, நோயியல் செயல்முறைகளின் விளைவாக உறுப்புகளின் கடுமையான செயல்பாட்டுக் கோளாறுகள் உருவாகி, வேலை செய்யும் திறன் இழப்பு ஏற்பட்டால் சாத்தியமாகும். நோய் மிகவும் பொதுவானது என்ற போதிலும், அதன் சிக்கல் பெரும்பாலும் ஆபத்தானது என்றாலும், இயலாமை என்பது பெருந்தமனி தடிப்புத் தோல் அழற்சியின் காரணமாக அல்ல, மாறாக பாதகமான விளைவுகளின் வளர்ச்சியின் விளைவாக ஒதுக்கப்படுகிறது.
ஒரு நோயாளிக்கு பின்வரும் சிக்கல்கள் இருந்தால் அவர் இயலாமை அடைந்ததாக அறிவிக்கப்படலாம்:
- மைக்ரோஸ்ட்ரோக், ஸ்ட்ரோக்;
- கடுமையான கரோனரி சுற்றோட்டக் கோளாறு;
- பெருநாடி ஸ்டெனோசிஸ் மற்றும் அனீரிசிம்.
மேற்கூறிய ஏதேனும் நிபந்தனைகள், அத்துடன் கைகால்கள் செயலிழத்தல், பெருமூளை வாஸ்குலர் விபத்துக்கள் ஆகியவை மருத்துவ மற்றும் சமூக பரிசோதனை முடிவுகளின் அடிப்படையில் இயலாமையைப் பதிவு செய்வதற்கான காரணங்களாக இருக்கலாம். மருத்துவ வெளிப்பாடுகள் இல்லாமல் அல்லது மருந்துகளால் சரிசெய்யக்கூடிய அறிகுறிகளுடன் வயிற்று பெருநாடியின் பெருந்தமனி தடிப்பு இயலாமைக்கான அறிகுறி அல்ல.

