கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
டி-செல் லிம்போமா: புற, ஆஞ்சியோஇம்முனோபிளாஸ்டிக், ஹாட்ஜ்கின் அல்லாத, அனாபிளாஸ்டிக் லிம்போமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
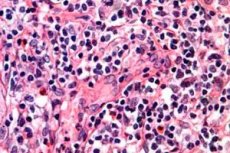
புற்றுநோய் மிகவும் ஆபத்தான மனித நோய்களில் ஒன்றாகக் கருதப்படுகிறது. மேலும் பலரின் வாழ்க்கையைக் குறைத்த பல வகையான கொடிய நோய்கள் பயங்கரமான நோயறிதலின் கீழ் மறைந்திருப்பதையும் நீங்கள் கருத்தில் கொண்டால், இதேபோன்ற விதியைத் தவிர்ப்பதற்காக நீங்கள் தவிர்க்க முடியாமல் இந்த விஷயத்தில் ஆர்வம் காட்டுவீர்கள். உதாரணமாக, நிணநீர் மண்டலம் மற்றும் தோலைப் பாதிக்கும் மிகவும் ஆபத்தான வகை இரத்தப் புற்றுநோயை எடுத்துக் கொள்ளுங்கள், இது டி-செல் லிம்போமா என்று அழைக்கப்படுகிறது. இந்த நோயியலின் காரணமாகவே பல முதியவர்கள் தங்கள் நீண்டகாலமாக எதிர்பார்க்கப்பட்ட ஓய்வூதியத்தைப் பார்க்கவோ அல்லது மிகக் குறுகிய காலத்திற்கு அதை அனுபவிக்கவோ வாழவில்லை. இருப்பினும், வெளிப்படையாகச் சொன்னால், இந்த நோயியலை உருவாக்கும் ஆபத்து குழுவில் வயதானவர்கள் மட்டுமல்ல சேர்க்கப்பட வேண்டும்.
நோயியல்
லிம்போமாக்களின் புள்ளிவிவரங்களைப் பொறுத்தவரை, வயதான காலத்தில் காணப்படும் புற்றுநோய் இரத்த நோய்களில் டி-செல் லிம்போமா ஒரு முக்கிய இடத்தைப் பிடித்துள்ளது. இருப்பினும், குழந்தைகள் மற்றும் இளம் பருவத்தினரிடையே கூட இந்த நோய் மீண்டும் மீண்டும் பதிவு செய்யப்பட்டுள்ளதால், இதை வயதானவர்களின் நோய் என்று அழைக்க முடியாது. அதே நேரத்தில், பெண்களை விட ஆண்கள் இந்த நோய்க்கு ஆளாக நேரிடும் வாய்ப்பு அதிகம்.
நோயியலின் எபிடெர்மோட்ரோபிக் தன்மை, நோய் முதன்மையாக தோல், உறுப்பு சவ்வுகள் மற்றும் நிணநீர் முனைகளில் அருகாமையில் அமைந்துள்ளது என்பதைக் குறிக்கிறது. இந்த நோயின் மிகவும் பொதுவான வடிவம் தோலின் டி-செல் லிம்போமாவாகக் கருதப்படுகிறது, குறிப்பாக பூஞ்சை மைக்கோசிஸ்.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ]
காரணங்கள் டி-செல் லிம்போமா
லிம்போமா என்பது நிணநீர் மண்டலத்தின் மாற்றியமைக்கப்பட்ட செல்களைக் கொண்ட ஒரு கட்டி உருவாக்கம் ஆகும். டி-செல் லிம்போமாவின் விஷயத்தில், நோயியல் செயல்பாட்டில் பங்கேற்பாளர்கள் டி-செல்கள் (டி-லிம்போசைட்டுகள்) ஆகும், அவை தைமஸ் சுரப்பியில் ப்ரீதைமோசைட்டுகளிலிருந்து உருவாகின்றன, அவை சிவப்பு எலும்பு மஜ்ஜையில் உள்ளன, அங்கிருந்து அவை தைமஸுக்கு இடம்பெயர்கின்றன.
டி-லிம்போசைட்டுகள் பல்வேறு வெளிப்புற தாக்கங்களுக்கு உடலின் நோய் எதிர்ப்பு சக்தியை வழங்கும் ஒரு காரணியாகும் மற்றும் அதற்குள் நிகழும் செயல்முறைகளை ஒழுங்குபடுத்துகின்றன. இதனால், உடலில் ஏற்படும் எந்தவொரு அழற்சி செயல்முறையும் டி-லிம்போசைட்டுகளின் மறுபகிர்வுக்கு காரணமாகிறது, அவை நிணநீர் ஓட்டத்துடன் புண் அருகே குவிகின்றன. வீக்கம் நிறுத்தப்பட்ட பிறகு, நிணநீர் முனையங்கள் அவற்றின் அசல் அளவு மற்றும் நெகிழ்ச்சித்தன்மையைப் பெறுகின்றன. துரதிர்ஷ்டவசமாக, இது எப்போதும் நடக்காது.
எந்தவொரு வெளிப்படையான காரணமும் இல்லாமல் ஒரு கட்டத்தில் லிம்போசைட்டுகளின் கட்டுப்பாடற்ற குவிப்புக்கு என்ன காரணம், மற்றும் நிணநீர் மண்டல செல்கள் தீவிரமாகப் பிரிக்கத் தொடங்கி (பெருக்கம்) உடலுக்குள் தேவையற்ற திசுக்களின் வளர்ச்சிக்கு வழிவகுக்கும் பிறழ்வுக்கு என்ன காரணம் என்ற கேள்விக்கு விஞ்ஞானிகள் இன்னும் முழுமையான பதிலைக் கொடுக்கத் தயாராக இல்லை. கட்டுப்பாடற்ற செல் பெருக்கம் நிணநீர் முனைகள் மற்றும் உறுப்புகளின் அளவு அதிகரிக்க வழிவகுக்கிறது, அவற்றுக்கு பிறழ்ந்த டி-லிம்போசைட்டுகள் வழங்கப்படுகின்றன. இவை அனைத்தும் உறுப்புகள் மற்றும் சுரப்பிகளின் செயல்பாட்டில் ஆபத்தான இடையூறுகளை ஏற்படுத்துகின்றன, இது நோயாளியின் மரணத்திற்கு வழிவகுக்கிறது.
பெரும்பாலான விஞ்ஞானிகள் டி-செல் லிம்போமா என்பது குறிப்பிடப்படாத லுகேமியாவின் விளைவு என்று நம்ப முனைகிறார்கள். லுகேமியா என்பது எலும்பு மஜ்ஜையின் முதிர்ச்சியடையாத ஹீமோசைட்டோபிளாஸ்ட்களிலிருந்து உருவாகும் மாற்றியமைக்கப்பட்ட செல்கள் தோன்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது, அவை இரத்த அணுக்களின் முன்னோடிகளாகும். டி-செல் லுகேமியாவில், டி-லிம்போசைட்டுகளின் முன்னோடிகளான லிம்போபிளாஸ்ட்கள் மற்றும் புரோதிமோசைட்டுகளில் பிறழ்வுகள் காணப்படுகின்றன.
சிவப்பு எலும்பு மஜ்ஜையில் இருந்து வரும் இத்தகைய வீரியம் மிக்க குளோன்கள் தைமஸிலும் நுழையலாம், அங்கிருந்து, கட்டுப்பாடற்ற பெருக்கத்திற்கு ஆளாகக்கூடிய பிறழ்ந்த டி-லிம்போசைட்டுகளின் வடிவத்திலும், நிணநீர் மண்டலத்திலும் நுழையலாம். இதனால், ரெட்ரோவைரஸ்களின் குடும்பத்தைச் சேர்ந்த டி-செல் லுகேமியா வகை 1 (HTLV 1 - மனித டி-லிம்போட்ரோபிக் வைரஸ் 1 என்றும் அழைக்கப்படுகிறது), டி-செல் லிம்போமாவின் வளர்ச்சிக்கு மிகவும் சாத்தியமான காரணமாகிறது.
இருப்பினும், இந்த கோட்பாடு முதிர்ந்த டி-லிம்போசைட்டுகளின் வீரியம் மிக்க தன்மையை விளக்கவில்லை, அவை ஆரம்பத்தில் நோய்க்கிருமிகளாக இல்லை. HTLV 1 வைரஸைத் தவிர வேறு சில காரணிகளின் எதிர்மறை செல்வாக்கை அவை அனுபவித்தன, இது பிறழ்வுகளுக்கு வழிவகுத்தது.
டி-செல் லிம்போமா உருவாவதற்கான கோட்பாடுகளில் ஒன்று, சில வைரஸ்கள் (உதாரணமாக, ஹெர்பெஸ் வைரஸ்கள் வகை 6 மற்றும் வகை 4, ஹெபடைடிஸ் வைரஸ், எச்ஐவி) லிம்போசைட்டுகளின் தரத்தில் ஏற்படுத்தும் எதிர்மறை தாக்கத்தின் கருதுகோள் ஆகும். இந்த வைரஸ்கள் பெரும்பாலும் இரத்தப் புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளில் காணப்படுகின்றன, அதாவது அவற்றின் செல்வாக்கை நிராகரிக்க முடியாது.
டி-லிம்போசைட்டுகளின் உற்பத்தி நோயெதிர்ப்பு மண்டலத்தால் கட்டுப்படுத்தப்படுவதால், அதன் வேலையில் ஏதேனும் முரண்பாடு ஏற்பட்டால், முதிர்ச்சியடையாத எலும்பு மஜ்ஜை செல்களிலிருந்து டி-லிம்போசைட்டுகளின் உற்பத்தி அதிகரிக்கும், மேலும் அவற்றில் குரோமோசோமால் பிறழ்வு ஏற்படுவதற்கான அதிக வாய்ப்பு உள்ளது. எரிச்சலூட்டும் பொருட்களுக்கு நோயெதிர்ப்பு மண்டலத்தின் போதுமான பதில் தோலின் எபிதீலியல் அடுக்குகளில் விரைவாகப் பிரியும் லிம்போசைட் குளோன்களின் குவிப்பு வடிவத்திலும் வெளிப்படும், இது மைக்ரோஅப்செஸ்கள் உருவாக வழிவகுக்கிறது, இது தோலின் டி-செல் லிம்போமாவில் காணப்படுகிறது.
லிம்போசைட்டுகளின் பெருக்கத்துடன், கட்டி எதிர்ப்பு பாதுகாப்பை வழங்கும் உயிரணுக்களின் செயல்பாட்டில் குறைவு காணப்படுகிறது.
உடலில் உள்ள லிம்போசைட்டுகள் மற்றும் வேறு சில செல்கள் சைட்டோகைன்கள் எனப்படும் சிறப்பு தகவல் மூலக்கூறுகளை உருவாக்கும் திறன் கொண்டவை. இந்த மூலக்கூறுகள், அவற்றின் வகையைப் பொறுத்து, செல்களுக்கு இடையிலான தொடர்புகளை உறுதி செய்கின்றன, அவற்றின் ஆயுட்காலத்தை தீர்மானிக்கின்றன, செல் வளர்ச்சி, பிரிவு, செயல்பாடு மற்றும் இறப்பைத் தூண்டுகின்றன அல்லது தடுக்கின்றன (அப்போப்டோசிஸ்). அவை நோயெதிர்ப்பு, நரம்பு மற்றும் நாளமில்லா சுரப்பிகளின் ஒருங்கிணைந்த செயல்பாட்டையும் உறுதி செய்கின்றன. சைட்டோகைன்களில், அழற்சி மற்றும் கட்டி செயல்முறைகளைத் தடுக்கும் மூலக்கூறுகளும், நோயெதிர்ப்பு மறுமொழியைக் கட்டுப்படுத்தும் மூலக்கூறுகளும் உள்ளன. இந்த மூலக்கூறுகளின் செயல்பாட்டில் குறைவு கட்டிகள் உருவாவதற்கு வழி திறக்கும்.
ஆபத்து காரணிகள்
டி-செல் லிம்போமாவின் வளர்ச்சிக்கான ஆபத்து காரணிகள் பின்வருமாறு:
- உடலில் ஏற்படும் அழற்சி செயல்முறைகள், நோயெதிர்ப்பு மண்டலத்தின் தொடர்புடைய எதிர்வினையை ஏற்படுத்துகின்றன மற்றும் பாதிக்கப்பட்ட பகுதியில் லிம்போசைட்டுகளின் குவிப்புக்கு வழிவகுக்கும்.
- உடலில் வைரஸ் தொற்று இருப்பது (ஹெர்பெஸ் வைரஸ்கள் வகை 1, 4 மற்றும் 8, ஹெபடைடிஸ் பி மற்றும் சி வைரஸ்கள், லிம்போசைடிக் வைரஸ், எச்ஐவி தொற்று மற்றும் ஹாலிகோபாக்டர் பைலோரி கூட).
- முன்னர் இருந்த பிறழ்வுகள் மற்றும் கட்டமைப்பு மாற்றங்கள் காரணமாக நோயெதிர்ப்பு மண்டலத்தின் போதுமான செயல்பாடு இல்லாமை. நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டை அடக்கும் உடலில் நோயெதிர்ப்புத் தடுப்பு மருந்துகளை அறிமுகப்படுத்தும் ஆட்டோ இம்யூன் நோயியல் பற்றி நாம் பேசுகிறோம்.
- புற்றுநோய் உண்டாக்கும் பொருட்களுடன் நீண்டகால தொடர்பு.
- பரம்பரை முன்கணிப்பு மற்றும் பிறவி நோயெதிர்ப்பு குறைபாடு நிலைகள்.
- அயனியாக்கம் மற்றும் புற ஊதா கதிர்வீச்சுக்கு நீண்டகால வெளிப்பாடு, மற்றும் லிம்போசைட் பிறழ்வுகளை ஏற்படுத்தும் சில இரசாயனங்கள்.
- பல்வேறு வகையான டெர்மடோசிஸின் (சோரியாசிஸ், அடோபிக் டெர்மடிடிஸ், முதலியன) நாள்பட்ட போக்கை, பாதிக்கப்பட்ட பகுதியில் லிம்போசைட்டுகள் நீண்ட காலமாக இருப்பதற்கு வழிவகுக்கிறது, இது நோய் எதிர்ப்பு சக்தி குறைவதற்கும் உள்ளூர் பகுதியில் வீரியம் மிக்க குளோன்களின் பெருக்கத்திற்கும் வழிவகுக்கிறது. இது தோலில் ஒரு வீரியம் மிக்க செயல்முறையை உருவாக்க வழிவகுக்கும்.
- முதிர்ந்த வயது.
பெரும்பாலும், நோயின் வளர்ச்சி ஒரு காரணத்தால் அல்ல, மாறாக பல காரணிகளின் ஒருங்கிணைந்த விளைவால் ஏற்படுகிறது. இதனால்தான் நீண்ட காலமாக உடல் பல காரணிகளால் எதிர்மறையாக பாதிக்கப்பட்ட பிறகு, நோயின் குறிப்பிட்ட வெளிப்பாடுகள் முக்கியமாக முதிர்வயதில் காணப்படுகின்றன.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
அறிகுறிகள் டி-செல் லிம்போமா
நோயின் அறிகுறிகளைப் பற்றிப் பேசும்போது, டி-செல் லிம்போமாவின் பல்வேறு வகைகள் ஒவ்வொரு குறிப்பிட்ட நிகழ்விலும் நோயின் மருத்துவப் படத்தில் அதன் அடையாளத்தை விட்டுச் செல்லும் என்பதைப் புரிந்துகொள்வது அவசியம். இருப்பினும், பல புற்றுநோயியல் நோய்களின் சிறப்பியல்புகளாக சில பொதுவான அறிகுறிகள் உள்ளன.
நோயின் வளர்ச்சியின் முதல், குறிப்பிட்டதாக இல்லாவிட்டாலும், அறிகுறிகள் பின்வருமாறு கருதப்படுகின்றன:
- காரணமற்ற பசியின்மை, செரிமான செயல்முறையின் சீர்குலைவு,
- உணவின் அளவு மற்றும் கலோரி உள்ளடக்கம் குறிப்பிடத்தக்க மாற்றங்களுக்கு ஆளாகவில்லை என்ற போதிலும், எடை இழப்பு,
- நாள்பட்ட பலவீனம், செயல்திறன் குறைந்தது,
- சுற்றி என்ன நடக்கிறது என்பதற்கான அக்கறையின்மை,
- மன அழுத்த காரணிகளுக்கு அதிகரித்த எதிர்வினை,
- அதிகரித்த வியர்வை (ஹைப்பர்ஹைட்ரோசிஸ்), குறிப்பாக இரவில்,
- நிலையான சற்று உயர்ந்த வெப்பநிலை (சப்ஃபிரைல் வெப்பநிலை அளவீடுகள் 37-37.5 டிகிரி வரம்பிற்குள் இருக்கும்),
- நாள்பட்ட மலச்சிக்கல், கட்டி இடுப்புப் பகுதியில் உள்ளூர்மயமாக்கப்பட்டால்,
டி-செல் லிம்போமாவின் குறிப்பிட்ட அறிகுறிகள் பின்வருமாறு:
- நிணநீர் முனைகளின் தொடர்ச்சியான விரிவாக்கம் மற்றும் கடினப்படுத்துதல்,
- உள் உறுப்புகளின் அளவு அதிகரிப்பு (பெரும்பாலும் கல்லீரல் மற்றும் மண்ணீரல்),
- சருமத்தின் சிவத்தல் மற்றும் எரிதல், புண்கள், பிளேக்குகள், பருக்கள் வடிவில் வேகமாக வளரும் புண்களின் தோற்றம்,
- எலும்பு திசுக்களின் கட்டமைப்பை (அழித்தல்) சீர்குலைத்தல்.
படிவங்கள்
இந்த நோய் வெவ்வேறு படிப்புகளைக் கொண்டிருக்கலாம், அதனால்தான் பின்வரும் நோயியல் வடிவங்கள் வேறுபடுகின்றன:
- கடுமையான வடிவம்.
இது நோயின் விரைவான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது. முதல் அறிகுறிகள் தோன்றியதிலிருந்து அனைத்து அறிகுறிகளும் முழுமையாக வெளிப்படும் வரை, 2 வாரங்களுக்கு மேல் ஆகாது. டி-செல் லிம்போமாவால் கண்டறியப்பட்ட அனைத்து நோயாளிகளிலும் பாதிக்கும் மேற்பட்டவர்களுக்கு இந்த நோயின் போக்கு காணப்படுகிறது.
இந்த வகையான நோயியலில் நிணநீர் முனைகளின் விரிவாக்கம் பொதுவாக இருக்காது. நிமோனியா, தோலின் பாதிக்கப்பட்ட பகுதிகளில் தொற்று, சிதைவு பொருட்களால் உடலில் விஷம் ஏற்பட்டு எலும்புகள் அழிதல், நோய் எதிர்ப்பு சக்தி குறைதல், மனநல கோளாறுகளுடன் கூடிய லெப்டோமெனிங்கிடிஸ் போன்ற சிக்கல்களால் நோய் தொடங்கிய ஆறு மாதங்களுக்குள் மரணம் ஏற்படுகிறது.
- லிம்போமாட்டஸ் வடிவம்.
மருத்துவப் படத்தில் மேலே குறிப்பிடப்பட்டுள்ளதைப் போன்றது. இருப்பினும், நோயியலின் அறிகுறிகளில் ஒன்று விரிவடைந்த நிணநீர் முனைகள் ஆகும். இந்த நோயின் போக்கு ஐந்தில் ஒரு பங்கு நோயாளிகளில் காணப்படுகிறது.
- நாள்பட்ட வடிவம்.
மருத்துவ படம் முழுமையாக உருவாக அதிக நேரம் எடுக்கும் மற்றும் குறைவாகவே வெளிப்படுகிறது. நோய் கடுமையானதாக மாறாவிட்டால் நரம்பு, செரிமான மற்றும் எலும்புக்கூடு அமைப்புகள் பாதிக்கப்படாது. நோயாளிகள் சுமார் 2 ஆண்டுகள் நோயியலுடன் வாழ்கின்றனர்.
- புகைந்து கொண்டிருக்கும் வடிவம்.
இந்த நோயின் அரிதான வடிவம், 100 பேரில் 5 பேருக்கு மட்டுமே பொதுவானது. சிறிய எண்ணிக்கையிலான பிறழ்ந்த டி-லிம்போசைட்டுகள் குறிப்பிடப்பட்டுள்ளன, பெருக்கம் மற்ற வகையான லிம்போமாக்களை விட மெதுவாக நிகழ்கிறது. இருப்பினும், தோல் மற்றும் நுரையீரலுக்கு சேதம் ஏற்படும் அறிகுறிகள் கவனிக்கத்தக்கவை. நோயாளிகளின் ஆயுட்காலம் சுமார் 5 ஆண்டுகள் ஆகும்.
டி-செல் லிம்போமாவின் வெளிப்பாடுகள், பல்வேறு வகையான நோயியல் மற்றும் அவற்றின் போக்கின் பண்புகள் ஆகியவற்றை ஆராய்வது பற்றி மேலும் விரிவாகப் பேசுவோம்.
டி-செல் லிம்போமாக்கள் நோயியல் செயல்முறையின் இருப்பிடத்தில் மட்டுமல்ல, வெளிப்புற வெளிப்பாடுகள் மற்றும் உருவாக்கத்தின் பொறிமுறையிலும் வேறுபடக்கூடும் என்பதால், அவற்றை பின்வரும் வகைகளாக வகைப்படுத்துவது வழக்கம்:
இத்தகைய நியோபிளாம்கள் தோன்றுவதற்கான காரணம், சாதகமற்ற காரணிகளின் (வைரஸ்கள், கதிர்வீச்சு, தீக்காயங்கள்) செல்வாக்கின் கீழ் முதிர்ந்த டி-லிம்போசைட்டுகளின் பிறழ்வுகளாகக் கருதப்படுகிறது, இதன் விளைவாக அவை மேல்தோல் அடுக்கில் தீவிரமாகப் பெருகி பிறழ்ந்த குளோன்களின் கொத்துக்களை உருவாக்கும் திறனைப் பெறுகின்றன.
மருத்துவ படம்: தோலில் பல்வேறு தடிப்புகள் தோன்றுதல் (பிளேக்குகள், கொப்புளங்கள், புள்ளிகள், பருக்கள் போன்றவை).
இந்த நோயியல் பொதுவாக 3 நிலைகளில் நிகழ்கிறது. நோயின் தொடக்கத்தில், அரிப்பு மற்றும் உரிக்கத் தொடங்கும் அரிக்கும் தோலழற்சி போன்ற புள்ளிகள் தோன்றுவதை நோயாளிகள் கவனிக்கிறார்கள், பின்னர் பிளேக் போன்ற வடிவங்கள் அவற்றின் இடத்தில் தோன்றும், படிப்படியாக வளர்ந்து உடலின் மேற்பரப்பிற்கு மேலே உயரும். பின்னர், நிணநீர் மண்டலத்தின் வழியாகச் செல்லும் பிறழ்ந்த குளோன்கள் தோலில் உள்ள "தவறான" லிம்போசைட்டுகளுடன் இணைகின்றன, புற்றுநோய் மெட்டாஸ்டாஸைஸ் செய்கிறது, இது 2-5 ஆண்டுகளுக்குள் நோயாளியின் மரணத்திற்கு வழிவகுக்கிறது.
- புற டி-செல் லிம்போமா.
இந்தக் கருத்தில் T- அல்லது NK-லிம்போசைட்டுகளால் உருவாகும் அனைத்து கட்டி கூறுகளும் அடங்கும் (அழற்சி எதிர்ப்பு கூறுகள் மற்றும் கட்டி எதிர்ப்பு விளைவை வழங்கும் இயற்கை கொலையாளிகள்). அதிகப்படியான பெருக்கத்திற்கு ஆளாகும் முதிர்ந்த செல்கள் மட்டுமே இந்த செயல்பாட்டில் ஈடுபடுகின்றன. இத்தகைய லிம்போமாக்கள் நிணநீர் முனைகளிலும் பாதிக்கப்பட்ட நிணநீர் முனைகளுக்கு அருகிலுள்ள உள் உறுப்புகளிலும் உருவாகலாம். அவை இரத்தத்தின் தரம், தோல் மற்றும் எலும்பு மஜ்ஜையின் நிலையை பாதிக்கின்றன, மேலும் எலும்பு திசுக்களின் அழிவுக்கு வழிவகுக்கும்.
மருத்துவ படம்: கழுத்து, இடுப்பு மற்றும் அக்குள்களில் பெரிதாகிய நிணநீர் முனைகள். இந்த வகை நோயியல் மேலே விவரிக்கப்பட்ட நோயின் குறிப்பிட்ட அறிகுறிகளால் வகைப்படுத்தப்படுகிறது, மேலும் விரிவாக்கப்பட்ட உறுப்புகளுடன் (பொதுவாக கல்லீரல் மற்றும் மண்ணீரல்) தொடர்புடைய சில விரும்பத்தகாத வெளிப்பாடுகள் உள்ளன. நோயாளிகள் சுவாசிப்பதில் சிரமம், தொடர்ச்சியான காரணமற்ற இருமல், வயிற்றில் கனத்தன்மை ஆகியவற்றைக் கவனிக்கின்றனர்.
நோயியலை ஒரு குறிப்பிட்ட வகையாக வகைப்படுத்த முடியாவிட்டால், மருத்துவர்கள் "புற லிம்போமா"வை அரிதாகவே கண்டறிவார்கள். புற லிம்போமா, மற்ற உறுப்புகளுக்கு மெட்டாஸ்டேஸ்கள் உருவாகும் ஒரு கடுமையான (ஆக்கிரமிப்பு) போக்கால் வகைப்படுத்தப்படுகிறது.
- ஆஞ்சியோஇம்முனோபிளாஸ்டிக் டி-செல் லிம்போமா.
இம்யூனோபிளாஸ்ட்கள் மற்றும் பிளாஸ்மா செல்கள் வடிவில் ஊடுருவலுடன் நிணநீர் முனைகளில் முத்திரைகள் உருவாகுவதே இதன் சிறப்பியல்பு அம்சமாகும். இந்த வழக்கில், நிணநீர் முனையின் அமைப்பு அழிக்கப்படுகிறது, ஆனால் அதைச் சுற்றி அதிக எண்ணிக்கையிலான நோயியல் இரத்த நாளங்கள் உருவாகின்றன, இது புதிய நோய்க்குறியீடுகளின் தோற்றத்தைத் தூண்டுகிறது.
இந்த நோய் கடுமையான போக்கைக் கொண்டுள்ளது. உடனடியாக நிணநீர் முனைகள், கல்லீரல் மற்றும் மண்ணீரலின் பல்வேறு குழுக்களில் அதிகரிப்பு ஏற்படுகிறது, உடலில் ஒரு சொறி மற்றும் புற்றுநோயின் பிற அறிகுறிகள் தோன்றும். பிளாஸ்மா செல்கள் இரத்தத்தில் காணப்படுகின்றன.
- டி-செல் லிம்போபிளாஸ்டிக் லிம்போமா, இது அதன் போக்கில் கடுமையான டி-லிம்போபிளாஸ்டிக் லுகேமியாவை ஒத்திருக்கிறது.
ஒழுங்கற்ற கட்டமைப்பின் டி-லிம்போசைட்டுகள் கட்டி செயல்முறையின் வளர்ச்சியில் பங்கேற்கின்றன. அவை முதிர்ச்சியடைய நேரமில்லை, எனவே அவை ஒரு அபூரண கருவைக் கொண்டுள்ளன, எனவே அவை விரைவாகப் பிரிக்கத் தொடங்கி, அதே ஒழுங்கற்ற கட்டமைப்புகளை உருவாக்குகின்றன.
இது மிகவும் அரிதான நோயியல் ஆகும், இது எலும்பு மஜ்ஜை அமைப்பைப் பாதிக்கும் முன்பே நோய் கண்டறியப்பட்டால், மிகவும் நல்ல முன்கணிப்பைக் கொண்டுள்ளது.
பல்வேறு வகையான டி-செல் லிம்போமாக்கள் பொதுவாக அவற்றின் வளர்ச்சியில் 4 நிலைகளைக் கடந்து செல்கின்றன:
- நோயியலின் முதல் கட்டத்தில், ஒரே ஒரு நிணநீர் முனை அல்லது ஒரு குழுவின் நிணநீர் முனைகளில் அதிகரிப்பு காணப்படுகிறது.
- இரண்டாவது கட்டம் உதரவிதானத்தின் ஒரு பக்கத்தில் அமைந்துள்ள வெவ்வேறு குழுக்களின் நிணநீர் முனையங்களின் அதிகரிப்பால் வகைப்படுத்தப்படுகிறது.
- நோயின் மூன்றாவது கட்டம், உதரவிதானத்தின் இருபுறமும் நிணநீர் முனையங்கள் பெரிதாகும்போது குறிக்கப்படுகிறது, இது வீரியம் மிக்க செயல்முறையின் பரவலைக் குறிக்கிறது.
- நான்காவது நிலை மெட்டாஸ்டேஸ்களின் பரவல் ஆகும். புற்றுநோய் நிணநீர் மண்டலம் மற்றும் தோலை மட்டுமல்ல, உள் உறுப்புகளுக்கும் (சிறுநீரகங்கள், நுரையீரல், கல்லீரல், இரைப்பை குடல், எலும்பு மஜ்ஜை போன்றவை) பரவுகிறது.
இதனால், லிம்போமா விரைவில் கண்டறியப்பட்டால், ஒரு நபர் நோயைச் சமாளிக்கும் வாய்ப்புகள் அதிகம். நிலை 4 இல், இந்த வாய்ப்புகள் நடைமுறையில் பூஜ்ஜியமாகக் குறைக்கப்படுகின்றன.
மீடியாஸ்டினல் டி-செல் லிம்போமா
துரதிர்ஷ்டவசமாக, புற்றுநோய் நோயாளிகளின் எண்ணிக்கை அதிகரித்து வருகிறது. ஒவ்வொரு ஆண்டும், புற்றுநோயியல் மருத்துவமனைகள் அதிக எண்ணிக்கையிலான நோயாளிகளால் நிரம்பி வழிகின்றன, அவர்களில் மீடியாஸ்டினல் டி-செல் லிம்போமா இருப்பது கண்டறியப்பட்டவர்களில் பெரும்பாலோர் அடங்குவர்.
மருத்துவ சொற்களஞ்சியம் மற்றும் மனித உடற்கூறியல் பற்றி அதிகம் தெரியாதவர்களுக்கு, மீடியாஸ்டினம் என்பது உறுப்புகளில் ஒன்றல்ல, அது ஸ்டெர்னமுக்கும் முதுகெலும்புக்கும் இடையிலான பகுதி, அங்கு மார்பின் அனைத்து உறுப்புகளும் அமைந்துள்ளன (உணவுக்குழாய், மூச்சுக்குழாய், நுரையீரல், இதயம், தைமஸ் சுரப்பி, ப்ளூரா, பல நரம்புகள் மற்றும் நாளங்கள்).
டி-லிம்போசைட்டுகளின் கட்டுப்பாடற்ற பிரிவு மார்பின் ஒரு உறுப்புகளில் கட்டியின் வளர்ச்சிக்கு வழிவகுத்தால், அது மீடியாஸ்டினல் லிம்போமா என்று அழைக்கப்படுகிறது. இந்த செயல்முறை விரைவாக மற்ற உறுப்புகளுக்கும் பரவக்கூடும் என்பதில் அதன் ஆபத்து உள்ளது. எல்லாவற்றிற்கும் மேலாக, புற்றுநோய் செல்கள் நிணநீர் மண்டலத்தில் எளிதாக நகர்ந்து, பல்வேறு உறுப்புகளை (நோயால் பாதிக்கப்பட்டவை உட்பட) குறைந்தபட்சம் ஒரு குழு நிணநீர் முனைகளுக்குள் மற்றும் அதற்கு அப்பால் கழுவுகின்றன.
மீடியாஸ்டினல் லிம்போமாவின் அறிகுறிகள் பொதுவாக அனைத்து புற்றுநோயியல் நோய்களுக்கும் பொதுவானவை (பலவீனம், குமட்டல், எடை இழப்பு, மூச்சுத் திணறல் போன்றவை). நோயியல் செயல்முறையின் உள்ளூர்மயமாக்கலைக் குறிக்கும் ஒரு குறிப்பிட்ட அறிகுறி மார்பிலும் அதைச் சுற்றியும் (கழுத்து, அக்குள், இடுப்பு, வயிறு) நிணநீர் முனைகளின் அதிகரிப்பு ஆகும். வீங்கிய நிணநீர் முனைகளில் அழுத்தும் போது, நோயாளி வலியை உணரவில்லை என்பது முக்கியம், இது ஒரு அழற்சி செயல்முறையை அல்ல, ஆனால் அவற்றில் ஒரு வீரியம் மிக்க செயல்முறையைக் குறிக்கிறது.
அதன் போக்கில், மீடியாஸ்டினல் டி-லிம்போமா 4 அல்ல, 5 நிலைகளைக் கடந்து செல்கிறது:
- தோலில் பல சந்தேகத்திற்கிடமான புள்ளிகள் தோன்றுதல்
- தோல் புண்களின் எண்ணிக்கை அதிகரிக்கிறது, ஆனால் நிணநீர் முனையங்கள் மாறாமல் உள்ளன.
- புள்ளிகள் உள்ள பகுதியில் வீக்கம் தோன்றும்,
- புள்ளிகள் வீக்கமடைந்து சிவப்பு நிறமாக மாறத் தொடங்குகின்றன,
- இந்த செயல்முறை மீடியாஸ்டினல் பகுதியின் உறுப்புகளுக்கு உள்நோக்கி பரவுகிறது.
மீடியாஸ்டினல் டி-செல் லிம்போமா பெரும்பாலும் நடுத்தர வயது மற்றும் வயதானவர்களில் கண்டறியப்படுகிறது, மேலும் பிந்தையவர்களில் இது மிகவும் கடுமையானது, உடல் முழுவதும் விரைவாக மெட்டாஸ்டாசிஸ் செய்யப்படுகிறது.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
தோல் டி-செல் லிம்போமாக்களின் பன்முகத்தன்மை
இந்த வகை லிம்போமாவின் தனித்தன்மை என்னவென்றால், கட்டுப்பாடற்ற செல் பெருக்கம் நிணநீர் முனைகள் மற்றும் உறுப்புகளில் உருவாகாது, ஆனால் தோலில் உருவாகிறது, அங்கிருந்து இந்த செயல்முறை உடலுக்குள் பரவுகிறது. தோல் டி-செல் லிம்போமாக்களில், வேகமாக வளரும் (ஆக்கிரமிப்பு) துணை வகைகள் மற்றும் மந்தமான போக்கைக் கொண்ட வகைகள் இரண்டும் இருக்கலாம்.
மருத்துவர்கள் பின்வருவனவற்றை மற்ற உறுப்புகள் மற்றும் சுரப்பிகளுக்கு விரைவாக மெட்டாஸ்டாஸைஸ் செய்யும் ஆக்ரோஷமான லிம்போமாக்கள் என வகைப்படுத்துகின்றனர்:
- செசரி நோய்க்குறி, இது இரத்தத்தில் ஈசினோபில்களின் அளவு அதிகரிக்கும் ஒரு நோயியல் ஆகும். இந்த வழக்கில், 3 அறிகுறிகள் அவசியம் உள்ளன: எரித்ரோடெர்மா (லேமல்லர் உரிதலுடன் தோல் சிவத்தல், விரிவான சிவப்பு தடிப்புகள்), லிம்பேடனோபதி (விரிவாக்கப்பட்ட நிணநீர் முனைகள்) மற்றும் ஆய்வக சோதனைகள் மற்றும் பயாப்ஸியின் போது கண்டறியப்படும் மடிந்த கருக்களுடன் இரத்தத்தில் குறிப்பிட்ட செல்கள் இருப்பது.
- வயதுவந்த டி-செல் லுகேமியா-லிம்போமா என்பது ரெட்ரோவைரஸ் HTLV-1 ஆல் ஏற்படும் ஒரு தோல் கட்டி ஆகும். அறிகுறிகள்: தோல் மற்றும் நிணநீர் முனை புண்கள், கல்லீரல் மற்றும் மண்ணீரலின் விரிவாக்கம் (ஹெபடோஸ்ப்ளெனோமேகலி), மெட்டாஸ்டாஸிஸ் (ஆஸ்டியோலிசிஸ்) காரணமாக எலும்பு திசுக்களின் முழுமையான, ஈடுசெய்யப்படாத மறுஉருவாக்கம்.
- மூக்கு வகை எக்ஸ்ட்ராநோடல் டி-செல் லிம்போமா (பாலிமார்பிக் ரெட்டிகுலோசிஸ்). ஒழுங்கற்ற வடிவத்தின் NK-போன்ற T. லுகோசைட்டுகளிலிருந்து உருவாகிறது. தோல், மேல் சுவாசக்குழாய் (மூச்சுக்குழாய், மூச்சுக்குழாய், நுரையீரல்) மற்றும் இரைப்பை குடல், முகப் பகுதியில் உள்ள நடு-மண்டை ஓடு கட்டமைப்புகள் (அண்ணம், மூக்கு, மத்திய நரம்பு மண்டலத்தின் சில பகுதிகள்) ஆகியவற்றை பாதிக்கிறது. பழுப்பு-நீல நிறத்தின் முத்திரைகள் (பிளேக்குகள்) வடிவத்தில் தோல் புண்கள் ஏற்கனவே நோயின் 3 ஆம் கட்டத்தில் காணப்படுகின்றன.
- தோலின் புற குறிப்பிடப்படாத டி-செல் லிம்போமா. மேல்தோல் அடுக்குகளில் புண்கள் தோன்றுதல் மற்றும் நிணநீர் முனைகளின் விரிவாக்கம் ஆகியவற்றால் வகைப்படுத்தப்படும், பின்னர் இந்த செயல்முறை உடலில் ஆழமாக பரவக்கூடும்.
- முதன்மை தோல் சார்ந்த ஆக்ரோஷமான எபிடெர்மோட்ரோபிக் CD8+ டி-செல் லிம்போமா. பாலிமார்பிக் கூறுகள் (முடிச்சுகள், பிளேக்குகள், புள்ளிகள்) தோலில் உருவாகின்றன, பெரும்பாலும் மையத்தில் புண்கள் இருக்கும். ஊடுருவல் நுரையீரல், ஆண்களில் விந்தணுக்கள், சளி சவ்வுகள் மற்றும் மத்திய நரம்பு மண்டலத்திலும் காணப்படுகிறது.
- சரும γ/δ டி-செல் லிம்போமா, இதில் நெக்ரோடிக் முடிச்சுகள் மற்றும் கட்டிகள் முக்கியமாக கைகால்களில், சில நேரங்களில் சளி சவ்வுகளில் தோன்றும். எலும்பு மஜ்ஜை, நிணநீர் கணுக்கள் மற்றும் மண்ணீரல் அரிதாகவே பாதிக்கப்படுகின்றன.
இது வேகமாக வளர்ந்து வரும் லிம்போமாக்களின் முழுமையற்ற பட்டியல், நோயாளிகளின் ஆயுட்காலம் 2 ஆண்டுகளுக்கு மேல் இல்லை. புற லிம்போமாக்களுக்கு விரைவான வளர்ச்சி மிகவும் பொதுவானது. பெரும்பாலும், நிணநீர் இயக்கம் சுற்றளவில் இருந்து மையத்திற்கு இயக்கப்படுவதே இதற்குக் காரணம், அதாவது "நோய்வாய்ப்பட்ட" லிகோசைட்டுகள் பல்வேறு உள் உறுப்புகளுக்கு விரைவாக வழங்கப்படுகின்றன, அங்கு அவை குடியேறி விரைவாகப் பெருகும்.
செயல்முறையின் மந்தமான முன்னேற்றம் இது போன்ற நோய்க்குறியீடுகளில் காணப்படுகிறது:
- மைக்கோசிஸ் பூஞ்சைக்காய்டுகள், இது சில தோல் நோய்களுடன் ஒத்திருப்பதால் பல நோயாளிகள் புற்றுநோய் கட்டியுடன் கூட தொடர்புபடுத்துவதில்லை. அறிகுறிகள்: தோலில் பல்வேறு வடிவங்கள் மற்றும் அளவுகளில் பிளேக்குகள் தோன்றுவது (சில நேரங்களில் செதில்கள் மற்றும் அரிப்புகளால் மூடப்பட்டிருக்கும், இது தடிப்புத் தோல் அழற்சியை ஒத்திருக்கும்), இது படிப்படியாக அளவு அதிகரித்து கட்டியாக மாறும். கூடுதலாக, தோலின் வீக்கம், விரிவாக்கப்பட்ட நிணநீர் முனைகள் (லிம்பேடனோபதி), உள்ளங்கைகள் மற்றும் உள்ளங்காலில் தோல் தடித்தல் (ஹைப்பர்கெராடோசிஸ்), முடி உதிர்தல், நகங்களின் சிதைவு, கண் இமைகளின் வீக்கம் மற்றும் தலைகீழாக மாறுதல், விரிவாக்கப்பட்ட கல்லீரல் மற்றும் மண்ணீரல் ஆகியவை உள்ளன.
- முதன்மை அனாபிளாஸ்டிக் டி-செல் லிம்போமா, இது "பெரிய செல் லிம்போமா" என்ற பொதுவான பெயரைக் கொண்ட நோயியலின் துணை வகைகளில் ஒன்றாகும். இது தோலில் பல்வேறு அளவுகளில் (1-10 செ.மீ) ஊதா-சிவப்பு முடிச்சுகள் தோன்றுவதன் மூலம் வகைப்படுத்தப்படுகிறது. இவை ஒற்றைத் தடிப்புகளாக இருக்கலாம், ஆனால் அதிக எண்ணிக்கையிலான முடிச்சுகள் தோன்றுவதும் மிகவும் பொதுவானது.
- பானிகுலிடிஸ் போன்ற டி-செல் லிம்போமா தோலடி திசுக்களில் கட்டி செயல்முறை தொடங்குகிறது. அறிகுறிகள்: இரத்தத்தில் அதிகரித்த ஈசினோபில்கள், தோலில் அரிப்பு மற்றும் தடிப்புகள், நிலையான காய்ச்சல், விரிவாக்கப்பட்ட கல்லீரல் மற்றும் மண்ணீரல், விரிவாக்கப்பட்ட நிணநீர் முனைகள், மஞ்சள் காமாலை, எடிமா நோய்க்குறி, எடை இழப்பு.
- முதன்மை தோல் சார்ந்த CD4+ ப்ளோமார்பிக் டி-செல் லிம்போமா. ஊடுருவல் சிறிய மற்றும் பெரிய செல்களைக் கொண்டுள்ளது. முகம், கழுத்து மற்றும் மேல் உடற்பகுதியில் பிளேக் மற்றும் முடிச்சு புண்களைக் காணலாம்.
இவை மற்றும் தோல் டி-செல் லிம்போமாவின் வேறு சில துணை வகைகள் 5 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட காலத்திற்கு இந்த நோயுடன் வாழ உங்களை அனுமதிக்கின்றன.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹாட்ஜ்கின் அல்லாத வீரியம் மிக்க லிம்போமாக்கள் என வகைப்படுத்தப்படும் டி-செல் கட்டி நோய்க்குறியீடுகளைப் பொறுத்தவரை, நோயியல் தானே பயமுறுத்துவதில்லை, ஆனால் அதன் சிக்கல்கள். ஆரம்ப கட்டங்களில், டி-செல் லிம்போமா தோல் மற்றும் நிணநீர் மண்டலத்தை மட்டுமே பாதிக்கிறது, இது சிறிய அசௌகரியத்தால் வெளிப்படுகிறது. ஆனால் கட்டியின் அளவு அதிகரிப்பதும் மற்ற உறுப்புகளுக்கு மெட்டாஸ்டாஸிஸ் பரவுவதும் படிப்படியாக முழு உடலின் செயல்பாட்டையும் சீர்குலைக்கிறது, இது நோயாளிகளின் மரணத்திற்கு வழிவகுக்கிறது.
பெரிதும் பெரிதாக்கப்பட்ட நிணநீர் முனை, இதயம், உணவுக்குழாய் மற்றும் செரிமானப் பாதை, சுவாசம், சிறுநீர் மற்றும் பித்தநீர் பாதைகளுக்கு இரத்தத்தை வழங்கும் உயர்ந்த வேனா காவாவை அழுத்தி, திரவங்கள், காற்று மற்றும் உணவு ஆகியவற்றின் இயக்கத்தை கட்டுப்படுத்துகிறது. முதுகுத் தண்டு அழுத்துவது வலிக்கு வழிவகுக்கிறது மற்றும் கைகால்களின் உணர்திறன் குறைகிறது, இது அவற்றின் செயல்பாட்டை பாதிக்கிறது.
புற்றுநோய் செல்கள் நிணநீர் மண்டலத்தின் வழியாக எலும்பு, மூளை, முதுகெலும்பு மஜ்ஜை, எலும்புகள், கல்லீரல் மற்றும் நிணநீர் முனையக் குழுக்களில் ஒன்றின் வழியாகச் செல்லும் நிணநீர் மூலம் கழுவப்பட்ட பிற உறுப்புகளுக்குப் பரவக்கூடும். கட்டி உறுப்பின் அளவை அதிகரிக்கிறது, அதன் உள் அளவைக் குறைக்கிறது அல்லது அதன் கட்டமைப்பை அழிக்கிறது, இது அதன் செயல்பாட்டை அவசியமாக பாதிக்கிறது.
அதிக எண்ணிக்கையிலான கட்டி செல்களின் முறிவு, உடலில் யூரிக் அமிலம் குவிவதால் (செல் கருவின் சிதைவின் விளைவாக உருவாகிறது) வெப்பநிலை அதிகரிப்பு, பலவீனம் மற்றும் மூட்டு செயல்பாட்டை சீர்குலைப்பதன் மூலம் உடலின் போதைக்கு வழிவகுக்கிறது.
எந்தவொரு புற்றுநோயியல் நோயும் நோய் எதிர்ப்பு சக்தி குறைவதன் பின்னணியில் ஏற்படுகிறது, இது பல்வேறு வகையான தொற்றுகள் (பாக்டீரியா, வைரஸ்கள், பூஞ்சை) உடலில் சுதந்திரமாக ஊடுருவ அனுமதிக்கிறது. இதனால், லிம்போமா தொற்று நோய்களால் சிக்கலாகிவிடும்.
டி-செல் லிம்போமாக்களின் விளைவுகள், செயல்முறையின் வீரியம் மிக்க தன்மையின் அளவு, அதன் பரவலின் வீதம், நோயறிதலின் துல்லியம் மற்றும் சிகிச்சையின் சரியான நேரத்தில் ஆகியவற்றைப் பொறுத்தது.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
கண்டறியும் டி-செல் லிம்போமா
பல வகையான டி-செல் லிம்போமாக்களுக்கு இடையே ஒற்றுமைகள் இருந்தபோதிலும், அவற்றின் முன்னேற்றத்தின் அம்சங்கள் மற்றும் அவற்றின் சிகிச்சைக்கான அணுகுமுறைகள் வேறுபட்டிருக்கலாம். இதன் பொருள், அதன் வகை, வளர்ச்சியின் நிலை ஆகியவற்றைத் துல்லியமாகக் கண்டறியவும், பயங்கரமான நோயை எதிர்த்துப் போராடுவதற்கான ஒரு உத்தியை உருவாக்கவும் மருத்துவர் நோயைக் கண்டறிவதை மிகவும் கவனமாக அணுக வேண்டும்.
டி-செல் லிம்போமாவின் நோயறிதல், வழக்கம் போல், ஒரு புற்றுநோயியல் நிபுணரின் பரிசோதனையுடன் தொடங்குகிறது. அனைத்து அறிகுறிகளையும் அவை தோன்றும் நேரத்தையும் மருத்துவரிடம் சொல்வது மிகவும் முக்கியம். நோயின் நிலை மற்றும் அதன் முன்கணிப்பைத் துல்லியமாக தீர்மானிக்க இது அவசியம். குடும்பத்தில் புற்றுநோயியல் நோய்கள் இருப்பதையும் குறிப்பிடுவது மதிப்பு.
நியமனத்தின் போது, மருத்துவர் விரிவடைந்த நிணநீர் முனைகளைத் தொட்டுப் பார்த்து, அவற்றின் வலியின் அளவைத் தீர்மானிக்கிறார். புற்றுநோய் நோய்க்குறியீடுகளில், நிணநீர் முனைகள் வலியற்றவை.
பின்னர் நோயாளி பரிசோதனைகளுக்கு பரிந்துரைக்கப்படுகிறார். ஆரம்பத்தில், இரத்த பரிசோதனை (பொது மற்றும் உயிர்வேதியியல்) மற்றும் சிறுநீர் பரிசோதனைக்கு ஒரு பரிந்துரை வழங்கப்படுகிறது, இது உடலில் ஏற்படும் அழற்சி செயல்முறைகள், பல்வேறு இரத்தக் கூறுகளின் செறிவில் ஏற்படும் மாற்றங்கள் (உதாரணமாக, ஈசினோபில்களின் அதிகரிப்பு), வெளிநாட்டு அல்லது மாற்றியமைக்கப்பட்ட கூறுகளின் இருப்பு மற்றும் நச்சுப் பொருட்களைக் கண்டறிய அனுமதிக்கிறது.
கூடுதலாக, ஒரு நோயெதிர்ப்பு இரத்த பரிசோதனை செய்யப்படுகிறது. அத்தகைய பகுப்பாய்வு மிகக் குறைந்த IgG ஐக் காட்டினால், நிணநீர் மண்டலத்தில் ஒரு வீரியம் மிக்க கட்டி செயல்முறையின் அதிக நிகழ்தகவு உள்ளது. ஆன்டிபாடிகளுக்கான இரத்த பரிசோதனையானது லிம்போமாவின் வளர்ச்சியைத் தூண்டும் உடலில் வைரஸ்கள் இருப்பதைக் காட்டலாம்.
ஒரு விருப்பமாக, தனியார் மருத்துவமனைகளில் நீங்கள் இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள், PCR பகுப்பாய்வு, ஹார்மோன்கள், தொற்றுகள், வைரஸ்கள் போன்றவற்றிற்கான சோதனை அல்லது இன்னும் சிறப்பாக, உடல் புற்றுநோய் பரிசோதனை உள்ளிட்ட விரிவான மூலக்கூறு மரபணு ஆய்வுக்கு உட்படுத்தப்படலாம்.
அடுத்து, தோல் நோய்க்குறியியல் ஏற்பட்டால், பாதிக்கப்பட்ட பகுதியிலிருந்து ஒரு ஸ்கிராப்பிங் எடுக்கப்படுகிறது, மேலும் நிணநீர் முனைகள் பெரிதாகிவிட்டாலோ அல்லது உள் உறுப்புகளுக்கு சேதம் ஏற்பட்டதாக சந்தேகித்தாலோ, ஒரு பஞ்சர் பயாப்ஸி செய்யப்படுகிறது. பெறப்பட்ட பொருள் சைட்டோலாஜிக்கல் பகுப்பாய்விற்கு அனுப்பப்படுகிறது.
டி-செல் லிம்போமாவின் கருவி நோயறிதலில் பின்வருவன அடங்கும்:
- எக்ஸ்ரே,
- கணினி மற்றும் காந்த அதிர்வு இமேஜிங், இது உடலின் நிலையை உள்ளே இருந்து வெவ்வேறு கோணங்களில் பார்க்க உங்களை அனுமதிக்கிறது.
- சந்தேகிக்கப்படும் மீடியாஸ்டினல் லிம்போமாவிற்கு வயிற்று குழியின் அல்ட்ராசவுண்ட்.
- மெட்டாஸ்டேஸ்கள் மற்றும் எலும்பு திசு புண்களைக் கண்டறிவதற்கான சிண்டிகிராபி.
- கணினி அச்சு டோமோகிராபி.
டி-செல் லிம்போமாவின் வகை மற்றும் அதன் நிலையைப் பொறுத்து, புற்றுநோயியல் நிபுணர் நோய்க்கான மிகவும் பொருத்தமான நோயறிதல் முறைகளைத் தேர்ந்தெடுக்கிறார்.
வேறுபட்ட நோயறிதல்
துல்லியமான நோயறிதலை நிறுவுவதில் வேறுபட்ட நோயறிதல் ஒரு முக்கிய புள்ளியாகும், குறிப்பாக தோல் லிம்போமாக்களில், இது பல வழிகளில் தோல் நோய்க்குறியியல் (உதாரணமாக, அரிக்கும் தோலழற்சி, தடிப்புத் தோல் அழற்சி, தோல் அழற்சி) மற்றும் நிணநீர் முனையங்களுடன் கூடிய நோய்க்குறியியல் ஆகியவற்றை ஒத்திருக்கிறது. பிந்தைய புள்ளி மிகவும் முக்கியமானது, ஏனெனில் நிணநீர் முனைகளின் விரிவாக்கம் வீரியம் மிக்கதாக (லிம்போமாக்களில்) மற்றும் தீங்கற்றதாக (உடலில் ஏற்படும் அழற்சி செயல்முறைகளில்) இருக்கலாம்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை டி-செல் லிம்போமா
புற்றுநோயியல் நோய்க்குறியீடுகள் சிகிச்சையளிப்பது எளிதானதாகக் கருதப்படவில்லை, ஆனால் டி-செல் லிம்போமா, சூழ்நிலையின் அனைத்து ஆபத்துகளையும் மீறி, கைவிடுவதற்கு ஒரு காரணம் அல்ல. திட்டமும், அதிக அளவில், சிகிச்சையின் விளைவும் எப்போதும் கட்டி எதிர்ப்பு நடவடிக்கைகளின் சரியான நேரத்தில் மற்றும் டி-செல் நோயியலின் வகையைப் பொறுத்தது.
வீரியம் மிக்க நிணநீர் நியோபிளாம்களை எதிர்த்துப் போராடுவதற்கான முக்கிய முறைகள்:
- கட்டி வளர்ச்சியை நிறுத்தும் ரசாயன மருந்துகளுடன் கூடிய முறையான சிகிச்சை (கீமோதெரபி).
- கட்டியை அயனியாக்கும் கதிர்வீச்சுக்கு வெளிப்படுத்துதல் (எலக்ட்ரான் கற்றை சிகிச்சை, இது வீரியம் மிக்க லிம்போமாக்களுக்கான பிசியோதெரபியூடிக் சிகிச்சையின் ஒரே முறையாகும்).
- கார்டிகோஸ்டீராய்டுகளை எடுத்துக்கொள்வது (அழற்சி எதிர்ப்பு சிகிச்சை),
- உடலில் கட்டி எதிர்ப்பு செயல்முறைகளை செயல்படுத்தும் மருந்துகளை எடுத்துக்கொள்வது (பயோதெரபி). மருந்துகள் நோயாளியின் செல்லுலார் கட்டமைப்புகளிலிருந்து நேரடியாக தயாரிக்கப்படுகின்றன.
- எலும்பு மஜ்ஜை மாற்று அறுவை சிகிச்சை. இந்த வழக்கில், தீவிர கீமோதெரபி (மைலோஅப்லேடிவ் தெரபி) முதலில் நிர்வகிக்கப்படுகிறது, இது புற்றுநோய் செல்களை முற்றிலுமாக அழித்து, மாற்று நிராகரிப்பைத் தவிர்க்க நோயெதிர்ப்பு மண்டலத்தை அடக்குவதை நோக்கமாகக் கொண்டுள்ளது, பின்னர் நோயாளிக்கு கீமோதெரபி தொடங்குவதற்கு முன்பு எடுக்கப்பட்ட ஒரு நன்கொடையாளரிடமிருந்தோ அல்லது அவர்களிடமிருந்தோ ஆரோக்கியமான ஸ்டெம் செல்கள் வழங்கப்படுகின்றன.
- நோய் எதிர்ப்பு சக்தியை அதிகரிக்கும் மருந்துகள் மற்றும் வைட்டமின்களை எடுத்துக்கொள்வது.
- அறுவை சிகிச்சை. தனிமைப்படுத்தப்பட்ட புண்கள் ஏற்பட்டால் மட்டுமே கட்டியை அகற்றுதல் அறுவை சிகிச்சை மூலம் செய்யப்படுகிறது, முக்கியமாக இரைப்பைக் குழாயில் கட்டி செயல்முறை கண்டறியப்படும்போது. கட்டி அகற்றப்பட்ட பிறகு மீண்டும் வருவதைத் தவிர்க்க, ஒரே நேரத்தில் பல கட்டி எதிர்ப்பு மருந்துகளுடன் கீமோதெரபி குறிக்கப்படுகிறது (பாலிகெமோதெரபி).
டி-செல் லிம்போமாவின் அறுவை சிகிச்சை எப்போதும் நியாயப்படுத்தப்படுவதில்லை. முதலாவதாக, பெரும்பாலான சந்தர்ப்பங்களில், பல புண்கள் காணப்படுகின்றன, மேலும் நிணநீர் மண்டலத்தின் வழியாக நோயியல் செல்கள் இடம்பெயர்வது மற்ற உறுப்புகளுக்கு (மெட்டாஸ்டாஸிஸ்) நோய் மிக விரைவாக பரவுவதற்கு பங்களிக்கிறது, இதற்கு சில நேரங்களில் ஒன்றல்ல, பல அறுவை சிகிச்சைகள் தேவைப்படுகின்றன. புற்றுநோய் உடலை கணிசமாக பலவீனப்படுத்துகிறது என்பதைக் கருத்தில் கொண்டால், ஒவ்வொரு நோயாளியும் ஒன்றைக் கூட தாங்க முடியாது, பல அறுவை சிகிச்சை தலையீடுகள் ஒருபுறம் இருக்கட்டும்.
சிகிச்சைக்கான அணுகுமுறை, நிச்சயமாக, செயல்முறையின் உள்ளூர்மயமாக்கல் மற்றும் பரவலைப் பொறுத்து மாறுபடலாம். எனவே, லேசான வடிவிலான மைக்கோசிஸ் பூஞ்சைக்காய்டுகளின் (எரித்மாட்டஸ்) சிகிச்சைக்கு, கார்டிகோஸ்டீராய்டுகள் மற்றும் இன்டர்ஃபெரான் தயாரிப்புகள் குறிக்கப்படுகின்றன. கீமோதெரபி பரிந்துரைக்கப்படவில்லை, கதிர்வீச்சு செய்யப்படவில்லை.
T-செல் தோல் லிம்போமாக்களின் பிற வடிவங்களில், முறையான மற்றும் உள்ளூர் சிகிச்சைகள் இரண்டும் பரிந்துரைக்கப்படலாம். தோல் புற்றுநோய் T-நோய்க்குறிகளுக்கான உள்ளூர் சிகிச்சையை அமெரிக்காவில் தயாரிக்கப்படும் ஜெல் "Valchlor" வடிவில் உள்ள மருந்தைக் கொண்டு மேற்கொள்ளலாம். துரதிர்ஷ்டவசமாக, இந்த மருந்து இன்னும் நம் நாட்டில் கிடைக்கவில்லை.
மருந்தின் செயலில் உள்ள பொருள் மெக்ளோரெத்தமைன் ஆகும். இந்த செயலில் உள்ள பொருளைக் கொண்ட மருந்துகள் (எடுத்துக்காட்டாக, "எம்பிக்ஹின்") தோல் புற்றுநோயின் டி-செல் வடிவங்களின் முறையான சிகிச்சைக்கு பயன்படுத்தப்படுகின்றன. மேலும், "வின்ப்ளாஸ்டைன்", "ஃப்ளூடராபைன்", "டகார்பசின்", "குளோர்புடின்", "அட்ரியாமைசின்", "வின்கிரிஸ்டைன்", "சைக்ளோபாஸ்பாமைடு" மற்றும் பிற போன்ற கட்டி எதிர்ப்பு முகவர்களை பாலிகீமோதெரபியின் ஒரு பகுதியாகப் பயன்படுத்தலாம்.
தோல் நோய்களுக்கு, கட்டி எதிர்ப்பு நுண்ணுயிர் எதிர்ப்பிகள் (எடுத்துக்காட்டாக, ரூபோமைசின்), கார்டிகோஸ்டீராய்டுகள் (எடுத்துக்காட்டாக, ப்ரெட்னிசோலோன், ட்ரையம்சினோலோன்) மற்றும் ஒளிக்கதிர் சிகிச்சை (பொதுவாக PUVA சிகிச்சை) ஆகியவையும் பயன்படுத்தப்படுகின்றன.
டி-செல் லிம்போமாக்களின் உயிரியல் சிகிச்சையில், நோயாளி செல் தயாரிப்புகள் மற்றும் ரிடக்சன், மாப்தெரா, கேம்பத், கேம்பத், அவாஸ்டின் மற்றும் பெக்சார் வடிவிலான மோனோக்ளோனல் ஆன்டிபாடிகள் இரண்டையும் பயன்படுத்தலாம்.
அதிக அளவிலான மைலோஆப்லேடிவ் சிகிச்சையின் விளைவுகளுக்கான சிகிச்சை "ஃபில்ஸ்டிம்", "சார்சியோ", "நியூபோமேக்ஸ்" போன்ற மருந்துகளைப் பயன்படுத்தி மேற்கொள்ளப்படுகிறது.
மருந்துகளை வாய்வழியாகவோ அல்லது நரம்பு வழியாகவோ செலுத்தலாம். பெரும்பாலான மருந்துகள் சொட்டு மருந்து ஊசி மூலம் செலுத்தப்படுவதற்காகவே வடிவமைக்கப்பட்டுள்ளன. புற்றுநோய் நிபுணரின் கடுமையான மேற்பார்வையின் கீழ் சிகிச்சை மேற்கொள்ளப்பட வேண்டும்.
டி-செல் லிம்போமாவிற்கான கதிர்வீச்சு சிகிச்சை பொதுவாக 21-40 நாட்களுக்குள் மேற்கொள்ளப்படுகிறது. கதிர்வீச்சு உடலின் மற்ற பாகங்களை சேதப்படுத்தாமல், உள்ளூர் முறையில் மேற்கொள்ளப்படுகிறது. கதிர்வீச்சின் நேரம் மற்றும் அளவு கட்டி செயல்முறையின் இருப்பிடம் மற்றும் கட்டத்தைப் பொறுத்து ஒரு கதிரியக்கவியலாளரால் தீர்மானிக்கப்படுகிறது.
நோயியலின் ஆரம்ப கட்டங்களில், கதிர்வீச்சு சிகிச்சையை ஒரு சுயாதீனமான சிகிச்சை முறையாக பரிந்துரைக்கலாம், பின்னர் அது கீமோதெரபியுடன் இணைந்து பயன்படுத்தப்படுகிறது.
டி-லிம்போமாவின் புகைபிடிக்கும் வடிவங்களில், மருத்துவர்கள் பழமைவாத சிகிச்சையை பரிந்துரைக்க அவசரப்படுவதில்லை, காத்திருப்பு மற்றும் பார்க்கும் அணுகுமுறையை எடுத்துக்கொள்கிறார்கள். நோயாளி ஒரு புற்றுநோயியல் நிபுணரால் தொடர்ந்து கண்காணிக்கப்படுகிறார், மேலும் தீவிரமடைந்தால், நோயியலின் வகைக்கு ஏற்ப அவருக்கு பயனுள்ள சிகிச்சை பரிந்துரைக்கப்படும்.
டி-செல் லிம்போமாவிற்கான மருந்துகள்
எந்தவொரு காரணவியலின் புற்றுநோய்க்கும் சிகிச்சையளிப்பது என்பது நிபுணர்களால் கையாளப்பட வேண்டிய ஒரு தீவிரமான பிரச்சினை என்பதை இப்போதே குறிப்பிடுவது மதிப்பு. ஒரு குறிப்பிட்ட நோயியலுக்கு எந்த வகையான மருந்துகள் பயனுள்ளதாக இருக்கும், எந்த சிகிச்சை முறையைப் பயன்படுத்த வேண்டும் என்பது ஒரு சிறப்பு மருத்துவரால் தீர்மானிக்கப்படுகிறது. மருத்துவர்கள் உங்களுக்காக சிகிச்சையை பரிந்துரைக்க மாட்டார்கள்.
கட்டி நோய்களுக்கு சிகிச்சையளிக்க இன்று நிறைய மருந்துகள் உள்ளன. அவற்றின் செயல்திறனைப் பற்றி நாம் பேசினால், கவனிக்க வேண்டியது அவசியம்: பெரும்பாலான சந்தர்ப்பங்களில் சிகிச்சையை சரியான நேரத்தில் தொடங்குவது நேர்மறையான முடிவுகளைத் தருகிறது. புற்றுநோயின் மேம்பட்ட நிலைகள் கீமோதெரபியின் சக்திக்கு அப்பாற்பட்டவை என்பது தெளிவாகிறது. கூடுதலாக, ஒவ்வொரு உயிரினமும் தனிப்பட்டவை, மேலும் ஒருவருக்கு விரும்பிய நிவாரணத்தைக் கொண்டுவருவது எப்போதும் மற்றொரு நோயாளியின் உயிரைக் காப்பாற்ற உதவாது.
பல்வேறு தோற்றங்களின் டி-செல் லிம்போமாக்களுக்கு சிகிச்சையளிக்க மருத்துவர்கள் பயன்படுத்தும் சில மருந்துகளைப் பார்ப்போம்.
"எம்பிக்ஹின்" என்பது ஒரு அல்கைலேட்டிங் சைட்டோஸ்டேடிக் மருந்து ஆகும், இதன் செயல் மரபணு மாற்றங்களுடன் டி-லிம்போசைட் குளோன்களின் செல்லுலார் கட்டமைப்பை அழிப்பதை நோக்கமாகக் கொண்டுள்ளது.
மருந்து இரண்டு திட்டங்களில் ஒன்றின் படி நரம்பு வழியாக நிர்வகிக்கப்படுகிறது:
- இந்த அதிர்ச்சி முறை 4 நாள் கீமோதெரபி படிப்புக்காக வடிவமைக்கப்பட்டுள்ளது. ஒவ்வொரு நாளும், ஒரு நாளைக்கு ஒரு முறை, நோயாளிக்கு ஒரு கிலோ எடைக்கு 0.1 மி.கி என நிர்ணயிக்கப்பட்ட மருந்தளவில் மருந்து வழங்கப்படுகிறது. சில நேரங்களில் மருந்து ஒரு முழு அளவில் ஒரு முறை பரிந்துரைக்கப்படுகிறது.
- பகுதியளவு முறை. மருந்து வாரத்திற்கு 3 முறை நிர்வகிக்கப்படுகிறது. வழக்கமான அளவு 5-6 மி.கி. பாடநெறி 8 முதல் 20 ஊசிகள் வரை.
இதை ப்ளூரல் மற்றும் வயிற்று துவாரங்களுக்குள் செலுத்தலாம்.
நோய், கடுமையான இரத்த சோகை மற்றும் சில இரத்த நோய்கள் (லுகோபீனியா மற்றும் த்ரோம்போசைட்டோபீனியா) போன்ற சிக்கலான நிகழ்வுகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படவில்லை. கடுமையான சிறுநீரகம் மற்றும் கல்லீரல் பாதிப்பு, அத்துடன் இருதய நோய்க்குறியியல் போன்றவற்றிலும் மருந்தைப் பயன்படுத்துவதற்கான சாத்தியக்கூறு குறித்த கேள்வி எழும்.
இரத்தத்தின் பண்புகளில் ஏற்படும் மாற்றங்கள், இரத்த சோகையின் அறிகுறிகள், இரைப்பை குடல் கோளாறுகள் மற்றும் சில நேரங்களில் பலவீனம் மற்றும் தலைவலி ஆகியவை பொதுவான பக்க விளைவுகளாகும். ஊசி போடும் போது மருந்து தோலின் கீழ் வந்தால், அது ஊசி போடும் இடத்தில் ஊடுருவல் மற்றும் திசு நெக்ரோசிஸ் உருவாக வழிவகுக்கும். தீவிர சிகிச்சையின் போது ஏற்படும் முக்கிய பக்க விளைவுகளின் தீவிரம், மருந்தின் பகுதியளவு நிர்வாகத்தை விட மிகவும் வலுவானது.
"வின்ப்ளாஸ்டைன்" என்பது பெரிவிங்கிள் என்ற ஆல்கலாய்டை அடிப்படையாகக் கொண்ட ஒரு ஆன்டிநியோபிளாஸ்டிக் மருந்து ஆகும். இது செல் பிரிவைத் தடுப்பதால், இது ஆன்டிடூமர் விளைவைக் கொண்டுள்ளது.
இந்த மருந்தை நரம்பு வழியாக மட்டுமே செலுத்த முடியும், தோலுக்கு அடியில் செல்வதைத் தவிர்க்க முயற்சிக்கிறது. தேர்ந்தெடுக்கப்பட்ட கீமோதெரபி விதிமுறைக்கு ஏற்ப மருந்தளவு தேர்ந்தெடுக்கப்படுகிறது. நிலையான அளவு உடல் மேற்பரப்பில் 1 சதுர மீட்டருக்கு 5.5 முதல் 7.4 மி.கி வரை (குழந்தைகளுக்கான அளவு 1 சதுர மீட்டருக்கு 3.75 முதல் 5 மி.கி வரை). மருந்து வாரத்திற்கு ஒரு முறை, சில நேரங்களில் 2 வாரங்களுக்கு ஒரு முறை பரிந்துரைக்கப்படுகிறது.
மற்றொரு நிர்வாகத் திட்டம் உள்ளது, இதில் சிகிச்சையானது குறைந்தபட்ச குழந்தை மருந்தளவுடன் தொடங்கப்படுகிறது, படிப்படியாக அதை 1 சதுர மீட்டருக்கு 18.5 மி.கி. ஆக அதிகரிக்கிறது. குழந்தைகளுக்கு, ஆரம்ப டோஸ் 2.5 ஆகவும், அதிகபட்சம் 1 சதுர மீட்டருக்கு 12.5 மி.கி. ஆகவும் இருக்கும்.
மருந்துடன் சிகிச்சையின் போக்கு இரத்தத்தில் உள்ள வெள்ளை இரத்த அணுக்களின் எண்ணிக்கையைப் பொறுத்தது.
கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் போது எலும்பு மஜ்ஜை செயல்பாடு, தொற்று நோய்க்குறியியல் ஆகியவற்றின் கடுமையான ஒடுக்குமுறை நிகழ்வுகளில் இந்த மருந்து பயன்படுத்தப்படுவதில்லை. அதன் கூறுகளுக்கு அதிக உணர்திறன் இருந்தால் மருந்தைப் பயன்படுத்த முடியாது.
பொதுவான பக்க விளைவுகள்: லுகோபீனியா மற்றும் கிரானுலோசைட்டோபீனியா. பிற உறுப்புகள் மற்றும் அமைப்புகளில் ஏற்படும் தொந்தரவுகள் மிகவும் குறைவாகவே காணப்படுகின்றன.
"ரூபோமைசின்" என்பது கட்டி எதிர்ப்பு பாக்டீரியா எதிர்ப்பு முகவர்களின் வகையைச் சேர்ந்த ஒரு மருந்து, அதாவது இது புற்றுநோய் மற்றும் பாக்டீரியா செல்கள் இரண்டையும் ஒரே நேரத்தில் எதிர்த்துப் போராடுகிறது.
தோல் திசுக்களின் ஊடுருவல் மற்றும் நெக்ரோசிஸ் தோற்றத்தைத் தவிர்க்க இந்த மருந்து நரம்பு வழியாகவும் நிர்வகிக்கப்படுகிறது. இந்த மருந்து 5 நாள் பாடநெறிக்கு பரிந்துரைக்கப்படுகிறது, இதன் போது நோயாளி 1 கிலோ எடைக்கு 0.8 மி.கி என்ற அளவில் மருந்தைப் பெறுகிறார். 7-10 நாட்களுக்குப் பிறகு இந்த பாடநெறி மீண்டும் செய்யப்படுகிறது. இப்போது மருந்து ஒரு நாளைக்கு 1 கிலோ எடைக்கு 0.5-1 மி.கி என்ற அளவில் 3 முதல் 5 நாட்களுக்கு பரிந்துரைக்கப்படுகிறது. குழந்தைகளுக்கான மருந்தளவு ஒரு நாளைக்கு 1 கிலோ எடைக்கு 1 முதல் 1.5 மி.கி வரை இருக்கும்.
இந்த மருந்தை மற்ற கட்டி எதிர்ப்பு முகவர்களுடன் இணைந்து பயன்படுத்தும் பல புற்றுநோய் சிகிச்சை முறைகள் உள்ளன, இதில் மருந்தளவு மற்றும் நிர்வாகத்தின் அதிர்வெண் வேறுபடலாம்.
இதயம், இரத்த நாளங்கள், கல்லீரல் மற்றும் சிறுநீரகங்களின் கடுமையான நோயியல், எலும்பு மஜ்ஜை செயல்பாட்டை அடக்குதல், கர்ப்பம் மற்றும் பாலூட்டும் காலங்கள் ஆகியவை மருந்தைப் பயன்படுத்துவதற்கான முரண்பாடுகளாகக் கருதப்படுகின்றன. கடுமையான தொற்று நோய்க்குறியீடுகளில், பல்வேறு சிக்கல்கள் உருவாகும் அபாயம் உள்ளது. மது அருந்துவது தடைசெய்யப்பட்டுள்ளது.
மிகவும் பொதுவான பக்க விளைவுகள் கிரானுலோசைட்டோபீனியா மற்றும் த்ரோம்போசைட்டோபீனியா (இரத்தத்தில் கிரானுலோசைட்டுகள் மற்றும் பிளேட்லெட்டுகளின் செறிவு குறைதல்) ஆகும்.
"கேம்பாஸ்" என்பது லிம்போசைட்டுகளுடன் பிணைக்கப்பட்டு அவற்றைக் கரைக்கும் மோனோக்ளோனல் ஆன்டிபாடிகளை அடிப்படையாகக் கொண்ட ஒரு மருந்தாகும், அதே நேரத்தில் எலும்பு மஜ்ஜை ஸ்டெம் செல்கள் பாதிக்கப்படாமல் இருக்கும், அதாவது டி-லிம்போசைட் உற்பத்தி பாதிக்கப்படாது. முதிர்ந்த மற்றும் வீரியம் மிக்க லிம்போசைட்டுகள் இறக்கின்றன.
இந்த மருந்து உடலில் உட்செலுத்துதல் மூலம் செலுத்தப்படுகிறது, மேலும் நரம்பு வழியாக உட்செலுத்துதல் செயல்முறை நீண்டது மற்றும் குறைந்தது 2 மணிநேரம் ஆகும். ஒவ்வாமை எதிர்வினைகள் மற்றும் வலியைத் தவிர்க்க, IV க்கு முன் வலி நிவாரணி மருந்துகள் மற்றும் ஆண்டிஹிஸ்டமின்கள் எடுக்கப்படுகின்றன.
இந்த மருந்து 3 நாட்களுக்கு ஒரு திட்டத்தின் படி, 3, 10 மற்றும் 30 மி.கி என்ற அளவில் வழங்கப்படுகிறது. அதே நேரத்தில் மருந்துக்கு உடலின் எதிர்வினை தொடர்ந்து கண்காணிக்கப்படுகிறது. பின்னர் மருந்து 1-3 மாதங்களுக்கு ஒரு நாள் விட்டு ஒரு நாள் நிர்வகிக்கப்படுகிறது. அதிகபட்ச அளவு ஒரு நாளைக்கு 30 மி.கி. ஆகும்.
மருந்து மோசமாக பொறுத்துக்கொள்ளப்பட்டு பக்க விளைவுகள் ஏற்பட்டால், மருந்துக்கான எதிர்வினை இயல்பு நிலைக்குத் திரும்பிய பின்னரே மருந்தளவு படிப்படியாக அதிகரிக்கப்படும்.
கர்ப்பம் மற்றும் பாலூட்டலின் போது, எச்.ஐ.வி தொற்று, லிம்போசைடிக் அல்லாத கட்டிகள் உள்ளிட்ட முறையான தொற்று நோயியலின் கடுமையான கட்டத்தைக் கொண்ட நோயாளிகளுக்கு, கூறுகளுக்கு அதிக உணர்திறன் இருந்தால், இந்த மருந்து பயன்படுத்த தடை விதிக்கப்பட்டுள்ளது. நச்சு எதிர்வினைகள் காணப்பட்டால் அல்லது நோயின் மேலும் முன்னேற்றம் காணப்பட்டால் மருந்து நிறுத்தப்படும்.
குழந்தையின் உடலில் மருந்தின் தாக்கம் குறித்து போதுமான தகவல்கள் இல்லை.
மருந்தின் மிகவும் பொதுவான பக்க விளைவுகள்: குளிர், காய்ச்சல், சோர்வு, இரத்த அழுத்தம் குறைதல், தலைவலி. பலருக்கு குமட்டல், சில நேரங்களில் வாந்தி மற்றும் வயிற்றுப்போக்கு, இரத்த கலவையில் ஏற்படும் மாற்றங்கள் (கிரானுலோசைட்டுகள் மற்றும் பிளேட்லெட்டுகளின் அளவு குறைதல், இரத்த சோகை), ஹைப்பர்ஹைட்ரோசிஸ், ஒவ்வாமை எதிர்வினைகள் போன்ற இரைப்பை குடல் எதிர்வினைகள் ஏற்படுகின்றன. செப்சிஸ், ஹெர்பெஸ் சிம்ப்ளக்ஸ் மற்றும் நிமோனியாவும் உருவாகலாம். பெரும்பாலும், நோயாளிகள் மூச்சுத் திணறல் (டிஸ்ப்னியா) உணர்வைப் புகாரளிக்கின்றனர்.
"நியூபோமேக்ஸ்" என்பது லுகோசைட்டுகளின் உற்பத்தியைத் தூண்டும் ஒரு மருந்து, செயலில் உள்ள பொருள் ஃபில்கிராஸ்டிம் ஆகும்.
எலும்பு மஜ்ஜை மாற்று அறுவை சிகிச்சைக்கு முன் அதிக அளவு கீமோதெரபி மருந்துகளை வழங்குவது பெரும்பாலும் வெள்ளை இரத்த அணுக்களின் உற்பத்தியைக் குறைக்க வழிவகுக்கிறது, இது செயல்முறைக்கு முன் சரிசெய்யப்பட வேண்டும். வழக்கமான கீமோதெரபிக்குப் பிறகும் இதே நிகழ்வைக் காணலாம். எனவே, நியூட்ரோபீனியா (நியூட்ரோபிலிக் வெள்ளை இரத்த அணுக்களின் போதுமான உற்பத்தி இல்லாதது) நோயாளிகளுக்கு ஃபில்கிராஸ்டிம் அடிப்படையிலான மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
கீமோதெரபிக்குப் பிறகு ஒரு நாளைக்கு 5 எம்.சி.ஜி என்ற அளவில் இந்த மருந்து பரிந்துரைக்கப்படுகிறது. மருந்து தோலடி முறையில் நிர்வகிக்கப்படுகிறது. சிகிச்சையின் போக்கை 14 நாட்களுக்கு மேல் இல்லை. இரத்தத்தில் உள்ள நியூட்ரோபில்களின் உகந்த எண்ணிக்கையை அடையும் வரை சிகிச்சை தொடர்கிறது.
மைலோஆப்லேடிவ் சிகிச்சையில், மருந்து 10 எம்.சி.ஜி அளவில் 4 வாரங்களுக்கு பரிந்துரைக்கப்படுகிறது. இது சொட்டு மருந்து மூலம் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
கடுமையான பிறவி நியூட்ரோபீனியா (காஸ்ட்மேன் நோய்க்குறி) மற்றும் மருந்தின் கூறுகளுக்கு அதிக உணர்திறன் ஆகியவற்றில் இந்த மருந்து பயன்படுத்தப்படுவதில்லை. அரிவாள் செல் இரத்த சோகையில் எச்சரிக்கையாக இருக்க வேண்டும்.
மருந்தின் பக்க விளைவுகளில் பின்வருவன அடங்கும்: டிஸ்ஸ்பெப்டிக் அறிகுறிகள், மயால்ஜியா மற்றும் ஆர்த்ரால்ஜியா, விரிவாக்கப்பட்ட கல்லீரல் மற்றும் மண்ணீரல், நுரையீரலுக்குள் ஊடுருவுதல், மூச்சுக்குழாய் பிடிப்பு மற்றும் மூச்சுத் திணறல். சில நேரங்களில் எலும்பு அடர்த்தி குறைதல், இரத்த அழுத்தம் அதிகரிப்பு, அதிகரித்த இதயத் துடிப்பு, முக வீக்கம், மூக்கில் இரத்தம் வடிதல், பலவீனம் ஆகியவையும் காணப்படுகின்றன. சில சந்தர்ப்பங்களில், இரத்த கலவையில் மாற்றங்கள் காணப்படுகின்றன: பிளேட்லெட் அளவுகளில் குறைவு மற்றும் லுகோசைட்டுகளின் அதிகரிப்பு (த்ரோம்போசைட்டோபீனியா மற்றும் லுகோசைட்டோசிஸ்). சிறுநீரில் புரதம் மற்றும் இரத்தம் காணப்படலாம் (புரோட்டீனோ- மற்றும் ஹெமாட்டூரியா).
 [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
[ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ]
மாற்று புற்றுநோய் சிகிச்சைகள்
புற்றுநோயை எதிர்த்துப் போராடுவதற்கு பயனுள்ள முறைகள் இருப்பதாகத் தெரிகிறது (அதே கதிர்வீச்சு மற்றும் கீமோதெரபி), மேலும் வீரியம் மிக்க செல்களைக் கொல்லும் திறன் கொண்ட மருந்துகள் போதுமானவை, ஆனால் அனைவருக்கும் அத்தகைய சிகிச்சையை வாங்க முடியாது. கூடுதலாக, பாரம்பரிய மருத்துவ முறைகள் மீண்டும் சிகிச்சையளிக்கப்பட வேண்டிய பல புதிய சிக்கல்களை விட்டுச்செல்கின்றன.
உதாரணமாக, கீமோதெரபியின் விளைவுகளை அலோபீசியா (செயலில் முடி உதிர்தல்), அதிகரித்த பசியின்மை காரணமாக எடை அதிகரிப்பு, இதய தாளக் கோளாறுகள் மற்றும் இதய செயலிழப்பு வளர்ச்சி போன்ற வடிவங்களில் காணலாம். சில சந்தர்ப்பங்களில், ஏற்கனவே உள்ளவற்றுடன் ஒரு புதிய நோயறிதல் (பொதுவாக மற்றொரு வகை இரத்த புற்றுநோய்) சேர்க்கப்படுகிறது. ஆண்களுக்கு, கீமோதெரபி குழந்தைகளைப் பெற இயலாமைக்கு (கருவுறாமை) அச்சுறுத்தலாக இருக்கலாம்.
கதிர்வீச்சு சிகிச்சைக்குப் பிறகு ஏற்படும் சிக்கல்களும் அசாதாரணமானது அல்ல. இதில் தைராய்டு செயல்பாடு குறைதல் (பொதுவாக ஹைப்போ தைராய்டிசம் உருவாகிறது), நுரையீரல் திசுக்களில் சிகாட்ரிசியல் வடிவங்களால் வகைப்படுத்தப்படும் கதிர்வீச்சு நிமோனிடிஸ் வளர்ச்சி, குடல் அல்லது சிறுநீர்ப்பையில் வீக்கம் (பெருங்குடல் அழற்சி மற்றும் சிஸ்டிடிஸ்), போதுமான உமிழ்நீர் உற்பத்தி, கதிர்வீச்சு தீக்காயங்கள் ஆகியவை அடங்கும்.
நாம் ஒரு விஷயத்திற்கு சிகிச்சை அளிக்கிறோம் - இன்னொன்றை முடக்குகிறோம். இந்த தருணமும் டி-செல் லிம்போமா மற்றும் பிற புற்றுநோயியல் நோய்களுக்கான சிகிச்சையின் அதிக செலவும், இந்த பயங்கரமான நோய்க்கு சிகிச்சையளிப்பதற்கான புதிய முறைகளைத் தேட மக்களைத் தள்ளுகிறது.
மாற்று முறைகளைப் பயன்படுத்தி புற்றுநோய் சிகிச்சை செய்வது குறித்து இணையத்தில் பல பதிவுகள் உள்ளன. சிலர் நாட்டுப்புற சிகிச்சையை நிராகரிக்கிறார்கள், இது அவர்களின் நண்பர்களின் உயிரைக் காப்பாற்றவில்லை என்ற உண்மையைக் காரணம் காட்டி, மற்றவர்கள் அதை தீவிரமாகப் பயன்படுத்தி, நல்ல பலன்களைப் பெறுகிறார்கள். நாங்கள் எந்தப் பக்கமும் எடுக்க மாட்டோம், ஆனால் புற்றுநோயியல் மருத்துவமனைக்கு வெளியே பயன்படுத்தப்படும் மருந்துகள் பற்றிய சில தகவல்களை மட்டுமே வழங்குவோம்.
மாற்று புற்றுநோய் சிகிச்சையின் பல ஆதரவாளர்கள் (பல மருத்துவர்கள் உட்பட!) வீரியம் மிக்க கட்டிகளுக்குக் காரணம் உடலின் அமில சூழல்தான் என்று ஒப்புக்கொள்கிறார்கள், இது சாதாரண செல் செயல்பாட்டிற்கு ஆக்ஸிஜன் பற்றாக்குறையை ஏற்படுத்துகிறது. உள் சூழலின் pH அளவை அதிகரித்தால், செல்லுலார் சுவாசம் மேம்படும் மற்றும் செல் பெருக்கம் நின்றுவிடும். உடலின் அமிலத்தன்மையைக் குறைத்து, செல்களுக்கு ஆக்ஸிஜன் விநியோகத்தை மேம்படுத்தும் தயாரிப்புகள் வீரியம் மிக்க செயல்முறைகளின் வளர்ச்சியை நிறுத்த முடியும் என்று மாறிவிடும்.
இந்த விஷயத்தில் ஒரு சிறப்புப் பங்கு கிட்டத்தட்ட ஒவ்வொரு சமையலறையிலும் இருக்கும் ஒரு தயாரிப்புக்கு வழங்கப்படுகிறது - சமையல் சோடா. ஒரு காரமாக, இது உடலின் உள் சூழல் உட்பட எந்த சூழலின் அமிலத்தன்மையையும் குறைக்கும் திறன் கொண்டது. சோடாவை வாய்வழியாக (இரைப்பைக் குழாயை காரமாக்குகிறது, சிறிது அளவு இரத்தத்தில் செல்கிறது) மற்றும் ஊசி வடிவில் பயன்படுத்த பரிந்துரைக்கப்படுகிறது, இது காரத்தை இரத்தத்தின் மூலம் உடலின் அனைத்து மூலைகளுக்கும் வழங்க அனுமதிக்கிறது. இருப்பினும், சோடாவை முன்கூட்டியே கொதிக்கும் நீரில் அணைக்க பரிந்துரைக்கப்படுகிறது.
இத்தாலிய மருத்துவர் (!) துலியோ சைமன்சினியின் முறையின்படி, சோடாவை ஒரு நாளைக்கு இரண்டு முறை உணவுக்கு அரை மணி நேரத்திற்கு முன் எடுத்துக்கொள்ள வேண்டும் (படிப்படியாக அளவை 1/5 முதல் 2 டீஸ்பூன் வரை அதிகரிக்க வேண்டும்), அதை வெந்நீரில் நீர்த்துப்போகச் செய்து ஒரு கிளாஸ் திரவத்துடன் (தண்ணீர், பால்) கழுவ வேண்டும். சோடா கரைசல் புற்றுநோய் செல்களுடன் நேரடி தொடர்புக்கு வருவது அவசியம், எனவே, பல்வேறு வகையான புற்றுநோய்களுக்கு சிகிச்சையளிக்க லோஷன்கள், உள்ளிழுத்தல், ஊசிகள் மற்றும் டவுச்கள் பயன்படுத்தப்படுகின்றன.
இந்த புற்றுநோய் சிகிச்சை முறையைப் பின்பற்றுபவர்களில் ஒருவர் நமது சகநாட்டவர் பேராசிரியர் இவான் பாவ்லோவிச் நியூமிவாகின் ஆவார், அவர் சோடா மற்றும் ஹைட்ரஜன் பெராக்சைடைப் பயன்படுத்தி பல்வேறு வகையான புற்றுநோய்களுக்கு சிகிச்சையளிப்பதற்கான ஒரு அமைப்பை உருவாக்கினார். இந்த வழக்கில், தூய பெராக்சைடு பயன்படுத்தப்படுவதில்லை, ஆனால் அதன் கரைசல் (50 மில்லி தண்ணீருக்கு 3% ஹைட்ரஜன் பெராக்சைட்டின் 1 முதல் 10 சொட்டுகள் எடுக்கப்படுகிறது). உணவுக்கு ஒரு மணி நேரத்திற்கு முன் ஒரு நாளைக்கு மூன்று முறை மருந்து எடுத்துக் கொள்ளப்படுகிறது, ஒவ்வொரு நாளும் பெராக்சைட்டின் சொட்டுகளின் எண்ணிக்கையை 1 அதிகரிக்கிறது (முதல் நாள் - 1 துளி, இரண்டாவது - இரண்டு, முதலியன). 10 நாட்கள் சிகிச்சைக்குப் பிறகு, 5 நாள் இடைவெளி எடுக்கப்படுகிறது.
உள் சூழலின் அமிலத்தன்மையைக் குறைத்து புற்றுநோயின் பாதையைத் தடுக்க, உடலின் காரமயமாக்கலை ஆதரிப்பவர்கள், உங்கள் உணவில் சிறப்பு கவனம் செலுத்த அறிவுறுத்துகிறார்கள், ஏனெனில் எங்கள் உணவில் pH ஐ அதிகரிக்கவோ குறைக்கவோ கூடிய பொருட்கள் உள்ளன. காரமயமாக்கல் பொருட்களில் கீரைகள், பழங்கள் (மிகவும் இனிமையானவை தவிர), உலர்ந்த பாதாமி, பாதாம், பால் மற்றும் பால் பொருட்கள், பெர்ரி, காய்கறிகள் ஆகியவை அடங்கும். ஆனால் இறைச்சி, தொத்திறைச்சி மற்றும் புகைபிடித்த இறைச்சிகள், மீன் மற்றும் கடல் உணவுகள், முட்டை, பேஸ்ட்ரிகள், திராட்சை சாறு, ஜாம், பதப்படுத்தப்பட்ட உணவுகள், மாறாக, உடலின் அமிலத்தன்மையை அதிகரிக்கும். சர்க்கரை இல்லாத எலுமிச்சை அதன் அமிலத்தன்மை இருந்தபோதிலும், காரமயமாக்கும் பொருளாகக் கருதப்படுகிறது, ஆனால் நீங்கள் அதை சர்க்கரையுடன் சாப்பிட்டால், அதன் விளைவு எதிர்மாறாக இருக்கும்.
பீட்ரூட் சாறு குடிப்பது போன்ற புற்றுநோயை எதிர்த்துப் போராடும் ஒரு முறை ஆர்வமாக உள்ளது, இது செல்லுலார் சுவாசத்தையும் மேம்படுத்துகிறது மற்றும் புற்றுநோய் செல்களின் வளர்ச்சியையும் வளர்ச்சியையும் நிறுத்த முடியும். மேலும் பிரகாசமான சிவப்பு வேர் காய்கறியின் வளமான வைட்டமின் மற்றும் தாது கலவையையும் நாம் கணக்கில் எடுத்துக் கொண்டால், அதன் உதவியுடன் சிகிச்சையானது உடலின் நோய் எதிர்ப்பு சக்தி, நரம்பு மற்றும் பிற அமைப்புகளை வலுப்படுத்த உதவும் என்று நாம் நம்பிக்கையுடன் கூறலாம். மேலும் இது புற்றுநோய் உட்பட பல்வேறு நோய்களை சுயாதீனமாக எதிர்த்துப் போராட உடலுக்கு வாய்ப்பளிக்கும்.
பீட்ரூட் சாறு உட்கொள்வது பாரம்பரிய சிகிச்சைகளுடன் நன்றாகச் செல்கிறது மற்றும் அவற்றின் எதிர்மறை விளைவுகளையும் குறைக்கிறது. ஆனால் பீட்ரூட் சாறு மட்டும் புற்றுநோயைக் குணப்படுத்துவது பற்றிய தகவல்களும் உள்ளன, இது புற்றுநோயியல் மருத்துவமனையில் சிகிச்சை பெறுவதை விட மிகவும் மலிவானது.
சிகிச்சைக்காக, புதிதாக பிழிந்த சாற்றைப் பயன்படுத்தவும், பிரகாசமான வண்ண டேபிள் வகைகளிலிருந்து குறைந்தபட்சம் 2 மணி நேரம் குளிர்சாதன பெட்டியில் வைக்கவும். போதுமான கட்டி எதிர்ப்பு விளைவைப் பெற, நீங்கள் பகலில் 600 மில்லி சாறு குடிக்க வேண்டும். உணவுக்கு அரை மணி நேரத்திற்கு முன்பு சிறிது சூடாக்கப்பட்ட சாற்றைக் குடிக்கவும். நீங்கள் அதை கேரட் சாறுடன் கலக்கலாம்.
தினமும் ஒரு டோஸுக்கு 100 மில்லி என்ற அளவில் பீட்ரூட் சாற்றை சிறிய சிப்ஸில் குடிக்கவும். சிகிச்சையின் போக்கு நீண்டது (1 வருடம் அல்லது அதற்கு மேல்). நிலைமையை உறுதிப்படுத்த, ஒரு நாளைக்கு 1 கிளாஸ் சாறு குடிக்கவும்.
வேகவைத்த பீட்ஸை சாப்பிடுவதும் பயனுள்ளதாக இருக்கும், ஏனெனில் குறுகிய கால வெப்ப சிகிச்சையால் அவை நடைமுறையில் அவற்றின் நன்மை பயக்கும் பண்புகளை இழக்காது.
சொல்லப்போனால், நாட்டுப்புற மருத்துவர்கள் பீட்ரூட்டைத் தேர்ந்தெடுத்தது சும்மா இல்லை. அதன் கட்டி எதிர்ப்பு பண்புகள் அதிகாரப்பூர்வ மருத்துவத்தால் அங்கீகரிக்கப்பட்டுள்ளன. கட்டி எதிர்ப்பு மருந்துகளில் ஒன்று பீட்ரூட்டை அடிப்படையாகக் கொண்டு கூட உருவாக்கப்பட்டுள்ளது.
பல தாவரங்கள் கட்டி எதிர்ப்பு பண்புகளையும் கொண்டுள்ளன, மேலும் டி-செல் லிம்போமா மற்றும் பிற வகை புற்றுநோய்களுக்கான மூலிகை சிகிச்சை பரவலாகவில்லை என்றாலும், இந்த சிகிச்சைக்கு நேர்மறையான மதிப்புரைகள் உள்ளன.
உத்தியோகபூர்வ மருத்துவத்தில் கூட, நோய்க்கிருமி செல்களைக் கொல்லும் திறன் கொண்ட காரியோக்ளாஸ்டிக் விஷங்களைக் கொண்ட தாவரங்கள் ஆன்டிடூமர் முகவர்களாக அங்கீகரிக்கப்படுகின்றன. இத்தகைய விஷங்களில் பல தாவரங்களில் உள்ள ஆல்கலாய்டுகள், லாக்டோன்கள் மற்றும் கார்டியாக் கிளைகோசைடுகள் அடங்கும்:
- ஆல்கலாய்டு கொண்டவை: கொல்கிகம் லூசிடம் மற்றும் கொல்கிகம் மாக்னிஃபிகம் (கிழங்குகள்), செலாண்டின், பார்பெர்ரி, ரூ, வார்ம்வுட், மஞ்சள் மெடோஸ்வீட் மற்றும் சில,
- லாக்டோன் கொண்டவை: போடோபிலா பெல்டாட்டா மற்றும் இமயமலை போடோபிலா, யூகோமியா, ஹெலினியம், வெர்னோனியா பாதாம், கெயிலார்டியா.
- கார்டியாக் கிளைகோசைடுகளைக் கொண்டுள்ளது: வெள்ளை பிரையோனி, டையோசியஸ் மற்றும் கருப்பு சோக்பெர்ரி, மேட் வெள்ளரி, கோலோசிந்த், மருத்துவ அவ்ரான் போன்றவை.
மேலே குறிப்பிடப்பட்ட தாவரங்களில் நச்சுப் பொருட்கள் உள்ளன என்பதைப் புரிந்துகொள்வது முக்கியம், அதாவது அவற்றின் அளவு கண்டிப்பாக குறைவாகவே உள்ளது.
ஜப்பானிய பகோடாவின் பழங்கள், முள்ளங்கி விதைகள், க்ளோவர், எல்டர்பெர்ரி மற்றும் மெடோஸ்வீட் ஆகியவை அவற்றின் அழற்சி எதிர்ப்பு மற்றும் கட்டி எதிர்ப்பு விளைவுகளுக்கு பிரபலமானவை. மேலும் டி-செல் லிம்போமாவிற்கான இம்யூனோமோடூலேட்டர்களாக, நீங்கள் ஜின்ஸெங், எக்கினேசியா மற்றும் எலுதெரோகோகஸ் ஆகியவற்றின் சாற்றைப் பயன்படுத்தலாம். தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி, காலெண்டுலா, வாழைப்பழம், டேன்டேலியன் மற்றும் சக்ஸெஸ்யூஷன் போன்ற பிரபலமான தாவரங்கள் பின்தங்கியிருக்கவில்லை.
ஹோமியோபதியைப் பொறுத்தவரை, இது வீரியம் மிக்க கட்டிகளை முழுமையாக குணப்படுத்துவதை மேற்கொள்ளாது, ஆனால் அதன் சில வைத்தியங்கள் கூடுதல் மற்றும் தடுப்பு மருந்துகளாக மிகவும் பொருத்தமானவை. இதனால், வீரியம் மிக்க லிம்போமாவின் பாரம்பரிய சிகிச்சைக்குப் பிறகு அதிகரிப்புகள் காணப்பட்டால். ஹோமியோபதி மருத்துவர் பேரியம் கார்போனிகம் (நாக்கின் கீழ் 5 துகள்கள் ஒரு நாளைக்கு 2 முறை) மற்றும் கோனியம் (படுக்கைக்கு முன் 7 துகள்கள்) ஆகியவற்றின் நீண்டகால பயன்பாட்டை பரிந்துரைக்கலாம்.
கார்சினோசினம் மற்றும் பைட்டோலாக்கா ஆகியவை பயனுள்ள கட்டி எதிர்ப்பு மருந்துகளாக நிரூபிக்கப்பட்டுள்ளன, மேலும் எக்கினேசியா காம்போசிட்டம், மியூகோசா காம்போசிட்டம், எடாஸ்-308, காலியம்-ஹெல் மற்றும் பிற ஹோமியோபதி மருந்துகள் நோயெதிர்ப்புத் தூண்டுதல்களாகப் பயன்படுத்தப்படுகின்றன.
தடுப்பு
அதிக இறப்பு விகிதத்துடன் கூடிய புற்றுநோயியல் நோய்க்குறியீடுகளின் வளர்ச்சியைத் தடுப்பது மிகவும் சிக்கலானது, இதில் டி-செல் லிம்போமாவும் அடங்கும். வெளிப்படையாகச் சொன்னால், புற்றுநோய் ஏற்படுவதை எவ்வாறு தடுப்பது என்ற கேள்விக்கு விஞ்ஞானிகளுக்கு இன்னும் தெளிவான பதில் தெரியவில்லை.
புற்றுநோயியல் நோய்க்குறியீடுகளை உருவாக்கும் வாய்ப்பை அதிகரிக்கும் காரணிகளைக் கருத்தில் கொண்டால், அவை அனைத்தையும் நம் வாழ்க்கையிலிருந்து விலக்க முடியாது என்பதை நாம் புரிந்து கொள்ளலாம். பரம்பரை முன்கணிப்பு மற்றும் நோயெதிர்ப்பு குறைபாடுகள் உள்ளவர்கள், புற்றுநோயால் பாதிக்கப்பட்ட உறவினர்களின் தலைவிதியைத் தவிர்க்க நிறைய முயற்சிகள் எடுக்க வேண்டியிருக்கும்.
அழற்சி நோய்களுக்கு (தோல் நோய் உட்பட) சரியான நேரத்தில் சிகிச்சையளிப்பவர்களுக்கும், அவற்றின் நாள்பட்ட தன்மையைத் தடுப்பவர்களுக்கும், புற்றுநோய் காரணிகளுடன் வேலை செய்யாதவர்களுக்கும், சுற்றுச்சூழல் ரீதியாக சுத்தமான பகுதியில் வசிப்பவர்களுக்கும், கதிர்வீச்சுக்கு ஆளாகாதவர்களுக்கும் புற்றுநோய் வருவதற்கான ஆபத்து குறைவு என்பதைப் புரிந்துகொள்வது அவசியம். அதாவது, சிந்திக்க ஏதாவது இருக்கிறது, ஏனென்றால் உங்கள் உயிருக்கு ஆபத்து உள்ளது.
புற்றுநோயாக மாறக்கூடிய நிலைமைகளுக்கு சிகிச்சையளிப்பதும் (புற்றுநோய்க்கு முந்தைய நிலைமைகள்) புற்றுநோயைத் தடுப்பதில் பெரும் பங்கு வகிக்கிறது. கட்டுப்பாடற்ற செல் பிரிவைத் தடுக்கும் ஒரு மூலிகை கலவையை பைட்டோதெரபிஸ்டுகள் உருவாக்கியுள்ளனர். இதில் உள்ளவை: கொட்டும் தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி மற்றும் வாழை இலைகள் தலா 5 கிராம், புல்வெளி பூக்கள் மற்றும் பிர்ச் கேட்கின்ஸ் தலா 10 கிராம், 3 கிராம் அளவில் அதிமதுரம் (வேர்கள்).
நன்கு நொறுக்கப்பட்ட மூலப்பொருட்களை கலந்து, 10 கிராம் கலவையை எடுத்து 1 கப் கொதிக்கும் நீரை காய்ச்சவும், பின்னர் சுமார் 20 நிமிடங்கள் தண்ணீர் குளியல் வைக்கவும். வடிகட்டிய பிறகு, கண்ணாடி நிரம்பவில்லை என்று மாறிவிடும். நீங்கள் அதை வேகவைத்த தண்ணீரில் நிரப்ப வேண்டும்.
இதன் விளைவாக வரும் கஷாயத்தை தினமும் 3 முறை குடிக்க வேண்டும். 1 கிளாஸ் மருந்து 1 நாளுக்கு போதுமானது. 1 அல்லது 2 மாதங்களுக்கு உணவுக்கு அரை மணி நேரத்திற்கு முன் குடிக்க வேண்டும்.
எதுவாக இருந்தாலும், ஒரு பயங்கரமான நோயறிதலைக் கேட்ட பிறகு உங்கள் உயிருக்கு கடுமையாகப் போராடுவதை விட, புற்றுநோயைத் தடுக்க அனைத்து நடவடிக்கைகளையும் எடுப்பது நல்லது.
முன்அறிவிப்பு
டி-செல் லிம்போமாவிற்கான முன்கணிப்பு மிகவும் பிரகாசமாக இல்லை, குறிப்பாக அதன் ஆக்கிரமிப்பு வகைகளுக்கு, சில நேரங்களில் போராட நேரமில்லை. நோய் விரைவில் கண்டறியப்பட்டால், அதை தோற்கடிப்பதற்கான வாய்ப்புகள் அதிகம். நோய் அதன் வளர்ச்சியின் முதல் கட்டத்தில் கண்டறியப்பட்டால், நோயியல் வகை மற்றும் நோயாளியின் வயதைப் பொறுத்து மேலும் 5 அல்லது அதற்கு மேற்பட்ட ஆண்டுகள் வாழ்வதற்கான வாய்ப்புகள் 85-90% ஆகும்.
ஆஞ்சியோஇம்முனோபிளாஸ்டிக் மற்றும் டி-லிம்போபிளாஸ்டிக் லிம்போமாக்களுக்கு, இந்த செயல்முறை எலும்பு மஜ்ஜை மற்றும் பிற உறுப்புகளுக்கு பரவியிருந்தால், முன்கணிப்பு மிகவும் மோசமானது. ஆஞ்சியோஇம்முனோபிளாஸ்டிக் டி-செல் லிம்போமாவுடன், நோயாளிகள் பொதுவாக 2-3 ஆண்டுகளுக்குப் பிறகு இறந்துவிடுகிறார்கள், மேலும் 30% க்கும் சற்று அதிகமானவர்கள் மட்டுமே நீண்ட காலம் வாழ்கிறார்கள். சிக்கலான லிம்போபிளாஸ்டிக் லிம்போமாவில் முன்னேற்றம் ஐந்தில் ஒரு பங்கு நோயாளிகளில் மட்டுமே காண முடியும். ஆரம்ப கட்டத்தில் நீங்கள் நோய்க்கு சிகிச்சையளிக்கத் தொடங்கினால், பெரும்பாலான சந்தர்ப்பங்களில் முன்கணிப்பு மிகவும் சாதகமாக இருக்கும்.
மைக்கோசிஸ் பூஞ்சைக் கொல்லிகளைப் பொறுத்தவரை, அனைத்தும் நோயியலின் வடிவம் மற்றும் கட்டத்தைப் பொறுத்தது. கிளாசிக் வடிவம் சிறந்த முன்கணிப்பால் வகைப்படுத்தப்படுகிறது. சிக்கல்கள் இல்லாத நிலையில் சரியான நேரத்தில் சிகிச்சையளிப்பது நோயாளிகளுக்கு மேலும் 10 அல்லது அதற்கு மேற்பட்ட ஆண்டுகள் ஆயுளைக் கொடுக்கும். சிக்கலான நோய்க்குறியீடுகளுடன், ஆயுட்காலம் 2-5 ஆண்டுகளாகக் குறைக்கப்படுகிறது. ஆனால் விடல்-ப்ரோக் வடிவத்தில், பெரும்பாலான நோயாளிகள் ஒரு வருடத்திற்குள் இறக்கின்றனர்.
மற்ற புற்றுநோய் நோய்களைப் போலவே, டி-செல் லிம்போமாவும் நமது பயத்தையே உண்கிறது. எனவே, வாழ்க்கைக்கான முன்கணிப்பு பெரும்பாலும் நோயாளியின் அணுகுமுறையைப் பொறுத்தது. மருத்துவ நடைமுறையில், கல்லறையின் விளிம்பில் இருந்தவர்கள், மருத்துவர்களால் இனி உதவ முடியாதவர்கள், கொடிய நோயைத் தோற்கடிக்கும் சாத்தியத்தை நம்பியதால் மட்டுமே குணமடைந்தபோது, "அற்புதமான" குணப்படுத்தும் நிகழ்வுகள் உள்ளன. சூழ்நிலைகள் எப்படி வளர்ந்தாலும், நீங்கள் ஒருபோதும் கைவிடக்கூடாது, ஏனென்றால் வாழ்க்கை ஒரு நபருக்கு மிகப்பெரிய மதிப்பு, அதற்காக போராடுவது மதிப்புக்குரியது.
 [ 65 ]
[ 65 ]

