கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
தோலின் டி-செல் லிம்போமாக்கள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பெரும்பாலும், டி-செல் லிம்போமாக்கள் வயதானவர்களிடம் பதிவு செய்யப்படுகின்றன, இருப்பினும் குழந்தைகளிலும் கூட இந்த நோயின் தனிமைப்படுத்தப்பட்ட வழக்குகள் குறிப்பிடப்படுகின்றன. ஆண்கள் பெண்களை விட இரண்டு மடங்கு அதிகமாக நோய்வாய்ப்படுகிறார்கள். டி-செல் லிம்போமாக்கள் இயற்கையில் எபிடெர்மோட்ரோபிக் ஆகும்.
காரணங்கள் தோலின் டி-செல் லிம்போமாக்கள்
தோல் டி-செல் லிம்போமாக்களின் காரணங்கள் மற்றும் நோய்க்கிருமி உருவாக்கம் முழுமையாக புரிந்து கொள்ளப்படவில்லை. தற்போது, பெரும்பாலான ஆராய்ச்சியாளர்கள் மனித டி-செல் லுகேமியா வைரஸ் வகை 1 (HTLV-1) I ஐ தோலின் வீரியம் மிக்க டி-செல் லிம்போமாக்களின் வளர்ச்சியைத் தொடங்கும் முக்கிய காரணவியல் காரணியாகக் கருதுகின்றனர். இதனுடன், டி-செல் லிம்போமாவின் வளர்ச்சியில் பிற வைரஸ்களின் பங்கு விவாதிக்கப்படுகிறது: எப்ஸ்டீன்-பார் வைரஸ், ஹெர்பெஸ் சிம்ப்ளக்ஸ் வகை 6. டி-செல் லிம்போமா நோயாளிகளில், வைரஸ்கள் தோல், புற இரத்தம் மற்றும் லாங்கர்ஹான்ஸ் செல்களில் காணப்படுகின்றன. மைக்கோசிஸ் பூஞ்சைகள் உள்ள பல நோயாளிகளில் HTLV-I க்கான ஆன்டிபாடிகள் கண்டறியப்படுகின்றன.
டி-செல் லிம்போமாக்களின் நோய்க்கிரும வளர்ச்சியில் ஒரு முக்கிய இடம் தோலில் உள்ள நோயெதிர்ப்பு நோயியல் செயல்முறைகளால் வகிக்கப்படுகிறது, அவற்றில் முக்கியமானது குளோனல் லிம்போசைட்டுகளின் கட்டுப்பாடற்ற பெருக்கம் ஆகும்.
லிம்போசைட்டுகள், எபிடெலியல் செல்கள் மற்றும் மேக்ரோபேஜ் அமைப்பின் செல்கள் ஆகியவற்றால் உற்பத்தி செய்யப்படும் சைட்டோகைன்கள், அழற்சி எதிர்ப்பு மற்றும் பெருக்க விளைவுகளைக் கொண்டுள்ளன (IL-1, லிம்போசைட் வேறுபாட்டிற்குப் பொறுப்பானது; IL-2 - T-செல் வளர்ச்சி காரணி; IL-4 மற்றும் IL-5, காயத்திற்குள் ஈசினோபில்களின் வருகையை அதிகரிக்கிறது மற்றும் அவற்றின் செயல்படுத்தல் போன்றவை). டி-லிம்போசைட்டுகள் காயத்திற்குள் வருவதன் விளைவாக, பாட்ரியர் நுண்ணுயிரிகள் உருவாகின்றன. லிம்போசைட் பெருக்கத்தின் அதிகரிப்புடன், கட்டி எதிர்ப்பு பாதுகாப்பு செல்களின் செயல்பாடு அடக்கப்படுகிறது: இயற்கை கொலையாளிகள், லிம்போசைட்டோடாக்ஸிக் லிம்போசைட்டுகள், டென்ட்ரிடிக் செல்கள், குறிப்பாக, லாங்கர்ஹான்ஸ் செல்கள், அத்துடன் சைட்டோகைன்கள் (IL-7, IL-15, முதலியன) - கட்டி வளர்ச்சி தடுப்பான்கள். பரம்பரை காரணிகளின் பங்கை நிராகரிக்க முடியாது. குடும்ப வழக்குகளின் இருப்பு, சில ஹிஸ்டோகாம்பேட்டிபிலிட்டி ஆன்டிஜென்களை அடிக்கடி கண்டறிதல் (HLA B-5 மற்றும் HLA B-35 - மிகவும் வீரியம் மிக்க தோல் லிம்போமாக்களில், HLA A-10 - குறைந்த ஆக்கிரமிப்பு லிம்போமாக்களில், HLA B-8 - மைக்கோசிஸ் பூஞ்சைகளின் எரித்ரோடெர்மிக் வடிவத்தில்) தோல் அழற்சியின் பரம்பரை தன்மையை உறுதிப்படுத்துகிறது.
நீண்டகால நாள்பட்ட தோல் நோய்கள் (நியூரோடெர்மடிடிஸ், அடோபிக் டெர்மடிடிஸ், சொரியாசிஸ், முதலியன) மைக்கோசிஸ் பூஞ்சைகளாக மாறுவதற்கான சாத்தியக்கூறுகளை மருத்துவ அவதானிப்புகள் சுட்டிக்காட்டுகின்றன. முக்கிய காரணி அழற்சி மையத்தில் லிம்போசைட்டுகள் நீண்டகாலமாக நிலைத்திருப்பது ஆகும், இது நோயெதிர்ப்பு கண்காணிப்பை சீர்குலைத்து, வீரியம் மிக்க லிம்போசைட்டுகளின் குளோனின் தோற்றத்தை ஊக்குவிக்கிறது, இதனால், ஒரு வீரியம் மிக்க பெருக்க செயல்முறையின் வளர்ச்சியை ஊக்குவிக்கிறது.
உடலில் ஏற்படும் உடல் காரணிகளின் தாக்கம், அதாவது இன்சோலேஷன், அயனியாக்கும் கதிர்வீச்சு மற்றும் வேதியியல் பொருட்கள், லிம்பாய்டு செல்கள் மீது ஒரு பிறழ்வு விளைவைக் கொண்ட "ஜெனோட்ராமாடிக்" லிம்போசைட்டுகளின் குளோன் தோன்றுவதற்கும், லிம்போசைட் வீரியம் மிக்க கட்டியின் வளர்ச்சிக்கும் வழிவகுக்கும்.
எனவே, டி-செல் லிம்போமாக்கள் பல்வேறு புற்றுநோய் உண்டாக்கும், "மரபணு அதிர்ச்சியை ஏற்படுத்தும்" காரணிகளின் செல்வாக்கின் கீழ் லிம்போசைட்டுகள் செயல்படுத்தப்படுவதிலிருந்தும், ஆதிக்கம் செலுத்தும் டி-செல் குளோனின் தோற்றத்திலிருந்தும் தொடங்கும் ஒரு பன்முக நோயாகக் கருதப்படலாம். நோயெதிர்ப்பு கண்காணிப்புக் கோளாறின் தீவிரம், வீரியம் மிக்க லிம்போசைட்டுகளின் குளோன் டி-செல் லிம்போமாக்களின் மருத்துவ வெளிப்பாடுகளை (புள்ளிகள், பிளேக் அல்லது கட்டி கூறுகள்) தீர்மானிக்கிறது.
நோய் தோன்றும்
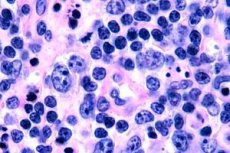
மைக்கோசிஸ் பூஞ்சைகளின் ஆரம்ப கட்டத்தில், பரந்த செயல்முறைகளுடன் கூடிய அகாந்தோசிஸ், அடித்தள கெரடினோசைட்டுகளின் ஹைப்பர் பிளாசியா மற்றும் சுருக்கம், சில அடித்தள செல்களின் வெற்றிட சிதைவு, மேல்தோலின் வெவ்வேறு அடுக்குகளில் உள்ள வித்தியாசமான மைட்டோஸ்கள், மேல்தோலில் லிம்போசைட்டுகள் ஊடுருவலுடன் ஊடுருவலின் எபிடெர்மோட்ரோபிசம் ஆகியவை காணப்படுகின்றன. சருமத்தில், ஹைப்பர்குரோமிக் கருக்கள் கொண்ட ஒற்றை மோனோநியூக்ளியர் செல்களைக் கொண்ட பாத்திரங்களைச் சுற்றி சிறிய ஊடுருவல்கள் காணப்படுகின்றன - "மைக்கோடிக்" செல்கள். இரண்டாவது கட்டத்தில், தோல் ஊடுருவலின் தீவிரத்தில் அதிகரிப்பு மற்றும் ஊடுருவல் செல்களின் எபிடெர்மோட்ரோபிசம் ஆகியவை காணப்படுகின்றன, இதன் விளைவாக வீரியம் மிக்க லிம்போசைட்டுகள் மேல்தோலில் ஊடுருவி, போட்ரியரின் நுண்ணுயிரிகளின் வடிவத்தில் கொத்துக்களை உருவாக்குகின்றன. மூன்றாவது, கட்டி கட்டத்தில், மேல்தோலின் பாரிய அகந்தோசிஸ் மற்றும் சிறிய அட்ராபி ஆகியவை காணப்படுகின்றன, அத்துடன் கட்டி லிம்போசைட்டுகளால் மேல்தோலின் அதிகரித்த ஊடுருவலும் காணப்படுகிறது, அவை பல பொட்ரியர் நுண்ணுயிரிகளை உருவாக்குகின்றன. பாரிய ஊடுருவல் சருமத்தின் முழு தடிமனிலும் அமைந்துள்ளது மற்றும் ஹைப்போடெர்மிஸின் ஒரு பகுதியை உள்ளடக்கியது. லிம்போசைட்டுகளின் வெடிப்பு வடிவங்கள் காணப்படுகின்றன.
சருமத்தில் பெரிய அனாபிளாஸ்டிக் டி-செல் லிம்போமா
இது வித்தியாசமான குளோனல் பெரிய அனாபிளாஸ்டிக் CD30+ T செல்களிலிருந்து பெருக்கங்கள் இருப்பதால் வகைப்படுத்தப்படும் லிம்போபுரோலிஃபெரேடிவ் செயல்முறைகளின் குழுவால் குறிப்பிடப்படுகிறது. ஒரு விதியாக, இது மைக்கோசிஸ் பூஞ்சைகளின் கட்டி நிலையிலோ அல்லது செசரி நோய்க்குறியிலோ இரண்டாவதாக உருவாகிறது, ஆனால் சுயாதீனமாகவோ அல்லது இந்த வகை முறையான லிம்போமாக்களின் பரவலோ உருவாகலாம். மருத்துவ ரீதியாக, இத்தகைய லிம்போமாக்கள் ஒற்றை அல்லது பல முனைகளின் வடிவத்தில் மைக்கோசிஸ் பூஞ்சைகளின் தலை துண்டிக்கப்பட்ட வடிவத்திற்கு ஒத்திருக்கும், பொதுவாக தொகுக்கப்படுகின்றன.
வரலாற்று ரீதியாக, எபிடெர்மல் அட்ராபி ஏற்பட்டால், எபிடெர்மோட்ரோபிசத்துடன் அல்லது இல்லாமல் பெருக்கம் கிட்டத்தட்ட முழு சருமத்தையும் ஆக்கிரமிக்கிறது.
சைட்டோலாஜிக்கல் ரீதியாக, கட்டி செல்கள் அளவு மற்றும் வடிவத்தில் வேறுபடலாம். இந்த பண்புகளின் அடிப்படையில், பல்வேறு ஒழுங்கற்ற உள்ளமைவுகளின் கருக்களைக் கொண்ட நடுத்தர மற்றும் பெரிய செல் ப்ளோமார்பிக் டி-செல் லிம்போமாவிற்கு இடையில் வேறுபாடு காணப்படுகிறது - சுருண்ட, பல மடல்கள் கொண்ட, அடர்த்தியான குரோமாடின், நன்கு வரையறுக்கப்பட்ட நியூக்ளியோலஸ் மற்றும் மிகவும் ஏராளமான சைட்டோபிளாசம்; இம்யூனோபிளாஸ்டிக் - தெளிவான காரியோபிளாசம் மற்றும் ஒரு மையமாக அமைந்துள்ள நியூக்ளியோலஸ் கொண்ட பெரிய வட்ட அல்லது ஓவல் கருக்கள்; அனாபிளாஸ்டிக் - ஒழுங்கற்ற உள்ளமைவு மற்றும் ஏராளமான சைட்டோபிளாசம் கொண்ட அசிங்கமான மிகப் பெரிய செல்கள். ஃபீனோடைபிகலாக, இந்த முழு குழுவும் டி-ஹெல்பர் லிம்போமாக்களுக்கு சொந்தமானது மற்றும் CD30+ அல்லது CD30- ஆக இருக்கலாம்.
ஆர். வில்லெம்ஸ் மற்றும் பலர் (1994) CD30+ லிம்போமாவின் போக்கு மிகவும் சாதகமானது என்பதைக் காட்டியது. மரபணு ரீதியாக, டி-லிம்போசைட் ஏற்பியின் குளோனல் மறுசீரமைப்பு கண்டறியப்படுகிறது.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ]
அறிகுறிகள் தோலின் டி-செல் லிம்போமாக்கள்
தோலின் டி-செல் லிம்போமாக்களின் குழுவில் மிகவும் பொதுவான நோய் மைக்கோசிஸ் பூஞ்சைக்காய்டுகள் ஆகும், இது சுமார் 70% வழக்குகளுக்கு காரணமாகிறது. இந்த நோயின் மூன்று மருத்துவ வடிவங்கள் உள்ளன: கிளாசிக்கல், எரித்ரோடெர்மிக் மற்றும் தலை துண்டிக்கப்பட்டது. டி-செல் லிம்போமாக்கள் புள்ளிகள், பிளேக்குகள், கட்டிகள் போன்ற வடிவங்களில் தடிப்புகள் பாலிமார்பிஸத்தால் வகைப்படுத்தப்படுகின்றன.
மைக்கோசிஸ் பூஞ்சைகளின் எரித்ரோடெர்மிக் வடிவம் பொதுவாக கட்டுப்படுத்த முடியாத அரிப்பு, வீக்கம், உலகளாவிய ஹைபர்மீமியா, தண்டு மற்றும் கைகால்களின் தோலில் எரித்மாட்டஸ்-ஸ்குவாமஸ் புண்களின் தோற்றம் ஆகியவற்றுடன் தொடங்குகிறது, இது 1-2 மாதங்களுக்குள் ஒன்றிணைந்து எரித்ரோடெர்மாவை உருவாக்கும். கிட்டத்தட்ட அனைத்து நோயாளிகளுக்கும் உள்ளங்கை-தாவர ஹைப்பர்கெராடோசிஸ் மற்றும் முழு தோலிலும் முடி மெலிந்து பரவுகிறது. நிணநீர் முனைகளின் அனைத்து குழுக்களும் பெரிதும் பெரிதாகின்றன. விரிவாக்கப்பட்ட இடுப்பு, தொடை, அச்சு, க்யூபிடல் நிணநீர் முனைகள் அடர்த்தியான மீள் நிலைத்தன்மையின் "பாக்கெட்டுகளாக" படபடக்கின்றன, சுற்றியுள்ள திசுக்களுடன் இணைக்கப்படவில்லை, வலியற்றவை. பொதுவான நிலை கூர்மையாக மோசமடைகிறது: 38-39 ° C வரை உடல் வெப்பநிலையுடன் காய்ச்சல், இரவு வியர்வை, பலவீனம் மற்றும் எடை இழப்பு ஏற்படுகிறது. தற்போது, செசரி நோய்க்குறி பல தோல் மருத்துவர்களால் மைக்கோசிஸ் பூஞ்சைகளின் எரித்ரோடெர்மிக் வடிவத்தின் அரிதான லுகேமிக் மாறுபாடாகக் கருதப்படுகிறது.
லிம்போசைட்டோகிராம்களில் - சீசரி செல்களில் ஒரு உச்சரிக்கப்படும் லுகோசைடோசிஸ் குறிப்பிடப்பட்டுள்ளது. சீசரி செல்கள் வீரியம் மிக்க டி-ஹெல்பர்கள் ஆகும், அவற்றின் கருக்கள் மடிந்த பெருமூளை வடிவ மேற்பரப்பைக் கொண்டுள்ளன, அணு சவ்வின் ஆழமான ஊடுருவல்கள் உள்ளன. 2-5 ஆண்டுகளுக்குப் பிறகு ஒரு அபாயகரமான விளைவு குறிப்பிடப்படுகிறது, இதற்கு அடிக்கடி காரணம் இருதய நோயியல் மற்றும் போதை.
தலை துண்டிக்கப்பட்ட மைக்கோசிஸ் பூஞ்சைக் கட்டியின் வடிவம், முன்பு நீண்ட கால பிளேக் உருவாக்கம் இல்லாமல், ஆரோக்கியமான தோலில் கட்டி போன்ற புண்கள் விரைவாக உருவாகுவதன் மூலம் வகைப்படுத்தப்படுகிறது. இந்த வடிவம் அதிக அளவிலான வீரியம் மிக்கதாக வகைப்படுத்தப்படுகிறது, இது லிம்போசர்கோமாவின் வெளிப்பாடாகக் கருதப்படுகிறது. ஒரு வருடத்திற்குள் ஒரு அபாயகரமான விளைவு காணப்படுகிறது.
நிலைகள்
மைக்கோசிஸ் பூஞ்சைகளின் உன்னதமான வடிவம் வளர்ச்சியின் மூன்று நிலைகளால் வகைப்படுத்தப்படுகிறது: எரித்மாட்டஸ்-ஸ்குவாமஸ், பிளேக் மற்றும் கட்டி.
முதல் நிலை சில தீங்கற்ற அழற்சி தோல் நோய்களின் மருத்துவ படத்தை ஒத்திருக்கிறது - அரிக்கும் தோலழற்சி, செபோர்ஹெக் டெர்மடிடிஸ், பிளேக் பராப்சோரியாசிஸ். நோயின் இந்த கட்டத்தில், பல்வேறு அளவுகளில் புள்ளிகள் காணப்படுகின்றன, தீவிர இளஞ்சிவப்பு, இளஞ்சிவப்பு-சிவப்பு ஊதா நிறத்துடன், வட்டமான அல்லது ஓவல் வெளிப்புறங்கள், ஒப்பீட்டளவில் தெளிவான எல்லைகளுடன், மேலோட்டமான தவிடு போன்ற அல்லது மெல்லிய-தட்டு உரித்தல். கூறுகள் பெரும்பாலும் தோலின் வெவ்வேறு பகுதிகளில் அமைந்துள்ளன, பெரும்பாலும் தண்டு மற்றும் முகத்தில். படிப்படியாக, அவற்றின் எண்ணிக்கை அதிகரிக்கிறது. காலப்போக்கில், செயல்முறை எரித்ரோடெர்மாவின் (எரித்ரோடெர்மிக் நிலை) தன்மையைப் பெறலாம். சொறி பல ஆண்டுகளாக இருக்கலாம் அல்லது தன்னிச்சையாக மறைந்துவிடும். தீங்கற்ற அழற்சி தோல் நோய்களைப் போலல்லாமல், இந்த கட்டத்தில் சொறி மற்றும் அரிப்புக்கான கூறுகள் சிகிச்சையை எதிர்க்கின்றன.
ஊடுருவல்-பிளேக் நிலை பல ஆண்டுகளாக உருவாகிறது. முன்னர் இருந்த புள்ளிகள் கொண்ட தடிப்புகளுக்குப் பதிலாக, வட்டமான அல்லது ஒழுங்கற்ற வெளிப்புறங்களின் பிளேக்குகள் தோன்றும், அடர் ஊதா நிறத்தில், ஆரோக்கியமான தோலில் இருந்து தெளிவாகப் பிரிக்கப்பட்ட, அடர்த்தியான, செதில் மேற்பரப்புடன். அவற்றின் நிலைத்தன்மை "தடிமனான அட்டைப் பெட்டியை" ஒத்திருக்கிறது. அவற்றில் சில தன்னிச்சையாகக் கரைந்து, அடர்-பழுப்பு நிறமி மற்றும்/அல்லது அட்ராபி (போய்கிலோடெர்மா) பகுதிகளை விட்டுச்செல்கின்றன. இந்த கட்டத்தில் அரிப்பு இன்னும் தீவிரமாகவும் வலியுடனும் இருக்கும், காய்ச்சல் மற்றும் எடை இழப்பு காணப்படுகிறது. இந்த கட்டத்தில் லிம்பேடனோபதியைக் காணலாம்.
மூன்றாவது, கட்டி நிலையில், அடர்த்தியான, மீள் தன்மை கொண்ட, மஞ்சள்-சிவப்பு நிறத்தின் வலியற்ற கட்டிகள், பிளேக்குகளிலிருந்து உருவாகின்றன அல்லது வெளிப்படையாக ஆரோக்கியமான தோலில் எழுகின்றன. கட்டிகளின் வடிவம் கோள வடிவமாகவோ அல்லது தட்டையாகவோ இருக்கும், பெரும்பாலும் காளான் தொப்பியை ஒத்திருக்கும். கட்டிகள் எங்கும் தோன்றும். அவற்றின் எண்ணிக்கை ஒற்றை முதல் டஜன் வரை, அளவுகள் - 1 முதல் 20 செ.மீ விட்டம் வரை பரவலாக மாறுபடும். நீண்டகாலமாக இருக்கும் கட்டிகள் சிதைவடையும் போது, சீரற்ற விளிம்புகள் மற்றும் ஆழமான அடிப்பகுதி கொண்ட புண்கள் உருவாகி, திசுப்படலம் அல்லது எலும்பை அடைகின்றன. நிணநீர் முனைகள், மண்ணீரல், கல்லீரல் மற்றும் நுரையீரல்கள் பெரும்பாலும் பாதிக்கப்படுகின்றன. பொதுவான நிலை மோசமடைகிறது, போதை அறிகுறிகள் தோன்றும் மற்றும் அதிகரிக்கின்றன, பலவீனம் உருவாகிறது. நோயறிதலின் தருணத்திலிருந்து மைக்கோசிஸ் பூஞ்சைகளின் உன்னதமான வடிவத்தைக் கொண்ட நோயாளிகளின் சராசரி ஆயுட்காலம் 5 முதல் 10 ஆண்டுகள் வரை. இறப்பு பொதுவாக இடைப்பட்ட நோய்களிலிருந்து காணப்படுகிறது: நிமோனியா, இருதய செயலிழப்பு, அமிலாய்டோசிஸ். அகநிலை ரீதியாக, அரிப்பு உணரப்படுகிறது, மேலும் கட்டிகள் சிதைவடையும் போது, பாதிக்கப்பட்ட பகுதிகளில் வலி ஏற்படுகிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
சிகிச்சை தோலின் டி-செல் லிம்போமாக்கள்
எரித்மாட்டஸ்-ஸ்குவாமஸ் கட்டத்தில், நோயாளிகளுக்கு ஆன்டிடூமர் சிகிச்சை தேவையில்லை; அவர்களுக்கு மேற்பூச்சு கார்டிகோஸ்டீராய்டுகள் (ப்ரெட்னிசோலோன், பீட்டாமெதாசோன், டெக்ஸாமெதாசோன் வழித்தோன்றல்கள்), இன்டர்ஃபெரான் ஆல்பா (மருத்துவ வெளிப்பாடுகள் அல்லது சிகிச்சையின் செயல்திறனைப் பொறுத்து 3-6 மாதங்களுக்கு வாரத்திற்கு 3 முறை), இன்டர்ஃபெரான் காமா (10 நாட்களுக்கு ஒரு நாளைக்கு 100,000 IU, சுழற்சி 10 நாள் இடைவெளியுடன் 12-3 முறை மீண்டும் மீண்டும் செய்யப்படுகிறது), PUVA சிகிச்சை அல்லது மறு-PUVA சிகிச்சை பரிந்துரைக்கப்படுகிறது. PUVA சிகிச்சையின் செயல்திறன், பெருகும் T-ஹெல்பர் செல்களில் டிஎன்ஏவுடன் சோரலென்ஸின் கோவலன்ட் குறுக்கு இணைப்புகளின் தேர்ந்தெடுக்கப்பட்ட உருவாக்கத்தை அடிப்படையாகக் கொண்டது, இது அவற்றின் பிரிவைத் தடுக்கிறது. இரண்டாவது கட்டத்தில், மேலே குறிப்பிடப்பட்ட முகவர்களுக்கு கூடுதலாக, முறையான கார்டிகோஸ்டீராய்டுகள் (1.5-2 மாதங்களுக்கு ப்ரெட்னிசோலோன் ஒரு நாளைக்கு 30-40 மி.கி) மற்றும் சைட்டோஸ்டேடிக்ஸ் (ப்ராஸ்பெடின் ஒரு நாளைக்கு 100 மி.கி, மொத்தம் 4-5 ஊசிகள்) பயன்படுத்தப்படுகின்றன. சிகிச்சையின் பிற முறைகளுடன் இன்டர்ஃபெரான்களை இணைப்பது மிகவும் உச்சரிக்கப்படும் சிகிச்சை விளைவைக் கொண்டுள்ளது (இன்டர்ஃபெரான்கள் + PUVA, இன்டர்ஃபெரான்கள் + சைட்டோஸ்டேடிக்ஸ், இன்டர்ஃபெரான்கள் + நறுமண ரெட்டினாய்டுகள்).
கட்டி நிலையில், முக்கிய முறை பாலிகீமோதெரபி ஆகும். வின்கிறிஸ்டைன் (0.5-1 மி.கி நரம்பு வழியாக ஒரு நாளைக்கு ஒரு முறை, மொத்தம் 4-5 ஊசிகள்) மற்றும் ப்ரெட்னிசோலோன் (கீமோதெரபியின் போது ஒரு நாளைக்கு 40-60 மி.கி வாய்வழியாக), ப்ராஸ்பிடின் (ஒரு நாளைக்கு 100 மி.கி, மொத்தம் 3 கிராம்) மற்றும் இன்டர்ஃபெரான்கள் ஆகியவற்றின் கலவை பயன்படுத்தப்படுகிறது. ஃபோட்டோடைனமிக், எலக்ட்ரான் பீம் தெரபி மற்றும் ஃபோட்டோபெரெசிஸ் (எக்ஸ்ட்ராகார்போரியல் ஃபோட்டோகெமோதெரபி) பரிந்துரைக்கப்படுகின்றன.

