கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பாலிசிஸ்டிக் கருப்பை நோய்க்குறி.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
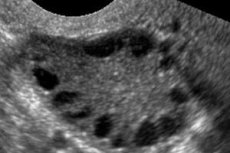
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் என்பது மாதவிடாய் சுழற்சி கோளாறுகள், நாள்பட்ட அனோவுலேஷன், ஹைபராண்ட்ரோஜனிசம், கருப்பைகளில் நீர்க்கட்டி மாற்றங்கள் மற்றும் மலட்டுத்தன்மை ஆகியவற்றால் வகைப்படுத்தப்படும் ஒரு பன்முகத்தன்மை கொண்ட நோயியல் ஆகும். பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் மிதமான உடல் பருமன், ஒழுங்கற்ற மாதவிடாய் அல்லது மாதவிலக்கு மற்றும் ஆண்ட்ரோஜன் அதிகப்படியான அறிகுறிகள் (ஹிர்சுட்டிசம், முகப்பரு) ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. கருப்பைகள் பொதுவாக பல நீர்க்கட்டிகள் கொண்டிருக்கும். கர்ப்ப பரிசோதனைகள், ஹார்மோன் அளவுகள் மற்றும் வைரலைசிங் கட்டியை விலக்க பரிசோதனை ஆகியவற்றின் அடிப்படையில் நோயறிதல் செய்யப்படுகிறது. சிகிச்சை அறிகுறியாகும்.
காரணங்கள் பாலிசிஸ்டிக் கருப்பை நோய்க்குறி
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் என்பது இனப்பெருக்க அமைப்பின் ஒரு பொதுவான நாளமில்லா நோயியல் ஆகும், இது 5-10% நோயாளிகளில் ஏற்படுகிறது; இது அனோவுலேஷன் மற்றும் அறியப்படாத காரணத்தின் அதிகப்படியான ஆண்ட்ரோஜன்களால் வகைப்படுத்தப்படுகிறது. கருப்பைகள் சாதாரண அளவில் அல்லது பெரிதாகி, மென்மையான, தடிமனான காப்ஸ்யூலுடன் இருக்கலாம். ஒரு விதியாக, கருப்பைகளில் பல சிறிய, 26 மிமீ ஃபோலிகுலர் நீர்க்கட்டிகள் உள்ளன; சில நேரங்களில் அட்ரெடிக் செல்களைக் கொண்ட பெரிய நீர்க்கட்டிகள் காணப்படுகின்றன. ஈஸ்ட்ரோஜன் அளவுகள் அதிகரிக்கின்றன, இது எண்டோமெட்ரியல் ஹைப்பர் பிளாசியா மற்றும் இறுதியில், எண்டோமெட்ரியல் புற்றுநோயின் அபாயத்தை அதிகரிக்கிறது. ஆண்ட்ரோஜன் அளவுகள் பெரும்பாலும் அதிகரிக்கின்றன, இது வளர்சிதை மாற்ற நோய்க்குறி மற்றும் ஹிர்சுட்டிசத்தின் அபாயத்தை அதிகரிக்கிறது.
 [ 13 ]
[ 13 ]
நோய் தோன்றும்
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் (PCOS) உள்ள பெண்களுக்கு ஆண்ட்ரோஜன் மற்றும் ஈஸ்ட்ரோஜன் வளர்சிதை மாற்றத்தில் அசாதாரணங்கள் மற்றும் ஆண்ட்ரோஜன் தொகுப்பு குறைபாடு உள்ளது. இந்த நோயுடன் டெஸ்டோஸ்டிரோன், ஆண்ட்ரோஸ்டெனியோன், டீஹைட்ரோபியாண்ட்ரோஸ்டிரோன் சல்பேட் மற்றும் (DHEA-S) போன்ற ஆண்ட்ரோஜன் ஹார்மோன்களின் அதிக சீரம் செறிவுகளும் உள்ளன. இருப்பினும், சில நேரங்களில் சாதாரண ஆண்ட்ரோஜன் அளவுகளை தீர்மானிக்க முடியும்.
PCOS, இன்சுலின் எதிர்ப்பு, ஹைப்பர் இன்சுலினீமியா மற்றும் உடல் பருமன் ஆகியவற்றுடனும் தொடர்புடையது. ஹைப்பர் இன்சுலினீமியா, SHBG தொகுப்பை அடக்குவதற்கும் வழிவகுக்கும், இது ஆண்ட்ரோஜெனிக் அம்சங்களை அதிகரிக்கக்கூடும்.
கூடுதலாக, PCOS இல் இன்சுலின் எதிர்ப்பு, கொழுப்பு வளர்சிதை மாற்றம் மற்றும் இரத்த குளுக்கோஸ் அளவை ஒழுங்குபடுத்தும் அடிபோசைட்டுகளால் சுரக்கப்படும் அடிபோனெக்டினுடன் தொடர்புடையது.
ஆண்ட்ரோஜன் அளவு அதிகரிப்பது, முன்புற பிட்யூட்டரி சுரப்பியால் சுரக்கப்படும் லுடினைசிங் ஹார்மோனின் (LH) தூண்டுதல் விளைவில் அதிகரிப்புடன் சேர்ந்துள்ளது, இது கருப்பை தேகா செல்களின் வளர்ச்சிக்கு வழிவகுக்கிறது. இந்த செல்கள், ஆண்ட்ரோஜன்களின் (டெஸ்டோஸ்டிரோன், ஆண்ட்ரோஸ்டெனியோன்) தொகுப்பை அதிகரிக்கின்றன. LH உடன் ஒப்பிடும்போது ஃபோலிக்கிள்-ஸ்டிமுலேட்டிங் ஹார்மோனின் (FSH) அளவு குறைவதால், கருப்பை சிறுமணி செல்கள் ஆண்ட்ரோஜன்களை ஈஸ்ட்ரோஜன்களாக நறுமணமாக்க முடியாது, இது ஈஸ்ட்ரோஜன் அளவுகளில் குறைவுக்கும் அதைத் தொடர்ந்து அனோவுலேஷனுக்கும் வழிவகுக்கிறது.
சில சான்றுகள், நோயாளிகளுக்கு சைட்டோக்ரோம் P450c17, 17-ஹைட்ராக்சிலேஸின் செயல்பாட்டுக் குறைபாடு இருப்பதாகக் கூறுகின்றன, இது ஆண்ட்ரோஜன் உயிரியல் தொகுப்பைத் தடுக்கிறது.
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் என்பது மரபணு ரீதியாக பன்முகத்தன்மை கொண்ட நோய்க்குறி. PCOS உள்ள குடும்ப உறுப்பினர்களின் ஆய்வுகள் ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் பரம்பரையை நிரூபிக்கின்றன. சமீபத்தில், PCOS மற்றும் உடல் பருமனுக்கு இடையேயான மரபணு தொடர்பு உறுதிப்படுத்தப்பட்டுள்ளது. FTO மரபணுவின் ஒரு மாறுபாடு (rs9939609, இது பொதுவான உடல் பருமனுக்கு வழிவகுக்கும்) PCOS இன் வளர்ச்சிக்கு குறிப்பிடத்தக்க அளவில் உணர்திறன் கொண்டது. பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமுடன் தொடர்புடைய 2p16 லோகஸின் (2p16.3, 2p21 மற்றும் 9q33.3) பாலிமார்பிஸங்கள் அடையாளம் காணப்பட்டுள்ளன, அதே போல் லுடினைசிங் ஹார்மோன் (LH) மற்றும் மனித கோரியானிக் கோனாடோட்ரோபின் (hCG) ஏற்பியை குறியாக்கம் செய்யும் மரபணுவும் அடையாளம் காணப்பட்டுள்ளன.
அறிகுறிகள் பாலிசிஸ்டிக் கருப்பை நோய்க்குறி
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் அறிகுறிகள் பருவமடையும் போது தொடங்கி காலப்போக்கில் குறைகின்றன. மாதவிடாய் நின்ற பிறகு சிறிது நேரம் வழக்கமான மாதவிடாய் பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் நோயறிதலை விலக்குகிறது. பரிசோதனையில் பொதுவாக ஏராளமான கர்ப்பப்பை வாய் சளி (அதிக ஈஸ்ட்ரோஜன் அளவை பிரதிபலிக்கிறது) கண்டறியப்படுகிறது. ஒரு பெண்ணுக்கு குறைந்தது இரண்டு பொதுவான அறிகுறிகள் (மிதமான உடல் பருமன், ஹிர்சுட்டிசம், ஒழுங்கற்ற மாதவிடாய் அல்லது மாதவிலக்கு) இருந்தால் பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் நோயறிதலை சந்தேகிக்க முடியும்.
மருத்துவ அறிகுறிகளின் மிகவும் பொதுவான கலவை:
- மாதவிடாய் சுழற்சி கோளாறுகள் (ஒலிகோமெனோரியா, செயலிழப்பு கருப்பை இரத்தப்போக்கு, இரண்டாம் நிலை அமினோரியா);
- அனோவலேஷன்;
- மலட்டுத்தன்மை;
- ஹிர்சுட்டிசம்;
- கொழுப்பு வளர்சிதை மாற்றக் கோளாறு (உடல் பருமன் மற்றும் வளர்சிதை மாற்ற நோய்க்குறி);
- நீரிழிவு நோய்;
- தடைசெய்யும் தூக்க மூச்சுத்திணறல் நோய்க்குறி.
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
கண்டறியும் பாலிசிஸ்டிக் கருப்பை நோய்க்குறி
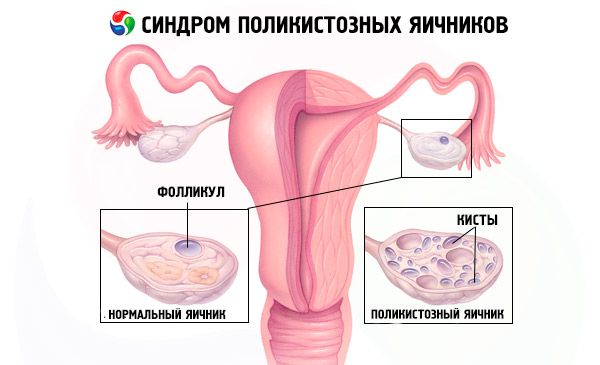
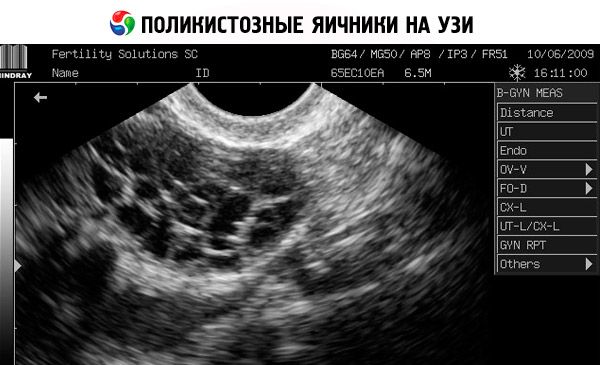
கர்ப்பத்தை விலக்குதல் (கர்ப்ப பரிசோதனை) மற்றும் இரத்த சீரத்தில் எஸ்ட்ராடியோல், FSH, TSH மற்றும் புரோலாக்டின் ஆகியவற்றை பரிசோதித்தல் ஆகியவற்றின் அடிப்படையில் நோயறிதல் செய்யப்படுகிறது. நோயறிதல் அல்ட்ராசோனோகிராஃபி மூலம் உறுதிப்படுத்தப்படுகிறது, இது கருப்பையில் 10 க்கும் மேற்பட்ட நுண்ணறைகளை வெளிப்படுத்துகிறது; நுண்ணறைகள் பொதுவாக சுற்றளவில் காணப்படுகின்றன மற்றும் முத்துக்களின் சரத்தை ஒத்திருக்கும். கருப்பையில் உள்ள நுண்ணறைகள் மற்றும் ஹிர்சுட்டிசம் குறிப்பிடப்பட்டால், டெஸ்டோஸ்டிரோன் மற்றும் DHEAS அளவுகள் தீர்மானிக்கப்பட வேண்டும். அமினோரியாவைப் போலவே நோயியல் அளவுகளும் மதிப்பிடப்படுகின்றன.
 [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
[ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ]
வரலாறு மற்றும் உடல் பரிசோதனை
கவனமாக வரலாற்றை சேகரிப்பதன் மூலம், பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் உருவாவதற்கான பரம்பரை காரணிகள் அடையாளம் காணப்படுகின்றன. பரிசோதனையின் போது, உடல் நிறை குறியீட்டெண் மற்றும் இடுப்பு-இடுப்பு விகிதம் (பொதுவாக ≤ 0.8) ஆகியவை அதிகப்படியான உடல் எடை மற்றும் உடல் பருமனைக் கண்டறிய கணக்கிடப்படுகின்றன.
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் மருத்துவ மற்றும் ஆய்வக அறிகுறிகளின் பாலிமார்பிஸத்தால் வகைப்படுத்தப்படுகிறது.
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் நோய்க்கான சிறப்பு நோயறிதல் முறைகள்
மாதவிடாய் போன்ற எதிர்வினையின் 3-5 வது நாளில் ஹார்மோன் ஆய்வு கட்டாயமாகும்: இரத்தத்தில் LH, FSH, புரோலாக்டின், டெஸ்டோஸ்டிரோன், அட்ரீனல் ஆண்ட்ரோஜன்கள் - DHEAS, 17-ஹைட்ராக்ஸிப்ரோஜெஸ்ட்டிரோன் ஆகியவற்றின் அளவுகள் தீர்மானிக்கப்படுகின்றன. பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் அதிக LH/FSH குறியீட்டால் -> 2.5-3 (LH அளவுகளில் அதிகரிப்பு காரணமாக) மற்றும் ஹைபராண்ட்ரோஜனிசம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
ஹைபராண்ட்ரோஜனிசத்தின் மூலத்தை தெளிவுபடுத்துவதற்காக, அட்ரீனல் சுரப்பிகளில் 21-ஹைட்ராக்ஸிலேஸ் நொதியை குறியாக்கம் செய்யும் மரபணுவின் பிறழ்வால் ஏற்படும் ஹைபராண்ட்ரோஜனிசத்துடன் வேறுபட்ட நோயறிதலுக்காக ACTH சோதனை செய்யப்படுகிறது (அட்ரினோஜெனிட்டல் நோய்க்குறியின் மறைந்த மற்றும் மறைந்த வடிவங்களைக் கண்டறிதல்). நுட்பம்: காலை 9 மணிக்கு, க்யூபிடல் நரம்பிலிருந்து இரத்தம் எடுக்கப்படுகிறது, பின்னர் 1 மி.கி மருந்து சினாக்தென்-டிப்போ தசைக்குள் செலுத்தப்படுகிறது, மேலும் 9 மணி நேரத்திற்குப் பிறகு, இரத்தம் மீண்டும் எடுக்கப்படுகிறது. கார்டிசோல் மற்றும் 17-ஹைட்ராக்ஸிப்ரோஜெஸ்ட்டிரோனின் செறிவு இரத்தத்தின் இரண்டு பகுதிகளிலும் தீர்மானிக்கப்படுகிறது, பின்னர் ஒரு குணகம் ஒரு சிறப்பு சூத்திரத்தைப் பயன்படுத்தி கணக்கிடப்படுகிறது, அதன் மதிப்புகள் 0.069 ஐ விட அதிகமாக இருக்கக்கூடாது. இந்த சந்தர்ப்பங்களில், சோதனை எதிர்மறையானது மற்றும் பெண் (அல்லது ஆண்) 21-ஹைட்ராக்ஸிலேஸ் மரபணு மாற்றத்தின் கேரியர் அல்ல.
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் மைய வடிவங்களையும், நியூரோட்ரான்ஸ்மிட்டர் மருந்துகளுடன் சிகிச்சையின் சாத்தியத்தையும் கண்டறிய டைஃபெனின் சோதனை செய்யப்படுகிறது. சோதனை நுட்பம்: இரத்தத்தில் LH மற்றும் டெஸ்டோஸ்டிரோனின் ஆரம்ப செறிவு தீர்மானிக்கப்படுகிறது, பின்னர் டைஃபெனின் 1 மாத்திரையை ஒரு நாளைக்கு 3 முறை 3 நாட்களுக்கு எடுத்துக் கொள்ளப்படுகிறது, அதன் பிறகு அதே ஹார்மோன்களின் செறிவு மீண்டும் இரத்தத்தில் தீர்மானிக்கப்படுகிறது. LH மற்றும் டெஸ்டோஸ்டிரோன் அளவு குறைந்தால் சோதனை நேர்மறையாகக் கருதப்படுகிறது.
- பிறப்புறுப்புகளின் அல்ட்ராசவுண்ட் ஸ்கேன் பெரிதாகிய கருப்பைகள் (10 செ.மீ3 அல்லது அதற்கு மேற்பட்டவை), 9 மிமீ விட்டம் கொண்ட பல நுண்ணறைகள், கருப்பை ஸ்ட்ரோமாவின் தடித்தல் மற்றும் காப்ஸ்யூலின் தடித்தல் ஆகியவற்றை வெளிப்படுத்துகிறது.
- கூடுதலாக, இன்சுலின் எதிர்ப்பு சந்தேகிக்கப்பட்டால், உடற்பயிற்சிக்கு முன்னும் பின்னும் இன்சுலின் மற்றும் குளுக்கோஸ் அளவைக் கண்டறிய குளுக்கோஸ் சகிப்புத்தன்மை சோதனை செய்யப்படுகிறது.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் அட்ரீனல் தோற்றம் சந்தேகிக்கப்பட்டால், மரபணு ஆலோசனை மற்றும் HLA மரபணு வகைப்பாடு பரிந்துரைக்கப்படுகிறது.
- ஹிஸ்டரோசல்பிங்கோகிராபி.
- லேப்ராஸ்கோபி.
- வாழ்க்கைத் துணையின் விந்தணுவின் கருவுறுதலை மதிப்பீடு செய்தல்.
நவம்பர் 2015 இல், அமெரிக்க மருத்துவ நாளமில்லா சுரப்பியியல் நிபுணர்கள் சங்கம் (AACE), அமெரிக்க நாளமில்லா சுரப்பியியல் கல்லூரி (ACE), மற்றும் ஆண்ட்ரோஜன் அதிகப்படியான மற்றும் PCOS சங்கம் (AES) ஆகியவை PCOS நோயறிதலுக்கான புதிய வழிகாட்டுதல்களை வெளியிட்டன. இந்த வழிகாட்டுதல்கள்:
- PCOS-க்கான நோயறிதல் அளவுகோல்கள் பின்வரும் மூன்று அளவுகோல்களில் ஒன்றை உள்ளடக்கியிருக்க வேண்டும்: நாள்பட்ட அனோவுலேஷன், மருத்துவ ஹைபராண்ட்ரோஜனிசம் மற்றும் பாலிசிஸ்டிக் கருப்பை நோய்.
- மருத்துவ கண்டுபிடிப்புகளுடன் கூடுதலாக, PCOS-ஐக் கண்டறிய சீரம் 17-ஹைட்ராக்ஸிபுரோஜெஸ்ட்டிரோன் மற்றும் ஆன்டி-முல்லேரியன் ஹார்மோன் அளவுகளை அளவிட வேண்டும்.
- மொத்த டெஸ்டோஸ்டிரோன் அளவை விட, ஆண்ட்ரோஜன் அதிகப்படியான அளவைக் கண்டறிவதில் இலவச டெஸ்டோஸ்டிரோன் அளவுகள் அதிக உணர்திறன் கொண்டவை.
என்ன செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை பாலிசிஸ்டிக் கருப்பை நோய்க்குறி
அனோவுலேட்டரி மாதவிடாய் சுழற்சிகள் (மாதவிடாய் இல்லாத அல்லது ஒழுங்கற்ற மாதவிடாய் வரலாறு மற்றும் புரோஜெஸ்ட்டிரோன் உற்பத்திக்கான எந்த ஆதாரமும் இல்லை), ஹிர்சுட்டிசம் இல்லை, மற்றும் கர்ப்பமாக இருக்க விருப்பம் இல்லாத பெண்களுக்கு இடைப்பட்ட புரோஜெஸ்டின் (எ.கா., மெட்ராக்ஸிப்ரோஜெஸ்ட்டிரோன் 5 முதல் 10 மி.கி. வாய்வழியாக ஒரு நாளைக்கு ஒரு முறை 10 முதல் 14 நாட்களுக்கு ஒவ்வொரு மாதமும் 12 மாதங்களுக்கு) அல்லது வாய்வழி கருத்தடைகள் எண்டோமெட்ரியல் ஹைப்பர் பிளாசியா மற்றும் புற்றுநோயின் அபாயத்தைக் குறைக்கவும், சுற்றும் ஆண்ட்ரோஜன் அளவைக் குறைக்கவும் வழங்கப்படுகின்றன.
அனோவுலேட்டரி சுழற்சிகளுடன் கூடிய பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் உள்ள பெண்கள், ஹிர்சுட்டிசம் உள்ளவர்கள் மற்றும் கர்ப்பத்தைத் திட்டமிடாத பெண்கள், சிகிச்சையானது ஹிர்சுட்டிசத்தைக் குறைப்பதையும் சீரம் டெஸ்டோஸ்டிரோன் மற்றும் DHEAS அளவைக் கட்டுப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது. கர்ப்பமாக இருக்க விரும்பும் பெண்கள் கருவுறாமை சிகிச்சைக்கு உட்படுகிறார்கள்.
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமில் கருவுறாமைக்கான சிகிச்சை 2 நிலைகளில் மேற்கொள்ளப்படுகிறது:
- நிலை 1 - தயாரிப்பு;
- நிலை 2 - அண்டவிடுப்பின் தூண்டுதல்.
ஆயத்த கட்டத்தில் சிகிச்சையானது பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் மருத்துவ மற்றும் நோய்க்கிருமி வடிவத்தைப் பொறுத்தது.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் மற்றும் உடல் பருமன் உள்ள சந்தர்ப்பங்களில், இன்சுலின் எதிர்ப்பைக் குறைக்க உதவும் மருந்துகளை பரிந்துரைக்க பரிந்துரைக்கப்படுகிறது: தேர்வுக்கான மருந்து மெட்ஃபோர்மின் ஆகும், இது 3-6 மாதங்களுக்கு ஒரு நாளைக்கு 500 மி.கி 3 முறை வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் மற்றும் அதிக LH அளவுகளின் கருப்பை வடிவத்தில், கருப்பை செயல்பாட்டை முழுமையாக அடக்குவதற்கு ஹைபோதாலமிக்-பிட்யூட்டரி அமைப்பின் உணர்திறனைக் குறைக்க உதவும் மருந்துகள் பயன்படுத்தப்படுகின்றன (சீரம் எஸ்ட்ராடியோல் அளவு < 70 pmol/l):
- மாதவிடாய் சுழற்சியின் 21வது அல்லது 2வது நாளிலிருந்து, 1-3 மாதங்களுக்கு, ஒவ்வொரு நாசித் துவாரத்திலும் 150 mcg என்ற அளவில் ஒரு நாளைக்கு 3 முறை புசெரலின் ஸ்ப்ரே, அல்லது
- மாதவிடாய் சுழற்சியின் 21வது அல்லது 2வது நாளிலிருந்து 28 நாட்களுக்கு ஒரு முறை, 1-3 மாதங்கள் வரை, அல்லது புசெரலின் டிப்போ தசைக்குள் 3.75 மி.கி.
- மாதவிடாய் சுழற்சியின் 21வது அல்லது 2வது நாளிலிருந்து 28 நாட்களுக்கு ஒரு முறை, 1-3 மாதங்களுக்கு ஒருமுறை, லியூப்ரோரெலின் தோலடியாக 3.75 மி.கி. அல்லது
- மாதவிடாய் சுழற்சியின் 21வது அல்லது 2வது நாளிலிருந்து, 1-3 மாதங்களுக்கு, டிரிப்டோரெலின் தோலடியாக 28 நாட்களுக்கு ஒரு முறை 3.75 மி.கி அல்லது ஒரு நாளைக்கு ஒரு முறை 0.1 மி.கி.
மாதவிடாய் சுழற்சியின் எந்த நாளிலிருந்து (21வது அல்லது 2வது) GnRH அகோனிஸ்டுகள் பரிந்துரைக்கப்படுகிறார்கள் என்பது கொள்கையளவில் முக்கியமல்ல, இருப்பினும், 21வது நாளிலிருந்து மருந்துச் சீட்டு விரும்பத்தக்கது, ஏனெனில் இந்த விஷயத்தில் கருப்பை நீர்க்கட்டிகள் உருவாகாது. சுழற்சியின் 2வது நாளிலிருந்து பரிந்துரைக்கப்படும்போது, GnRH அகோனிஸ்ட்டின் செயல்பாட்டின் பொறிமுறையில் அடக்கும் கட்டத்திற்கு முந்தைய செயல்படுத்தும் கட்டம் சுழற்சியின் ஃபோலிகுலர் கட்டத்துடன் ஒத்துப்போகிறது மற்றும் கருப்பை நீர்க்கட்டிகள் உருவாக வழிவகுக்கும்.
மாற்று மருந்துகள்:
- மாதவிடாய் சுழற்சியின் 5வது நாள் முதல் 25வது நாள் வரை, 3-6 மாதங்கள் அல்லது அதற்குப் பிறகு, எத்தினைல் எஸ்ட்ராடியோல்/டைனோஜெஸ்ட் வாய்வழியாக 30 mcg/2 mg ஒரு நாளைக்கு ஒரு முறை.
- மாதவிடாய் சுழற்சியின் 5வது நாள் முதல் 25வது நாள் வரை, 3-6 மாதங்களுக்கு எத்தினைல் எஸ்ட்ராடியோல்/சைப்ரோடிரோன் அசிடேட் வாய்வழியாக 35 mcg/2 mg ஒரு நாளைக்கு ஒரு முறை.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் அட்ரீனல் வடிவத்தில், குளுக்கோகார்டிகாய்டு மருந்துகளின் நிர்வாகம் சுட்டிக்காட்டப்படுகிறது:
- டெக்ஸாமெதாசோன் வாய்வழியாக 0.25–1 மி.கி ஒரு நாளைக்கு ஒரு முறை, நிச்சயமாக 3–6 மாதங்கள், அல்லது
- மெத்தில்பிரெட்னிசோலோன் வாய்வழியாக 2–8 மி.கி ஒரு நாளைக்கு ஒரு முறை, நிச்சயமாக 3–6 மாதங்கள், அல்லது
- ப்ரெட்னிசோலோன் வாய்வழியாக 2.5–10 மி.கி ஒரு நாளைக்கு ஒரு முறை, நிச்சயமாக 3–6 மாதங்கள்.
- பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமின் மைய வடிவத்திற்கு, வலிப்பு எதிர்ப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன:
- டிஃபெனின் 1 மாத்திரை வாய்வழியாக ஒரு நாளைக்கு 1-2 முறை;
- கார்பமாசெபைன் வாய்வழியாக 100 மி.கி ஒரு நாளைக்கு 2 முறை, நிச்சயமாக 3-6 மாதங்கள்.
2 வது கட்டத்தில், அண்டவிடுப்பின் தூண்டுதல் செய்யப்படுகிறது.
மருந்துகளின் தேர்வு மற்றும் அவற்றின் நிர்வாகத் திட்டங்கள் மருத்துவ மற்றும் ஆய்வகத் தரவைக் கணக்கில் எடுத்துக்கொண்டு தீர்மானிக்கப்படுகின்றன. அண்டவிடுப்பின் தூண்டலின் போது, தூண்டப்பட்ட சுழற்சியின் கவனமாக அல்ட்ராசவுண்ட் மற்றும் ஹார்மோன் கண்காணிப்பு செய்யப்படுகிறது.
அல்ட்ராசவுண்ட் கண்காணிப்பு இல்லாமல் எந்த மருந்துகளாலும் அண்டவிடுப்பைத் தூண்டுவது ஏற்றுக்கொள்ள முடியாதது. 15 மிமீ விட்டம் மற்றும் 5 மிமீ எண்டோமெட்ரியல் தடிமன் கொண்ட கருப்பைகளில் சிஸ்டிக் வடிவங்கள் இருந்தால் அண்டவிடுப்பின் தூண்டலைத் தொடங்குவது பொருத்தமற்றது.
க்ளோமிஃபீனுடன் கூடிய அண்டவிடுப்பின் தூண்டல், நோயின் குறுகிய வரலாறு மற்றும் போதுமான ஈஸ்ட்ரோஜன் அளவுகள் (சீரம் எஸ்ட்ராடியோல் < 150 pmol/l) மற்றும் குறைந்த LH அளவுகள் (> 15 IU/l) கொண்ட இளம் பெண்களில் குறிக்கப்படுகிறது.
மாதவிடாய் சுழற்சியின் 5வது நாள் முதல் 9வது நாள் வரை, நாளின் அதே நேரத்தில், ஒரு நாளைக்கு ஒரு முறை 100 மி.கி. என்ற அளவில் க்ளோமிஃபீன் வாய்வழியாக பரிந்துரைக்கப்படுகிறது.
சுழற்சியின் 10 வது நாளில் ஒரு கட்டுப்பாட்டு அல்ட்ராசவுண்ட் செய்யப்படுகிறது, ஆதிக்கம் செலுத்தும் நுண்ணறையின் விட்டம் மற்றும் எண்டோமெட்ரியத்தின் தடிமன் மதிப்பிடப்படுகிறது. ஒவ்வொரு நாளும், பெரியோவுலேட்டரி காலத்தில் - தினமும் பரிசோதனைகள் செய்யப்படுகின்றன. சுழற்சியின் நாள் அல்ல, ஆனால் முன்னணி நுண்ணறையின் அளவு முக்கியமானது: அதன் விட்டம் 16 மிமீக்கு மேல் இருந்தால், அது 20 மிமீ அளவை அடையும் வரை தினமும் அல்ட்ராசவுண்ட் செய்ய வேண்டியது அவசியம்.
மாற்று சிகிச்சை முறைகள் (உச்சரிக்கப்படும் ஈஸ்ட்ரோஜெனிக் எதிர்ப்பு விளைவுடன்):
திட்டம் 1:
- மாதவிடாய் சுழற்சியின் 5 முதல் 9 வது நாள் வரை, நாளின் அதே நேரத்தில், க்ளோமிபீன் வாய்வழியாக 100 மி.கி. ஒரு நாளைக்கு 1 முறை +
- மாதவிடாய் சுழற்சியின் 10 முதல் 15 வது நாள் வரை எத்தினைல் எஸ்ட்ராடியோல் (EE) வாய்வழியாக 50 mcg ஒரு நாளைக்கு 2 முறை அல்லது
- மாதவிடாய் சுழற்சியின் 10 முதல் 15 வது நாள் வரை எஸ்ட்ராடியோல் வாய்வழியாக 2 மி.கி. ஒரு நாளைக்கு 2 முறை.
திட்டம் 2:
- மாதவிடாய் சுழற்சியின் 3வது முதல் 7வது நாள் வரை, நாளின் அதே நேரத்தில், க்ளோமிபீன் வாய்வழியாக 100 மி.கி. ஒரு நாளைக்கு 1 முறை +
- மாதவிடாய் சுழற்சியின் 7-8 வது நாளிலிருந்து ஒரே நேரத்தில் ஒரு நாளைக்கு ஒரு முறை மெனோட்ரோபின்கள் 75-150 IU தசைக்குள் செலுத்தப்படுகின்றன அல்லது
- மாதவிடாய் சுழற்சியின் 7-8 வது நாளிலிருந்து தொடங்கி, ஃபோலிட்ரோபின் ஆல்பா 75-150 IU ஐ ஒரு நாளைக்கு ஒரு முறை தசைக்குள் செலுத்த வேண்டும்.
பின்வரும் சூழ்நிலைகளில் க்ளோமிபீன் சிட்ரேட்டுடன் அண்டவிடுப்பின் தூண்டல் குறிக்கப்படவில்லை:
- ஹைப்போ ஈஸ்ட்ரோஜனிசத்தில் (சீரம் எஸ்ட்ராடியோல் அளவு < 150 pmol/l);
- GnRH அகோனிஸ்டுகளுடன் பூர்வாங்க தயாரிப்புக்குப் பிறகு (ஹைபோதாலமிக்-பிட்யூட்டரி-கருப்பை அமைப்பின் உணர்திறன் குறைவதன் விளைவாக, ஹைப்போ ஈஸ்ட்ரோஜனிசம் உருவாகிறது);
- இனப்பெருக்க வயதுடைய பெண்களில், நீண்ட காலமாக இந்த நோயால் பாதிக்கப்பட்டு, அதிக சீரம் LH அளவுகள் (> 15 IU/L) உள்ளவர்களில். எதிர்மறை புற ஈஸ்ட்ரோஜெனிக் எதிர்ப்பு விளைவு அதிகரிப்பதால், மீண்டும் மீண்டும் தூண்டுதல் படிப்புகளின் போது குளோமிபீன் அளவை 150 மி.கி/நாளாக அதிகரிப்பது பொருத்தமற்றது.
க்ளோமிபீன் தூண்டுதலின் தொடர்ச்சியான 3 படிப்புகளுக்கு மேல் மேற்கொள்ள பரிந்துரைக்கப்படவில்லை; சிகிச்சை பயனற்றதாக இருந்தால், கோனாடோட்ரோபின்கள் பயன்படுத்தப்பட வேண்டும்.
க்ளோமிஃபீனுடன் தூண்டப்பட்ட பிறகு போதுமான ஃபோலிகுலோஜெனீசிஸ் இல்லாத நிலையில், உச்சரிக்கப்படும் புற ஈஸ்ட்ரோஜெனிக் எதிர்ப்பு விளைவு, போதுமான ஈஸ்ட்ரோஜெனிக் செறிவு இல்லாத நிலையில், கோனாடோட்ரோபின்களுடன் அண்டவிடுப்பின் தூண்டுதல் குறிக்கப்படுகிறது. இது இளம் நோயாளிகளிலும், இனப்பெருக்க வயதின் பிற்பகுதியிலும் செய்யப்படலாம்.
தேர்ந்தெடுக்கப்பட்ட மருந்துகள்:
- மாதவிடாய் சுழற்சியின் 3-5 வது நாளிலிருந்து ஒரே நேரத்தில், 7-15 நாட்கள் அல்லது அதற்குப் பிறகு மெனோட்ரோபின்கள் ஒரு நாளைக்கு ஒரு முறை தசைக்குள் 150–225 IU செலுத்தப்படுகின்றன.
- மாதவிடாய் சுழற்சியின் 3-5 வது நாளிலிருந்து 7-15 நாட்களுக்கு ஒரே நேரத்தில், யூரோஃபோலிட்ரோபின் இன்ட்ராமுஸ்குலராக 150–225 IU ஒரு நாளைக்கு ஒரு முறை செலுத்தப்படுகிறது.
மாற்று மருந்துகள் (கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் நோய்க்குறி உருவாகும் அதிக ஆபத்துக்கு):
- மாதவிடாய் சுழற்சியின் 3வது–5வது நாளிலிருந்து 7–15 நாட்கள் வரை ஒரே நேரத்தில் ஃபோலிட்ரோபின் ஆல்பா 100–150 IU இன்ட்ராமுஸ்குலராக ஒரு நாளைக்கு ஒரு முறை செலுத்தப்படுகிறது. இரத்த சீரத்தில் அதிக அளவு LH (> 15 IU/L) உள்ள பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் முன்னிலையில் GnRH அனலாக்ஸைப் பயன்படுத்தி கோனாடோட்ரோபின்களுடன் அண்டவிடுப்பைத் தூண்டுவது குறிக்கப்படுகிறது.
தேர்ந்தெடுக்கப்பட்ட மருந்துகள்:
- மாதவிடாய் சுழற்சியின் 21 வது நாளிலிருந்து ஒரு நாளைக்கு 3 முறை ஒவ்வொரு நாசியிலும் 150 mcg தெளிப்பு வடிவில் புசெரலின் அல்லது
- மாதவிடாய் சுழற்சியின் 21 வது நாளில் ஒரு முறை புசெரலின் டிப்போ இன்ட்ராமுஸ்குலராக 3.75 மி.கி.
- மாதவிடாய் சுழற்சியின் 21வது நாளில் ஒரு முறை லுப்ரோரெலின் தோலடியாக 3.75 மி.கி.
- மாதவிடாய் சுழற்சியின் 21வது நாளில் ஒரு முறை டிரிப்டோரெலின் தோலடியாக 3.75 மி.கி அல்லது மாதவிடாய் சுழற்சியின் 21வது நாளிலிருந்து ஒரு நாளைக்கு ஒரு முறை 0.1 மி.கி. +
- மாதவிடாய் சுழற்சியின் 2-3 வது நாளிலிருந்து அதே நேரத்தில் மெனோட்ரோபின்கள் ஒரு நாளைக்கு ஒரு முறை தசைக்குள் 225-300 IU செலுத்தப்படுகின்றன.
மாற்று மருந்துகள் (கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் நோய்க்குறி உருவாகும் அதிக ஆபத்துக்கு):
- மாதவிடாய் சுழற்சியின் 2வது-3வது நாளிலிருந்து ஒரே நேரத்தில் மெனோட்ரோபின்கள் ஒரு நாளைக்கு ஒரு முறை தசைக்குள் 150–225 IU செலுத்தப்படுகின்றன அல்லது
- மாதவிடாய் சுழற்சியின் 2வது-3வது நாளிலிருந்து ஒரே நேரத்தில் ஃபோலிட்ரோபின் ஆல்பா இன்ட்ராமுஸ்குலராக 150–225 IU ஒரு நாளைக்கு ஒரு முறை +
- கோனாடோட்ரோபின் பயன்பாட்டின் 5-7 வது நாளிலிருந்து (ஆதிக்கம் செலுத்தும் நுண்ணறை 13-14 மிமீ அளவை அடையும் போது) தொடங்கி, ஒரு நாளைக்கு ஒரு முறை கேனிரெலிக்ஸ் தோலடியாக 0.25 மி.கி.
- கோனாடோட்ரோபின் பயன்பாட்டின் 5-7 வது நாளிலிருந்து (ஆதிக்கம் செலுத்தும் நுண்ணறை 13-14 மிமீ அளவை அடையும் போது) தொடங்கி, ஒரு நாளைக்கு ஒரு முறை செட்ரோரெலிக்ஸ் தோலடியாக 0.25 மி.கி.
இனப்பெருக்க வயது தாமதமான நோயாளிகளுக்கு அண்டவிடுப்பின் தூண்டுதல் (கோனாடோட்ரோபிக் மருந்துகளுக்கு பலவீனமான கருப்பை எதிர்வினையுடன்).
தேர்ந்தெடுக்கப்பட்ட மருந்துகள்:
- மாதவிடாய் சுழற்சியின் 3வது நாள் முதல் 5வது நாள் வரை ஒரே நேரத்தில் மெனோட்ரோபின்கள் ஒரு நாளைக்கு ஒரு முறை 225 IU இன்ட்ராமுஸ்குலர் முறையில் செலுத்தப்படுகின்றன +
- மாதவிடாய் சுழற்சியின் 2வது நாளிலிருந்து டிரிப்டோரெலின் தோலடியாக 0.1 மி.கி. ஒரு நாளைக்கு ஒரு முறை.
மாற்று மருந்துகள்:
- மாதவிடாய் சுழற்சியின் 2வது நாளிலிருந்து ஒரு நாளைக்கு ஒரு முறை டிரிப்டோரெலின் தோலடியாக 0.1 மி.கி. +
- மாதவிடாய் சுழற்சியின் 3வது நாள் முதல் 5வது நாள் வரை ஒரே நேரத்தில் ஃபோலிட்ரோபின் ஆல்பா 200–225 IU இன்ட்ராமுஸ்குலராக ஒரு நாளைக்கு ஒரு முறை செலுத்தப்படுகிறது.
கோனாடோட்ரோபின்களைப் பயன்படுத்தும் அனைத்து திட்டங்களிலும், பிந்தையவற்றின் அளவின் போதுமான அளவு நுண்ணறை வளர்ச்சியின் இயக்கவியலால் மதிப்பிடப்படுகிறது (பொதுவாக 2 மிமீ/நாள்). நுண்ணறைகளின் மெதுவான வளர்ச்சியுடன், டோஸ் 75 IU ஆல் அதிகரிக்கப்படுகிறது, மிக விரைவான வளர்ச்சியுடன், அது 75 IU ஆல் குறைக்கப்படுகிறது.
அனைத்து திட்டங்களிலும், 18-20 மிமீ அளவுள்ள முதிர்ந்த நுண்ணறை இருந்தால் மற்றும் எண்டோமெட்ரியல் தடிமன் குறைந்தது 8 மிமீ இருந்தால், சிகிச்சை நிறுத்தப்பட்டு, மனித கோரியானிக் கோனாடோட்ரோபின் 10,000 IU என்ற ஒற்றை டோஸில் தசைக்குள் செலுத்தப்படுகிறது.
அண்டவிடுப்பின் உறுதிசெய்யப்பட்ட பிறகு, சுழற்சியின் லூட்டல் கட்டம் ஆதரிக்கப்படுகிறது.
தேர்ந்தெடுக்கப்பட்ட மருந்துகள்:
- டைட்ரோஜெஸ்ட்டிரோன் வாய்வழியாக 10 மி.கி ஒரு நாளைக்கு 1-3 முறை, நிச்சயமாக 10-12 நாட்கள் அல்லது
- புரோஜெஸ்ட்டிரோன் வாய்வழியாக 100 மி.கி ஒரு நாளைக்கு 2-3 முறை, அல்லது யோனி வழியாக 100 மி.கி ஒரு நாளைக்கு 2-3 முறை, அல்லது தசைக்குள் 250 மி.கி ஒரு நாளைக்கு 1 முறை, நிச்சயமாக 10-12 நாட்கள். மாற்று மருந்து (கருப்பை ஹைப்பர்ஸ்டிமுலேஷனின் அறிகுறிகள் இல்லாத நிலையில்):
- லுடியல் கட்டத்தின் 3.5 மற்றும் 7 நாட்களில் மனித கோரியானிக் கோனாடோட்ரோபின் தசைக்குள் 1500–2500 IU ஒரு நாளைக்கு ஒரு முறை செலுத்தப்படுகிறது.
PCOS சிகிச்சையில் பயன்படுத்தப்படும் பிற மருந்துகள்:
- ஆன்டிஆண்ட்ரோஜன்கள் (எ.கா., ஸ்பைரோனோலாக்டோன், லியூப்ரோலைடு, ஃபினாஸ்டரைடு).
- இரத்தச் சர்க்கரைக் குறைவு மருந்துகள் (எ.கா., மெட்ஃபோர்மின், இன்சுலின்).
- தேர்ந்தெடுக்கப்பட்ட ஈஸ்ட்ரோஜன் ஏற்பி மாடுலேட்டர்கள் (எ.கா., க்ளோமிபீன் சிட்ரேட்).
- முகப்பரு மருந்துகள் (எ.கா., பென்சாயில் பெராக்சைடு, ட்ரெடினோயின் கிரீம் (0.02-0.1%)/ஜெல் (0.01-0.1%)/கரைசல் (0.05%), அடபலீன் கிரீம் (0.1%)/ஜெல் (0.1%, 0.3%)/கரைசல் (0.1%), எரித்ரோமைசின் 2%, கிளிண்டமைசின் 1%, சோடியம் சல்ஃபெடமைடு 10%).
சிகிச்சையின் பக்க விளைவுகள்
க்ளோமிஃபீனைப் பயன்படுத்தும் போது, பெரும்பாலான நோயாளிகள் ஒரு புற ஈஸ்ட்ரோஜெனிக் எதிர்ப்பு விளைவை உருவாக்குகிறார்கள், இது நுண்ணறை வளர்ச்சிக்குப் பின்னால் எண்டோமெட்ரியல் வளர்ச்சியில் பின்தங்கியிருப்பதையும், கர்ப்பப்பை வாய் சளியின் அளவு குறைவதையும் உள்ளடக்கியது. கோனாடோட்ரோபின்களைப் பயன்படுத்தும் போது, குறிப்பாக மனித மாதவிடாய் நின்ற கோனாடோட்ரோபின் (மெனோட்ரோபின்கள்), கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் சிண்ட்ரோம் (OHSS) உருவாகலாம்; மறுசீரமைப்பு FSH (ஃபோலிட்ரோபின் ஆல்பா) பயன்படுத்தும் போது, கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் சிண்ட்ரோம் ஏற்படும் ஆபத்து குறைவாக உள்ளது. GnRH அகோனிஸ்டுகள் (ட்ரிப்டோரெலின், புசெரெலின், லுப்ரோரெலின்) உள்ளிட்ட விதிமுறைகளைப் பயன்படுத்தும் போது, கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் சிண்ட்ரோம் ஏற்படும் ஆபத்து அதிகரிக்கிறது, மேலும் GnRH அகோனிஸ்டுகளின் பயன்பாடு ஈஸ்ட்ரோஜன் குறைபாட்டின் அறிகுறிகளை ஏற்படுத்தும் - சூடான ஃப்ளாஷ்கள், வறண்ட தோல் மற்றும் சளி சவ்வுகள்.
முன்அறிவிப்பு
பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோமில் கருவுறாமை சிகிச்சையின் செயல்திறன், நோயின் போக்கின் மருத்துவ மற்றும் ஹார்மோன் பண்புகள், பெண்ணின் வயது, ஆயத்த சிகிச்சையின் போதுமான தன்மை மற்றும் அண்டவிடுப்பின் தூண்டல் முறையின் சரியான தேர்வு ஆகியவற்றைப் பொறுத்தது.
இந்த நோயின் குறுகிய வரலாற்றைக் கொண்ட 30% இளம் பெண்களில், அண்டவிடுப்பின் தூண்டுதல் இல்லாமல் ஆயத்த சிகிச்சைக்குப் பிறகு கர்ப்பத்தை அடைய முடியும்.
க்ளோமிபீனுடன் அண்டவிடுப்பின் தூண்டுதலின் செயல்திறன் ஒரு பெண்ணுக்கு 30% ஐ விட அதிகமாக இல்லை; பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம் உள்ள நோயாளிகளில் 40% பேர் க்ளோமிபீனை எதிர்க்கின்றனர்.
மெனோட்ரோபின்கள் மற்றும் யூரோஃபோலிட்ரோபின் பயன்பாடு 45-50% பெண்களில் கர்ப்பத்தை அடைய அனுமதிக்கிறது, ஆனால் இந்த மருந்துகள் கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் நோய்க்குறியை உருவாக்கும் அபாயத்தை அதிகரிக்கின்றன.
மிகவும் பயனுள்ளவை GnRH அகோனிஸ்டுகளைப் பயன்படுத்தும் திட்டங்கள், அவை "ஒட்டுண்ணி" LH உச்சங்களைத் தவிர்க்க அனுமதிக்கின்றன: ஒரு பெண்ணுக்கு 60% கர்ப்பங்கள் வரை. இருப்பினும், இந்த மருந்துகளைப் பயன்படுத்தும் போது, சிக்கல்களின் அதிக ஆபத்து குறிப்பிடப்பட்டுள்ளது - கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் நோய்க்குறியின் கடுமையான வடிவங்கள், பல கர்ப்பம். GnRH எதிரிகளின் பயன்பாடு குறைவான செயல்திறன் கொண்டதல்ல, ஆனால் கருப்பை ஹைப்பர்ஸ்டிமுலேஷன் நோய்க்குறியின் அதிக ஆபத்துடன் தொடர்புடையது அல்ல.
 [ 34 ]
[ 34 ]

