கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
கரு மற்றும் புதிதாகப் பிறந்த குழந்தைகளில் ஹோலோபுரோசென்ஸ்பாலி: காரணங்கள் மற்றும் முன்கணிப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
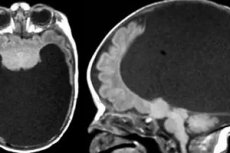
நோயியல்
ஹோலோப்ரோசென்ஸ்பாலி மிகவும் பொதுவான குறைபாடாகக் கருதப்படுவதில்லை: புள்ளிவிவரங்களின்படி, இந்த நோய் 1 ஆயிரத்திற்கு 0.06-0.2 புதிதாகப் பிறந்த குழந்தைகளில் ஏற்படுகிறது. தன்னிச்சையான கர்ப்பம் நிறுத்தப்பட்டால், 1 ஆயிரத்திற்கு 4 நோயியல் வழக்குகள் வரை காணப்படுகின்றன.
மத்திய நரம்பு மண்டலத்தின் வளர்ச்சி குறைபாடுகளின் பட்டியலில், ஹோலோப்ரோசென்ஸ்பாலி 2-3% வழக்குகளிலும், பிரேத பரிசோதனையின் போது (நெக்ரோப்ஸி) தோராயமாக 5% கருக்களிலும் கண்டறியப்படுகிறது.
பாதிக்கும் மேற்பட்ட நோயாளிகளில், ஹோலோபுரோசென்ஸ்பாலி தனிமைப்படுத்தப்பட்டுள்ளது, மேலும் சுமார் 22% வழக்குகளில் இது அதிக எண்ணிக்கையிலான பிற வளர்ச்சி குறைபாடுகளுடன் இணைந்து நிகழ்கிறது. 17% க்கும் மேற்பட்ட வழக்குகளில், நோயின் நோய்க்குறி மாறுபாடு கண்டறியப்படுகிறது.
ஹோலோபுரோசென்ஸ்பாலி பெரும்பாலும் பெண்களில் கண்டறியப்படுகிறது.
காரணங்கள் ஹோலோபுரோசென்ஸ்பாலி
ஹோலோபுரோசென்ஸ்பாலி என்பது கருவின் கருப்பையக வளர்ச்சியின் பொறிமுறையில் ஏற்படும் தோல்வியின் விளைவாக ஏற்படும் ஒரு பிறவி வளர்ச்சிக் கோளாறு ஆகும். இந்தக் கோளாறு பொதுவாக ஆட்டோசோமல் ரீசீசிவ், ஆட்டோசோமல் டாமினன்ட் மற்றும் எக்ஸ்-இணைக்கப்பட்ட பரம்பரை மூலம் உருவாகிறது.
குரோமோசோமால் அசாதாரணங்களுடன் தொடர்பில்லாத காரணங்களில் ஒன்று மரபணு மாற்றம் ஆகும். தற்போது, ஹோலோபுரோசென்ஸ்பாலியின் அடுத்தடுத்த வளர்ச்சியுடன் பிறழ்வுக்கு ஆளாகக்கூடிய பின்வரும் மரபணுக்கள் அடையாளம் காணப்பட்டுள்ளன:
- சிக்ஸ்3 2ப21;
- டிஜிஐஎஃப் 18ப11.3;
- ZIC2 13q32;
- SHH 7q36.
தாயில் நாளமில்லா சுரப்பி நோய்க்குறியியல், புகைபிடித்தல், மது அருந்துதல் மற்றும் சாலிசிலேட் தொடரிலிருந்து மருந்துகளை உட்கொள்வது ஆகியவற்றின் எதிர்மறையான தாக்கம் குறித்தும் நிபுணர்கள் கவனத்தை ஈர்க்கின்றனர்.
ஆபத்து காரணிகள்
ஹோலோப்ரோசென்ஸ்பாலியின் வளர்ச்சியில் உள்ள காரணிகள் வழக்கமாக பரம்பரை மற்றும் வெளிப்புறமாக பிரிக்கப்படுகின்றன.
காரியோடைப்பில் மாற்றங்களுக்கு வழிவகுக்கும் குரோமோசோமால் கோளாறுகள் பல பரம்பரை காரணிகளாகும்:
- ஓர்பெலி நோய்க்குறி;
- எகார்டி நோய்க்குறி;
- மெக்கெல் நோய்க்குறி;
- ட்ரைசோமி 13.
ஹோலோபுரோசென்ஸ்பாலியின் வெளிப்புற காரணிகள்:
- எதிர்பார்க்கும் தாயில் நாளமில்லா சுரப்பி நோய்கள், இன்சுலின் சார்ந்த நீரிழிவு நோய்;
- குறைந்த கொழுப்பு;
- மதுபானங்களின் நுகர்வு;
- சில மருந்துகளை எடுத்துக்கொள்வது (சாலிசிலேட்டுகள், மெத்தோட்ரெக்ஸேட், ரெட்டினோயிக் அமிலம், மிசோப்ரோஸ்டால், டிஃபெனைல்ஹைடான்டோயின்).
நோய் தோன்றும்
நோய்க்குறி அல்லாத பரம்பரை ஹோலோபுரோசென்ஸ்பாலி பெரும்பாலும் ஒரு ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் மாறுபாட்டால் பரவுகிறது, ஆனால் பிற பரம்பரை வழிகளும் சாத்தியமாகும். சுமார் 30-50% நோய்க்குறியீடுகள் குரோமோசோம் கோளாறுடன் தெளிவான தொடர்பைக் கொண்டுள்ளன: குறைபாடுகளின் முன்னரே தீர்மானிக்கப்பட்ட விநியோகம் குறைந்தது பன்னிரண்டு வெவ்வேறு இடங்களின் இருப்பைக் குறிக்கிறது.
கண்டுபிடிக்கப்பட்ட முதல் பிறழ்ந்த மரபணு SHH ஆகும், இது லோகஸ் 7q36 இல் அமைந்துள்ளது. SHH இல் ஏற்படும் பிறழ்வு மாற்றங்கள் ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் ஹோலோபுரோசென்ஸ்பாலியுடன் கூடிய குடும்ப அசாதாரணங்களில் தோராயமாக 35% ஐ ஏற்படுத்துகின்றன.
SHH என்ற புரதப் பொருள், விலங்குகள் மற்றும் ஆர்த்ரோபாட்கள் இரண்டிலும் சாதாரண கரு வளர்ச்சிக்கு உற்பத்தி செய்யப்படும் மற்றும் அவசியமான ஒரு சமிக்ஞை புரதமாகும்.
இந்த புரதப் பொருளில் ஏற்படும் பிறழ்வு மாற்றங்கள் செயல்பாட்டுக் கோளாறுகளுக்கு வழிவகுக்கும் - ஹோலோபுரோசென்ஸ்பாலி. இதனால், மரபணுத் தகவல்களை டி.என்.ஏவிலிருந்து ஆர்.என்.ஏ வழியாக புரதங்கள் மற்றும் பாலிபெப்டைட்களுக்கு மாற்றும் செயல்முறையை பாதிக்கும் சில சைட்டோஜெனடிக் குறைபாடுகள் SHH மரபணுவின் குறியிடப்பட்ட அத்தியாயத்தின் 5'-இறுதியில் 15-256 கிலோபேஸ்கள் வரை நீட்டிக்கும் இடமாற்றங்களுக்குச் சொந்தமானவை. இந்த வகையான குரோமோசோமால் பிறழ்வுகள் நிலைசார் என்று அழைக்கப்படுகின்றன, ஏனெனில் அவை குறியீட்டு வரிசையில் ஏற்படும் மாற்றத்தை பாதிக்காது, ஆனால் கட்டுப்பாட்டை சீர்குலைத்து குரோமாடினின் கட்டமைப்பை மாற்றுகின்றன, இது மரபணுத் தகவல்களை SHH ஐ மாற்றும் செயல்முறையை பாதிக்கிறது.
அறிகுறிகள் ஹோலோபுரோசென்ஸ்பாலி
நவீன நிபுணர்கள் பல வகையான ஹோலோபுரோசென்ஸ்பாலியை வேறுபடுத்துகிறார்கள், அவை அறிகுறிகள், தீவிரம் மற்றும் நிகழ்வின் அதிர்வெண் ஆகியவற்றில் ஒருவருக்கொருவர் வேறுபடுகின்றன. இந்த நோய் ஒரு வடிவத்தில் அல்லது இன்னொரு வடிவத்தில் ஏன் வெளிப்படுகிறது என்பதற்கான சரியான காரணத்தை மரபியல் வல்லுநர்கள் இன்னும் சுட்டிக்காட்ட முடியவில்லை. மறைமுகமாக, ஒரு குறிப்பிட்ட வகை ஹோலோபுரோசென்ஸ்பாலியின் வளர்ச்சி குரோமோசோம் சேதத்தின் இடம், கர்ப்பத்தின் பண்புகள் அல்லது வேறு சில காரணிகளால் பாதிக்கப்படுகிறது.
மருத்துவம் பின்வரும் வகையான ஹோலோப்ரோசென்ஸ்பாலியை அறிந்திருக்கிறது:
- இந்த நோயியலின் மிகவும் சிக்கலான வகை அலோபார் ஹோலோபுரோசென்ஸ்பாலி ஆகும், இதில் கடுமையான வளர்ச்சி குறைபாடுகள் காணப்படுகின்றன, இது மூளை, முகப் பகுதி மற்றும் பிற உறுப்புகளைப் பாதிக்கிறது. நோயின் அனைத்து நிகழ்வுகளிலும், இந்த வகை 20% வழக்குகளில் ஏற்படுகிறது.
- செமிலோபார் ஹோலோபுரோசென்ஸ்பாலி என்பது மிகவும் பொதுவான வகை கோளாறாகும், இதில் சிக்கலான ஆனால் குறைவாக வரையறுக்கப்பட்ட வளர்ச்சி குறைபாடுகள் உள்ளன. அனைத்து நோயாளிகளிலும், செமிலோபார் வகை தோராயமாக 50% வழக்குகளில் கண்டறியப்படுகிறது.
- லோபார் ஹோலோபுரோசென்ஸ்பாலி என்பது நோயின் "மிகவும் லேசான" வகையாகும், இது அறுவை சிகிச்சை மற்றும் மருந்து திருத்தத்திற்கு ஏற்றது. இந்த வகை நோயியல் ஹோலோபுரோசென்ஸ்பாலி உள்ள சுமார் 20% நோயாளிகளில் ஏற்படுகிறது.
நான்காவது வகை ஹோலோப்ரோசென்ஸ்பாலியும் உள்ளது, இது இருபது ஆண்டுகளுக்கு முன்புதான் மற்ற வகைகளிலிருந்து தனித்தனியாகக் கருதப்படத் தொடங்கியது. இது ஒரு அரிய வகை நடு-அரைக்கோள இணைவு - இது நோயின் உன்னதமான போக்கிலிருந்து வேறுபடும் மங்கலான அறிகுறிகளால் வகைப்படுத்தப்படுகிறது.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ]
முதல் அறிகுறிகள்
நோயின் வகையைப் பொறுத்து ஹோலோபுரோசென்ஸ்பாலியின் அறிகுறிகள் பெரிதும் மாறுபடும். ஒரு சில ஆரம்ப அறிகுறிகள் மட்டுமே பொதுவானதாக இருக்கலாம்:
- பிளவுபட்ட அண்ணம் மற்றும் பிளவுபட்ட உதடு;
- அவ்வப்போது வலிப்புத்தாக்கங்கள்;
- மனப் பற்றாக்குறை;
- பலவீனமான அனிச்சைகள்;
- கார்னியா மற்றும் விழித்திரையில் நோயியல் மாற்றங்கள்.
- அலோபார் வகை ஹோலோபுரோசென்ஸ்பாலி சைக்ளோபிசம், மூக்கின் வளர்ச்சியின்மை, தலை அளவில் குறிப்பிடத்தக்க வேறுபாடு மற்றும் பிற உறுப்புகளில் பல குறைபாடுகள் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில் அலோபார் வகையின் வளர்ச்சி தன்னிச்சையான கர்ப்பத்தை நிறுத்துவதில் (அல்லது இறந்த பிறப்பு) முடிகிறது: உயிர் பிழைத்த சில குழந்தைகள் வாழ்க்கையின் முதல் ஆறு மாதங்களுக்குள் இறக்கின்றன.
- செமிலோபார் வகை ஹோலோபுரோசென்ஸ்பாலிக்கும் சிறப்பியல்பு அறிகுறிகள் உள்ளன: கண் துளைகளை நெருக்கமாக வைப்பது, தலையில் சிறிது குறைவு மற்றும் நாசிப் பாதைகளின் வளர்ச்சியில் மீறல். இத்தகைய குறைபாடுகள் உள்ள குழந்தைகள் வாழ்க்கையின் முதல் 24 மாதங்களில் இறக்கின்றனர்.
- லோபார் வகை அண்ணம் மற்றும் மேல் உதட்டின் கட்டமைப்பில் உள்ள முரண்பாடுகள் போன்ற அறிகுறிகளால் வகைப்படுத்தப்படுகிறது. சரியான நேரத்தில் அறுவை சிகிச்சை தலையீடு செய்யப்பட்டால், இத்தகைய நோயியலுடன் பிறந்த குழந்தைகள் வயதான காலம் வரை வாழலாம்.
- சராசரி இடை-அரைக்கோள இணைவுடன், குழந்தையின் முகத்தில் எந்த குறைபாடுகளும் இல்லை. இருப்பினும், மனநல குறைபாடு, வலிப்புத்தாக்கங்கள் மற்றும் பிற நரம்பியல் அறிகுறிகள் ஏற்படுகின்றன.
பெரும்பாலான சந்தர்ப்பங்களில், ஒரு பெண்ணின் கர்ப்ப காலத்தில் அல்லது குழந்தை பிறந்த உடனேயே கரு ஹோலோபுரோசென்ஸ்பாலி கண்டறியப்படுகிறது. வெளிப்புற வெளிப்பாடுகளுக்கு கூடுதலாக, நோயாளிக்கு நாளமில்லா சுரப்பி செயலிழப்பு, சிறுநீரக டிஸ்ப்ளாசியா, சுவாச அமைப்பு மற்றும் பிற உறுப்புகளுக்கு சேதம் இருப்பது கண்டறியப்படுகிறது. இதய குறைபாடுகள், தன்னுடல் தாக்க நோய்கள், அனிச்சை இல்லாமை போன்றவை பெரும்பாலும் கண்டறியப்படுகின்றன.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹோலோபுரோசென்ஸ்பாலியின் விளைவுகள் பொதுவாக மூளைக்கு ஏற்படும் சேதத்தின் அளவைப் பொறுத்தது.
அலோபார் ஹோலோபுரோசென்ஸ்பாலியில், ஒரு மரணம் ஏற்படுவதற்கான வாய்ப்புகள் அதிகம்.
மற்ற சந்தர்ப்பங்களில், குழந்தைகள் மனநலக் குறைபாட்டால் மட்டுமல்ல, வலிப்புத்தாக்கங்கள், அனிச்சைகளில் உள்ள சிக்கல்கள் மற்றும் மூளைத் தண்டின் செயலிழப்பு கோளாறுகளாலும் பாதிக்கப்படுகின்றனர்.
புள்ளிவிவரங்களின்படி, ஹோலோப்ரோசென்ஸ்பாலி உள்ள 40% க்கும் அதிகமான குழந்தைகள் 5-6 மாதங்களுக்கு மேல் உயிர்வாழ்வதில்லை, சுமார் 80% பேர் வாழ்க்கையின் முதல் வருடத்தில் இறக்கின்றனர்.
லோபார் வகை நோயால், ஒரு குழந்தை பல ஆண்டுகள் வாழலாம், ஆனால் செயலிழப்பு குறைபாடுகளால் இறந்துவிடும்.
கண்டறியும் ஹோலோபுரோசென்ஸ்பாலி
எந்தவொரு குழந்தை மருத்துவரோ அல்லது நியோனாட்டாலஜிஸ்ட்டோ, ஹோலோப்ரோசென்ஸ்பாலி உள்ள குழந்தையிலிருந்து ஆரோக்கியமான குழந்தையை எளிதாக வேறுபடுத்தி அறிய முடியும், ஏனெனில் நோயின் வெளிப்பாடுகள் மிகவும் குறிப்பிட்டவை.
அல்ட்ராசவுண்ட் பரிசோதனையின் முடிவுகளின் அடிப்படையில் கர்ப்பத்தின் முதல் மூன்று மாதங்களில் ஹோலோபுரோசென்ஸ்பாலி பெரும்பாலும் கண்டறியப்படுகிறது.
அல்ட்ராசவுண்டில் ஹோலோப்ரோசென்ஸ்பாலி, பிறக்காத குழந்தையின் மண்டை ஓடு மற்றும் மூளையின் கூர்மையான அசாதாரண அமைப்பால் வெளிப்படுகிறது:
- அலோபார் வகை ஹோலோபுரோசென்ஸ்பாலியில், மூளையானது திரவ உள்ளடக்கங்களைக் கொண்ட ஒரு குமிழியின் தோற்றத்தைக் கொண்டுள்ளது, தனித்துவமான அரைக்கோளங்களின் சிறிதளவு அறிகுறிகளும் இல்லாமல்.
- செமிலோபார் வகை நோயில், அல்ட்ராசவுண்ட் மூளையின் பின்புற பகுதியைக் கடக்கும் ஒரு விசித்திரமான பள்ளத்தை வெளிப்படுத்துகிறது, இது அரைக்கோளங்களாக ஒரு பகுதியளவு பிரிப்புக்கு ஒத்திருக்கிறது.
- லோபார் வகை ஹோலோபுரோசென்ஸ்பாலியில், நோயறிதல் ஓரளவு கடினம்: மூளையின் முழுமையற்ற வரையறையின் அறிகுறிகள் உறுப்பின் ஆழத்தில் மட்டுமே கண்டறியப்படுகின்றன, ஏனெனில் தாலமஸ், கார்பஸ் கால்சோம் மற்றும் வென்ட்ரிக்கிள்கள் முக்கியமாக பாதிக்கப்படுகின்றன.
கர்ப்பிணித் தாயில் நீரிழிவு நோயைக் கண்டறிய பெண்களுக்கு இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள் செய்யப்படுகின்றன, இது கருவின் வளர்ச்சிக் கோளாறை சந்தேகிக்க அனுமதிக்கும்.
மகப்பேறுக்கு முற்பட்ட காலத்தில் ஹோலோபுரோசென்ஸ்பாலியின் கருவி நோயறிதல் என்பது மூலக்கூறு மரபணு முறைகளைப் பயன்படுத்துவதாகும். போதுமான அல்ட்ராசவுண்ட் பரிசோதனை அறிகுறிகள் இல்லாத நிலையில், பல்வேறு பிறவி நோய்க்குறியீடுகள் கொண்ட குழந்தைகளின் பிறப்பு நிகழ்வுகளில், பெற்றோருக்கு மரபணு சிக்கல்களின் சில அறிகுறிகள் இருந்தால், எதிர்பார்க்கும் தாயில் நீரிழிவு நோய் இருந்தால், பிறவி முரண்பாடுகள் இருப்பதாக சந்தேகிக்கப்படும் சந்தர்ப்பங்களில் ஆய்வுக்கான பொருள் எடுக்கப்படுகிறது. அம்னோசென்டெசிஸ் அல்லது கோரியானிக் வில்லஸ் பயாப்ஸி ஆகியவை பொருட்களை சேகரிக்கப் பயன்படுத்தப்படுகின்றன. மரபணு சோதனைகள் பெரும்பாலும் கோளாறுகளைத் தீர்மானிக்க SHH மரபணுவை நேரடியாகப் பிரிப்பதையோ அல்லது குரோமோசோமால் முரண்பாடுகளை மதிப்பிடுவதற்கு எதிர்கால குழந்தையின் காரியோடைப்பைப் படிப்பதையோ உள்ளடக்குகின்றன. பாதிக்கும் மேற்பட்ட நிகழ்வுகளில் சோதனை ஒரு காரியோடைப் தோல்வியைக் கண்டறியவில்லை என்பது கவனிக்கத்தக்கது, இது இந்த முறையை தகவல் இல்லாத நடைமுறைகளாக வகைப்படுத்த அனுமதிக்கிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
என்ன சோதனைகள் தேவைப்படுகின்றன?
வேறுபட்ட நோயறிதல்
லோபார் ஹோலோபுரோசென்ஸ்பாலியின் வேறுபட்ட நோயறிதல் செப்டோ-ஆப்டிக் டிஸ்ப்ளாசியாவுடன் மேற்கொள்ளப்படுகிறது. இந்த வழக்கில் முக்கியமான வேறுபடுத்தும் அறிகுறிகள்:
- முன் மடல்களில் ஹைப்போபிளாஸ்டிக் மாற்றங்கள்;
- பக்கவாட்டு வென்ட்ரிக்கிள்களில் உள்ள தற்காலிக கொம்புகளின் சிதைவு;
- முன்பக்க கொம்புகள் இல்லாமை.
மகப்பேறுக்கு முற்பட்ட கட்டத்தில், ஹோலோபுரோசென்ஸ்பாலியை கடுமையான வென்ட்ரிகுலோமேகலி, என்செபலோசெல், பெருமூளை நீர்க்கட்டி வடிவங்கள் மற்றும் ஹைட்ரானென்ஸ்பாலியில் இருந்து வேறுபடுத்த வேண்டும்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை ஹோலோபுரோசென்ஸ்பாலி
ஹோலோபுரோசென்ஸ்பாலிக்கும் எந்த சிறப்பு சிகிச்சையும் தேவையில்லை. மருத்துவர் அதை பொருத்தமானதாகக் கருதினால், முகக் குறைபாடுகளை சரிசெய்வதற்கான அறுவை சிகிச்சையை அவர் பரிந்துரைக்கலாம். குழந்தையின் துன்பத்தைப் போக்க அறிகுறி சிகிச்சையும் அளிக்கப்படுகிறது.
அலோபார் மற்றும் செமிலோபார் வகை ஹோலோப்ரோசென்ஸ்பாலி நரம்பியல் அறுவை சிகிச்சை தலையீட்டிற்கு ஏற்றவை அல்ல, ஏனெனில் குழந்தையின் நிலை சரி செய்யப்படாமல் போகலாம், ஆனால் மோசமடையக்கூடும்.
லோபார் வகை நோயை அறுவை சிகிச்சை மூலம் குணப்படுத்த முடியும்: மேல் அண்ணம் மற்றும் உதட்டின் குறைபாடுகள் உடனடியாக நீக்கப்பட்டு, போதுமான நாசிப் பாதைகள் உருவாகின்றன.
அனைத்து வகையான நோயியலுக்கும் வலிப்பு எதிர்ப்பு சிகிச்சை தேவைப்படுகிறது, மற்ற கோளாறுகளை தனிப்பட்ட முறையில் சரிசெய்வது சாத்தியமாகும்.
ஹோலோபுரோசென்ஸ்பாலிக்கு மருத்துவர் பின்வரும் மருந்துகளை பரிந்துரைக்கலாம்:
மருந்தளவு மற்றும் நிர்வாக முறை |
பக்க விளைவுகள் |
சிறப்பு வழிமுறைகள் |
|
சக்சிலெப் |
ஒரு கிலோ எடைக்கு தோராயமாக 5 மி.கி. என்ற அளவில், தனிப்பட்ட அளவுகளில் பரிந்துரைக்கப்படுகிறது. |
டிஸ்கினீசியா, தலைச்சுற்றல், பலவீனம். |
மருந்து ஒரு மைலோடாக்ஸிக் விளைவைக் கொண்டிருக்கலாம். |
சிபாசோன் |
தனிப்பட்ட அளவுகளில் பரிந்துரைக்கப்படுகிறது. |
தசை பலவீனம், விக்கல், தூக்கக் கலக்கம். |
நீடித்த பயன்பாட்டுடன், மருந்து சார்பு உருவாகலாம். |
மைடோகாம் |
ஒரு கிலோ எடைக்கு 5 மி.கி என்ற விகிதத்தில், ஒரு நாளைக்கு மூன்று முறை பரிந்துரைக்கப்படுகிறது. |
தசை பலவீனம், குறைந்த இரத்த அழுத்தம். |
3 வயதுக்குட்பட்ட குழந்தைகளுக்கு மருந்து பரிந்துரைக்கப்படவில்லை. |
செரிப்ரோலிசின் |
தனிப்பட்ட அளவுகளில் பரிந்துரைக்கப்படுகிறது. |
டிஸ்ஸ்பெசியா, நடுக்கம், வெப்ப உணர்வு, ஒவ்வாமை. |
உள்ளூர் பக்க விளைவுகளைத் தவிர்க்க மருந்தின் ஊசி மெதுவாக மேற்கொள்ளப்படுகிறது. |
வைட்டமின்கள்
ஹோலோபுரோசென்ஸ்பாலி உள்ள குழந்தையின் நிலையைத் தணிப்பதில் வைட்டமின்கள் தீர்க்கமான முக்கியத்துவம் வாய்ந்தவை அல்ல. இருப்பினும், சில சந்தர்ப்பங்களில், பராமரிப்பு அளவுகளில் வைட்டமின் சிகிச்சையைக் கருத்தில் கொள்ளலாம்:
வைட்டமின் வகை |
வைட்டமின் விளைவு |
மருந்தளவு |
வைட்டமின் ஏ |
பார்வை மற்றும் சளி திசுக்களின் நிலையை மேம்படுத்துகிறது. |
1250 ஐ.யு. |
வைட்டமின் டி |
கால்சியம் மற்றும் பாஸ்பரஸ் பரிமாற்றத்தை வழங்குகிறது, எலும்பு திசு உருவாவதை மேம்படுத்துகிறது. |
300 ஐ.யு. |
அஸ்கார்பிக் அமிலம் |
நோய் எதிர்ப்பு சக்தி மற்றும் இரத்த நாளங்களை பலப்படுத்துகிறது. |
30 மி.கி. |
வைட்டமின் பி 1 |
நரம்பு மண்டலத்தின் நிலையை மேம்படுத்துகிறது. |
0.3 மி.கி. |
வைட்டமின் பி 2 |
சாதாரண வளர்சிதை மாற்ற செயல்முறைகளை உறுதி செய்கிறது. |
0.4 மி.கி. |
வைட்டமின் பி 5 |
ஹார்மோன் சமநிலை மற்றும் ஆன்டிபாடி உற்பத்திக்கு பொறுப்பு. |
2 மி.கி. |
வைட்டமின் பி 6 |
ஹீமாடோபாய்சிஸின் செயல்முறைகளுக்கு பொறுப்பு. |
0.5 மி.கி. |
வைட்டமின் பி 9 |
புதிய செல்லுலார் கட்டமைப்புகளை உருவாக்குவதற்கு பொறுப்பு. |
25 எம்.சி.ஜி. |
வைட்டமின் பி 12 |
நரம்பு மண்டலத்தின் செயல்பாட்டை மேம்படுத்துகிறது. |
0.4 எம்.சி.ஜி. |
வைட்டமின் பிபி |
செரிமான செயல்முறைகளுக்கு பொறுப்பு. |
5 மி.கி. |
வைட்டமின் எச் |
கல்லீரல் செயல்பாட்டை மேம்படுத்துகிறது. |
15 எம்.சி.ஜி. |
டோகோபெரோல் |
இரத்த நாளங்களை பலப்படுத்துகிறது. |
3 மி.கி. |
வைட்டமின் கே |
இரத்த உறைதல் செயல்முறைகளை இயல்பாக்குகிறது. |
10 எம்.சி.ஜி. |
பிசியோதெரபி சிகிச்சை
எந்தவொரு ஹோலோபுரோசென்ஸ்பாலிக்கும் பிசியோதெரபி சிகிச்சைகள் பொதுவாக குறிப்பிடத்தக்க பலனைத் தருவதில்லை.
நாட்டுப்புற வைத்தியம்
ஹோலோப்ரோசென்ஸ்பாலி போன்ற ஒரு குழந்தையின் வளர்ச்சி அசாதாரணத்திற்கு நாட்டுப்புற சிகிச்சையைப் பற்றி பேசுவது கடினம். இந்த நோய் மிகவும் தீவிரமானது, பெரும்பாலான சந்தர்ப்பங்களில் நோய்வாய்ப்பட்ட குழந்தைகள் ஆறு மாதங்கள் கூட வாழ மாட்டார்கள் - மேலும் அரிதான சந்தர்ப்பங்களில் மட்டுமே அறுவை சிகிச்சை மூலம் அவர்களின் இருப்பை நீட்டிக்க முடியும்.
தனிப்பட்ட நாட்டுப்புற சமையல் குறிப்புகளின் வடிவத்தில் மூலிகை சிகிச்சை அறிகுறியாக மட்டுமே உதவும்: பிடிப்புகளின் தீவிரத்தை குறைக்கவும், சுவாசத்தை எளிதாக்கவும் மற்றும் குழந்தையின் நரம்பு மண்டலத்தின் செயல்பாட்டை இயல்பாக்கவும்.
- நொறுக்கப்பட்ட புடலங்காய் விதைகளில் 1 பகுதியையும் தாவர எண்ணெயில் 4 பகுதியையும் கலந்து, இரவு முழுவதும் அப்படியே விட்டுவிடுங்கள். குழந்தைக்கு 1-2 சொட்டு சர்க்கரையுடன் கலந்து கொடுக்கவும்.
- ஒரு கிளாஸ் கொதிக்கும் நீரில் 15 கிராம் தைம் காய்ச்சி, நோயாளிக்கு 1 டீஸ்பூன் ஒரு நாளைக்கு மூன்று முறை கொடுங்கள்.
- வயல் பாப்பியின் இதழ்களை உலர்த்தி, பொடியாக அரைத்து, பாலில் கொதிக்க வைத்து, தேன் சேர்த்து, பகலில் சிறிது கொடுக்க வேண்டும்.
- 1 டீஸ்பூன் சோம்பு விதைகள், 1 டீஸ்பூன் பெருஞ்சீரகம் விதைகள், 1 டீஸ்பூன் கருவேப்பிலை மற்றும் 2 டீஸ்பூன் புதினா இலைகள் ஆகியவற்றைக் கலந்து ஒரு கலவையைத் தயாரிக்கவும். 200 மில்லி கொதிக்கும் நீரில் ஒரு தேக்கரண்டி கலவையை காய்ச்சி, 30 நிமிடங்கள் விட்டு, வடிகட்டி, நாள் முழுவதும் சிறிய அளவில் குடிக்கக் கொடுங்கள்.
- தேநீர் போல 2 டீஸ்பூன் பிர்ச் மொட்டுகளை காய்ச்சவும். 100 மில்லி ஒரு நாளைக்கு இரண்டு முறை குடிக்கவும்.
- நோயாளியின் கைகளிலும் கால்களிலும் கடுகு எண்ணெயைத் தேய்க்கவும்.
- உணவு மற்றும் பானங்களில் தேன் சேர்க்கவும்.
பள்ளத்தாக்கின் லில்லி, வெள்ளை புல்லுருவி, வலேரியன் வேர்த்தண்டுக்கிழங்கு, வால்நட் பகிர்வுகள், ஹாவ்தோர்ன் மற்றும் பார்பெர்ரி பழங்கள், ஹாப் கூம்புகள், அத்துடன் ஆர்கனோ, தைம், ஹீத்தர் மற்றும் இனிப்பு க்ளோவர் போன்ற தாவரங்கள் நல்ல வலிப்பு எதிர்ப்பு மற்றும் டானிக் விளைவைக் கொண்டுள்ளன.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
ஹோமியோபதி
ஹோலோபிரோசென்ஸ்பாலிக்கான ஹோமியோபதி மருந்துகளை ஒரு மருத்துவர் மட்டுமே பரிந்துரைக்க முடியும்: பாரம்பரிய மருந்துகள் ஒரே நேரத்தில் பரிந்துரைக்கப்பட்டால், அவற்றை ரத்து செய்ய முடியாது.
ஒரு விதியாக, 30-சென்ட் நீர்த்தல் பயன்படுத்தப்படுகிறது: ஒரு தானியம் 100 மில்லி தண்ணீரில் நீர்த்தப்படுகிறது, மேலும் நோயாளிக்கு தினமும் 1 டீஸ்பூன், உணவுக்கு அரை மணி நேரத்திற்கு முன் வழங்கப்படுகிறது.
- ஜின்கம் மெட்டாலிகம் - குழந்தை பருவ வலிப்புகளுக்கு.
- வெராட்ரம் ஆல்பம் - மூட்டுகளின் விறைப்பு, தசை விறைப்புக்கு.
- ஸ்ட்ராமோனியம் - டிமென்ஷியா மற்றும் வலிப்புத்தாக்கங்களுக்கு.
- ஸ்டானம் மெட்டாலிகம் - வலிப்பு மற்றும் பிடிப்புகளுக்கு.
- பிளம் மெட்டாலிகம் - தசைப்பிடிப்பு, நரம்புத் தளர்ச்சிக்கு.
- மோஷஸ் - வலிப்பு, சுயநினைவு இழப்புக்கு.
ஹோலோபுரோசென்ஸ்பாலிக்கு உளவியல் உதவி
கர்ப்பம் என்பது ஒரு பெண்ணின் வாழ்க்கையில் ஒரு முக்கியமான மற்றும் பொறுப்பான காலகட்டம். இருப்பினும், கர்ப்பத்தின் ஆரம்பத்திலேயே செய்யப்படும் "கரு ஹோலோப்ரோசென்ஸ்பாலி" நோயறிதல், எதிர்பார்க்கும் தாய்க்கு நிறைய அச்சங்களையும் கவலைகளையும் தருகிறது, மேலும் கருக்கலைப்பு செய்வதை முடிவு செய்வதா அல்லது ஒரு குழந்தையைப் பெற்றெடுப்பதா (நோயறிதல் தவறாக மாறிவிட்டால் என்ன செய்வது) என்ற கடினமான தேர்வையும் முன்வைக்கிறது. இதுபோன்ற தருணங்களில், ஒரு பெண் கருப்பையில் வளரும் குழந்தையின் ஆரோக்கியத்தைப் பற்றி மட்டுமல்ல, அடுத்தடுத்த கர்ப்பங்களில் பிரச்சினை மீண்டும் வருமா, அவளுக்கு குழந்தைகள் பிறக்க முடியுமா, முதலியன பற்றியும் கவலைப்படுகிறாள்.
சில நேரங்களில் எழுந்திருக்கும் சூழ்நிலை கர்ப்பிணிப் பெண்ணை மிகவும் பயமுறுத்துகிறது, அவளுடைய உறவினர்கள் அவளுடைய மனநிலையைப் பற்றி தீவிரமாக கவலைப்படத் தொடங்குகிறார்கள். இதுபோன்ற தருணங்களில், ஒரு உளவியலாளர் அல்லது மனநல மருத்துவரை அணுகுவது நல்லது. ஒரு அனுபவம் வாய்ந்த உளவியலாளர் அத்தகைய கடினமான காலகட்டத்தில் ஒரு பெண்ணுக்கு ஆதரவை வழங்க முடியும், எதிர்காலத்தில் நல்லிணக்கத்தையும் நம்பிக்கையையும் மீட்டெடுக்க முடியும். தேவைப்பட்டால், அனைத்து குடும்ப உறுப்பினர்களுக்கும் உளவியல் உதவி வழங்கப்படலாம்.
தடுப்பு
ஒரு குழந்தைக்கு ஹோலோபுரோசென்ஸ்பாலி வளர்ச்சியைத் தடுக்க, கர்ப்ப திட்டமிடல் மற்றும் கருத்தரித்தல் காலத்திலும் கூட தடுப்பு நடவடிக்கைகள் எடுக்கப்படுகின்றன. ஒரு தாயின் பாத்திரத்திற்கு தன்னைத் தயார்படுத்திக் கொள்ளும் ஒரு பெண் தனது உடல்நலத்தில் மிகவும் கவனமாக இருக்க வேண்டும். கர்ப்பத்திற்கு முன்பே, இருக்கும் அனைத்து நோய்களுக்கும் சிகிச்சையளிக்கப்பட வேண்டும், ஒரு பல் மருத்துவர், மகளிர் மருத்துவ நிபுணர் மற்றும் மரபியல் நிபுணரை அணுக வேண்டும்.
ஒரு குழந்தையைத் திட்டமிடும் காலத்திலும், ஏற்கனவே கர்ப்ப காலத்திலும், மது அருந்துவது, புகைபிடிப்பது, மருந்துகளை உட்கொள்வது அல்லது மருத்துவர் பரிந்துரைக்காத மருந்துகளை உட்கொள்வது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. கலந்துகொள்ளும் மருத்துவர், பெண் கர்ப்பத்தைத் திட்டமிடுகிறார் என்பதை அறிந்திருக்க வேண்டும்: இதன் அடிப்படையில், கருத்தரிப்பின் தரம் மற்றும் கருவில் குறைபாடுகள் உருவாவதை பாதிக்காத மருந்துகளை அவர் பரிந்துரைக்கிறார்.
ஒரு கர்ப்பிணிப் பெண், கர்ப்பத்தின் முதல் நாட்களிலிருந்து தொடங்கி, தனது ஆரோக்கியத்தைப் பாதுகாக்க வேண்டும், மன அழுத்தம் மற்றும் அதிகப்படியான சுமைகளின் செல்வாக்கை அனுமதிக்கக்கூடாது. மகளிர் ஆலோசனை மருத்துவமனையில் சரியான நேரத்தில் பதிவு செய்வது, தேவையான பரிசோதனைகளை மேற்கொள்வது மற்றும் மருத்துவ நிபுணரின் பரிந்துரைகளைக் கேட்பது முக்கியம்.
முன்அறிவிப்பு
ஹோலோப்ரோசென்ஸ்பாலியின் முன்கணிப்பு மிகவும் சாதகமற்றதாக உள்ளது, இதன் அளவு கண்டறியப்பட்ட குறைபாடுகளின் தீவிரத்தைப் பொறுத்தது. இறப்பு விகிதம் நோயின் வகையைப் பொறுத்தது. கரு ஹோலோப்ரோசென்ஸ்பாலியால் கண்டறியப்பட்ட அதிக எண்ணிக்கையிலான பெண்களில், கர்ப்பம் தன்னிச்சையான கருக்கலைப்பில் முடிகிறது - இதனால், எதிர்காலக் குழந்தைக்கு இருக்கும் திறன் இல்லை என்று மனித உடலே தீர்மானிக்கிறது. ஹோலோப்ரோசென்ஸ்பாலியால் பிறந்த குழந்தைகளில், பெரும்பாலானவை வாழ்க்கையின் முதல் வருடத்தில் இறக்கின்றன. மிதமான வளர்ச்சி குறைபாடுகளுடன், நோயாளி குழந்தைப் பருவத்தில் இருந்து தப்பித்து இளமைப் பருவம் வரை வாழ்வதற்கான வாய்ப்பு உள்ளது.

