கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
Bleeding in the II and III trimesters of pregnancy
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்கு அனைத்து கர்ப்பங்களிலும் 6% இல் ஏற்படுகிறது மற்றும் முதல் மூன்று மாதங்களில் இரத்தப்போக்கிலிருந்து வேறுபட்ட காரணத்தைக் கொண்டுள்ளது. [ 1 ] பெரும்பாலான சந்தர்ப்பங்களில், பிரசவத்திற்கு முந்தைய இரத்தப்போக்கு யோனி மற்றும் வெளிப்படையானது; [ 2 ] இருப்பினும், அரிதான சந்தர்ப்பங்களில் இது கருப்பை குழி, இன்ட்ராபெரிட்டோனியல் அல்லது ரெட்ரோபெரிட்டோனியல் இடத்தில் அமைந்திருக்கலாம்.
இரத்தப்போக்கு ஏற்படுவதற்கான பொதுவான காரணங்கள் நஞ்சுக்கொடி பிரீவியா மற்றும் சாதாரணமாக அமைந்துள்ள நஞ்சுக்கொடியை முன்கூட்டியே பிரித்தல். கடுமையான பிரசவத்திற்கு முந்தைய இரத்தப்போக்கு ஏற்பட்டால், குறைப்பிரசவம், சிசேரியன் பிரிவு, இரத்தமாற்றம், இரத்த உறைவு, [ 3 ] ஹீமோடைனமிக் உறுதியற்ற தன்மை, பல உறுப்பு செயலிழப்பு, சல்பிங்கெக்டோமி/ஓஃபோரெக்டோமி, பிரசவத்திற்குப் பிந்தைய கருப்பை நீக்கம் மற்றும் சில சந்தர்ப்பங்களில், பிரசவத்திற்கு முந்தைய அல்லது தாய்வழி மரணம் ஆகியவை சிக்கல்களில் அடங்கும்.
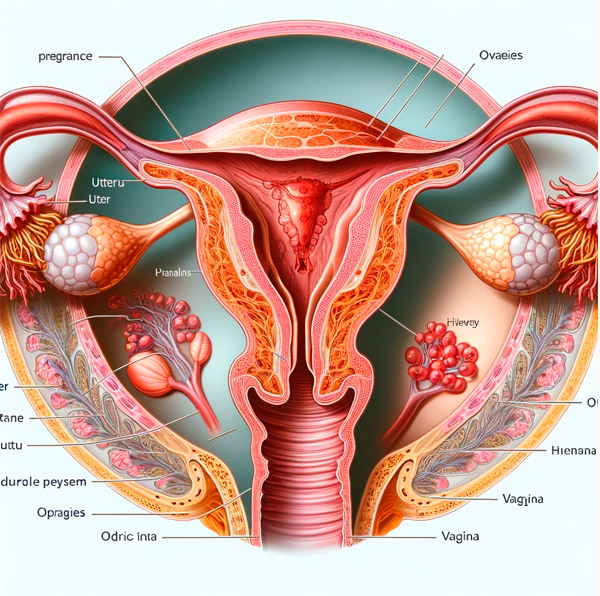
நஞ்சுக்கொடி பிரீவியா என்பது கருப்பையில் நஞ்சுக்கொடியின் அசாதாரண இணைப்பு ஆகும், இது கருப்பையின் கீழ் பகுதியில், உள் os க்கு மேலே அமைந்துள்ளது, இது அதன் பகுதி அல்லது முழுமையான ஒன்றுடன் ஒன்று மற்றும் கருவின் தற்போதைய பகுதிக்கு கீழே, அதாவது கரு பிறக்கும் பாதையில் நஞ்சுக்கொடியின் இடத்திற்கு வழிவகுக்கிறது.
நோயியல்
மொத்த கர்ப்பங்களின் எண்ணிக்கையுடன் ஒப்பிடும்போது நஞ்சுக்கொடி பிரீவியாவின் நிகழ்வு 0.2–0.6% ஆகும். தோராயமாக 80% வழக்குகளில், இந்த நோயியல் பல பிரசவ பெண்களில் காணப்படுகிறது (வரலாற்றில் 2 க்கும் மேற்பட்ட பிறப்புகள்). தாய்வழி நோயுற்ற தன்மை 23%, முன்கூட்டிய பிறப்புகள் 20% வழக்குகளில் உருவாகின்றன. நஞ்சுக்கொடி பிரீவியாவில் தாய்வழி இறப்பு 0 முதல் 0.9% வரை இருக்கும். மரணத்திற்கான முக்கிய காரணங்கள் அதிர்ச்சி மற்றும் இரத்தக்கசிவு. பெரினாட்டல் இறப்பு அதிகமாக உள்ளது மற்றும் 17 முதல் 26% வரை மாறுபடும். [ 4 ], [ 5 ]
காரணங்கள் கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்கு
நஞ்சுக்கொடி பிரீவியா
நஞ்சுக்கொடி உட்புற கர்ப்பப்பை வாய் நாடியை ஓரளவு அல்லது முழுமையாக மூடும்போது நஞ்சுக்கொடி பிரீவியா ஏற்படுகிறது. இது தாழ்வான நஞ்சுக்கொடியுடன் வேறுபடுகிறது, இதில் நஞ்சுக்கொடி 2 செ.மீ.க்குள் உள்ளது, ஆனால் உள் கர்ப்பப்பை வாய் நாடிக்கு அப்பால் நீட்டாது. நஞ்சுக்கொடி பிரீவியாவின் காரணங்கள் தெரியவில்லை. ஆபத்து காரணிகளில் புகைபிடித்தல், மேம்பட்ட தாய்வழி வயது, பல கர்ப்பம், செயற்கை கருத்தரித்தல், பல கர்ப்பம், ஆசிய இனம், முந்தைய எண்டோமெட்ரியல் சேதம், முந்தைய கர்ப்ப இழப்பு அல்லது தன்னிச்சையான கருக்கலைப்பு, முந்தைய சிசேரியன் பிரிவு மற்றும் முந்தைய நஞ்சுக்கொடி பிரீவியா ஆகியவை அடங்கும்.[ 6 ],[ 7 ] இந்த ஆபத்து காரணிகள் நோய்க்கிருமி உருவாக்கம் கருப்பையின் பிற பகுதிகளில் எண்டோமெட்ரியல் சேதம் அல்லது துணை உகந்த எண்டோமெட்ரியல் பெர்ஃப்யூஷன் காரணமாக இருக்கலாம் என்று கூறுகின்றன. கர்ப்ப காலத்தில் நஞ்சுக்கொடி பிரீவியாவின் நிகழ்வு 200 கர்ப்பங்களில் தோராயமாக 1 ஆகும்; ஆரம்பகால கர்ப்பத்தில் இந்த நிகழ்வு அதிகமாக உள்ளது, ஆனால் கீழ் கருப்பைப் பிரிவு முதிர்ச்சியடைந்து, நஞ்சுக்கொடி கருப்பையின் அதிக வாஸ்குலரைஸ் செய்யப்பட்ட பகுதிகளை நோக்கி முன்னுரிமையாக விரிவடையும் போது பல நஞ்சுக்கொடி பிரீவியாக்கள் தீர்க்கப்படுகின்றன.
நஞ்சுக்கொடியின் அசாதாரண இடம்
கருப்பையின் அடித்தள டெசிடுவாவில் நஞ்சுக்கொடியின் இயல்பான பொருத்துதலுக்குப் பதிலாக, கருப்பை மயோமெட்ரியத்தில் நஞ்சுக்கொடி அசாதாரணமாக பொருத்தப்படும்போது முரண்பாடாக ஒட்டியிருக்கும் நஞ்சுக்கொடி ஏற்படுகிறது.[ 8 ] டெசிடுவா அடித்தளம் இல்லாததாலும், நிடாபச்சின் அடுக்குக்கு முழுமையற்ற வளர்ச்சி அல்லது சேதம் ஏற்படுவதாலும் ஊடுருவும் நஞ்சுக்கொடி ஏற்படுகிறது. முரண்பாடாக ஒட்டியிருக்கும் நஞ்சுக்கொடியின் நிகழ்வு 300 இல் 1 முதல் 500 கர்ப்பங்களில் 1 வரை இருக்கும். ஒன்று அல்லது அதற்கு மேற்பட்ட முந்தைய சிசேரியன் பிரிவுகள் அல்லது பிற கருப்பை அறுவை சிகிச்சைகளின் பின்னணியில் நஞ்சுக்கொடி பிரீவியா மிகவும் குறிப்பிடத்தக்க ஆபத்து காரணியாகும். ஒரு முந்தைய சிசேரியன் பிரிவு மற்றும் நஞ்சுக்கொடி பிரீவியாவுடன், ஆபத்து 11% ஆகும்; மூன்று அல்லது அதற்கு மேற்பட்ட முந்தைய சிசேரியன் பிரிவுகள் மற்றும் நஞ்சுக்கொடி பிரீவியாவுடன், ஆபத்து 60% ஐ விட அதிகமாகும். [ 9 ] பிற பொதுவான ஆபத்து காரணிகளில் மேம்பட்ட தாய்வழி வயது, அதிக சமநிலை, சிசேரியன் பிரிவு வடுவில் கர்ப்பம் மற்றும் செயற்கை கருத்தரித்தல் ஆகியவை அடங்கும்.[ 10 ], [ 11 ], [ 12 ]
நஞ்சுக்கொடி சீர்குலைவு
நஞ்சுக்கொடி உட்பொருத்தப்பட்ட இடத்திலிருந்து முன்கூட்டியே பிரிக்கப்படும்போது நஞ்சுக்கொடி சீர்குலைவு ஏற்படுகிறது. பாரம்பரியமாக வயிற்று அதிர்ச்சியின் விளைவாக ஏற்படும் ஒரு "கடுமையான" நிகழ்வாகக் கருதப்படும் நஞ்சுக்கொடி சீர்குலைவு பெரும்பாலும் நாள்பட்டதாக இருப்பதாக தற்போதைய சான்றுகள் தெரிவிக்கின்றன.[ 13 ],[ 14 ] இருப்பினும், கடுமையான நஞ்சுக்கொடி சீர்குலைவுகள் இன்னும் நிகழ்கின்றன. ஆரம்ப அறிகுறியாக யோனி இரத்தப்போக்குடன் கூடிய திடீர் மாற்றங்கள் வெளிப்படையாகவோ அல்லது கருப்பையில் இரத்தம் எஞ்சியிருக்கும் மறைமுகமாகவோ இருக்கலாம். திடீர் அறுவை சிகிச்சையில் ஈடுபடும் நோயியல் இயற்பியல் வழிமுறைகளில் கருப்பை நஞ்சுக்கொடி பற்றாக்குறை, இஸ்கெமியா, நஞ்சுக்கொடி இன்பார்க்ஷன் மற்றும் நாள்பட்ட ஹைபோக்ஸியா ஆகியவை அடங்கும்.[ 15 ],[ 16 ] மிகவும் அரிதாக, இரண்டாவது மூன்று மாதங்களில் (அம்னியோசென்டெசிஸ், இருதய அறுவை சிகிச்சை, கரு அறுவை சிகிச்சை) நோயறிதல் மற்றும் சிகிச்சை கருப்பையக நடைமுறைகளுக்குப் பிறகு கரு சீர்குலைவு ஏற்படலாம். திடீர் பிரசவம் தோராயமாக 1% கர்ப்பங்களை பாதிக்கிறது, ஆனால் முந்தைய ஒரு பிரசவத்திற்கு 10–15%, இரண்டு பிரசவங்களுக்குப் பிறகு 20–30% மற்றும் மூன்று அல்லது அதற்கு மேற்பட்ட பிரசவங்களுக்குப் பிறகு ≥30% மீண்டும் நிகழும் அபாயத்துடன் தொடர்புடையது.[ 17 ],[ 18 ] மற்ற ஆபத்து காரணிகளில் முதல் மூன்று மாத இரத்தப்போக்கு, உயர் இரத்த அழுத்தம், த்ரோம்போபிலியா, சட்டவிரோத போதைப்பொருள் பயன்பாடு (குறிப்பாக கோகோயின்), புகைபிடித்தல், அதிர்ச்சி, செயற்கை கருத்தரித்தல் மற்றும் சவ்வுகளின் முன்கூட்டிய சிதைவு ஆகியவை அடங்கும்.[ 19 ],[ 20 ],[ 21 ] திடீர் பிரசவம் கண்டறியப்பட்ட கர்ப்பங்கள் மற்ற கர்ப்பங்களை விட 3–4 வாரங்களுக்கு முன்பே முடிவடைகின்றன, பாதிக்கும் மேற்பட்டவை குறைப்பிரசவத்தை ஏற்படுத்துகின்றன. இது பாதிக்கப்படாத கர்ப்பங்களில் 12% குறைப்பிரசவ விகிதத்துடன் முரண்படுகிறது.[ 22 ],[ 23 ]
வாசா பிரீவியா
கருப்பை வாய் மூக்கின் உட்புறத்தில் உள்ள அம்னோடிக் சவ்வுகளுக்குள் அல்லது 2 செ.மீ.க்குள் கருவின் இரத்த நாளங்கள் செல்லும்போது வாசா பிரீவியா ஏற்படுகிறது. தொப்புள் கொடி சவ்வுகளுடன் இணைக்கப்பட்டு, கரு நாளங்கள் தண்டுக்கும் நஞ்சுக்கொடிக்கும் இடையிலான சவ்வுகளுக்குள் சுதந்திரமாக செல்ல அனுமதிக்கும் போது வகை I வாசா பிரீவியா ஏற்படுகிறது. நஞ்சுக்கொடியின் சக்சென்சுரியேட் மடலும் நஞ்சுக்கொடியின் முக்கிய மடலும் சவ்வுகளுக்குள் சுதந்திரமாக பாயும் கரு நாளங்களால் இணைக்கப்படும்போது வகை II வாசா பிரீவியா ஏற்படுகிறது. வாசா பிரீவியா அரிதானது, 2,500 பிறப்புகளில் 1 இல் நிகழ்கிறது. ஆபத்து காரணிகளில் பிரிக்கப்பட்ட தாழ்வான நஞ்சுக்கொடி, நஞ்சுக்கொடி பிரீவியா மற்றும் பல கர்ப்பங்கள் ஆகியவை அடங்கும்.
சிசேரியன் வடுவில் கர்ப்பம்
சிசேரியன் வடு கர்ப்பம் என்பது மயோமெட்ரியம் மற்றும் இணைப்பு திசுக்களால் சூழப்பட்ட முந்தைய சிசேரியன் பிரிவு (ஹிஸ்டரோடமி) வடுவில் பொருத்தப்பட்டஒரு எக்டோபிக் கர்ப்பமாகும். இது சிசேரியன் வடுவில் ஒரு சிறிய குறைபாட்டின் காரணமாக ஏற்படுகிறது, இதன் விளைவாக கீழ் கருப்பைப் பகுதியின் மோசமான குணப்படுத்துதல் மற்றும் மோசமான வாஸ்குலரைசேஷன் ஆகியவை அடுத்தடுத்த ஃபைப்ரோஸிஸுடன் ஏற்படுகின்றன.[24 ] சிசேரியன் வடு கர்ப்பத்தின் நோய்க்குறியியல் அசாதாரணமாக பொருத்தப்பட்ட நஞ்சுக்கொடியுடன் கூடிய கருப்பையக கர்ப்பத்தைப் போன்றது.[ 25 ] சிசேரியன் வடு கர்ப்பம் தோராயமாக 2,000 கர்ப்பங்களில் 1 இல் நிகழ்கிறது மற்றும் முந்தைய சிசேரியன் பிரிவு செய்த பெண்களிடையே எக்டோபிக் கர்ப்பங்களில் 6% ஆகும். சிசேரியன் வடு கர்ப்பம் சமீபத்தில் மட்டுமே அங்கீகரிக்கப்பட்டதால், ஆபத்து காரணிகள் இன்னும் தெளிவாகத் தெரியவில்லை; இருப்பினும், நஞ்சுக்கொடி அக்ரெட்டாவைப் போலவே, நிகழ்வும் முந்தைய சிசேரியன் பிரிவுகளின் எண்ணிக்கையுடன் தொடர்புடையதாகத் தெரிகிறது.
வயிற்றுக்குள் கர்ப்பம்
வயிற்றுக்குள் கர்ப்பம் என்பது அரிதான ஒரு வகை எக்டோபிக் கர்ப்பமாகும், இதில் கரு வயிற்று குழி அல்லது வயிற்று உறுப்புகளில் பொருத்தப்படுகிறது. இது பெரும்பாலும் குழாய் வெளியேற்றம் அல்லது முறிவு மற்றும் இரண்டாம் நிலை பொருத்துதலுடன் கூடிய எக்டோபிக் கர்ப்பத்தின் காரணமாகும்; வயிற்று குழியில் முதன்மை பொருத்துதலும் சாத்தியமாகும். கர்ப்பம் அறிகுறியற்றதாகவோ அல்லது உயிருக்கு ஆபத்தான உள்-வயிற்று இரத்தப்போக்குடன் இருக்கலாம். வழக்கு அறிக்கைகளிலிருந்து தரவு பெறப்பட்டதால், நிகழ்வுகளை தீர்மானிப்பது கடினம், ஆனால் இது 10,000 க்கு 1–2 என அறிவிக்கப்பட்டுள்ளது. செயற்கை கருவூட்டல், செயற்கை கருத்தரித்தல், கருப்பை அறுவை சிகிச்சை மற்றும் முந்தைய குழாய் அல்லது கார்னவல் கர்ப்பம் ஆகியவை ஆபத்து காரணிகளில் அடங்கும்.[ 26 ],[ 27 ]
கருப்பை முறிவு
கருப்பை முறிவு என்பது கருப்பையின் அனைத்து அடுக்குகளிலும் அறுவை சிகிச்சை இல்லாமல் முழுமையான சீர்குலைவு ஆகும். கருப்பை முறிவு வடு இல்லாத கருப்பையிலோ அல்லது முந்தைய கருப்பை அறுவை சிகிச்சையின் வடு உள்ள இடத்திலோ ஏற்படலாம். அதிக வள அமைப்புகளில் 20,000 பிரசவங்களில் 1 வடு இல்லாத கருப்பை முறிவு ஏற்படுகிறது, ஆனால் குறைந்த வள அமைப்புகளில் 100 பிரசவங்களில் 1 வரை இருக்கலாம், அங்கு இந்த வகை சிதைவுகள் பெரும்பாலானவை நிகழ்கின்றன.[ 28 ],[ 29 ] வடு இல்லாத கருப்பையில் கருப்பை முறிவுக்கான ஆபத்து காரணிகளில் சுருக்கப்பட்ட இடுப்பு, நீடித்த டிஸ்டோடிக் பிரசவம், பல கர்ப்பம், தவறான நிலை நஞ்சுக்கொடி, தவறான விளக்கக்காட்சி, இடுப்பு ஏற்றத்தாழ்வுடன் கூடிய சக்திவாய்ந்த கருப்பை மருந்துகளின் பயன்பாடு, உயர் நிலையில் அறுவை சிகிச்சை யோனி பிரசவம் மற்றும் பிறவி மயோமெட்ரியல் பலவீனம் ஆகியவை அடங்கும். அதிக வள அமைப்புகளில், கருப்பை முறிவு பெரும்பாலும் முந்தைய ஹிஸ்டரோடமி வடு அல்லது டிரான்ஸ்ஃபண்டல் அறுவை சிகிச்சையின் பின்னணியில் ஏற்படுகிறது. இந்த நிகழ்வின் நிகழ்வு தோராயமாக 200 இல் 1 முதல் 10 இல் 1 வரை இருக்கும், இது கருப்பை அறுவை சிகிச்சையின் வகை மற்றும் பிரசவத்தின் பயன்பாட்டைப் பொறுத்து இருக்கும்.[ 30 ],[ 31 ] கூடுதல் ஆபத்து காரணிகளில் முந்தைய சிசேரியன் பிரிவுகளின் எண்ணிக்கை, 18 மாதங்களுக்கும் குறைவான பிறப்புகளுக்கு இடையிலான இடைவெளி, ஒற்றை அடுக்கு கருப்பை மூடல் மற்றும் திறந்த கரு அறுவை சிகிச்சை ஆகியவை அடங்கும்.[ 32 ],[ 33 ]
படிவங்கள்
நஞ்சுக்கொடி பிரீவியாவின் அளவைப் பொறுத்து:
- முழுமையானது - உள் குரல்வளை நஞ்சுக்கொடியால் முழுமையாக மூடப்பட்டிருக்கும்;
- பகுதி - உள் os பகுதி நஞ்சுக்கொடியால் மூடப்பட்டிருக்கும்;
- விளிம்பு - நஞ்சுக்கொடியின் விளிம்பு உள் குரல்வளையின் விளிம்பில் அமைந்துள்ளது;
- குறைந்த - நஞ்சுக்கொடி கருப்பையின் கீழ் பகுதியில் பொருத்தப்படுகிறது, ஆனால் அதன் விளிம்பு உள் குரல்வளையை அடையவில்லை.
கண்டறியும் கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்கு
மருத்துவ வரலாற்றில் அதிக எண்ணிக்கையிலான பிறப்புகள், முந்தைய கருக்கலைப்புகள், கருக்கலைப்புக்குப் பிந்தைய மற்றும் பிரசவத்திற்குப் பிந்தைய செப்டிக் நோய்கள், கருப்பை நார்த்திசுக்கட்டிகள், கருப்பை குழியின் சிதைவு (சிசேரியன் மற்றும் பிற அறுவை சிகிச்சைகளுக்குப் பிறகு வடுக்கள், கருப்பை வளர்ச்சி முரண்பாடுகள்), முதன்மையான பெண்களின் முதுமை, அண்டவிடுப்பின் தூண்டுதலின் விளைவாக கர்ப்பம், செயற்கைக் கருத்தரித்தல் ஆகியவை அடங்கும்.
இரத்தப்போக்கு ஏற்படுவதற்கு முன்பு நஞ்சுக்கொடி பிரீவியாவின் அறிகுறிகள் மிகவும் குறைவாகவே இருக்கும். கருவின் தற்போதைய பகுதியின் உயர் நிலை, அதன் நிலையற்ற நிலை, பெரும்பாலும் சாய்ந்த அல்லது குறுக்கு நிலை, ப்ரீச் விளக்கக்காட்சி, பெரும்பாலும் கர்ப்பம் நிறுத்தப்படும் அச்சுறுத்தல், கருவின் ஹைப்போட்ரோபி போன்ற அறிகுறிகள் உள்ளன.
நஞ்சுக்கொடி பிரீவியாவின் முக்கிய மருத்துவ அறிகுறி இரத்தப்போக்கு ஆகும், இது வலி நோய்க்குறி இல்லாதது ("வலியற்ற இரத்தப்போக்கு"), அடிக்கடி மீண்டும் வருவது மற்றும் கர்ப்பிணிப் பெண்ணின் முற்போக்கான இரத்த சோகை ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நஞ்சுக்கொடி பிரீவியாவுடன் கருப்பை இரத்தப்போக்கு பெரும்பாலும் கர்ப்பத்தின் 28-30 வாரங்களில் உருவாகிறது, அப்போது கீழ் கருப்பைப் பிரிவின் ஆயத்த செயல்பாடு மிகவும் உச்சரிக்கப்படுகிறது. நஞ்சுக்கொடி பிரீவியா நோயறிதல் மருத்துவ தரவுகளை அடிப்படையாகக் கொண்டது, முக்கியமாக கருஞ்சிவப்பு இரத்தத்துடன் இரத்தப்போக்கு.
யோனி ஸ்பெகுலம்களைப் பயன்படுத்தி கருப்பை வாயைப் பரிசோதித்து, யோனி பரிசோதனை செய்வது அவசியம். ஸ்பெகுலம்களைப் பயன்படுத்தி பரிசோதனை செய்யும் போது, கர்ப்பப்பை வாய் கால்வாயிலிருந்து கருஞ்சிவப்பு இரத்தம் கண்டறியப்படுகிறது. யோனி பரிசோதனையின் போது, உள் os க்குப் பின்னால் நஞ்சுக்கொடி திசு மற்றும் கரடுமுரடான சவ்வுகள் தீர்மானிக்கப்படுகின்றன. அல்ட்ராசவுண்ட் தரவு இருந்தால், யோனி பரிசோதனை செய்யக்கூடாது.
திரையிடல்
கர்ப்பத்தின் 10–13, 16–24, 32–36 வாரங்களில் அல்ட்ராசவுண்ட் நடத்துதல். கர்ப்பத்தின் 9 வது வாரத்திலிருந்து தொடங்கி ஒவ்வொரு பரிசோதனையிலும் நஞ்சுக்கொடியின் இருப்பிடம் தீர்மானிக்கப்படுகிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
பின்வரும் நிபந்தனைகளுடன் வேறுபட்ட நோயறிதல் செய்யப்பட வேண்டும்:
- பொதுவாக அமைந்துள்ள நஞ்சுக்கொடியின் முன்கூட்டிய பற்றின்மை;
- நஞ்சுக்கொடியின் விளிம்பு சைனஸின் சிதைவு;
- தொப்புள் கொடி நாளங்கள் அவற்றின் சவ்வு இணைப்பில் உடைதல்;
- கருப்பை முறிவு;
- கருப்பை வாயின் எக்டோபியா;
- யோனியின் வீங்கி பருத்து வலிக்கிற நரம்புகளின் சிதைவு;
- இரத்தப்போக்கு எக்டோபியா;
- பாலிப்ஸ்;
- கர்ப்பப்பை வாய்ப் புற்றுநோய்.
சிகிச்சை கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்கு
சிகிச்சையின் குறிக்கோள் இரத்தப்போக்கை நிறுத்துவதாகும்.
மருத்துவமனையில் அனுமதிக்கப்படுவதற்கான அறிகுறிகள்
மருத்துவ அறிகுறிகள் இல்லாவிட்டாலும் முழுமையான நஞ்சுக்கொடி பிரீவியா; பிறப்புறுப்புப் பாதையிலிருந்து இரத்தக்களரி வெளியேற்றம் ஏற்படுதல்.
கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்குக்கான மருந்து அல்லாத சிகிச்சை
உடல் செயல்பாடுகளை நீக்குதல், படுக்கை ஓய்வு, பாலியல் விலகல்.
கர்ப்பத்தின் இரண்டாவது மற்றும் மூன்றாவது மூன்று மாதங்களில் இரத்தப்போக்குக்கான மருந்து சிகிச்சை
இந்த சிகிச்சையானது கருப்பை உற்சாகத்தை நீக்குவதையும் வாஸ்குலர் சுவரை வலுப்படுத்துவதையும் நோக்கமாகக் கொண்டுள்ளது:
- ட்ரோடாவெரின் 2% கரைசல் (2 மிலி தசைக்குள் செலுத்தப்பட்டது);
- ஹெக்ஸோபிரெனலின் சல்பேட் (500 எம்.சி.ஜி - ஒவ்வொரு 3 மணி நேரத்திற்கும் 1 மாத்திரை, பின்னர் ஒவ்வொரு 4-6 மணி நேரத்திற்கும்);
- 400 மில்லி 5% குளுக்கோஸ் கரைசலில் ஃபெனோடெரால் 10 மில்லி நரம்பு வழியாக சொட்டு மருந்து மூலம் செலுத்தப்படுகிறது;
- மெனாடியோன் சோடியம் பைசல்பைட் 1% கரைசல் (1.0 v/m);
- [5, 9] இல் எட்டாம்சைலேட் 12.5% கரைசல் (2.0 i/v, i/m).
முன்கூட்டிய கர்ப்பத்தில் (34 வாரங்கள் வரை), கருவின் சுவாசக் கோளாறு நோய்க்குறியைத் தடுக்க, அதிக அளவு குளுக்கோகார்டிகாய்டுகளை வழங்க பரிந்துரைக்கப்படுகிறது - டெக்ஸாமெதாசோன் 8-12 மி.கி (4 மி.கி 2 முறை ஒரு நாளைக்கு தசைக்குள் 2-3 நாட்களுக்கு அல்லது 1 வது நாளில் 2 மி.கி 4 முறை, 2 வது நாளில் 2 மி.கி 3 முறை, 3 வது நாளில் 2 மி.கி 2 முறை) ("அச்சுறுத்தப்பட்ட முன்கூட்டிய பிரசவ சிகிச்சை" என்ற கட்டுரையைப் பார்க்கவும்).
கர்ப்பத்தின் II மற்றும் III மூன்று மாதங்களில் இரத்தப்போக்குக்கான அறுவை சிகிச்சை சிகிச்சை
சிகிச்சை முறையின் தேர்வு இரத்த இழப்பின் அளவு, கர்ப்பிணிப் பெண்ணின் பொதுவான நிலை, நஞ்சுக்கொடி பிரீவியாவின் வகை, கர்ப்ப காலம் மற்றும் கருவின் நிலை ஆகியவற்றைப் பொறுத்தது.
இரத்தப்போக்கு இல்லாமல் மத்திய நஞ்சுக்கொடி பிரீவியா ஏற்பட்டால், 37 வாரங்களில் சிசேரியன் மூலம் பிரசவம் திட்டமிடப்பட்ட அடிப்படையில் குறிக்கப்படுகிறது.
நஞ்சுக்கொடி பிரீவியாவின் அளவைப் பொருட்படுத்தாமல், இரத்தப்போக்கு 250 மில்லி அல்லது அதற்கு மேல் இருந்தால், கர்ப்பத்தின் எந்த கட்டத்திலும் சிசேரியன் மூலம் அவசர பிரசவம் குறிக்கப்படுகிறது.
கீழ் கருப்பைப் பிரிவில் உள்ள டெசிடுவல் சவ்வின் போதுமான வளர்ச்சி இல்லாததால், நஞ்சுக்கொடியின் அடர்த்தியான இணைப்பு, சில நேரங்களில் அதன் உண்மையான வளர்ச்சி, பெரும்பாலும் ஏற்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில், கருப்பை அகற்றுதல் குறிக்கப்படுகிறது.
விளிம்பு நஞ்சுக்கொடி பிரீவியா ஏற்பட்டால், பிரசவம் தன்னிச்சையாகத் தொடங்கும் வரை எதிர்பார்ப்பு மேலாண்மையைப் பயன்படுத்தலாம், மேலும் பிரசவத்தின் போது ஆரம்பகால அம்னியோடமி குறிக்கப்படுகிறது.
நோயாளி கல்வி
கர்ப்பிணிப் பெண்ணுக்கு நஞ்சுக்கொடி பிரீவியா இருப்பது, பாலியல் ஓய்வு, படுக்கை ஓய்வு தேவை, பிறப்புறுப்புப் பாதையில் இருந்து சிறிய இரத்தப்போக்கு ஏற்பட்டால் கூட உடனடியாக மருத்துவமனையில் அனுமதிக்கப்படுவது குறித்து தெரிவிக்கப்பட வேண்டும்.
தடுப்பு
கருவுற்ற முட்டையின் அசாதாரண பொருத்துதலை ஏற்படுத்தும் நிலைமைகளின் எண்ணிக்கையில் குறைப்பு - கருக்கலைப்புகள், கருப்பையக தலையீடுகள், உள் பிறப்புறுப்பு உறுப்புகளின் அழற்சி நோய்கள்.
முன்அறிவிப்பு
தாய் மற்றும் கருவின் வாழ்க்கைக்கான முன்கணிப்பு தெளிவற்றது. நோயின் விளைவு, காரணவியல் காரணி, இரத்தப்போக்கின் தன்மை மற்றும் தீவிரம், நோயறிதலின் சரியான நேரத்தில், போதுமான சிகிச்சை முறையைத் தேர்ந்தெடுப்பது, கர்ப்பிணிப் பெண்ணின் உடலின் நிலை மற்றும் கருவின் முதிர்ச்சியின் அளவு ஆகியவற்றைப் பொறுத்தது.
ஆதாரங்கள்
- ஹல் AD, ரெஸ்னிக் R. 6வது பதிப்பு. சாண்டர்ஸ்; பிலடெல்பியா (PA): 2009. பிளாசென்டா ப்ரீவியா, பிளாசென்டா அக்ரேட்டா, அப்ப்டியோ பிளாசென்டே மற்றும் வாசா ப்ரீவியா.
- வெள்ளி RM அசாதாரண இடம்: நஞ்சுக்கொடி பிரீவியா, வாசா பிரீவியா மற்றும் நஞ்சுக்கொடி அக்ரிட்டா. ஆப்ஸ்டெட் கைனகல். 2015;126:654–668.
- டெய்லர் வி., பீகாக் எஸ்., கிராமர் எம்., வாகன் டி. ஆசிய வம்சாவளியைச் சேர்ந்த பெண்களிடையே நஞ்சுக்கொடி பிரீவியாவின் அதிகரித்த ஆபத்து. ஒப்ஸ்டெட் கைனகல். 1995;86:805–808.
- தாய்வழி-கரு மருத்துவத்திற்கான சங்கம் மருத்துவ கருத்து நஞ்சுக்கொடி அக்ரிட்டா. ஆம் ஜே ஒப்ஸ்டெட் கைனகல். 2010;203:430–439.
- பிரான்சுவா கே.இ., ஃபோலி எம்.ஆர். பிரசவத்திற்கு முந்தைய மற்றும் பிரசவத்திற்குப் பிந்தைய இரத்தப்போக்கு. காபே எஸ்.ஜி., நீபில் ஜே.ஆர்., சிம்ப்சன் ஜே.எல்., ஆசிரியர்கள். மகப்பேறியல்: இயல்பான மற்றும் பிரச்சனைக்குரிய கர்ப்பம். 5வது பதிப்பு. எல்சேவியர்; பிலடெல்பியா (பிஏ): 2007.
- சில்வர் ஆர்.எம்., லேண்டன் எம்பி, ரூஸ் டி.ஜே., லெவெனோ கே.ஜே., ஸ்பாங் சி.ஒய்., தாம் ஈ.ஏ., பலமுறை மீண்டும் மீண்டும் சிசேரியன் பிரசவங்களுடன் தொடர்புடைய தாய்வழி நோயுற்ற தன்மை. ஒப்ஸ்டெட் கைனகல். 2006;107:1226–1232.
- ஃபிட்ஸ்பாட்ரிக் கே.இ., செல்லர்ஸ் எஸ்., ஸ்பார்க் பி., குரின்சுக் ஜே.ஜே., ப்ரோக்லெஹர்ஸ்ட் பி., நைட் எம். இங்கிலாந்தில் நஞ்சுக்கொடி அக்ரிட்டா/இன்க்ரிட்டா/பெர்க்ரிட்டாவிற்கான நிகழ்வு மற்றும் ஆபத்து காரணிகள்: ஒரு தேசிய வழக்கு-கட்டுப்பாட்டு ஆய்வு. PLoS ONE. 2012;7:e52893.
- எஷ்-ப்ரோடர் இ., ஏரியல் ஐ., அபாஸ்-பஷீர் என்., பிடோலா ஒய்., செல்னிகியர் டிஹெச் நஞ்சுக்கொடி அக்ரிடா IVF கர்ப்பங்களுடன் தொடர்புடையது: ஒரு பின்னோக்கி விளக்கப்பட மதிப்பாய்வு. BJOG Int J Obstet Gynaecol. 2011;118:1084–1089.
- திமோர்-ட்ரிட்ச் IE, மான்டேகுடோ ஏ., காலி ஜி., வின்ட்ஸிலியோஸ் ஏ., விஸ்கரெல்லோ ஆர்., அல்-கான் ஏ. சிசேரியன் வடு கர்ப்பம் என்பது நோயுற்ற முறையில் ஒட்டிக்கொண்டிருக்கும் நஞ்சுக்கொடியின் முன்னோடியாகும். அல்ட்ராசவுண்ட் ஒப்ஸ்டெட் கைனகல் ஆஃப் ஜே இன்ட் சாக் அல்ட்ராசவுண்ட் ஒப்ஸ்டெட் கைனகல். 2014;44:346–353.
- பிரிட்சார்ட் ஜேஏ, மேசன் ஆர்., கோர்லி எம்., பிரிட்சார்ட் எஸ். கடுமையான நஞ்சுக்கொடி சீர்குலைவின் தோற்றம். ஆம் ஜே ஒப்ஸ்டெட் கைனகால். 1970;108:22–27.
- லோவ் TW, கன்னிங்ஹாம் FG நஞ்சுக்கொடி சீர்குலைவு. கிளின் ஒப்ஸ்டெட் கைனகல். 1990;33:406–413
- நேயே ஆர்எல் அப்ரப்டியோ நஞ்சுக்கொடி மற்றும் நஞ்சுக்கொடி பிரீவியா: அதிர்வெண், பிரசவத்திற்கு முந்தைய இறப்பு மற்றும் சிகரெட் புகைத்தல். ஒப்ஸ்டெட் கைனகல். 1980;55:701–704.
- கெட்டல் எல்எம், கிளை டிடபிள்யூ, ஸ்காட் ஜேஆர் தாய்வழி அதிர்ச்சிக்குப் பிறகு மறைந்த நஞ்சுக்கொடி சீர்குலைவு. ஒப்ஸ்டெட் கைனெகோல். 1988;71:449–453.
- அனந்த் சி.வி., கெட்டஹுன் டி., பெல்டியர் எம்.ஆர்., ஸ்முலியன் ஜே.சி. கால மற்றும் முன்கூட்டிய கர்ப்பங்களில் நஞ்சுக்கொடி சீர்குலைவு: மருத்துவ பாதைகளில் பன்முகத்தன்மைக்கான சான்றுகள். ஒப்ஸ்டெட் கைனகல். 2006;107:785–792.
- அனந்த் சி.வி., பெல்டியர் எம்.ஆர்., சாவேஸ் எம்.ஆர்., கிர்பி ஆர்.எஸ்., கெட்டஹுன் டி., வின்ட்ஸிலியோஸ் ஏ.எம். இஸ்கிமிக் நஞ்சுக்கொடி நோய் மீண்டும் ஏற்படுதல். ஒப்ஸ்டெட் கைனகால். 2007;110:128–133.
- அனந்த் சி.வி., பெல்டியர் எம்.ஆர்., கின்ஸ்லர் டபிள்யூ.எல்., ஸ்முலியன் ஜே.சி., வின்ட்ஸிலியோஸ் ஏ.எம். நாள்பட்ட உயர் இரத்த அழுத்தம் மற்றும் நஞ்சுக்கொடி சீர்குலைவு ஆபத்து: இஸ்கிமிக் நஞ்சுக்கொடி நோயால் தொடர்பு மாற்றியமைக்கப்படுகிறதா? ஆம் ஜே. ஒப்ஸ்டெட் கைனகல். 2007;197(273):e1–e7.
- அனந்த் சி.வி., ஓயெலீஸ் ஒய்., இயோ எல்., பிரதான் ஏ., வின்ட்ஸிலியோஸ் ஏ.எம். அமெரிக்காவில் நஞ்சுக்கொடி சீர்குலைவு, 1979 முதல் 2001 வரை: தற்காலிக போக்குகள் மற்றும் சாத்தியமான தீர்மானிப்பவர்கள். ஏ.எம். ஜே. ஒப்ஸ்டெட் கைனகால். 2005;192:191–198.
- அனந்த் சி.வி., சாவிட்ஸ் டி.ஏ., வில்லியம்ஸ் எம்.ஏ. நஞ்சுக்கொடி சீர்குலைவு மற்றும் உயர் இரத்த அழுத்தம் மற்றும் சவ்வுகளின் நீடித்த சிதைவுடன் அதன் தொடர்பு: ஒரு வழிமுறை மதிப்பாய்வு மற்றும் மெட்டா பகுப்பாய்வு. ஒப்ஸ்டெட் கைனகல். 1996;88:309–318.
- லுகோவ்னிக் எம்., துல் என்., வெர்டெனிக் ஐ., ப்ளிக்ஸ்டீன் ஐ. முதல் மூன்று மாத இரத்தப்போக்கைத் தொடர்ந்து ஒற்றை மற்றும் இரட்டை கர்ப்பங்களில் பெரினாட்டல் விளைவுகள். ஜே பெரினாடோல். 2014;34:673–676.
- பிரென்னர் பி., குப்ஃபெர்மின்க் எம். பரம்பரை த்ரோம்போபிலியா மற்றும் மோசமான கர்ப்ப விளைவு. எஸ்ட் பிரதர் ரெஸ் கிளின் ஒப்ஸ்டெட் கைனேகால். 2003;17:427–439.
- கின் ஜே., லியு எக்ஸ்., ஷெங் எக்ஸ்., வாங் எச்., காவ் எஸ். உதவி இனப்பெருக்க தொழில்நுட்பம் மற்றும் ஒற்றை கர்ப்பங்களில் கர்ப்பம் தொடர்பான சிக்கல்கள் மற்றும் பாதகமான கர்ப்ப விளைவுகளின் ஆபத்து: கூட்டு ஆய்வுகளின் மெட்டா பகுப்பாய்வு. ஃபெர்டில் ஸ்டெரில். 2016;105(73–85):e6.
- தாய்வழி கரு மருத்துவ ஆலோசனைத் தொடர் சங்கம். வாசா பிரீவியா நோயறிதல் மற்றும் மேலாண்மை. Am J Obstet Gynecol 2015;213:615–9.
- ரோட்டாஸ் எம்.ஏ., ஹேபர்மேன் எஸ்., லெவ்குர் எம். சிசேரியன் வடு எக்டோபிக் கர்ப்பங்கள்: காரணவியல், நோயறிதல் மற்றும் மேலாண்மை. ஒப்ஸ்டெட் கைனகல். 2006;107:1373–1381.
- திமோர்-ட்ரிட்ச் IE, மான்டேகுடோ A. அதிகரித்து வரும் சிசேரியன் பிரசவ விகிதத்தின் எதிர்பாராத விளைவுகள்: ஆரம்பகால நஞ்சுக்கொடி அக்ரிட்டா மற்றும் சிசேரியன் வடு கர்ப்பம். ஒரு மதிப்பாய்வு. Am J Obstet Gynecol. 2012;207:14–29.
- ஹுவாங் கே., சாங் எல்., வாங் எல்., காவ் இசட்., மெங் ஒய்., லு ஒய். மேம்பட்ட வயிற்று கர்ப்பம்: மகப்பேறு மருத்துவர்களுக்கு அதிகரித்து வரும் சவாலான மருத்துவ கவலை. இன்ட் ஜே கிளின் எக்ஸ்ப் பாத்தோல். 2014;7:5461.
- கோஸ்டா எஸ்டி, பிரெஸ்லி ஜே., பாஸ்டர்ட் ஜி. மேம்பட்ட வயிற்று கர்ப்பம் (மதிப்பாய்வு) ஒப்ஸ்டெட் கைனகால் சர்வ். 1991;46:515–525.
- பெர்ஹே ஒய்., வால் எல்எல் வளம் குறைந்த நாடுகளில் கருப்பை முறிவு. ஒப்ஸ்டெட் கைனகோல் சர்வ். 2014;69:695–707.
- கிபின்ஸ் கே.ஜே., வெபர் டி., ஹோல்ம்கிரென் சி.எம்., போர்ட்டர் டி.எஃப்., வார்னர் எம்.டபிள்யூ., மானுக் டி.ஏ. தாய்வழி மற்றும் கரு நோயுற்ற தன்மை, வடுக்கள் இல்லாத கருப்பையின் கருப்பை முறிவுடன் தொடர்புடையது. ஏ.எம். ஜே. ஒப்ஸ்டெட் கைனகல். 2015;213(382):e1–e6.
- ஹோஃப்மெய்ர் ஜி.ஜே., சே எல்., குல்மெசோக்லு ஏ.எம். WHO தாய்வழி இறப்பு மற்றும் நோயுற்ற தன்மை பற்றிய முறையான மதிப்பாய்வு: கருப்பை முறிவின் பரவல். BJOG Int J Obstet Gynaecol. 2005;112:1221–1228.
- அமெரிக்க மகப்பேறியல் மற்றும் மகப்பேறு மருத்துவர்கள் கல்லூரி ACOG பயிற்சி அறிக்கை எண். 115: முந்தைய சிசேரியன் பிரசவத்திற்குப் பிறகு யோனி பிறப்பு. Obstet Gynecol. 2010;116:450–463.
- ஸ்மித் ஜே.ஜி., மெர்ட்ஸ் எச்.எல்., மெரில் டி.சி. கருப்பை முறிவுக்கான ஆபத்து காரணிகளைக் கண்டறிதல். கிளின் பெரினாடோல். 2008;35:85–99. viii.


 [
[