கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
குரல்வளை தொண்டை புண்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
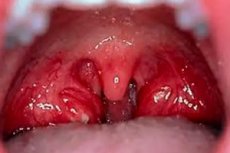
நாசோபார்னக்ஸின் மிகவும் பொதுவான நோய்களில் ஒன்று குரல்வளை தொண்டை அழற்சி. நம்மில் பலர் இந்த நோயை குழந்தை பருவத்திலிருந்தே அறிந்திருக்கிறோம். இந்த நிலைக்கு காரணம் ஸ்ட்ரெப்டோகாக்கால் தொற்று. தொண்டை அழற்சியின் மிகப்பெரிய ஆபத்து அதன் சிக்கல்கள் ஆகும். நோய் மிகவும் கடுமையானதாக இல்லாவிட்டாலும், படுக்கை ஓய்வு தேவை. தொண்டை அழற்சி சிறுநீரகங்கள் (பைலோனெப்ரிடிஸ் வடிவத்தில்) மற்றும் இதயம் (மயோர்கார்டிடிஸ், பெரிகார்டிடிஸ் வடிவத்தில்) ஆகியவற்றில் கடுமையான சிக்கல்களை ஏற்படுத்தும் என்பதே இதற்குக் காரணம்.
குரல்வளை தொண்டை அழற்சி என்பது குரல்வளையின் நிணநீர் திசுக்களின் கடுமையான வீக்கத்தைக் குறிக்கிறது (ஆரியெபிக்லோடிக் மடிப்புகளின் பகுதியில், இன்டரரிட்டினாய்டு இடத்தில், மோர்காக்னி வென்ட்ரிக்கிள்களில், பைரிஃபார்ம் சைனஸ்கள் மற்றும் தனிப்பட்ட நுண்ணறைகளில்) மேலும் இது கடுமையான மற்றும் நாள்பட்ட வடிவங்களில் ஏற்படலாம்.
கடுமையான குரல்வளை அழற்சி என்பது பெரும்பாலும் லேசான மற்றும் தானாகவே குணமாகும் நோயாகும், இது பொதுவாக 3 முதல் 7 நாட்கள் வரை நீடிக்கும். இந்த நிலை 3 வாரங்களுக்கு மேல் நீடித்தால், அது நாள்பட்ட குரல்வளை அழற்சி என்று அழைக்கப்படுகிறது.[ 1 ]
நோயியல்
குரல்வளை தொண்டை புண் எந்த வயதினரையும் பாதிக்கலாம், இருப்பினும் இது பெரியவர்களிடையே மிகவும் பொதுவானது, பொதுவாக 18 முதல் 40 வயதுக்குட்பட்டவர்களை பாதிக்கிறது, இருப்பினும் இது மூன்று வயதுக்குட்பட்ட குழந்தைகளிடமும் காணப்படுகிறது. மூன்று வயதுக்குட்பட்ட குழந்தைகளில் தனிமைப்படுத்தப்பட்ட குரல் அறிகுறிகள், குரல் நாண் முடக்கம், GERD மற்றும் நரம்பியல் வளர்ச்சி கோளாறுகள் உள்ளிட்ட கூடுதல் நோய்க்குறியீடுகளை அடையாளம் காண இன்னும் முழுமையான மதிப்பீடு தேவைப்படுகிறது. [ 2 ] குரல்வளை தொண்டை புண் நிகழ்வுகளின் துல்லியமான அளவீடுகள் தெளிவுபடுத்துவது கடினமாக உள்ளது, ஏனெனில் இந்த நிலை குறைவாகவே பதிவாகியுள்ளது மற்றும் பல நோயாளிகள் இந்த சுய-வரம்புக்குட்பட்ட நிலைக்கு மருத்துவ உதவியை நாடுவதில்லை.
காரணங்கள் குரல்வளை தொண்டை புண்
குரல்வளை தொண்டை அழற்சியின் காரணவியல் தொற்று அல்லது தொற்று அல்லாததாக இருக்கலாம். தொற்று வடிவம் மிகவும் பொதுவானது மற்றும் பொதுவாக மேல் சுவாசக்குழாய் தொற்றுக்குப் பிறகு ஏற்படுகிறது.
ரைனோவைரஸ், பாராயின்ஃப்ளூயன்சா வைரஸ், சுவாச ஒத்திசைவு வைரஸ், கொரோனா வைரஸ், அடினோவைரஸ் மற்றும் இன்ஃப்ளூயன்ஸா போன்ற வைரஸ் காரணிகள் சாத்தியமான காரணவியல் காரணிகளாகும் (அதிர்வெண் வரிசையில் பட்டியலிடப்பட்டுள்ளது). வைரஸ் தொண்டை புண்களில் பாக்டீரியா சூப்பர்இன்ஃபெக்ஷன் சாத்தியமாகும், இது பொதுவாக அறிகுறி தோன்றிய ஏழு நாட்களுக்குப் பிறகு ஏற்படும்.
மிகவும் பொதுவான பாக்டீரியா உயிரினங்கள் ஸ்ட்ரெப்டோகாக்கஸ் நிமோனியா, ஹீமோபிலஸ் இன்ஃப்ளூயன்ஸா மற்றும் மொராக்ஸெல்லா கேடராலிஸ் ஆகியவை அந்த வரிசையில் உள்ளன. தட்டம்மை, சின்னம்மை மற்றும் கக்குவான் இருமல் போன்ற எக்சாந்தமாட்டஸ் காய்ச்சல் நோய்களும் கடுமையான குரல்வளை அழற்சியின் அறிகுறிகளுடன் தொடர்புடையவை, எனவே துல்லியமான தடுப்பூசி வரலாறு பரிந்துரைக்கப்படுகிறது. பூஞ்சை தொற்று காரணமாக ஏற்படும் குரல்வளை புண் நோய் எதிர்ப்பு சக்தி குறைந்த நபர்களில் மிகவும் அரிதானது மற்றும் நோயெதிர்ப்பு குறைபாடுள்ள நபர்களில் அல்லது உள்ளிழுக்கும் ஸ்டீராய்டுகளை எடுத்துக் கொள்ளும் நோயாளிகளில் நாள்பட்ட குரல்வளை அழற்சியாக அடிக்கடி தோன்றும்.
முதல் பார்வையில், குரல்வளை தொண்டை அழற்சி ஏற்படுவதற்கு பல காரணங்கள் இருப்பதாகத் தோன்றலாம். ஒரு சந்தர்ப்பத்தில், டான்சில்லிடிஸ் உள்ள ஒருவருடன் தொடர்பு கொள்வதன் மூலம் இந்த நோய் ஏற்பட்டது, மற்றொரு சந்தர்ப்பத்தில், காரணம் தாழ்வெப்பநிலை அல்லது உடலின் அதிகப்படியான சோர்வு. ஆனால் உண்மையில், இவை அனைத்தும் நோய்களின் வளர்ச்சியைத் தூண்டும் தூண்டுதல் வழிமுறைகள் மட்டுமே. டான்சில்லிடிஸ் ஏற்படுவதற்கு ஒரே ஒரு காரணம் மட்டுமே உள்ளது - ஸ்ட்ரெப்டோகாக்கால் தொற்று. [ 3 ]
உடலில் ஸ்ட்ரெப்டோகாக்கஸின் அளவு அனுமதிக்கப்பட்ட விதிமுறையை மீறினால் இந்த நோய் உருவாகிறது. எனவே, பொதுவாக ஸ்ட்ரெப்டோகாக்கஸ் மனித உடலில் வாழ்கிறது, மேலும் அதன் குறிகாட்டிகள் 10 3 CFU / ml ஐ விட அதிகமாக இருக்கக்கூடாது. ஸ்ட்ரெப்டோகாக்கால் நோய்த்தொற்றின் அளவு இந்த மதிப்புகளை மீறினால், ஒரு தொற்று மற்றும் அழற்சி செயல்முறை குரல்வளை டான்சில்லிடிஸ் வடிவத்தில் உருவாகிறது. ஸ்ட்ரெப்டோகாக்கஸ் சந்தர்ப்பவாத மைக்ரோஃப்ளோராவின் பிரதிநிதிகளுக்கு சொந்தமானது, அதாவது, இது மனித உடலின் ஒரு சாதாரண குடியிருப்பாளர், மேலும் சாதாரண நுண்ணுயிரிகளின் மீறல் இருந்தால் மட்டுமே தொற்று செயல்முறையை ஏற்படுத்துகிறது. இதன் பொருள் சளி சவ்வுகளின் இயல்பான தரமான மற்றும் அளவு நிலைகளை மீறுவதாகும், இதில் சாதாரண மைக்ரோஃப்ளோராவின் பிரதிநிதிகள் குறைவாகி, அவற்றின் இடம் ஒரு நோய்க்கிருமி திரிபு மூலம் எடுக்கப்படுகிறது. அல்லது மற்றவற்றை விட வலுவான நுண்ணுயிரிகளின் விரைவான வளர்ச்சி உள்ளது. உள்ளூர் மற்றும் பொது நோய் எதிர்ப்பு சக்தி, தாழ்வெப்பநிலை, ஊட்டச்சத்து குறைபாடு, மன அழுத்தம், GERD [ 4 ] மற்றும் ஆபத்து காரணிகளுடன் தொடர்புடைய பல காரணிகளின் மீறலால் இது எளிதாக்கப்படலாம்.
ஆபத்து காரணிகள்
குரல்வளை தொண்டை அழற்சியின் வளர்ச்சிக்கு வழிவகுக்கும் ஆபத்து காரணிகள் ஏராளமாக உள்ளன. உதாரணமாக, குரல்வளை தொண்டை அழற்சியின் வளர்ச்சி வைட்டமின் குறைபாடு அல்லது உடலின் பாக்டீரியா அல்லது பூஞ்சை தொற்று ஆகியவற்றால் ஊக்குவிக்கப்படலாம். நோய் எதிர்ப்பு சக்தி குறைந்து, ஹார்மோன் பின்னணி அல்லது உயிர்வேதியியல் சுழற்சி சீர்குலைந்த, உடலியல் ரீதியாக பலவீனமான நோயாளிகளில் டான்சில்லிடிஸ் பெரும்பாலும் காணப்படுகிறது. அதே நேரத்தில், சமீபத்திய வைரஸ், பூஞ்சை மற்றும் குறைவான பாக்டீரியா தொற்று வரலாற்றைக் கொண்ட நோயாளிகள் பெரும்பாலும் நோய்வாய்ப்படுகிறார்கள். முந்தைய நோய்த்தொற்றின் பின்னணியில் உடலின் பாதுகாப்பு வழிமுறைகள் கூர்மையாகக் குறைக்கப்படுவதால் இது விளக்கப்படுகிறது. ஒரு நபரின் ஈடுசெய்யும் மற்றும் தகவமைப்பு வழிமுறைகள் சீர்குலைந்து, சளி சவ்வுகளின் டிஸ்பாக்டீரியோசிஸ் உருவாகும்போது டான்சில்லிடிஸ் உருவாகிறது.
டிஸ்பாக்டீரியோசிஸ் பெரும்பாலும் ஒரு பொதுவான வளர்சிதை மாற்றக் கோளாறு, ஒருங்கிணைப்பை விட ஒற்றுமையற்ற செயல்முறைகளின் பரவல் ஆகியவற்றுடன் சேர்ந்து நிலைமை மோசமடைகிறது. இது ஒட்டுமொத்த உடலின் நிலையிலும், நோய் எதிர்ப்பு சக்தியின் நிலையிலும் எதிர்மறையான விளைவைக் கொண்டிருக்கிறது. ஆஞ்சினாவின் ஆபத்து என்னவென்றால், இரத்தத்தில் கழிவு வளர்சிதை மாற்றங்கள், நச்சுகள் குவிவதுதான். அதன்படி, ஆஞ்சினா உடலின் போதைப்பொருளுடன் சேர்ந்துள்ளது.
சில மருந்துகள் மற்றும் மருந்துகள், நுண்ணுயிர் எதிர்ப்பிகள், பூஞ்சை எதிர்ப்பு மருந்துகள், கட்டி எதிர்ப்பு முகவர்கள் மற்றும் காசநோய் எதிர்ப்பு மருந்துகள் போன்றவையும் ஆபத்து காரணிகளாக செயல்படுகின்றன. அவை உடலை பலவீனப்படுத்தலாம், போதையை ஏற்படுத்தலாம், நோய் எதிர்ப்பு சக்தியைக் குறைக்கலாம் மற்றும் ஹார்மோன் சமநிலையை சீர்குலைக்கலாம். சில நேரங்களில் ஆஞ்சினாவின் வளர்ச்சி நச்சுப் பொருட்கள் மற்றும் தீங்கு விளைவிக்கும் உற்பத்தி காரணிகளின் வளர்ச்சியால் எளிதாக்கப்படுகிறது (உண்மையில், இந்த விஷயத்தில் நாம் குரல்வளை ஆஞ்சினாவை ஒரு தொழில் நோயாகப் பேசுகிறோம்).
ஆபத்து காரணிகளில் எண்டோஜெனஸ் (உள்) காரணங்கள் மற்றும் வெளிப்புற (வெளிப்புற) காரணங்கள் அடங்கும். எண்டோஜெனஸ் காரணங்களில் ஆரோக்கியமற்ற வாழ்க்கை முறை, மோசமான ஊட்டச்சத்து, சமநிலையற்ற உணவு மற்றும் வைட்டமின் குறைபாடு ஆகியவை அடங்கும். வெளிப்புற காரணிகளில் உடலின் நிலை அடங்கும்: டிஸ்பாக்டீரியோசிஸ், நோயெதிர்ப்பு கோளாறுகள் மற்றும் ஹார்மோன் சமநிலையின்மை.
கடுமையான புற்றுநோய்கள் தொடர்பாக கதிர்வீச்சு சிகிச்சை அல்லது கீமோதெரபி பெறும் நோயாளிகளுக்கு, காசநோய் எதிர்ப்பு சிகிச்சையின் பின்னணியில் அடிக்கடி குரல்வளை டான்சில்லிடிஸ் உருவாகிறது. உடலின் கடுமையான அல்லது நாள்பட்ட போதைப்பொருளின் பின்னணியில் குரல்வளை டான்சில்லிடிஸ் உருவாகலாம். சில சந்தர்ப்பங்களில், குரல்வளை டான்சில்லிடிஸின் வளர்ச்சி மன அழுத்தம், நரம்பியல் மன அழுத்தம், உடல் சோர்வு, தூக்கமின்மை ஆகியவற்றால் எளிதாக்கப்படலாம், ஏனெனில் இவை அனைத்தும் உடலின் பாதுகாப்பு வழிமுறைகளில் குறைவுக்கு வழிவகுக்கிறது.
நோய் தோன்றும்
குரல்வளை தொண்டை அழற்சி என்பது குரல்வளை வென்ட்ரிக்கிள்கள் மற்றும் பைரிஃபார்ம் சைனஸ்களின் சளி சவ்வுக்கு அடியில் உள்ள லிம்பாய்டு திசுக்களின் ஒரு மோசமான வீக்கமாகும், அதே போல் குரல்வளையின் உள் மேற்பரப்பு முழுவதும் தனிப்பட்ட நுண்ணறைகளின் வடிவத்தில் சிதறடிக்கப்படுகிறது. இந்த நுண்ணறைகளின் வீக்கம் வெண்மையான அல்லது மஞ்சள் நிற புள்ளி வடிவங்களை உருவாக்குவதன் மூலம் வெளிப்படுகிறது, அவை அதிக அளவில் குவியும் இடங்களில் அவை லிம்பாய்டு திசுக்களின் சங்கமமான அழற்சி பகுதிகளை உருவாக்குகின்றன. சில சந்தர்ப்பங்களில், லிம்பாய்டு திசுக்களின் குறிப்பிடத்தக்க குவிப்புகள் பைரிஃபார்ம் சைனஸில் ஏற்படுகின்றன, இதன் கடுமையான வீக்கம் பைரிஃபார்ம் சைனஸின் டான்சில்லிடிஸ் என்று அழைக்கப்படுகிறது. SN கெச்சினாஷ்விலி (1960) குறிப்பிடுவது போல, குரல்வளை அழற்சியின் பிற வடிவங்களுடன், அதன் ஆழமான அடுக்குகள் முக்கியமாக பாதிக்கப்படுகின்றன. இந்த நோய்கள் சப்மியூகஸ் லாரிங்கிடிஸின் ஒரு குழுவை உருவாக்குகின்றன, இதை சில ஆசிரியர்கள், ஃபைப்ரினஸ் மற்றும் ஃபோலிகுலர் லாரிங்கிடிஸ் உடன் சேர்ந்து, லாரிஞ்சியல் டான்சில்லிடிஸ் என்று அழைக்கிறார்கள்.
படிவங்கள்
சில ஆசிரியர்கள் சளி சளிக்கு அடியில் ஏற்படும் குரல்வளை அழற்சியை மூன்று வடிவங்களாகப் பிரிக்கிறார்கள்:
- எடிமாட்டஸ் லாரிங்கிடிஸ், இதில் குரல்வளையின் சளி சவ்வு வீங்கி, சாம்பல்-மஞ்சள் நிறத்துடன் எடிமாட்டஸ்-மெழுகு நிறமாக இருக்கும்;
- ஊடுருவும் குரல்வளை அழற்சி, இதில் குரல்வளையின் சளி சவ்வு கூர்மையாக தடிமனாகிறது (அழற்சி எக்ஸுடேட்டுடன் ஊடுருவுகிறது) மற்றும் ஹைபர்மிக்;
- ஃபிளெக்மோனஸ் லாரன்கிடிஸ், மென்மையான திசுக்களின் கடுமையான வீக்கத்தால் வகைப்படுத்தப்படுகிறது, சில சமயங்களில் குரல்வளையின் உட்புற பெரிகோண்ட்ரியம் ஒரு பகுதியில் அல்லது இன்னொரு பகுதியில் ஒரு சீழ் இருப்பதுடன் இருக்கும்.
கண்டறியும் குரல்வளை தொண்டை புண்
குரல்வளை தொண்டை அழற்சியின் முதல் அறிகுறிகள் தோன்றும்போது, நீங்கள் விரைவில் ஒரு மருத்துவரை சந்திக்க வேண்டும். முதலில், உங்கள் உள்ளூர் சிகிச்சையாளரை (குடும்ப மருத்துவரை) தொடர்பு கொள்ளவும், அதன் பிறகு அவர் மேலும் நோயறிதல் மற்றும் மேலதிக சிகிச்சையின் போக்கை தீர்மானிக்கிறார். தேவைப்பட்டால், சோதனைகள் மற்றும் கூடுதல் நிபுணர் ஆலோசனைகள் பரிந்துரைக்கப்படலாம். [ 5 ]
ஒரு விதியாக, நோயறிதல் நோயாளியின் வழக்கமான பரிசோதனை, மருத்துவ வரலாறு சேகரிப்பு மற்றும் பரிசோதனையை அடிப்படையாகக் கொண்டது. ஆஞ்சினாவின் சிறப்பியல்புகளான வெளிப்புற அறிகுறிகளின் அடிப்படையில், ஒருவர் முதன்மை நோயறிதலை அனுமானிக்கலாம். ஆனால் ஆய்வகம் மற்றும் பிற ஆய்வுகளின் போது இது உறுதிப்படுத்தப்பட வேண்டும். சோதனை முடிவுகளுக்காக காத்திருக்க நேரமில்லை என்றால் (பெரும்பாலான சந்தர்ப்பங்களில் இது நடக்கும், ஏனெனில் ஆஞ்சினா விரைவாக முன்னேறுகிறது), நெறிமுறையின்படி நிலையான சிகிச்சை பரிந்துரைக்கப்படுகிறது. இதில் பொதுவாக பாக்டீரியா எதிர்ப்பு சிகிச்சை, அழற்சி எதிர்ப்பு மருந்துகள் மற்றும் உள்ளூர் முகவர்கள் அடங்கும். கூடுதல் தகவல்களைப் பெற, மருத்துவர் ஆய்வக சோதனைகள், கருவி நோயறிதல் முறைகளை பரிந்துரைக்கலாம். வேறுபட்ட நோயறிதல்கள் தேவைப்படலாம். பெரும்பாலும், குரல்வளை ஆஞ்சினா தொற்று மோனோநியூக்ளியோசிஸ், கடுமையான ஃபரிங்கிடிஸ், குரல்வளை அழற்சி (ஒத்த அறிகுறிகள் குறிப்பிடப்பட்டுள்ளன) போன்ற நோய்களிலிருந்து வேறுபடுகிறது. [ 6 ]
சோதனைகள்
குரல்வளை தொண்டை அழற்சி ஏற்பட்டால், ஒரு நிலையான சோதனைகள் பரிந்துரைக்கப்படுகின்றன: மருத்துவ இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள், மல பரிசோதனைகள். இந்த சோதனைகள் நோயாளியின் நிலை பற்றிய முக்கியமான தகவல்களை வழங்குகின்றன, நோயின் தீவிரத்தைக் குறிக்கின்றன, மேலும் அழற்சி அல்லது தொற்று செயல்முறையின் வளர்ச்சியைக் குறிக்கலாம். இந்த சோதனைகள் நிலையை மாறும் வகையில் கண்காணிக்கப் பயன்படுத்தப்படலாம், குறிப்பாக, பரிந்துரைக்கப்பட்ட சிகிச்சைக்கு உடலின் எதிர்வினை.
சோதனைகளில் இருந்து பாக்டீரியாவியல் கலாச்சாரமும் கட்டாயமாகும். இதற்காக, தொண்டை மற்றும் மூக்கிலிருந்து ஒரு ஸ்வாப் எடுக்கப்படுகிறது, பின்னர் ஆய்வகத்தில் உயிரியல் பொருட்களின் மேலும் கலாச்சாரம் செய்யப்படுகிறது. கலாச்சாரம் மலட்டு நிலையில் செய்யப்படுகிறது. கலாச்சாரங்கள் உகந்த நிலைமைகளின் கீழ் (ஒரு தெர்மோஸ்டாட்டில்) அடைகாக்கப்படுகின்றன. பின்னர் ஒரு தூய கலாச்சாரம் தனிமைப்படுத்தப்பட்டு, அடையாளம் காணப்படுகிறது (இனங்கள் மற்றும் இனங்கள் தீர்மானிக்கப்படுகின்றன). ஒரு ஆண்டிபயாடிக் உணர்திறன் சோதனை பெரும்பாலும் கூடுதலாக செய்யப்படுகிறது. இதற்காக, தனிமைப்படுத்தப்பட்ட ஒவ்வொரு நுண்ணுயிரிக்கும் ஒரு ஆண்டிபயாடிக் தேர்ந்தெடுக்கப்படுகிறது. அதன் உகந்த அளவு மற்றும் செயல்பாட்டின் வழிமுறை தீர்மானிக்கப்படுகிறது. இது ஒவ்வொரு நபருக்கும் பொருத்தமான சிகிச்சையின் மிகவும் துல்லியமான மற்றும் பயனுள்ள தேர்வை அனுமதிக்கிறது. [ 7 ]
வைராலஜிக்கல், நோயெதிர்ப்பு, செரோலாஜிக்கல் ஆராய்ச்சி முறைகளையும் கூடுதலாகப் பயன்படுத்தலாம். தேவைப்பட்டால், ஒரு விரிவான இம்யூனோகிராம் செய்யப்படுகிறது, பாகோசைடிக் செயல்பாடு தீர்மானிக்கப்படுகிறது. இது நோய் எதிர்ப்பு சக்தியின் நிலையை தீர்மானிக்கவும், தேவைப்பட்டால், சரியான நேரத்தில் நோயெதிர்ப்பு திருத்தத்தை மேற்கொள்ளவும் அனுமதிக்கிறது.
கருவி கண்டறிதல்
கருவி நோயறிதல்கள் அரிதாகவே பயன்படுத்தப்படுகின்றன. சில நேரங்களில் ஃபரிங்கோஸ்கோபி தேவைப்படலாம் (துணை கண்ணாடிகளைப் பயன்படுத்தி குரல்வளையின் பின்புற சுவரின் கூடுதல் பரிசோதனை). இருப்பினும், வழக்கமான காட்சி பரிசோதனை போதுமானது என்பதால், இந்த முறையைப் பயன்படுத்த வேண்டிய அவசியமில்லை. ஆனால் பைலோனெப்ரிடிஸ், மாரடைப்பு நோய்கள் போன்ற சிக்கல்களின் ஆபத்து இருந்தால், கருவி நோயறிதல் முறைகள் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. இந்த வழக்கில், பொருத்தமான முறைகள் பயன்படுத்தப்படுகின்றன.
சிறுநீரக நோய்களைக் கண்டறிய, குறிப்பாக பைலோனெப்ரிடிஸுக்கு, சிறுநீரகங்களின் அல்ட்ராசவுண்ட், CT, MRI மற்றும் பிற இமேஜிங் முறைகள் தேவைப்படலாம். மயோர்கார்டிடிஸ் அல்லது பெரிகார்டிடிஸ் சந்தேகிக்கப்பட்டால், ECG, எக்கோ கார்டியோகிராபி மற்றும் இதயத்தின் அல்ட்ராசவுண்ட் ஆகியவை பயன்படுத்தப்படுகின்றன.
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதல் என்பது ஒரு நோயிலிருந்து மற்றொரு நோயை வேறுபடுத்த வேண்டியதன் அவசியத்தை அடிப்படையாகக் கொண்டது. எனவே, பெரும்பாலும் தொற்று மோனோநியூக்ளியோசிஸிலிருந்து ஆஞ்சினாவை வேறுபடுத்துவது அவசியம். இதைச் செய்வது மிகவும் எளிது. குரல்வளை ஆஞ்சினாவின் விஷயத்தில், பாக்டீரியாவியல் கலாச்சாரம் ஸ்ட்ரெப்டோகாக்கஸின் ஆதிக்கத்துடன் பாக்டீரியா மைக்ரோஃப்ளோராவில் கூர்மையான அதிகரிப்பைக் காட்டுகிறது. தொற்று மோனோநியூக்ளியோசிஸில், ஒரு வைரஸ் தொற்று கண்டறியப்படுகிறது, மேலும் சளி சவ்வுகளின் மைக்ரோபயோசெனோசிஸ் முக்கியமாக ஒரு சாதாரண நிலையில் உள்ளது. மோனோநியூக்ளியோசிஸின் காரணம் ஒரு வைரஸ் தொற்று, குறிப்பாக, EBV தொற்று, சைட்டோமெகலோவைரஸ். அதன்படி, வெவ்வேறு சிகிச்சைகள் பரிந்துரைக்கப்படுகின்றன. [ 8 ]
பல்வேறு வகையான ஃபரிங்கிடிஸ், லாரிங்கிடிஸ், டிராக்கிடிஸ் ஆகியவற்றை குரல்வளை டான்சில்லிடிஸிலிருந்து வேறுபடுத்துவதும் பெரும்பாலும் அவசியம். வேறுபட்ட நோயறிதல் பல்வேறு ஆய்வக சோதனைகள், குறிப்பாக, உயிர்வேதியியல் மற்றும் மருத்துவ இரத்த பரிசோதனைகள், குறைவாக அடிக்கடி - சிறுநீர் சோதனைகள் ஆகியவற்றின் அடிப்படையில் அமைந்துள்ளது. அழற்சி-தொற்று செயல்முறையின் தன்மையை தீர்மானிக்க சோதனைகளைப் பயன்படுத்தலாம்.
குரல்வளை தொண்டை அழற்சியின் வளர்ச்சிக்கான காரணம் ஒரு பாக்டீரியா அல்லது பூஞ்சை தொற்று என்றால், ஒரு பாக்டீரியாவியல் கலாச்சாரம் மேற்கொள்ளப்படுகிறது, இது நோய்க்கிருமியை வேறுபடுத்தி, அதன் இனங்கள் மற்றும் இனத்தை தீர்மானிப்பது வரை அனுமதிக்கிறது. பூஞ்சை மற்றும் பாக்டீரியா தொற்றுகளுக்கு சிகிச்சைக்கு வெவ்வேறு அணுகுமுறைகள் தேவைப்படுகின்றன. நோய்க்கிருமி மைக்ரோஃப்ளோராவின் அளவு குறிகாட்டிகளையும், ஒரு குறிப்பிட்ட ஆண்டிபயாடிக்க்கு அதன் தனிப்பட்ட உணர்திறனையும் தீர்மானிக்க முடியும்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை குரல்வளை தொண்டை புண்
சிகிச்சை பெரும்பாலும் ஆதரவாக இருக்கும், மேலும் இது குரல்வளை தொண்டை அழற்சியின் தீவிரத்தைப் பொறுத்தது.
- குரல் ஓய்வு: இது மிக முக்கியமான காரணி. குரல்வளை தொண்டை அழற்சியில் குரலைப் பயன்படுத்துவது முழுமையடையாத அல்லது தாமதமான மீட்சிக்கு வழிவகுக்கிறது. முழுமையான குரல் ஓய்வு பரிந்துரைக்கப்படுகிறது, இருப்பினும் இதை அடைவது கிட்டத்தட்ட சாத்தியமற்றது. நோயாளி பேச வேண்டியிருந்தால், அவருக்கு "ரகசியக் குரலை" பயன்படுத்த அறிவுறுத்தப்பட வேண்டும்; அதாவது, கிசுகிசுப்பு அல்லது வெளிப்பாடு இல்லாமல் குறைந்த சத்தத்தில் ஒரு சாதாரண குரல்.
- நீராவி உள்ளிழுத்தல்: ஈரப்பதமான காற்றை உள்ளிழுப்பது மேல் சுவாசக் குழாயில் ஈரப்பதத்தை அதிகரிக்கிறது மற்றும் சுரப்புகள் மற்றும் கசிவுகளை அகற்ற உதவுகிறது.
- எரிச்சலூட்டும் பொருட்களைத் தவிர்த்தல்: புகைபிடித்தல் மற்றும் மது அருந்துவதைத் தவிர்க்க வேண்டும். புகைபிடித்தல் நோய் செயல்முறையின் விரைவான தீர்வை தாமதப்படுத்துகிறது.
- உணவுமுறை மாற்றம்: இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ் நோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு உணவு கட்டுப்பாடுகள் பரிந்துரைக்கப்படுகின்றன. இதில் காஃபின் கலந்த பானங்கள், காரமான உணவுகள், கொழுப்பு நிறைந்த உணவுகள், சாக்லேட், மிளகுக்கீரை ஆகியவற்றைத் தவிர்ப்பது அடங்கும். மற்றொரு முக்கியமான வாழ்க்கை முறை மாற்றம் தாமதமான உணவைத் தவிர்ப்பது. நோயாளி படுக்கைக்கு குறைந்தது 3 மணி நேரத்திற்கு முன்பே சாப்பிட வேண்டும். நோயாளி நிறைய தண்ணீர் குடிக்க வேண்டும். இந்த உணவுமுறை நடவடிக்கைகள் கிளாசிக் GERD இல் பயனுள்ளதாக இருப்பதாகக் காட்டப்பட்டுள்ளது, இருப்பினும் LPR இல் அவற்றின் செயல்திறன் சர்ச்சைக்குரியது, ஆனால் அவை இன்னும் பயன்படுத்தப்படுகின்றன. [ 9 ]
- மருந்து: குரல்வளை அழற்சி உள்ள ஆரோக்கியமான நோயாளிகளுக்கு தற்போது நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படவில்லை; இருப்பினும், அதிக ஆபத்துள்ள நோயாளிகள் மற்றும் கடுமையான அறிகுறிகள் உள்ளவர்களுக்கு நுண்ணுயிர் எதிர்ப்பிகள் வழங்கப்படலாம். கிராம் கறை மற்றும் கலாச்சாரம் அடையாளம் காணப்பட்டால் மட்டுமே சில ஆசிரியர்கள் குறுகிய-ஸ்பெக்ட்ரம் நுண்ணுயிர் எதிர்ப்பிகளை பரிந்துரைக்கின்றனர். பாக்டீரியா குரல்வளை அழற்சிக்கான சிகிச்சையின் முக்கிய அம்சம் ஆண்டிபயாடிக் சிகிச்சையாகும். ஸ்ட்ரெப்டோகாக்கால் தொற்றுகள் அல்லது நுண்ணுயிரிகளின் பிற கோகல் வடிவங்களை முதன்மையாக குறிவைக்கும் பல்வேறு நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன. அழற்சி எதிர்ப்பு மருந்துகளும் பரிந்துரைக்கப்படுகின்றன. தேவைப்பட்டால், ஆண்டிபிரைடிக் மற்றும் வலி நிவாரணி மருந்துகள் உள்ளிட்ட அறிகுறி சிகிச்சை பரிந்துரைக்கப்படுகிறது. படுக்கை ஓய்வு அவசியம். இது பைலோனெஃப்ரிடிஸ் மற்றும் மயோர்கார்டிடிஸ் போன்ற சிக்கல்களைத் தவிர்க்க உதவும்.
பூஞ்சை தோற்றம் கொண்ட குரல்வளை தொண்டை புண்ணை ஃப்ளூகோனசோல் போன்ற வாய்வழி பூஞ்சை எதிர்ப்பு மருந்துகளால் குணப்படுத்தலாம். சிகிச்சை பொதுவாக மூன்று வாரங்களுக்கு தேவைப்படும், தேவைப்பட்டால் மீண்டும் செய்யலாம். குரல்வளை பரிசோதனை மற்றும்/அல்லது கலாச்சாரம் மூலம் பூஞ்சை தொற்று உறுதிப்படுத்தப்பட்ட நோயாளிகளுக்கு இது செய்யப்பட வேண்டும்.
சுரப்புகளை அழிக்க குயீஃபெனெசின் போன்ற மியூகோலிடிக்ஸ் பயன்படுத்தப்படலாம்.
வாழ்க்கை முறை மற்றும் உணவுமுறை மாற்றங்களுடன் கூடுதலாக, LPR உடன் தொடர்புடைய குரல்வளை அழற்சிக்கு ஆன்டி-ரிஃப்ளக்ஸ் மருந்துகள் மூலம் சிகிச்சை அளிக்கப்படுகிறது. H2 ஏற்பி தடுப்பான்கள் மற்றும் புரோட்டான் பம்ப் தடுப்பான்கள் போன்ற அமில உற்பத்தியை அடக்கும் மருந்துகள் இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸுக்கு எதிராக பயனுள்ளதாக இருக்கும், இருப்பினும் புரோட்டான் பம்ப் தடுப்பான்கள் LPR க்கு எதிராக மிகவும் பயனுள்ளதாகத் தோன்றுகின்றன. இதற்கு அதிக அளவுகள் அல்லது ஒரு நாளைக்கு இரண்டு முறை மருந்தளவு விதிமுறை தேவைப்படலாம்.[ 10 ]
குரல்வளை தொண்டை அழற்சி சிகிச்சைக்கு ஆண்டிஹிஸ்டமின்கள் அல்லது வாய்வழி கார்டிகோஸ்டீராய்டுகளைப் பயன்படுத்துவதை கிடைக்கக்கூடிய தரவு ஆதரிக்கவில்லை.
மருந்துகள்
குரல்வளை தொண்டை அழற்சிக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் முக்கிய மருந்துகளைப் பார்ப்போம்.
- சுப்ராஸ்டின் (ஆண்டிஹிஸ்டமைன், அழற்சி எதிர்ப்பு முகவர்)
மருந்தளவு: 7 நாட்களுக்கு ஒரு நாளைக்கு 1 மாத்திரையை 1-2 முறை எடுத்துக் கொள்ளுங்கள்.
முன்னெச்சரிக்கைகள்: கர்ப்பம் மற்றும் பாலூட்டும் போது பயன்படுத்த பரிந்துரைக்கப்படவில்லை. அதிக கவனம் செலுத்த வேண்டிய செயல்பாடுகளைக் கொண்ட நபர்களால் பயன்படுத்தக்கூடாது.
பக்க விளைவுகள்: மயக்கம், சோம்பல்.
- சிப்ரோஃப்ளோக்சசின் (பாக்டீரியா எதிர்ப்பு, அழற்சி எதிர்ப்பு நடவடிக்கை).
மருந்தளவு: ஒரு மாத்திரை (500 மி.கி) ஒரு நாளைக்கு ஒரு முறை. சிகிச்சையின் படிப்பு 5 நாட்களுக்கு மேல் இல்லை.
முன்னெச்சரிக்கைகள்: கர்ப்பமாக இருந்தாலோ அல்லது தாய்ப்பால் கொடுத்தாலோ, அல்லது நீங்கள் 6 வயதுக்குட்பட்ட குழந்தையாக இருந்தாலோ எடுத்துக்கொள்ள வேண்டாம்.
பக்க விளைவுகள்: குமட்டல், வாந்தி, வயிற்றுப்போக்கு, தலைவலி, டிஸ்பாக்டீரியோசிஸ், பசியின்மை, கல்லீரல் வலி.
- சுமேட் (ஆண்டிபயாடிக்)
மருந்தளவு: ஒரு சஸ்பென்ஷனாக, ஒரு தேக்கரண்டி எடுத்து, ஒரு கிளாஸ் தண்ணீரில் கரைத்து, ஒரு நாளைக்கு மூன்று முறை குடிக்கவும். மாத்திரைகளாக - 1 மாத்திரை ஒரு நாளைக்கு 3-4 முறை.
முன்னெச்சரிக்கைகள்: கர்ப்பம், டிஸ்பாக்டீரியோசிஸ், கல்லீரல் மற்றும் இரைப்பை குடல் நோய்க்குறியியல், இரத்தப்போக்கு போக்கு ஆகியவற்றிற்கு பரிந்துரைக்கப்படவில்லை.
பக்க விளைவுகள்: தலைவலி, குமட்டல், வாந்தி, டிஸ்டோனிக் கோளாறுகள், வயிற்றுப்போக்கு, வாய்வு.
- அனாஃபெரான் (இம்யூனோஸ்டிமுலேட்டிங், ஆன்டிவைரல், அழற்சி எதிர்ப்பு முகவர்).
மருந்தளவு: ஒரு மாத்திரை ஒரு நாளைக்கு 2-3 முறை. சிகிச்சையின் படிப்பு 7-14 நாட்கள்.
முன்னெச்சரிக்கைகள்: 6 வயதுக்குட்பட்ட குழந்தைகள் அல்லது கர்ப்பிணிப் பெண்கள் எடுத்துக்கொள்ள வேண்டாம்.
பக்க விளைவுகள்: குமட்டல், வாந்தி, போதை, அதிகரித்த உடல் வெப்பநிலை.
பிசியோதெரபி சிகிச்சை
சில நேரங்களில், குரல்வளை தொண்டை அழற்சி சிகிச்சைக்கு பல்வேறு பிசியோதெரபி முறைகள் பரிந்துரைக்கப்படுகின்றன, குறிப்பாக, UF (குரல்வளை, குரல்வளை, நாசோபார்னக்ஸ் ஆகியவற்றில் புற ஊதா ஒளியின் இலக்கு நடவடிக்கை). ஒளி நடைமுறைகள் மற்றும் மின் நடைமுறைகள் பயன்படுத்தப்படுகின்றன. வெப்பநிலை இல்லாவிட்டால், வெப்ப நடைமுறைகள் குறிக்கப்படுகின்றன, அதே போல் உள்ளிழுத்தல்களும் குறிக்கப்படுகின்றன. இல்லையெனில், படுக்கை ஓய்வு பரிந்துரைக்கப்படுகிறது. நோயின் கடுமையான வடிவங்களுக்கு, நீண்ட போக்கைக் கொண்ட, பிசியோதெரபி பொதுவாக பரிந்துரைக்கப்படுகிறது. மற்ற சந்தர்ப்பங்களில், மருந்துகளுடன் பழகுவது நல்லது.
மூலிகை சிகிச்சை
குரல்வளை தொண்டை அழற்சிக்கு மூலிகை சிகிச்சை பெரும்பாலும் பயன்படுத்தப்படுகிறது. ஆனால் இது ஒரு துணை சிகிச்சை முறை என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும். இது ஒரு மருத்துவருடன் ஆரம்ப ஆலோசனைக்குப் பிறகு பயன்படுத்தப்படுகிறது, ஏனெனில் மிகவும் பாதிப்பில்லாத மூலிகை கூட ஏராளமான பக்க விளைவுகளை ஏற்படுத்தும். டான்சில்லிடிஸுக்கு, மூலிகைகள் பெரும்பாலும் வாய் கொப்பளிப்பதற்கான காபி தண்ணீர் வடிவில் பயன்படுத்தப்படுகின்றன. சூடான காபி தண்ணீருடன் வாய் கொப்பளிக்கவும். ஒரு காபி தண்ணீரை தயாரிப்பது மிகவும் எளிது: 1-2 தேக்கரண்டி தாவரப் பொருட்கள் ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றப்படுகின்றன, அதன் பிறகு அவை சுமார் 30-40 நிமிடங்கள் காய்ச்ச அனுமதிக்கப்படுகின்றன. மருந்தை இறுக்கமாக மூடிய மூடியின் கீழ் செலுத்த வேண்டும். ஒரு நாளைக்கு 5-6 முறை வாய் கொப்பளிக்க பரிந்துரைக்கப்படுகிறது. டான்சில்லிடிஸுக்கு மிகவும் பயனுள்ளதாக இருக்கும் மூலிகைகளின் விளக்கம் கீழே உள்ளது.
அல்கெமில்லா மூலிகை. அழற்சி எதிர்ப்பு, பாக்டீரியா எதிர்ப்பு விளைவைக் கொண்டுள்ளது. பல வைட்டமின்கள் மற்றும் தாதுக்களைக் கொண்டுள்ளது: குழு A, B, E, C இன் வைட்டமின்கள். இந்த மூலிகை புத்துணர்ச்சியூட்டும், நோயெதிர்ப்புத் தூண்டுதல், ஹீமோஸ்டேடிக், காயம் குணப்படுத்தும் விளைவைக் கொண்டுள்ளது, உடல் வெப்பநிலையைக் குறைக்கிறது. ஒவ்வாமை, தன்னுடல் தாக்க எதிர்வினைகளை நீக்குகிறது, செரிமானத்தை இயல்பாக்குகிறது, வீக்கத்தை நீக்குகிறது. கழுவுவதற்கு மட்டுமல்ல, வாய்வழியாகவும் எடுத்துக்கொள்ளலாம் (ஒரு நாளைக்கு ஒரு கிளாஸுக்கு மேல் இல்லை).
ஸ்டீவியா மூலிகை. ஸ்டீவியா என்பது ஒரு வற்றாத மூலிகையாகும், இதன் செயல் உடலில் வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குவதை நோக்கமாகக் கொண்டுள்ளது. இது ஒரு இம்யூனோமோடூலேட்டரி விளைவைக் கொண்டுள்ளது: இது நோயெதிர்ப்பு மண்டலத்தின் நிலையை இயல்பாக்குகிறது, உடலின் சகிப்புத்தன்மையை அதிகரிக்கிறது, தொற்று நோய்களுக்கு எதிர்ப்புத் தெரிவிக்கிறது. ஸ்டீவியா ஒரு வைரஸ் தடுப்பு விளைவால் வகைப்படுத்தப்படுகிறது. இது தன்னுடல் தாக்க ஆக்கிரமிப்பு மற்றும் ஒவ்வாமை அறிகுறிகளை திறம்பட நீக்குகிறது. உண்மையில், ஸ்டீவியா உடலில் ஒரு சிக்கலான விளைவைக் கொண்டிருக்கிறது என்று நாம் கூறலாம். குரல்வளை டான்சில்லிடிஸுக்கு ஒரு தவிர்க்க முடியாத தீர்வு. இதை வாய் கொப்பளிக்கவும், மூக்கைக் கழுவவும் பயன்படுத்தலாம்.
ஆட்டின் ரூ ஒரு வற்றாத மருத்துவ தாவரமாகும். இது வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குகிறது, இரத்த சர்க்கரை அளவைக் குறைக்கிறது, மேலும் பசியை மேம்படுத்துகிறது, நோய் எதிர்ப்பு சக்தியை அதிகரிக்கிறது, உடலின் தகவமைப்பு திறனை செயல்படுத்துகிறது மற்றும் தொற்று நோய்களுக்கு எதிர்ப்பை அதிகரிக்கிறது. இந்த மூலிகை ஒரு டையூரிடிக், கொலரெடிக் விளைவைக் கொண்டுள்ளது, மேலும் வைட்டமின் சி மூலமாகும். இந்த வைட்டமின் மீட்சியை துரிதப்படுத்துகிறது மற்றும் தொற்று மற்றும் அழற்சி செயல்முறைகளில் இன்றியமையாதது.
அமராந்த் புல் அதன் பண்புகளில் ரோஜா அல்லது ரோஜா இடுப்புகளை மிகவும் ஒத்திருக்கிறது. இதில் அதிக அளவு அத்தியாவசிய எண்ணெய்கள், ஃபிளாவனாய்டுகள், பிசின்கள் உள்ளன. இது வீக்கம், தொண்டை வலி, இருமல், நாசி நெரிசலை விரைவாக நீக்குகிறது. இது செரிமானம், வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துகிறது, கொலரெடிக் மற்றும் டையூரிடிக் விளைவைக் கொண்டுள்ளது, இரத்த சர்க்கரை அளவைக் குறைக்கிறது. நடைமுறையில் எந்த முரண்பாடுகளும் இல்லை. இது காபி தண்ணீர், உட்செலுத்துதல், இலைகள் மற்றும் இதழ்கள் வடிவில் பயன்படுத்தப்படுகிறது, அவை தேநீரில் சேர்க்கப்படுகின்றன.
முன்அறிவிப்பு
பொதுவாக, சரியான சிகிச்சை மற்றும் சரியான நேரத்தில் நோயறிதலுடன், குரல்வளை டான்சில்லிடிஸ் முழு மீட்புடன் சாதகமாக முடிகிறது.

