கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பெரிகார்டியல் பஞ்சர், பெரிகார்டியோசென்டெசிஸ்: செயல்திறன் முறைகள், சிக்கல்கள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
இதய அறுவை சிகிச்சை என்பது அறுவை சிகிச்சை தலையீடு மூலம் இதயத்தின் செயல்பாட்டை ஒழுங்குபடுத்த அனுமதிக்கும் மருத்துவத் துறையாகும். இது அதன் ஆயுதக் களஞ்சியத்தில் பல வகையான இதய அறுவை சிகிச்சைகளைக் கொண்டுள்ளது. அவற்றில் சில மிகவும் அதிர்ச்சிகரமானதாகக் கருதப்படுகின்றன மற்றும் கடுமையான அறிகுறிகளுக்காக சிகிச்சை நோக்கங்களுக்காக செய்யப்படுகின்றன. ஆனால் பெரிகார்டியல் பஞ்சர் போன்ற இதய அறுவை சிகிச்சைகளும் உள்ளன, அவை ஸ்டெர்னத்தைத் திறந்து இதய குழிக்குள் ஊடுருவ வேண்டிய அவசியமில்லை. இந்த தகவல் தரும் மினி-ஆபரேஷன் சிகிச்சை மற்றும் நோயறிதல் நோக்கங்களுக்காக செய்யப்படலாம். மேலும், செயல்படுத்தலின் அனைத்து வெளிப்படையான எளிமை இருந்தபோதிலும், இது ஒரு நபரின் உயிரைக் கூட காப்பாற்றும்.
செயல்முறைக்கான அடையாளங்கள்
பெரிகார்டியோசென்டெசிஸ் என்பது பெரிகார்டியல் பையில் இருந்து எக்ஸுடேட்டை அகற்றுவதை உள்ளடக்கிய ஒரு அறுவை சிகிச்சை ஆகும். பெரிகார்டியல் குழியில் சிறிது அளவு திரவம் தொடர்ந்து உள்ளது என்பதைப் புரிந்துகொள்வது முக்கியம், ஆனால் இது உடலியல் ரீதியாக தீர்மானிக்கப்பட்ட நிகழ்வு, இது இதயத்தில் எதிர்மறையான விளைவை ஏற்படுத்தாது. வழக்கத்தை விட அதிக திரவம் குவிந்தால் சிக்கல்கள் எழுகின்றன.
பெரிகார்டியல் பையில் திரவத்தை வெளியேற்றுவதற்கான அறுவை சிகிச்சை, பூர்வாங்க நோயறிதல் ஆய்வுகள் அதில் எஃபியூஷன் இருப்பதை உறுதிப்படுத்தினால் மட்டுமே செய்யப்படுகிறது. பெரிகார்டியத்தில் (பெரிகார்டிடிஸ்) ஒரு அழற்சி செயல்முறையின் போது அதிக அளவு எக்ஸுடேட் இருப்பதைக் காணலாம், இது ஒரு பாக்டீரியா தொற்று சேர்ந்தால் எக்ஸுடேடிவ் அல்லது சீழ் மிக்கதாக இருக்கலாம். ஹீமோபெரிகார்டியம் போன்ற ஒரு வகை நோயியலில், எக்ஸுடேட்டில் கணிசமான எண்ணிக்கையிலான இரத்த அணுக்கள் உள்ளன மற்றும் வெளியேற்றப்பட்ட திரவம் சிவப்பு நிறத்தில் இருக்கும்.
ஆனால் பெரிகார்டிடிஸ் தானாகவே ஏற்படாது. பெரிகார்டியல் குழிக்குள் கசிவு ஏற்படுவது மாரடைப்பு போன்ற இதய நோய்கள் மற்றும் இருதய அமைப்புடன் தொடர்பில்லாத நோய்கள் ஆகிய இரண்டாலும் தூண்டப்படலாம். இத்தகைய நோய்களில் பின்வருவன அடங்கும்: சிறுநீரக செயலிழப்பு, முடக்கு வாதம், காசநோய், கொலாஜினோசிஸ், யுரேமியா. ஆட்டோ இம்யூன் மற்றும் புற்றுநோயியல் நோய்க்குறியீடுகளில் மருத்துவர்கள் சில நேரங்களில் இதேபோன்ற சூழ்நிலையைக் கவனிக்கின்றனர். கூடுதலாக, பெரிகார்டியத்தில் சீழ் மிக்க எக்ஸுடேட் இருப்பது நோயாளியின் உடலில் ஒரு பாக்டீரியா தொற்று இருப்பதோடு தொடர்புடையதாக இருக்கலாம்.
சில வாசகர்களுக்கு ஒரு நியாயமான கேள்வி இருக்கலாம்: பெரிகார்டியத்தில் திரவம் இருப்பது உடலியல் ரீதியாக நிபந்தனைக்குட்பட்ட நிகழ்வாகக் கருதப்பட்டால், அதை ஏன் வெளியேற்ற வேண்டும்? ஒரு சிறிய அளவு திரவம் இதயத்தின் வேலையில் தலையிட முடியாது, ஆனால் அதன் அளவு விரைவாக அதிகரித்து, முக்கிய உறுப்பில் அழுத்தத்தை உருவாக்கினால், அதன் செயல்பாடுகளைச் சமாளிப்பது கடினமாகிவிடும், மேலும் இதய டம்போனேட் உருவாகிறது.
கார்டியாக் டம்போனேட் என்பது இதயத் துடிப்பு அதிர்ச்சியின் ஒரு நிலையாகும், இது பெரிகார்டியல் குழியில் உள்ள அழுத்தம் வலது ஏட்ரியத்தில் உள்ள இரத்த அழுத்தத்தை விட அதிகமாகும்போதும், டயஸ்டோலின் போது, வென்ட்ரிக்கிளில் ஏற்படும்போதும் ஏற்படுகிறது. இதயம் சுருக்கப்பட்டு போதுமான இரத்த ஓட்டத்தை வழங்க முடியாது. இது குறிப்பிடத்தக்க இரத்த ஓட்டக் குறைபாட்டிற்கு வழிவகுக்கிறது.
பெரிகார்டியல் எஃப்யூஷன் மெதுவாக வளர்ந்தால், பெரிகார்டியல் பையில் அதிக அளவு எக்ஸுடேட் படிப்படியாகக் குவிந்து, மீண்டும் இதய டம்போனேடைத் தூண்டும். இந்த நிலையில், அதிக அளவு திரவத்தால் இதயத்தை அதிகமாக அழுத்துவது இரத்த ஓட்டத்தில் ஒரு முக்கியமான குறைவுக்கு வழிவகுக்கும், இது நோயாளியின் உயிரைக் காப்பாற்ற உடனடி தலையீடு தேவைப்படுகிறது.
மேற்கூறிய அனைத்து நிகழ்வுகளிலும், கார்டியாக் டம்போனேடைத் தடுக்க (திட்டமிடப்பட்ட) அல்லது சிகிச்சையளிப்பதற்காக (அவசர) பெரிகார்டியல் பஞ்சர் செய்யப்படுகிறது. ஆனால் இந்த செயல்முறை அதிக நோயறிதல் மதிப்பைக் கொண்டுள்ளது, எனவே பெரிகார்டிடிஸ் சந்தேகிக்கப்பட்டால், எக்ஸுடேட்டின் தன்மையை அடையாளம் காண இது பரிந்துரைக்கப்படலாம், இது ஏற்கனவே நமக்குத் தெரிந்தபடி, பல்வேறு வடிவங்களைக் கொண்டிருக்கலாம்.
தயாரிப்பு
பெரிகார்டியல் குழியிலிருந்து திரவத்தை வெளியேற்றுவதற்கான செயல்முறை எவ்வளவு எளிதாகத் தோன்றினாலும், இதயத்தின் தீவிர நோயறிதல் பரிசோதனைக்குப் பிறகுதான் இதைச் செய்ய முடியும், அவற்றுள்:
- இருதயநோய் நிபுணரால் உடல் பரிசோதனை (நோயாளியின் மருத்துவ வரலாறு மற்றும் புகார்களை ஆய்வு செய்தல், இதய ஒலிகள் மற்றும் முணுமுணுப்புகளைக் கேட்பது, அதன் எல்லைகளைத் தட்டுவது, இரத்த அழுத்தம் மற்றும் நாடித்துடிப்பை அளவிடுதல்).
- உடலில் ஏற்படும் அழற்சி செயல்முறையை அடையாளம் காணவும், இரத்த உறைதல் விகிதங்களை தீர்மானிக்கவும் உங்களை அனுமதிக்கும் இரத்த பரிசோதனையை மேற்கொள்வது.
- எலக்ட்ரோ கார்டியோகிராம் நடத்துதல். பெரிகார்டியல் எஃப்யூஷன் தொந்தரவு செய்யப்பட்டால், எலக்ட்ரோ கார்டியோகிராமில் சில மாற்றங்கள் தெரியும்: சைனஸ் டாக்ரிக்கார்டியாவின் அறிகுறிகள், பெரிகார்டியல் சாக்கிற்குள் இதயம் இடப்பெயர்ச்சி அடைவதைக் குறிக்கும் ஆர் அலையின் உயரத்தில் ஏற்படும் மாற்றம், பெரிகார்டியம் அல்லது ப்ளூராவில் குவிந்துள்ள திரவத்தைக் கடந்து சென்ற பிறகு மின்சாரம் குறைவதால் ஏற்படும் குறைந்த மின்னழுத்தம்.
- கூடுதலாக, மைய சிரை அழுத்தத்தை அளவிட முடியும், இது பெரிய வெளியேற்றத்துடன் கூடிய பெரிகார்டிடிஸில் உயர்த்தப்படுகிறது.
- மார்பு எக்ஸ்ரே எடுக்க உத்தரவிடப்பட்டுள்ளது. எக்ஸ்ரே பிலிம் பெரிதாக்கப்பட்ட, வட்டமான இதய நிழற்படத்தையும், விரிந்த வால் வேனா காவாவையும் தெளிவாகக் காண்பிக்கும்.
- எக்கோ கார்டியோகிராபி. இது அறுவை சிகிச்சைக்கு முந்தைய நாள் செய்யப்படுகிறது மற்றும் தொந்தரவு செய்யப்பட்ட வெளியேற்றத்திற்கான காரணத்தை தெளிவுபடுத்த உதவுகிறது, எடுத்துக்காட்டாக, ஒரு வீரியம் மிக்க நியோபிளாசம் இருப்பது அல்லது இடது ஏட்ரியம் சுவரின் சிதைவு.
பெரிகார்டிடிஸ் நோயறிதல் உறுதிசெய்யப்பட்ட பின்னரே அல்லது பெரிகார்டியல் குழியில் எக்ஸுடேட் குவிந்திருப்பது கண்டறியப்பட்ட பின்னரே, பெரிகார்டியல் பையில் இருந்து திரவத்தை சேகரிக்க அவசர அல்லது திட்டமிடப்பட்ட அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது, அதைப் படிக்க அல்லது இதயத்தின் செயல்பாட்டை எளிதாக்க. கருவி ஆய்வுகளின் முடிவுகள், பெரிகார்டியல் பஞ்சரின் எதிர்பார்க்கப்படும் புள்ளிகளை கோடிட்டுக் காட்டவும், அறுவை சிகிச்சை செய்வதற்கான உண்மையான முறைகளைத் தீர்மானிக்கவும் மருத்துவரை அனுமதிக்கின்றன.
உடல் பரிசோதனை மற்றும் கலந்துகொள்ளும் மருத்துவருடன் தொடர்பு கொள்ளும்போது, நீங்கள் எடுத்துக் கொள்ளும் அனைத்து மருந்துகளையும், குறிப்பாக இரத்த உறைதலைக் குறைக்கக்கூடிய மருந்துகளைப் பற்றியும் (அசிடைல்சாலிசிலிக் அமிலம் மற்றும் பிற ஆன்டிகோகுலண்டுகள், சில அழற்சி எதிர்ப்பு மருந்துகள்) அவரிடம் சொல்ல வேண்டியது அவசியம். பொதுவாக, அறுவை சிகிச்சைக்கு ஒரு வாரத்திற்கு முன்பு மருத்துவர்கள் அத்தகைய மருந்துகளை உட்கொள்வதைத் தடை செய்கிறார்கள்.
நீரிழிவு நோய் ஏற்பட்டால், பெரிகார்டியல் பஞ்சர் செய்வதற்கு முன், இரத்தச் சர்க்கரைக் குறைவு மருந்துகளை எடுத்துக்கொள்வது குறித்து ஆலோசிப்பது அவசியம்.
அது மருந்துகளைப் பற்றியது, இப்போது ஊட்டச்சத்து பற்றிப் பேசலாம். அறுவை சிகிச்சை வெறும் வயிற்றில் செய்யப்பட வேண்டும், எனவே உணவு மற்றும் நீர் நுகர்வு கூட முன்கூட்டியே குறைவாக இருக்க வேண்டும், அறுவை சிகிச்சைக்கான தயாரிப்பு கட்டத்தில் மருத்துவர் இதைப் பற்றி உங்களுக்கு எச்சரிப்பார்.
அறுவை சிகிச்சைக்கு முன்பே, மருத்துவ ஊழியர்கள் இந்த நடைமுறையின் போது பயன்படுத்தப்படும் அனைத்து தேவையான மருந்துகளையும் தயாரிக்க வேண்டும்:
- துளையிடும் பகுதியில் தோலுக்கு சிகிச்சையளிப்பதற்கான கிருமி நாசினிகள் (அயோடின், குளோரெக்சிடின், ஆல்கஹால்),
- சீழ் மிக்க எக்ஸுடேட்டை அகற்றிய பிறகு (சீழ் மிக்க பெரிகார்டிடிஸ் ஏற்பட்டால்) பெரிகார்டியல் குழிக்குள் செலுத்துவதற்கான நுண்ணுயிர் எதிர்ப்பிகள்.
- உள்ளூர் ஊசி மயக்க மருந்துக்கான மயக்க மருந்துகள் (பொதுவாக லிடோகைன் 1-2% அல்லது நோவோகைன் 0.5%),
- நரம்பு வழியாக செலுத்தப்படும் மயக்க மருந்துகள் (ஃபெண்டானில், மிடாசோலம், முதலியன).
பெரிகார்டியல் பஞ்சர் சிறப்பாக பொருத்தப்பட்ட அறையில் (அறுவை சிகிச்சை அறை, கையாளுதல் அறை) செய்யப்படுகிறது, இது தேவையான அனைத்து கருவிகள் மற்றும் பொருட்களுடன் வழங்கப்பட வேண்டும்:
- சிறப்பாக தயாரிக்கப்பட்ட அட்டவணையில், தேவையான அனைத்து மருந்துகளையும் காணலாம், ஒரு ஸ்கால்பெல், அறுவை சிகிச்சை நூல், மயக்க மருந்து மற்றும் பெரிகார்டியோசென்டெசிஸ் (10-15 செ.மீ நீளம் மற்றும் சுமார் 1.5 மிமீ விட்டம் கொண்ட ஊசியுடன் கூடிய 20-சிசி சிரிஞ்ச்) ஊசிகளுடன் கூடிய சிரிஞ்ச்கள்.
- கிருமி நீக்கம் செய்யப்பட்ட சுத்தமான நுகர்பொருட்கள்: துண்டுகள், நாப்கின்கள், துணி துணிகள், கையுறைகள், கவுன்கள்.
- ஒரு டைலேட்டர், ஸ்டெரைல் கிளாம்ப்கள், எக்ஸுடேட்டை வெளியேற்றுவதற்கான ஒரு குழாய் (அதிக அளவு திரவம் இருந்தால், அது இயற்கையாகவே வடிகட்டப்படுமானால்), அடாப்டர்கள் கொண்ட ஒரு வடிகால் பை, ஒரு பெரிய வடிகுழாய், "J" என்ற எழுத்தின் வடிவத்தில் செய்யப்பட்ட ஒரு வழிகாட்டி கம்பி.
- நோயாளியின் நிலையை கண்காணிப்பதற்கான சிறப்பு உபகரணங்கள் (எலக்ட்ரோ கார்டியோமானிட்டர்).
அவசரகால உயிர்த்தெழுதல் நடவடிக்கைகளுக்கு அலுவலகம் தயாராக இருக்க வேண்டும், எல்லாவற்றிற்கும் மேலாக, அறுவை சிகிச்சை இதயத்தில் செய்யப்படுகிறது மற்றும் சிக்கல்கள் எப்போதும் சாத்தியமாகும்.
டெக்னிக் இதயத்துடிப்பு துளை
செயல்முறையின் ஆயத்தப் பகுதி முடிந்ததும், அறுவை சிகிச்சையே தொடங்குகிறது. நோயாளி அறுவை சிகிச்சை மேசையில், அவரது முதுகில் பாதி படுத்துக் கொள்ளப்படுகிறார், அதாவது அவரது உடலின் மேல் பகுதி விமானத்துடன் ஒப்பிடும்போது 30-35 டிகிரி உயர்த்தப்படுகிறது. கையாளுதல்களின் போது திரட்டப்பட்ட திரவம் பெரிகார்டியல் குழியின் கீழ் பகுதியில் இருக்க இது அவசியம். பெரிகார்டியல் பஞ்சரை உட்கார்ந்த நிலையிலும் செய்ய முடியும், ஆனால் இது குறைவான வசதியானது.
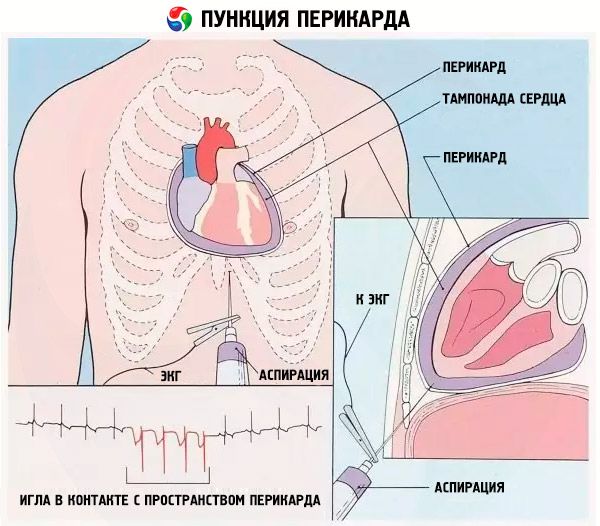
நோயாளி குறிப்பிடத்தக்க அளவில் பதட்டமாக இருந்தால், அவருக்கு மயக்க மருந்துகள் கொடுக்கப்படுகின்றன, பெரும்பாலும் ஒரு நரம்பு வடிகுழாய் மூலம். உண்மை என்னவென்றால், அறுவை சிகிச்சை உள்ளூர் மயக்க மருந்தின் கீழ் செய்யப்படுகிறது, மேலும் அந்த நபர் முழு நேரமும் விழிப்புடன் இருக்கிறார், அதாவது அவருக்கு என்ன நடக்கிறது என்பதைப் பார்த்து போதுமான அளவு எதிர்வினையாற்ற முடியாது.
அடுத்து, துளையிடப்பட்ட பகுதியில் உள்ள தோல் (இடது பக்கத்தில் கீழ் மார்பு மற்றும் விலா எலும்புகள்) ஒரு கிருமி நாசினியால் கிருமி நீக்கம் செய்யப்படுகிறது. உடலின் மீதமுள்ள பகுதி சுத்தமான துணியால் மூடப்பட்டிருக்கும். ஊசி செருகப்பட்ட இடத்தில் (தோல் மற்றும் தோலடி அடுக்கு) ஒரு மயக்க மருந்து செலுத்தப்படுகிறது.
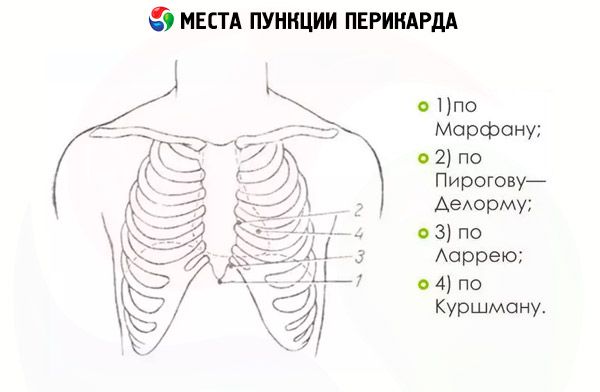
அறுவை சிகிச்சை பல வழிகளில் செய்யப்படலாம். அவை ஊசி செருகப்பட்ட இடத்திலும், அது பெரிகார்டியல் சுவரை அடையும் வரை அதன் இயக்கத்திலும் வேறுபடுகின்றன. உதாரணமாக, பைரோகோவ்-கரவேவ் முறையின்படி, ஊசி இடது பக்கத்தில் 4வது இண்டர்கோஸ்டல் இடத்தின் பகுதியில் செருகப்படுகிறது. பெரிகார்டியல் பஞ்சர் புள்ளிகள் ஸ்டெர்னமின் பக்கத்திற்கு 2 செ.மீ தொலைவில் அமைந்துள்ளன.
டெலோர்ம்-மிக்னான் முறையின்படி, பஞ்சர் 5வது மற்றும் 6வது விலா எலும்புகளுக்கு இடையில் ஸ்டெர்னமின் இடது விளிம்பில் அமைந்திருக்க வேண்டும், மேலும் ஷபோஷ்னிகோவ் முறையின்படி பெரிகார்டியல் பஞ்சர் புள்ளிகள் 3வது மற்றும் 4வது விலா எலும்புகளுக்கு இடையில் ஸ்டெர்னமின் வலது விளிம்பிற்கு அருகில் அமைந்திருக்க வேண்டும்.
குறைந்த அதிர்ச்சி காரணமாக மிகவும் பொதுவான முறைகள் லாரி மற்றும் மார்பன் முறைகள் ஆகும். அவற்றைப் பயன்படுத்தும் போது, ப்ளூரா, இதயம், நுரையீரல் அல்லது வயிற்றுக்கு சேதம் ஏற்படும் அபாயம் மிகக் குறைவு.
லாரியின் பெரிகார்டியல் பஞ்சர் என்பது 7வது விலா எலும்பின் (ஜிஃபாய்டு செயல்முறையின் கீழ் பகுதி) குருத்தெலும்புகள் அதை ஒட்டியிருக்கும் இடது பக்கத்தில் உள்ள ஜிஃபாய்டு செயல்முறைக்கு அருகில் தோலை துளைப்பதை உள்ளடக்குகிறது. முதலில், பஞ்சர் ஊசி உடல் மேற்பரப்பில் 1.5-2 செ.மீ செங்குத்தாக செருகப்படுகிறது, பின்னர் அது திடீரென திசையை மாற்றி நோயாளி படுத்திருக்கும் தளத்திற்கு இணையாக செல்கிறது. 2-4 செ.மீ.க்குப் பிறகு, அது பெரிகார்டியல் சுவருக்கு எதிராக நிற்கிறது, இதன் பஞ்சர் குறிப்பிடத்தக்க முயற்சியுடன் மேற்கொள்ளப்படுகிறது.
அடுத்து, ஊசி வெற்றிடத்தில் நகரும் உணர்வு ஏற்படுகிறது (நடைமுறையில் எந்த எதிர்ப்பும் இல்லை). இதன் பொருள் அது பெரிகார்டியல் குழிக்குள் ஊடுருவியுள்ளது. சிரிஞ்ச் பிளங்கரை உங்களை நோக்கி இழுப்பதன் மூலம், திரவம் அதில் நுழைவதை நீங்கள் காணலாம். எக்ஸுடேட்டைக் கண்டறியும் சேகரிப்பு அல்லது ஒரு சிறிய அளவு திரவத்தை வெளியேற்றுவதற்கு 10-20 சிசி சிரிஞ்ச் போதுமானது.
பஞ்சர் மிக மெதுவாக செய்யப்பட வேண்டும். உடலின் உள்ளே ஊசியின் இயக்கம் ஒவ்வொரு 1-2 மி.மீ.க்கும் மயக்க மருந்து அறிமுகப்படுத்தப்படுகிறது. சிரிஞ்ச் ஊசி பெரிகார்டியல் குழியை அடைந்ததும், ஒரு சிறிய அளவிலான மயக்க மருந்து கூடுதலாக செலுத்தப்படுகிறது, அதன் பிறகு ஆஸ்பிரேஷன் (எக்ஸுடேட்டை வெளியேற்றுதல்) தொடங்குகிறது.
ஊசியின் இயக்கம் அதனுடன் இணைக்கப்பட்ட ஒரு சிறப்பு மின்முனையைப் பயன்படுத்தி கண்காணிக்கப்படுகிறது. இருப்பினும், மருத்துவர்கள் தங்கள் சொந்த உணர்வுகள் மற்றும் அனுபவத்தை நம்பியிருக்க விரும்புகிறார்கள், ஏனெனில் பெரிகார்டியல் சுவர் வழியாக ஊசி செல்வது கவனிக்கப்படாமல் போகாது.
சிரிஞ்சின் தாள இழுப்பு உணர்ந்தால், ஊசி இதயத்திற்கு எதிராக இருக்கலாம். இந்த விஷயத்தில், அது சிறிது பின்னால் இழுக்கப்பட்டு, சிரிஞ்ச் ஸ்டெர்னமுக்கு நெருக்கமாக அழுத்தப்படுகிறது. இதற்குப் பிறகு, நீங்கள் பெரிகார்டியத்திலிருந்து வெளியேற்றத்தை அமைதியாக அகற்றத் தொடங்கலாம்.
சீழ் மிக்க பெரிகார்டிடிஸ் சந்தேகிக்கப்படும்போது சிகிச்சை நோக்கங்களுக்காக பெரிகார்டியல் பஞ்சர் செய்யப்பட்டால், வெளியேற்றம் வெளியேற்றப்பட்ட பிறகு, பெரிகார்டியல் குழி வெளியேற்றப்பட்ட எக்ஸுடேட்டின் அளவை விட அதிகமாக இல்லாத அளவில் ஒரு கிருமி நாசினியால் சிகிச்சையளிக்கப்படுகிறது, பின்னர் ஆக்ஸிஜன் மற்றும் ஒரு பயனுள்ள ஆண்டிபயாடிக் அதில் செலுத்தப்படுகிறது.
அவசர நிலையில் பெரிகார்டியல் பஞ்சர், அதிக அளவு எக்ஸுடேட் இருக்கும் சூழ்நிலைகளில் செய்யப்படலாம், இது நோயாளியின் உயிருக்கு ஆபத்தை விளைவிக்கும். இங்கு ஒரு சிரிஞ்ச் போதாது. உடலில் இருந்து ஊசியை அகற்றிய பிறகு, அதில் ஒரு வழிகாட்டி விடப்படுகிறது, ஊசி துளைக்குள் ஒரு டைலேட்டர் செருகப்படுகிறது மற்றும் வழிகாட்டியுடன் கவ்விகளுடன் கூடிய வடிகுழாய் செருகப்படுகிறது, அதில் ஒரு வடிகால் அமைப்பு இணைக்கப்பட்டுள்ளது. இந்த வடிவமைப்பின் மூலம், பெரிகார்டியல் குழியிலிருந்து திரவம் பின்னர் வெளியேற்றப்படுகிறது.
அறுவை சிகிச்சையின் முடிவில், வடிகுழாய் நோயாளியின் உடலில் உறுதியாக இணைக்கப்பட்டு ஒரு குறிப்பிட்ட காலத்திற்கு விடப்படும், அந்த நேரத்தில் நோயாளி ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் ஒரு மருத்துவ வசதியில் இருப்பார். திரவம் ஒரு சிரிஞ்ச் மூலம் வெளியேற்றப்பட்டால், செயல்முறையின் முடிவில், உடலில் இருந்து ஊசியை அகற்றிய பிறகு, துளையிடும் இடம் சுருக்கமாக அழுத்தப்பட்டு மருத்துவ பசையால் மூடப்படும்.
மார்பனின் பெரிகார்டியல் பஞ்சர் இதேபோன்ற முறையில் செய்யப்படுகிறது. பெரிகார்டியோசென்டெசிஸ் ஊசி மட்டுமே ஜிஃபாய்டு செயல்முறையின் நுனியின் கீழ் சாய்வாக செருகப்பட்டு பின்புற ஸ்டெர்னத்தை நோக்கி நகரும். ஊசி பெரிகார்டியல் துண்டுப்பிரசுரத்திற்கு எதிராக நிற்கும்போது, சிரிஞ்ச் தோலில் இருந்து சிறிது விலகி, உறுப்பு சுவர் துளைக்கப்படுகிறது.
பெரிகார்டியல் பையில் இருந்து திரவத்தை வெளியேற்றுவதற்கான செயல்முறையின் காலம் 20 நிமிடங்கள் முதல் 1 மணி நேரம் வரை மாறுபடும். எக்ஸுடேட் சிறிது சிறிதாக வெளியேற்றப்படுகிறது, இதனால் இதயம் வெளிப்புறத்திலும் உள்ளேயும் அழுத்தத்தில் ஏற்படும் மாற்றங்களுக்குப் பழக வாய்ப்பளிக்கிறது. ஊடுருவலின் ஆழம் பெரும்பாலும் நோயாளியின் அரசியலமைப்பைப் பொறுத்தது. மெல்லியவர்களுக்கு, இந்த எண்ணிக்கை 5-7 செ.மீ வரை இருக்கும், அதிக எடை கொண்டவர்களுக்கு, தோலடி கொழுப்பு அடுக்கின் தடிமனைப் பொறுத்து, இது 9-12 செ.மீ வரை அடையலாம்.
செயல்முறைக்கு முரண்பாடுகள்
பெரிகார்டியல் பஞ்சர் ஒரு தீவிரமான மற்றும் ஓரளவு ஆபத்தான அறுவை சிகிச்சை என்றாலும், அது எந்த வயதிலும் செய்யப்படுகிறது. பெரிகார்டியத்தில் திரவம் குவிந்து கிடக்கும் குழந்தையின் கரோனரி இரத்த ஓட்டத்தை மீட்டெடுக்க வேறு வழிகள் இல்லையென்றால், பிறந்த குழந்தை காலம் விதிவிலக்கல்ல.
அறுவை சிகிச்சைக்கு வயது வரம்புகள் எதுவும் இல்லை. சுகாதார கட்டுப்பாடுகளைப் பொறுத்தவரை, இங்கும் முழுமையான முரண்பாடுகள் எதுவும் இல்லை. முடிந்தால், மோசமான இரத்த உறைவு (கோகுலோபதி), மத்திய பெருநாடி துண்டிப்பு, குறைந்த பிளேட்லெட் எண்ணிக்கை போன்றவற்றில் இதுபோன்ற அறுவை சிகிச்சையைத் தவிர்க்க முயற்சிக்க வேண்டும். இருப்பினும், கடுமையான சுற்றோட்டக் கோளாறுகள் ஏற்படும் அபாயம் இருந்தால், மருத்துவர்கள் இன்னும் பஞ்சர் சிகிச்சையை நாடுகிறார்கள்.
இந்த நோய் ஒரு பெரிய வெளியேற்றம் அல்லது சுரக்கும் எக்ஸுடேட்டால் பெரிகார்டியம் விரைவாக நிரப்பப்படுதல் ஆகியவற்றுடன் சேர்ந்து இல்லாவிட்டால், பெரிகார்டியல் பஞ்சர் செய்யப்படாது. செயல்முறைக்குப் பிறகு இதய டம்போனேட் ஏற்படும் அதிக ஆபத்து இருந்தால் பஞ்சர் செய்யப்படக்கூடாது.
பஞ்சர் செய்யும்போது சிறப்பு கவனம் தேவைப்படும் சில சூழ்நிலைகள் உள்ளன. மார்பு மற்றும் இதயத்தில் காயம் அல்லது அதிர்ச்சியின் விளைவாக உருவாகும் ஹீமோபெரிகார்டியம் சிகிச்சையில், புற்றுநோய் நோய்க்குறியீடுகளுடன் தொடர்புடைய வெளியேற்றம் ஏற்பட்டால், பியூரூலண்ட் பெரிகார்டியல் குழியிலிருந்து பாக்டீரியா எக்ஸுடேட்டை மிகவும் கவனமாக அகற்றவும். அறுவை சிகிச்சையின் போது மற்றும் த்ரோம்போசைட்டோபீனியா நோயாளிகளுக்கு (பிளேட்லெட்டுகளின் குறைந்த செறிவு காரணமாக, இரத்த உறைவு மோசமாக உள்ளது, இது அறுவை சிகிச்சை கையாளுதல்களின் போது இரத்தப்போக்குக்கு வழிவகுக்கும்), அதே போல் அறிகுறிகளின்படி, அறுவை சிகிச்சைக்கு சற்று முன்பு ஆன்டிகோகுலண்டுகளை (இரத்தத்தை மெலிதாக்கி அதன் உறைதலை மெதுவாக்கும் மருந்துகள்) எடுத்துக் கொண்டவர்களுக்கும் சிக்கல்கள் சாத்தியமாகும்.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
பெரிகார்டியல் பஞ்சர் என்பது ஒரு இதய அறுவை சிகிச்சை முறையாகும், இது மற்ற இதய அறுவை சிகிச்சையைப் போலவே, சில ஆபத்துகளைக் கொண்டுள்ளது. அறுவை சிகிச்சை நிபுணரின் தொழில்முறையின்மை, அறுவை சிகிச்சை தலையீட்டு நுட்பத்தை அறியாமை, பயன்படுத்தப்படும் கருவிகளின் மலட்டுத்தன்மையை மீறுதல் ஆகியவை இதயம் மட்டுமல்ல, நுரையீரல், ப்ளூரா, கல்லீரல் மற்றும் வயிற்றின் செயல்பாட்டிலும் இடையூறுகளுக்கு வழிவகுக்கும்.
அனைத்து கையாளுதல்களும் கூர்மையான ஊசியைப் பயன்படுத்தி செய்யப்படுகின்றன, இது நகரும் போது அருகிலுள்ள உறுப்புகளை சேதப்படுத்தும். அறுவை சிகிச்சை நிபுணர் கவனமாக இருப்பது மட்டுமல்லாமல், பெரிகார்டியல் குழிக்குள் ஊசி எளிதில் நுழையக்கூடிய பாதைகளை அறிந்து கொள்வதும் முக்கியம். எல்லாவற்றிற்கும் மேலாக, அறுவை சிகிச்சை கிட்டத்தட்ட குருட்டுத்தனமாக செய்யப்படுகிறது. நிலைமையைக் கட்டுப்படுத்த ஒரே வழி ECG மற்றும் அல்ட்ராசவுண்ட் இயந்திரங்களைப் பயன்படுத்தி அதைக் கண்காணிப்பதுதான்.
மருத்துவர் நுட்பத்தை கண்டிப்பாகப் பின்பற்றுவது மட்டுமல்லாமல், நம்பமுடியாத அளவிற்கு கவனமாகவும் இருக்க முயற்சிக்க வேண்டும். பெரிகார்டியல் சுவரின் வழியாக வலுக்கட்டாயமாகச் செல்ல முயற்சித்தால், நீங்கள் அதை மிகைப்படுத்தி ஊசியை இதய சவ்வுக்குள் தள்ளி, அதை சேதப்படுத்தலாம். இதை அனுமதிக்கக்கூடாது. சிரிஞ்சின் இழுப்பு மூலம் இதயத் துடிப்பை உணர்ந்த பிறகு, நீங்கள் உடனடியாக ஊசியை பின்னால் இழுக்க வேண்டும், எக்ஸுடேட்டுடன் குழிக்குள் சற்று சாய்வாக செல்ல அனுமதிக்க வேண்டும்.
அறுவை சிகிச்சைக்கு முன், இதயத்தின் எல்லைகள் மற்றும் அதன் செயல்பாடுகளை முழுமையாகப் பரிசோதிப்பது கட்டாயமாகும். அதிக அளவு எக்ஸுடேட் குவிந்த இடத்தில் பஞ்சர் செய்யப்பட வேண்டும்; ஆஸ்பிரேஷன் போது, மீதமுள்ள உள் குழி திரவம் அதை நோக்கி இழுக்கப்படும்.
பெரிகார்டியத்தில் துளையிடுவதற்கான முறையைத் தேர்ந்தெடுப்பதற்கு ஒரு பொறுப்பான அணுகுமுறை முக்கியமானது. லாரி முறை பெரும்பாலான சந்தர்ப்பங்களில் விரும்பத்தக்கது என்றாலும், சில மார்பு சிதைவுகள், பெரிதும் விரிவடைந்த கல்லீரல், இணைக்கப்பட்ட பெரிகார்டிடிஸ் ஆகியவற்றில், ஊசியால் முக்கிய உறுப்புகளுக்கு சேதம் அல்லது எக்ஸுடேட்டை முழுமையடையாமல் அகற்றுதல் போன்ற விரும்பத்தகாத விளைவுகளை ஏற்படுத்தாத பெரிகார்டியல் பஞ்சரைச் செய்வதற்கான பிற முறைகளைக் கருத்தில் கொள்வது மதிப்பு.
அனுபவம் வாய்ந்த அறுவை சிகிச்சை நிபுணரால் அனைத்து தேவைகளுக்கும் ஏற்ப அறுவை சிகிச்சை செய்யப்பட்டால், அத்தகைய செயல்முறையின் ஒரே விளைவு, இதயத்தின் மீது உள்ள பெரிகார்டியல் திரவத்தின் அழுத்தம் குறைவதால் இதயத்தை இயல்பாக்குவதும், தற்போதுள்ள நோயியலுக்கு மேலும் பயனுள்ள சிகிச்சையின் சாத்தியக்கூறுகளும் ஆகும்.
செயல்முறைக்குப் பின் ஏற்படும் சிக்கல்கள்
கொள்கையளவில், அறுவை சிகிச்சைக்குப் பிந்தைய நாட்களில் உருவாகும் அனைத்து சாத்தியமான சிக்கல்களும் செயல்முறையின் போது உருவாகின்றன. எடுத்துக்காட்டாக, இதய மையோகார்டியம் அல்லது பெரிய கரோனரி தமனிகளுக்கு ஏற்படும் சேதம் இதயத் தடுப்புக்கு வழிவகுக்கும், இதற்கு எதிர்காலத்தில் உயிர்ப்பிப்பாளர்களின் அவசர தலையீடு மற்றும் பொருத்தமான சிகிச்சை தேவைப்படுகிறது.
பெரும்பாலும், ஊசி வலது வென்ட்ரிகுலர் அறையை சேதப்படுத்துகிறது, இது இதயத் தடுப்பு இல்லையென்றால், வென்ட்ரிகுலர் அரித்மியாவைத் தூண்டும். கடத்தியின் இயக்கத்தின் போது இதயத் துடிப்பு தொந்தரவுகளும் ஏற்படலாம், இது இதய மானிட்டரில் பிரதிபலிக்கும். இந்த வழக்கில், மருத்துவர்கள் ஏட்ரியல் அரித்மியாவைக் கையாளுகின்றனர், இதற்கு உடனடியாக நிலைமையை உறுதிப்படுத்த வேண்டும் (எடுத்துக்காட்டாக, ஆண்டிஆர்தித்மிக் மருந்துகளின் நிர்வாகம்).
கவனக்குறைவான கைகளில் கூர்மையான ஊசி போடுவது வழியில் ப்ளூரா அல்லது நுரையீரலை சேதப்படுத்தும், இதனால் நியூமோதோராக்ஸை ஏற்படுத்தும். இப்போது ப்ளூரல் குழியில் திரவக் குவிப்பைக் காணலாம், இதற்கு இந்தப் பகுதியில் ஒரே மாதிரியான வடிகால் நடவடிக்கைகள் (திரவத்தை வெளியேற்றுதல்) தேவைப்படும்.
சில நேரங்களில், திரவத்தை வெளியேற்றும்போது, அதன் நிறம் சிவப்பு நிறத்தில் இருப்பது கண்டறியப்படுகிறது. இது ஹீமோபெரிகார்டியத்தில் இருந்து வெளியேறும் எக்ஸுடேட்டாகவோ அல்லது ஊசியால் எபிகார்டியல் நாளங்களுக்கு சேதம் ஏற்பட்டதன் விளைவாக ஏற்படும் இரத்தமாகவோ இருக்கலாம். பம்ப் செய்யப்பட்ட திரவத்தின் தன்மையை விரைவில் தீர்மானிப்பது மிகவும் முக்கியம். நாளங்களுக்கு சேதம் ஏற்பட்டால், எக்ஸுடேட்டில் உள்ள இரத்தம் சுத்தமான கொள்கலனில் வைக்கப்படும்போது இன்னும் விரைவாக உறைகிறது, அதே நேரத்தில் இரத்தக்கசிவு எக்ஸுடேட் ஏற்கனவே பெரிகார்டியல் குழியில் இந்த திறனை இழக்கிறது.
ஊசியால் மற்ற முக்கிய உறுப்புகளும் துளைக்கப்படலாம்: கல்லீரல், வயிறு மற்றும் வேறு சில வயிற்று உறுப்புகள், இது மிகவும் ஆபத்தான சிக்கலாகும், இது உட்புற இரத்தப்போக்கு அல்லது பெரிட்டோனிட்டிஸுக்கு வழிவகுக்கும், நோயாளியின் உயிரைக் காப்பாற்ற அவசர நடவடிக்கைகள் தேவைப்படுகின்றன.
ஒருவேளை அவ்வளவு ஆபத்தானது அல்ல, ஆனால் பெரிகார்டியல் பஞ்சர் செயல்முறைக்குப் பிறகு இன்னும் விரும்பத்தகாத விளைவு காயத்தின் தொற்று அல்லது பெரிகார்டியல் பையில் நுழையும் தொற்று ஆகும், இது உடலில் அழற்சி செயல்முறைகளின் வளர்ச்சிக்கு வழிவகுக்கிறது, மேலும் சில சமயங்களில் இரத்த விஷத்தை கூட ஏற்படுத்தும்.
நீங்கள் பஞ்சர் சிகிச்சை (அல்லது நோயறிதல்) முறையை கண்டிப்பாக கடைபிடித்தால், தேவையான அனைத்து நோயறிதல் சோதனைகளையும் நடத்தி, அவசரம், வம்பு மற்றும் திடீர் அசைவுகள் இல்லாமல் நம்பிக்கையுடன் ஆனால் கவனமாகச் செயல்பட்டால், அறுவை சிகிச்சையின் போது முழுமையான மலட்டுத்தன்மையின் தேவைகளைக் கவனித்தால் சாத்தியமான சிக்கல்களைத் தவிர்க்கலாம்.
 [ 22 ]
[ 22 ]
செயல்முறைக்கு பிறகு பராமரிப்பு
முதல் பார்வையில் அறுவை சிகிச்சை வெற்றிகரமாக நடந்ததாகத் தோன்றினாலும், மறைக்கப்பட்ட சேதத்தின் சாத்தியத்தை ஒருவர் விலக்க முடியாது, இது பின்னர் நோயாளிக்கும் அறுவை சிகிச்சை செய்த மருத்துவருக்கும் பெரிய பிரச்சனைகளுடன் தன்னை நினைவூட்டும். இதுபோன்ற சூழ்நிலைகளைத் தவிர்ப்பதற்கும், தேவைப்பட்டால், நோயாளிக்கு சரியான நேரத்தில் அவசர உதவி வழங்குவதற்கும், செயல்முறைக்குப் பிறகு ஒரு எக்ஸ்ரே பரிசோதனை கட்டாயமாகும்.
அறுவை சிகிச்சைக்குப் பிறகு நோயாளி பல நாட்கள் அல்லது வாரங்கள் கூட மருத்துவ வசதியிலேயே இருக்கக்கூடும். இது ஒரு நோயறிதல் செயல்முறையாக இருந்து சிக்கல்கள் இல்லாமல் சென்றால், நோயாளி மறுநாள் மருத்துவமனையை விட்டு வெளியேறலாம்.
சிக்கல்கள் ஏற்பட்டால், அதே போல் அறுவை சிகிச்சைக்குப் பிறகும் திரவத்தை வெளியேற்றும் வடிகுழாயை நிறுவும் போது, நோயாளியின் நிலை சீராகி, வடிகால் தேவை மறைந்த பின்னரே அவர் வெளியேற்றப்படுவார். இந்த விஷயத்திலும் கூட, அனுபவம் வாய்ந்த மருத்துவர்கள் கூடுதலாக ஒரு ECG, CT ஸ்கேன் அல்லது MRI ஸ்கேன் செய்வதன் மூலம் அதைப் பாதுகாப்பாக விளையாட விரும்புகிறார்கள். டோமோகிராஃபி நடத்துவது பெரிகார்டியத்தின் சுவர்களில் உள்ள நியோபிளாம்களைக் கண்டறிந்து அதன் சுவர்களின் தடிமனை மதிப்பிடுவதற்கும் அறிகுறியாகும்.
பெரிகார்டியல் பஞ்சருக்குப் பிறகு குணமடையும் போது, நோயாளி கலந்துகொள்ளும் மருத்துவர் மற்றும் ஜூனியர் மருத்துவ ஊழியர்களின் மேற்பார்வையில் இருக்கிறார், அவர்கள் தொடர்ந்து துடிப்பு, இரத்த அழுத்தத்தை அளவிடுகிறார்கள் மற்றும் எக்ஸ்ரே மூலம் கண்டறியப்படாத சாத்தியமான விலகல்களை உடனடியாகக் கண்டறிய நோயாளியின் சுவாச பண்புகளைக் கண்காணிக்கிறார்கள்.
மேலும், நோயாளி மருத்துவமனையை விட்டு வெளியேறிய பிறகும், கலந்துகொள்ளும் மருத்துவரின் வற்புறுத்தலின் பேரில், சிக்கல்களைத் தடுக்க சில தடுப்பு நடவடிக்கைகளை அவர் கடைப்பிடிக்க வேண்டும். இதில் உணவு மற்றும் ஊட்டச்சத்து முறையை மறுபரிசீலனை செய்தல், கெட்ட பழக்கங்களை கைவிடுதல் மற்றும் மன அழுத்த சூழ்நிலைகளுக்கு பகுத்தறிவுடன் பதிலளிக்கும் திறனை வளர்ப்பது ஆகியவை அடங்கும்.
சிகிச்சை நோக்கங்களுக்காக பெரிகார்டியல் பஞ்சர் செய்யப்பட்டால், அனைத்து சிகிச்சை முறைகளும் முடியும் வரை நோயாளி மருத்துவமனையில் இருக்க முடியும், இது மருத்துவமனை அமைப்பில் மட்டுமே செய்ய முடியும். நோயறிதல் நோக்கங்களுக்காக ஒரு மினி-ஆபரேஷன் செய்வது, நோயாளியின் மேலதிக சிகிச்சைக்கான வழிகாட்டுதலை மருத்துவருக்கு வழங்கும், இது நோயறிதல் மற்றும் நோயாளியின் நிலையைப் பொறுத்து மருத்துவமனை அமைப்பிலும் வீட்டிலும் செய்யப்படலாம்.

