கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
HPV வகை 18: அமைப்பு, நோய்க்கிருமி உருவாக்கம், முன்கணிப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 03.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
உடலில் மருக்கள் மற்றும் பாப்பிலோமாக்கள் தோன்றுவது பாப்பிலோமாட்டஸ் வைரஸ் உடலில் ஊடுருவுவதோடு தொடர்புடையது. இருப்பினும், தோலில் ஒப்பீட்டளவில் பாதிப்பில்லாத நியோபிளாம்கள் மட்டுமே இந்த பாதுகாப்பான வைரஸின் வெளிப்பாடு அல்ல என்பது அனைவருக்கும் தெரியாது. எல்லாவற்றிற்கும் மேலாக, மனித பாப்பிலோமா வைரஸ் (HPV) என்ற பெயரில் ஒன்றுபட்டிருப்பது புற்றுநோய் உட்பட பல்வேறு நோய்களை ஏற்படுத்தும் பல்வேறு வகையான தொற்று வகைகளாகும், அவை அவற்றின் சிறப்பியல்பு அறிகுறிகளுடன் உள்ளன. HPV வகைகள் 18 மற்றும் 16 குறிப்பாக ஆபத்தானதாகக் கருதப்படுகின்றன. மேலும், எங்கள் வாசகர்கள் அவற்றை ஒருபோதும் நெருக்கமாக அறிந்து கொள்ளக்கூடாது என்று மட்டுமே நாம் விரும்ப முடியும்.
அமைப்பு HPV வகை 18
நீண்ட நேர உண்மையைத் தேடிய பிறகு, விஞ்ஞானிகள் இறுதியாக வைரஸ்கள் போன்ற ஒரு உயிரினத்தை அடையாளம் காண முடிந்தபோது, இந்த நுண் துகள்கள் இவ்வளவு காலமாக கவனிக்கப்படாமல் இருந்ததில் அவர்கள் ஆச்சரியப்படவில்லை. அவற்றின் சிறிய அளவு (500 நானோமீட்டர் வரை) பல்வேறு வடிகட்டிகள் வழியாக செல்ல அனுமதித்தது. மேலும் சாதகமான சூழலில் விதைப்பது கூட பலனைத் தரவில்லை, ஏனெனில் வைரஸ்கள் ஒரு உயிருள்ள செல்லுக்கு வெளியே இனப்பெருக்கம் செய்ய முடியாது என்று கண்டுபிடிக்கப்பட்டது.
வைரஸ்கள் என்பது உயிருள்ள பொருளின் செல்லுலார் அல்லாத வடிவமாகும். இந்த பொருள் எவ்வளவு உயிருடன் உள்ளது என்பதை தீர்மானிப்பது மிகவும் கடினம் என்றாலும். நுண்ணிய பரிமாணங்கள் மற்றும் ஒரு உயிருள்ள செல்லுக்குள் ஊடுருவும் திறன் கொண்ட வைரஸ்கள், மனித உடலுக்குள் அல்லது பாக்டீரியா உட்பட பிற உயிரினங்களுக்குள் மட்டுமே செயல்படுகின்றன (பாக்டீரியாக்கள் நோய்களையும் நுண்ணுயிரிகளின் இறப்பையும் ஏற்படுத்தும் வைரஸ்களைக் கொண்டுள்ளன, அவை பாக்டீரியோபேஜ்கள் என்று அழைக்கப்படுகின்றன, மேலும் அவை மருத்துவ நோக்கங்களுக்காகப் பயன்படுத்தப்படுகின்றன). நம்மைச் சுற்றியுள்ள சூழலில், வைரஸ்கள் செயலற்றவை மற்றும் வாழ்க்கையின் அறிகுறிகளைக் காட்டாது.
பாப்பிலோமா வைரஸ் முக்கியமாக பாலூட்டிகளை பாதிக்கிறது, அவை வைரியன்ஸ் எனப்படும் வைரஸ் துகள்களின் அறிமுகம் மற்றும் வாழ்க்கைக்கு மற்ற உயிரினங்களை விட மிகவும் பொருத்தமானவை. ஒரு நபரின் தோல் மற்றும் குறிப்பாக மென்மையான சளி சவ்வு HPV வைரியன்களுக்கு எளிதில் ஊடுருவக்கூடியதாக மாறியது, அதனால்தான் மக்களிடையே அதிக சதவீத வைரஸ் கேரியர்கள் உள்ளன. மேலும், இவர்கள் வெவ்வேறு வயதுடையவர்கள், ஏனென்றால் புதிதாகப் பிறந்த குழந்தை கூட தாயின் பிறப்புறுப்பு வழியாக நகரும் போது, அவளுடைய கருப்பை அல்லது யோனியின் சளி சவ்வில் கூர்மையான காண்டிலோமாக்கள் இருந்தால், பாப்பிலோமா வைரஸ் தொற்று ஏற்படலாம்.
HPV 18 என்பது புற்றுநோய் உருவாகும் அதிக ஆபத்தைக் கொண்ட 18 வகையான பாப்பிலோமா வைரஸில் ஒன்றாகும். இதன் விரியன்கள் வட்ட வடிவத்திலும், மிகச் சிறிய அளவிலும் (30 நானோமீட்டர்களுக்கு மேல் இல்லை) உள்ளன. அவற்றின் அளவில், அவை பெரிய புரத மூலக்கூறுகளுக்கு அருகில் உள்ளன.
பொதுவாக பாக்டீரியா செல்கள் உட்பட உயிருள்ள செல்கள், அவற்றின் கட்டமைப்பில் 2 வகையான நியூக்ளிக் அமிலங்களைக் (டிஎன்ஏ மற்றும் ஆர்என்ஏ) கொண்டுள்ளன, அவை பரம்பரை பண்புகள் பற்றிய மரபணு தகவல்களைக் கொண்டுள்ளன. வைரஸ்களில் ஒரே ஒரு வகை என்சி மட்டுமே உள்ளது. பாப்பிலோமா வைரஸ் டிஎன்ஏ கொண்ட வைரஸ்களின் வகுப்பைச் சேர்ந்தது.
HPV மரபணு, புரத ஓடு (கேப்சிட்) ஆல் சூழப்பட்ட 2 சங்கிலிகளைக் கொண்ட ஒரு வளைய DNA மூலக்கூறாகக் குறிப்பிடப்படுகிறது. இது மிகவும் எளிமையான துகள், இது அதன் சொந்த ஆற்றல் பரிமாற்றத்தைக் கொண்டிருக்கவில்லை மற்றும் புரதத் தொகுப்பு திறன் கொண்டதல்ல. அது செய்யக்கூடிய ஒரே விஷயம், தற்செயலாக தோலில் ஏறி ஒரு உயிரினத்தின் உடலில் ஊடுருவி, அதன் ஆற்றலை உண்பதன் மூலம் தன்னை இணைத்துக் கொண்டு, படிப்படியாக அதை அழித்துவிடும்.
மனித பாப்பிலோமா வைரஸ் மரபணு இரண்டு வகையான புரதங்களை குறியாக்குகிறது:
- ஆரம்பத்தில் (அவை ஒழுங்குமுறை மற்றும் இனப்பெருக்க செயல்பாடுகளால் வகைப்படுத்தப்படுகின்றன; HPV 18 இல், இதே புரதங்கள் புற்றுநோயை உண்டாக்கும் விளைவைக் கொண்டுள்ளன மற்றும் ஹோஸ்ட் செல்களின் வீரியம் மிக்க சிதைவைத் தூண்டுகின்றன),
- தாமதமாக (இவை விரியன் சவ்வை உருவாக்கும் புரதங்கள்).
மனித உடல் என்பது பல்வேறு நோயியல் செயல்முறைகளுக்கு எதிராக பாதுகாப்பை வழங்கும் ஒரு சிக்கலான அமைப்பாகும். இதனால், உயிரணுக்களின் வளர்ச்சி மற்றும் இனப்பெருக்கம் சில மரபணுக்களால் கட்டுப்படுத்தப்படுகிறது. HPV 18 விரியனின் ஆரம்பகால புரதங்கள் E6 மற்றும் E7 ஆகியவை ஒரு உயிரினத்தில் கட்டி செயல்முறையின் வளர்ச்சியைத் தடுக்கும் மரபணுக்களை அழிக்கின்றன.
விரியன்கள் ஆழமாக ஊடுருவுவதில்லை. அவை தோல் மற்றும் சளி சவ்வின் உள் அடுக்குகளில் ஒட்டுண்ணியாகி, மேல்தோலின் இளம் மற்றும் முதிர்ந்த கெரடினோசைட்டுகளை பாதிக்கின்றன. வைரஸ் துகள் செல்லுக்குள் ஊடுருவும் வரை, அது இனப்பெருக்கம் செய்ய முடியாது, அதன் நடத்தை விரியன் உயிரினத்திற்கு வெளியே இருக்கும்போது காணப்படுவதைப் போன்றது. ஆனால், விரியன் ஊட்டச்சத்து மற்றும் ஆற்றலின் ஆதாரமாக மாறும் ஒரு உயிருள்ள செல்லுக்குள் ஊடுருவி, அது அதன் புரத ஓட்டை நிராகரித்து செல் மரபணுவில் ஒன்றிணைந்து, அதன் பண்புகளை மாற்றுகிறது. அதாவது, விரியன் NC இல் குறியிடப்பட்ட தகவல் செல்லின் சொந்த மரபணு தகவலாக மாறுகிறது. மேலும் அதிக புற்றுநோயியல் HPV வகைகளில் உள்ள இந்த தகவல் ஒரு அழிவுகரமான தன்மையைக் கொண்டுள்ளது, நிலையான செல் பிரிவைத் தூண்டுகிறது, இதை நோயெதிர்ப்பு அமைப்பு இனி கட்டுப்படுத்த முடியாது.
வைரஸால் பாதிக்கப்பட்ட ஒரு செல்லில், புதிய டிஎன்ஏ மற்றும் கேப்சிட்கள் ஒருங்கிணைக்கப்பட்டு, அதே பண்புகளைக் கொண்ட புதிய முழுமையாக உருவான விரியன்களாக இணைக்கப்படுகின்றன. புதிய விரியன்கள் மற்ற செல்களைப் பிடித்து, அவற்றின் மூதாதையர்களைப் போலவே அவற்றின் மரபணுத் தகவலை மாற்றுகின்றன.
வாழ்க்கை சுழற்சி HPV வகை 18
பாப்பிலோமா வைரஸின் வாழ்க்கைச் சுழற்சி, மேல்தோலின் முக்கிய செல்கள் - கெரடினோசைட்டுகள் - வளர்ச்சியின் நிலைகளுடன் பிணைக்கப்பட்டுள்ளது. விரியன் அதன் செயலில் பிரிவின் போது ஒரு இளம் செல்லுக்குள் ஊடுருவுவது எளிதானது. இத்தகைய செல்கள் மேல்தோலுக்குக் கீழே (அதன் மேல் அடுக்குகளின் கீழ்) அமைந்துள்ள அடித்தள சவ்வுக்கு அருகில் அமைந்துள்ளன. ஆனால் அவை முதிர்ச்சியடையும் போது, வைரஸால் பாதிக்கப்பட்ட இளம் கெரடினோசைட்டுகள் மேலே எழுகின்றன, அங்கு புதிய விரியன்கள் உருவாகின்றன.
அனோஜெனிட்டல் மருக்களை ஏற்படுத்தும் HPV 18 இன் அடைகாக்கும் காலம் 1 முதல் 4 மாதங்கள் அல்லது அதற்கு மேல் நீடிக்கும். இதன் பொருள், வைரஸால் பாதிக்கப்பட்ட ஒருவர், நோயின் முதல் அறிகுறிகள் தோன்றுவதற்கு பல வாரங்கள் அல்லது மாதங்களுக்கு முன்பு வைரஸை சுமந்து செல்கிறார் என்று சந்தேகிக்க மாட்டார். ஆனால் மருக்கள் தோன்றுவது கூட புற்றுநோயைக் குறிக்காது. வைரஸால் ஏற்படும் ஒரு தீங்கற்ற கட்டி வீரியம் மிக்க ஒன்றாக மாற இன்னும் பல ஆண்டுகள் ஆகும்.
இது எவ்வளவு விரைவில் நடக்கும் என்று கணிப்பது மிகவும் கடினம், ஏனென்றால் எல்லாமே மனித நோயெதிர்ப்பு அமைப்பு மற்றும் உயிரணு வளர்ச்சியை அடக்கும் திறனைப் பொறுத்தது. சில நோயாளிகளில், தொற்றுக்குப் பிறகு 5 ஆண்டுகளுக்கு முன்பே செல்களின் வீரியம் மிக்க தன்மையைக் கண்டறிய முடியும், மற்றவர்களுக்கு 25-30 ஆண்டுகள் தேவைப்படும், மற்றவர்களில், குறைந்த-ஆன்கோஜெனிக் வைரஸ்களைப் போலவே, இந்த நேரத்தில் உடல் வைரஸைச் சமாளிக்கவும் அதை அகற்றவும் முடியும் (பொதுவாக, ஒரு வருடத்திற்குள், கிட்டத்தட்ட அனைத்து விரியன்களும் இயற்கையாகவே இறக்கின்றன).
நோய் தோன்றும்
இன்று, நூற்றுக்கும் மேற்பட்ட வகையான பாப்பிலோமா வைரஸ் தொற்றுகள் அறியப்படுகின்றன. அவற்றில் சுமார் 80 மனிதர்களுக்கு பல்வேறு நோய்களை ஏற்படுத்துகின்றன. ஆனால் அவை அனைத்தும் சமமாக ஆபத்தானவை அல்ல, எனவே வைராலஜியில் HPV வகைகளை உயர் மற்றும் குறைந்த-ஆன்கோஜெனிக் எனப் பிரிக்கிறது. HPV வகை 16 க்கு முன்பு, எல்லாம் அதிகமாகவோ அல்லது குறைவாகவோ அமைதியாக இருந்தது, ஏனெனில் வகை 1 முதல் 15 வரை, வைரஸ்கள் உடலில் மருக்களை மட்டுமே ஏற்படுத்தின. உண்மை, 6, 11 மற்றும் 13 வகைகளும் பெண்களின் உள் பிறப்புறுப்பு உறுப்புகளின் சளி சவ்வில் பிறப்புறுப்பு மருக்கள் தோன்றுவதற்கு காரணமாகின்றன, ஆனால் அவை ஒரு குறிப்பிட்ட ஆபத்தை ஏற்படுத்தாது.
ஆனால் HPV வகை 16 இல் தொடங்கி, புற்றுநோயியல் நோய்க்குறியீடுகளை உருவாக்கும் அதிக ஆபத்துள்ள பிரச்சனைக்குரிய வைரஸ்கள் தொடங்குகின்றன. அடுத்தடுத்த அனைத்து வைரஸ்களும் புற்றுநோயின் அச்சுறுத்தலை ஏற்படுத்துகின்றன. வகை 16, 18, 31, 33, 39, 45 மற்றும் வேறு சிலவற்றைத் தவிர, அதிக புற்றுநோயியல் (மொத்தம் 18 வகைகள்) என்று கருதப்படுகிறது.
நாம் பார்க்க முடியும் என, இந்தப் பட்டியலில் நமக்கு ஆர்வமுள்ள வகை 18 மனித பாப்பிலோமா வைரஸும் அடங்கும். மேலும், HPV 16 உடன் இணைந்து அதிக புற்றுநோயியல் ஆபத்துள்ள HPV 18 தான் பெரும்பாலும் மகளிர் மருத்துவ விளக்கப்படங்களில் கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கான காரணியாகத் தோன்றுகிறது.
HPV 18 மற்றும் புற்றுநோய்
யூரோஜெனிட்டல் உறுப்புகளைப் பாதிக்கும் சுமார் 40 வகையான பாப்பிலோமா வைரஸ் தொற்றுகள் உள்ளன, இதனால் சளி சவ்வில் கூர்மையான மற்றும் தட்டையான காண்டிலோமாக்கள் தோன்றும். ஆனால் நோய்க்கிருமியின் வகையைப் பொறுத்து, அத்தகைய நியோபிளாம்கள் ஒரு எளிய ஒப்பனை குறைபாடாகவோ அல்லது புற்றுநோய் கட்டியாகவோ இருக்கலாம்.
கூரான காண்டிலோமாக்கள் என்பது தோலில் பாப்பிலா வடிவத்தில் குவிந்த வளர்ச்சியாகும், அவை தோலில் இருந்து கிட்டத்தட்ட வேறுபடுத்த முடியாத நிறத்தில் இருக்கலாம் அல்லது அதை விட சற்று பிரகாசமாக இருக்கலாம். வைரஸால் பாதிக்கப்படும்போது, ஒற்றை காண்டிலோமாக்கள் மற்றும் பல நெருக்கமாக அமைந்துள்ள வளர்ச்சிகளைக் கொண்ட பல காண்டிலோமாக்கள் சளி சவ்வுகளில் காணப்படுகின்றன. இத்தகைய நியோபிளாம்கள் ஆசனவாய் பகுதி மற்றும் பெரினியம், அதே போல் பெண்களின் உள் பிறப்புறுப்பு உறுப்புகளின் சளி சவ்வு ஆகியவற்றிலும் காணப்படுகின்றன.
இந்த வளர்ச்சிகள் மிகவும் தொற்றக்கூடியவை. இத்தகைய "பாப்பிலா"க்களால் வைரஸ் பரவும் ஆபத்து நூறு சதவீதத்தை நெருங்குகிறது. HPV எவ்வாறு பரவுகிறது? மனித பாப்பிலோமா வைரஸ் மிகவும் பொதுவான யூரோஜெனிட்டல் தொற்றுகளில் ஒன்றாகக் கருதப்படுகிறது. தொற்று பொதுவாக உடலுறவின் போது ஏற்படுகிறது, ஆனால் பாதிக்கப்பட்ட பகுதியைத் தொடும்போது தொடர்பு பரிமாற்றமும் சாத்தியமாகும்.
கூர்மையான கண்சிகிச்சைப் புண்கள் இருப்பதால் ஒருவருக்கு புற்றுநோய் வரலாம் என்று அர்த்தமல்ல. இவை நடுத்தர புற்றுநோயியல் தன்மை கொண்ட நியோபிளாம்கள், அவை பெரும்பாலும் புற்றுநோய்க்கு வழிவகுக்காது. ஆனால் சளி சவ்வின் சுற்றியுள்ள மேற்பரப்புடன் சமமாக அமைந்துள்ள தட்டையான கண்சிகிச்சைப் புண்கள் தோன்றுவது ஏற்கனவே ஒரு கொடிய நோயின் உண்மையான ஆபத்தை குறிக்கிறது.
தட்டையான காண்டிலோமாக்கள் என்பது மிகவும் அரிதான நிகழ்வாகும், இவை முக்கியமாக பெண்களின் யோனி மற்றும் கருப்பை வாய் பகுதியில் காணப்படுகின்றன. இத்தகைய நியோபிளாம்கள் தோன்றுவதற்கு மருத்துவர்கள் HPV 18 உட்பட அதிக புற்றுநோயியல் வகை வைரஸைக் காரணம் காட்டுகின்றனர்.
பெண்கள் மற்றும் ஆண்களின் பிறப்புறுப்புகளில் காண்டிலோமாக்கள் தோன்றுவது இன்னும் புற்றுநோயைக் குறிக்கவில்லை. மேலும், வைரஸின் வகை தீர்மானிக்கப்படும்போது, புற்றுநோய்க்கான முன்கணிப்பு கூட ஆய்வகத்தில் வெளிப்படுகிறது. எடுத்துக்காட்டாக, HPV வகை 6, 43 அல்லது 11 ஐக் கண்டறிவது நோயாளியின் உடல்நலம் குறித்து மருத்துவருக்கு எந்த குறிப்பிட்ட கவலையையும் ஏற்படுத்தாது, இருப்பினும் சளி சவ்வில் உள்ள வளர்ச்சியை அகற்ற அவர் பரிந்துரைப்பார். பகுப்பாய்வு HPV வகை 18 இருப்பதைக் காட்டினால் அது மற்றொரு விஷயம்.
HPV 18 இல் மிகவும் ஆபத்தானது என்ன? இந்த வகை மனித பாப்பிலோமா வைரஸ் மிகவும் புற்றுநோயியல் என வகைப்படுத்தப்பட்டுள்ளது என்று நாங்கள் ஏற்கனவே கூறியுள்ளோம். மேலும், இது உடலில் நீண்ட நேரம் மறைந்து, ஆரோக்கியமான செல்களை அழித்து, அவற்றின் மரபணு தகவல்களை மாற்றி, கட்டுப்பாடற்ற இனப்பெருக்கத்திற்கு தள்ளக்கூடிய ஒரு பொதுவான தொற்று ஆகும்.
பல்வேறு தரவுகளின்படி, கிரகத்தில் வசிப்பவர்களில் 70 முதல் 90% வரை பல்வேறு வகையான பாப்பிலோமா வைரஸ் தொற்றுகளின் கேரியர்கள். கருப்பை புற்றுநோயால் கண்டறியப்பட்ட பெண்களில், 2/3 பேர் 18 மற்றும் 16 வகை வைரஸ்களின் கேரியர்கள், இது இந்த வகையான HPV மிகவும் ஆபத்தானது என்பதைக் குறிக்கிறது.
வைரஸ் இல்லாதவர்களுக்கு இதுபோன்ற சிக்கல்களை ஏற்படுத்தாத நோய்களின் பின்னணியில் புற்றுநோய் கட்டிகள் உருவாகுவதற்கு பெரும்பாலும் HPV வகைகள் 18 மற்றும் 16 தான் காரணம். உதாரணமாக, HPV வகைகள் 16 மற்றும் 18 காரணமாக கருப்பை வாயின் அரிப்பு அல்லது டிஸ்ப்ளாசியா எதிர்பாராத விதமாக கர்ப்பப்பை வாய்ப் புற்றுநோயாக உருவாகலாம். அதிக புற்றுநோயியல் வகை பாப்பிலோமா வைரஸால் கண்டறியப்படாத பெண்கள், உயிருக்கு எந்த குறிப்பிட்ட ஆபத்தும் இல்லாமல் பல ஆண்டுகளாக இந்த நோய்க்குறியீடுகளுடன் வாழலாம்.
ஆனால் மனிதர்களைப் பலி கொடுத்து வாழ்வது மட்டுமல்லாமல், படிப்படியாகக் கொல்லும் இவை என்ன வகையான ஒட்டுண்ணிகள்? பாப்பிலோமா வைரஸை உயிரியல் பார்வையில் இருந்து பார்க்க முயற்சிப்போம்.
 [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
சிக்கல்கள் மற்றும் விளைவுகள்
மனித பாப்பிலோமா வைரஸ் மிகவும் பொதுவான யூரோஜெனிட்டல் தொற்றுகளில் ஒன்றாகும். ஆனால் நோய் வெளிப்புற அறிகுறிகளைக் காட்டும் வரை, சிறப்பு ஆய்வுகள் இல்லாமல் அதைக் கண்டறிவது சாத்தியமில்லை. இது மோசமானது என்று சொல்ல முடியாது, ஏனென்றால் எந்த வெளிப்பாடுகளும் இல்லாத வரை, சாத்தியமான விளைவுகள் குறித்து முடிவுகளை எடுப்பது மிக விரைவில். நோய் தன்னை வெளிப்படுத்தாமல் இருக்க வாய்ப்பு உள்ளது, அதாவது அதன் சிகிச்சை அர்த்தமற்றதாக இருக்கும், ஏனெனில் உடல் மற்றும் சளி சவ்வுகளில் தோன்றும் பாப்பிலோமாக்கள் கூட சிறிது நேரத்திற்குப் பிறகு ஒரு தடயமும் இல்லாமல் மறைந்துவிடும்.
மேலும் படிக்க:
கண்டறியும்
அறிகுறிகள் ஏற்கனவே தோன்றி, நோயாளி அவற்றைப் பற்றி அல்லது வேறு பிரச்சனை தொடர்பாக மருத்துவரை அணுகினால், ஒரு மகளிர் மருத்துவ நிபுணர் அல்லது சிறுநீரக மருத்துவர் உடல் பரிசோதனையின் போது பிறப்புறுப்புகள் மற்றும் ஆசனவாய் போன்ற அசாதாரண இடங்களில் வளர்ச்சிகள் தோன்றுவதை நிச்சயமாக கவனிப்பார். அத்தகைய நியோபிளாம்கள் வாயில் (குரல்வளை மற்றும் குரல் நாண்கள்) தோன்றினால், அவற்றின் நிகழ்வு ஒரு சிகிச்சையாளர் அல்லது ENT நிபுணருக்கும் ஆர்வமாக இருக்கலாம்.
பெண்களை பரிசோதிக்கும் போது, கர்ப்பப்பை வாய் அரிப்பு கண்டறியப்பட்டால் (குறிப்பாக நீண்ட காலமாக சிகிச்சையளிக்கப்படாவிட்டால்), கர்ப்பப்பை வாய் கால்வாயின் நுழைவாயிலில் ஹைப்பர் பிளாஸ்டிக் செயல்முறைகள், அளவு தீவிரமாக அதிகரித்து வரும் சிஸ்டிக் வடிவங்கள் கண்டறியப்பட்டால் பாப்பிலோமா வைரஸின் சந்தேகம் ஏற்படலாம். ஆண்களில், ஒரு சிறுநீரக மருத்துவர் அல்லது ஆண்ட்ரோலஜிஸ்ட் நோயாளியின் ஆண்குறியின் தலை மற்றும் உடலின் பகுதியில் புள்ளிகள் மற்றும் பிளேக்குகள் தோன்றுவதைக் கவனிப்பார்.
பாதிக்கப்பட்ட பகுதியை உடல் ரீதியாகப் பரிசோதிப்பது, பாப்பிலோமா வைரஸ் தொற்று இருப்பதாக சந்தேகிக்க (போதுமான துல்லியத்துடன்) அனுமதிக்கிறது. ஆனால் அதே நேரத்தில், குறிப்பிட்ட வெளிப்புற அறிகுறிகளின் தோற்றத்தை ஏற்படுத்திய வைரஸின் எந்த திரிபு என்பதை மருத்துவரால் கண்ணால் தீர்மானிக்க முடியாது. வழக்கமாக, HPV வகை 18 அல்லது 16 உடன், சளி சவ்வில் தட்டையான காண்டிலோமாக்கள் தோன்றும், ஆனால் பெரும்பாலான சந்தர்ப்பங்களில், ஒரு நோயாளிக்கு ஒரே நேரத்தில் பல வைரஸின் விகாரங்கள் கண்டறியப்படுகின்றன, அதாவது கூர்மையான காண்டிலோமாக்கள் (ஒற்றை அல்லது பல) மற்றும் அனோஜெனிட்டல் மருக்கள் சளி சவ்வில் தோன்றும்.
இத்தகைய சூழ்நிலைகளில், ஒரு குறிப்பிட்ட நோயாளிக்கு என்ன வகையான வைரஸ் உள்ளது என்பதை தீர்மானிப்பது மிகவும் கடினம். ஆனால் இது செய்யப்பட வேண்டும், ஏனென்றால் பாதுகாப்பான குறைந்த-ஆன்கோஜெனிக் விகாரங்களுக்கு கூடுதலாக, நடுத்தர அல்லது அதிக ஆன்கோஜெனிசிட்டி கொண்ட வகைகளையும் கண்டறிய முடியும், இது ஒரு பாதிப்பில்லாத நியோபிளாஸை புற்றுநோய் கட்டியாக மாற்றும்.
HPV நோயறிதல் வெளிப்புற பரிசோதனைக்கு மட்டும் மட்டுப்படுத்தப்படவில்லை. உடலில் உள்ள வைரஸைக் கண்டறிந்து அதன் வகையைத் தீர்மானிக்க, பின்வருபவை நடைமுறையில் உள்ளன:
- ஒரு சிறப்பு நுண்ணோக்கி (கோல்போஸ்கோபி) பயன்படுத்தி உட்புற பிறப்புறுப்பு உறுப்புகளின் சளி சவ்வின் திசுக்களின் ஆய்வு. இந்த முறை புண்களை கவனமாக ஆய்வு செய்து கூர்மையான காண்டிலோமாக்களை மட்டுமல்ல (அவை பொதுவாக நிர்வாணக் கண்ணுக்குத் தெரியும்), ஆனால் தட்டையானவற்றையும் அடையாளம் காண உங்களை அனுமதிக்கிறது. கோல்போஸ்கோபியைப் பயன்படுத்தி, மருத்துவர்கள் டிஸ்பிளாஸ்டிக் செயல்முறைகள் மற்றும் சிறப்பு வினைப்பொருட்களுக்கு அவற்றின் எதிர்வினை (ஷில்லர் சோதனை) கொண்ட திசுக்களை கவனமாக ஆய்வு செய்யலாம்: லுகோலின் கரைசல் அல்லது வினிகர் (3% நீர்வாழ் கரைசல்). வீரியம் மிக்க செல்கள் இருந்தால், பாதிக்கப்பட்ட பகுதி வெண்மையான நிறத்தைப் பெறுகிறது.
- ஸ்மியர் நுண்ணோக்கி (யோனி சளிச்சுரப்பி, கர்ப்பப்பை வாய் கால்வாய் அல்லது சிறுநீர்க்குழாய் மேற்பரப்பில் இருந்து எடுக்கப்பட்ட உயிரியல் பொருளின் சைட்டாலஜிக்கல் பரிசோதனை). பாப்பிலோமா வைரஸ் தொற்று ஏற்பட்டால் சைட்டாலஜி நோயைக் கண்டறிவதில் ஒரு தீர்க்கமான பங்கைக் கொண்டிருக்கவில்லை. இருப்பினும், இது மாற்றியமைக்கப்பட்ட செல்களை (கொய்லோசைட்டுகள் மற்றும் டிஸ்கெராடோசைட்டுகள்) அடையாளம் காணவும், அவற்றின் எண்ணிக்கையின் அடிப்படையில் வீரியம் மிக்க செயல்முறையின் வளர்ச்சியின் அளவை தீர்மானிக்கவும் அனுமதிக்கிறது.
- ஹிஸ்டாலஜிக்கல் பரிசோதனையும் திசு நுண்ணோக்கி ஆகும், ஆனால் உயிரியல் பொருள் இனி சளி அல்ல, ஆனால் பாதிக்கப்பட்ட மேல்தோலின் ஒரு சிறிய துண்டு மற்றும் மகளிர் மருத்துவ அல்லது சிறுநீரக பரிசோதனையின் போது (பயாப்ஸி) எடுக்கப்பட்ட ஆழமான திசுக்கள். சைட்டாலஜி கேள்விக்குரிய அல்லது நேர்மறையான முடிவைக் காட்டினால் அத்தகைய பகுப்பாய்வு மேற்கொள்ளப்படுகிறது. புற்றுநோயியல் நோய்களைக் கண்டறிவதற்கான மிகவும் துல்லியமான முறை இதுவாகும்.
- ஆன்டிபாடிகளுக்கான இரத்த பரிசோதனை. வைரஸ் தொற்றுக்கான வெளிப்புற வெளிப்பாடுகள் இன்னும் இல்லாவிட்டாலும், வைரஸ் ஏற்கனவே மனித உடலில் நுழைந்து இரத்த ஓட்டத்தில் (இரத்தத்தின் வழியாக) பரவக்கூடிய போதும் கூட இந்த சோதனை சுட்டிக்காட்டுகிறது. இந்த சோதனை மனித பாப்பிலோமா வைரஸை அடையாளம் காண உங்களை அனுமதிக்கிறது, ஆனால் இது நோய்த்தொற்றின் அளவை (வைரியன்களின் அளவு குறிகாட்டிகள்) மற்றும் வைரஸின் வகையை 100% துல்லியத்துடன் நேரடியாக தீர்மானிக்க முடியாது.
- PAP சோதனை. இந்த சோதனை கர்ப்பப்பை வாய்ப் புற்றுநோயால் பாதிக்கப்பட்ட பெண்களுக்கு மட்டுமல்ல, ஆண்களில் HPV 18 ஐக் கண்டறிவதற்கும் பொருத்தமானது. டிஸ்ப்ளாசியா ஃபோசியைப் போலவே, ஆண்குறியில் உள்ள நியோபிளாம்களும் 3% அசிட்டிக் அமிலக் கரைசலுடன் உயவூட்டப்படுகின்றன. HPV 18 க்கான நேர்மறையான சோதனை, மறுஉருவாக்கத்தைப் பயன்படுத்தும் பகுதியில் சரியான வாஸ்குலர் வலையமைப்பைக் காண்பிக்கும்.
- HPV டைஜீன் சோதனை அல்லது கலப்பின பிடிப்பு முறை. பாப்பிலோமா வைரஸின் அதிக ஆன்கோஜெனிக் விகாரங்களை குறைந்த ஆன்கோஜெனிக் வகைகளிலிருந்து வேறுபடுத்த அனுமதிக்கும் ஒரு புதுமையான நுட்பம். இரண்டு சோதனைகள் செய்யப்படுகின்றன. ஒன்று (395) குறைந்த ஆன்கோஜெனிக் HPV வகைகளை அடையாளம் காட்டுகிறது, மற்றொன்று (394) HPV 18 மற்றும் 16 உட்பட உயர் ஆன்கோஜெனிக் HPV வகைகளை அடையாளம் காட்டுகிறது.
பொதுவாக இந்த ஆய்வு ஸ்மியர் சைட்டோலாஜிக்கல் பகுப்பாய்வோடு இணைந்து மேற்கொள்ளப்படுகிறது.
- PCR பகுப்பாய்வு (பாலிமரேஸ் சங்கிலி எதிர்வினை, PCR சோதனை) என்பது மனித பாப்பிலோமா வைரஸின் அதிக புற்றுநோயியல் வகைகளைக் கண்டறிவதற்கான ஒரு புதிய, பல முறை நிரூபிக்கப்பட்ட முறை அல்ல: HPV 18, 16, 31, 33, 56, முதலியன, இது ஏற்கனவே ஆரம்ப கட்டங்களில் ஆபத்தான நோய்களைக் கண்டறிய அனுமதிக்கிறது. ஒரு உயிரியல் பொருளாக, சளி சவ்விலிருந்து ஒரு ஸ்மியர் பயன்படுத்தப்படுகிறது, குறைவாக அடிக்கடி இரத்தம் அல்லது சிறுநீர்.
இன்று, PCR சோதனை என்பது வைரஸின் DNA-வை தனிமைப்படுத்த உங்களை அனுமதிக்கும் மிகவும் பிரபலமான மற்றும் துல்லியமான பகுப்பாய்வாகும். இது வைரஸின் வகை மற்றும் வகையை மட்டுமல்ல, அதன் அளவையும் தீர்மானிக்கிறது.
PCR சோதனையின் அமைப்பு பின்வருவனவற்றை வேறுபடுத்துகிறது:
- PCR HPV 16 மற்றும் 18 தரமானது (வைரஸின் அதிக புற்றுநோயியல் விகாரங்களை தீர்மானித்தல்)
- மரபணு வகைப்படுத்தலுடன் கூடிய HPV PCR (வைரஸ் மரபணு வகையை தீர்மானித்தல், இது பயனுள்ள சிகிச்சைக்கு அவசியமானது, மருந்துகளுக்கு அடையாளம் காணப்பட்ட திரிபுகளின் எதிர்ப்பைக் கணக்கில் எடுத்துக்கொள்வது),
- HPV 18 அளவு PCR (நோய்த்தொற்றின் அளவு அல்லது விரியன்களின் எண்ணிக்கையை தீர்மானித்தல்) மற்றும் ஒருங்கிணைந்தவை உட்பட வேறு சில ஆராய்ச்சி விருப்பங்கள்.
ஒரு தரமான வகை ஆராய்ச்சி, உடலில் ஒரு குறிப்பிட்ட வகை வைரஸ் இருப்பதை மட்டுமே தீர்மானிக்க அனுமதிக்கிறது. HPV 18 அல்லது வேறு வகையான வைரஸிற்கான முடிவுகளின் டிகோடிங்கில் "நேர்மறை" அல்லது "எதிர்மறை" என்ற வார்த்தைகள் இருக்கும். எடுத்துக்காட்டாக, வைரஸின் டிஎன்ஏவின் துண்டுகள் உயிரியல் பொருளில் கண்டறியப்பட்டால் HPV 16 18 நேர்மறை (+), அல்லது எதுவும் கண்டறியப்படவில்லை என்றால் HPV 16 18 எதிர்மறை (-).
வைரஸின் அதிக புற்றுநோயியல் விகாரங்களை அடையாளம் காணும்போது நிலைமை எவ்வளவு தீவிரமானது என்பதைக் கண்டறிய, கூடுதல் அளவு பகுப்பாய்வு நடத்துவது அவசியம். இங்கே, எல்லாம் நபரின் நோய் எதிர்ப்பு சக்தியைப் பொறுத்தது (பொது மற்றும் உள்ளூர் இரண்டும்). நோயெதிர்ப்பு அமைப்பு பலவீனமாக இருந்தால், உயிரியல் பொருளில் உள்ள வைரன்களின் எண்ணிக்கை அதிகமாகக் கண்டறியப்படும்.
PCR பரிசோதனையின் போது பகுப்பாய்வி ஒரு மில்லிக்கு 0.3 க்கும் மேற்பட்ட HPV DNA பிரதிகளைக் கண்டறிய அனுமதிக்கிறது, இது HPV 18 க்கான விதிமுறையாகக் கருதப்படுகிறது, ஏனெனில் குறைந்த எண்ணிக்கையிலான பிரதிகள் இனி மருத்துவ முக்கியத்துவத்தைக் கொண்டிருக்கவில்லை மற்றும் கடுமையான நோயியலை ஏற்படுத்தும் திறன் கொண்டவை அல்ல.
பாப்பிலோமா வைரஸ் டிஎன்ஏவின் குறைந்தபட்ச அளவு கண்டறியப்படுவது நல்ல நோய் எதிர்ப்பு சக்தியைக் குறிக்கிறது. ஆனால் தொற்று மிக சமீபத்தில் ஏற்பட்டிருக்கலாம் (இந்த விஷயத்தில், பிசிஆர் முடிவு சந்தேகத்திற்குரியதாக அறிவிக்கப்படும்), எனவே சிறிது நேரத்திற்குப் பிறகு, ஒரு மருத்துவரின் பரிந்துரையின் பேரில், மீண்டும் மீண்டும் பரிசோதனை செய்வது மதிப்பு.
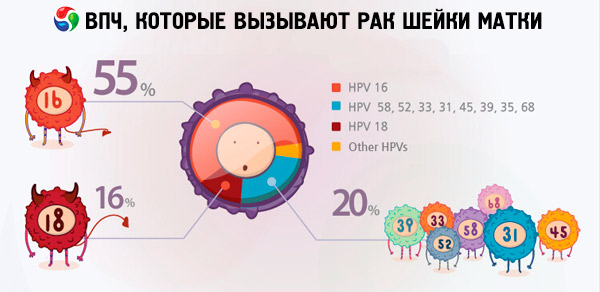
கர்ப்பப்பை வாய்ப் புற்றுநோயைப் பொறுத்தவரை, ஆராய்ச்சி முடிவுகளில் தோன்றும் மிகவும் பொதுவான பாப்பிலோமா வைரஸ் தொற்று வகைகள் 16 மற்றும் 18 ஆகும். HPV 16 மற்றும் HPV 18 க்கு என்ன வித்தியாசம், ஏனெனில் இரண்டு வகையான வைரஸும் அதிக புற்றுநோயாகக் கருதப்படுகின்றன மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோயின் வளர்ச்சிக்குக் காரணம் என்று குற்றம் சாட்டப்படுகின்றன? இந்த வைரஸின் வகைகளின் புற்றுநோயின் அளவு ஒரே மாதிரியாக இல்லை என்று சொல்ல வேண்டும். சில இணைய ஆதாரங்களின்படி, HPV 16 மிகவும் ஆபத்தானதாகக் கருதப்படுகிறது, இது புற்றுநோய் கண்டறிதலில் 50% ஆகும், அதே நேரத்தில் HPV 18 இந்த ஆபத்தான நோய்க்கு 10% வழக்குகளில் மட்டுமே காரணமாகும்.
இருப்பினும், வெளிநாட்டு விஞ்ஞானிகள், பல ஆய்வுகளை மேற்கொண்ட பிறகு, பெரும்பாலான சந்தர்ப்பங்களில் ஊடுருவும் அடினோகார்சினோமாக்களின் வளர்ச்சிக்கான குற்றவாளி (மேலும் பெரும்பாலான நோயாளிகளில் மருத்துவர்கள் கண்டறியும் இந்த வகை கர்ப்பப்பை வாய்ப் புற்றுநோய்தான்) இன்னும் HPV-18 தான் என்ற முடிவுக்கு வந்தனர், மேலும் வைரஸின் இரண்டு விகாரங்களும் கண்டறியப்பட்ட சந்தர்ப்பங்களில், 18 வது வகை நோயின் விரைவான முன்னேற்றத்திற்கு பங்களிக்கிறது. இனப்பெருக்க அமைப்பை மட்டுமல்ல, பிற உறுப்புகளையும் பாதிக்கும் ஆக்கிரமிப்பு அல்லாத சுரப்பி புற்றுநோயின் விஷயத்தில், முன்னணி பங்கு HPV-16 க்கு சொந்தமானது.
சில சந்தர்ப்பங்களில், கருப்பையில் ஆரம்பகால டிஸ்பிளாஸ்டிக் செயல்முறைகளின் தோற்றம், HPV 16 மரபணு செல்லில் அறிமுகப்படுத்தப்படுவதற்கு முன்பே காணப்பட்டது, மேலும் இந்த வகை வைரஸை ஒரு உயிரினத்தின் உயிரணுக்களில் ஒருங்கிணைப்பது நோயின் வளர்ச்சிக்கு அவசியமான நிபந்தனை அல்ல என்பதை இது குறிக்கிறது. நோயியல் செயல்முறை அதன் முதல் அறிகுறிகள் தோன்றுவதற்கு முன்பே தொடங்குகிறது.
ஆனால் கடுமையான தரம் 3 கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் வளர்ச்சி, பெரும்பாலும் ஊடுருவும் அடினோகார்சினோமாவாக வளர்கிறது, பெரும்பாலான சந்தர்ப்பங்களில் HPV 18 மற்றும் பிற வகையான பாப்பிலோமா வைரஸ் தொற்றுகளின் ஒருங்கிணைப்பைக் குறிக்கிறது, இதனால் கருப்பையில் நோயியல் செயல்முறைகள் (அதிக ஆன்கோஜெனிக் HPV 31, 33, 52b, 58 மற்றும் குறைந்த-ஆன்கோஜெனிக் HPV 6 மற்றும் 11) செல்க்குள் ஏற்படுகின்றன. அதன் மரபணு தகவல்களை அதற்கு மாற்றுவதற்கு இது அவசியம், இது பின்னர் அதன் பண்புகளை மாற்றி புற்றுநோய் கட்டியாக மாற்றும் தகவல்.
ஆனால் ஒரு செல்லில் அதிக புற்றுநோய் ஏற்படுத்தும் வைரஸ் அறிமுகப்படுத்தப்படுவது கூட எப்போதும் புற்றுநோயை ஏற்படுத்தாது. டிஸ்ப்ளாசியா உள்ள 100 பெண்களில் 1 பேருக்கு மட்டுமே கர்ப்பப்பை வாய்ப் புற்றுநோய் இருப்பது பின்னர் கண்டறியப்படுகிறது. இவை அனைத்தும் உடலில் வைரஸ் இருக்கும் காலம் மற்றும் புற்றுநோய் உண்டாக்கும் மரபணுக்கள் E6 மற்றும் E7 (ஹோஸ்ட் செல் மரபணுவில் அவற்றின் அறிமுகம் மற்றும் பிறழ்வுகளை ஏற்படுத்தும் தகவல் பரிமாற்றம்), பெண் பாலின ஹார்மோன் எஸ்ட்ராடியோலை 16α OH ஸ்டீரோனாக மாற்றுவதற்கான வழிமுறைகளை செயல்படுத்துதல், ஒரு உயிருள்ள செல்லின் குரோமோசோம்களுக்கு பல பிறழ்வு சேதம் இருப்பது அல்லது இல்லாதிருத்தல் ஆகியவற்றைப் பொறுத்தது. எனவே, பாப்பிலோமா வைரஸ் தொற்றுக்கு எதிரான புற்றுநோயியல் நோய்கள், உயிரணுக்களின் வீரியம் மிக்க சிதைவின் செயல்முறையைத் தொடங்குவதற்கு வளமான நிலத்தை உருவாக்கும் பல காரணிகளின் ஒரே நேரத்தில் தொடர்பு கொண்டால் மட்டுமே உருவாகின்றன.
தடுப்பு HPV வகை 18
பாலிலோமா வைரஸ் தொற்று என்பது பலருக்கு நெருக்கமான ஒரு பிரச்சனையாகும். மேலும் இது தொடர்புடைய இணைய வளங்களால் ஆதரிக்கப்படுகிறது, அங்கு அதிக புற்றுநோயியல் வகை வைரஸ்கள் இருப்பது கண்டறியப்பட்டவர்கள் தங்கள் பிரச்சனைகளைப் பகிர்ந்து கொண்டு, அடுத்து என்ன செய்வது, பயங்கரமான நோயை ஏற்படுத்தக்கூடிய இந்த சிறிய ஒட்டுண்ணியை எவ்வாறு எதிர்த்துப் போராடுவது என்பது குறித்து ஆலோசனை கேட்கிறார்கள்.
தங்கள் குடும்பத்திலோ அல்லது நெருங்கிய நண்பர்களிடமோ வைரஸின் கேரியர்கள் இருப்பவர்கள் குறைவான கவலை கொண்டவர்கள் அல்ல. அவர்களின் பதிவுகள் தங்கள் அன்புக்குரியவர்களின் வாழ்க்கை குறித்த கவலையை வெளிப்படுத்துகின்றன, ஆனால் அதே நேரத்தில் வைரஸ் மிகவும் தொற்றுநோயானது என்பதை உணர்ந்து, அவர்களின் உடல்நலம் குறித்தும் அவர்கள் கவலைப்படுகிறார்கள். மேலும் வைரஸ் பரவுவதற்கான முக்கிய வழி பாலியல் (குறிப்பாக வெளிப்புற வெளிப்பாடுகள் முன்னிலையில்) என்று கருதப்பட்டாலும், ஆபத்து முக்கியமாக பாலியல் கூட்டாளர்களுக்குத்தான் என்று அர்த்தம், HPV வைரான்கள் இரத்தம் அல்லது நோயாளியின் பிற உடலியல் திரவங்கள் மற்றும் சுரப்புகளிலும் காணப்படலாம் என்பதை மக்கள் புரிந்துகொள்கிறார்கள். இதுதான் பலரை பயமுறுத்துகிறது, வைரஸ் கேரியருடனான தொடர்பைக் கட்டுப்படுத்த அவர்களை கட்டாயப்படுத்துகிறது.
உண்மையில், தொடர்பு மூலம் தொற்று பரவும் ஆபத்து மிகக் குறைவு. இந்த விஷயத்தில் தொடர்பு-வீட்டு வழி பொருத்தமானது என்பதற்கு துல்லியமான ஆதாரங்கள் எதுவும் இல்லை, எனவே மருத்துவர்கள் அதை கணக்கில் எடுத்துக்கொள்வதில்லை. முத்தமிடும்போது, கூட்டாளிகளில் ஒருவருக்கு தொண்டையில் பாப்பிலோமா வைரஸ் நியோபிளாம்கள் இருந்தால் மட்டுமே வைரஸ் பரவும், ஆனால் அங்கேயும் அது பொதுவாக வாய்வழி உடலுறவின் விளைவாக முடிகிறது. அதாவது, எல்லாம் மீண்டும் பாலியல் தொடர்புக்கு வருகிறது: வாய்வழி, யோனி மற்றும் மலக்குடல், இது மலக்குடலில் வைரஸை நிலைநிறுத்தக்கூடும்.
மீண்டும், உடலில் வைரஸ் இருப்பது ஒரு நபர் பின்னர் ஒரு புற்றுநோயியல் கிளினிக்கின் வாடிக்கையாளராக மாறுவார் என்பதற்கான அறிகுறி அல்ல. HPV 16 அல்லது 18 உள்ள பெண்களில், 1% பேருக்கு மட்டுமே கர்ப்பப்பை வாய்ப் புற்றுநோய் வருகிறது என்பதை நினைவில் கொள்வது மதிப்பு, எனவே வைரஸ் தொற்று குறித்து நீங்கள் அதிகம் வருத்தப்படக்கூடாது, முன்கூட்டியே உங்கள் வாழ்க்கையை முடிவுக்குக் கொண்டுவரக்கூடாது. மனச்சோர்வு மற்றும் தேவையற்ற கவலைகள் நிலைமையை மோசமாக்கும்.
ஒரு மகளிர் மருத்துவ நிபுணர் அல்லது தோல் மருத்துவ நிபுணரை தவறாமல் சந்திப்பது, அவர்களால் பரிந்துரைக்கப்பட்ட சிகிச்சையின் போக்கை மேற்கொள்வது மற்றும் எதிர்காலத்தில் ஒரு பாலியல் துணையைத் தேர்ந்தெடுப்பதில் மிகவும் தேர்ந்தெடுக்கப்பட்டவராக இருப்பது மிகவும் தர்க்கரீதியானது.
பாப்பிலோமா வைரஸ் தொற்று இருப்பது கண்டறியப்படாதவர்களுக்கு, எதிர்காலத்தில் அது கண்டறியப்படாமல் இருக்க என்ன தடுப்பு நடவடிக்கைகள் பரிந்துரைக்கப்படலாம்:
- வருடத்திற்கு ஒரு முறை, அல்லது இன்னும் சிறப்பாக, ஒவ்வொரு ஆறு மாதங்களுக்கும், நோயின் அறிகுறிகள் இல்லாவிட்டாலும் கூட, நீங்கள் ஒரு மகளிர் மருத்துவ நிபுணர் (பெண்கள்) அல்லது சிறுநீரக மருத்துவர்/ஆண்ட்ரோலஜிஸ்ட் (ஆண்கள்) மூலம் பரிசோதனை செய்ய வேண்டும். குடும்பத்தில் புற்றுநோய் பாதிப்பு உள்ளவர்களுக்கு இதுபோன்ற பரிசோதனை மிகவும் முக்கியமானது, இது அவர்களுக்கு புற்றுநோய்க்கான முன்கணிப்பைக் குறிக்கிறது.
- பாலியல் துணையைத் தேர்ந்தெடுக்கும்போது மிகவும் கவனமாக இருக்குமாறு நாங்கள் பரிந்துரைக்கிறோம். பல சந்தேகத்திற்குரியவர்களை விட, அது ஒருவராக இருக்கட்டும், ஆனால் பக்கவாட்டில் ஓடாத நம்பகமான துணையாக இருக்கட்டும். ஒரு நபர் தனது நோயை சந்தேகிக்காமல் இருக்கலாம், ஆனால் ஏற்கனவே வைரஸ் கேரியராக இருப்பதால் ஆபத்துக்கான ஆதாரமாக இருக்கலாம் என்பதை நினைவில் கொள்வது அவசியம். உதாரணமாக, பெண்களால் உள் பிறப்புறுப்பு உறுப்புகளின் சளி சவ்வின் நிலையை காட்சிப்படுத்த முடியாது, அதாவது உள் காண்டிலோமாக்களின் தோற்றம் கூட நீண்ட காலத்திற்கு கவனிக்கப்படாமல் இருக்கலாம். வெளிப்புற வெளிப்பாடுகள் இல்லாவிட்டாலும், பலவீனமான நோய் எதிர்ப்பு சக்தி கொண்ட ஒரு கூட்டாளருக்கு, அவர் இன்னும் தொற்றுக்கான ஆபத்து காரணி என்பதை ஒரு ஆண் புரிந்து கொள்ள வேண்டும், ஏனெனில் 1 விரியன் கூட பின்னர் அதிக எண்ணிக்கையிலான குளோன்களை இனப்பெருக்கம் செய்யும் திறன் கொண்டது.
- பாலியல் கூட்டாளிகளில் ஒருவருக்கு HPV 18 அல்லது 16 இருந்தால், ஆனால் தொற்று அதிகரிக்கும் போது, நோயின் அறிகுறிகள் மறைந்து போகும் வரை அவர் பாலியல் தொடர்புகளை மட்டுப்படுத்த வேண்டும். எதிர்காலத்தில், ஆணுறை போன்ற பல்வேறு தொற்றுநோய்களுக்கு எதிராக நம்பகமான பாதுகாப்பு முறையைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. ஒரு ஆணுறை தொற்று பரவுவதை முற்றிலுமாக தாமதப்படுத்த முடியுமா என்பது கேள்வியாகவே உள்ளது, ஆனால் தொற்று ஏற்படும் அபாயம் மிகவும் குறைவு, இதுவும் முக்கியமானது.
- உடலுறவுக்கு முன்னும் பின்னும் நெருக்கமான சுகாதாரம் தொற்றுநோய்க்கு எதிரான தடுப்பு நடவடிக்கையாகவும் கருதப்படுகிறது. மேலும் இது வைரஸ்களுக்கு மட்டுமல்ல, பாலியல் ரீதியாக பரவும் நோய்களை ஏற்படுத்தும் குறைவான ஆபத்தான தொற்றுகளுக்கும் பொருந்தும்.
- உடலின் ஆரோக்கியத்திற்கு வலுவான நோய் எதிர்ப்பு சக்தி முக்கிய நிபந்தனையாகும், ஏனெனில் நமது நோயெதிர்ப்பு அமைப்பு சரியாக வேலை செய்தால், பல்வேறு துரதிர்ஷ்டங்களிலிருந்து நம்மைப் பாதுகாக்க முடியும். மேலும் அதிக புற்றுநோயியல் வகை பாப்பிலோமா வைரஸ்கள் உடலின் திசுக்களில் ஆழமாக ஊடுருவ முடிந்தாலும், நோயெதிர்ப்பு அமைப்பு அவற்றைப் பெருக்கி நோயியல் செயல்முறைகளைத் தூண்ட அனுமதிக்காது. எந்தவொரு தொற்றும் உடலில் நோய் எதிர்ப்பு சக்தி குறைவதன் பின்னணியில் மட்டுமே செயலில் இருக்க முடியும். இதன் பொருள் நாம் முதலில் நோயெதிர்ப்பு மண்டலத்தின் ஆரோக்கியத்தை கவனித்துக் கொள்ள வேண்டும்.
சரியான ஊட்டச்சத்து, ஆரோக்கியமான மற்றும் சுறுசுறுப்பான வாழ்க்கை முறை, கெட்ட பழக்கங்களை கைவிடுதல், கடினப்படுத்தும் நடைமுறைகள், எந்தவொரு நோய்களும் நாள்பட்டதாக மாறுவதைத் தடுக்க சரியான நேரத்தில் சிகிச்சை அளித்தல், இது நோயெதிர்ப்பு மண்டலத்தை கடுமையாக பாதிக்கிறது - இது வலுவான நோய் எதிர்ப்பு சக்தி மற்றும் எந்தவொரு காரணவியலின் வைரஸ் நோய்களையும் தடுப்பதற்கான திறவுகோலாகும்.
- மன அழுத்தம் உடலின் பாதுகாப்பை பலவீனப்படுத்தும் ஒரு வலுவான காரணியாகக் கருதப்படுவதால், மன அழுத்த சூழ்நிலைகளுக்கு சரியாக எதிர்வினையாற்ற கற்றுக்கொள்ள வேண்டும். ஒரு நபர் தனது உணர்வுகளையும் உணர்ச்சிகளையும் சொந்தமாக சமாளிக்க முடியாவிட்டால், ஒரு நிபுணரிடம் - ஒரு உளவியலாளரிடம் உதவி பெறுவது ஒருபோதும் வெட்கக்கேடானது அல்ல, இது நீண்ட காலமாக வெளிநாடுகளில் நடைமுறையில் உள்ளது, ஆனால் இன்னும் நம் தாயகத்தில் நாகரீகமாக மாறவில்லை.
- தடுப்பூசி என்பது பல தொற்றுகளைத் தடுப்பதற்கான மிகவும் நம்பகமான வழிகளில் ஒன்றாகும். இப்போதெல்லாம், பல்வேறு நோய்களுக்கு பல தடுப்பூசிகள் கண்டுபிடிக்கப்பட்டுள்ளன, மேலும் பாப்பிலோமா வைரஸ் தொற்றும் விதிவிலக்கல்ல. முன்னதாக தடுப்பூசி முக்கியமாக HPV வகைகள் 6 மற்றும் 11 க்கு எதிராக செயல்பட்டிருந்தால், இன்று அதிக புற்றுநோயியல் HPV வகைகள் 16 மற்றும் 18 உடன் தொற்றுநோயைத் தடுக்கக்கூடிய பல தடுப்பூசிகள் ஏற்கனவே உள்ளன.
தடுப்பூசி பற்றி இன்னும் விரிவாகப் பேசலாம், இது ஒரு சிகிச்சை நடவடிக்கையாக அல்ல, மாறாக வைரஸ் தொற்றுக்கு எதிரான தடுப்பு நடவடிக்கையாகப் புரிந்து கொள்ளப்பட வேண்டும். வெளிநாடுகளில், இந்த நடைமுறை ஏற்கனவே பரந்த அளவில் வைக்கப்பட்டுள்ளது. உதாரணமாக, பின்லாந்தில், 10 வயது நிரம்பிய அனைத்து பெண்களுக்கும் HPV தடுப்பூசி கட்டாயமாகக் கருதப்படுகிறது.
நம் நாட்டில், தடுப்பூசி தன்னார்வமானது. மருத்துவர்கள் அத்தகைய தடுப்பு நடவடிக்கையை மட்டுமே வழங்க முடியும், மேலும் 750 ஹ்ரிவ்னியா மற்றும் அதற்கு மேல் செலவாகும் தடுப்பூசியை வாங்க முடியுமா என்பதை அந்த நபரே தீர்மானிக்கிறார்.
இன்று, மருத்துவர்கள் நமது தோழர்களுக்கு முக்கியமாக 2 வகையான தடுப்பூசிகளை வழங்குகிறார்கள், அவை முக்கிய வகை பாப்பிலோமா வைரஸால் தொற்றுநோயைத் தடுக்கலாம், இது பிறப்புறுப்புகளின் சளி சவ்வில் நியோபிளாம்கள் தோற்றத்தை ஏற்படுத்துகிறது (6, 11, 16 மற்றும் 18). இவை "கார்டசில்" தடுப்பூசிகள் மற்றும் அதன் மலிவான அனலாக் "செர்வாரிக்ஸ்" ஆகும்.
தடுப்புப் பயிற்சியில் 3 ஊசிகள் உள்ளன. முதல் மற்றும் இரண்டாவது தடுப்பூசிகளுக்கு இடையிலான இடைவெளி 1 மாதம். முதல் ஊசிக்கு ஆறு மாதங்களுக்குப் பிறகு மூன்றாவது ஊசி போடப்படுகிறது. இந்த செயல்முறை சுமார் ஒரு மணி நேரம் நீடிக்கும், அப்போது மருத்துவர்கள் ஊசி போட்டு நோயாளியின் எதிர்வினையைக் கவனிக்கிறார்கள். 18 வயதுக்குட்பட்ட குழந்தைகளுக்கு தடுப்பூசி போடுவது அவர்களின் பெற்றோரின் முன்னிலையில் மட்டுமே மேற்கொள்ளப்படுகிறது. முழு தடுப்பூசிப் பயிற்சிக்குப் பிறகு, நோயாளியின் வயது வித்தியாசமின்றி 3-6 ஆண்டுகள் வரை பாதுகாப்பாக இருப்பார்.
தடுப்பூசி உற்பத்தியாளர்கள் மருந்துகளுக்கான வழிமுறைகளில் கூறப்பட்டுள்ளபடி, 9-10 வயதில் தடுப்பூசி போடத் தொடங்க பரிந்துரைக்கின்றனர். ஆனால் அத்தகைய நடவடிக்கை 9 முதல் 26 வயது வரையிலான அனைத்து பெண்கள், இளம் பெண்கள் மற்றும் பெண்களுக்கும், 9 முதல் 15-17 வயது வரையிலான சிறுவர்களுக்கும் பொருத்தமானதாக இருக்கும் என்று மருத்துவர்கள் நம்புகின்றனர். விரும்பினால், தங்கள் உடல்நலத்தில் அக்கறை கொண்ட ஆண்களும் இளம் வயதிலேயே தடுப்பூசி போடலாம் (கார்டசில் தடுப்பூசி). இரண்டு தடுப்பூசிகளின் செயல்திறன் சுமார் 99% ஆகும்.
உடலில் ஏற்கனவே தொற்று இருந்தால், தடுப்பூசி போடுவதால் எந்தப் பயனும் இருக்காது என்று சொல்ல வேண்டும், ஏனெனில் அது நோயின் போக்கைப் பாதிக்காது. வைரஸ் தொற்றுக்கான சிகிச்சையானது இந்த நோக்கத்திற்காகவே வடிவமைக்கப்பட்ட பிற மருந்துகளுடன் மேற்கொள்ளப்பட வேண்டும். மேலும் தடுப்பூசி ஒரு பயனுள்ள தடுப்பு நடவடிக்கையாகும்.
ஆனால் இந்த நடவடிக்கைக்கு அதன் குறைபாடுகளும் உள்ளன. தடுப்பூசி போடப்பட்ட டீனேஜர்கள் பாதிக்கப்பட முடியாதவர்களாக உணரத் தொடங்குகிறார்கள், அடிப்படை கருத்தடை நடவடிக்கைகளை புறக்கணிக்கிறார்கள் (நாங்கள் ஆணுறைகளைப் பற்றிப் பேசுகிறோம்), தங்கள் பாலியல் துணையின் ஆரோக்கியத்தைப் பற்றி அதிகம் சிந்திக்க மாட்டார்கள், பாலியல் துணையை "சேகரிக்கிறார்கள்", முதலியன, அவர்கள் ஆபத்தில் இல்லை என்று நம்புகிறார்கள். காலப்போக்கில், இத்தகைய நடத்தை ஒரு பழக்கமாக மாறக்கூடும், ஆனால் தடுப்பூசி ஒரு குறிப்பிட்ட கால அளவைக் கொண்டுள்ளது, மேலும் மருத்துவர்கள் பொதுவாக 3 ஆண்டுகளுக்கு 99% உத்தரவாதத்தை வழங்குகிறார்கள். மேலும், இத்தகைய கண்மூடித்தனமான பாலியல் நடத்தை பாப்பிலோமா வைரஸால் தொற்றுக்கு வழிவகுக்கும்.
முன்அறிவிப்பு
பாப்பிலோமா வைரஸ் தொற்று காரணமாக ஏற்படும் நோய்களுக்கான முன்கணிப்பு பல காரணிகளைப் பொறுத்தது, அவற்றில் முக்கியமானது பரம்பரை முன்கணிப்பு மற்றும் ஹார்மோன் பின்னணி. பெண் ஹார்மோன் ஈஸ்ட்ரோஜனின் தொகுப்பு மற்றும் அதன் வளர்சிதை மாற்றத்தைக் குறைத்த பெண்களுக்கு இது மிகவும் பொருத்தமானது. தொற்று விரைவில் கண்டறியப்பட்டால், அதன் இனப்பெருக்கத்தின் விரும்பத்தகாத மற்றும் ஆபத்தான விளைவுகளைத் தடுப்பது எளிது.
ஆனால் நோயாளி ஏற்கனவே நோயின் வெளிப்புற அறிகுறிகளை உருவாக்கியிருந்தாலும், இது பீதி அடைய ஒரு காரணம் அல்ல. முதலாவதாக, எச்.ஐ.வி தொற்று இல்லாத நிலையில், இம்யூனோமோடூலேட்டர்களை எடுத்துக் கொண்டாலும் கூட நோய் பின்வாங்குகிறது, குறிப்பாக உருவான காண்டிலோமாக்கள் மற்றும் அனோஜெனிட்டல் மருக்கள் முன்கூட்டியே சிகிச்சையளிக்கப்பட்டால். நோயெதிர்ப்பு குறைபாடு உள்ளவர்களுக்கு மோசமான முன்கணிப்பு உள்ளது, ஏனெனில் அவர்களின் உடல் தொற்றுநோயை எதிர்த்துப் போராட முடியாது, எனவே அத்தகைய நோயாளிகளில் எந்தவொரு தொற்று நோய்களும் சிக்கல்களுடன் தொடர்கின்றன.
இரண்டாவதாக, காண்டிலோமாக்கள் தோன்றுவது அல்லது கருப்பையில் டிஸ்பிளாஸ்டிக் செயல்முறைகள் உருவாகுவது புற்றுநோயியல் அறிகுறியாக இருக்காது. வழக்கமாக, ஒரு தீங்கற்ற நியோபிளாசம் ஒரு வீரியம் மிக்கதாக மாறுவதற்கு குறைந்தது 5 ஆண்டுகள் கடந்துவிடும். இந்த நேரத்தில், நீங்கள் ஒன்றுக்கு மேற்பட்ட சிகிச்சைகளை வெற்றிகரமாக மேற்கொள்ளலாம், இது அத்தகைய ஆபத்தான விளைவுகளைத் தடுக்கலாம்.
பாப்பிலோமா வைரஸ் தொற்று ஏற்பட்ட பிறகு ஒரு பெண் 5-10 ஆண்டுகளுக்கு மருத்துவரைப் பார்க்கவில்லை என்றால், நோய் முன்னேறினால் அது வேறு விஷயம். ஆனால் இங்கே ஒரு விஷயம் இருக்கிறது, கர்ப்பப்பை வாய்ப் புற்றுநோயின் ஆபத்து பெரும்பாலும் மிகைப்படுத்தப்படுகிறது. முதல் கட்டத்தில் நோய் கண்டறியப்பட்டால், இந்த வழக்கில் உயிர்வாழும் விகிதம் 90-92% ஆகும், இது பல புற்றுநோய்களை விட கணிசமாக அதிகமாகும். இருப்பினும், மூன்றாவது கட்டத்தில், வெற்றிகரமான சிகிச்சையின் நிகழ்தகவு ஏற்கனவே மூன்று மடங்கு குறைக்கப்பட்டுள்ளது.
HPV 18 இன் சாத்தியமான சிக்கல்களைத் தடுக்க பெண்களுக்கு (ஆண்களைக் குறிப்பிட தேவையில்லை) நேரம் இருக்கிறது என்று சொல்ல வேண்டும். இந்த செயல்முறை வேகமாக வளர்ச்சியடையாது, அதாவது சோகமான விளைவுகள் ஏற்படுவதற்கு முன்பு அதை நிறுத்த எப்போதும் வாய்ப்பு உள்ளது. உடலில் இருந்து வைரஸை அகற்றுவது மிகவும் சிக்கலானது என்றாலும், அதன் எதிர்மறை தாக்கத்தைக் குறைக்க எப்போதும் ஒரு வழி இருக்கிறது.
கொஞ்சம் வரலாறு
19 ஆம் நூற்றாண்டின் இறுதி வரை, மனிதகுலம் திகைத்துப் போனது. மக்கள் நோய்வாய்ப்பட்டு இறந்து கொண்டிருந்தனர், ஆனால் அந்தக் காலத்தில் இருந்த மருந்துகளால் சிகிச்சையளிக்க முடியாத புதிய நோய்கள் மேலும் மேலும் எதனால் ஏற்படுகின்றன என்பதை மருத்துவர்களால் புரிந்து கொள்ள முடியவில்லை. சிலர் காய்ச்சலால் இறந்தனர், அதே நேரத்தில் மற்றவர்களின் உடல்களில் விசித்திரமான கூர்மையான வளர்ச்சிகள் தோன்றின. மேலும் இந்த நோய்க்குறியீடுகளுக்கு என்ன காரணம் என்று மருத்துவர்களால் பதிலளிக்க முடியவில்லை, ஏனெனில் அந்தக் கால ஆய்வக ஆய்வுகளால் நோய்க்கிருமியை அடையாளம் காண முடியவில்லை.
மேலும் இதுபோன்ற ஒரு மழுப்பலான நோய்க்கிருமி வைரஸ்களாக மாறியது. இந்த வார்த்தை நுண்ணிய துகள்களை விவரிக்கப் பயன்படுத்தப்பட்டது, அதன் அளவு ஒரு பாக்டீரியா செல்லின் அளவை விட நூறு மடங்கு சிறியதாக மாறியது. அவை 1892 ஆம் ஆண்டில் ரஷ்ய விஞ்ஞானி டிமிட்ரி அயோசிஃபோவிச் இவனோவ்ஸ்கியால் கண்டுபிடிக்கப்பட்டன, இருப்பினும் புதிய வாழ்க்கை வடிவத்தின் பெயர் சிறிது நேரம் கழித்து வழங்கப்பட்டது.
அப்போதிருந்து, அறிவியலில் முன்னேற்றங்கள் தீவிரமாகத் தோன்றத் தொடங்கின, இது 20 ஆம் நூற்றாண்டில் ஏற்கனவே வைராலஜி என்று அழைக்கப்பட்டது. இந்த நூற்றாண்டில்தான் பல வைரஸ்கள் கண்டுபிடிக்கப்பட்டன, அவை மஞ்சள் காய்ச்சல், பெரியம்மை, போலியோமைலிடிஸ், கடுமையான சுவாச வைரஸ் தொற்றுகள் மற்றும் இன்ஃப்ளூயன்ஸா, எச்.ஐ.வி தொற்று, புற்றுநோய் போன்றவற்றுக்கு காரணமான முகவர்களாக மாறியது.
மனிதகுலம் 19 ஆம் நூற்றாண்டிலிருந்தே பாப்பிலோமா வைரஸ் தொற்று பற்றி அறிந்து கொண்டது என்று சொல்ல வேண்டும். காண்டிலோமாக்கள் மற்றும் மருக்கள் பற்றிய குறிப்புகள் பண்டைய கிரேக்க மருத்துவர்களின் (கி.மு. முதல் நூற்றாண்டு) படைப்புகளில் காணப்படுகின்றன. இந்த நோய் பாலியல் ரீதியாக பரவுகிறது என்பதும் அங்கு குறிப்பிடப்பட்டது. ஆனால் காண்டிலோமாக்களின் காரணகர்த்தாவை இன்னும் இரண்டு தசாப்தங்களுக்கு கண்டுபிடிக்க முடியவில்லை.
20 ஆம் நூற்றாண்டின் நடுப்பகுதியில்தான், தோல் மற்றும் சளி சவ்வுகளில் மருக்கள் போன்ற வளர்ச்சிக்குக் காரணம் ஒரு வைரஸ் என்பது அறியப்பட்டது, இந்த நுண்ணிய துகள்கள் மருக்களிலிருந்தும், பின்னர் பிறப்புறுப்புகளின் சளி சவ்வில் உருவான பாப்பிலோமாக்களிலிருந்தும் தனிமைப்படுத்தப்பட்டன. ஆனால் பாப்பிலோமா வைரஸ் முதன்முதலில் 1933 ஆம் ஆண்டில் அமெரிக்க வைராலஜிஸ்ட் ரிச்சர்ட் ஷோப்பால் தனிமைப்படுத்தப்பட்டது.
ஒரு அறிவியலாக வைராலஜியின் மேலும் வளர்ச்சி, HPV-யில் ஒன்றல்ல, பல வகைகள் இருப்பதைக் காட்டுகிறது. அவை HPV 6, HPV 18, HPV 35, HPV 69, முதலியன என்று அழைக்கப்படுகின்றன. சில வகைகள், மனித உடலில் நுழைந்து, வேரூன்றுகின்றன, ஆனால் எந்த வகையிலும் தங்களை வெளிப்படுத்துவதில்லை. கிட்டத்தட்ட நம் அனைவருக்கும் அவை உள்ளன, ஆனால் நாம் வைரஸின் கேரியர்கள் என்று நாம் சந்தேகிக்கவில்லை. மற்ற வகைகளை ஒட்டுண்ணிகள் மட்டுமல்ல, மனிதனின் எதிரிகள் என்றும் அழைக்கலாம், ஏனெனில் அவை மிகவும் ஆபத்தான நோய்களை ஏற்படுத்தும் திறன் கொண்டவை.

