கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மனித பாப்பிலோமா வைரஸ்: அமைப்பு, வாழ்க்கைச் சுழற்சி, அது எவ்வாறு பரவுகிறது, தடுப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
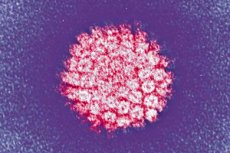
மிகவும் பொதுவான தொற்றுகளில் ஒன்று மனித பாப்பிலோமா வைரஸ் ஆகும். அதன் முக்கிய வகைகள், புற்றுநோயின் ஆபத்து, அறிகுறிகள், நோயறிதல் மற்றும் சிகிச்சை முறைகள் ஆகியவற்றைப் பார்ப்போம்.
HPV என்பது பப்போவாவிரிடியா குடும்பத்தைச் சேர்ந்த மனித உடலுடன் தொடர்புடைய மிகவும் குறிப்பிட்ட தொற்று ஆகும், அதாவது துணைக்குழு A இன் பாப்போவைரஸ்கள். கிரகத்தில் உள்ள ஒவ்வொரு ஆறாவது நபரும் அதன் கேரியர். சிறிய தெர்மோஸ்டபிள் நோய்க்கிருமி வெளிப்புற சூழலில் நன்றாக உயிர்வாழும் மற்றும் வெப்ப சிகிச்சைக்கு எதிர்ப்புத் திறன் கொண்டது. இது பல அடுக்கு எபிட்டிலியத்தை பாதிக்கும் அதிக திறனைக் கொண்டுள்ளது: தோல், சளி சவ்வுகள், நுரையீரலின் உருளை எபிட்டிலியம், புரோஸ்டேட் மற்றும் கர்ப்பப்பை வாய் கால்வாய்.
இன்று, மருத்துவம் வைரஸின் 120 க்கும் மேற்பட்ட செரோடைப்களை அறிந்திருக்கிறது, அவற்றில் 35 தோல் மற்றும் சளி சவ்வுகளைப் பாதிக்கின்றன. சில செரோடைப்கள் ஆன்கோஜெனிக், அதாவது, பாதிக்கப்பட்ட திசுக்களின் புற்றுநோய் சிதைவை ஏற்படுத்தும் திறன் கொண்டவை.
- குறைந்த ஆன்கோஜெனிசிட்டி – 6, 11, 42, 43, 44, 73.
- அதிக புற்றுநோய் எதிர்ப்பு சக்தி – 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68.
மனித உடலில் நுழைந்தவுடன், வைரஸ் இரத்த ஓட்டத்தில் பரவி, செல்லின் டிஎன்ஏவை ஊடுருவி, அதன் இயல்பான செயல்பாட்டை சீர்குலைக்கிறது. பாதிக்கப்பட்ட செல் தீவிரமாகப் பிரிந்து வளரத் தொடங்குகிறது, இதனால் பாதிக்கப்பட்ட பகுதியில் சிறப்பியல்பு வளர்ச்சிகள் தோன்றும்.
மருத்துவ புள்ளிவிவரங்களின்படி, உடலுறவின் போது பரவும் போது HPV தொற்று மிகவும் பொதுவானது. கடந்த 7-10 ஆண்டுகளில் மட்டும், பாதிக்கப்பட்டவர்களின் எண்ணிக்கை 10 மடங்குக்கும் அதிகமாக அதிகரித்துள்ளது. இந்த நோய்க்கு விரிவான நோயறிதல் மற்றும் சிகிச்சை தேவைப்படுகிறது.
அமைப்பு மனித பாப்பிலோமா வைரஸ்
HPV வைரஸ், சவ்வு ஓடு இல்லாமல், 30 nm க்கும் அதிகமான விட்டம் கொண்ட சிறிய விரியன்களைக் கொண்டுள்ளது. அதாவது, அதன் அளவு, சவ்வு ஓடு கொண்ட ஃப்ளூ வைரஸ் மற்றும் HIV ஐ விட 5 மடங்கு சிறியது. பாப்பிலோமா வைரஸின் மரபணு பொருள் DNA ஆகும், இது சுமார் 8,000 அடிப்படை ஜோடிகளையும் பல புரத சேர்மங்களையும் கொண்டுள்ளது. மரபணு என்பது ஹிஸ்டோம்களால் நிரம்பிய இரட்டை இழை மூலக்கூறு ஆகும், அதாவது, கருவில் உள்ள DNA இன் சுருக்கத்தில் பங்கேற்கும் செல்லுலார் புரதங்கள்.
வைரஸ் மரபணுக்கள் பல வகையான புரதங்களை குறியாக்கம் செய்கின்றன, அவை ஒவ்வொன்றும் அதன் வாழ்க்கைச் சுழற்சியில் குறிப்பிட்ட செயல்பாடுகளைச் செய்கின்றன. ஒழுங்குமுறை செயல்பாடுகள் மற்றும் பாதிக்கப்பட்ட செல்களின் பெருக்கத்திற்குப் பொறுப்பான ஆரம்பகால புரதங்கள் (E), கட்டமைப்பு செயல்பாடுகளைச் செய்யும் பிந்தைய புரதங்கள் (L) ஆகியவை வேறுபடுகின்றன.
பின்வரும் வகையான புரதங்கள் வைரஸின் கட்டமைப்பிற்கு காரணமாகின்றன:
- E1-E8 – டிஎன்ஏ பிரதிபலிப்பில் பங்கேற்கின்றன, தொற்று ஏற்பட்ட உடனேயே ஒருங்கிணைக்கப்படுகின்றன. அவை குவியும் தோலின் நுண்துகள் தன்மையால் வெளிப்படுகின்றன.
- L1-L2 – வைரஸின் கட்டமைப்பை உருவாக்குகின்றன. அவை வெளிப்புற ஷெல் (கேப்சிட்) உருவாவதற்கு காரணமாகின்றன, இது மேல்தோலின் அடுக்கு கார்னியத்தை ஊடுருவுகிறது.
புற்றுநோய் உருவாக்கத்தில் ஈடுபடும் புரத கட்டமைப்புகள் குறிப்பாக ஆபத்தானவை:
- E6 - ஆரோக்கியமான செல்களின் கட்டி அடக்கி p53 ஐ முடக்குகிறது, இதனால் செல்லுலார் கட்டமைப்புகளின் அதிகப்படியான பெருக்கம் ஏற்படுகிறது. E6 p53 இல் கூர்மையான குறைவு மற்றும் சிதைவு செயல்முறைகளுக்கு வழிவகுக்கிறது.
- E7 - Rb ஐ பிணைக்கிறது, அதாவது, கட்டுப்பாடற்ற செல் பிரிவின் நொதி எதிர்வினைகளை மெதுவாக்குவதற்குப் பொறுப்பான ஒரு ஆன்கோசப்ரசர்.
E6 மற்றும் E7 ஆகியவை கட்டுப்பாடற்ற செல் வளர்ச்சிக்கு வழிவகுக்கும், இதனால் கட்டி உருவாகிறது. அதே நேரத்தில், E2 புரதம் இந்த நோயியல் செயல்முறையை நிறுத்துகிறது, ஆனால் மரபணு மனித செல்லைப் பாதித்தவுடன் இந்த திறன் உடனடியாக இழக்கப்படுகிறது.
அதன் சிக்கலான அமைப்பு காரணமாக, HPV ஆய்வகத்தில் வளர்ப்பது கடினம். ஏனென்றால் வைரஸ் துகள்கள் உயிரினங்களில் அல்லது மனித செல்களைப் போன்ற சிக்கலான ஆர்கனோடைபிக் கலாச்சாரங்களில் மட்டுமே உருவாகின்றன.
வாழ்க்கை சுழற்சி மனித பாப்பிலோமா வைரஸ்
மனித பாப்பிலோமா வைரஸின் தொற்று செயல்முறை மற்றும் வாழ்க்கைச் சுழற்சி, தொற்று வைரன்களின் சுய-இனப்பெருக்கத்தை அடிப்படையாகக் கொண்டது. நோயியல் செயல்முறையின் இயல்பான போக்கில், வைரஸ் டிஎன்ஏவின் பிரதிபலிப்பு சுழற்சிக்கும் மனித உடலின் பாதிக்கப்பட்ட செல்லின் வாழ்க்கைச் சுழற்சிக்கும் இடையே நெருங்கிய தொடர்பு உள்ளது. பாப்பிலோமா வைரஸ் செல்லுலார் டிஎன்ஏவின் பிரதிபலிப்பை சீர்குலைத்து, அதிகரித்த தொற்று செயல்பாடுகளுடன் அதன் சொந்த பாதிக்கப்பட்ட செல்களை இனப்பெருக்கம் செய்வதற்கான ஒரு திட்டத்தை வகுக்கிறது.
இனப்பெருக்கத்தைத் தடுக்கும் செயல்பாட்டில், தொற்று சுழற்சியை மாற்றி, அதை ஒரு வீரியம் மிக்க கட்டியாக மாற்றுவதற்கான அதிக நிகழ்தகவு உள்ளது. வாழ்க்கைச் சுழற்சி சீர்குலைந்தாலோ அல்லது குறுக்கிடப்பட்டாலோ, தொற்று விரியான்களின் உற்பத்தி சாத்தியமற்றதாகிவிடும்.
பாதிக்கப்பட்ட செல்லில், HPV இரண்டு வடிவங்களில் உள்ளது:
- எபிசோமல் - பாதிக்கப்பட்ட செல்லின் குரோமோசோம்களுக்கு வெளியே அமைந்துள்ளது, இது புற்றுநோயின் அபாயத்தைக் குறைவாகக் கொண்டுள்ளது.
- ஒருங்கிணைந்த - வைரஸ் டிஎன்ஏ செல் குரோமோசோமில் இணைக்கப்பட்டுள்ளது. இந்த வடிவம் வீரியம் மிக்கது.
நோய்த்தொற்றின் உள்செல்லுலார் வடிவத்தைப் பொறுத்து, தொற்று செயல்முறையின் பின்வரும் வகைகள் சாத்தியமாகும்:
- மறைந்திருக்கும் (மறைக்கப்பட்ட) பாடநெறி - எபிசோமல் வடிவத்தில் HPV, ஆனால் நோயியல் மாற்றங்களை ஏற்படுத்தாது மற்றும் மருத்துவ வெளிப்பாடுகள் இல்லை.
- பாப்பிலோமாக்கள் என்பது எபிசோமல் வடிவத்தில் ஏற்படும் ஒரு தொற்று ஆகும். அடித்தள அடுக்கில் உள்ள செல்களின் எண்ணிக்கை அதிகரிக்கிறது, இது பல்வேறு உள்ளூர்மயமாக்கல்களின் தோல் வளர்ச்சியின் தோற்றத்திற்கு வழிவகுக்கிறது.
- டிஸ்ப்ளாசியா - விரியன்கள் எபிசோமல் மற்றும் ஒருங்கிணைந்த வடிவத்தில் உள்ளன.
- புற்றுநோய் - வைரஸ் ஒருங்கிணைந்த வடிவத்தில் உள்ளது. உடலில் வீரியம் மிக்க செயல்முறைகளின் வளர்ச்சியைக் குறிக்கும் வித்தியாசமான செல்கள் தோன்றும்.
தொற்று முதல் முதல் அறிகுறிகள் தோன்றும் வரையிலான அடைகாக்கும் காலம் ½ மாதம் முதல் பல ஆண்டுகள் வரை இருக்கலாம். இந்த நிலையில், உடலில் ஒரே நேரத்தில் பல மரபணு வகைகள் உருவாகலாம். சில சந்தர்ப்பங்களில், தொற்றுக்குப் பிறகு 6-12 மாதங்களுக்குள் சுய-குணப்படுத்துதல் ஏற்படுகிறது, அதாவது, வைரஸ் டிஎன்ஏ பிரதிபலிப்பின் மீறல்.
மனித பாப்பிலோமா வைரஸ் எவ்வாறு பரவுகிறது?
HPV நோய்வாய்ப்பட்ட ஒருவரிடமிருந்து ஆரோக்கியமான ஒருவருக்குப் பரவுகிறது. நெருங்கிய வீட்டுத் தொடர்பு மூலமாகவோ, உடலுறவின் போது அல்லது தாயிடமிருந்து குழந்தைக்குப் பிரசவச் செயல்பாட்டின் போது தொற்று ஏற்படுகிறது.
உடலில் தொற்று ஊடுருவ பின்வரும் வழிகள் உள்ளன:
- பாதிக்கப்பட்ட தோல் அல்லது சளி சவ்வுகளுடன் தொடர்பு கொள்ளுங்கள்.
- பாதிக்கப்பட்ட நபரின் தனிப்பட்ட பொருட்களைப் பயன்படுத்துதல்.
- நோயாளியின் காலணிகள் அல்லது துணிகளை அணிவது.
- அதிக ஈரப்பதம் உள்ள சானாக்கள், நீச்சல் குளங்கள் மற்றும் பிற பொது இடங்களைப் பார்வையிடுதல்.
மருத்துவ புள்ளிவிவரங்களின்படி, HPV பரவுவதற்கான மிகவும் பொதுவான வழி பாதுகாப்பற்ற உடலுறவு ஆகும். எந்த வகையான தொடர்பு இருந்தாலும் (யோனி, வாய், குத) தொற்று ஏற்படுகிறது. வைரஸ் சளி சவ்வுகள் மற்றும் மேல்தோலுக்கு மைக்ரோடேமேஜ் மூலம் உடலில் நுழைகிறது. வாய்வழி குழியில் வளர்ச்சிகள் ஏற்பட்டால், இது முத்தம் அல்லது வாய்வழி உடலுறவின் போது தொற்றுநோயைக் குறிக்கலாம். ஆண்கள் பெண்களை அடிக்கடி பாதிக்கிறார்கள். பிறப்புறுப்புகளில் பாப்பிலோமாக்கள் மற்றும் மருக்கள் இருந்தால் மட்டுமே தொற்று சாத்தியமாகும்.
தாயிடமிருந்து குழந்தைக்கு தொற்று ஏற்படும்போது, பாப்பிலோமாடோசிஸ் பிரசவத்திற்குப் பிறகான காலத்திலோ அல்லது குழந்தை பிறப்பு கால்வாய் வழியாகச் செல்லும்போதும் பரவுகிறது. குழந்தைக்கு குரல்வளை மற்றும் குரல்வளையின் உள் மேற்பரப்பில் அனோஜெனிட்டல் மருக்கள் போன்ற வளர்ச்சிகள் மற்றும் காண்டிலோமாக்கள் உருவாகலாம், இது சுவாச செயல்முறையை சிக்கலாக்கும். பாலூட்டும் காலத்திலும் தொற்று ஏற்படலாம். வைரஸின் வீட்டுப் பரவல் வழிகள் மிகவும் அரிதானவை. தொற்று சூழலில் நீண்ட காலம் இருக்காது என்பதே இதற்குக் காரணம்.
மனித பாப்பிலோமா வைரஸ் மிகவும் தொற்றுநோய் அல்ல என்பதால், சில காரணிகளின் செல்வாக்கின் கீழ் தொற்று ஏற்படுகிறது:
- நோயெதிர்ப்பு மண்டலத்தின் பாதுகாப்புகள் குறைந்தது.
- மேல்தோல் அல்லது சளி சவ்வுகளின் தடை செயல்பாடுகளை மீறுதல்.
- குடல் அல்லது யோனி மைக்ரோஃப்ளோராவின் சீர்குலைவு.
- STD (பாப்பிலோமாடோசிஸ் என்பது இரண்டாம் நிலை தொற்று).
- நாள்பட்ட நோய்களின் அதிகரிப்பு.
- அடிக்கடி மன அழுத்தம் அல்லது தீங்கு விளைவிக்கும் வேலை நிலைமைகள்.
- தனிப்பட்ட சுகாதார விதிகளை பின்பற்றத் தவறியது.
- நோயெதிர்ப்பு மண்டலத்தை அடக்கும் மருந்துகளின் பயன்பாடு.
ஒரு நபரின் வாழ்நாளில், அவர் ஒரே நேரத்தில் பல மரபணு வகை தொற்றுகளால் பாதிக்கப்படலாம். மேற்கண்ட காரணிகளின் செயல்பாட்டினால் தொற்று செயல்படத் தொடங்குகிறது. பாதிக்கப்பட்ட செல்கள் தீவிரமாகப் பெருகத் தொடங்குகின்றன, இதனால் பல்வேறு வடிவங்கள் மற்றும் உள்ளூர்மயமாக்கல்களின் தோல் வளர்ச்சி ஏற்படுகிறது.
 [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
நோய் எதிர்ப்பு சக்தி
இன்று, பாப்பிலோமாடோசிஸ் மிகவும் பொதுவான நோய்களில் ஒன்றாகும். வலுவான நோய் எதிர்ப்பு சக்தி உள்ளவர்கள் நீண்ட காலத்திற்கு தங்களை அறியாமலேயே வைரஸின் கேரியர்களாக இருக்கலாம்.
நோய்க்கிருமி நுண்ணுயிரிகளிலிருந்து உடலைப் பாதுகாக்கும் காரணியாகச் செயல்படுவது நோயெதிர்ப்பு அமைப்புதான். சரியான நேரத்தில் நோயெதிர்ப்பு பதில் நோய்க்கிருமியின் அழிவுக்கு வழிவகுக்கிறது, இது எபிதீலியத்தின் அடிப்படை செல்களைப் பாதிக்க நேரமில்லை.
நோயெதிர்ப்பு மண்டலத்தை குறைமதிப்பிற்கு உட்படுத்தும் மற்றும் வைரஸ் தொற்று மற்றும் செயல்படுத்தலுக்கு பங்களிக்கும் பல காரணிகள் உள்ளன:
- அடிக்கடி சுவாச வைரஸ் தொற்றுகள் மற்றும் உடலின் தொற்று மற்றும் அழற்சி புண்கள்.
- தீவிர உடல் செயல்பாடு.
- மன-உணர்ச்சி மன அழுத்தம் மற்றும் பதற்றம்.
- தாழ்வெப்பநிலை.
- மது அருந்துதல், புகைத்தல் மற்றும் பிற கெட்ட பழக்கங்களை துஷ்பிரயோகம் செய்தல்.
குறைக்கப்பட்ட நோய் எதிர்ப்பு சக்தி பாப்பிலோமாட்டஸ் நியோபிளாம்களின் செயலில் வளர்ச்சியை உறுதி செய்கிறது. இதைத் தடுக்க, இம்யூனோமோடூலேட்டர்கள் மற்றும் வைட்டமின்களை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது, இது உடலில் இருந்து வைரஸை விரைவாக மீட்டெடுப்பதற்கும் அகற்றுவதற்கும் பங்களிக்கிறது.
தடுப்பு மனித பாப்பிலோமா வைரஸ்
எந்தவொரு நோயையும் சிகிச்சையளிப்பதை விட தடுப்பது மிகவும் எளிதானது மற்றும் முக்கியமானது. மனித பாப்பிலோமா வைரஸைத் தடுப்பது ஆரோக்கியமான வாழ்க்கை முறை மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதை அடிப்படையாகக் கொண்டது. HPV தொற்று ஏற்படுவதில் நோயெதிர்ப்பு அமைப்பு ஒரு தீர்க்கமான பங்கை வகிக்கிறது. உடலின் பாதுகாப்பு பலவீனமடையும் போது, அது பலவீனமடைந்து, தொற்று புண்களுக்கு சாதகமான பின்னணியை உருவாக்குகிறது.
பாப்பிலோமாடோசிஸ் மற்றும் பிற நோய்களைத் தடுப்பது இந்த எளிய விதிகளுக்குக் கீழே வருகிறது:
- ஆரோக்கியமான வாழ்க்கை முறை.
- கெட்ட பழக்கங்கள் இல்லாதது.
- சரியான சீரான ஊட்டச்சத்து.
- பாதுகாக்கப்பட்ட உடலுறவு மற்றும் வழக்கமான துணை.
- மன அழுத்தம் மற்றும் பிற உணர்ச்சி அதிர்ச்சிகள் இல்லாதது.
- எந்தவொரு நோய்க்கும் சரியான நேரத்தில் சிகிச்சை அளித்தல்.
- தடுப்பூசி.
- ஒரு மருத்துவரிடம் வழக்கமான தடுப்பு பரிசோதனைகள்.
மேலே உள்ள பரிந்துரைகள் முதல் நிலை தடுப்புடன் தொடர்புடையவை. அதிக புற்றுநோய் அபாயத்துடன் கூடிய HPV தொற்றைத் தடுக்க சிறப்பு தடுப்பூசிகள் உள்ளன. அவை வைரஸ் புரதங்கள்-ஆன்டிஜென்களைக் கொண்டிருக்கின்றன, இதன் செல்வாக்கின் கீழ் உடல் குறிப்பிட்ட ஆன்டிபாடிகளை உருவாக்குகிறது, அவை தொற்று ஏற்படும் போது அதை அழிக்க உதவுகின்றன.
இரண்டாம் நிலை தடுப்பு நடவடிக்கைகளும் உள்ளன, அவற்றில் அடங்கும்: வைரஸைக் கண்டறிந்து அதன் வளர்ச்சியின் இயக்கவியலைக் கண்காணிக்க காட்சி மற்றும் சைட்டோலாஜிக்கல் பரிசோதனை. இந்த சோதனைகளின் முடிவுகள் நேர்மறையானதாக இருந்தால், நோயாளிக்கு விரிவான நோயறிதல் சோதனைகள் பரிந்துரைக்கப்படுகின்றன. ஒரு விதியாக, இவை PCR, பயாப்ஸி, கோல்போஸ்கோபி மற்றும் பல முறைகள்.
அதிக புற்றுநோய்க்கான ஆபத்துள்ள HPV தொற்று ஏற்பட்டால் மூன்றாம் நிலை தடுப்பு மேற்கொள்ளப்படுகிறது. தொற்றுக்குப் பிறகு மூன்று ஆண்டுகளுக்கு நோயாளி ஒவ்வொரு ஆறு மாதங்களுக்கும் சைட்டாலஜிக்கான ஸ்மியர் பரிசோதனையை மேற்கொள்ள வேண்டும். முடிவுகள் எதிர்மறையாக இருந்தால், நோயாளியின் வாழ்நாள் முழுவதும் வருடத்திற்கு ஒரு முறை சோதனை எடுக்கப்படும்.
மனித பாப்பிலோமா வைரஸுக்கு எதிரான தடுப்பூசி
பாப்பிலோமாடோசிஸைத் தடுக்கும் முறைகளில் ஒன்று தடுப்பூசி. அதிக புற்றுநோய் அபாயத்துடன் HPV தொற்றுநோயைத் தடுக்க பாப்பிலோமா வைரஸுக்கு எதிரான தடுப்பூசி பயன்படுத்தப்படுகிறது - இவை வகைகள் 16 மற்றும் 18. முதல் பாலியல் தொடர்புகளுக்கு முன், அதாவது 16 முதல் 23 வயது வரையிலான இளமைப் பருவத்தில் தடுப்பூசி போடுவது நல்லது.
வைரஸ் ஏற்கனவே உடலில் இருந்தால், ஊசியின் விளைவு பூஜ்ஜியமாகும் என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும். ஆனால் பல விஞ்ஞானிகள் ஏற்கனவே பாதிக்கப்பட்ட நோயாளிகளுக்கு தடுப்பூசி அறிமுகப்படுத்தப்படுவது வைரஸின் போக்கைக் குறைத்து, மீட்பு செயல்முறையை துரிதப்படுத்துகிறது என்று நம்புகிறார்கள்.
தடுப்பூசி என்பது பின்வரும் மருந்துகளில் ஒன்றைக் கொண்டு தடுப்பூசி போடுவதை உள்ளடக்கியது:
- செர்வாரிக்ஸ்
மனித பாப்பிலோமா வைரஸால் ஏற்படும் நோய்களைத் தடுப்பதற்கான ஒரு உறிஞ்சப்பட்ட மறுசீரமைப்பு தடுப்பூசி. இது 16 மற்றும் 18 வகைகளின் வைரஸ் போன்ற துகள்களின் கலவையைக் கொண்டுள்ளது. மருந்தின் செயல்திறன் அதன் துணை அமைப்பை அடிப்படையாகக் கொண்டது. சைட்டோலாஜிக்கல் ரீதியாக கண்டறியக்கூடிய HPV இன் எந்தவொரு வெளிப்பாடுகளிலிருந்தும் உடலின் குறுக்கு-பாதுகாப்பை வழங்குகிறது.
ஒரு சிறப்பு அட்டவணையின்படி முழு தடுப்பூசி போடும்போது, மருந்து உடலில் வைரஸுக்கு குறிப்பிட்ட ஆன்டிபாடிகள் உருவாவதை ஊக்குவிக்கிறது. தடுப்பூசி போடப்பட்ட 100% நோயாளிகளில் இம்யூனோகுளோபுலின்கள் கண்டறியப்படுகின்றன.
- பயன்பாட்டிற்கான அறிகுறிகள்: 10-25 வயதுடைய பெண் நோயாளிகளுக்கு கர்ப்பப்பை வாய்ப் புற்றுநோயைத் தடுப்பது, மனித பாப்பிலோமா வைரஸுடன் தொடர்புடைய கடுமையான மற்றும் நாள்பட்ட நோய்த்தொற்றுகளைத் தடுப்பது, அத்துடன் செல்லுலார் நோய்க்குறியியல், இதில் தெரியாத காரணவியல், கர்ப்பப்பை வாய் உள்-எபிதெலியல் நியோபிளாசியா மற்றும் 10-25 வயதுடைய நோயாளிகளுக்கு முன்கூட்டிய நிலைமைகளின் தட்டையான வித்தியாசமான செல்கள் வளர்ச்சி ஆகியவை அடங்கும்.
- மருந்தளிக்கும் முறை: தடுப்பூசி டெல்டாய்டு தசைப் பகுதியில் செலுத்தப்படுகிறது. நரம்பு வழியாகவும், சருமத்திற்குள் செலுத்தப்படுவதும் முரணாக உள்ளது. தடுப்பூசி போடுவதற்கு முன், மருந்தை ஆர்கனோலெப்டிகல் முறையில் பரிசோதித்து, ஒரு ஒளிபுகா வெள்ளை சஸ்பென்ஷனைப் பெற நன்கு குலுக்க வேண்டும். மருந்து 0.5 மில்லி என்ற ஒற்றை டோஸுடன் மூன்று நிலைகளில் நிர்வகிக்கப்படுகிறது. முதன்மை தடுப்பூசிக்கு, அட்டவணை 0-1-6 மாதங்கள் ஆகும்.
- பக்க விளைவுகள்: ஊசி போடும் இடத்தில் வலி, அதிகரித்த சோர்வு, தலைச்சுற்றல், இரைப்பை குடல் மற்றும் தசைக்கூட்டு கோளாறுகள், தோல் ஒவ்வாமை எதிர்வினைகள். அனாபிலாக்டிக் எதிர்வினைகள் ஏற்படும் அபாயமும் உள்ளது.
- முரண்பாடுகள்: தடுப்பூசி கூறுகளுக்கு அதிக உணர்திறன், கடுமையான ஹைபர்தர்மியா, நாள்பட்ட நோய்களின் மறுபிறப்புகள். த்ரோம்போசைட்டோபீனியா மற்றும் இரத்த உறைதல் அமைப்பின் கோளாறுகள் ஏற்பட்டால் தடுப்பூசி சிறப்பு எச்சரிக்கையுடன் மேற்கொள்ளப்பட வேண்டும். HPV வகைகள் 16 மற்றும் 18 ஆல் ஏற்படும் ஏற்கனவே உள்ள புண்களுக்கு சிகிச்சையளிக்க தடுப்பூசி பொருத்தமானதல்ல. கர்ப்பம் மற்றும் பாலூட்டலின் போது செர்வாரிக்ஸ் ஊசிகள் மேற்கொள்ளப்படுவதில்லை. அதிகப்படியான அளவு வழக்குகள் எதுவும் பதிவு செய்யப்படவில்லை.
இந்த தடுப்பூசி ஒற்றை டோஸ் சிரிஞ்சில் கிடைக்கிறது. இந்த மருந்தை உற்பத்தி செய்யப்பட்ட நாளிலிருந்து மூன்று ஆண்டுகளுக்கு குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும்.
- கார்டசில் மற்றும் கார்டசில் 9
கார்டசில் என்பது 6, 11, 16 மற்றும் 18 வகைகளின் பாப்பிலோமா வைரஸ்களின் ஆன்டிஜென் தொகுப்பாகும். இது நோயெதிர்ப்பு மண்டலத்தை செயல்படுத்தி ஆன்டிவைரல் ஆன்டிபாடிகளை உருவாக்கவும், உடலின் நோயெதிர்ப்பு பாதுகாப்பை வழங்கவும் உதவுகிறது. கார்டசில்®9 என்பது மனித பாப்பிலோமா வைரஸுக்கு எதிரான 9-வேலண்ட் மறுசீரமைப்பு தடுப்பூசி ஆகும். இது பின்வரும் தொற்று வகைகளுக்கு எதிராக செயல்படுகிறது: 6, 11, 16, 18, 31, 33, 45, 52, 58. இரண்டு தடுப்பூசிகளும் மருந்தில் இல்லாத மரபணு வகைகளுக்கு எதிராக குறுக்கு-பாதுகாப்பை வழங்குகின்றன: 31, 33, 35, 39, 45, 51, 52, 56, 58 மற்றும் 59.
- பயன்பாட்டிற்கான அறிகுறிகள்: மனித பாப்பிலோமா வைரஸ் தொற்று தடுப்பு, கருப்பை வாய், பிறப்புறுப்பு, ஆசனவாய், ஆண்குறி ஆகியவற்றின் புற்றுநோய் மற்றும் முன்கூட்டிய நிலைகளைத் தடுப்பது. 9 முதல் 45 வயது வரையிலான நோயாளிகளுக்கு தடுப்பூசி போட பரிந்துரைக்கப்படுகிறது.
- பயன்பாட்டிற்கான வழிமுறைகள்: கரைசலுடன் பாட்டிலை அசைத்து, வெளிநாட்டு சேர்க்கைகளைச் சரிபார்க்கவும். கரைசலை ஒரு சிரிஞ்சில் இழுத்து, தோள்பட்டை டெல்டா அல்லது முன் தொடையின் தசைக்குள் செலுத்தவும். செயல்முறைக்குப் பிறகு, நோயாளி 30 நிமிடங்கள் மருத்துவ மேற்பார்வையில் இருக்க வேண்டும். சிறப்பாக உருவாக்கப்பட்ட திட்டங்களின்படி ஊசிகள் செலுத்தப்படுகின்றன. நிலையான திட்டம் 0-2-6 மாதம், துரிதப்படுத்தப்பட்ட 0-1-4 மாதம்.
- பக்க விளைவுகள்: ஊசி போடும் இடத்தில் அரிப்பு, வீக்கம் மற்றும் வலி, தலைவலி, காய்ச்சல், மயக்கம், அனாபிலாக்ஸிஸ், இடுப்பு உறுப்புகளில் ஏற்படும் அழற்சி செயல்முறைகள், த்ரோம்போம்போலிசம், யூர்டிகேரியா, இரைப்பை குடல் அழற்சி போன்றவை. அதிகப்படியான அளவு ஏற்பட்டால், மேற்கண்ட எதிர்வினைகளின் தீவிரம் அதிகரிக்கிறது.
- முரண்பாடுகள்: செயலில் உள்ள கூறுகளுக்கு சகிப்புத்தன்மை, இரத்த உறைதல் கோளாறுகள், கர்ப்பம் மற்றும் பாலூட்டுதல், ஆன்டிகோகுலண்டுகளுடன் சிகிச்சை.
கார்டசில் மற்றும் கார்டசில் 9 ஆகியவை ஒவ்வொன்றும் 0.5 மில்லி அளவு கொண்ட குப்பிகளில் சஸ்பென்ஷனாகக் கிடைக்கின்றன.
மேற்கண்ட தடுப்பூசிகள் சான்றளிக்கப்பட்டவை மற்றும் தேவையான அனைத்து சோதனைகளிலும் தேர்ச்சி பெற்றுள்ளன. தடுப்பூசி வெளிநோயாளர் அடிப்படையில் அசெப்சிஸ் மற்றும் ஆண்டிசெப்சிஸ் விதிகளுக்கு இணங்க மேற்கொள்ளப்படுகிறது.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
HPV ஐத் தடுக்க ஆணுறை பயன்படுத்துதல்
HPV பரவுவதற்கான முக்கிய வழி, பாதிக்கப்பட்ட நபருடன் பாதுகாப்பற்ற உடலுறவு கொள்வதாகும். பாப்பிலோமா வைரஸைத் தடுக்க ஆணுறை பயன்படுத்துவது மிகவும் பயனுள்ளதாக இருக்கும் என்று மருத்துவ ஆய்வுகள் காட்டுகின்றன. இந்த கருத்தடை முறையால், தோராயமாக 30% வழக்குகளில் தொற்று ஏற்படுகிறது. ஆணுறை பயன்படுத்தாமல் உடலுறவின் போது தொற்று ஏற்படும் ஆபத்து 90% ஆகும். ஆணுறை மூலம் HPV பரவுதல் பெரும்பாலும் யோனி உடலுறவுக்குப் பிறகு அல்ல, குத உடலுறவுக்குப் பிறகு ஏற்படுகிறது.
மனித உடலின் அனைத்து உயிரியல் திரவங்களிலும் நோய்க்கிருமி நுண்ணுயிரிகள் உள்ளன என்பதையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்: உமிழ்நீர், சளி, முதலியன. எனவே, கூட்டாளிகளில் ஒருவருக்கு வாய்வழி குழியின் சளி சவ்வில் நோயின் சிறப்பியல்பு வளர்ச்சிகள் இருந்தால், வாய்வழி உடலுறவின் போது மட்டுமல்ல, முத்தத்தின் போதும் தொற்று சாத்தியமாகும்.
பாப்பிலோமாடோசிஸ் சிகிச்சையின் போது உடலுறவைப் பொறுத்தவரை, பாப்பிலோமாக்கள், காண்டிலோமாக்கள் அல்லது மருக்கள் ஆகியவற்றின் அழிவுகரமான சுகாதார முறைகளுக்குப் பிறகும், நோய்த்தொற்றின் செயல்பாட்டை அடக்குவதற்கு வைரஸ் தடுப்பு சிகிச்சையின் போக்கிற்குப் பிறகும் நெருக்கமான உறவுகள் சாத்தியமாகும். இந்த விஷயத்தில், மீண்டும் மீண்டும் மீண்டும் ஏற்படுவதையோ அல்லது கூட்டாளியின் தொற்றுநோயையோ தடுக்க தடை கருத்தடைகளைப் பயன்படுத்தி மட்டுமே உடலுறவு கொள்ள வேண்டும்.
முன்அறிவிப்பு
மனித பாப்பிலோமா வைரஸ் என்பது மறைந்திருக்கும் போக்கைக் கொண்ட மிகவும் பொதுவான நோய்களில் ஒன்றாகும். குறைந்த மற்றும் நடுத்தர புற்றுநோயியல் தன்மை கொண்ட விகாரங்களால் பாதிக்கப்படும்போது இந்த நோயியலின் முன்கணிப்பு சாதகமானது. மூன்றாவது குழுவின் (அதிக புற்றுநோயை உண்டாக்கும் தன்மை) HPV தொற்று இருந்தால், நோயின் விளைவு அதன் ஆரம்பகால நோயறிதல் மற்றும் சிகிச்சையைப் பொறுத்தது.

