கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
சார்கோட்-மேரி-பல் நோய்.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
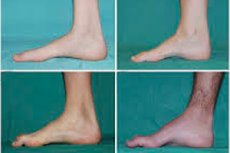
பெரோனியல் தசைச் சிதைவு, சார்கோட்-மேரி-டூத் நோய்க்குறி அல்லது நோய் என்பது புற நரம்புகளுக்கு சேதம் விளைவிக்கும் நாள்பட்ட பரம்பரை நோய்களின் குழுவாகும்.
ICD-10 இன் படி, நரம்பு மண்டல நோய்கள் பற்றிய பிரிவில், இந்த நோய்க்கான குறியீடு G60.0 (பரம்பரை மோட்டார் மற்றும் உணர்ச்சி நரம்பியல்) ஆகும். இது அனாதை நோய்களின் பட்டியலிலும் சேர்க்கப்பட்டுள்ளது.
நோயியல்
மருத்துவ புள்ளிவிவரங்களின்படி, மக்கள்தொகையில் 100,000 பேருக்கு அனைத்து வகையான சார்கோட்-மேரி-டூத் நோய்களின் பரவல் 19 வழக்குகள் (மற்ற ஆதாரங்களின்படி, மக்கள்தொகையில் 2.5-10 ஆயிரத்திற்கு ஒரு வழக்கு).
CMT வகை 1 மூன்றில் இரண்டு பங்கு வழக்குகளுக்குக் காரணமாகிறது (5,000 முதல் 7,000 மக்கள்தொகைக்கு ஒரு வழக்கு), மேலும் அவற்றில் கிட்டத்தட்ட 70% PMP22 மரபணுவின் நகலெடுப்புடன் தொடர்புடையவை. உலகளவில் 1.2 மில்லியனுக்கும் அதிகமான மக்கள் இந்த வகை நோயால் பாதிக்கப்பட்டுள்ளனர்.
CMT வகை 4 இன் நிகழ்வு 10,000 குழந்தைகளுக்கு 1-5 என மதிப்பிடப்பட்டுள்ளது. [ 1 ]
காரணங்கள் சார்கோட்-மேரி-டூத் நோய்
பாலிநியூரோபதி நோய்க்குறிகளின் வகைப்பாட்டின் படி, பெரோனியல் (ஃபைபுலர்) தசைச் சிதைவு, சார்கோட்-மேரி-டூத் நியூரல் அமியோட்ரோபி அல்லது சார்கோட்-மேரி-டூத் நோய் (CMT என சுருக்கமாக) என்பது மரபணு ரீதியாக தீர்மானிக்கப்பட்ட மோட்டார்-உணர்ச்சி பாலிநியூரோபதிகளைக் குறிக்கிறது. [ 2 ]
அதாவது, அதன் நிகழ்வுக்கான காரணங்கள் மரபணு மாற்றங்கள் ஆகும். மேலும் மரபணு விலகல்களின் தன்மையைப் பொறுத்து, இந்த நோய்க்குறியின் முக்கிய வகைகள் அல்லது வகைகள் வேறுபடுகின்றன: டிமெயிலினேட்டிங் மற்றும் ஆக்சோனல். முதல் குழுவில் சார்கோட்-மேரி-டூத் நோய் வகை 1 (CMT1) அடங்கும், இது குரோமோசோம் 17 இல் PMP22 மரபணுவின் நகல் காரணமாக ஏற்படுகிறது, இது டிரான்ஸ்மெம்பிரேன் புற மையலின் புரதம் 22 ஐ குறியீடாக்குகிறது. இதன் விளைவாக, ஆக்சன் உறையின் (நரம்பு செல் செயல்முறைகள்) பிரிவு டிமெயிலினேஷன் மற்றும் நரம்பு சமிக்ஞை கடத்தலின் வேகத்தில் குறைவு ஏற்படுகிறது. கூடுதலாக, பிறழ்வுகள் வேறு சில மரபணுக்களில் இருக்கலாம்.
ஆக்சோனல் வடிவம் சார்கோட்-மேரி-டூத் நோய் வகை 2 (CMT2) ஆகும், இது ஆக்சான்களையே பாதிக்கிறது மற்றும் லோகஸ் 1p36.22 இல் MFN2 மரபணுவில் உள்ள நோயியல் மாற்றங்களுடன் தொடர்புடையது, சவ்வு புரதம் மைட்டோஃபுசின்-2 ஐ குறியாக்குகிறது, இது மைட்டோகாண்ட்ரியா இணைவு மற்றும் புற நரம்பு செல்களுக்குள் செயல்பாட்டு மைட்டோகாண்ட்ரியல் நெட்வொர்க்குகளை உருவாக்குவதற்கு அவசியமானது. CMT2 இன் ஒரு டஜனுக்கும் மேற்பட்ட துணை வகைகள் உள்ளன (குறிப்பிட்ட மரபணுக்களில் பிறழ்வுகளுடன்).
தற்போது நூற்றுக்கும் மேற்பட்ட மரபணுக்கள் அடையாளம் காணப்பட்டுள்ளன, அவற்றின் சேதம், பரம்பரை மூலம் பரவி, சார்கோட்-மேரி-டூத் நோயின் பல்வேறு துணை வகைகளை ஏற்படுத்துகிறது என்பதைக் கவனத்தில் கொள்ள வேண்டும். எடுத்துக்காட்டாக, RAB7 மரபணுவில் உள்ள பிறழ்வுகள் CMT வகை 2B க்கு வழிவகுக்கும்; SH3TC2 மரபணுவின் மாற்றம் (ஸ்க்வான் செல்களின் சவ்வு புரதங்களில் ஒன்றை குறியாக்கம் செய்தல்) CMT வகை 4C ஐ ஏற்படுத்துகிறது, இது குழந்தை பருவத்தில் தன்னை வெளிப்படுத்துகிறது மற்றும் மோட்டார் மற்றும் உணர்ச்சி நியூரான்களின் டிமெயிலினேஷன் மூலம் வகைப்படுத்தப்படுகிறது (இந்த நோயின் ஒரு டஜன் மற்றும் ஒன்றரை வடிவங்கள் வகை 4 உள்ளன).
ஒரு அரிய வகை 3 CMT (டெஜெரின்-சோட்டாஸ் நோய்க்குறி என்று அழைக்கப்படுகிறது) குழந்தை பருவத்திலேயே உருவாகத் தொடங்குகிறது மற்றும் PMP22, MPZ, EGR2 மற்றும் பிற மரபணுக்களில் ஏற்படும் பிறழ்வுகளால் ஏற்படுகிறது.
5-12 வயதில் CMT வகை 5 ஏற்படும்போது, மோட்டார் நரம்பியல் (கீழ் முனைகளின் ஸ்பாஸ்டிக் பராபரேசிஸ் வடிவத்தில்) மட்டுமல்லாமல், பார்வை மற்றும் செவிப்புல நரம்புகளுக்கும் சேதம் ஏற்படுகிறது.
தசை பலவீனம் மற்றும் பார்வைச் சிதைவு (பார்வை இழப்புடன்) மற்றும் சமநிலை சிக்கல்கள் ஆகியவை வகை 6 CMT இன் சிறப்பியல்புகளாகும். மேலும் வகை 7 சார்கோட்-மேரி-டூத் நோயில் மோட்டார்-உணர்ச்சி நரம்பியல் மட்டுமல்ல, ரெட்டினிடிஸ் பிக்மென்டோசா வடிவத்தில் ஒரு விழித்திரை நோயும் உள்ளது.
ஆண்களிடையே மிகவும் பொதுவானது, கைகால்கள் மற்றும் கால்களின் இயக்கத்தின் பலவீனம் (இரண்டு கைகள் மற்றும் கால்களின் இயக்கத்தின் பலவீனம்) உடன் கூடிய X- இணைக்கப்பட்ட CMT அல்லது சார்கோட்-மேரி-டூத் நோய் ஒரு டிமைலினேட்டிங் வகையாகும், மேலும் இது X குரோமோசோமின் நீண்ட கையில் உள்ள GJB1 மரபணுவில் ஏற்படும் ஒரு பிறழ்வின் விளைவாகும் என்று கருதப்படுகிறது, இது நரம்பு சமிக்ஞைகளின் பரிமாற்றத்தை ஒழுங்குபடுத்தும் ஷ்வான் செல்கள் மற்றும் ஒலிகோடென்ட்ரோசைட்டுகளின் டிரான்ஸ்மெம்பிரேன் புரதமான கனெக்சின் 32 ஐ குறியீடாக்குகிறது. [ 3 ]
ஆபத்து காரணிகள்
CMT-க்கான முக்கிய ஆபத்து காரணி, இந்த நோயின் குடும்ப வரலாறு, அதாவது நெருங்கிய உறவினர்களிடம் இருப்பது.
மரபியல் வல்லுநர்களின் கூற்றுப்படி, பெற்றோர் இருவரும் சார்கோட்-மேரி-டூத் நோய்க்கான ஆட்டோசோமல் ரீசீசிவ் மரபணுவின் கேரியர்களாக இருந்தால், இந்த நோயை உருவாக்கும் குழந்தை பிறக்கும் ஆபத்து 25% ஆகும். மேலும் குழந்தை இந்த மரபணுவின் கேரியராக இருக்கும் (ஆனால் எந்த அறிகுறிகளும் இருக்காது) ஆபத்து 50% என மதிப்பிடப்பட்டுள்ளது.
X-இணைக்கப்பட்ட மரபுரிமை விஷயத்தில் (பிறழ்ந்த மரபணு பெண்ணின் X குரோமோசோமில் இருக்கும்போது), தாய் தனது மகனுக்கு மரபணுவை கடத்தும் அபாயம் 50% உள்ளது, இதனால் அவருக்கு CMT உருவாகும். ஒரு பெண் குழந்தை பிறக்கும்போது இந்த நோய் ஏற்படாமல் போகலாம், ஆனால் மகளின் மகன்கள் (பேரக்குழந்தைகள்) குறைபாடுள்ள மரபணுவைப் பெறலாம், மேலும் நோய் உருவாகும்.
நோய் தோன்றும்
எந்த வகையான சார்கோட்-மேரி-டூத் நோயிலும், அதன் நோய்க்கிருமி உருவாக்கம் புற நரம்புகளின் பரம்பரை ஒழுங்கின்மையால் ஏற்படுகிறது: மோட்டார் (இயக்கம்) மற்றும் உணர்வு (உணர்திறன்).
CMT வகை மைலினேட்டிங் என்றால், புற நரம்புகளின் அச்சுகளைப் பாதுகாக்கும் மையலின் உறையின் அழிவு அல்லது குறைபாடு புற நரம்பு மண்டலத்தில் - மூளை, தசைகள் மற்றும் உணர்வு உறுப்புகளுக்கு இடையில் - நரம்பு தூண்டுதல்களின் பரிமாற்றத்தில் மந்தநிலைக்கு வழிவகுக்கிறது.
நோயின் ஆக்சோனல் வகைகளில், ஆக்சான்கள் தாமே பாதிக்கப்படுகின்றன, இது நரம்பு சமிக்ஞைகளின் வலிமையை எதிர்மறையாக பாதிக்கிறது, இது தசைகள் மற்றும் உணர்ச்சி உறுப்புகளின் முழு தூண்டுதலுக்கு போதுமானதாக இல்லை.
மேலும் படிக்க:
சார்கோட்-மேரி-டூத் நோய்க்குறி எவ்வாறு பரவுகிறது? குறைபாடுள்ள மரபணுக்கள் ஆட்டோசோமால் டாமினன்ட் அல்லது ஆட்டோசோமல் ரீசீசிவ் முறையில் மரபுரிமையாகப் பெறலாம்.
மிகவும் பொதுவான வகை, ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் மரபுவழி, பிறழ்ந்த மரபணுவின் ஒரு நகல் (பெற்றோரில் ஒருவரால் சுமக்கப்படும்) இருக்கும்போது ஏற்படுகிறது. மேலும் பிறக்கும் ஒவ்வொரு குழந்தைக்கும் CMT பரவும் நிகழ்தகவு 50% என மதிப்பிடப்பட்டுள்ளது. [ 4 ]
ஆட்டோசோமல் ரீசீசிவ் பரம்பரையுடன், நோய் உருவாக குறைபாடுள்ள மரபணுவின் இரண்டு பிரதிகள் (நோயின் எந்த அறிகுறிகளையும் காட்டாத ஒவ்வொரு பெற்றோரிடமிருந்தும் ஒன்று) தேவை.
40-50% வழக்குகளில், ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் பரம்பரை டிமெயிலினேஷன் ஏற்படுகிறது, அதாவது CMT வகை 1; 12-26% வழக்குகளில், ஆக்சோனல் CMT, அதாவது வகை 2. மேலும் 10-15% வழக்குகளில், X- இணைக்கப்பட்ட பரம்பரை காணப்படுகிறது. [ 5 ]
அறிகுறிகள் சார்கோட்-மேரி-டூத் நோய்
பொதுவாக, இந்த நோயின் முதல் அறிகுறிகள் குழந்தைப் பருவத்திலும் இளமைப் பருவத்திலும் தோன்றத் தொடங்கி, படிப்படியாக வாழ்நாள் முழுவதும் வளரும், இருப்பினும் இந்த நோய்க்குறி பின்னர் தன்னைத்தானே அறியலாம். அறிகுறிகளின் சேர்க்கை மாறுபடும், மேலும் நோயின் வளர்ச்சி விகிதம் மற்றும் அதன் தீவிரத்தை கணிக்க இயலாது.
ஆரம்ப கட்டத்தின் பொதுவான அறிகுறிகளில் அதிகரித்த பொதுவான சோர்வு; பாதங்கள், கணுக்கால் மற்றும் தாடைகளின் தசைகளின் தொனி குறைதல் (பலவீனம்); அனிச்சை இல்லாமை ஆகியவை அடங்கும். இது கால் இயக்கத்தை கடினமாக்குகிறது மற்றும் கால்கள் உயரமாக உயரும் வடிவத்தில் டிஸ்பாசியா (நடை தொந்தரவு) ஏற்படுகிறது, பெரும்பாலும் அடிக்கடி பயணங்கள் மற்றும் வீழ்ச்சிகளுடன். ஒரு சிறு குழந்தையில் சார்கோட்-மேரி-டூத் நோயின் அறிகுறிகளில் இருதரப்பு கால் வீழ்ச்சியுடன் தொடர்புடைய கடுமையான விகாரமான தன்மை மற்றும் வயதுக்கு ஏற்றவாறு நடக்க முடியாத சிரமங்கள் ஆகியவை அடங்கும். கால் குறைபாடுகளும் சிறப்பியல்பு: உயர் வளைவு (வெற்று கால்) அல்லது கடுமையான தட்டையான பாதங்கள், வளைந்த (சுத்தி வடிவ) கால்விரல்கள்.
தசை ஹைபோடோனியாவின் பின்னணியில் கால்விரல்களில் நடக்கும் விஷயத்தில், ஒரு நரம்பியல் நிபுணர் குழந்தைக்கு டைப் 4 சிஎம்டி இருப்பதாக சந்தேகிக்கலாம், இதில் குழந்தைகள் இளமைப் பருவத்தில் நடக்க முடியாமல் போகலாம்.
நோய் முன்னேறும்போது, தசைச் சிதைவு மற்றும் பலவீனம் மேல் மூட்டுகளுக்குப் பரவி, நுண்ணிய மோட்டார் திறன்களைச் செய்வதையும், சாதாரண கை வேலைகளைச் செய்வதையும் கடினமாக்குகிறது. தொட்டுணரக்கூடிய உணர்வுகள் குறைதல் மற்றும் வெப்பம் மற்றும் குளிரைப் புரிந்துகொள்ளும் திறன், அத்துடன் பாதங்கள் மற்றும் கைகளில் உணர்வின்மை ஆகியவை உணர்வு நரம்புகளின் அச்சுகளுக்கு சேதம் ஏற்படுவதைக் குறிக்கின்றன.
குழந்தைப் பருவத்தில் வெளிப்படும் சார்கோட்-மேரி-டூத் நோய் வகை 3 மற்றும் 6 இல், உணர்ச்சி அட்டாக்ஸியா (இயக்கங்கள் மற்றும் சமநிலையின் பலவீனமான ஒருங்கிணைப்பு), தசை இழுப்பு மற்றும் நடுக்கம், முக நரம்புக்கு சேதம், நிஸ்டாக்மஸுடன் பார்வை நரம்பு சிதைவு மற்றும் கேட்கும் இழப்பு ஆகியவை காணப்படுகின்றன.
பிந்தைய கட்டங்களில், கட்டுப்படுத்த முடியாத நடுக்கம் (நடுக்கம்) மற்றும் அடிக்கடி தசைப்பிடிப்பு ஏற்படலாம்; இயக்கத்தில் ஏற்படும் சிக்கல்கள் வலியின் வளர்ச்சிக்கு வழிவகுக்கும்: தசை, மூட்டு, நரம்பியல்.
சிக்கல்கள் மற்றும் விளைவுகள்
சார்கோட்-மேரி-டூத் நோய் பின்வரும் சிக்கல்களையும் விளைவுகளையும் ஏற்படுத்தக்கூடும்:
- அடிக்கடி சுளுக்குகள் மற்றும் எலும்பு முறிவுகள்;
- பெரியார்டிகுலர் தசைகள் மற்றும் தசைநாண்கள் சுருக்கப்படுவதோடு தொடர்புடைய சுருக்கங்கள்;
- ஸ்கோலியோசிஸ் (முதுகெலும்பின் வளைவு);
- சுவாசப் பிரச்சினைகள் - உதரவிதானத்தின் தசைகளைப் புதுப்பிக்கும் நரம்பு இழைகள் சேதமடையும் போது:
- சுயாதீனமாக நகரும் திறன் இழப்பு.
கண்டறியும் சார்கோட்-மேரி-டூத் நோய்
நோய் கண்டறிதலில் மருத்துவ பரிசோதனை, வரலாறு (குடும்ப வரலாறு உட்பட), நரம்பியல் மற்றும் அமைப்பு ரீதியான பரிசோதனை ஆகியவை அடங்கும்.
இயக்கத்தின் வரம்பு, உணர்திறன் மற்றும் தசைநார் அனிச்சைகளை சரிபார்க்க சோதனைகள் செய்யப்படுகின்றன. கருவி நோயறிதல்களைப் பயன்படுத்தி நரம்பு கடத்தலை மதிப்பிடலாம் - எலக்ட்ரோமோகிராபி அல்லது எலக்ட்ரோநியூரோமோகிராபி. அல்ட்ராசவுண்ட் அல்லது எம்ஆர்ஐ கூட தேவைப்படலாம். [ 6 ]
இரத்த மாதிரியில் CMT-ஐ ஏற்படுத்தும் மிகவும் பொதுவான மரபணு மாற்றங்களைக் கண்டறிய மரபணு அல்லது DNA சோதனை குறைவாகவே உள்ளது, ஏனெனில் அனைத்து வகையான நோய்களுக்கும் தற்போது DNA சோதனைகள் கிடைக்கவில்லை. மேலும் தகவலுக்கு, மரபணு சோதனையைப் பார்க்கவும்.
சில சந்தர்ப்பங்களில், புற நரம்பின் (பொதுவாக சூரல் நரம்பு) பயாப்ஸி செய்யப்படுகிறது.
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதலில் பிற புற நரம்பியல் நோய்கள், டுச்சேன் தசைநார் சிதைவு, மைலோபதி மற்றும் மயஸ்தெனிக் நோய்க்குறிகள், நீரிழிவு நரம்பியல், மல்டிபிள் மற்றும் அமியோட்ரோபிக் லேட்டரல் ஸ்க்லரோசிஸில் மைலோபதிகள், குய்லைன்-பாரே நோய்க்குறி, பெரோனியல் நரம்பு மற்றும் அதன் அட்ராபிக்கு ஏற்படும் அதிர்ச்சி (முதுகெலும்பின் இடுப்பு வட்டுகளுக்கு இடையில் கிள்ளும்போது உட்பட), சிறுமூளை அல்லது தாலமஸுக்கு சேதம், அத்துடன் கீமோதெரபியின் பக்க விளைவுகள் (வின்கிரிஸ்டைன் அல்லது பாக்லிடாக்சல் போன்ற சைட்டோஸ்டேடிக்ஸ் சிகிச்சையின் போது) ஆகியவை அடங்கும். [ 7 ]
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை சார்கோட்-மேரி-டூத் நோய்
இன்று, இந்த பரம்பரை நோய்க்கான சிகிச்சையில் உடற்பயிற்சி சிகிச்சை (தசைகளை வலுப்படுத்துதல் மற்றும் நீட்டுதல் ஆகியவற்றை நோக்கமாகக் கொண்டது); தொழில் சிகிச்சை (கைகளில் தசை பலவீனம் உள்ள நோயாளிகளுக்கு இது உதவுகிறது); மற்றும் நடைபயிற்சியை எளிதாக்க எலும்பியல் சாதனங்களைப் பயன்படுத்துதல் ஆகியவை அடங்கும். தேவைப்பட்டால், வலி நிவாரணிகள் அல்லது வலிப்பு எதிர்ப்பு மருந்துகள் பரிந்துரைக்கப்படுகின்றன. [ 8 ]
கடுமையான தட்டையான பாதங்களில், ஆஸ்டியோடமி செய்யப்படலாம், மேலும் குதிகால் சிதைவு ஏற்பட்டால், அறுவை சிகிச்சை திருத்தம் குறிக்கப்படுகிறது - ஆர்த்ரோடெசிஸ். [ 9 ]
இந்த நோயின் மரபணு கூறு மற்றும் அதன் சிகிச்சை முறைகள் இரண்டிலும் ஆராய்ச்சி நடந்து வருகிறது. ஸ்டெம் செல்கள், சில ஹார்மோன்கள், லெசித்தின் அல்லது அஸ்கார்பிக் அமிலம் ஆகியவற்றின் பயன்பாடு இன்னும் நேர்மறையான முடிவுகளைத் தரவில்லை.
ஆனால் சமீபத்திய ஆராய்ச்சிக்கு நன்றி, சார்கோட்-மேரி-டூத் நோய்க்கான சிகிச்சையில் எதிர்காலத்தில் புதிதாக ஏதாவது தோன்றக்கூடும். எனவே, 2014 முதல், பிரெஞ்சு நிறுவனமான ஃபார்னெக்ஸ்ட் உருவாக்கி வருகிறது, மேலும் 2019 ஆம் ஆண்டின் நடுப்பகுதியில் இருந்து, பெரியவர்களில் CMT வகை 1 சிகிச்சைக்காக PXT3003 என்ற மருந்திற்கான மருத்துவ பரிசோதனைகள் நடந்து வருகின்றன, இது PMP22 மரபணுவின் அதிகரித்த வெளிப்பாட்டை அடக்குகிறது, புற நரம்புகளின் மயிலினேஷனை மேம்படுத்துகிறது மற்றும் நரம்புத்தசை அறிகுறிகளைக் குறைக்கிறது.
சரேப்டா தெரபியூடிக்ஸ் (அமெரிக்கா) என்ற மருத்துவ நிறுவனத்தின் நிபுணர்கள், டைப் 1 சார்கோட்-மேரி-டூத் நோய்க்கான மரபணு சிகிச்சையை உருவாக்குவதில் பணியாற்றி வருகின்றனர். இந்த சிகிச்சையானது, நேரியல் ஒற்றை-இழை டிஎன்ஏ மரபணுவுடன் கூடிய டெபென்டோவைரஸ் இனத்தின் தீங்கற்ற அடினோ-தொடர்புடைய வைரஸை (AAV) பயன்படுத்தும், இது NTF3 மரபணுவை உடலுக்குள் மாற்றும், ஸ்க்வான் நரம்பு செல்களின் செயல்பாட்டிற்குத் தேவையான நியூரோட்ரோபின்-3 (NT-3) புரதத்தை குறியாக்கம் செய்யும்.
CMT வகை 1 இல் தசை அறிகுறிகளுக்கு சிகிச்சையளிக்க தென் கொரியா உருவாக்கிய மரபணு சிகிச்சையான எங்கென்சிஸ் (VM202) இன் மருத்துவ பரிசோதனைகளை ஹெலிக்ஸ்மித் 2020 ஆம் ஆண்டின் இறுதிக்குள் தொடங்கும். [ 10 ]
தடுப்பு
எதிர்கால பெற்றோருக்கு மரபணு ஆலோசனை வழங்குவதன் மூலம் CMT-யைத் தடுக்கலாம், குறிப்பாக தம்பதியினரில் யாருக்காவது இந்த நோயின் குடும்ப வரலாறு இருந்தால். இருப்பினும், குடும்ப வரலாற்றில் நோய் இல்லாத நிலையில், புதிய புள்ளி மரபணு மாற்றங்கள் கண்டறியப்பட்டுள்ளன.
கர்ப்ப காலத்தில், பிறக்காத குழந்தைக்கு சார்கோட்-மேரி-டூத் நோய் வருவதற்கான வாய்ப்பை கோரியானிக் வில்லஸ் பயாப்ஸி (கர்ப்பத்தின் 10 முதல் 13 வாரங்கள் வரை), அத்துடன் அம்னோடிக் திரவ பகுப்பாய்வு (15-18 வாரங்களில்) மூலம் சரிபார்க்கலாம்.
முன்அறிவிப்பு
பொதுவாக, பல்வேறு வகையான சார்கோட்-மேரி-டூத் நோய்களுக்கான முன்கணிப்பு மருத்துவ தீவிரத்தைப் பொறுத்தது, ஆனால் எல்லா நிகழ்வுகளிலும் நோய் மெதுவாக முன்னேறும். பல நோயாளிகளுக்கு குறைபாடுகள் உள்ளன, இருப்பினும் இது ஆயுட்காலம் குறைக்காது.

