கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பிறப்புறுப்பு மருக்கள்: காரணங்கள், அறிகுறிகள், நோய் கண்டறிதல், சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
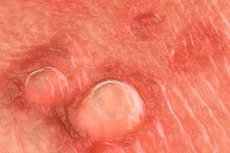
20 க்கும் மேற்பட்ட வகையான மனித பாப்பிலோமா வைரஸ் (HPV) பிறப்புறுப்புப் பாதையைப் பாதிக்கலாம். பெரும்பாலான HPV நோய்த்தொற்றுகள் அறிகுறியற்றவை, துணை மருத்துவம் சார்ந்தவை அல்லது அடையாளம் காணப்படாதவை. காணக்கூடிய பிறப்புறுப்பு மருக்கள் பொதுவாக HPV வகைகள் 6 அல்லது 11 ஆல் ஏற்படுகின்றன. அனோஜெனிட்டல் பகுதியிலிருந்து தனிமைப்படுத்தக்கூடிய பிற HPV வகைகள் (எ.கா., வகைகள் 16, 18, 31, 33, மற்றும் 35) கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் வலுவாக தொடர்புடையவை. பிறப்புறுப்பு மருக்கள் நோயறிதலை பயாப்ஸி மூலம் உறுதிப்படுத்த முடியும், இருப்பினும் பயாப்ஸி அரிதாகவே அவசியம் (எ.கா., சிக்கலான சந்தர்ப்பங்களில், நிலையான சிகிச்சையின் தோல்வி, சிகிச்சையின் போது மருத்துவ படம் மோசமடைதல், நோயெதிர்ப்புத் தடுப்பு, நிறமி/கடினப்படுத்தப்பட்ட/புண்படுத்தப்பட்ட மருக்கள்). காணக்கூடிய பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகளின் வழக்கமான நோயறிதல் அல்லது மேலாண்மையில் வகை-குறிப்பிட்ட HPV DNA பரிசோதனையைப் பயன்படுத்துவதை ஆதரிக்க எந்த தரவும் இல்லை.
HPV வகைகள் B மற்றும் 11 ஆகியவை யோனி, கருப்பை வாய், சிறுநீர்க்குழாய் மற்றும் ஆசனவாயின் உள்ளே மருக்களை ஏற்படுத்தும். குத உடலுறவில் ஈடுபடும் நோயாளிகளுக்கு இன்ட்ரானல் மருக்கள் முக்கியமாக ஏற்படுகின்றன, மேலும் குத உடலுறவில் ஈடுபடாத ஆண்கள் மற்றும் பெண்களில் ஏற்படக்கூடிய பெரியனல் மருக்களிலிருந்து வேறுபடுகின்றன. பிறப்புறுப்பு புண்களுக்கு கூடுதலாக, இந்த HPV வகைகள் வெண்படல, நாசோபார்னக்ஸ் மற்றும் வாய்வழி குழியின் மருக்களை ஏற்படுத்தும். HPV வகைகள் 6 மற்றும் 11 ஆகியவை வெளிப்புற பிறப்புறுப்பின் ஊடுருவும் செதிள் உயிரணு புற்றுநோயுடன் அரிதாகவே தொடர்புடையவை. அவற்றின் அளவு மற்றும் உடற்கூறியல் இருப்பிடத்தைப் பொறுத்து, பிறப்புறுப்பு மருக்கள் வலிமிகுந்ததாக, எளிதில் சிராய்ப்பு மற்றும்/அல்லது அரிப்புடன் இருக்கலாம்.
HPV வகைகள் 16, 18, 31, 33, 35 ஆகியவை புலப்படும் பிறப்புறுப்பு மருக்களில் அரிதாகவே காணப்படுகின்றன, மேலும் அவை ஸ்குவாமஸ் செல் இன்ட்ராபிதெலியல் நியோபிளாசியாவுடன் (ஸ்குவாமஸ் செல் கார்சினோமா இன் சிட்டு, பாப்புலர் போவனாய்டு, குய்ராட்டின் எரித்ரோபிளாசியா, போவி'ஸ் நோய்) தொடர்புடையவை. இந்த HPV வகைகள் யோனி, குத மற்றும் கர்ப்பப்பை வாய் இன்ட்ராபிதெலியல் டிஸ்ப்ளாசியா மற்றும் ஸ்குவாமஸ் செல் கார்சினோமாவுடன் தொடர்புடையவை. புலப்படும் பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகள் ஒரே நேரத்தில் பல HPV வகைகளால் பாதிக்கப்படலாம்.
பிறப்புறுப்பு மருக்கள் சிகிச்சை
அறிகுறிகளை ஏற்படுத்தும் மருக்களை அகற்றுவதே புலப்படும் பிறப்புறுப்பு மருக்களுக்கான சிகிச்சையின் முதன்மையான குறிக்கோள். சிகிச்சையானது "மருக்கள் இல்லாத" காலகட்டத்தை ஏற்படுத்தக்கூடும். பிறப்புறுப்பு மருக்கள் பெரும்பாலும் எந்த அறிகுறிகளையும் ஏற்படுத்தாது. தற்போது கிடைக்கக்கூடிய சிகிச்சைகள் எதுவும் HPV நோய்த்தொற்றின் இயற்கையான வரலாற்றை மாற்றவோ அல்லது தொற்றுநோயை அழிக்கவோ முடியாது. மருக்களை அகற்றுவது அவற்றின் தொற்றுநோயைக் குறைக்கலாம் அல்லது குறைக்காமல் போகலாம். சிகிச்சையளிக்கப்படாவிட்டால், புலப்படும் பிறப்புறுப்பு மருக்கள் தாங்களாகவே மறைந்து போகலாம், மாறாமல் இருக்கலாம் அல்லது அளவு அதிகரிக்கலாம். புலப்படும் மருக்களுக்கு சிகிச்சையளிப்பது கர்ப்பப்பை வாய்ப் புற்றுநோயின் வளர்ச்சியை பாதிக்கும் என்பதற்கு எந்த ஆதாரமும் இல்லை.
பிறப்புறுப்பு மருக்கள் சிகிச்சை முறைகள்
பிறப்புறுப்பு மருக்களுக்கான சிகிச்சையைத் தேர்ந்தெடுப்பது நோயாளியின் விருப்பம், கிடைக்கக்கூடிய வளங்கள் மற்றும் சுகாதார வழங்குநரின் அனுபவத்தின் அடிப்படையில் இருக்க வேண்டும். தற்போது கிடைக்கக்கூடிய எந்த ஒரு மருந்தும் மற்ற அனைத்தையும் விட மிகவும் பயனுள்ளதாக இல்லை அல்லது அனைத்து நோயாளிகளுக்கும் ஏற்ற மருந்தாக இல்லை.
தற்போது காணக்கூடிய பிறப்புறுப்பு மருக்களுக்கு சிகிச்சை விருப்பங்களில் நோயாளியால் பயன்படுத்தப்படும் மேற்பூச்சு சிகிச்சைகள் (போடோஃபிலாக்ஸ் மற்றும் இமிகுவாமோட்) மற்றும் ஒரு சுகாதார வழங்குநரால் நிர்வகிக்கப்படும் சிகிச்சைகள் (கிரையோதெரபி, போடோஃபிலின் பிசின், ட்ரைக்ளோரோஅசெடிக் அமிலம், பைக்ளோரோஅசெடிக் அமிலம், இன்டர்ஃபெரான்) மற்றும் அறுவை சிகிச்சை ஆகியவை அடங்கும். பெரும்பாலான நோயாளிகளுக்கு ஒன்று முதல் பத்து பிறப்புறுப்பு மருக்கள் உள்ளன, அவை 0.5 முதல் 1.0 செ.மீ2 பரப்பளவு கொண்டவை, அவை பெரும்பாலான சிகிச்சை விருப்பங்களுக்கு பதிலளிக்கின்றன. சிகிச்சையின் தேர்வை பாதிக்கக்கூடிய காரணிகளில் மருக்களின் அளவு, எண்ணிக்கை, இருப்பிடம், உருவவியல், நோயாளியின் விருப்பம், செலவு, நிர்வாகத்தின் எளிமை, பக்க விளைவுகள் மற்றும் சுகாதார வழங்குநர் அனுபவம் ஆகியவை அடங்கும். பல நோயாளிகளுக்கு ஒற்றை சிகிச்சையை விட சிகிச்சையின் படிப்பு தேவைப்படுவதால், ஒரு சிகிச்சை திட்டம் அல்லது நெறிமுறை முக்கியமானது. பொதுவாக, ஈரமான மேற்பரப்புகள் மற்றும்/அல்லது தோல் மடிப்புகளில் அமைந்துள்ள மருக்கள், வறண்ட தோல் மேற்பரப்பில் அமைந்துள்ள மருக்களை விட ட்ரைக்ளோரோஅசெட்டோஅசெடிக் அமிலம் (TCA), போடோஃபிலின், போடோஃபிலாக்ஸ் மற்றும் இமிகுவாமோட் போன்ற மருந்துகளுடன் மேற்பூச்சு சிகிச்சைக்கு சிறப்பாக பதிலளிக்கின்றன.
மருத்துவரின் சிகிச்சை முறைகள் மூன்று சிகிச்சை படிப்புகளுக்குப் பிறகு குறிப்பிடத்தக்க முன்னேற்றத்தை ஏற்படுத்தவில்லை என்றால், அல்லது ஆறு சிகிச்சை படிப்புகளுக்குப் பிறகு மருக்கள் முழுமையாகத் தீர்க்கப்படாவிட்டால், சிகிச்சை முறையை மாற்ற வேண்டும். நோயாளி அதிகமாக குணமடைவதைத் தவிர்க்க சிகிச்சைப் பாடத்தின் ஆபத்து/பயன் விகிதம் முழுமையாக மதிப்பிடப்பட வேண்டும். மருத்துவர் எப்போதும் எடைபோட்டு, தேவைப்பட்டால், நோயாளியின் உள்ளூர் சிகிச்சை முறைகளையும் மருத்துவரின் முறைகளையும் மாற்றியமைக்க வேண்டும்.
சிகிச்சை சரியாக செய்யப்படும்போது சிக்கல்கள் அரிதானவை. மருக்கள் அகற்றப்பட்ட பிறகு ஹைப்போ- மற்றும் ஹைப்பர்-பிக்மென்ட் வடுக்கள் பொதுவானவை என்பதை நோயாளிகளுக்கு எச்சரிக்க வேண்டும். மூழ்கிய அல்லது ஹைபர்டிராஃபிக் வடுக்கள் அரிதானவை, ஆனால் சிகிச்சைகளுக்கு இடையில் நோயாளிக்கு போதுமான நேரம் இல்லையென்றால் ஏற்படலாம். சிகிச்சையானது சிகிச்சை இடத்தில் வல்வோடினியா அல்லது ஹைப்பரெஸ்தீசியா போன்ற நாள்பட்ட வலி நோய்க்குறிகளை முடக்குவதில் அரிதாகவே விளைகிறது.
வெளிப்புற பிறப்புறுப்பு மருக்கள், பரிந்துரைக்கப்பட்ட சிகிச்சை
சுயமாக நிர்வகிக்கப்படும் சிகிச்சை
போடோஃபிலாக்ஸ், 0.5% கரைசல் அல்லது ஜெல். நோயாளிகள் பருத்தி துணியால் போடோஃபிலாக்ஸ் கரைசலை அல்லது விரலால் போடோஃபிலாக்ஸ் ஜெல்லை தினமும் இரண்டு முறை 3 நாட்களுக்குப் பயன்படுத்தலாம், அதைத் தொடர்ந்து 4 நாள் ஓய்வு காலம். தேவைப்பட்டால், இந்த சுழற்சியை மொத்தம் 4 சுழற்சிகளுக்கு மீண்டும் செய்யலாம். சிகிச்சையளிக்கப்பட்ட மருக்களின் மொத்த பரப்பளவு 10 செ.மீ 2 ஐ விட அதிகமாக இருக்கக்கூடாது , மேலும் போடோஃபிலாக்ஸின் மொத்த அளவு ஒரு நாளைக்கு 0.5 மில்லிக்கு மிகாமல் இருக்க வேண்டும். முடிந்தால், தயாரிப்பை எவ்வாறு சரியாகப் பயன்படுத்துவது மற்றும் எந்த மருக்களுக்கு சிகிச்சையளிக்க வேண்டும் என்பதை நிரூபிக்க ஒரு சுகாதார நிபுணர் முதல் சிகிச்சையைச் செய்ய வேண்டும். கர்ப்ப காலத்தில் போடோஃபிலாக்ஸின் பாதுகாப்பு நிறுவப்படவில்லை.
அல்லது இமிகுவாமோட் 5% கிரீம். நோயாளிகள் வாரத்திற்கு மூன்று முறை, இரவில், 16 வாரங்கள் வரை, தங்கள் விரலால் இமிகுவாமோட் கிரீம் தடவ வேண்டும். பயன்படுத்திய 6-10 மணி நேரத்திற்குப் பிறகு லேசான சோப்பு மற்றும் தண்ணீரில் அந்தப் பகுதியைக் கழுவ பரிந்துரைக்கப்படுகிறது. இந்த சிகிச்சையின் மூலம், பல நோயாளிகள் 8-10 வாரங்களில் அல்லது அதற்கு முன்னதாகவே மருக்கள் நீங்குவதை அனுபவிக்கின்றனர். கர்ப்ப காலத்தில் போடோஃபிலாக்ஸின் பாதுகாப்பு நிறுவப்படவில்லை.
ஒரு மருத்துவரால் மேற்கொள்ளப்படும் சிகிச்சை
திரவ நைட்ரஜன் அல்லது கிரையோப்ரோப் மூலம் கிரையோதெரபி. ஒவ்வொரு 1-2 வாரங்களுக்கும் மீண்டும் தடவவும்.
பென்சாயின் டிஞ்சரில் 10-25% போடோபிலின் பிசின் உள்ளது. ஒவ்வொரு மருவிலும் ஒரு சிறிய அளவு தடவி காற்றில் உலர விட வேண்டும். முறையான உறிஞ்சுதல் மற்றும் நச்சுத்தன்மை தொடர்பான சிக்கல்களைத் தவிர்க்க, சில நிபுணர்கள் ஒரு பயன்பாட்டிற்கு தயாரிப்பின் அளவை (<0.5 மிலி போடோபிலின்) அல்லது மரு பகுதி (10 செ.மீ.2 ) வரம்பிட பரிந்துரைக்கின்றனர். திசு எரிச்சலைத் தவிர்க்க, பயன்பாட்டிற்கு 1-4 மணி நேரத்திற்குப் பிறகு தயாரிப்பைக் கழுவுமாறு சில நிபுணர்கள் பரிந்துரைக்கின்றனர். தேவைப்பட்டால் வாரந்தோறும் மீண்டும் செய்யவும். கர்ப்ப காலத்தில் போடோபிலாக்ஸின் பாதுகாப்பு நிறுவப்படவில்லை.
அல்லது ட்ரைக்ளோரோஅசெடிக் அமிலம் (TCA) அல்லது டைக்ளோரோஅசெடிக் அமிலம் (DCA) 80-90%. மருக்கள் மீது சிறிதளவு தடவி, வெள்ளை "உறைபனி" தோன்றும் வரை உலரும் வரை விடவும். வினைபுரியாத அமிலத்தை அகற்ற, டால்க் அல்லது சோடியம் பைகார்பனேட் (பேக்கிங் சோடா) கொண்ட தூளைப் பயன்படுத்தவும். தேவைப்பட்டால், வாரந்தோறும் செயல்முறையை மீண்டும் செய்யவும்.
அல்லது அறுவை சிகிச்சை மூலம் அறுவை சிகிச்சை - கத்தரிக்கோலால் தொடுநிலை அகற்றுதல், தொடுநிலை ரேஸர் அகற்றுதல், குணப்படுத்துதல் அல்லது மின் அறுவை சிகிச்சை.
வெளிப்புற பிறப்புறுப்பு மருக்கள், மாற்று சிகிச்சைகள்
இன்டர்ஃபெரானின் உள்நோக்கி நிர்வாகம்
அல்லது லேசர் அறுவை சிகிச்சை
மருக்களின் இருப்பிடம் சிகிச்சையை அனுமதித்தால், நோயாளி சுயாதீனமாக சிகிச்சையை மேற்கொள்ளலாம். 0.5% கரைசல் அல்லது ஜெல் வடிவில் உள்ள போடோஃபிலாக்ஸ் ஒப்பீட்டளவில் மலிவானது, பயன்படுத்த எளிதானது, பாதுகாப்பானது மற்றும் நோயாளிகள் வீட்டிலேயே பயன்படுத்தலாம். போடோஃபிலாக்ஸ் என்பது மருக்கள் அழிக்கும் ஒரு ஆன்டிமைட்டோடிக் மருந்து. பெரும்பாலான நோயாளிகள் சிகிச்சைக்குப் பிறகு லேசானது முதல் மிதமான வலி அல்லது உள்ளூர் எரிச்சலைக் குறிப்பிட்டனர். இமிக்விமோட் என்பது உள்ளூர் அளவில் செயல்படும் நோயெதிர்ப்புத் தூண்டுதலாகும், இது இன்டர்ஃபெரான் மற்றும் பிற சைட்டோகைன்களின் உற்பத்தியை ஊக்குவிக்கிறது. மரு மறைவதற்கு முன்பு, பொதுவாக உள்ளூர் அழற்சி எதிர்வினைகள் இருக்கும், பெரும்பாலும் லேசான அல்லது மிதமானவை.
வெப்பத்தால் ஏற்படும் சைட்டோலிசிஸ் மூலம் கிரையோதெரபி மருக்களை அழிக்கிறது, மேலும் சிறப்பு உபகரணங்கள் தேவைப்படுகின்றன. இதன் முக்கிய குறைபாடு என்னவென்றால், சரியான பயன்பாட்டிற்கு கணிசமான தயாரிப்பு தேவைப்படுகிறது, இது இல்லாமல் மருக்கள் பெரும்பாலும் முழுமையாக குணப்படுத்த முடியாது, இதன் விளைவாக முறையின் செயல்திறன் குறைவாக இருக்கலாம் அல்லது சிக்கல்களின் ஆபத்து அதிகரிக்கலாம். திரவ நைட்ரஜனைப் பயன்படுத்தும்போது வலி நெக்ரோசிஸ் காரணமாக ஏற்படுகிறது, மேலும் பெரும்பாலும் பயன்படுத்தப்படும் இடத்தில் கொப்புளங்கள் உருவாகின்றன. உள்ளூர் மயக்க மருந்து (மேற்பூச்சு முகவர்கள் அல்லது ஊசி மூலம்) வழக்கமாகப் பயன்படுத்தப்படாவிட்டாலும், அதிக எண்ணிக்கையிலான மருக்கள் இருக்கும்போது அல்லது உறைய வைக்க வேண்டிய பகுதி பெரியதாக இருக்கும்போது அதன் பயன்பாடு சிகிச்சையை எளிதாக்குகிறது.
போடோபிலின் பிசின் பல கூறுகளைக் கொண்டுள்ளது, இதில் லிக்னான் போடோபிலின் அடங்கும், இது ஒரு ஆன்டிமைட்டோடிக் முகவர். இந்த பிசின் பெரும்பாலும் 10-25% பென்சாயின் டிஞ்சரில் தயாரிக்கப்படுகிறது. இருப்பினும், இந்த தயாரிப்பு செறிவு மற்றும் செயலில் மற்றும் செயலற்ற கூறுகளின் உள்ளடக்கத்தில் பரவலாக வேறுபடுகிறது. போடோபிலின் தயாரிப்புகள் செயலில் இருக்கும் காலம் தெரியவில்லை. போடோபிலின் பிசினை மருவில் மெல்லியதாகப் பூசி, துணியால் அந்தப் பகுதியைத் தொடுவதற்கு முன்பு அதை காற்றில் உலர விடுவது முக்கியம். அதிகமாகப் பூசுவது அல்லது போதுமான அளவு காற்று உலர்த்துவது மருந்து பாதிக்கப்படாத தோலுக்கு பரவுவதால் உள்ளூர் எரிச்சலை ஏற்படுத்தக்கூடும்.
TCCA மற்றும் BCA ஆகியவை வேதியியல் ரீதியாக உறைதல் புரதங்கள் மூலம் மருக்களை அழிக்கும் காஸ்டிக் பொருட்கள் ஆகும். அவை பரவலாகப் பயன்படுத்தப்படுகின்றன, ஆனால் போதுமான அளவு ஆய்வு செய்யப்படவில்லை. TCCA கரைசல்கள் மிகக் குறைந்த பாகுத்தன்மையைக் கொண்டுள்ளன (தண்ணீருடன் ஒப்பிடும்போது) மேலும், மிகவும் தாராளமாகப் பயன்படுத்தினால், விரைவாக பரவி, சாதாரண அருகிலுள்ள திசுக்களின் குறிப்பிடத்தக்க பகுதியை சேதப்படுத்தும். TCCA மற்றும் BCA தயாரிப்புகளை மிகவும் கவனமாகப் பயன்படுத்த வேண்டும் மற்றும் நோயாளி உட்காருவதற்கு அல்லது எழுந்து நிற்கும் முன் உலர அனுமதிக்க வேண்டும். கடுமையான வலி ஏற்பட்டால், அமிலத்தை சோப்பு அல்லது சோடா மூலம் நடுநிலையாக்கலாம்.
மருக்களை அறுவை சிகிச்சை மூலம் அகற்றுவது மற்ற முறைகளை விட நன்மைகளைக் கொண்டுள்ளது, ஏனெனில் மருக்களை விரைவாக அகற்ற முடியும், பொதுவாக ஒரே வருகையில். இருப்பினும், இதற்கு கணிசமான மருத்துவ நடைமுறை, சில உபகரணங்கள் மற்றும் நீண்ட சிகிச்சை நேரங்கள் தேவை. உள்ளூர் மயக்க மருந்து அடையப்பட்டவுடன், புலப்படும் பிறப்புறுப்பு மருக்களை மின் அறுவை சிகிச்சை மூலம் உடல் ரீதியாக அழிக்க முடியும், இந்த விஷயத்தில் கூடுதல் இரத்த உறைவு பொதுவாக தேவையில்லை. மாற்றாக, கூர்மையான கத்தரிக்கோல் அல்லது ஸ்கால்பெல் மூலம் தொடுநிலை அகற்றுதல் அல்லது குணப்படுத்துதல் மூலம் மருக்களை அகற்றலாம். பெரும்பாலான மருக்கள் எக்ஸோஃபைடிக் என்பதால், இந்த முறை மேல்தோலுக்குள் காயம் உருவாவதால் சிக்கலாக இருக்கலாம். எலக்ட்ரோகாட்டரி அல்லது அலுமினிய குளோரைடு கரைசல் போன்ற வேதியியல் இரத்த உறைவு முகவர்கள் மூலம் இரத்த உறைவை அடையலாம். அறுவை சிகிச்சை மூலம் அகற்றுதல் சரியாக செய்யப்பட்டால், பெரும்பாலான சந்தர்ப்பங்களில் தையல்கள் தேவையில்லை அல்லது சுட்டிக்காட்டப்படுவதில்லை. அதிக எண்ணிக்கையிலான அல்லது பெரிய அளவிலான பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகளுக்கு அறுவை சிகிச்சை மிகவும் பொருத்தமானது. பல அல்லது சிறுநீர்க்குழாய்க்குள் மருக்கள் உள்ள நோயாளிகளுக்கு CO2 லேசர் மற்றும் அறுவை சிகிச்சை சிகிச்சை பயன்படுத்தப்படலாம், குறிப்பாக பிற சிகிச்சைகள் தோல்வியடைந்திருந்தால்.
இயற்கையான அல்லது மறுசீரமைப்பு இன்டர்ஃபெரான், பிறப்புறுப்பு மருக்களை முறையாக (தோலடியாக, தொலைதூர இடத்தில், அல்லது தசைக்குள்) அல்லது உள்நோக்கி (உள்நோக்கி ஊசி) சிகிச்சையளிக்கப் பயன்படுத்தப்படுகிறது. இன்டர்ஃபெரானின் முறையான பயன்பாடு பயனுள்ளதாக இருப்பதாகக் காட்டப்படவில்லை. உள்நோக்கி நிர்வகிக்கப்படும் இன்டர்ஃபெரான் மற்ற முறைகளுடன் ஒப்பிடக்கூடிய செயல்திறன் மற்றும் மீண்டும் நிகழும் விகிதங்களைக் கொண்டுள்ளது. இன்டர்ஃபெரான் வைரஸ் தடுப்பு மற்றும்/அல்லது நோயெதிர்ப்புத் தூண்டுதல் விளைவுகளைக் கொண்டிருப்பதால் பயனுள்ளதாக இருக்கும் என்று கருதப்படுகிறது. இருப்பினும், இன்டர்ஃபெரான் சிகிச்சை அதன் சிரமம், அடிக்கடி வருகைகள் தேவை மற்றும் அதன் அடிக்கடி முறையான பக்க விளைவுகள் காரணமாக வழக்கமான பயன்பாட்டிற்கு பரிந்துரைக்கப்படவில்லை, இருப்பினும் மற்ற முறைகளுடன் ஒப்பிடக்கூடிய செயல்திறன் கொண்டது.
பயனுள்ள சிகிச்சைகள் கிடைக்காததால், சில மருத்துவமனைகள் கூட்டு சிகிச்சைகளைப் பயன்படுத்துகின்றன (ஒரே மருவுக்கு இரண்டு அல்லது அதற்கு மேற்பட்ட ஒரே நேரத்தில் சிகிச்சைகள்). பெரும்பாலான நிபுணர்கள் கூட்டு சிகிச்சைகள் செயல்திறனை அதிகரிக்காது மற்றும் சிக்கல்களை அதிகரிக்கக்கூடும் என்று நம்புகிறார்கள்.
கர்ப்பப்பை வாய் மருக்கள்
எக்ஸோஃபைடிக் கர்ப்பப்பை வாய் மருக்கள் உள்ள பெண்களில், சிகிச்சைக்கு முன் உயர் தர ஸ்குவாமஸ் இன்ட்ராபிதெலியல் புண் (SIL) விலக்கப்பட வேண்டும். சிகிச்சை நிபுணர் மேற்பார்வையின் கீழ் மேற்கொள்ளப்பட வேண்டும்.
யோனி மருக்கள்
திரவ நைட்ரஜனுடன் கூடிய கிரையோதெரபி. துளையிடுதல் மற்றும் ஃபிஸ்துலா உருவாகும் ஆபத்து இருப்பதால், யோனியில் கிரையோப்ரோப்பைப் பயன்படுத்துவது பரிந்துரைக்கப்படவில்லை.
THUK அல்லது BHUK இரண்டில் எதுவாக இருந்தாலும், 80-90% மருக்களுக்கு மட்டுமே பயன்படுத்தப்படுகின்றன. இந்த மருந்தை சிறிய அளவில் பயன்படுத்த வேண்டும், மேலும் மருக்களுக்கு மட்டுமே பயன்படுத்த வேண்டும், உலரும் வரை, வெள்ளை "உறைபனி" தோன்றும் வரை வைத்திருக்க வேண்டும். வினைபுரியாத அமிலத்தை அகற்ற, டால்க் அல்லது சோடியம் பைகார்பனேட் (பேக்கிங் சோடா) கொண்ட தூளைப் பயன்படுத்தவும். தேவைப்பட்டால், வாரந்தோறும் செயல்முறையை மீண்டும் செய்யவும்.
அல்லது போடோபிலின், பென்சாயின் டிஞ்சரில் 10-25% பாதிக்கப்பட்ட பகுதியில் பயன்படுத்தப்படுகிறது, இது ஸ்பெகுலத்தை அகற்றுவதற்கு முன்பு உலர்ந்திருக்க வேண்டும். ஒரு செயல்முறையின் போது, 2 செ.மீ 2 க்கும் குறைவான அளவு சிகிச்சையளிக்கப்பட வேண்டும். தேவைப்பட்டால், செயல்முறை 1 வார இடைவெளியில் மீண்டும் செய்யப்படுகிறது. முறையான உறிஞ்சுதலின் சாத்தியக்கூறு காரணமாக, சில நிபுணர்கள் யோனியில் போடோபிலினைப் பயன்படுத்துவதற்கு எதிராக எச்சரிக்கின்றனர். கர்ப்ப காலத்தில் போடோபிலின் பயன்பாட்டின் பாதுகாப்பு நிரூபிக்கப்படவில்லை.
சிறுநீர்க்குழாய் திறப்பில் மருக்கள்
திரவ நைட்ரஜனுடன் கிரையோதெரபி.
அல்லது
பென்சாயின் டிஞ்சரில் போடோபிலின், 10-25%. சாதாரண சளிச்சவ்வுடன் தொடர்பு கொள்வதற்கு முன்பு பயன்படுத்தப்படும் பகுதியை உலர்த்த வேண்டும். தேவைப்பட்டால், வாரந்தோறும் தடவவும். கர்ப்ப காலத்தில் போடோபிலின் பயன்பாட்டின் பாதுகாப்பு நிரூபிக்கப்படவில்லை.
குத மருக்கள்
திரவ நைட்ரஜனுடன் கிரையோதெரபி.
THUK அல்லது BHUK இரண்டில் ஏதேனும் ஒன்றில், 80-90% மருக்களுக்குப் பயன்படுத்தப்படுகிறது. இந்த மருந்து மருக்களுக்கு மட்டுமே சிறிய அளவில் பயன்படுத்தப்படுகிறது, மேலும் அது காய்ந்து போகும் வரை, வெள்ளை "உறைபனி" தோன்றும் வரை வைத்திருக்கப்படுகிறது. வினைபுரியாத அமிலத்தை அகற்ற, டால்க் அல்லது சோடியம் பைகார்பனேட் (பேக்கிங் சோடா) கொண்ட தூள் பயன்படுத்தப்படுகிறது. தேவைப்பட்டால், வாரந்தோறும் செயல்முறையை மீண்டும் செய்யவும்.
அல்லது அறுவை சிகிச்சை மூலம் அகற்றுதல்.
குறிப்பு: மலக்குடல் சளிச்சுரப்பியில் உள்ள மருக்கள் சிகிச்சை ஒரு நிபுணரின் மேற்பார்வையின் கீழ் செய்யப்பட வேண்டும்.
வாய்வழி மருக்கள்
திரவ நைட்ரஜனுடன் கிரையோதெரபி
அல்லது அறுவை சிகிச்சை மூலம் அகற்றுதல்.
பின்தொடர்தல் கண்காணிப்பு
காணக்கூடிய மருக்கள் சிகிச்சைக்கு நன்றாக பதிலளித்தால், பின்தொடர்தல் தேவையில்லை. நோயாளிகள் மீண்டும் வருவதைக் கண்காணிக்க அறிவுறுத்தப்பட வேண்டும், இது முதல் மூன்று மாதங்களில் மிகவும் பொதுவானது. பிறப்புறுப்பு மருக்களின் சுய-நோயறிதலின் உணர்திறன் மற்றும் தனித்தன்மை தெரியாததால், நோயாளிகள் சிகிச்சைக்குப் பிறகு மூன்று மாதங்களுக்குப் பிறகு மீண்டும் வருவதைக் கண்காணிக்க மீண்டும் வர ஊக்குவிக்கப்பட வேண்டும். முந்தைய மறு வருகை மருக்கள் தீர்வு மற்றும் சிகிச்சையின் சாத்தியமான சிக்கல்களைக் கண்காணிக்க அனுமதிக்கும் மற்றும் நோயாளி கல்வி மற்றும் ஆலோசனைக்கான வாய்ப்பை வழங்குகிறது. பெண்கள் வழக்கமான சைட்டாலஜி பரிசோதனைக்கு உட்படுத்த அறிவுறுத்தப்பட வேண்டும். பிறப்புறுப்பு மருக்கள் இருப்பது கோல்போஸ்கோபிக்கான அறிகுறி அல்ல.
பாலியல் கூட்டாளிகளின் மேலாண்மை
பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகளை நிர்வகிப்பதில், பாலியல் கூட்டாளிகளை பரிசோதிப்பது அவசியமில்லை, ஏனெனில் மீண்டும் தொற்று ஏற்படுவதன் பங்கு மிகக் குறைவாகவே தெரிகிறது, மேலும் குணப்படுத்தும் சிகிச்சைகள் இல்லாத நிலையில், பரவும் அபாயத்தைக் குறைப்பதை நோக்கமாகக் கொண்ட சிகிச்சைகள் எந்த மதிப்பும் இல்லை. இருப்பினும், சுய பரிசோதனை மற்றும் கூட்டாளர்களால் பரஸ்பர பரிசோதனையின் நோயறிதல் மதிப்பு நிச்சயமற்றதாக இருப்பதால், பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகளின் கூட்டாளிகள் பிறப்புறுப்பு மருக்கள் மற்றும் பிற STI களை மதிப்பிடுவதற்கு சோதிக்கப்படலாம். பிறப்புறுப்பு மருக்கள் சிகிச்சையானது HPV ஐ ஒழிக்க வாய்ப்பில்லை என்பதால், நோயாளிகள் மற்றும் அவர்களின் கூட்டாளிகள் பாதிக்கப்படாத பாலியல் கூட்டாளிகளை பாதிக்கக்கூடும் என்று அறிவுறுத்தப்பட வேண்டும். ஆணுறை பயன்பாடு பாதிக்கப்படாத கூட்டாளிக்கு HPV பரவும் அபாயத்தைக் குறைக்கலாம், ஆனால் அகற்றாது. பிறப்புறுப்பு மருக்கள் உள்ள நோயாளிகளின் பெண் கூட்டாளிகள், கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கான சைட்டாலஜி ஸ்கிரீனிங் அனைத்து பாலியல் ரீதியாக சுறுசுறுப்பான பெண்களுக்கும் பரிந்துரைக்கப்படுகிறது என்பதை நினைவூட்ட வேண்டும்.
சிறப்பு குறிப்புகள்
கர்ப்பம்
கர்ப்ப காலத்தில் இமிக்விமோட், போடோபிலின் மற்றும் போடோபிலாக்ஸ் ஆகியவற்றைப் பயன்படுத்தக்கூடாது. கர்ப்ப காலத்தில் பிறப்புறுப்பு மருக்கள் பெருகி, உடையக்கூடியதாக மாறுவதால், பல நிபுணர்கள் கர்ப்ப காலத்தில் அவற்றை அகற்ற பரிந்துரைக்கின்றனர். HPV வகைகள் 6 மற்றும் 11 புதிதாகப் பிறந்த குழந்தைகளிலும் குழந்தைகளிலும் குரல்வளை பாப்பிலோமாடோசிஸை ஏற்படுத்தும். பரவும் பாதை (டிரான்ஸ்பிளாசென்டல், இன்ட்ராபார்ட்டம் அல்லது பிரசவத்திற்குப் பிந்தையது) தெளிவாக இல்லை. சிசேரியன் பிரிவின் முற்காப்பு மதிப்பு தெரியவில்லை; எனவே, புதிதாகப் பிறந்த குழந்தைக்கு HPV தொற்று பரவுவதைத் தடுக்கும் நோக்கத்திற்காக மட்டுமே சிசேரியன் செய்யக்கூடாது. அரிதாக, பிறப்பு கால்வாய் வழியாக கரு செல்வதில் தலையிடும் அல்லது யோனியில் இருந்தால், யோனி பிரசவத்தின் போது பாரிய இரத்தப்போக்கு ஏற்படுத்தும் பிறப்புறுப்பு மருக்கள் உள்ள பெண்களுக்கு சிசேரியன் பிரிவு குறிக்கப்படலாம்.
நோய் எதிர்ப்பு சக்தி குறைக்கப்பட்ட நோயாளிகள்
எச்.ஐ.வி தொற்று அல்லது பிற காரணங்களால் நோயெதிர்ப்பு குறைபாடுள்ள நபர்களுக்கு பிறப்புறுப்பு மருக்கள் சிகிச்சையளிப்பது சாதாரண நோயெதிர்ப்பு மறுமொழிகளைக் கொண்டவர்களை விட குறைவான செயல்திறன் கொண்டதாக இருக்கலாம். சிகிச்சைக்குப் பிறகு மீண்டும் மீண்டும் வருவது அடிக்கடி நிகழலாம். இந்த மக்கள்தொகையில் ஸ்குவாமஸ் செல் கார்சினோமா அல்லது இதே போன்ற பிறப்புறுப்பு மருக்கள் ஏற்படுவதற்கான வாய்ப்புகள் அதிகமாக இருக்கலாம், மேலும் இந்த நோயாளிகளுக்கு நோயறிதலை உறுதிப்படுத்த பயாப்ஸி தேவைப்படும் வாய்ப்பு அதிகம்.
இடத்தில் செதிள் உயிரணு புற்றுநோய்
ஸ்குவாமஸ் செல் கார்சினோமா இன் சிட்டு கண்டறியப்பட்டால், நோயாளி இந்தத் துறையில் ஒரு நிபுணரிடம் பரிந்துரைக்கப்பட வேண்டும். எக்சிசிவ் சிகிச்சைகள் பொதுவாக பயனுள்ளதாக இருக்கும், ஆனால் அவற்றின் பயன்பாட்டிற்குப் பிறகு கவனமாக பின்தொடர்வது அவசியம். இந்தப் புண்கள் ஸ்குவாமஸ் செல் கார்சினோமா இன் சிட்டுவாக முன்னேறும் ஆபத்து உள்ளது, ஆனால் அது அநேகமாக குறைவாகவே இருக்கும். அத்தகைய நோயாளிகளின் பெண் துணைவர்கள் கர்ப்பப்பை வாய் நோய்க்குறியீடுகளை உருவாக்கும் அபாயத்தில் உள்ளனர்.
துணை மருத்துவ பிறப்புறுப்பு HPV தொற்று (எக்ஸோஃபைடிக் மருக்கள் இல்லாமல்)
ஆண்களுக்கும் பெண்களுக்கும் எக்ஸோஃபைடிக் மருக்களை விட சப் கிளினிக்கல் HPV தொற்று மிகவும் பொதுவானது. பேப் ஸ்மியர், கோல்போஸ்கோபி அல்லது பயாப்ஸி மூலம் கருப்பை வாயிலும், அசிட்டிக் அமிலத்தைப் பயன்படுத்திய பிறகு ஆண்குறி, வுல்வா மற்றும் பிற பிறப்புறுப்புப் பகுதிகளில் வெள்ளைப் புள்ளிகள் தோன்றுவதன் மூலமும் தொற்று பெரும்பாலும் கண்டறியப்படுகிறது. இருப்பினும், "சப் கிளினிக்கல்" அல்லது "அசிடிக் வெள்ளை" பிறப்புறுப்பு மருக்களுக்கான ஸ்கிரீனிங் சோதனைகளாக அசிட்டிக் அமிலத்தையும், உருப்பெருக்கி லென்ஸ் மற்றும் ஒளியுடன் பரிசோதனையையும் வழக்கமாகப் பயன்படுத்துவது இனி பரிந்துரைக்கப்படுவதில்லை. அசிட்டிக் அமிலப் பயன்பாட்டிற்குப் பிறகு வெள்ளைப் புள்ளிகள் தோன்றுவது HPV தொற்றுக்கான ஒரு குறிப்பிட்ட சோதனை அல்ல. எனவே, ஸ்கிரீனிங் சோதனையாகப் பயன்படுத்தப்படும்போது குறைந்த ஆபத்துள்ள மக்களில் பல தவறான-நேர்மறை முடிவுகள் கண்டறியப்படலாம். இந்த நடைமுறையின் தனித்தன்மை மற்றும் உணர்திறன் இன்னும் தீர்மானிக்கப்படவில்லை. சிறப்பு சூழ்நிலைகளில், அனுபவம் வாய்ந்த மருத்துவர்கள் தட்டையான பிறப்புறுப்பு மருக்களை அடையாளம் காண இந்த சோதனை பயனுள்ளதாக இருப்பதாகக் கருதுகின்றனர்.
HPV தொற்றுக்கான உறுதியான நோயறிதல் வைரஸ் நியூக்ளிக் அமிலம் (DNA) அல்லது கேப்சிட் புரதங்களைக் கண்டறிவதை அடிப்படையாகக் கொண்டது. பேப் ஸ்மியர் மூலம் HPV தொற்று நோயறிதல் பொதுவாக கர்ப்பப்பை வாய் செல்களில் HPV DNA கண்டறிதலுடன் தொடர்புடையது அல்ல. HPV தொற்றுடன் தொடர்புடைய கருப்பை வாயில் ஏற்படும் செல்லுலார் மாற்றங்கள் குறைந்த-தர டிஸ்ப்ளாசியாவில் காணப்படுவதைப் போலவே இருக்கும், மேலும் பெரும்பாலும் தன்னிச்சையாக பின்வாங்கும். ஸ்க்ராப்பிங் மூலம் பெறப்பட்ட கர்ப்பப்பை வாய் செல்களில் சில HPV வகைகளின் DNAவைக் கண்டறிய சோதனைகள் கிடைக்கின்றன, ஆனால் நோயாளி மேலாண்மைக்கான அவற்றின் மருத்துவ மதிப்பு தெரியவில்லை. HPV DNA சோதனையின் அடிப்படையில் சிகிச்சை முடிவுகள் எடுக்கப்படக்கூடாது. DNA அல்லது RNA சோதனைகள் அல்லது அசிட்டிக் அமிலத்தைப் பயன்படுத்தி துணை மருத்துவ பிறப்புறுப்பு HPV தொற்றுக்கான ஸ்கிரீனிங் பரிந்துரைக்கப்படவில்லை.
சிகிச்சை
இணையான பிறழ்வு இல்லாத நிலையில், பேப் ஸ்மியர், கோல்போஸ்கோபி, பயாப்ஸி, அசிட்டிக் அமில தோல் அல்லது மியூகோசல் தயாரிப்பு அல்லது HPV (DNA அல்லது RNA) மூலம் கண்டறியப்பட்ட துணை மருத்துவ HPV தொற்றுக்கான சிகிச்சை பரிந்துரைக்கப்படவில்லை, ஏனெனில் நோயறிதல் பெரும்பாலும் நிச்சயமற்றதாகவே உள்ளது மற்றும் சிகிச்சையானது தொற்றுநோயை அகற்றாது. HPV-தொடர்புடைய பிறழ்வுக்கான லேசர் சிகிச்சைக்குப் பிறகும், அனோஜெனிட்டல் பகுதியை விரிவாக லேசர் ஆவியாக்குவதன் மூலம் துணை மருத்துவ HPV தொற்றை அகற்ற முயற்சித்த பிறகும் அருகிலுள்ள திசுக்களில் உள்ள ஆண்கள் மற்றும் பெண்களில் HPV கண்டறியப்பட்டுள்ளது. இணையான பிறழ்வு முன்னிலையில், சிகிச்சைக்கான அணுகுமுறை பிறழ்வின் அளவை அடிப்படையாகக் கொண்டிருக்க வேண்டும்.
பாலியல் கூட்டாளிகளின் மேலாண்மை
பாலியல் துணைவர்களை பரிசோதிப்பது அவசியமில்லை. பெரும்பாலான துணைவர்களுக்கு ஏற்கனவே துணை மருத்துவ HPV தொற்று இருக்க வாய்ப்புள்ளது. துணை மருத்துவ HPV தொற்றுக்கான நடைமுறை ஸ்கிரீனிங் சோதனைகள் எதுவும் இல்லை. ஆணுறை பயன்பாடு தொற்று இல்லாத அல்லது புதிய துணைவருக்கு தொற்று ஏற்படுவதற்கான வாய்ப்பைக் குறைக்கலாம்; இருப்பினும், தொற்று காலம் தெரியவில்லை. துணை மருத்துவ HPV தொற்று உள்ள நோயாளிகள் எக்ஸோஃபைடிக் மருக்கள் உள்ள நோயாளிகளைப் போலவே தொற்றுநோயாக இருக்கிறார்களா என்பது தெரியவில்லை.
 [ 1 ]
[ 1 ]
என்ன சோதனைகள் தேவைப்படுகின்றன?

