கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
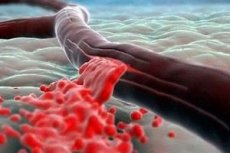
இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை என்பது மனித இரத்த பிளாஸ்மாவில் இரும்புச்சத்து கொண்ட கூறுகளின் குறைபாடாகும். இரத்த இழப்பால் ஏற்படும் இரத்த சோகை மிகவும் பொதுவான இரத்த சோகைகளில் ஒன்றாகும். மருத்துவர்கள் இந்த நோயின் இரண்டு வடிவங்களை வேறுபடுத்துகிறார்கள்: நாள்பட்ட மற்றும் கடுமையான.
நாள்பட்ட இயற்கையின் போஸ்ட்ஹெமோர்ராஜிக் அனீமியா சிறிய, ஆனால் சிறிது நேரம் அடிக்கடி இரத்தப்போக்குக்குப் பிறகு ஏற்படுகிறது. இந்த நோயின் கடுமையான வடிவம் திடீர், அதிக இரத்த இழப்பின் விளைவாக ஏற்படுகிறது.
மனித உயிருக்கு ஆபத்தான ஒரு வயது வந்தவருக்கு ஏற்படும் குறைந்தபட்ச இரத்த இழப்பு அளவு 500 மில்லி ஆகும்.
சர்வதேச நோய் வகைப்பாடு, 10வது திருத்தத்தின்படி, போஸ்ட்ஹெமோர்ராஜிக் அனீமியா "இரத்த நோய்கள், ஹீமாடோபாய்டிக் உறுப்புகள் மற்றும் நோயெதிர்ப்பு பொறிமுறையை உள்ளடக்கிய சில கோளாறுகள்" வகையைச் சேர்ந்தது. துணைப்பிரிவு: "ஊட்டச்சத்துடன் தொடர்புடைய இரத்த சோகை. இரும்புச்சத்து குறைபாடு இரத்த சோகை". குறியீடுகளுடன் நோய்களின் வகைப்பாடு பின்வருமாறு:
- இரத்த இழப்பிற்கு இரண்டாம் நிலை இரும்புச்சத்து குறைபாடு இரத்த சோகை (நாள்பட்டது) - குறியீடு D50.0.
- கடுமையான போஸ்ட்ஹெமோர்ராஜிக் அனீமியா - குறியீடு D62.
- கருவில் ஏற்படும் இரத்தக்கசிவு காரணமாக பிறவி இரத்த சோகை - குறியீடு P61.3
காரணங்கள் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
உடலில் இரத்தக் குறைபாடு ஏற்படுவதற்கான காரணங்கள் பின்வருமாறு:
- இரத்த நாளங்களின், குறிப்பாக பெரிய தமனிகளின் ஒருமைப்பாட்டிற்கு சேதம் விளைவிக்கும் காயம்.
- அறுவை சிகிச்சை தலையீடு. எந்தவொரு அறுவை சிகிச்சை தலையீடும் எப்போதும் ஒரு ஆபத்துதான். ஒரு சாதாரண நபருக்கு எளிமையானதாகத் தோன்றும் ஒரு அறுவை சிகிச்சையைத் தொடங்கும்போது கூட, அறுவை சிகிச்சை நிபுணரால் அதன் அனைத்து நுணுக்கங்களையும் விளைவுகளையும் முன்கூட்டியே அறிய முடியாது.
- டியோடெனம் மற்றும் வயிற்றுப் புண். இந்த நோய்கள் பெரும்பாலும் உட்புற இரத்தப்போக்குடன் இருக்கும். மேலும் அவற்றை சரியான நேரத்தில் கண்டறிவதில் உள்ள சிரமம் என்னவென்றால், உடலுக்குள் இரத்தப்போக்கு ஏற்படுகிறது மற்றும் வெளிப்புறமாக ஒரு அமெச்சூர் சில அறிகுறிகளால் அதை அடையாளம் காண முடியும் மற்றும் சரியான நேரத்தில் ஆம்புலன்ஸ் அழைக்க முடியும். இல்லையெனில், தாமதம் நோயாளிக்கு ஆபத்தான விளைவை ஏற்படுத்தும்.
- இரத்த உறைதல் குறியீட்டிற்கு பொறுப்பான திரவ நிலையில் இரத்தத்தை பராமரிக்க இந்த காரணி வடிவமைக்கப்பட்டுள்ளது, இது சாதாரண வரம்புகளுக்குள் இரத்த ஓட்டத்தின் அளவை பராமரிக்கவும், இரத்தத்தின் கலவையை ("சூத்திரம்") இயல்பாக்கவும் உதவுகிறது.
- எக்டோபிக் கர்ப்பம். இந்த நோயியல் பெண்களுக்கு கடுமையான அதிக இரத்தப்போக்குடன் சேர்ந்துள்ளது, இது கடுமையான போஸ்ட்ஹெமோர்ராஜிக் அனீமியாவுக்கு வழிவகுக்கிறது.
- நுரையீரல் நோய்கள். இந்த வகையான இரத்தப்போக்கு இருமலின் போது ஏற்படும் திரவம் அல்லது உறைந்த நிலைத்தன்மையின் கருஞ்சிவப்பு வெளியேற்றத்தால் வெளிப்படுகிறது.
நோய் தோன்றும்
நோய்க்கிருமி உருவாக்கம் அல்லது வளர்ந்து வரும் நிகழ்வுகளின் வரிசை, வாஸ்குலர் படுக்கையின் இரத்தம் (பிளாஸ்மா) திடீரென காலியாவதால் ஏற்படும் வாஸ்குலர் பற்றாக்குறையின் நிகழ்வுகளாகும். இந்த காரணிகள் ஆக்ஸிஜனை எடுத்துச் செல்லும் சிவப்பு இரத்த அணுக்களின் பற்றாக்குறைக்கு வழிவகுக்கும், இது உடலின் பொதுவான ஆக்ஸிஜன் பட்டினிக்கு வழிவகுக்கிறது. இதயத்தின் மிகவும் சுறுசுறுப்பான வேலை காரணமாக, இந்த இழப்பை உடலால் தானாகவே ஈடுசெய்ய முடியாது.
அறிகுறிகள் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
அறிவு யாரையும் காயப்படுத்தாது. மேலும் இரத்தப்போக்கை (குறிப்பாக அது உட்புறமாக இருந்தால்) அடையாளம் காண, முதலுதவி அளிக்க அல்லது சரியான நேரத்தில் ஆம்புலன்ஸ் அழைக்க, இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகையின் அறிகுறிகளையும் அதன் வெளிப்பாடுகளையும் அறிந்து கொள்வது அவசியம்.
- அதிக இரத்த இழப்புடன், வாஸ்குலர் வெளிப்பாடுகள் முன்னுக்கு வருகின்றன: மூச்சுத் திணறல், விரைவான இதயத் துடிப்பு (டாக்கிகார்டியா) மற்றும் இரத்த அழுத்தம் குறைதல் (தமனி மற்றும் சிரை இரண்டும்).
- நோயாளியின் தோல் மற்றும் சளி சவ்வுகள் வெளிர் நிறமாக மாறும்.
- நோயாளியின் கண்கள் கருமையாகி, காதுகளில் சத்தம் மற்றும் லேசான தலைச்சுற்றல் ஏற்படத் தொடங்குகிறது.
- ஒரு காக் ரிஃப்ளெக்ஸ் ஏற்படலாம்.
- கடுமையான வறண்ட வாய், உட்புற இரத்தப்போக்கின் கடுமையான அறிகுறியாகக் கருதப்படலாம். மருத்துவ மனையின் தீவிரம், வியர்வையின் மொத்த அளவால் மட்டுமல்ல, பாதிக்கப்பட்டவர் இரத்தத்தை இழக்கும் வேகத்தாலும் தீர்மானிக்கப்படுகிறது.
- காயத்தின் இருப்பிடமும் ஒரு முக்கிய காரணியாகும். இதனால், இரைப்பைக் குழாயில் ஏற்படும் சேதம் உடல் வெப்பநிலையில் கூர்மையான அதிகரிப்புடன் சேர்ந்துள்ளது.
- போதையின் வெளிப்படையான அறிகுறிகள்.
- அதன் குறிகாட்டிகளையும் பிளாஸ்மாவில் எஞ்சிய நைட்ரஜனின் அளவையும் அதிகரிக்கிறது (யூரியா காட்டி சாதாரணமாக இருக்கும்போது).
- சிறிய அளவிலான உள் இரத்தப்போக்கு ஏற்பட்டாலும், நோயாளி உறுப்புகளில் அழுத்தத்தை உணர்கிறார்.
- மலம் வெளியேறுவது உட்புற சேதத்தின் குறிகாட்டியாகவும் இருக்கலாம். வெளியேற்றப்படும் இரத்தம் காரணமாக, அது கருப்பு நிறத்தில் இருக்கும்.
கடுமையான போஸ்ட்ஹெமோர்ராஜிக் அனீமியா
ஒரு நபர் ஒரு காயம் (ஒரு பெரிய தமனிக்கு சேதம் விளைவிக்கும்), ஒரு அறுவை சிகிச்சை அல்லது ஏதேனும் நோயின் அதிகரிப்பு காரணமாக மொத்த இரத்த அளவின் எட்டில் ஒரு பங்கை இழந்தால், கடுமையான வடிவிலான போஸ்ட்ஹெமராஜிக் அனீமியா ஏற்படுகிறது.
கடுமையான இரத்த சோகையின் வளர்ச்சியின் பல கட்டங்களை மருத்துவர்கள் வேறுபடுத்துகிறார்கள்:
- ரிஃப்ளெக்ஸ்-வாஸ்குலர் நிலை. இது தமனி அழுத்தத்தின் மதிப்பில் கூர்மையான குறைவு, தோல் மற்றும் சளி சவ்வு வெளிர் நிறமாக மாறுதல், டாக்ரிக்கார்டியா ஆகியவற்றால் வெளிப்படுத்தப்படுகிறது. உறுப்புகளுக்கு வழங்கப்படும் ஆக்ஸிஜனின் திடீர் பற்றாக்குறை புற நாளங்களின் பிடிப்புக்கு வழிவகுக்கிறது. அழுத்தம் மேலும் குறைவதைத் தடுக்க, உடல் தமனி-சிரை ஷண்ட்களைத் திறக்கிறது, இது உறுப்புகளிலிருந்து பிளாஸ்மாவை அகற்ற வழிவகுக்கிறது. இத்தகைய சுய சிகிச்சை இரத்த திரவத்தை இதயத்திற்கு போதுமான அளவு ஈடுசெய்யும் வகையில் திரும்பப் பெறுவதில் செயல்படுகிறது.
- ஹைட்ரெமிக் நிலை. மூன்று முதல் ஐந்து மணி நேரத்திற்குப் பிறகு, ஹைட்ரெமிக் இழப்பீட்டிற்கான ஒரு அடிப்படை உருவாக்கப்படுகிறது, இது இடைநிலைப் பகுதியிலிருந்து இரத்த நாளங்களுக்குள் திரவம் பாய்வதால் ஏற்படுகிறது. அதே நேரத்தில், சில ஏற்பிகள் எரிச்சலடைகின்றன, அவை பாத்திரங்களில் சுற்றும் திரவத்தின் அளவைப் பராமரிக்கும் பணியில் சேர்க்கப்பட்டுள்ளன. ஆல்டோஸ்டிரோனின் அதிகரித்த தொகுப்பு உடலில் இருந்து சோடியத்தை வெளியேற்றுவதில் ஒரு தடையை ஏற்படுத்துகிறது, இது நீர் தக்கவைப்பைத் தூண்டுகிறது. இருப்பினும், இது பிளாஸ்மா நீர்த்தலுக்கும் வழிவகுக்கிறது, இதன் விளைவாக, எரித்ரோசைட்டுகள் மற்றும் ஹீமோகுளோபினின் உள்ளடக்கம் குறைகிறது. இந்த இழப்பீட்டு நிலை இரண்டு முதல் மூன்று நாட்கள் வரை நீடிக்கும்.
- எலும்பு மஜ்ஜை நிலை - இந்த நிலை இரத்தப்போக்குக்கு நான்கு முதல் ஐந்து நாட்களுக்குப் பிறகு ஏற்படுகிறது. ஹைபோக்ஸியா முன்னேறுகிறது. எரித்ரோபொய்ட்டின் அளவு அதிகரிக்கிறது. ஹீமோகுளோபின் அளவு குறைவதால் புதிதாக உருவாகும் எரித்ரோசைட்டுகளின் எண்ணிக்கை (ரெட்டிகுலோசைட்டுகள்) புற இரத்தத்தில் அதிகரிக்கிறது. இந்த கட்டத்தின் சிறப்பியல்பு ஹைபோக்ரோமிக் ஆகிறது. கூடுதலாக, இரத்தத்தின் கூர்மையான பற்றாக்குறை இரத்தத்தில் இரும்புச்சத்து குறைவதற்கு வழிவகுக்கிறது.
 [ 13 ]
[ 13 ]
நாள்பட்ட போஸ்ட்ஹெமோர்ராஜிக் அனீமியா
இந்த வகை இரத்த சோகை, நாள்பட்ட போஸ்ட்ஹெமோர்ராஜிக் அனீமியா, ஒரு நோயாளி படிப்படியாக, ஒரு குறிப்பிட்ட காலத்திற்கு, சிறிய பகுதிகளில் இரத்தத்தை இழந்தால் ஏற்படுகிறது. இந்த வகை இரத்த சோகை பல நோய்களில் காணப்படுகிறது. உதாரணமாக, குடல் புற்றுநோய், டியோடெனம் அல்லது வயிற்றின் அல்சரேட்டிவ் நோய், ஈறு அழற்சி, மூல நோய் மற்றும் பல. அடிக்கடி ஆனால் சிறிய இரத்தப்போக்கு உடலின் பொதுவான சோர்வுக்கு வழிவகுக்கிறது. இரும்புச்சத்து குறைபாடு ஏற்படுகிறது. இது சம்பந்தமாக, இந்த நோயியல் நோயியல் மூலம் போஸ்ட்ஹெமோர்ராஜிக் அனீமியாவாகவும், நோய்க்கிருமி உருவாக்கம் மூலம், இந்த நோயியல் நிலையை இரும்புச்சத்து குறைபாடு அனீமியாவாகவும் வகைப்படுத்தலாம்.
நோயாளியின் உடலில் நூற்புழுக்களின் வகையைச் சேர்ந்த புரோட்டோசோவாவின் படையெடுப்பு (ஊடுருவல்) விளைவாக வெளிப்படும் அன்கிலோஸ்டோமல் அனீமியாவையும் மருத்துவம் இந்த வகைக்குள் வகைப்படுத்துகிறது. இந்த ஒட்டுண்ணிகள் குடல் சுவர்களில் தங்களை இணைத்துக் கொண்டு, அவற்றை காயப்படுத்தி, இரத்தப்போக்கை ஏற்படுத்துகின்றன, அல்லது அவற்றின் உணவான அவற்றின் விருந்தினரிடமிருந்து இரத்தத்தை உறிஞ்சுகின்றன.
இதன் அடிப்படையில், எந்தவொரு வடிவத்திலும் போஸ்ட்ஹெமோர்ராஜிக் அனீமியா சிகிச்சையின் முக்கிய குறிக்கோள், இரத்த நாளங்களில் சுற்றும் இரத்த பிளாஸ்மாவை முழுமையாக மீட்டெடுப்பதும், அதன் விளைவாக, இரும்புச்சத்து குறைபாடு மற்றும் எரித்ரோபொய்சிஸ் குறைபாட்டை சமாளிப்பதும் ஆகும். ஆனால் இது உடலுக்கு "முதலுதவி". அவசரகால மறுமலர்ச்சிக்குப் பிறகு, இரத்தப்போக்கைத் தூண்டிய மூல காரணத்திற்கு கவனம் செலுத்த வேண்டியது அவசியம். அல்லது, இன்னும் எளிமையாகச் சொன்னால், அடிப்படை நோய்க்கு சிகிச்சையளிக்கத் தொடங்குவது அவசியம்.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
இரத்தப்போக்குக்குப் பிந்தைய இரும்புச்சத்து குறைபாடு இரத்த சோகை
இன்று, இரத்தப்போக்குக்குப் பிந்தைய இரும்புச்சத்து குறைபாடு இரத்த சோகை மிகவும் பரவலாகி வருவதாக மருத்துவர்கள் கூறுகின்றனர். சுருக்கமாக, இரும்புச்சத்து குறைபாடு இரத்த சோகை என்பது இரும்பு அயனிகளின் நோயியல் குறைபாட்டால் வகைப்படுத்தப்படும் உடலின் ஒரு நிலை. மேலும், இந்த தனிமத்தின் நிறை செறிவு எல்லா இடங்களிலும் குறைகிறது: இரத்த பிளாஸ்மாவில், எலும்பு மஜ்ஜையில், மற்றும் இருப்பு என்று அழைக்கப்படுபவற்றில், உடல் தேவையான அனைத்தையும் இருப்பில் குவிக்கிறது. இதன் விளைவாக, ஹீம் தொகுப்பு அமைப்பில் ஒரு செயலிழப்பு ஏற்படுகிறது, மயோகுளோபின் மற்றும் திசு நொதிகளில் குறைபாடு உருவாகிறது.
நவீன புள்ளிவிவர ஆய்வுகள் 50% என்ற எண்ணிக்கையைக் கூறுகின்றன - இது ஏதோ ஒரு வடிவத்தில் இரத்த சோகையால் பாதிக்கப்பட்ட மக்களின் எண்ணிக்கை. இயற்கையில் உலோகங்கள் காணப்படும் சேர்மங்கள் மனித உடலால் மோசமாக உறிஞ்சப்படுகின்றன அல்லது உறிஞ்சப்படுவதில்லை. உடலுக்குள் இரும்புச்சத்து உட்கொள்ளல் மற்றும் அதன் பயன்பாட்டில் சமநிலை தொந்தரவு செய்யும்போது, நமக்கு இரும்புச்சத்து குறைபாடு இரத்த சோகை ஏற்படுகிறது.
பெரும்பாலும், பெரியவர்களில் இரும்புச்சத்து குறைபாடு கடுமையான அல்லது நாள்பட்ட இரத்த இழப்புடன் தொடர்புடையது. இந்த நோயறிதல் மிகவும் அரிதாகவே, மூக்கில் இரத்தப்போக்கு, இரத்த இழப்பின் பல் அம்சங்கள் மற்றும் அதிர்ச்சியுடன் ஏற்படலாம்... "அடிக்கடி இரத்த தானம் செய்யத் தொடங்கிய" ஒரு நன்கொடையாளருக்கு இரும்புச்சத்து குறைபாடு இரத்த சோகை உருவாகும்போது விதிவிலக்கான நிகழ்வுகளும் அடையாளம் காணப்பட்டுள்ளன. மேலும், இது எவ்வளவு விசித்திரமாகத் தோன்றினாலும், பெண் நன்கொடையாளர்களில் இத்தகைய விலகல்கள் ஏற்படுகின்றன.
பெண்களில், இந்த நோய்க்கான காரணங்கள் கருப்பை இரத்தப்போக்கு, கர்ப்பம் மற்றும் மாதவிடாய் சுழற்சியில் வலிமிகுந்த, நோயியல் இடையூறுகள் ஆகியவையாக இருக்கலாம். ஆய்வக ஆய்வுகள், இரும்புச்சத்து குறைபாட்டுடன் கூடிய இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை கருப்பை நார்த்திசுக்கட்டிகளாலும் ஏற்படலாம் என்பதைக் காட்டுகின்றன, இது இரும்புச்சத்து கசிவதற்கும் அதைத் தொடர்ந்து இரத்த சோகை அறிகுறிகள் தோன்றுவதற்கும் பங்களிக்கிறது.
இரண்டாவது மிகவும் பொதுவான நோய் கடுமையான இரைப்பை குடல் நோய்களால் ஏற்படும் இரத்த இழப்பு ஆகும், இது ஆரம்ப கட்டங்களில் கண்டறிவது மிகவும் கடினம். நுரையீரல் இரத்தக்கசிவு இரும்புச்சத்து குறைபாட்டின் மிகவும் அரிதான வெளிப்பாடாகும், அதே போல் சிறுநீர் பாதை மற்றும் சிறுநீரகங்களிலிருந்து இரத்த இழப்பும் ஏற்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகள் அசாதாரண நஞ்சுக்கொடி காட்சிப்படுத்தல் அல்லது அறுவை சிகிச்சையின் போது (சிசேரியன் பிரிவு) நஞ்சுக்கொடிக்கு சேதம் ஏற்படுவதால் இரும்புச்சத்து குறைபாட்டால் பாதிக்கப்படலாம். ஒரு தொற்று நோயின் வெளிப்பாடாக குடல் இரத்தப்போக்கு ஏற்படும் நிகழ்வுகளும் உள்ளன.
வயதான குழந்தைகளில் இரும்புச்சத்து குறைபாட்டிற்கான காரணம் உணவின் பற்றாக்குறையாகவும் இருக்கலாம். குழந்தை சாப்பிடும் பொருட்களுடன் போதுமான அளவு தனிமத்தைப் பெறுவதில்லை. மேலும், இரத்த சோகைக்கான காரணம் கர்ப்ப காலத்தில் தாயின் இரும்புச்சத்து குறைபாடு, அதே போல் முன்கூட்டிய குழந்தைகள் அல்லது இரட்டைக் குழந்தைகள், மும்மூர்த்திகள் போன்ற குழந்தைகளிலும் இருக்கலாம்... மிகவும் அரிதாக, ஆனால் இந்த நோய்க்கான காரணம் மகப்பேறு மருத்துவரின் தவறாகவும் இருக்கலாம், அவர் துடிப்பு நிற்கும் வரை காத்திருக்காமல், தொப்புள் கொடியை மிக விரைவாக வெட்டுகிறார்.
(உதாரணமாக, அதிக உடல் உழைப்பு, கர்ப்பம் போன்றவற்றின் போது) உடலின் தேவை கூர்மையாக அதிகரிக்கும் சூழ்நிலையையும் கருத்தில் கொள்வது மதிப்பு. எனவே, இரத்தப்போக்குக்குப் பிந்தைய இரும்புச்சத்து குறைபாடு இரத்த சோகைக்கான வாய்ப்பு அதிகரிக்கிறது.
உடலில் இந்த தனிமத்தின் குறைபாடு மனித நோயெதிர்ப்பு மண்டலத்திற்கு குறிப்பிடத்தக்க தீங்கு விளைவிக்கிறது. ஆனால், இது விசித்திரமாகத் தோன்றினாலும், இரும்புச்சத்து குறைபாட்டால் பாதிக்கப்பட்ட நோயாளிகள் தொற்று நோய்களால் பாதிக்கப்படுவதற்கான வாய்ப்புகள் குறைவு. இது எளிமையானது. இரும்புச்சத்து சில பாக்டீரியாக்களுக்கு ஒரு சிறந்த ஊட்டச்சத்து ஊடகம். இருப்பினும், பிற பிரச்சனைகளைக் கருத்தில் கொண்டு, மனித உடலில் இரும்புச்சத்து குறைபாட்டை புறக்கணிக்க முடியாது. இரத்தத்தில் இரும்புச்சத்து குறைபாடு மாற்றப்பட்ட உணவுப் பழக்கங்களால் குறிக்கப்படும் சந்தர்ப்பங்கள் பெரும்பாலும் உள்ளன. உதாரணமாக, காரமான அல்லது உப்பு நிறைந்த உணவுகளுக்கு முன்பு கவனிக்கப்படாத ஏக்கம் தோன்றும்.
இரும்புச்சத்து குறைபாட்டின் உளவியல் அம்சத்தையும் மருத்துவர்கள் எடுத்துக்காட்டுகிறார்கள். இது பெரும்பாலும் தங்கள் உடல்நலத்தைப் பற்றி கவலைப்படாதவர்களிடமும், அதன் விளைவாக, தங்களைப் பற்றியும் கவலைப்படாதவர்களிடமும் ஏற்படுகிறது: உணவுமுறைகள், குறைந்த ஊட்டச்சத்து, உடல் செயலற்ற தன்மை, புதிய காற்று இல்லாமை, குறைந்தபட்ச நேர்மறை உணர்ச்சிகள். இவை அனைத்தும் உடலில் ஏற்படும் வளர்சிதை மாற்ற செயல்முறைகளுக்கு பங்களிக்காது, மாறாக தடுக்கின்றன. ஒரு ஆய்வை நடத்திய விஞ்ஞானிகள், ஒரு விதியாக, ஆழ்ந்த மனச்சோர்வு மற்றும் உளவியல் அதிர்ச்சி இவை அனைத்திற்கும் பின்னால் இருப்பதாக நிறுவியுள்ளனர்.
இன்று, மருத்துவம் இரும்பு தயாரிப்புகளின் மிகப் பெரிய ஆயுதக் களஞ்சியத்துடன் பொருத்தப்பட்டுள்ளது: கன்ஃபெரான், ஃபெராமைடு, ஜெக்டோஃபர், சோர்பிஃபர் மற்றும் பல. திரவ வடிவங்களும் உள்ளன, எடுத்துக்காட்டாக, மால்டோஃபர், இதன் உறிஞ்சுதலின் அளவு உடலில் இரும்புச்சத்து குறைபாட்டின் அளவைப் பொறுத்தது. இந்த மருந்து புதிதாகப் பிறந்த குழந்தைகளுக்கு (முன்கூட்டியே பிறந்த குழந்தைகளுக்கு கூட) பயன்படுத்த அனுமதிக்கப்படுகிறது.
குழந்தைகளில் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
குழந்தைகளில் போஸ்ட்ஹெமோர்ராஜிக் அனீமியா அடிக்கடி நிகழ்கிறது, மேலும் பெரியவர்களைப் போலவே, கடுமையான (மிகவும் பொதுவானது) மற்றும் நாள்பட்ட (குறைவான பொதுவானது) ஆகவும் இருக்கலாம்.
புதிதாகப் பிறந்த குழந்தைகள் மிகவும் பாதிக்கப்படக்கூடியவர்கள். அவர்களுக்கு பெரும்பாலும் பிறப்பு அதிர்ச்சி காரணமாக இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை ஏற்படுகிறது அல்லது ஆய்வக சோதனைகளின் போது அதிகப்படியான இரத்த மாதிரிகள் எடுக்கப்படுவதால் கூட உருவாகலாம். வயதான மற்றும் நடுத்தர வயது குழந்தைகளில், இரத்த சோகைக்கு முக்கிய காரணம் பெரும்பாலும் ஹெல்மின்த்ஸ் ஆகும், அவை இரைப்பைக் குழாயின் சுவரில் தங்களை இணைத்துக் கொள்வதன் மூலம், உடலைக் காயப்படுத்தி, நுண்ணிய இரத்தப்போக்கைத் தூண்டுகின்றன.
குழந்தைகளுக்கு இரத்தப்போக்கு ஏற்படுவதற்கான முதல் அறிகுறிகள், அது தொடங்கிய அரை மணி நேரத்திற்குள் கவனிக்கப்படலாம். வயதான குழந்தைகளில், அவை அடுத்த நாள் அல்லது சிறிது நேரம் கழித்து தோன்றும் (இது கடுமையான தன்னிச்சையான இரத்தப்போக்குக்கு பொருந்தாது). எந்த வயதினருக்கும் இந்த நோயின் நாள்பட்ட வெளிப்பாடுகள் மிகவும் குறைவாகவே நிகழ்கின்றன. இவை, ஒரு விதியாக, இரைப்பைக் குழாயின் அல்சரேட்டிவ் நோய்கள், வீங்கி பருத்து வலிக்கிற நரம்புகள், யூரோலிதியாசிஸ், பாலிப்ஸ், ஒட்டுண்ணி படையெடுப்பு, நெஃப்ரிடிஸ், ரத்தக்கசிவு நீரிழிவு, பிறவி அல்லது வாங்கிய இரத்த உறைவு.
பெற்றோருக்கு எச்சரிக்கையை ஏற்படுத்த வேண்டிய அறிகுறிகள்:
- பெரியவர்களைப் போலவே.
- ஆனால் முதல் அறிகுறிகள் சோம்பல், பசியின்மை, வளர்ச்சி குறைபாடு, மற்றும் குழந்தை எடை குறைவாக அதிகரிக்கத் தொடங்குகிறது.
- நோயின் ஆரம்ப கட்டத்தின் முதன்மை அறிகுறிகளில் ஒன்று குழந்தையின் சுவை விருப்பங்களில் ஏற்படும் மாற்றமாக இருக்கலாம், குழந்தைகள் மண், சுண்ணாம்பு, களிமண் ஆகியவற்றை சாப்பிட முயற்சிக்கும் அளவிற்கு... இது இரும்புச்சத்து குறைபாடு மற்றும் குழந்தையின் உடலில் தாது கூறுகள் இல்லாததால் ஏற்படுகிறது. சில நேரங்களில் இந்த மாற்றங்கள் அவ்வளவு தீவிரமானவை அல்ல.
- நடத்தையிலும் மாற்றம் ஏற்படுகிறது. குழந்தைகள் கேப்ரிசியோஸ்களாகவும், புலம்புபவர்களாகவும், அல்லது, மாறாக, அக்கறையின்மை கொண்டவர்களாகவும் மாறுகிறார்கள்.
- வெளிப்புற அறிகுறிகளால் வெளிப்பாடுகளும் உள்ளன: உடையக்கூடிய முடி மற்றும் நகங்கள், தோல் உரித்தல்.
- "வார்னிஷ் செய்யப்பட்ட" மென்மையான நாக்கு.
- டீனேஜ் பெண்களில், மாதவிடாய் சுழற்சி முறைகேடுகள்.
- பெரும்பாலும், இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகையின் பின்னணியில் தொற்று இயல்புடைய சிக்கல்கள் காணப்படுகின்றன: ஓடிடிஸ், நிமோனியா...
ஒரு குழந்தை ரத்தக்கசிவு அதிர்ச்சி நிலையில் இருக்கும்போது முதலில் செய்ய வேண்டியது இரத்தப்போக்கை நிறுத்துவதற்கான மறுமலர்ச்சி நடவடிக்கைகள் மற்றும் அதிர்ச்சி எதிர்ப்பு சிகிச்சை ஆகும். இரத்த மாற்றுகள் ஜெட் மற்றும் சொட்டு மூலம் நிர்வகிக்கப்படுகின்றன. இந்த காலகட்டத்தில், குழந்தையின் இரத்த வகை மற்றும் Rh காரணி தீர்மானிக்கப்படுகின்றன. புதிய சிட்ரேட்டட் இரத்தத்துடன் புத்துயிர் பெறுதல் மேற்கொள்ளப்படுகிறது. எதுவும் இல்லை என்றால், ஒரு நன்கொடையாளரிடமிருந்து நேரடி இரத்தமாற்றம் மேற்கொள்ளப்படுகிறது. இதற்கு இணையாக, கிளைகோசைடுகளுடன் இருதய அமைப்புக்கு ஆதரவு மேற்கொள்ளப்படுகிறது மற்றும் புரதம் மற்றும் வைட்டமின்கள் நிறைந்த உணவு பரிந்துரைக்கப்படுகிறது.
குழந்தைகளில் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகைக்கான சிகிச்சையானது, இரத்தப்போக்குக்கான அடிப்படைக் காரணத்தைக் கண்டறிந்து சிகிச்சையளிப்பதாகும், அதாவது, இரத்த இழப்பை ஏற்படுத்திய நோயைக் குறிக்கிறது.
நிலைகள்
இரத்த சோகை தீவிரத்தின் நிலைகளின் வேலை வகைப்பாடு என்று மருத்துவர்கள் அழைக்கப்படுகிறார்கள், இது ஆய்வக சோதனைகளின் அடிப்படையில் தீர்மானிக்கப்படுகிறது:
- இரத்தத்தில் ஹீமோகுளோபின் அளவு 100 கிராம்/லிட்டருக்கும் அதிகமாகவும், சிவப்பு இரத்த அணுக்கள் 3 டன்/லிட்டருக்கும் அதிகமாகவும் இருக்கும்போது - லேசான நிலை.
- இரத்தத்தில் ஹீமோகுளோபின் உள்ளடக்கம் 100÷66 கிராம்/லிட்டருக்கும், எரித்ரோசைட்டுகள் 3÷2 டன்/லிட்டருக்கும் அதிகமாகவும் இருப்பது - சராசரி நிலை.
- இரத்தத்தில் ஹீமோகுளோபின் அளவு 66 கிராம்/லிட்டருக்கும் குறைவாக இருந்தால் - கடுமையான நிலை.
 [ 18 ]
[ 18 ]
லேசான அளவிலான போஸ்ட்ஹெமோர்ராஜிக் அனீமியா
நோயை முன்கூட்டியே கண்டறிவது குழந்தை குறுகிய காலத்தில் தனது கால்களை மீட்டெடுக்க அனுமதிக்கிறது. நோயின் லேசான கட்டத்தில், இரும்புச்சத்து கொண்ட மருந்துகள் சில நேரங்களில் உடலில் இரும்புச்சத்து குறைபாட்டை நிரப்ப போதுமானவை. சிகிச்சையின் போக்கு பெரும்பாலும் மூன்று மாதங்கள் அல்லது அதற்கு மேல் நீடிக்கும். இந்த வழக்கில், நோயாளியை தற்காலிகமாக மருத்துவமனையில் சேர்ப்பது சாத்தியமாகும். நோயாளியின் நிலையைப் பொறுத்து இந்த பிரச்சினை மருத்துவரால் தீர்மானிக்கப்படுகிறது.
கடுமையான போஸ்ட்ஹெமோர்ராஜிக் அனீமியா
கடுமையான போஸ்ட்ஹெமோர்ராஜிக் அனீமியா என்பது நிபந்தனையற்ற மருத்துவமனையில் அனுமதிக்கப்படுவதாகும்.
மருத்துவமனை நிலைமைகளில் மட்டுமே ஒரு நோயாளி தகுதிவாய்ந்த மற்றும் முழுமையான மருத்துவ சேவையைப் பெற முடியும், மேலும் இதை தாமதப்படுத்துவதில் எந்த அர்த்தமும் இல்லை. இந்த சூழ்நிலையில், "தாமதம் மரணம் போன்றது."
நோயாளியைப் பெற்ற பிறகு, மருத்துவர்கள், முதலில், இரத்தப்போக்கை நிறுத்த எல்லாவற்றையும் செய்ய வேண்டும், அதே நேரத்தில் எந்த வகையிலும் இரத்த இழப்பை நிரப்ப முயற்சிக்க வேண்டும். அதிகபட்ச ஹீமோடைனமிக் விளைவைப் பெற (நோயாளியை அதிர்ச்சியிலிருந்து வெளியே கொண்டு வருதல், அதிக இரத்த அழுத்த அளவீடுகளைப் பெறுதல் போன்றவை), அவர்கள் குறைந்தது அரை லிட்டர் பாலிகுளூசின் (செயற்கை பிளாஸ்மா மாற்று) இரத்தமாற்றம் செய்கிறார்கள். கடுமையான அதிர்ச்சிகரமான வடிவத்தில், இந்த மருந்து முதன்மையாக ஜெட் ஸ்ட்ரீம் மூலம் நிர்வகிக்கப்படுகிறது, அதே நேரத்தில் மருத்துவர் இரத்த அழுத்த எண்ணிக்கையை கண்காணிக்க கடமைப்பட்டிருக்கிறார். அழுத்தம் மதிப்புகளுக்கு கொண்டு வரப்பட்டால்: சிஸ்டாலிக் - 100 ÷ 110 மிமீ, டயஸ்டாலிக் - 50 ÷ 60 மிமீ, துளிசொட்டி ஜெட்டிலிருந்து சொட்டு ஊட்டத்திற்கு மாற்றப்படுகிறது. நிர்வகிக்கப்படும் கரைசலின் மொத்த அளவு, தேவைப்பட்டால், ஒன்றரை லிட்டரை (அதிகபட்சம் 2 ÷ 3 லிட்டர்) அடையலாம்.
இரத்தப்போக்கு நின்று, முக்கிய அதிர்ச்சி அறிகுறிகள் நீங்கிய பின்னரே, மருத்துவ ஊழியர்கள் நோயாளியை இரத்த சோகை நிலையிலிருந்து வெளியே கொண்டு வருவதற்கான மேலும், திட்டமிடப்பட்ட நெறிமுறைக்குச் செல்கிறார்கள்.
கண்டறியும் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
ஆய்வகங்கள் மற்றும் நவீன மருத்துவ உபகரணங்கள் இல்லாமல் நவீன மருத்துவத்தை கற்பனை செய்வது சாத்தியமில்லை. ஆனால் மிகவும் தொழில்முறை நிபுணர்கள் இல்லாமல், எந்த உபகரணங்களும் உதவாது. மேலும் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகையைக் கண்டறியும் விஷயத்தில், நிலைமை பின்வருமாறு: கடுமையான அல்லது நாள்பட்ட இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகையைக் கண்டறிதல் மருத்துவ, ஆய்வக மற்றும் அனமனெஸ்டிக் தரவுகளின் கலவையின் அடிப்படையில் செய்யப்படலாம். அடிப்படையானவை மருத்துவ குறிகாட்டிகள்.
ஆனால் சிகிச்சையின் செயல்பாட்டில், மிகவும் துல்லியமான நோயறிதல் மற்றும் நோய்க்கான காரணங்களை அடையாளம் காண, மருத்துவர் சில நேரங்களில் கூடுதல் அறிவியல் குறிகாட்டிகளை நாட வேண்டியிருக்கும்:
- மறைக்கப்பட்ட இரத்தத்தைக் கண்டறிய மலத்தின் பகுப்பாய்வு.
- ஹெல்மின்த்ஸ் அல்லது பிற ஒட்டுண்ணிகள் உள்ளதா என மலத்தை பரிசோதித்தல்.
- இரைப்பை சாற்றின் அமிலத்தன்மையின் pH அளவை தீர்மானித்தல்.
- உடலில் ஐசோடோப்பு 59 Fe ஐ செலுத்துவதன் மூலம் மறைக்கப்பட்ட இரத்தப்போக்கை அடையாளம் காண ஒரு அறிவியல் ஆய்வை நடத்துதல். மலத்துடன் வேலை செய்தல்.
- மகளிர் மருத்துவ நடவடிக்கைகளின் தொகுப்பு.
- அல்ட்ராசவுண்ட் பரிசோதனை, இரைப்பைக் குழாயில் உள்ள அல்சரேட்டிவ் வெளிப்பாடுகள் அல்லது அரிப்புகள், கட்டிகள், உணவுக்குழாயின் வீங்கி பருத்து வலிக்கிற நரம்புகள் மற்றும் உட்புற இரத்தப்போக்கை ஏற்படுத்தக்கூடிய பிற நோய்களைக் கண்டறிய எக்ஸ்ரே கண்டறியும் நடவடிக்கைகள்.
- புரோக்டாலஜிக்கல் பகுதி. மூல நோய், அல்சரேட்டிவ் பெருங்குடல் அழற்சி அல்லது மலக்குடல் புற்றுநோயைக் கண்டறிதல் அல்லது விலக்குதல்.
வெளிப்புற இரத்தப்போக்கு மூலத்தைக் கொண்டிருப்பதால், தெளிவான நோயறிதலைச் செய்வது கடினம் அல்ல, உட்புற இரத்தப்போக்குடன் அதைக் கண்டறிவது மிகவும் கடினம். முக்கிய விஷயம் என்னவென்றால், இரத்தப்போக்கு ஏற்படும் இடத்தை துல்லியமாக தீர்மானிப்பதாகும்.
 [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகைக்கான இரத்தப் பரிசோதனை
மருத்துவர்கள் செய்ய வேண்டிய முதல் விஷயம், இரத்த இழப்பின் அளவையும், அதற்கேற்ப, நோயாளிக்கு ஏற்படும் ஆபத்தையும் மதிப்பிடுவதற்காக அவசரமாக ஒரு விரிவான இரத்த பரிசோதனையை மேற்கொள்வதாகும். கடுமையான இரத்த இழப்பின் முதல் அரை மணி நேரத்தில், பிளேட்லெட்டுகளின் எண்ணிக்கை கூர்மையாக அதிகரிக்கிறது, இது இரத்த உறைவு ஏற்படும் காலகட்டத்தில் குறைவதற்கு வழிவகுக்கிறது, இது இரத்த இழப்பு ஏற்பட்டால் மிகவும் முக்கியமானது. பிளாஸ்மாவில் உள்ள இரத்த சிவப்பணுக்கள் மற்றும் ஹீமோகுளோபினின் அளவு சிறிது நேரம் சாதாரண வரம்பிற்குள் இருக்கும், இருப்பினும் அவற்றின் மொத்த எண்ணிக்கை (சிவப்பு இரத்த அணுக்கள்) குறைகிறது.
இரண்டு முதல் மூன்று மணி நேரத்திற்குப் பிறகும், இரத்தத்தில் த்ரோம்போசைட்டோசிஸ் காணப்படுகிறது, ஆனால் சோதனைகள் நியூட்ரோபிலிக் லுகோசைட்டோசிஸின் தோற்றத்தைக் காட்டுகின்றன. அதிக அளவு த்ரோம்போசைட்டோசிஸ் மற்றும் இரத்த உறைவு ஏற்படும் குறுகிய காலம் ஆகியவை ஏராளமான இரத்த இழப்பைக் காட்டும் ஒரு அளவுகோலாகும். அடுத்து எரித்ரோசைட்டுகளின் எண்ணிக்கையிலும் ஹீமோகுளோபின் குறியீட்டிலும் குறைவு ஏற்படுகிறது. இது நார்மோக்ரோமிக் போஸ்ட்ஹெமோர்ராஜிக் அனீமியாவின் வளர்ச்சியின் குறிகாட்டியாகும்.
முக்கியமான தருணத்திலிருந்து ஐந்து முதல் ஆறு நாட்களுக்குப் பிறகு, ரெட்டிகுலோசைட்டுகளின் எண்ணிக்கை அதிகரிக்கிறது (புதிய லுகோசைட்டுகள் உருவாகின்றன). இந்த காலகட்டத்தில் மீண்டும் மீண்டும் இரத்தப்போக்கு காணப்படாவிட்டால், இரண்டு வாரங்களுக்குப் பிறகு, புற இரத்தத்தின் கலவை இயல்பாக்குகிறது, இதைத்தான் சோதனைகள் காட்டுகின்றன. போஸ்ட்ஹெமோர்ராஜிக் அனீமியா கடுமையான வடிவத்தில் காணப்பட்டால், மீட்பு காலம் நீண்டதாக இருக்கும்.
ஒரு கடுமையான இரத்தப்போக்கு ஏற்பட்டாலும் கூட, உயிர்வேதியியல் பகுப்பாய்வு பிளாஸ்மாவில் இரும்புச் சத்து அளவில் கூர்மையான வீழ்ச்சியைக் காட்டுகிறது. உடலில் இந்த தனிமத்தின் சிறிய இருப்புக்கள் இருப்பதால், அதன் அளவு மறுசீரமைப்பு மிகவும் மெதுவாக இருக்கும். இந்த காலகட்டத்தில், சிவப்பு எலும்பு மஜ்ஜையில் புதிய எரித்ரோசைட்டுகளின் செயலில் தோற்றமும் தெரியும்.
நோய் காலத்தில் மருத்துவ பகுப்பாய்வு லேசான லிம்போசைட்டோசிஸுடன் லுகோபீனியா இருப்பதைக் காட்டுகிறது. குறைந்த இரும்பு அளவு காரணமாக, சீரம் இரும்பை பிணைக்கும் திறனில் அதிகரிப்பு காணப்படுகிறது.
என்ன சோதனைகள் தேவைப்படுகின்றன?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை
லேசான இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகைக்கு வீட்டிலேயே சிகிச்சையளிக்க முடிந்தால், அதன் கடுமையான வெளிப்பாடுகள் மருத்துவமனை நிலைமைகளில் மட்டுமே நிறுத்தப்பட வேண்டும். எடுக்கப்பட்ட அனைத்து நடவடிக்கைகளின் முக்கிய குறிக்கோள் இரத்த இழப்பை நிறுத்தி, சாதாரண, முழு அளவிலான இரத்த ஓட்டத்தை மீட்டெடுப்பதாகும்.
சிகிச்சையின் முதல் கட்டம் இரத்தப்போக்கை நிறுத்துவதாகும். ஹீமோகுளோபின் 80 கிராம்/லி மற்றும் அதற்குக் கீழே (8 கிராம்), பிளாஸ்மா ஹீமாடோக்ரிட் 25% க்கும் குறைவாகவும், புரதம் 50 கிராம்/லி (5 கிராம்) க்கும் குறைவாகவும் இருப்பது இரத்தமாற்ற சிகிச்சைக்கான அறிகுறிகளாகும். இந்த காலகட்டத்தில், இரத்த சிவப்பணுக்களின் எண்ணிக்கையில் குறைந்தது மூன்றில் ஒரு பங்கை நிரப்புவது அவசியம். பிளாஸ்மா அளவை அவசரமாக நிரப்புவது அவசியம். இது சம்பந்தமாக, நோயாளி பாலிகுளுசின் அல்லது ஜெலட்டினோலின் கூழ்மக் கரைசல்களை இரத்தமாற்றம் மூலம் பெறுகிறார். அத்தகைய கரைசல்கள் கிடைக்கவில்லை என்றால், அவற்றை 1000 மில்லி குளுக்கோஸ் (10%), பின்னர் 500 மில்லி 5% கரைசலால் மாற்றலாம். இந்த சூழ்நிலையில் ரியோபோலிகுளுசின் (மற்றும் அனலாக்ஸ்) பயன்படுத்தப்படுவதில்லை, ஏனெனில் அவை இரத்தத்தின் உறைதலைக் குறைக்கின்றன, இது மீண்டும் மீண்டும் இரத்தப்போக்கைத் தூண்டும்.
இரத்த சிவப்பணுக்களின் அளவை மீட்டெடுக்க, நோயாளிக்கு இரத்த சிவப்பணு நிறை கிடைக்கிறது. கடுமையான இரத்த இழப்பு ஏற்பட்டால், பிளேட்லெட்டுகளின் எண்ணிக்கையும் குறையும் போது, மருத்துவர்கள் செயல்முறைக்கு முன் உடனடியாக எடுக்கப்பட்ட இரத்தத்தை நேரடியாக மாற்றுவதையோ அல்லது மாற்றுவதையோ நாடுகிறார்கள்.
இன்று, அறுவை சிகிச்சையின் போது 1 லிட்டருக்கும் குறைவான இரத்த இழப்பு ஏற்பட்டால், இரத்த சிவப்பணு நிறை மற்றும் இரத்தமாற்றம் பயன்படுத்தப்படுவதில்லை. இரத்த இழப்புக்கான முழு இழப்பீடும் செய்யப்படுவதில்லை, ஏனெனில் பரவலான இன்ட்ராவாஸ்குலர் உறைதல் நோய்க்குறி மற்றும் நோயெதிர்ப்பு மோதலின் சாத்தியக்கூறுகளில் ஆபத்து உள்ளது.
ஃபெரம் கொண்ட தயாரிப்புகள் ஊசி மற்றும் மாத்திரைகள் வடிவில் பயன்படுத்தப்படுகின்றன, ஆனால் அவசியம் அஸ்கார்பிக் அமிலத்துடன் இணைந்து பயன்படுத்தப்படுகின்றன. நோயாளியின் உடல் தாமிரம், கோபால்ட், மாங்கனீசு போன்ற நுண்ணுயிரிகளையும் பெற வேண்டும் - அவை உடலில் இரும்பு உயிரியக்கத் தொகுப்பின் அதிக விகிதங்களைத் தூண்டுகின்றன, இது ஹீமோகுளோபின் அளவை சாதகமாக பாதிக்கிறது.
பெரும்பாலும், டைவலன்ட் இரும்பு மருத்துவத்தில் பயன்படுத்தப்படுகிறது. அதன் அடிப்படையிலான மருந்துகள் நோயாளியால் மருத்துவர் பரிந்துரைத்தபடி சாப்பிடுவதற்கு 1 மணி நேரத்திற்கு முன்பு அல்லது சாப்பிட்ட 2 மணி நேரத்திற்குப் பிறகு எடுக்கப்படுகின்றன. இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை சிகிச்சையில் பின்வரும் இரும்புச்சத்து கொண்ட மருந்துகள் பயன்படுத்தப்படுகின்றன:
- ஃபெராமைடு என்பது நிகோடினமைடு மற்றும் இரும்பு குளோரைடு ஆகியவற்றின் கலவையை அடிப்படையாகக் கொண்ட ஒரு மருந்து. இது ஒரு நாளைக்கு மூன்று முறை, 3-4 மாத்திரைகள் எடுத்துக் கொள்ளப்படுகிறது. இந்த மருந்தின் தீமை என்னவென்றால், மாத்திரையில் உள்ள சிறிய இரும்புச் சத்து. அதிகபட்ச விளைவை அடைய, அஸ்கார்பிக் அமிலத்தை மருந்துடன் எடுத்துக்கொள்ள வேண்டும்.
- கான்ஃபெரான் என்பது சோடியம் டையோக்டைல் சல்போசக்சினேட் மற்றும் இரும்பு சல்பேட் ஆகியவற்றின் சிக்கலானது. வெளியீட்டு வடிவம் - காப்ஸ்யூல்கள். இந்த மருந்து குடல் சளிச்சவ்வால் நன்கு உறிஞ்சப்படுகிறது. ஒரு நாளைக்கு 3 முறை, 1-2 காப்ஸ்யூல்கள் எடுத்துக் கொள்ளுங்கள். அஸ்கார்பிக் அமிலத்தின் கூடுதல் உட்கொள்ளல் தேவையில்லை.
- ஃபெரோகல். கலவை - கால்சியம் பிரக்டோஸ் டைபாஸ்பேட்டுடன் இரும்பு சல்பேட். உணவுக்குப் பிறகு 1-2 மாத்திரைகள் ஒரு நாளைக்கு மூன்று முறை பரிந்துரைக்கப்படுகிறது.
- ஃபெரோப்ளெக்ஸ் என்பது இரும்பு சல்பேட் மற்றும் அஸ்கார்பிக் அமிலத்தின் கலவையாகும். மருந்தளவு ஒரு நாளைக்கு மூன்று முறை 2-3 மாத்திரைகள். இந்த மருந்து மிகவும் பொறுத்துக்கொள்ளக்கூடியது மற்றும் உறிஞ்சக்கூடியது.
- ஃபெரோசெரான். மருந்தின் அடிப்படை ஆர்த்தோ-கார்பாக்சிபென்சாயில்ஃபெரோசீனின் சோடியம் உப்பு ஆகும். இந்த மருந்து இரைப்பைக் குழாயின் சளி சவ்வு மூலம் முழுமையாக உறிஞ்சப்படுகிறது. ஒரு நாளைக்கு மூன்று முறை 1-2 மாத்திரைகள் எடுத்துக் கொள்ளுங்கள். எளிதில் பொறுத்துக்கொள்ளக்கூடியது. இந்த மருந்துடன் ஹைட்ரோகுளோரிக் மற்றும் அஸ்கார்பிக் அமிலங்களை உடலில் அறிமுகப்படுத்தக்கூடாது. எலுமிச்சை மற்றும் பிற புளிப்பு உணவுகளை உணவில் இருந்து நீக்குவது முற்றிலும் அவசியம்.
மற்ற மருந்துகளும் பயன்படுத்தப்படுகின்றன.
இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகை சிகிச்சையில் ஊட்டச்சத்து முக்கிய பங்கு வகிக்கிறது. இரத்த சோகை உள்ள ஒரு நோயாளி தனது உணவில் அதிக அளவு இரும்பு மற்றும் புரதப் பொருட்கள் கொண்ட உணவுகளைச் சேர்க்க வேண்டும். இதில் இறைச்சி, முட்டையின் வெள்ளைக்கரு, மீன், பாலாடைக்கட்டி ஆகியவை அடங்கும்... அதே நேரத்தில், கொழுப்பு நிறைந்த உணவுகளை உணவில் இருந்து நீக்கவும்.
தடுப்பு
கருப்பையிலேயே இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகையைத் தடுப்பது தொடங்கப்பட வேண்டும், அதிகமாகவோ அல்லது குறைவாகவோ இல்லை. பிறக்கப் போகும் குழந்தையின் தாய் இரும்புச்சத்து குறைபாட்டால் பாதிக்கப்பட்டால், புதிதாகப் பிறந்த குழந்தை ஏற்கனவே அதே பிரச்சனையுடன் பிறக்கும். எனவே, முதலில் கர்ப்பிணிப் பெண்ணில் இந்தப் பிரச்சனையை நீக்குவது அவசியம். பின்னர், ஏற்கனவே பிறந்த குழந்தை இயற்கையான, பகுத்தறிவு மற்றும் இயற்கையான உணவைப் பெற வேண்டும். குழந்தை ஒரு சாதாரண ஆரோக்கியமான சூழலால் சூழப்பட்டிருப்பது அவசியம். ரிக்கெட்ஸ், தொற்று நோய்கள் மற்றும் டிஸ்டிராபியின் வளர்ச்சியைத் தவறவிடாமல் இருக்க ஒரு குழந்தை மருத்துவரின் தொடர்ச்சியான கண்காணிப்பும் அவசியம்.
இரும்புச்சத்து குறைபாட்டிற்கான ஒரு சிறப்பு ஆபத்து குழுவில் இரத்த சோகை உள்ள தாய்க்கு பிறந்த குழந்தைகள், முன்கூட்டிய குழந்தைகள் மற்றும் பல கர்ப்பங்களிலிருந்து வரும் குழந்தைகள், அத்துடன் செயற்கை, பகுத்தறிவற்ற உணவு மற்றும் வேகமாக வளரும் குழந்தைகள் ஆகியோர் அடங்குவர். அத்தகைய குழந்தைகளுக்கு, ஒரு குழந்தை மருத்துவர் பொதுவாக இரும்புச் சத்துக்கள் அல்லது இந்த தனிமத்தின் அதிகரித்த சதவீதத்தைக் கொண்ட பால் சூத்திரங்களை பரிந்துரைக்கிறார்.
வாழ்க்கையின் முதல் வருட குழந்தைகளுக்கு, இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகைக்கு எதிரான தடுப்பு நடவடிக்கையாக, காய்கறிகள் மற்றும் பழங்கள், தானியங்கள் மற்றும் கீரைகள், இறைச்சி மற்றும் மீன், பால் மற்றும் பாலாடைக்கட்டிகளை உணவில் அறிமுகப்படுத்துவது அவசியம். அதாவது, உணவை பல்வகைப்படுத்த. துணை கூறுகளின் (தாமிரம், மாங்கனீசு, கோபால்ட், துத்தநாகம்) உள்ளடக்கத்தை சாதாரண வரம்பிற்குள் பராமரிக்க, குழந்தைக்கு பீட், மஞ்சள் கரு மற்றும் பழங்கள் (ஆப்பிள், பீச், பாதாமி) கொடுக்க வேண்டியது அவசியம். மேலும் குழந்தை தேவையான அளவு புதிய காற்றைப் பெற வேண்டும் - புதிய காற்றில் நடப்பது கட்டாயமாகும். தீங்கு விளைவிக்கும் இரசாயனங்கள், குறிப்பாக ஆவியாகும் பொருட்களுடன் தொடர்பு கொள்ளாமல் குழந்தைகளைப் பாதுகாக்கவும். ஒரு மருத்துவர் பரிந்துரைத்தபடி மற்றும் அவரது மேற்பார்வையின் கீழ் மட்டுமே மருந்துகளைப் பயன்படுத்துங்கள்.
பெரியவர்களுக்கு இரத்த சோகையைத் தடுப்பது குழந்தைகளுக்குத் தடுப்பது போன்றது. இவை இரும்புச்சத்து மற்றும் நுண்ணூட்டச்சத்துக்கள் நிறைந்த அதே உணவுகள், அதே போல் சுறுசுறுப்பான ஆரோக்கியமான வாழ்க்கை முறை மற்றும் புதிய காற்று.
முன்அறிவிப்பு
பெரும்பாலான சந்தர்ப்பங்களில், மருத்துவர்கள் இரத்தப்போக்குக்குப் பிந்தைய இரத்த சோகைக்கு நேர்மறையான முன்கணிப்பை வழங்குகிறார்கள், ஒரு சில விதிவிலக்குகள் நோயாளி அதிக இரத்தத்தை இழந்து, மருத்துவர்களால் அதன் சுழற்சியை நிறுத்தி மீட்டெடுக்க முடியாதபோது. மற்ற சந்தர்ப்பங்களில், தடுப்பு நடவடிக்கைகள் மற்றும் சரியான நேரத்தில் அவசர சிகிச்சை நோயாளி குணமடைவதற்கான ஒவ்வொரு வாய்ப்பையும் வழங்குகிறது.
குழந்தைப் பருவத்தில், இரும்புச்சத்து தயாரிப்புகளை முற்காப்பு ரீதியாகப் பயன்படுத்துவது குழந்தைக்கு இரும்புச்சத்து குறைபாட்டின் வளர்ச்சியைத் தடுப்பது மட்டுமல்லாமல், அவருக்கு/அவளுக்கு ARVI ஏற்படும் சதவீதத்தையும் குறைக்கிறது. பரம்பரை இரத்த சோகை அதிகரித்தால், மருத்துவரின் முன்கணிப்பு நேரடியாக நெருக்கடிகளின் அதிர்வெண் மற்றும் அவற்றின் தீவிரத்தைப் பொறுத்தது.
எந்த சூழ்நிலையிலும், நீங்கள் விட்டுக்கொடுக்க முடியாது, எந்த நோயையும் அதன் ஆரம்ப கட்டங்களில், விரைவில் அடையாளம் காண்பது நல்லது. உங்களையும் உங்கள் அன்புக்குரியவர்களையும் மிகவும் கவனமாக இருங்கள். போஸ்ட்மெமோர்ராஜிக் அனீமியாவிற்கான தடுப்பு நடவடிக்கைகள் அது தோன்றுவது போல் கடினமாக இல்லை. வாழுங்கள், நன்றாக சாப்பிடுங்கள், உங்கள் குடும்பத்தினருடனும் நண்பர்களுடனும் உங்கள் நேரத்தை வெளியில் செலவிடுங்கள், இந்த பிரச்சனை உங்களை கடந்து செல்லும். ஆனால் சரிசெய்ய முடியாதது நடந்து வீட்டிற்கு பிரச்சனை வந்திருந்தால், பீதி அடைய வேண்டாம், மருத்துவர்களை அழைத்து அவர்களுடன் சண்டையிடுங்கள். எல்லாவற்றிற்கும் மேலாக, வாழ்க்கை அழகானது, இந்தப் போராட்டத்திற்கு மதிப்புள்ளது.

