கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
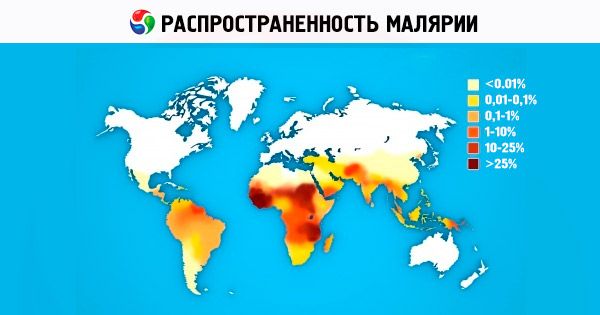
குழந்தைகளில் மலேரியா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
காரணங்கள் ஒரு குழந்தைக்கு மலேரியா
மலேரியாவை உண்டாக்கும் காரணி - மலேரியா பிளாஸ்மோடியம் - புரோட்டோசோவா வகை, ஸ்போரோசோவா வகை, இரத்த வித்துக்களின் வரிசை, பிளாஸ்மோடியா குடும்பம், பிளாஸ்மோடியா இனத்தைச் சேர்ந்தது. மனித மலேரியா நோய்க்கிருமிகளில் நான்கு வகைகள் அடையாளம் காணப்பட்டுள்ளன:
- பி. மலேரியா, இது குவார்டன் மலேரியாவை ஏற்படுத்துகிறது;
- டெர்ஷியன் மலேரியாவை ஏற்படுத்தும் பி. விவாக்ஸ்;
- வெப்பமண்டல மலேரியாவை ஏற்படுத்தும் காரணியான பி. ஃபால்சிபாரம்;
- பி. ஓவலே, இது வெப்பமண்டல ஆப்பிரிக்காவில் மூன்று நாள் வகை மலேரியாவை ஏற்படுத்துகிறது.
நோய் கிருமிகள்
நோய் தோன்றும்
மலேரியா தாக்குதல்கள் மலேரியா பிளாஸ்மோடியாவின் வளர்ச்சியின் எரித்ரோசைடிக் கட்டத்தால் ஏற்படுகின்றன. தாக்குதலின் தொடக்கமானது பாதிக்கப்பட்ட எரித்ரோசைட்டுகளின் சிதைவு மற்றும் மெரோசோயிட்டுகள், இலவச ஹீமோகுளோபின், ஒட்டுண்ணி வளர்சிதை மாற்ற பொருட்கள், பைரோஜெனிக் பொருட்களுடன் எரித்ரோசைட் துண்டுகள் போன்றவற்றை இரத்த ஓட்டத்தில் வெளியிடுவதோடு தொடர்புடையதாக இருக்கலாம். உடலுக்கு அந்நியமாக இருப்பதால், அவை தெர்மோர்குலேஷன் மையத்தை பாதிப்பதன் மூலம் பைரோஜெனிக் எதிர்வினையை ஏற்படுத்துகின்றன, மேலும் பொதுவாக நச்சுத்தன்மையுடனும் செயல்படுகின்றன. இரத்தத்தில் உள்ள நோய்க்கிருமி பொருட்களின் சுழற்சிக்கு பதிலளிக்கும் விதமாக, கல்லீரல் மற்றும் மண்ணீரலின் ரெட்டிகுலோஎண்டோதெலியல் மற்றும் லிம்பாய்டு கூறுகளின் ஹைப்பர் பிளாசியா ஏற்படுகிறது, அத்துடன் சாத்தியமான ஹைப்பரெர்ஜிக் எதிர்வினைகளுடன் உணர்திறன் நிகழ்வுகளும் ஏற்படுகின்றன. எரித்ரோசைட்டுகளின் சிதைவுடன் மீண்டும் மீண்டும் ஏற்படும் தாக்குதல்கள் இறுதியில் இரத்த சோகை மற்றும் த்ரோம்போசைட்டோபீனியா, குறைபாடுள்ள கேபிலரி சுழற்சி மற்றும் இன்ட்ராவாஸ்குலர் உறைதல் வளர்ச்சிக்கு வழிவகுக்கும்.
அறிகுறிகள் ஒரு குழந்தைக்கு மலேரியா
மலேரியாவின் அடைகாக்கும் காலம் நோய்க்கிருமியின் வகை மற்றும் குழந்தையின் நோயெதிர்ப்பு சக்தியைப் பொறுத்தது. மூன்று நாள் மலேரியாவில், அடைகாக்கும் காலம் 1-3 வாரங்கள் நீடிக்கும், நான்கு நாள் மலேரியாவில் - 2-5 வாரங்கள், மற்றும் வெப்பமண்டல மலேரியாவில் - 2 வாரங்களுக்கு மேல் இருக்காது. 3 வயதுக்கு மேற்பட்ட குழந்தைகளில், இந்த நோய் பெரியவர்களைப் போலவே அதே அறிகுறிகளுடன் வெளிப்படுகிறது.
புரோட்ரோமல் அறிகுறிகள் அரிதானவை (உடல் நலக்குறைவு, தலைவலி, சப்ஃபிரைல் வெப்பநிலை போன்றவை). பொதுவாக இந்த நோய் ஒரு அதிர்ச்சியூட்டும் குளிர்ச்சியுடன், சில நேரங்களில் உடல் வெப்பநிலையில் சிறிது அதிகரிப்புடன் தீவிரமாகத் தொடங்குகிறது. தோல் குளிர்ச்சியாக, தொடுவதற்கு கரடுமுரடானதாக மாறும் ("வாத்து புடைப்புகள்"), குறிப்பாக கைகால்கள் குளிர்ச்சியாகின்றன, விரல்களின் லேசான சயனோசிஸ், மூக்கின் நுனி, மூச்சுத் திணறல், கடுமையான தலைவலி, சில நேரங்களில் வாந்தி, தசை வலி. சில நிமிடங்களுக்குப் பிறகு அல்லது 1-2 மணி நேரத்திற்குப் பிறகு, குளிர்ச்சியானது வெப்ப உணர்வால் மாற்றப்படுகிறது, இது உடல் வெப்பநிலை அதிக எண்ணிக்கையில் (40-41 ° C) அதிகரிப்புடன் ஒத்துப்போகிறது. தோல் வறண்டு, தொடுவதற்கு சூடாக, முகம் சிவந்து, தாகம், விக்கல், வாந்தி தோன்றும். நோயாளி விரைந்து செல்கிறார், உற்சாகமாக இருக்கிறார், மயக்கமடைந்த நிகழ்வுகள், சுயநினைவு இழப்பு, வலிப்பு சாத்தியமாகும். துடிப்பு வேகமாக, பலவீனமாக, இரத்த அழுத்தம் குறைகிறது. கல்லீரல் மற்றும் மண்ணீரல் பெரிதாகி வலிமிகுந்ததாக இருக்கும். தாக்குதல் 1 முதல் 10-15 மணி நேரம் வரை நீடிக்கும் மற்றும் அதிக வியர்வையுடன் முடிகிறது. அதே நேரத்தில், உடல் வெப்பநிலை கடுமையாகக் குறைகிறது மற்றும் கூர்மையான பலவீனம் ஏற்படுகிறது, அது விரைவாகக் கடந்து செல்கிறது, மேலும் நோயாளி மிகவும் திருப்திகரமாக உணர்கிறார். தாக்குதல்களின் அதிர்வெண் மற்றும் வரிசை மலேரியாவின் வகை, நோயின் காலம் மற்றும் குழந்தையின் வயதைப் பொறுத்தது.
நோயின் தொடக்கத்தில், இரத்தத்தில் லுகோசைட்டோசிஸ் மற்றும் நியூட்ரோபிலியா ஆகியவை குறிப்பிடப்படுகின்றன. தாக்குதலின் உச்சத்தில், லுகோசைட் உள்ளடக்கம் குறைகிறது, மேலும் அபிரெக்ஸியாவின் காலகட்டத்தில், நியூட்ரோபீனியா மற்றும் உறவினர் லிம்போசைட்டோசிஸ் கொண்ட லுகோபீனியா ஆகியவை மிகுந்த நிலைத்தன்மையுடன் கண்டறியப்படுகின்றன. ESR கிட்டத்தட்ட எப்போதும் உயர்த்தப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், எரித்ரோசைட்டுகள் மற்றும் ஹீமோகுளோபினின் எண்ணிக்கை கணிசமாகக் குறைக்கப்படுகிறது.
சரியான நேரத்தில் சிகிச்சை அளித்தால், 1-2 தாக்குதல்களுக்குப் பிறகு மலேரியா நின்றுவிடும். சிகிச்சை இல்லாமல், தாக்குதல்கள் பொதுவாக 10 மடங்கு அல்லது அதற்கு மேல் மீண்டும் நிகழ்கின்றன, மேலும் தன்னிச்சையாக நின்றுவிடும், ஆனால் நோய் அங்கு முடிவடையாது. வெளிப்படையான நல்வாழ்வு காலம் (மறைந்த காலம்) பல வாரங்கள் முதல் ஒரு வருடம் அல்லது அதற்கு மேல் (நான்கு நாள் மலேரியா) நீடிக்கும். மறைந்திருக்கும் காலத்தின் முதல் 2-3 மாதங்களில் ஆரம்பகால மறுபிறப்புகள் ஏற்படுகின்றன. மருத்துவ ரீதியாக, அவை நோயின் கடுமையான வெளிப்பாட்டிலிருந்து நடைமுறையில் வேறுபடுத்த முடியாதவை. ஒட்டுண்ணியின் எரித்ரோசைட் வடிவங்களின் அதிகரித்த இனப்பெருக்கம் மூலம் அவற்றின் நிகழ்வு விளக்கப்படுகிறது. இருப்பினும், ஒட்டுண்ணி மறுபிறப்புகள் என்று அழைக்கப்படுபவை கூட சாத்தியமாகும், இதன் போது நோயின் மருத்துவ அறிகுறிகள் முழுமையாக இல்லாத நிலையில் ஒட்டுண்ணிகள் இரத்தத்தில் மீண்டும் தோன்றும்.
நோய் தொடங்கிய 5-9 மாதங்கள் அல்லது அதற்கு மேற்பட்ட காலத்திற்குப் பிறகு தாமதமான மறுபிறப்புகளின் காலம் தொடங்குகிறது. தாமதமான மறுபிறப்புகளின் போது ஏற்படும் தாக்குதல்கள் ஆரம்பகால மறுபிறப்புகள் மற்றும் நோயின் ஆரம்ப வெளிப்பாட்டை விட லேசானவை. தாமதமான மறுபிறப்புகளின் நிகழ்வு கல்லீரலில் இருந்து இரத்தத்தில் மலேரியா பிளாஸ்மோடியாவின் திசு வடிவங்களை வெளியிடுவதோடு தொடர்புடையது.

சிகிச்சையின்றி, மலேரியாவின் மொத்த கால அளவு மூன்று நாள் மலேரியாவிற்கு சுமார் 2 ஆண்டுகள் ஆகும், வெப்பமண்டல மலேரியாவிற்கு சுமார் 1 வருடம் ஆகும், மேலும் நான்கு நாள் மலேரியாவிற்கு நோய்க்கிருமி நோயாளியின் உடலில் பல ஆண்டுகள் நீடிக்கும்.
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
கண்டறியும் ஒரு குழந்தைக்கு மலேரியா
மலேரியா நோயறிதலுக்கு, நோயாளி ஒரு உள்ளூர் மலேரியா மையத்தில் தங்குவது குறிப்பாக முக்கியத்துவம் வாய்ந்தது. இறுதி நோயறிதல் ஆய்வக சோதனைகளின் முடிவுகளின் அடிப்படையில் நிறுவப்படுகிறது - புற இரத்தத்தில் ஒட்டுண்ணிகளைக் கண்டறிதல். நடைமுறை வேலைகளில், ரோமானோவ்ஸ்கி-ஜீம்சாவின் படி படிந்த ஒரு தடிமனான துளி பொதுவாக பரிசோதிக்கப்படுகிறது. இந்த நோக்கங்களுக்காக புற இரத்த ஸ்மியர் குறைவாகவே பயன்படுத்தப்படுகிறது. ஒரு ஸ்மியர் பரிசோதிக்கும்போது, பிளாஸ்மோடியா எரித்ரோசைட்டுகளில் காணப்படுகிறது.
செரோலாஜிக்கல் நோயறிதலுக்கு, RIF, RIGA மற்றும் என்சைம்-லேபிளிடப்பட்ட ஆன்டிபாடி எதிர்வினை ஆகியவை பயன்படுத்தப்படுகின்றன. RIF மற்றவற்றை விட அதிகமாகப் பயன்படுத்தப்படுகிறது. பல ஸ்கிசோன்ட்களைக் கொண்ட இரத்த தயாரிப்புகள் RIF இல் ஆன்டிஜென்களாகப் பயன்படுத்தப்படுகின்றன. ஒரு நேர்மறையான எதிர்வினை (1:16 மற்றும் அதற்கு மேற்பட்ட டைட்டரில்) குழந்தைக்கு கடந்த காலத்தில் மலேரியா இருந்ததா அல்லது தற்போது அதனால் பாதிக்கப்பட்டுள்ளதா என்பதைக் குறிக்கிறது. எரித்ரோசைடிக் ஸ்கிசோகோனியின் 2வது வாரத்தில் RIF நேர்மறையாகிறது.
என்ன சோதனைகள் தேவைப்படுகின்றன?
வேறுபட்ட நோயறிதல்
ஒரு குழந்தைக்கு ஏற்படும் மலேரியா, புருசெல்லோசிஸ், மீண்டும் மீண்டும் வரும் காய்ச்சல், உள்ளுறுப்பு லீஷ்மேனியாசிஸ், ஹீமோலிடிக் மஞ்சள் காமாலை, லுகேமியா, செப்சிஸ், காசநோய், கல்லீரல் சிரோசிஸ் போன்றவற்றிலிருந்து வேறுபடுகிறது. மலேரியா கோமா, வைரஸ் ஹெபடைடிஸ் பி, டைபாய்டு காய்ச்சல், மெனிங்கோஎன்செபாலிடிஸ் மற்றும் குறைவான அடிக்கடி சீழ் மிக்க மூளைக்காய்ச்சலுடன் ஏற்படும் கோமா நிலைகளிலிருந்து வேறுபடுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை ஒரு குழந்தைக்கு மலேரியா
அவர்கள் பிளாஸ்மோடியாவின் பாலினமற்ற எரித்ரோசைட் வடிவங்கள் (ஹிங்கமின், அக்ரிகுயின், குளோரிடின், குயினின், முதலியன), மற்றும் இரத்தத்தில் காணப்படும் பாலியல் வடிவங்கள் மற்றும் ஹெபடோசைட்டுகளில் காணப்படும் திசு வடிவங்கள் (குயினோசைடு, பிரைமாகுயின், முதலியன) இரண்டிலும் செயல்படும் மருந்துகளைப் பயன்படுத்துகின்றனர்.
குழந்தைகளில் மலேரியா சிகிச்சையில் குளோரோகுயின் (ஹிங்கமின், டெலாஜில், ரெசோகுயின்) பரவலாகப் பயன்படுத்தப்படுகிறது.
- வெப்பமண்டல மலேரியாவில், அறிகுறிகளின்படி ஹிங்கமைன் சிகிச்சையின் போக்கை 5 நாட்களுக்கு நீட்டிக்கப்படுகிறது. அதே நேரத்தில், இந்த காலகட்டத்தில் பிரைமாகுயின் அல்லது ஹிங்கோசைடு பரிந்துரைக்கப்படுகிறது. இந்த சிகிச்சை முறையானது வெப்பமண்டல மலேரியாவால் பாதிக்கப்பட்ட பெரும்பாலான நோயாளிகளுக்கு தீவிரமான குணப்படுத்துதலை உறுதி செய்கிறது.
- மூன்று நாள் மற்றும் நான்கு நாள் மலேரியாவுக்கு, ஹிங்கமைன், பிரைமாகுயின் அல்லது ஹிங்கோசைடு ஆகியவற்றுடன் மூன்று நாள் சிகிச்சைக்குப் பிறகு, ஒட்டுண்ணிகளின் திசு வடிவங்களை அடக்க 10 நாட்களுக்கு வழங்கப்படுகிறது.
- மலேரியா சிகிச்சைக்கான பிற முறைகளும் உள்ளன. குறிப்பாக, பிளாஸ்மோடியா குயினினை எதிர்க்கும் திறன் கொண்டதாக இருந்தால், குயினின் சல்பேட் 2 வாரங்களுக்கு வயதுக்கு ஏற்ற அளவில் பரிந்துரைக்கப்படுகிறது. சில நேரங்களில் குயினின் சல்பானிலமைடு மருந்துகளுடன் (சல்பாபிரிடாசின், சல்பாசின், முதலியன) இணைக்கப்படுகிறது.
தடுப்பு
மலேரியாவைத் தடுப்பதற்கான நடவடிக்கைகளில் பின்வருவன அடங்கும்: நோய்த்தொற்றின் மூலத்தை நடுநிலையாக்குதல், கேரியரை அழித்தல், கொசு தாக்குதல்களிலிருந்து மக்களைப் பாதுகாத்தல், கடுமையான அறிகுறிகளின்படி தனிப்பட்ட கீமோபிரோபிலாக்ஸிஸின் பகுத்தறிவு பயன்பாடு.
மலேரியா மற்றும் ஒட்டுண்ணி கேரியர்கள் உள்ளவர்கள் மூன்று நாள் மலேரியா இருந்தால் 2.5 ஆண்டுகள் வரை கண்காணிக்கப்படுவார்கள், வெப்பமண்டல மலேரியா இருந்தால் 1.5 ஆண்டுகள் வரை கண்காணிக்கப்படுவார்கள். இந்த நேரத்தில், அவர்களின் இரத்தத்தில் மலேரியா பிளாஸ்மோடியா இருக்கிறதா என்று அவ்வப்போது பரிசோதிக்கப்படும்.
மலேரியா பரவும் பகுதிகளில், இறக்கைகள் கொண்ட கொசுக்கள் மற்றும் அவற்றின் லார்வாக்களை எதிர்த்துப் போராடுவதை நோக்கமாகக் கொண்ட பல்வேறு நடவடிக்கைகள் பரவலாகப் பயன்படுத்தப்படுகின்றன. கொசு தொல்லைகளிலிருந்து வீடுகளைப் பாதுகாப்பதற்கான பரிந்துரைகளை கவனமாகப் பின்பற்றுவதும், தனிப்பட்ட பாதுகாப்பு உபகரணங்களை (களிம்புகள், கிரீம்கள், பாதுகாப்பு வலைகள் போன்றவை) பயன்படுத்துவதும் முக்கியம்.
மலேரியா பரவும் நாடுகளுக்குச் செல்லும் நபர்கள் குளோரோகுயின் அல்லது ஃபேன்சிடாருடன் தனிப்பட்ட கீமோபிரோபிலாக்ஸிஸைப் பெற வேண்டும். மலேரியா பரவும் பகுதிக்கு வருவதற்கு 2-3 நாட்களுக்கு முன்பு தனிப்பட்ட கீமோபிராபிலாக்ஸிஸ் தொடங்கி தங்கியிருக்கும் காலம் முழுவதும் தொடர்கிறது. எரித்ரோசைடிக் பிளாஸ்மோடியாவின் பலவீனமான விகாரங்களை அடிப்படையாகக் கொண்ட பல தடுப்பூசிகள் செயலில் உள்ள நோய்த்தடுப்புக்கு முன்மொழியப்பட்டுள்ளன.
Использованная литература


 [
[