கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பெரிகார்டியல் எஃப்யூஷன்: விதிமுறை, தீர்மானிக்கும் முறை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
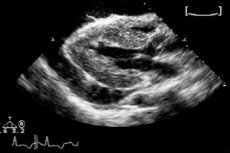
பெரிகார்டியல் இடத்தில் திரவத்தின் அளவு நோயியல் ரீதியாக அதிகரிக்கும் போக்கைக் கொண்டிருந்தால், நாம் பெரிகார்டியல் எஃப்யூஷன் பற்றிப் பேசுகிறோம். பரிசோதனையின் போது, ஒரு இருண்ட எதிரொலி-எதிர்மறை குழி கண்டறியப்படுகிறது - முக்கியமாக துணைக் கோஸ்டல் அணுகல் மூலம். பெரிகார்டியல் எஃப்யூஷன் பல்வேறு காரணிகளால் ஏற்படலாம், மேலும் சிகிச்சையானது முதன்மையாக நோயியலின் அடிப்படை காரணங்களை நீக்குவதை நோக்கமாகக் கொண்டுள்ளது.
நோயியல்
வயதுவந்த நோயாளிகளில் 6-7% பேருக்கு பெரிகார்டியல் எஃப்யூஷன் காணப்படுகிறது. இது மிகவும் சராசரி குறிகாட்டியாகும், இது நோயாளிகளின் வயது வகையைப் பொறுத்தது:
- 20-30 வயதுடையவர்களில் 1% க்கும் குறைவான வழக்குகள் கண்டறியப்படுகின்றன;
- 80 வயதுக்கு மேற்பட்ட நோயாளிகளில் சுமார் 15% வழக்குகள் கண்டறியப்படுகின்றன.
இதய அறுவை சிகிச்சைக்குப் பிறகு (வால்வு அமைப்பின் திருத்தம், பெருந்தமனி இதய பைபாஸ்), அறுவை சிகிச்சை செய்யப்பட்ட 77% நோயாளிகளில் பெரிகார்டியல் எஃப்யூஷன் காணப்படுகிறது. இதுபோன்ற 76% நிகழ்வுகளில், கூடுதல் சிகிச்சை தேவையில்லை.
காரணங்கள் இதயப் புறணி வெளியேற்றம்
நோயறிதல் முறைகளின் முன்னேற்றத்துடன், பெரிகார்டியல் எஃப்யூஷன் முன்பை விட அதிகமாக கண்டறியப்படுகிறது. மிகவும் பொதுவான காரணங்கள் பெரிகார்டியத்தில் ஏற்படும் அழற்சி செயல்முறைகள், கட்டி வடிவங்கள் மற்றும் ஐட்ரோஜெனி.
பெரிகார்டியத்தில் வீக்கம் இல்லாத நிலையில், பல சந்தர்ப்பங்களில் வெளியேற்ற வளர்ச்சியின் வழிமுறை தெளிவாக இல்லை.
சில ஆபத்து காரணிகள் கசிவு தோன்றுவதில் குறிப்பிடத்தக்க பங்கைக் கொண்டுள்ளன:
- இதய திசுக்களில் அழற்சி செயல்முறைகள்;
- இதய அறுவை சிகிச்சை;
- கடுமையான மாரடைப்பு;
- இதய செயலிழப்பு;
- நாள்பட்ட சிறுநீரக செயலிழப்பு;
- ஐயோட்ரோஜெனிக் காரணி;
- வளர்சிதை மாற்ற நோய்கள்;
- தன்னுடல் தாக்க செயல்முறைகள்;
- மார்பு காயங்கள்;
- கைலோபெரிகார்டியம் (பெரிகார்டியல் குழியில் நிணநீர் திரவம் குவிதல்);
- ஒரு குழந்தையைப் பெற்றெடுக்கும் காலம்.
"இடியோபாடிக்" எஃப்யூஷன் என்ற கருத்தும் உள்ளது - நோய்க்கான காரணத்தை தீர்மானிக்க முடியாதபோது இந்த வகை நோயியல் பற்றி பேசப்படுகிறது.
நோய் தோன்றும்
பெரிகார்டியல் எஃப்யூஷன் என்பது இதயத்தைச் சுற்றியுள்ள பல்வேறு அளவு திரவங்களின் குவிப்பு ஆகும்.
இதயப் புறணி என்பது இதயத்தைச் சுற்றியுள்ள இரண்டு அடுக்குப் பையாகும். எந்தவொரு ஆரோக்கியமான நபருக்கும் இதயப் புறணி குழியில் ஒரு சிறிய அளவு திரவம் இருக்கும், இது சாதாரணமாகக் கருதப்படுகிறது.
பெரிகார்டியத்தைப் பாதிக்கும் பல்வேறு நோய்கள் அல்லது காயங்களுடன், குழியில் உள்ள திரவம் கணிசமாக பெரிதாகிறது. இந்த விஷயத்தில், அழற்சி செயல்முறை இருப்பது அவசியமில்லை. பெரும்பாலும், அறுவை சிகிச்சை அல்லது அதிர்ச்சிகரமான காயத்திற்குப் பிறகு இரத்தக்களரி வெளியேற்றத்தின் குவிப்பு வெளியேற்றமாக மாறுகிறது.
அதிகபட்சமாக அனுமதிக்கப்பட்ட பெரிகார்டியல் அளவை விட அதிகமாக வெளியேற்றத்தின் அளவு அதிகமாகி, இதயக் குழியில் கூடுதல் அழுத்தம் ஏற்படலாம். எல்லா சந்தர்ப்பங்களிலும், இது அதன் செயல்பாட்டை நேரடியாக பாதிக்கிறது.
நோயாளிக்கு சரியான நேரத்தில் மருத்துவ உதவி கிடைக்காவிட்டால், பெரிகார்டியல் எஃப்யூஷன் மரணம் உட்பட பல எதிர்மறை விளைவுகளுக்கு வழிவகுக்கும்.
அறிகுறிகள் இதயப் புறணி வெளியேற்றம்
பெரும்பாலான சந்தர்ப்பங்களில் பெரிகார்டியல் எஃப்யூஷன் வலியற்றது: கடுமையான பெரிகார்டிடிஸால் ஏற்படும் எஃப்யூஷனுக்கு வலி பொதுவானது. கேட்கும்போது, மந்தமான இதயத் துடிப்புகளும், சில சமயங்களில் பெரிகார்டியல் உராய்வு சத்தமும் தெரியும். எஃப்யூஷன் மிகப்பெரியதாக இருந்தால், இடது நுரையீரலின் அடித்தளப் பகுதியை சுருக்குவது சாத்தியமாகும், இது பலவீனமான சுவாசம், மைக்ரோபபிள் ரேல்ஸ் மற்றும் க்ரெபிட்டஸ் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. துடிப்பு மற்றும் இரத்த அழுத்த குறிகாட்டிகள் பொதுவாக சாதாரண வரம்பைத் தாண்டிச் செல்லாது, நிலை டம்போனேடுக்கு அருகில் இல்லாவிட்டால்.
பெரிகார்டியல் எஃப்யூஷன் மாரடைப்புடன் தொடர்புடையதாக இருந்தால், நோயாளிக்கு காய்ச்சல் நிலை இருக்கலாம், மேலும் பெரிகார்டியல் உராய்வு உராய்வுகள் தெளிவாகக் கேட்கலாம். ப்ளூரா மற்றும் வயிற்று குழியிலும் திரவம் குவிகிறது. இத்தகைய பிரச்சினைகள் பொதுவாக மாரடைப்பு ஏற்பட்ட 10 வது நாளிலிருந்து தொடங்கி 2 மாதங்கள் வரை கண்டறியப்படும்.
முதல் அறிகுறிகள் எப்போதும் கவனிக்கத்தக்கவை அல்ல, மேலும் பெரிகார்டியத்தில் எவ்வளவு விரைவாக வெளியேற்றம் குவிகிறது, இதயம் எவ்வளவு அழுத்தப்படுகிறது போன்றவற்றைப் பொறுத்தது. பெரும்பாலும், நோயாளிகள் மார்பக எலும்பின் பின்னால் கனமான உணர்வு மற்றும் வலி இருப்பதாக புகார் கூறுகின்றனர். அருகிலுள்ள உறுப்புகள் அழுத்தப்பட்டால், சுவாசிப்பதிலும் விழுங்குவதிலும் சிரமங்கள் காணப்படுகின்றன, இருமல் மற்றும் கரகரப்பு தோன்றும். பல நோயாளிகள் முகம் மற்றும் கழுத்தில் வீக்கம், கழுத்தின் சிரை நாளங்களின் வீக்கம் (உள்ளிழுக்கும் போது) மற்றும் போதுமான இதய செயல்பாட்டின் அறிகுறிகள் அதிகரிப்பதை அனுபவிக்கின்றனர்.
பொதுவான அறிகுறிகள் ஒரு எக்ஸுடேடிவ் அழற்சி செயல்முறையின் வளர்ச்சியுடன் தொடர்புடையதாக இருக்கலாம்:
- தொற்று குளிர், போதை அறிகுறிகள், காய்ச்சல் ஆகியவற்றுடன் சேர்ந்துள்ளது;
- காசநோய் அதிகரித்த வியர்வை, பசியின்மை, எடை இழப்பு மற்றும் விரிவாக்கப்பட்ட கல்லீரல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
பெரிகார்டியல் எஃப்யூஷன் கட்டி செயல்முறைகளுடன் தொடர்புடையதாக இருந்தால், மார்பு வலி, ஏட்ரியல் ரிதம் தொந்தரவுகள் மற்றும் அதிகரிக்கும் டம்போனேட் ஆகியவை பொதுவானவை.
அதிக அளவு வெளியேற்றத்துடன், நோயாளிகள் பெரும்பாலும் உட்கார்ந்த நிலையை எடுக்க விரும்புகிறார்கள், இது அவர்களின் நல்வாழ்வுக்கு மிகவும் உகந்ததாகும்.
 [ 16 ]
[ 16 ]
நிலைகள்
- பெரிகார்டியல் எஃப்யூஷனுடன் கூடிய கடுமையான பெரிகார்டிடிஸ் 1.5 மாதங்களுக்கு மேல் நீடிக்காது.
- பெரிகார்டியல் எஃப்யூஷனுடன் கூடிய சப்அக்யூட் பெரிகார்டிடிஸ் 1.5 முதல் ஆறு மாதங்கள் வரை நீடிக்கும்.
- பெரிகார்டியல் எஃப்யூஷனுடன் கூடிய நாள்பட்ட பெரிகார்டிடிஸ் குறைந்தது ஆறு மாதங்கள் அல்லது அதற்கு மேல் நீடிக்கும்.
படிவங்கள்
பெரிகார்டியல் எஃப்யூஷன் வேறுபட்டிருக்கலாம் - முதலாவதாக, எஃப்யூஷனில் உள்ள திரவத்தின் கலவை வேறுபடுகிறது. எனவே, இது சீரியஸ், நார்ச்சத்து-சீரியஸ், சீழ் மிக்க, இரத்தக்கசிவு (இரத்தப்போக்கு), அழுகும் தன்மை, கொழுப்பு என இருக்கலாம். ஆரம்ப அழற்சி நிலைக்கு சீரியஸ் எஃப்யூஷன் பொதுவானது: அத்தகைய திரவத்தில் புரதம் மற்றும் நீர் உள்ளது. ஃபைப்ரின் நூல்கள் கூடுதலாக ஃபைப்ரினஸ்-சீரியஸ் எஃப்யூஷனில் உள்ளன. இரத்தக் கசிவு வாஸ்குலர் சேதத்துடன் ஏற்படுகிறது: இது பல எரித்ரோசைட்டுகளைக் கொண்டுள்ளது. சீழ் மிக்க எக்ஸுடேட்டில் லுகோசைட்டுகள் மற்றும் இறந்த திசுக்களின் துகள்கள் உள்ளன, மேலும் அழுகும் எக்ஸுடேட்டில் காற்றில்லா தாவரங்கள் உள்ளன.
மருத்துவ அம்சங்கள் ஒரு குறிப்பிட்ட வகை பெரிகார்டியல் எஃப்யூஷனின் வளர்ச்சியையும் பாதிக்கின்றன: இதனால், நோயியல் இதய டம்போனேடுடன் சேர்ந்து இருக்கலாம் அல்லது இல்லாமல் இருக்கலாம்.
சிக்கல்கள் மற்றும் விளைவுகள்
பெரிகார்டியல் குழி ஒரு குறிப்பிட்ட அளவு திரவத்தை மட்டுமே வைத்திருக்க முடியும். பெரிகார்டியல் எஃப்யூஷன் அனுமதிக்கப்பட்ட வரம்புகளை மீறினால், பல்வேறு கோளாறுகள் ஏற்படுகின்றன.
இதயப் புறணியின் உட்புறப் புறணி, இதயத்தை ஒட்டியிருக்கும் செல்களின் மெல்லிய அடுக்கால் உருவாகிறது. வெளிப்புற அடுக்கு தடிமனாகவும், மீள்தன்மையுடனும் இருப்பதால், அதிகப்படியான வெளியேற்றம் சேரும்போது, இதயப் புறணி திசுக்கள் உள்நோக்கி அழுத்தப்பட்டு, இதயத்தின் மீது அழுத்தம் கொடுக்கப்படுகின்றன.
திரவத்தால் ஏற்படும் அழுத்தம் அதிகமாக இருந்தால், இதயம் சரியாக செயல்படுவது மிகவும் கடினமாக இருக்கும். அறை கட்டமைப்புகள் போதுமான அளவு நிரப்பப்படவில்லை அல்லது பகுதியளவு சேதமடைந்துள்ளன. இத்தகைய செயல்முறைகள் கார்டியாக் டம்போனேட் என்று அழைக்கப்படுவதற்கு வழிவகுக்கும்: உறுப்பு செயல்பாடு பலவீனமடைகிறது, முறையான ஹீமோடைனமிக்ஸ் தொந்தரவு செய்யப்படுகிறது. நோயியலின் விரைவான மோசமடைதலுடன், இதயத் துடிப்பு தொந்தரவு செய்யப்படுகிறது, மாரடைப்பு, கார்டியோஜெனிக் அதிர்ச்சி மற்றும் ஒரு அபாயகரமான விளைவு கூட உருவாகலாம்.
பிந்தைய விளைவுகளில் ஃபைப்ரினஸ் பெரிகார்டிடிஸ் வளர்ச்சி மற்றும் வென்ட்ரிக்கிள்கள் மற்றும் ஏட்ரியா இடையே உந்துவிசை கடத்தல் இழப்பு ஆகியவை அடங்கும்.
கண்டறியும் இதயப் புறணி வெளியேற்றம்
பெரிகார்டியல் எஃப்யூஷனின் ஆரம்ப நோயறிதலை, சிறப்பியல்பு மருத்துவப் படத்தின் அடிப்படையில் செய்ய முடியும். ஆனால் பெரும்பாலும், மருத்துவர்கள் எக்ஸ்ரேயின் முடிவுகளைப் பரிசோதிக்கும் போது மட்டுமே, இதய விளிம்பில் அதிகரிப்பு தெளிவாகத் தெரியும் போது மட்டுமே, எஃப்யூஷனின் சாத்தியமான தோற்றத்தைப் பற்றி சிந்திக்கிறார்கள்.
ECG, QRS வளாகத்தின் மின்னழுத்தத்தில் குறைவைக் காட்டுகிறது, பெரும்பாலான நோயாளிகளில் சைனஸ் ரிதம் பாதுகாக்கப்படுகிறது. நாம் குறிப்பிடத்தக்க அளவு வெளியேற்றத்தைப் பற்றிப் பேசுகிறோம் என்றால், ECG-யில் இது மின் மாற்றுகளாகக் காட்டப்படுகிறது (இதயச் சுருக்கத்தின் தருணத்தைப் பொறுத்து P, T அலைகள் அல்லது QRS வளாகத்தின் வீச்சில் அதிகரிப்பு மற்றும் குறைவு).
பெரிகார்டியல் எஃப்யூஷன் சந்தேகிக்கப்படும்போது எக்கோ கார்டியோகிராபி என்பது மிகவும் உணர்திறன் வாய்ந்த முறையாகும், இது பெரும்பாலும் பெரிகார்டியல் பர்சாவின் முன்புற அல்லது தொலைதூரப் பிரிவில் ஒரு தொடர்ச்சியான எதிரொலி-எதிர்மறை இடத்தை காட்சிப்படுத்துவதன் மூலம் நோயறிதல் உறுதிப்படுத்தப்படுகிறது. ஒரு விதியாக, எஃப்யூஷன் சுழற்சியால் வகைப்படுத்தப்படுகிறது, ஆனால் திரவம் பிராந்திய ரீதியாகவும் அமைந்திருக்கலாம். பிந்தைய வழக்கில், நோயறிதலுக்கு 2D எக்கோ கார்டியோகிராபி வெற்றிகரமாகப் பயன்படுத்தப்படுகிறது. அறை சரிவு இல்லை என்றால், இதய டம்போனேடை விலக்கலாம்.
கூடுதல் கருவி நோயறிதல்களில் கம்ப்யூட்டட் டோமோகிராபி மற்றும் காந்த அதிர்வு இமேஜிங் போன்ற முறைகள் அடங்கும். இந்த நடைமுறைகள் பெரிகார்டியல் எஃப்யூஷனின் இடஞ்சார்ந்த உள்ளூர்மயமாக்கல் மற்றும் அளவை துல்லியமாக மதிப்பிட அனுமதிக்கின்றன. இருப்பினும், எக்கோ கார்டியோகிராபி சாத்தியமில்லை என்றால் அல்லது உள்ளூர் எஃப்யூஷன் இருந்தால் மட்டுமே அவற்றின் பயன்பாடு நியாயப்படுத்தப்படுகிறது.
உடலின் பொதுவான நிலையை மதிப்பிடுவதற்கு ஆய்வக சோதனைகள் செய்யப்படுகின்றன:
- இரத்த உறைதல் அளவுருக்கள் மற்றும் கொழுப்பின் அளவுகள் மதிப்பிடப்படுகின்றன;
- உடலில் ஒரு அழற்சி செயல்முறை இருப்பது தீர்மானிக்கப்படுகிறது;
- சிறுநீரகங்கள் மற்றும் கல்லீரலின் செயல்பாட்டு திறன் கண்காணிக்கப்படுகிறது.
 [ 31 ]
[ 31 ]
வேறுபட்ட நோயறிதல்
பெரிகார்டியல் எஃப்யூஷனில் எக்கோ கார்டியோகிராஃபிக் தரவுகளை இடது பக்க ப்ளூரிசி மற்றும் எபிகார்டியல் கொழுப்பு திசுக்களின் அதிகரித்த பெருக்கத்திலிருந்து வேறுபடுத்த வேண்டும்.
நீர் வெளியேற்றம் குவியும் போது, ஏட்ரியா பாதிக்கப்படுகிறது, இதனால் இதயம் மற்றும் பெருநாடி பிரிப்பு ஏற்படுகிறது: இத்தகைய மாற்றங்கள் ப்ளூரல் எஃப்யூஷனுக்கு பொதுவானவை அல்ல. இருப்பினும், பல சந்தர்ப்பங்களில், பட்டியலிடப்பட்ட நோய்க்குறியீடுகளை வேறுபடுத்துவதில் சிரமங்கள் உள்ளன. கூடுதலாக, ப்ளூரல் மற்றும் பெரிகார்டியல் எஃப்யூஷன் பெரும்பாலும் ஒன்றாக இருக்கும். துணைக் கோஸ்டல் அணுகுமுறையில் வலது பக்க ப்ளூரல் எஃப்யூஷனைக் காணலாம்: நோயியல் கல்லீரலுக்கு அருகில் அமைந்துள்ள எதிரொலி-எதிர்மறை இடத்தின் தோற்றத்தைக் கொண்டுள்ளது.
எக்கோ கார்டியோகிராமில் உள்ள எபிகார்டியல் கொழுப்பு அடுக்கு ஒரு சிறுமணி அல்லது நுண்ணிய-துகள் அமைப்பால் வேறுபடுகிறது. இது வலது வென்ட்ரிக்கிளின் இலவச விளிம்பைச் சுற்றி அமைந்துள்ளது. இந்த நிலை பெரும்பாலும் வயதான நோயாளிகளிடமோ அல்லது அதிக எடை அல்லது நீரிழிவு நோயால் பாதிக்கப்பட்டவர்களிடமோ காணப்படுகிறது.
சிகிச்சை இதயப் புறணி வெளியேற்றம்
சிகிச்சை நடவடிக்கைகளில் அடிப்படை நோயின் மீதான தாக்கம் அடங்கும் - அது தீர்மானிக்கப்பட்டால். பின்னர் அவை பெரிகார்டியல் எஃப்யூஷன் முன்னிலையில் நேரடியாக செயல்படுகின்றன.
சிறிய அளவில் வெளியேற்றம் ஏற்பட்டால் - நோயாளி எந்த புகாரும் தெரிவிக்கவில்லை என்றால், சிகிச்சை பயன்படுத்தப்படக்கூடாது. இயக்கவியலை மதிப்பிடுவதற்கு மூன்று மாதங்கள் மற்றும் ஆறு மாதங்களுக்குப் பிறகு மீண்டும் எக்கோ கார்டியோகிராம் கட்டுப்பாட்டை மேற்கொள்ள பரிந்துரைக்கப்படுகிறது.
மிதமான மற்றும் கடுமையான வெளியேற்றத்திற்கு, பழமைவாத சிகிச்சையுடன், டைனமிக் மருத்துவ கண்காணிப்பு அவசியம்.
ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுடன் சிகிச்சை பயன்படுத்தப்படுகிறது. அத்தகைய மருந்துகளில், பெரும்பாலும் டிக்ளோஃபெனாக் சோடியம், அதே போல் நிம்சுலைடு மற்றும் மொவாலிஸ் ஆகியவற்றிற்கு முன்னுரிமை அளிக்கப்படுகிறது. அசிடைல்சாலிசிலிக் அமிலத்தை உட்கொள்வது வலியை நீக்க உதவுகிறது, மேலும் கோல்கிசின் மீண்டும் மீண்டும் எஃப்யூஷன் ஏற்படுவதைத் தடுக்கலாம்.
கடுமையான வலி மற்றும் காய்ச்சலில், சில சந்தர்ப்பங்களில் குளுக்கோகார்ட்டிகாய்டுகளைப் பயன்படுத்துவது பொருத்தமானது - உதாரணமாக, ப்ரெட்னிசோலோன், 7-14 நாட்களுக்குப் பிறகு முழுமையான திரும்பப் பெறுதலுடன் ஒரு குறுகிய போக்கில். குளுக்கோகார்ட்டிகாய்டுகள் முக்கியமாக ஆட்டோ இம்யூன் அல்லது அறுவை சிகிச்சைக்குப் பின் ஏற்படும் எஃப்யூஷன் காரணங்களுக்காகப் பயன்படுத்தப்படுகின்றன.
இரத்தப்போக்கைத் தடுக்க, ஆன்டிகோகுலண்டுகள் பெரும்பாலும் தவிர்க்கப்படுகின்றன. நோயாளிக்கு பெரிகார்டியத்தில் கடுமையான அழற்சி செயல்முறை ஏற்பட்டால் அவை பரிந்துரைக்கப்படுவதில்லை.
பெரிகார்டியல் எஃப்யூஷன்: மருந்துகள்
- டைக்ளோஃபெனாக் சோடியம் - 75 மி.கி., 10-12 நாட்களுக்கு ஒவ்வொரு நாளும் ஒரு தசைக்குள் ஊசி மூலம் செலுத்தப்படுகிறது. நீங்கள் மாத்திரை மருந்தை - 100 மி.கி. / நாள், 1-1.5 மாதங்களுக்குப் பயன்படுத்தலாம்.
- நிம்சுலைடு - ஒரு நாளைக்கு 100 மி.கி. வாய்வழியாக எடுத்துக்கொள்ளப்படுகிறது. சிகிச்சையின் காலம் மருத்துவரால் தீர்மானிக்கப்படுகிறது.
- மொவாலிஸ் - இரண்டு வாரங்கள் அல்லது ஒரு மாதத்திற்கு தினமும் 7.5 மி.கி. எடுத்துக்கொள்ளுங்கள்.
- செலிப்ரெக்ஸ் - காலையிலும் மாலையிலும் 200 மி.கி. வீதம் இரண்டு வாரங்களுக்கு எடுத்துக்கொள்ளுங்கள் (ஒரு மாதம் வரை தொடர்ந்து பயன்படுத்தலாம்).
- பிரட்னிசோலோன் - குறைந்தபட்சம் குறுகிய கால அளவில், தினமும் 40-60 மி.கி.
சிகிச்சையின் போது, மருந்துகளிலிருந்து பக்க விளைவுகள் ஏற்படுவதற்கான அதிக நிகழ்தகவை கணக்கில் எடுத்துக்கொள்வது அவசியம். இதனால், ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் மயக்கம், தலைவலி, தலைச்சுற்றலைத் தூண்டும். செரிமான அமைப்பு பிரச்சினைகள் பெரும்பாலும் காணப்படுகின்றன: குமட்டல், வயிற்று வலி, நெஞ்செரிச்சல், சளிச்சவ்வு அரிப்புகள். இரத்தப் படம் மாறக்கூடும்: இரத்த சோகை, த்ரோம்போசைட்டோபீனியா, லுகோபீனியா, அக்ரெனுலோசைட்டோசிஸ் கண்டறியப்படுகின்றன.
ப்ரெட்னிசோலோனின் பயன்பாடு முக்கியமாக நீண்டகால சிகிச்சையுடன் பக்க விளைவுகளுடன் சேர்ந்துள்ளது. எனவே, நீண்ட சிகிச்சைப் போக்கை நடத்துவதும், திடீரென மருந்தை நிறுத்துவதும் பரிந்துரைக்கப்படவில்லை.
வைட்டமின்கள்
இதய ஆரோக்கியத்திற்கு மிகவும் முக்கியமான ஊட்டச்சத்துக்களின் பட்டியல் மிகவும் விரிவானது. இருப்பினும், பெரிகார்டியல் எஃப்யூஷன் போன்ற பிரச்சனை இருந்தால், கீழே பட்டியலிடப்பட்டுள்ள வைட்டமின்களில் பெரும்பாலானவற்றையாவது உங்கள் உணவில் சேர்க்க முயற்சிக்க வேண்டும்:
- அஸ்கார்பிக் அமிலம் - அடிப்படை வளர்சிதை மாற்றத்தின் போக்கை மேம்படுத்துகிறது, இதய தசை மற்றும் இரத்த நாளங்களை பலப்படுத்துகிறது, ஹைபர்கொலெஸ்டிரோலீமியாவைத் தடுக்கிறது.
- வைட்டமின் ஏ - பெருந்தமனி தடிப்புத் தோல் அழற்சியின் வளர்ச்சியைத் தடுக்கிறது, இரத்த நாளங்களை பலப்படுத்துகிறது.
- வைட்டமின் ஈ - கொழுப்பு ஆக்சிஜனேற்றத்தைத் தடுக்கிறது, இதய திசுக்களை சேதத்திலிருந்து பாதுகாக்கிறது.
- வைட்டமின் பி - தமனி சுவர்களை வலுப்படுத்த உதவுகிறது மற்றும் இரத்தப்போக்கைத் தடுக்கிறது.
- வைட்டமின் எஃப் (கொழுப்பு அமிலங்கள்: லினோலெனிக், லினோலிக் மற்றும் அராச்சிடோனிக்) - இதய திசுக்களை வலுப்படுத்துகிறது, இரத்தக் கொழுப்பின் அளவை இயல்பாக்குகிறது, அதிகரித்த இரத்த உறைவு உருவாவதைத் தடுக்கிறது.
- கோஎன்சைம் Q10 என்பது கல்லீரலில் தொகுக்கப்பட்ட ஒரு வைட்டமின் போன்ற கூறு ஆகும், இது இதய திசுக்களுக்கு சேதம் ஏற்படுவதைத் தடுக்கும், உடலின் முன்கூட்டிய வயதைத் தடுக்கும் மற்றும் இதயத் தாளத்தில் நன்மை பயக்கும்.
- வைட்டமின் பி 1 - நரம்பு தூண்டுதல்களின் உயர்தர பரிமாற்றத்திற்கும், மாரடைப்பு சுருக்கத்தை மேம்படுத்துவதற்கும் அவசியம்.
- வைட்டமின் பி 6 - உடலில் இருந்து அதிகப்படியான கொழுப்பை அகற்றுவதை ஊக்குவிக்கிறது.
பிசியோதெரபி சிகிச்சை
நோயாளியின் மறுவாழ்வு கட்டத்தில், அனைத்து முக்கிய அறிகுறிகளும் உறுதிப்படுத்தப்பட்ட பிறகு மட்டுமே பிசியோதெரபி மற்றும் உடற்பயிற்சி சிகிச்சையைப் பயன்படுத்த முடியும். அனைத்து தசைக் குழுக்களுக்கும் மசாஜ் மற்றும் லேசான ஜிம்னாஸ்டிக்ஸ் பரிந்துரைக்கப்படுகிறது. பந்து, குச்சிகள் மற்றும் உடற்பயிற்சி இயந்திரங்களைக் கொண்ட பயிற்சிகள் படிப்படியாக சேர்க்கப்படுகின்றன. மீட்பு முன்னேறும்போது, குறைந்த இயக்கம் வலிமை பயிற்சிகள் மற்றும் விளையாட்டுகள் அனுமதிக்கப்படுகின்றன. டோஸ் செய்யப்பட்ட நடைபயிற்சி மற்றும் காலை சூடுபடுத்தல்கள் பரிந்துரைக்கப்படுகின்றன.
பின்வரும் பிசியோதெரபி நடைமுறைகள் பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன:
- 5-10 ஹெர்ட்ஸ் அதிர்வெண் கொண்ட எலக்ட்ரோஸ்லீப், 20-30 நிமிடங்கள், இரண்டு நாட்களுக்கு ஒரு முறை. சிகிச்சையின் படிப்பு 12 நடைமுறைகள் வரை.
- ஆக்ஸிஜன் சிகிச்சை - 50-60%, 20-30 நிமிடங்கள் அமர்வு காலம், ஒரு நாளைக்கு 2-3 முறை.
- கார்பன் டை ஆக்சைடு, சல்பைடு, ரேடான் மற்றும் அயோடின்-புரோமின் குளியல், ஒவ்வொரு நாளும். பாடநெறி 10-12 நடைமுறைகளை உள்ளடக்கியது.
ஏரோதெரபி மற்றும் காற்று குளியல் மூலம் நல்ல மீட்பு விளைவு எதிர்பார்க்கப்படுகிறது.
நாட்டுப்புற வைத்தியம்
இதய ஆரோக்கியத்தைப் பராமரிக்க, சரியாக சாப்பிடுவதும், அதிகமாக சாப்பிடாமல் இருப்பதும் மிகவும் முக்கியம். உணவில் கடல் உணவுகள், கொட்டைகள், சிட்ரஸ் பழங்கள், பூசணிக்காய், கீரைகள், பெர்ரி, உலர்ந்த பழங்கள் ஆகியவை இருக்க வேண்டும். ஆளி விதை எண்ணெய், மீன் எண்ணெய், தேன் மற்றும் தேனீ ரொட்டி ஆகியவற்றை எடுத்துக்கொள்ளவும் பரிந்துரைக்கப்படுகிறது.
- புதிதாக பிழிந்த கோல்ட்ஸ்ஃபுட் சாறு (இலைகள்) பெரிகார்டியல் எஃப்யூஷனுக்கு ஒரு நல்ல நாட்டுப்புற மருந்தாகக் கருதப்படுகிறது. சாற்றை ஒரு நாளைக்கு ஆறு முறை, 1-2 டீஸ்பூன் வரை குடிக்கவும். நிபுணர்களின் கூற்றுப்படி, இதயத்தின் ஆரோக்கியத்தை மேம்படுத்த வருடத்திற்கு ஒரு இரண்டு வார சிகிச்சை போதுமானது.
- தேன் மற்றும் வால்நட் சம அளவு கலவையைத் தயாரிக்கவும். பெரிகார்டியல் எஃப்யூஷனை விரைவாக குணப்படுத்த, இந்த கலவையை தினமும் 60 கிராம் சாப்பிடுங்கள்.
- 100 மில்லி கற்றாழை இலைச் சாறு மற்றும் 200 மில்லி இயற்கை தேன் கலந்து, 200 மில்லி தரமான கஹோர்ஸ் ஒயின் சேர்க்கவும். ஒவ்வொரு உணவிற்கும் முன் 1 டீஸ்பூன் கலவையை எடுத்துக் கொள்ளுங்கள்.
இதய திசுக்களில் ஏற்படும் அழற்சி செயல்முறைகளுடன் பெரிகார்டியல் எஃப்யூஷன் தொடர்புடையதாக இருந்தால், கார்ன்ஃப்ளவர் டிஞ்சர் ஒரு நல்ல தீர்வாக இருக்கும். ஒரு தேக்கரண்டி உலர்ந்த கார்ன்ஃப்ளவர்ஸை (பூக்கள்) எடுத்து, 100 மில்லி ஆல்கஹால் (அல்லது உயர்தர ஓட்கா) ஊற்றி, இரண்டு வாரங்களுக்கு ஒரு மூடிய கொள்கலனில் விடவும். பின்னர் டிஞ்சரை வடிகட்டி, உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு நாளைக்கு மூன்று முறை 20 சொட்டுகளை எடுத்துக் கொள்ளுங்கள். நோயாளியின் நிலையைப் பொறுத்து சிகிச்சையின் காலம் மாறுபடும்.
மூலிகை சிகிச்சை
பாரம்பரிய மருத்துவ சமையல் குறிப்புகளில் பெரும்பாலும் மூலிகை சிகிச்சை அடங்கும். மருத்துவ தாவரங்களைப் பயன்படுத்தி பெரிகார்டியல் எஃப்யூஷனில் இருந்து விடுபட பல அறியப்பட்ட வழிகள் உள்ளன. அவற்றில் மிகவும் பிரபலமானவற்றை பட்டியலிடுவோம்.
- மதர்வார்ட், இம்மார்டெல்லே, ஹாவ்தோர்ன் பூக்கள் மற்றும் மருத்துவ கெமோமில் கலவையைத் தயாரிக்கவும். அனைத்து பொருட்களையும் நன்கு கலந்து, 1 டீஸ்பூன் கலவையை 250 மில்லி கொதிக்கும் நீரில் சேர்க்கவும். இரவு முழுவதும் ஒரு மூடியின் கீழ் ஊற்றி, வடிகட்டி வைக்கவும். உணவுக்கு இடையில் ஒரு நாளைக்கு மூன்று முறை 100 மில்லி எடுத்துக் கொள்ளுங்கள்.
- நட்சத்திர சோம்பு, நொறுக்கப்பட்ட வலேரியன் வேர், யாரோ மூலிகை மற்றும் எலுமிச்சை தைலம் ஆகியவற்றைக் கலந்து, ஒரு தேக்கரண்டி கலவையில் 250 மில்லி கொதிக்கும் நீரை ஊற்றி, மூடியின் கீழ் சுமார் அரை மணி நேரம் வைத்திருந்து, வடிகட்டி, பகலில் 2-3 முறை கஷாயம் குடிக்கவும்.
- பெரிய பிர்ச் "கேட்கின்ஸ்" எடுத்து, அவற்றை ஒரு ஜாடியில் (1 லிட்டர்) ஊற்றி, அதை 2/3 நிரப்பி, பின்னர் ஜாடியின் மேல் ஓட்காவை நிரப்பவும். கொள்கலனை மூடி, இரண்டு வாரங்களுக்கு மருந்தை ஊற்றவும். டிஞ்சரை வடிகட்ட வேண்டாம். காலை உணவு, மதிய உணவு மற்றும் இரவு உணவிற்கு 30 நிமிடங்களுக்கு முன் ஒவ்வொரு நாளும் 20 சொட்டு மருந்தை குடிக்கவும்.
கூடுதலாக, தினமும் மூலிகை உட்செலுத்துதல் மற்றும் தேநீர் தயாரிக்க பரிந்துரைக்கப்படுகிறது, இதில் பின்வரும் மூலிகைகள் அடங்கும்: டேன்டேலியன், ஆஸ்பென் மொட்டுகள், முடிச்சு, ஹாப் கூம்புகள், எலுமிச்சை தைலம் இலைகள், தைம், வசந்த அடோனிஸ், புதினா இலைகள்.
ஹோமியோபதி
மருத்துவர் பரிந்துரைக்கும் சிகிச்சையை ஹோமியோபதி மருந்துகளுடன் வெற்றிகரமாக கூடுதலாகப் பயன்படுத்தலாம். பெரிகார்டியல் எஃப்யூஷனின் காரணத்தைப் பொறுத்து அவை தேர்ந்தெடுக்கப்படுகின்றன. நோயியலின் முக்கிய அறிகுறிகள், நோயாளியின் அரசியலமைப்பு அம்சங்கள், அவரது வயது மற்றும் அதனுடன் தொடர்புடைய நோய்கள் இருப்பது ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. பெரும்பாலும், பெரிகார்டியல் எஃப்யூஷனுடன், நிபுணர்கள் பின்வரும் மருந்துகளைப் பயன்படுத்த அறிவுறுத்துகிறார்கள்:
- அகோனைட் - மார்பு வலியை நீக்கவும், இதய தாளம் மற்றும் இரத்த அழுத்தத்தை இயல்பாக்கவும் உதவுகிறது. இதய நோயியலின் விரைவான வளர்ச்சிக்கு அகோனைட் குறிப்பாக பரிந்துரைக்கப்படுகிறது.
- மாரடைப்பிற்குப் பிறகு இதயத்தை மீட்டெடுக்க ஆர்னிகா பெரும்பாலும் பயன்படுத்தப்படுகிறது, ஏனெனில் இது மையோகார்டியத்தை தொனிக்கிறது, இதய சுருக்கங்களை இயல்பாக்குகிறது மற்றும் இதய திசுக்களுக்கு ஏற்படும் சேதத்தை குணப்படுத்துவதை ஊக்குவிக்கிறது.
- கற்றாழை - பெரிகார்டியல் எஃப்யூஷன் அழுத்தம் குறைதல், பலவீனமான துடிப்பு மற்றும் மார்பில் சுருக்க உணர்வு ஆகியவற்றுடன் இருந்தால் இது பரிந்துரைக்கப்படுகிறது.
- ஆர்சனிகம் ஆல்பம் - அதிகரித்த சோர்வு, நாள்பட்ட பெரிகார்டியல் எஃப்யூஷன், மார்பில் எரியும் வலி ஆகியவற்றுடன் கூடிய பலவீனமான அமைப்புக்கு பயன்படுத்தப்படுகிறது.
- நாள்பட்ட திசு ஹைபோக்ஸியா, பலவீனமான பெரிகார்டியல் இரத்த ஓட்டம் மற்றும் நாள்பட்ட இருதய நுரையீரல் பற்றாக்குறை ஆகியவற்றிற்கு கார்போ வெஜிடபிலிஸ் பரிந்துரைக்கப்படுகிறது.
- பெரிகார்டியல் எஃப்யூஷன் ஆஞ்சினா பெக்டோரிஸ், கடுமையான கரோனரி பற்றாக்குறை, உயர் இரத்த அழுத்தம் ஆகியவற்றுடன் தொடர்புடையதாக இருந்தால் குளோனோயின் உதவுகிறது.
- க்ரேட்டகஸ் - வயதானவர்களுக்கு ஏற்படும் எஃப்யூஷனை அகற்றவும், இதய வீக்கம், மாரடைப்பு ஹைபர்டிராபி மற்றும் நிலையான ஆஞ்சினா ஆகியவற்றிலும் பயன்படுத்தப்படுகிறது.
அறுவை சிகிச்சை
அதிக அளவு வெளியேற்றம் குவிந்தால், அதை வெளியேற்ற வேண்டும். இது அறுவை சிகிச்சை மூலம் பெரிகார்டியல் பஞ்சர் மூலம் செய்யப்படுகிறது, இதில் ஒரு வெற்று ஊசியை பெரிகார்டியல் இடத்தில் செருகப்படுகிறது. இந்த செயல்முறை பெரும்பாலும் இதயத்தை விடுவிப்பதற்கும் அதிகப்படியான திரவத்தை அகற்றுவதற்கும் செய்யப்படுகிறது, மேலும் இது ஒப்பீட்டளவில் பாதுகாப்பான சிகிச்சை முறையாகக் கருதப்படுகிறது.
பஞ்சர் ஒரு மருத்துவரால் மட்டுமே செய்யப்படுகிறது. இதயத்தின் எல்லைக்குக் கீழே உள்ள ஒரு குறிப்பிட்ட புள்ளியில் ஒரு பெரிய லுமினுடன் கூடிய ஒரு சிறப்பு ஊசி செருகப்படுகிறது. அதிக அளவு கசிவு இருந்தால், அது உடனடியாக அகற்றப்படாது, ஒரு நேரத்தில் தோராயமாக 150-200 மில்லி. கசிவில் சீழ் கண்டறியப்பட்டால், ஆண்டிபயாடிக் கரைசல்களை பெரிகார்டியல் குழிக்குள் செலுத்தலாம்.
கடுமையான சந்தர்ப்பங்களில், மார்பை வெட்டி இதயப் புறணியை அகற்றும் அறுவை சிகிச்சையான தோரகோடமி தேவைப்படலாம். இந்த செயல்முறை அடிக்கடி செய்யப்படுவதில்லை, மேலும் அறுவை சிகிச்சைக்குப் பிறகு இறப்பு விகிதம் 10% வரை இருக்கும்.
தடுப்பு
பெரிகார்டியல் எஃப்யூஷனின் அடிப்படைத் தடுப்பு, அதன் நிகழ்வுக்கு பங்களிக்கும் நோய்க்குறியீடுகளைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. உடலின் பொதுவான வலுப்படுத்தல் மற்றும் நோயெதிர்ப்பு பாதுகாப்பின் தரத்தை மேம்படுத்துவதில் குறிப்பாக கவனம் செலுத்தப்பட வேண்டும்.
மருத்துவர்கள் அறிவுறுத்துகிறார்கள்:
- பெரும்பாலும் பசுமையான பகுதிகளில் நடந்து, சுத்தமான காற்றை சுவாசிக்கவும்;
- மிதமான உடல் செயல்பாடுகளைப் பயிற்சி செய்யுங்கள், காலை பயிற்சிகள் செய்யுங்கள்;
- எலக்ட்ரோலைட் சமநிலையை பராமரிக்கவும், போதுமான திரவங்களை குடிக்கவும்;
- நன்றாக சாப்பிடுங்கள், உடலுக்கு தேவையான அனைத்து ஊட்டச்சத்துக்களையும் வழங்குங்கள்;
- புகைபிடிப்பதைத் தவிர்க்கவும் (செயலற்ற புகைபிடித்தல் உட்பட), மதுவை துஷ்பிரயோகம் செய்யாதீர்கள்.
முற்றிலும் ஆரோக்கியமான மக்கள் கூட இருதய அமைப்பின் நிலையை முறையாகக் கண்காணிக்க மருத்துவர்களால் பரிந்துரைக்கப்படுகிறார்கள்: ஒவ்வொரு 2 வருடங்களுக்கும் ஒரு முறை ஈ.சி.ஜி அல்லது இதயத்தின் அல்ட்ராசவுண்ட் செய்யுங்கள்.
முன்அறிவிப்பு
பெரிகார்டியல் எஃப்யூஷனின் முன்கணிப்பு பல காரணிகளைப் பொறுத்தது. முக்கிய சாத்தியமான சிக்கல் கார்டியாக் டம்போனேட்டின் வளர்ச்சியாகும், அதே போல் பராக்ஸிஸ்மல் ஏட்ரியல் ஃபைப்ரிலேஷன் அல்லது சூப்பர்வென்ட்ரிகுலர் டாக்ரிக்கார்டியாவும் ஆகும். எக்ஸுடேடிவ் பெரிகார்டிடிஸ் பெரும்பாலும் நாள்பட்டதாகவும் சுருக்கமாகவும் மாறும்.
அதிக இறப்பு விகிதம் கார்டியாக் டம்போனேடில் காணப்படுகிறது, எனவே இதுபோன்ற சூழ்நிலையில் நோயின் விளைவை தெளிவாகக் கணிப்பது சாத்தியமில்லை. அத்தகைய முன்னறிவிப்பின் தரம் பெரும்பாலும் நோயியலின் காரணத்தைப் பொறுத்தது, வழங்கப்படும் மருத்துவ கவனிப்பின் சரியான நேரத்தில் சார்ந்துள்ளது என்று நிபுணர்கள் சுட்டிக்காட்டுகின்றனர். நீங்கள் டம்போனேட் உருவாக அனுமதிக்காவிட்டால், நோயாளிக்கு எந்த எதிர்மறையான விளைவுகளும் இல்லாமல் பெரிகார்டியல் எஃப்யூஷனை அகற்ற முடியும்.

