கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
நியூரோலெப்டிக் நோய்க்குறி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
நியூரோலெப்டிக் நோய்க்குறி (NMS) என்பது அரிதான ஆனால் உயிருக்கு ஆபத்தான நிலை, நியூரோலெப்டிக் மருந்துகளை உட்கொள்வதால் உடலின் ஒரு தனித்துவமான எதிர்வினை, இது அதிகரித்த உடல் வெப்பநிலை, தசை விறைப்பு, மன நிலையில் ஏற்படும் மாற்றங்கள் மற்றும் தன்னியக்க நரம்பு மண்டலத்தின் ஒழுங்குமுறையின் சீர்குலைவு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நியூரோலெப்டிக் சிகிச்சை தொடங்கிய சிறிது நேரத்திலேயே அல்லது எடுத்துக் கொள்ளப்பட்ட மருந்துகளின் அளவை அதிகரித்த பிறகு NMS பெரும்பாலும் உருவாகிறது.
நோயியல்
நியூரோலெப்டிக் மருந்துகளை உட்கொள்ளும் நோயாளிகளில் நியூரோலெப்டிக் நோய்க்குறி 0.07-2.2% நிகழ்வுகளில் ஏற்படுகிறது. இது 2:1 என்ற விகிதத்தில் பெண்களை விட ஆண்களில் அதிகமாகக் காணப்படுகிறது. நோயாளியின் சராசரி வயது 40 ஆண்டுகள் ஆகும்.
அடிப்படை நோய்க்கான சிகிச்சை ஏற்கனவே தொடங்கப்பட்டிருந்தால், நியூரோலெப்டிக் நோய்க்குறியின் அதிர்வெண் பல காரணிகளைப் பொறுத்தது - தேர்ந்தெடுக்கப்பட்ட மருந்து, நோயாளியின் உடல் மற்றும் மன நிலை மற்றும் முந்தைய தலை காயங்கள். சிகிச்சையின் தொடக்கத்தில், 15-21 ஆம் நாளில் முதல் அறிகுறிகள் உருவாகின்றன. NS இன் மூன்றில் ஒரு பங்கு வழக்குகள் சிகிச்சை முறையின் தனித்தன்மையுடன் தொடர்புடையதாக இருக்கலாம் - மருந்தளவு விரைவாக அதிகரிப்பது அல்லது மேம்பட்ட விளைவைக் கொண்ட மருந்துகளின் கூடுதல் குழுக்களின் அறிமுகம். ஒரு உதாரணம், ஆன்டிசைகோடிக் விளைவை விரைவாக அடைய, அமினாசின் மற்றும் ஹாலோபெரிடோலுடன் சிகிச்சையளிக்கும் போது. மேலும், மருந்துகளை திடீரென திரும்பப் பெறுவதால் எக்ஸ்ட்ராபிரமிடல் மாற்றங்கள் மோசமடையக்கூடும் - "திரும்பப் பெறுதல் நோய்க்குறி".
நியூரோலெப்டிக் நோய்க்குறி மற்றும் வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி ஆகியவை ஆரோக்கியமான மனநிலை உள்ள நோயாளிகளுக்கு மட்டுமல்ல, ஸ்கிசோஃப்ரினியா, பாதிப்புக் கோளாறுகள், ஸ்கிசோஆஃபெக்டிவ் சைக்கோசிஸ், அத்துடன் கருப்பையில் அல்லது பிரசவத்தின் போது பெறப்பட்ட மூளையின் நோய்க்குறியியல் (தாயில் கர்ப்ப காலத்தில் நச்சுத்தன்மை, முன்கூட்டிய காலம், கர்ப்பத்தின் முதல் பாதியில் தாயால் ஏற்படும் தொற்றுகள், தொப்புள் கொடி சிக்குதல் மற்றும் கழுத்தை நெரித்தல், பிறப்பு காயங்கள், முன்கூட்டிய காலம்) போன்ற வரலாற்றைக் கொண்டவர்களிடமும் உருவாகின்றன. இந்த உண்மைகள் நோயாளியின் மூளை ஏற்கனவே சிறு வயதிலேயே கரிம சேதத்தைப் பெற்றுள்ளது மற்றும் மிகவும் பாதிக்கப்படக்கூடியது என்பதைக் குறிக்கிறது.
ஆரம்பகால கரிம மூளை பாதிப்பு வரலாறு இல்லாத நோயாளிகளைப் பொறுத்தவரை, நியூரோலெப்டிக் மருந்துகளுக்கு சகிப்புத்தன்மை இல்லாதது நீர்-எலக்ட்ரோலைட் சமநிலையை மீறுவதற்கும் சோர்வை ஏற்படுத்துவதற்கும் வழிவகுக்கும்.
காரணங்கள் நியூரோலெப்டிக் நோய்க்குறி
ஆன்டிசைகோடிக் மருந்துகளை உட்கொள்வதன் விளைவாக உருவாகும் நரம்பியல் கோளாறுகளின் குழுவை NS குறிக்கிறது. NS இன் வெளிப்பாட்டின் தன்மையால் அவை மிகவும் பன்முகத்தன்மை கொண்டவை, அவை கடுமையான மற்றும் நாள்பட்டதாக இருக்கலாம். அமினாசின் சிகிச்சை முறையின் வளர்ச்சியின் விடியலில், மூளை மாற்றங்கள் சாதாரண நிகழ்வுகளாகக் கருதப்பட்டன, மேலும் பல மருத்துவர்கள் இது சிகிச்சையின் நேர்மறையான இயக்கவியலின் அறிகுறி என்று நம்பினர். இருப்பினும், காலப்போக்கில், இந்த நிகழ்வின் ஆழமான ஆய்வு பல மிகவும் தீவிரமான மற்றும் சில சந்தர்ப்பங்களில், மீளமுடியாத மனோதத்துவ மாற்றங்களை வெளிப்படுத்தியது.
இருப்பினும், நியூரோலெப்டிக் மருந்துகளைப் பயன்படுத்திய பிறகு மிக உயர்ந்த தரமான சிகிச்சை முடிவுகள் அடையப்படுகின்றன, பார்கின்சன் நோயால் பாதிக்கப்பட்டவர்களில் மூன்றில் ஒரு பங்கு வழக்குகள் அவற்றின் பயன்பாட்டால் தூண்டப்படுகின்றன என்ற உண்மையை நாம் கணக்கில் எடுத்துக் கொள்ளாவிட்டாலும் கூட. NS ஒரு நபரின் ஆளுமையில் எதிர்மறையான தாக்கத்தை ஏற்படுத்துகிறது - அவர் சமூகமற்றவராக மாறுகிறார், வேலை செய்யும் திறனை இழக்கிறார், மேலும் அவரது வாழ்க்கைத் தரம் குறைகிறது.
இந்த கோளாறின் வெளிப்பாட்டின் மூன்று நிலைகள் உள்ளன - ஆரம்ப, நீடித்த மற்றும் நாள்பட்ட. அறிகுறிகளின் தன்மைக்கு ஏற்ப, பின்வரும் வடிவங்கள் உள்ளன:
- நியூரோலெப்டிக் பார்கின்சோனிசம்;
- கடுமையான டிஸ்டோனியா;
- அகிடோசியா;
- தாமதமான டிஸ்கினீசியா;
- நியூரோலெப்டிக் வீரியம் மிக்க நோய்க்குறி.
ஆன்டிசைகோடிக்குகளை எடுத்துக் கொள்ளும்போது நியூரோலெப்டிக் நோய்க்குறியின் வளர்ச்சிக்கான காரணங்கள் இன்னும் முழுமையாக அடையாளம் காணப்படவில்லை. டோபமைன் ஏற்பிகள் தடுக்கப்படுவதே கோளாறுக்கான காரணம் என்று மருத்துவர்கள் ஒரு கருதுகோளை முன்மொழிந்துள்ளனர், இது நரம்பியக்கடத்திகளின் சமநிலையின்மைக்கும் தாலமஸ் மற்றும் துணைக் கார்டிகல் கட்டமைப்புகளுக்கு இடையிலான தொடர்பை நிறுத்துவதற்கும் வழிவகுக்கிறது.
ஆபத்து காரணிகள்
நியூரோலெப்டிக் நோய்க்குறி ஆன்டிசைகோடிக்குகளை உட்கொள்வதால் மட்டுமல்ல, பிற காரணங்களுக்காகவும் உருவாகலாம். நியூரோலெப்டிக் நோய்க்குறியின் வளர்ச்சிக்கான ஆபத்து காரணிகள்:
வித்தியாசமான ஆன்டிசைகோடிக் மருந்துகளுடன் நீண்டகால சிகிச்சை:
- ப்யூடிரோபினோன்கள் - ஹாலோபெரிடோல், டோம்பெரிடோன், பென்பெரிடோல்;
- பினோதியாசின்கள் - டைபென்சோதியாசின், தியோடிஃபெனிலமைன், பாரடிபென்சோதியாசின்;
- தியோக்சாந்தீன்கள் - குளோபிக்சால், ட்ரக்சல், ஃப்ளூயன்சால்.
ஆன்டிசைகோடிக் சிகிச்சையில் மருந்துகளின் பக்க விளைவுகள்:
- நியூரோலெப்டிக்ஸின் அதிக ஆரம்ப அளவுகள்;
- தெளிவான அளவு இல்லாமல் உயர்-கூறு நியூரோலெப்டிக்ஸ் சிகிச்சை;
- நியூரோலெப்டிக்ஸ் ஊசி;
- வெளிப்படையான எக்ஸ்ட்ராபிரமிடல் கோளாறு ஏற்பட்டால், அடிப்படை மனநோய்க்கான சிகிச்சை;
- மருந்துகளின் அளவை மிக விரைவாக அதிகரித்தல்;
- நியூரோலெப்டிக்குகளுடன் பொருந்தாத மருந்துகளின் நிர்வாகம்.
சிறப்பியல்பு அம்சங்களின் வரலாற்றில் பதிவு செய்தல்:
- நோயறிதல் மற்றும் நல்வாழ்வைக் கண்காணிக்காமல் ECT பரிந்துரைத்தல்;
- நீரிழப்பு உண்மை;
- உடல் சோர்வு உண்மை (போதுமான அல்லது போதுமான ஊட்டச்சத்து);
- சைக்கோமோட்டர் கிளர்ச்சியின் உண்மை;
- கேட்டடோனியா;
- நாள்பட்ட குடிப்பழக்கம்;
- நீர்-எலக்ட்ரோலைட் சமநிலையின்மை;
- தைராய்டு சுரப்பியின் செயலிழப்பு.
மூளை திசுக்களுக்கு கரிம சேதம்:
- அதிர்ச்சிகரமான மூளை காயம்;
- அதிர்ச்சி காரணமாக என்செபலோபதி;
- டிமென்ஷியா;
- தொடர்ச்சியான எக்ஸ்ட்ராபிரமிடல் கோளாறு.
நோய் தோன்றும்
நரம்பியல் கோளாறின் சாராம்சம் அடித்தள கருக்களுக்கு அருகில் பலவீனமான நரம்பியல் கடத்துத்திறன் ஆகும். நியூரோலெப்டிக் நோய்க்குறியின் நோய்க்கிருமி உருவாக்கம் டோபமினெர்ஜிக் நியூரோ டிரான்ஸ்மிஷனை அடக்குவதில் உள்ளது, இது எக்ஸ்ட்ராபிரமிடல் கோளாறுகள் மற்றும் அதிகரித்த தசை தொனியை ஏற்படுத்துகிறது. இதன் விளைவாக, கால்சியம் வெளியிடப்படுகிறது மற்றும் தசை திசு படிப்படியாக அழிக்கப்படுகிறது. அதே நேரத்தில், ஹைபோதாலமஸில் உள்ள தாவர மையங்கள் தடுக்கப்படுகின்றன, இது வெப்ப உற்பத்தியின் மீதான கட்டுப்பாட்டை இழக்க வழிவகுக்கிறது மற்றும் அதிக வெப்பநிலைக்கு காரணமாகிறது. மேலும், தாவர கருக்களின் டோபமைன் முற்றுகை ஹைபர்கேடகோலமினீமியா, ஹைப்பர்சிம்பதிகோடோனியா மற்றும் ஹைபர்கார்டிசோலீமியாவுக்கு வழிவகுக்கிறது. இந்த மாற்றங்கள் அசாதாரணமானவை மற்றும் உயிருக்கு நேரடி அச்சுறுத்தலை ஏற்படுத்துகின்றன.
இருப்பினும், நியூரோலெப்டிக் சிகிச்சை எப்போதும் கடுமையான நரம்பியல் மாற்றங்களை ஏற்படுத்தாது. முன்கணிப்பு காரணிகளும் முக்கிய பங்கு வகிக்கின்றன - சிகிச்சை முறை மற்றும் காலம், முதன்மை மற்றும் கூடுதல் மருந்துகள், கிரானியோசெரிபிரல் காயங்கள் மற்றும் நோயாளியின் உடல் நிலை.
ஆன்டிசைகோடிக்குகள் மிகவும் வலிமையான மருந்துகள், நீண்ட நேரம் எடுத்துக் கொள்ளும்போது, சுயமாக மருந்து எடுத்துக் கொள்ளும்போது அல்லது பரிந்துரைக்கப்பட்ட அளவுகள் அதிகரிக்கும்போது, அவை கடுமையான மனநல மாற்றங்கள், இயலாமை மற்றும் சமூகமயமாக்கலுக்கு வழிவகுக்கும். எனவே, அவற்றை எச்சரிக்கையுடன் எடுத்துக்கொள்ள வேண்டும், மேலும் நோயாளிக்கு தேவையான உதவி மற்றும் ஆதரவு வழங்கப்பட வேண்டும்.
அறிகுறிகள் நியூரோலெப்டிக் நோய்க்குறி
நியூரோலெப்டிக் நோய்க்குறி என்பது ஆரம்ப கட்டத்திலேயே கண்டறியப்பட்டால், எதிர்காலத்தில் கடுமையான மனநல கோளாறுகளைத் தவிர்க்க உதவும் அறிகுறிகளின் குழுவை அடிப்படையாகக் கொண்டது. நியூரோலெப்டிக் நோய்க்குறியின் முக்கிய அறிகுறிகள்:
- மோசமடைந்து வரும் தசை பலவீனம் மற்றும் அதிக வெப்பநிலை. தசைகளின் லேசான ஹைபர்டோனிசிட்டியாக வெளிப்படுத்தப்படலாம் மற்றும் நகர முடியாத நிலையை அடையலாம் ("ஈயக் குழாய்" அறிகுறி).
- எக்ஸ்ட்ராபிரமிடல் கோளாறுகளின் குழுவிலிருந்து அறிகுறிகளின் தோற்றம் - கொரியா, டைசர்த்ரியா, பிராடிகினீசியா, மெல்லும் தசைகளின் பிடிப்பு காரணமாக விழுங்க இயலாமை, கட்டுப்பாடற்ற கண் அசைவுகள், "அலைந்து திரியும் பார்வை", மிகையான முகபாவனைகள், அதிகரித்த அனிச்சைகள், கைகள், கால்கள், தலை நடுக்கம், சமநிலையை பராமரிக்க இயலாமை, இடம் இழப்பு, நடப்பதில் சிரமம்.
- அதிக வெப்பநிலை, 41-41 டிகிரி வரை, அவசர மருத்துவ தலையீடு தேவைப்படுகிறது.
- உடலியல் விலகல்கள் - டாக்ரிக்கார்டியாவின் தோற்றம், இரத்த அழுத்தத்தில் தாவல்கள், வெளிர் தோல் மற்றும் ஹைப்பர்ஹைட்ரோசிஸ், உமிழ்நீர், என்யூரிசிஸ்.
- நீர்-எலக்ட்ரோலைட் சமநிலையின்மை, சோர்வு - மூழ்கிய கண்கள், வறண்ட சளி சவ்வுகள், மந்தமான தோல், நாக்கில் பூச்சு.
- மனநல கோளாறுகள் - பதட்டம், மயக்கம், கேடடோனியாவின் தோற்றம், நனவின் மேகமூட்டம்.
முதல் அறிகுறிகள்
NS, ஒரு விதியாக, திடீரெனத் தொடங்குவதில்லை, எனவே நியூரோலெப்டிக் நோய்க்குறியின் முதல் அறிகுறிகள் நோயின் தொடக்கத்தை சரியான நேரத்தில் அடையாளம் காண உதவும், அப்போது அது மிக விரைவாகவும் ஆரோக்கியத்திற்கு தீங்கு விளைவிக்காமல் நிறுத்தப்படும்.
பிராடிகினீசியா - இயக்கத்தின் சிரமம் கவனிக்கத்தக்கதாகிறது, அவை மெதுவாக உள்ளன, திருப்பங்கள் கடினமாக உள்ளன. அசைவுகள் முழுமையடையாத அளவில், படிப்படியாக நிகழ்கின்றன - "கோக்வீல்" அறிகுறி, நோயாளி சமநிலையை பராமரிக்க முடியாது, நகர்த்துவது கடினமாகிறது, நடுக்கம் தலை, கைகள், கால்கள் வரை பரவுகிறது, முகபாவனை முகமூடி போன்றது, பேச்சு மெதுவாக அல்லது இல்லாமை, உமிழ்நீர் சுரப்பு அதிகரிக்கிறது. ஆளுமையில் மன மாற்றங்கள் மிகவும் கவனிக்கத்தக்கதாகின்றன - மனச்சோர்வு, சமூகமின்மை, மோசமான மனநிலை, சிந்தனைத் தடை.
இந்த நோய்க்குறி சிகிச்சையின் முதல் வாரத்தில் உருவாகிறது மற்றும் வயதானவர்களில் இது மிகவும் பொதுவானது.
பலவீனமான பிணைப்பு நியூரோலெப்டிக்குகளுடன் (ஹாலோபெரிடோல், ஃப்ளூபெனசின், ட்ரிஃப்டாசின்) சிகிச்சையளிக்கப்படும்போது பார்கின்சோனிசம் குறிப்பாக உச்சரிக்கப்படுகிறது. வித்தியாசமான ஆன்டிசைகோடிக்குகளுடன் சிகிச்சையளிக்கப்படும்போது பார்கின்சோனிசம் மிகவும் அரிதானது.
மருந்துகளால் ஏற்படும் பார்கின்சோனிசம் குறுகிய காலம் நீடிக்கும் மற்றும் சிகிச்சை நிறுத்தப்பட்ட பிறகு மறைந்துவிடும், ஆனால் அறிகுறிகள் மீள முடியாததாகவும் வாழ்நாள் முழுவதும் நீடிக்கும் வகையிலும் அவ்வப்போது நிகழ்வுகள் உள்ளன.
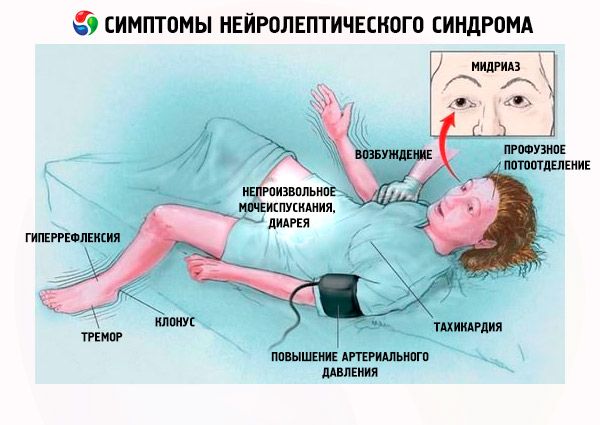
எனவே, நியூரோலெப்டிக் நோய்க்குறியின் முதல் மருத்துவ அறிகுறிகள் பின்வருமாறு:
- தசை விறைப்பு.
- ஹைபர்தர்மியா (வெப்பநிலை > 38°C).
- வியர்வை.
- உமிழ்நீர்.
- தோல் வெளிறிப்போதல்.
- டிஸ்ஃபேஜியா.
- மூச்சுத் திணறல்.
- டச்சிப்னியா, சுவாசக் கோளாறு (31% வழக்குகளில்).
- டாக்ரிக்கார்டியா.
- அதிகரித்த அல்லது நிலையற்ற இரத்த அழுத்தம்.
- ஹைபோக்ஸீமியா.
- நடுக்கம்.
- சிறுநீர் மற்றும் மலம் கழித்தல் இல்லாமை.
- நடை தொந்தரவு.
- சைக்கோமோட்டர் கிளர்ச்சி.
- மயக்கம், சோம்பல், மயக்கம், கோமா.
 [ 25 ]
[ 25 ]
நிலைகள்
எக்ஸ்ட்ராபிரமிடல் கோளாறுகளுக்கான சரியான காரணங்கள் அடையாளம் காணப்படவில்லை, ஆனால் மனநல மருத்துவம் மற்றும் நரம்பியல் துறையில் உள்ள பெரும்பாலான நிபுணர்கள், தாலமஸ் மற்றும் சப்கார்டிகல் மண்டலத்திற்கு இடையிலான தொடர்பை அழிப்பதன் மூலம் டோபமைன் ஏற்பிகளைத் தடுப்பதன் கருதுகோளைக் கடைப்பிடிக்கின்றனர். எந்தவொரு நியூரோலெப்டிக் மருந்துகளையும் உட்கொள்வதன் மூலம் கோளாறுகள் தூண்டப்படலாம், ஆனால் வழக்கமான ஆன்டிசைகோடிக் மருந்துகளுடன் சிகிச்சைக்குப் பிறகு அவை மிகவும் உச்சரிக்கப்படுகின்றன.
நியூரோலெப்டிக் நோய்க்குறியின் பின்வரும் நிலைகள் வேறுபடுகின்றன:
- நியூரோலெப்டிக் பார்கின்சோனிசத்தின் உருவாக்கம். இயக்கங்கள் இடைவிடாது மாறும், நபர் செயலற்றவராக இருப்பார், முக தசைகள் அசைவில்லாமல் இருக்கும், உமிழ்நீர் மற்றும் வியர்வை தோன்றும், கவனம் செலுத்துவது கடினம், தகவல்களை நினைவில் வைத்து ஒருங்கிணைக்கும் திறன் குறைகிறது, சுற்றியுள்ள உலகில் ஆர்வம் இழக்கப்படுகிறது.
- கடுமையான டிஸ்டோனியா. மருந்து சிகிச்சையின் தொடக்கத்திலோ அல்லது முக்கிய மருந்தின் அளவை அதிகரித்த பின்னரோ ஏற்படுகிறது. தன்னிச்சையான தசைப்பிடிப்பு தோன்றும், இது அசௌகரியத்தை ஏற்படுத்துகிறது, மேலும் கடுமையான சந்தர்ப்பங்களில் மூட்டு இடப்பெயர்வுகளுக்கு வழிவகுக்கிறது.
- அகதிசியாவின் ஆரம்ப அல்லது தாமதமான வடிவங்கள். அதிகரித்த மோட்டார் திறன்கள், இயக்கத்திற்கான தேவை, செயல்கள். நபர் பதட்டமாக, கவலையாக, தொடர்ந்து துணிகளைத் தொடுவதை அல்லது இழுப்பதை உணர்கிறார். இந்த நிலை பெரும்பாலும் மனச்சோர்வினால் மோசமடைகிறது, இது ஆரம்ப நோயின் போக்கை சிக்கலாக்குகிறது மற்றும் தற்கொலைக்கு கூட வழிவகுக்கும்.
- தாமதமான டிஸ்கினீசியா நிலை. சிகிச்சையின் தொடக்கத்திலிருந்து நீண்ட காலத்திற்குப் பிறகு உருவாகிறது, முக்கியமாக வயதான காலத்தில் ஏற்படுகிறது. தசைப்பிடிப்பு, நடை சிதைவு, சமூகமயமாக்கலில் சிக்கல்கள், பேச்சு கோளாறுகள் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறியின் உருவாக்கம். நியூரோலெப்டிக் சிகிச்சைக்குப் பிறகு ஏற்படும் அனைத்து சிக்கல்களிலும் கால் பங்கிற்கு MNS காரணமாகிறது. அவசர மருத்துவமனையில் அனுமதித்தல் மற்றும் தீவிர சிகிச்சை அளித்தாலும் கூட, சாதகமான விளைவு உத்தரவாதம் அளிக்கப்படுவதில்லை மற்றும் ஆளுமை மாற்றங்கள் ஏற்கனவே மீள முடியாதவை என்பது ஆபத்து.
படிவங்கள்
வளர்ச்சி விகிதத்தைப் பொறுத்து, கடுமையான, நீடித்த மற்றும் நாள்பட்ட நியூரோலெப்டிக் கோளாறுகளை வேறுபடுத்துவது வழக்கம். சிகிச்சையின் ஆரம்ப கட்டங்களில் வளரும் கடுமையான வடிவத்தில், எந்த தீவிரமான மீளமுடியாத மாற்றங்களும் காணப்படவில்லை. நிலையை இயல்பாக்க, நியூரோலெப்டிக்ஸின் அளவை ரத்து செய்ய அல்லது குறைக்க போதுமானது.
ஆன்டிசைகோடிக் மருந்துகளுடன் நீண்டகால சிகிச்சையுடன் நீடித்த போக்கைக் காணலாம், ஆனால் இந்த நிலை மிகவும் கடுமையானது, மேலும் புண்களின் தீவிரத்தைப் பொறுத்து, மருத்துவமனையில் கண்காணிப்பின் கீழ் சிகிச்சை தேவைப்படலாம். மருந்தை நிறுத்திய சில மாதங்களுக்குள் அறிகுறிகள் மறைந்துவிடும்.
நியூரோலெப்டிக்ஸின் நீண்டகால பயன்பாட்டின் பின்னணியில் நாள்பட்ட வடிவம் ஏற்படுகிறது; அனைத்து மாற்றங்களும் ஏற்கனவே மீள முடியாதவை மற்றும் மருந்து சிகிச்சையின் தந்திரோபாயங்களைப் பொறுத்து சரி செய்யப்படவில்லை.
நியூரோலெப்டிக் நோய்க்குறியின் வகைகளை ஒன்றிணைக்கும் அறிகுறிகள்:
- சோம்பல், சோம்பல், விண்வெளியில் மோசமான நோக்குநிலை, இயக்கத்தில் சிக்கல்கள், தசைப்பிடிப்பு மற்றும் நடுக்கம்.
- அக்கறையின்மை, மனச்சோர்வு மனநிலை, சமூக விரோதம்.
- வீரியம் மிக்க வளர்ச்சி ஏற்பட்டால் - முழுமையான அசைவின்மை, தொடர்பு இல்லாமை, ஹைபர்தர்மியா.
NS என்பது மிகவும் தீவிரமான ஒரு நிலையாகும், இதற்கு திறமையான மற்றும் சரியான நேரத்தில் சிகிச்சை அளிப்பது மட்டுமல்லாமல், இரண்டாம் நிலை தொற்று, படுக்கைப் புண்கள், நிமோனியா மற்றும் தற்செயலான காயம் ஏற்படுவதைத் தடுக்க நோயாளி பராமரிப்பும் தேவைப்படுகிறது.
வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி
நீடித்த நியூரோலெப்டிக் சிகிச்சையின் விளைவாக, வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி போன்ற உயிருக்கு ஆபத்தான சிக்கல் உருவாகிறது. இருப்பினும், டோபமைன் ஏற்பிகளைத் தடுக்கும் பிற மருந்துகளை உட்கொண்ட பிறகும் இது உருவாகலாம். நியூரோலெப்டிக் சிகிச்சைக்குப் பிறகு ஏற்படும் அனைத்து சிக்கல்களிலும் MNS கால் பங்கைக் கொண்டுள்ளது. அவசர மருத்துவமனையில் அனுமதிக்கப்பட்டாலும், தீவிர சிகிச்சையின் போக்கிலும் கூட, சாதகமான விளைவு உத்தரவாதம் அளிக்கப்படவில்லை மற்றும் ஆளுமை மாற்றங்கள் ஏற்கனவே மீள முடியாதவை என்பதுதான் ஆபத்து.
ஆரம்ப கட்டத்திலேயே உதவி வழங்குவதற்காக, வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறியை மற்ற நோய்களிலிருந்து வேறுபடுத்துவது முக்கியம். மருத்துவ படம் மிகவும் ஒத்திருக்கிறது:
- செரோடோனின் நோய்க்குறி;
- கொடிய கேட்டடோனியா;
- தொற்று நோய்கள் - மூளையழற்சி, டெட்டனஸ், மூளைக்காய்ச்சல், ரேபிஸ், செப்சிஸ்;
- வலிப்பு நோய் நிலை;
- திரும்பப் பெறுதல் (ஆல்கஹால், பார்பிட்யூரேட், மயக்க மருந்து);
- இஸ்கிமிக் பக்கவாதம்;
- ஹைபர்தர்மியாவின் வீரியம் மிக்க வடிவம்;
- வெப்ப பக்கவாதம், அதிக வெப்பம்;
- மருந்துகளுடன் விஷம் (ஆம்பெடமைன், சாலிசிலேட்டுகள், கன உலோக உப்புகள், ஆர்கனோபாஸ்பரஸ் கலவைகள், ஆன்டிகோலினெர்ஜிக்ஸ், ஸ்ட்ரைக்னைன், லித்தியம்);
- ஆட்டோ இம்யூன் கோளாறுகள்;
- சிஎன்எஸ் கட்டிகள்.
எக்ஸ்ட்ராபிரமிடல் நியூரோலெப்டிக் நோய்க்குறி
பெரும்பாலான சந்தர்ப்பங்களில் நியூரோலெப்டிக் சிகிச்சையானது மோட்டார், தன்னியக்க மற்றும் மனநல கோளாறுகளுக்கு வழிவகுக்கிறது. எக்ஸ்ட்ராபிரமிடல் நியூரோலெப்டிக் நோய்க்குறி என்பது மூளையின் பிரமிடு கட்டமைப்புகளுக்கு சேதம் ஏற்படுவதைக் குறிக்கும் அறிகுறிகளின் தொகுப்பாகும். இந்த பிரிவில் பார்கின்சோனிசம், டிஸ்டோனியா, கைகள், தலை நடுக்கம், கொரியா, அகதிசியா, மயோக்ளோனிக் வலிப்புத்தாக்கங்கள் ஆகியவை அடங்கும். ஆன்டிசைகோடிக்குகளை எடுத்துக்கொள்வதால் ஏற்படும் மோட்டார் கோளாறுகள் பின்வருமாறு பிரிக்கப்படுகின்றன:
- பார்கின்சன் நோய். லேசான போக்கை, கண்ணாடி போன்ற புண்கள், அதிக புரோலாக்டின் அளவுகள், இயக்கத்தின் மந்தநிலை, தடுப்பு, சமநிலை இழப்பு, அலைந்து திரியும் பார்வை, பலவீனம் மற்றும் குறைந்த அளவிலான இயக்கம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- கடுமையான டிஸ்டோனியா.
- கடுமையான அகதிசியா. பதட்டம், தொடர்ந்து நகர வேண்டிய அவசியம், மீண்டும் மீண்டும் அசைவுகள், மனச்சோர்வு, சமூக விரோதம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- தாமதமான டிஸ்கினீசியா.
எக்ஸ்ட்ராபிரமிடல் நியூரோலெப்டிக் நோய்க்குறி மற்ற மருந்துகளை உட்கொள்வதன் மூலம் தூண்டப்படலாம் (கால்சியம் எதிரிகள், ஆண்டிடிரஸண்ட்ஸ், கோலினோமிமெடிக்ஸ், லித்தியம் தயாரிப்புகள், வலிப்பு எதிர்ப்பு மருந்துகள்). எக்ஸ்ட்ராபிரமிடல் கோளாறுகளுக்கு மருத்துவமனை அமைப்பில் சிறப்பு மருத்துவ பராமரிப்பு தேவைப்படுகிறது; பொருத்தமான சிகிச்சை இல்லாமல், இறப்புக்கான அதிக ஆபத்து உள்ளது.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ]
நியூரோலெப்டிக் பற்றாக்குறை நோய்க்குறி
வழக்கமான நியூரோலெப்டிக் மருந்துகளுடன் சிகிச்சையளிப்பது ஒரு நியூரோலெப்டிக் குறைபாட்டிற்கு வழிவகுக்கிறது, இது அவை திரும்பப் பெற்ற பிறகு எப்போதும் மீளக்கூடியதாக இருக்காது. நியூரோலெப்டிக் பற்றாக்குறை நோய்க்குறி உணர்ச்சி கோளாறு, அறிவாற்றல் மற்றும் சமூக செயல்பாடுகளை அடக்குதல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. அறிகுறிகள் பெரும்பாலும் ஸ்கிசோஃப்ரினியாவின் வளர்ச்சியைப் போலவே இருக்கும், மேலும் அவை முதன்மை மற்றும் இரண்டாம் நிலை என பிரிக்கப்படுகின்றன. முதன்மையானது நோயுடன் நேரடியாக தொடர்புடையது, இரண்டாம் நிலை பக்கவாட்டு நியூரோலெப்டிக் விளைவுடன் தொடர்புடையது மற்றும் மருந்துகளால் சரிசெய்யப்படலாம்.
நியூரோலெப்டிக் பற்றாக்குறை நோய்க்குறி பின்வரும் அறிகுறிகளைக் கொண்டுள்ளது:
- மன உறுதியின்மை, சோம்பல், முன்முயற்சியற்ற நிலை, நிகழ்வுகளுக்கு உணர்ச்சிபூர்வமான எதிர்வினை இல்லாமை. வாழ்க்கையில் ஆர்வம் குறைகிறது, உந்துதல் இல்லை, வழக்கமான ஆர்வங்கள் எந்த எதிர்வினையையும் ஏற்படுத்தாது, நபர் தொடர்பு வட்டத்தை மட்டுப்படுத்தி தனக்குள் ஒதுங்கிக் கொள்கிறார்.
- மோட்டார் மற்றும் மன செயல்பாடுகளில் மந்தநிலை, சிந்தனை வேகம் குறைதல், ஒரு பணியில் கவனம் செலுத்த இயலாமை, நினைவாற்றல் குறைதல், தலையில் "வெறுமை" உணர்வு, மற்றும் அதன் விளைவாக, புத்திசாலித்தனம் குறைதல்.
- சமூகத்திலிருந்து விலகுதல், பற்றின்மை, மனச்சோர்வு நிலை, தூக்கக் கலக்கம், பதட்டம், எரிச்சல் மற்றும் கோபம், அகதிசியா. நடைமுறையில், சரியான சிகிச்சை மற்றும் கவனிப்பு இல்லாமல் நியூரோலெப்டிக் நோய்க்குறி, மனச்சோர்வுடன் இணைந்து, ஒரு நபரை தற்கொலைக்கு இட்டுச் சென்ற சந்தர்ப்பங்கள் உள்ளன.
கடுமையான நியூரோலெப்டிக் நோய்க்குறி
நோயின் கால அளவைப் பொறுத்து, நியூரோலெப்டிக் நோய்க்குறியின் போக்கின் கடுமையான, நீடித்த மற்றும் நாள்பட்ட வகைகளை வேறுபடுத்துவது வழக்கம். கடுமையான நியூரோலெப்டிக் நோய்க்குறி என்பது நோயின் ஆரம்ப வடிவமாகும், இது அடிப்படை நோய்க்கான மருந்து சிகிச்சையின் முதல் நாட்களில் உருவாகிறது. இந்த கட்டத்தில், மருந்தை திடீரென திரும்பப் பெறுவது ஆரம்ப நிலைக்கு வழிவகுக்கிறது.
நோயின் போக்கில் தனித்துவமானவை என வகைப்படுத்த முடியாத பல அறிகுறிகள் உள்ளன, இது வேறுபட்ட நோயறிதலை கணிசமாக மெதுவாக்குகிறது. பொதுவான அறிகுறிகளில் இயக்கத்தின் மந்தநிலை, நனவின் மேகமூட்டம், பலவீனமான சிந்தனை, நகரும் சிரமம் ("கோக்வீல்"), பலவீனமான ஒருங்கிணைப்பு, கைகள் மற்றும் தலை நடுக்கம் (பார்கின்சோனிசம்) ஆகியவை அடங்கும். நோயாளி தொடர்பு கொள்ளாதவர், உணர்ச்சிகளைக் காட்டவில்லை, பின்வாங்கப்படுகிறார், முகபாவனைகள் வெளிப்படுத்த முடியாதவை. ஒரு சிறப்பியல்பு அம்சம் ஹைப்பர்கினேசிஸ் (மயக்க மருந்துகளை வழங்கிய பிறகு மட்டுமே, மன உறுதியால் நிறுத்த முடியாத வெறித்தனமான, சுழற்சி முறையில் மீண்டும் மீண்டும் நிகழும் இயக்கங்கள்).
நீங்கள் தொடர்ந்து மருந்துகளை எடுத்துக் கொண்டால், அது மிகவும் கடுமையான வடிவமாக மாறக்கூடும் - வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி. மேலே குறிப்பிடப்பட்ட நரம்பியல் மனநல அறிகுறிகளுக்கு கூடுதலாக, உடலியல் மாற்றங்களும் தோன்றும் - அதிக வெப்பநிலை (41-42 டிகிரி), முழுமையான அசைவின்மை. இந்த கட்டத்தில் தீவிர சிகிச்சை அளிக்கப்படாவிட்டால், இறப்புக்கான நிகழ்தகவு அதிகம்.
சிக்கல்கள் மற்றும் விளைவுகள்
எந்தவொரு மருந்தும், நேர்மறையான விளைவைத் தவிர, உடலில் மற்றொரு விளைவைக் கொண்டிருக்கிறது. இது நியூரோலெப்டிக் மருந்துகளுக்கு குறிப்பாக உண்மை. அவை நீண்ட காலத்திற்கு எடுத்துக் கொள்ளப்பட்டால் அல்லது மருந்தளவு கூர்மையாக அதிகரித்தால், நியூரோலெப்டிக் நோய்க்குறியின் பின்வரும் விளைவுகள் மற்றும் சிக்கல்கள் உருவாகின்றன:
- அனைத்து இயக்கங்களும் துரிதப்படுத்தப்படுகின்றன, ஒரு நபர் எல்லா நேரங்களிலும் நகர வேண்டும், நடக்க வேண்டும், மிக விரைவாக நடக்க வேண்டும். மயக்க மருந்துகளின் உதவியுடன் மட்டுமே ஒரு நபரின் மோட்டார் செயல்பாட்டை இடைநிறுத்த முடியும்.
- மற்றொரு சிறப்பியல்பு அம்சம் நிலையான கண் அசைவு - பார்வை விரைவானது, நீண்ட நேரம் எதிலும் நிலைத்திருக்காது, ஒரு உச்சரிக்கப்படும் மிமிக் நாடகம் உள்ளது, நபர் அடிக்கடி தனது நாக்கை நீட்டுகிறார். இதனுடன், ஹைப்பர்லார்டோசிஸின் தோற்றமும் குறிப்பிடப்படுகிறது.
- முக தசைகள் பாதிக்கப்படுகின்றன, இது வழக்கமான முக அம்சங்களில் மாற்றத்திற்கு வழிவகுக்கிறது, இந்த நிலை நிலையானதாக இருக்கலாம்.
- உடல் ரீதியான மாற்றங்களுடன், நியூரோலெப்டிக் சிகிச்சையும் மனச்சோர்வு நிலைகளுடன் சேர்ந்துள்ளது.
- இரைப்பை குடல் கோளாறுகள் - மெதுவாக உமிழ்நீர் சுரத்தல், எபிகாஸ்ட்ரியத்தில் கனத்தன்மை, கல்லீரல் பகுதியில் "வெடிப்பது" போன்ற உணர்வு.
நியூரோலெப்டிக் மருந்துகளை திடீரென நிறுத்தும்போது, ஆக்கிரமிப்பு, உடல் முழுவதும் வலி, வலிகள், தூக்கக் கலக்கம், மனச்சோர்வு நிலைகள் தோன்றும் - நோயாளி கண்ணீர், அமைதியற்றவராக இருப்பார். மருந்தை திடீரென நிறுத்தும்போது மிகவும் ஆபத்தான விஷயம் என்னவென்றால், இந்த மருந்துகளின் உதவியுடன் போராடிய அடிப்படை நோய் மீண்டும் ஏற்படலாம். இந்த சூழ்நிலையில், மருந்தின் உகந்த அளவைக் குறைக்க, உங்கள் மருத்துவரைப் பிரச்சினையுடன் தொடர்பு கொள்ள வேண்டும். இது பாடநெறியை முடிக்க உடலைத் தயார்படுத்தும் மற்றும் மனோதத்துவ மட்டத்தில் அதிக தீங்கு விளைவிக்காது.
நியூரோலெப்டிக் நோய்க்குறியின் பிற சாத்தியமான சிக்கல்கள் பின்வருமாறு:
- கடுமையான எலும்பு தசை நெக்ரோசிஸ்.
- சிறுநீரக செயலிழப்பு.
- இதயத் துடிப்புக் கோளாறுகள் மற்றும் மாரடைப்பு.
- ஆஸ்பிரேஷன் நிமோனியா.
- சுவாச செயலிழப்பு.
- நுரையீரல் தக்கையடைப்பு மற்றும் ஆழமான நரம்பு இரத்த உறைவு.
- கல்லீரல் செயலிழப்பு.
- டிஐசி நோய்க்குறி.
- நியூரோலெப்டிக் மருந்துகளை நிறுத்திய பிறகு மனநல நோய் மீண்டும் வருவது.
கண்டறியும் நியூரோலெப்டிக் நோய்க்குறி
எக்ஸ்ட்ராபிரமிடல் நோய்க்குறி பொதுவாக ஏற்றுக்கொள்ளப்பட்ட நோயறிதல் அளவுகோல்களைக் கொண்டிருக்கவில்லை, எனவே, நியூரோலெப்டிக் நோய்க்குறியின் நோயறிதல் ஒத்த நோயியல் நிலைமைகளைத் தவிர்ப்பதற்குக் குறைக்கப்படுகிறது. இருப்பினும், கொடிய கேடடோனியா, பரம்பரை அல்லாத தன்மையின் வீரியம் மிக்க ஹைபர்தெர்மியா, செரோடோனின் நோய்க்குறி ஆகியவற்றில் வேறுபாடு கடினமாக இருக்கலாம். உறுதிப்படுத்த, வரலாறு சேகரிக்கப்படுகிறது, தொடர்ச்சியான பகுப்பாய்வுகள் மற்றும் செயல்பாட்டு சோதனைகள் மேற்கொள்ளப்படுகின்றன, மேலும் தேவையான அனைத்து ஆய்வுகளும் பரிந்துரைக்கப்படுகின்றன.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
சோதனைகள்
நியூரோலெப்டிக் நோய்க்குறிக்கான மிகவும் தகவலறிந்த சோதனைகள் உடலின் உயிரியல் ரீதியாக செயல்படும் திரவங்களின் ஆய்வை அடிப்படையாகக் கொண்டவை, அதாவது:
- பொது இரத்த பரிசோதனையை நடத்துதல் (ESR 70 mm/h ஆக அதிகரித்தல், லுகோசைட்டுகளின் குறைந்த சதவீதம், சீரம் மாதிரியில் புரதப் பின்னங்களின் குறைந்த சதவீதம், யூரியா மற்றும் கிரியேட்டினின் இயல்பை விட அதிகமாக).
- மருத்துவ பகுப்பாய்விற்கான சிறுநீர்;
- தமனி இரத்தத்தில் உள்ள வாயு உள்ளடக்கத்தின் அளவை தீர்மானிக்க. (அதிகரித்த நைட்ரஜன் உள்ளடக்கம்).
- கல்லீரல் செயல்பாடு சோதனைகள்;
- நச்சுயியல் பரிசோதனைக்கான இரத்த சீரம் மற்றும் சிறுநீர்;
- மூளைக்காய்ச்சல், மூளையழற்சி போன்றவற்றை விலக்க செரிப்ரோஸ்பைனல் திரவத்தின் பகுப்பாய்விற்கான பஞ்சர்;
- இரத்த உறைதல் வீதத்தை தீர்மானித்தல்.
சோதனைகள் விதிமுறையிலிருந்து குறிப்பிடத்தக்க விலகல்களைக் காட்டினால், கருவி மற்றும் வேறுபட்ட நோயறிதல்கள் பிற நோய்களை விலக்கினால், நியூரோலெப்டிக் நோய்க்குறி உள்ள நோயாளிக்கு மருத்துவமனையில் அனுமதி மற்றும் மேலதிக சிகிச்சை தேவைப்படுகிறது. நோயின் வடிவம் மற்றும் கட்டத்தைப் பொறுத்து, நோயாளியின் ஆரோக்கியத்திற்கான மேலும் முன்கணிப்பு பற்றி நாம் பேசலாம்.
 [ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
[ 53 ], [ 54 ], [ 55 ], [ 56 ], [ 57 ], [ 58 ], [ 59 ]
கருவி கண்டறிதல்
மிகவும் தகவலறிந்த ஆய்வக சோதனைகளில் உடலின் உயிரியல் ரீதியாக செயல்படும் திரவங்களின் ஆய்வு அடங்கும், அதாவது:
- ஒரு பொது இரத்த பரிசோதனை நடத்துதல்;
- மருத்துவ பகுப்பாய்விற்கான சிறுநீர்;
- அதில் உள்ள வாயு உள்ளடக்கத்தின் அளவை தீர்மானிக்க தமனி இரத்தம்;
- கல்லீரல் செயல்பாடு சோதனைகள்;
- நச்சுயியல் பரிசோதனைக்கு இரத்த சீரம் மற்றும் சிறுநீர்;
- செரிப்ரோஸ்பைனல் திரவத்தின் பகுப்பாய்விற்கான பஞ்சர்;
- இரத்த உறைதல் வீதத்தை தீர்மானித்தல்.
நியூரோலெப்டிக் நோய்க்குறியின் கருவி நோயறிதல் இரண்டு நிலைகளில் நடைபெறுகிறது:
- மார்பு ரேடியோகிராஃபி அமைப்பு;
- மூளையில் உள்ள தூண்டுதல்களின் மின் கடத்துத்திறனைக் கண்காணிப்பதே எலக்ட்ரோஎன்செபலோகிராஃபியின் நோக்கமாகும்.
NS சோதனைகளின் முடிவுகள் பின்வரும் தரவைக் குறிக்கின்றன:
- லுகோசைடோசிஸைக் கண்டறிதல், சூத்திரத்தை இடதுபுறமாக மாற்றுதல்;
- அதிக கிரியேட்டின் பாஸ்போகினேஸ்;
- வளர்சிதை மாற்ற அமிலத்தன்மையை உறுதிப்படுத்துதல்.
வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி எலக்ட்ரோலைட் ஏற்றத்தாழ்வு, அதிக அலனைன் அமினோட்ரான்ஸ்ஃபெரேஸ், அஸ்பார்டேட் அமினோட்ரான்ஸ்ஃபெரேஸ், ஆல்டோலேஸ், லாக்டேட் டீஹைட்ரோஜினேஸ் அல்லது லாக்டிக் அமிலம், குறைந்த சீரம் இரும்பு, அதிக இரத்த நைட்ரஜன், தசை புரத முறிவு மற்றும் சிறுநீரில் அதன் தோற்றம் ஆகியவற்றால் குறிக்கப்படுகிறது.
வேறுபட்ட நோயறிதல்
நியூரோலெப்டிக் நோய்க்குறியை ஆரம்ப கட்டத்திலேயே அடையாளம் காண்பது மிகவும் கடினமாக இருக்கலாம், ஏனெனில் அதன் அறிகுறிகள் அடிப்படை நோயுடன் தொடர்புடையவை. முதல் அறிகுறிகளைத் தவறவிடுவதும் ஆபத்தானது, ஏனெனில் நியூரோலெப்டிக் நோய்க்குறியின் தாமதமான வேறுபட்ட நோயறிதல் அதன் வீரியம் மிக்க தன்மைக்கு வழிவகுக்கிறது, இது நோயாளியின் மனநல நிலையை மோசமாக்குகிறது மற்றும் மீள முடியாததாக இருக்கலாம்.
இந்த நிலையைக் கண்டறிவதும் வேறுபடுத்துவதும் கடினம், ஏனெனில் இது போன்ற பல நிலைமைகள் உள்ளன. பரிசோதனையின் போது, இந்த உண்மையை விலக்குவது அவசியம்:
- தீங்கற்ற நியூரோலெப்டிக் எக்ஸ்ட்ராபிரமிடல் நோய்க்குறி (வெப்பநிலை அதிகரிப்பு இல்லாமல் ஏற்படுகிறது);
- நனவின் தெளிவு இழப்பு, ராப்டோமயோலிசிஸ் செயல்முறைகள்);
- கேடடோனிக் நிலை (வரலாற்றை சேகரிக்கும் போது தரவை தெளிவுபடுத்துவது அவசியம்);
- மூளைக்காய்ச்சல்;
- மூளையழற்சி;
- மூளையின் துணைப் புறணியில் இரத்தக்கசிவுகள் (இடுப்பு பஞ்சருக்குப் பிறகு உறுதிப்படுத்தப்பட்டது);
- வெப்ப பக்கவாதம் (சரும வறண்டு, நரம்பு மண்டலத்துடன் ஒப்பிடும்போது தசைகள் ஹைபோடோனிக் ஆகும்);
- வீரியம் மிக்க ஹைபர்தர்மியாவின் சாத்தியத்தை விலக்கு (வரலாற்றில் ஹாலஜனேற்றப்பட்ட மயக்க மருந்து, சக்சினில்கோலின் ஊசிகளைப் பயன்படுத்தி வலி நிவாரணம் அடங்கும்);
- வலிப்பு இல்லாத கால்-கை வலிப்பு;
- தொற்று நோயியலின் காய்ச்சல்கள்;
- செரோடோனின் நோய்க்குறி (மனச்சோர்வு எதிர்ப்பு மருந்துகளை உட்கொண்ட வரலாறு, வயிற்றுப்போக்கு, குமட்டல், ஆனால் குறிப்பிடத்தக்க தசைச் சிதைவு இல்லை);
- விஷம் (ஆம்பெடமைன்கள், கோகோயின், ஆல்கஹால், பார்பிட்யூரேட்டுகள்).
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை நியூரோலெப்டிக் நோய்க்குறி
நோயாளிகளுக்கு நியூரோலெப்டிக் நோய்க்குறி ஏற்பட்டால் மருத்துவ தந்திரோபாயங்கள் முக்கிய நியூரோலெப்டிக் மருந்தை விரைவாக நிறுத்த வேண்டும், பின்னர் அனைத்து செயல்பாடுகளையும் படிப்படியாக மீட்டெடுக்க வேண்டும். நியூரோலெப்டிக் நோய்க்குறியின் சிகிச்சை பின்வருமாறு மேற்கொள்ளப்படுகிறது:
- தொந்தரவுகளை ஏற்படுத்திய நியூரோலெப்டிக்ஸ் அல்லது பிற மருந்துகளின் நிர்வாகம் (லித்தியம், ஆண்டிடிரஸண்ட்ஸ், செட்ரான்கள்) நிறுத்தப்படுகிறது.
- ராப்டோமயோலிசிஸின் வெளிப்பாடுகளை மோசமாக்கும் மருந்துகளின் நிர்வாகத்தை நிறுத்துதல்.
- மருந்து எச்சங்களை அகற்றுதல், நச்சு நீக்கம் - இரைப்பைக் கழுவுதல், குடல் கழுவுதல், என்டோரோசார்பன்ட் நிர்வாகம், டையூரிடிக்ஸ் நிர்வாகம் மற்றும், சுட்டிக்காட்டப்பட்டால், பிளாஸ்மா சுத்திகரிப்பு.
- டான்ட்ரோலீன் பரிந்துரைக்கப்படுகிறது - தசை செல்களில் இருந்து கால்சியம் வெளியீட்டைத் தடுக்கும், தசை பதற்றத்தை நீக்கும், வெப்பநிலையை இயல்பாக்கும் மற்றும் ராப்டோமயோலிசிஸின் வளர்ச்சியைத் தடுக்கும் மருந்து.
- எலக்ட்ரோகான்வல்சிவ் சிகிச்சை முறையை நடத்துதல்.
- டோபமைன் எதிரிகள் மற்றும் அதை சரிசெய்யும் மருந்துகளின் அறிமுகம் - அமன்டடைன், புரோமோக்ரிப்டைன். சைக்ளோடோல், மைடோகாம், பேக்லோஃபென் ஆகியவற்றை பரிந்துரைக்க வேண்டியது அவசியம். தசை தொனியைக் குறைக்க.
- டோபமைனை வெளியிட - டெக்ஸாமெதாசோன், மெத்தில்பிரெட்னிசோலோன்.
- நீர் மற்றும் எலக்ட்ரோலைட் சமநிலையை மீட்டமைத்தல். எலக்ட்ரோலைட் அளவுகள், சர்க்கரை, சிறுநீரக செயல்பாடு தொடர்பான தடுப்பு நடவடிக்கைகள் ஆகியவற்றை கண்காணித்தல்.
- இரைப்பைப் புண் உருவாவதைத் தடுத்தல் - ரானிடிடின், ஒமேபிரசோல் நிர்வாகம்.
- இரத்தக் கட்டிகளைத் தடுத்தல்.
- உடல் வெப்பநிலையை இயல்பாக்குதல், ஆன்டிபெரிட்டோனியல்கள், லைடிக் கலவை, பெரிய தமனிகளில் குளிர்.
- தொடர்ச்சியான நோயாளி பராமரிப்பு - படுக்கைப் புண்கள் மற்றும் நிமோனியா தடுப்பு.
சைக்ளோடோலை எடுத்துக் கொண்ட பிறகு மயக்க நிலையில், போமோக்ரிப்டைன் குறைந்தபட்ச ஆபத்தை ஏற்படுத்துகிறது மற்றும் மயக்க மருந்துகளால் எளிதில் தடுக்கப்படுகிறது, ஆனால் ஹைப்பர்தெர்மியா, தசை பிடிப்பு மற்றும் அசைவின்மை ஆகியவை உயிருக்கு நேரடி அச்சுறுத்தலாக அமைகின்றன.
நியூரோலெப்டிக் நோய்க்குறிக்கான அவசர சிகிச்சை
நியூரோலெப்டிக் நோய்க்குறியை ஆன்டிசைகோடிக் மருந்துகளுடன் சிகிச்சையின் எதிர்மறையான விளைவு என்று அழைக்கலாம். நியூரோலெப்டிக் நோய்க்குறிக்கான அவசர சிகிச்சை உயிருக்கு ஆபத்தான அறிகுறிகளை அகற்றுவதை நோக்கமாகக் கொண்டுள்ளது. அறிகுறிகள் மூன்று பகுதிகளில் வெளிப்படுகின்றன:
- தாவரத்தன்மை. டாக்ரிக்கார்டியாவின் தோற்றம், இரத்த அழுத்தம் குறைதல், வியர்வை, உமிழ்நீர், சிறுநீர் அடங்காமை, வெளிர் தோல், ஒளிச்சேர்க்கை, சோம்பல் மற்றும் பொதுவான பலவீனம்.
- நரம்பியல். மென்மையான தசைகளின் அதிகரித்த தொனி, "கோக்வீல்" போன்ற கைகால்களின் நெகிழ்வுத்தன்மை குறைதல், வலிப்பு, கைகள், கால்கள், தலை நடுக்கம், ஹைப்பர்மொபிலிட்டி. முக மண்டை ஓட்டின் தசைகள் மற்றும் முகபாவனைகள் அசைவற்றவை ("முகமூடி போன்றவை"), குலென்காம்ப்-தாரனோவ் நோய்க்குறியின் தோற்றம் (நாக்கை வெளியே நீட்ட வேண்டிய அவசியத்துடன் இணைந்து விழுங்கும் தசைகளின் வலிப்பு).
- மன. பதட்டம், உள் அமைதியின்மை, அதிக இயக்கம், அஜாக்கிரதை, தூக்கப் பிரச்சினைகள் போன்ற தோற்றம்.
நியூரோலெப்டிக் மருந்துகளுடன் சிகிச்சையின் போது மிகவும் ஆபத்தான நிலை வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறி ஆகும். இது கடுமையான ஹைபர்தர்மியா, தாவர கோளாறுகள் மற்றும் நச்சு தோல் அழற்சியின் வளர்ச்சியால் வகைப்படுத்தப்படுகிறது.
நியூரோலெப்டிக் நோய்க்குறிக்கான அவசர சிகிச்சை பின்வருவனவற்றைக் கொண்டுள்ளது:
- நியூரோலெப்டிக்குகளை முழுமையாக நிறுத்துதல் மற்றும் தீவிர சிகிச்சைப் பிரிவில் மருத்துவமனையில் அனுமதித்தல்.
- காய்ச்சல் எதிர்ப்பு மருந்துகளை வழங்குதல்.
- நீரிழப்பு மற்றும் நீர்-எலக்ட்ரோலைட் சமநிலையின்மையை எதிர்த்துப் போராடுதல்.
- அமன்டடைன் நரம்பு வழியாக, நிலையை உறுதிப்படுத்திய பிறகு - வாய்வழியாக.
- பென்சோடியாசெபைன்கள் நரம்பு வழியாக.
- இரத்த நுண் சுழற்சியை மேம்படுத்துதல்.
- சுவாசப் பிரச்சினைகள் ஏற்பட்டால் - செயற்கை காற்றோட்டம்.
- ஊட்டச்சத்து மற்றும் நீரேற்றத்திற்காக - நாசி குழி வழியாக வயிற்றை ஆய்வு செய்தல்.
- இரத்த திரவத்தன்மையை மேம்படுத்த ஹெப்பரின்.
- இரண்டாம் நிலை தொற்றுநோயைத் தடுப்பதற்கான தடுப்பு நடவடிக்கைகள்.
- தேவைப்பட்டால், எலக்ட்ரோகான்வல்சிவ் சிகிச்சை செய்யப்படலாம்.
 [ 60 ], [ 61 ], [ 62 ], [ 63 ]
[ 60 ], [ 61 ], [ 62 ], [ 63 ]
மருந்து சிகிச்சை
பிற மனநல கோளாறுகளைப் போலவே, எக்ஸ்ட்ராபிரமிடல் கோளாறுகளுக்கும் அவசர மருந்து திருத்தம் தேவைப்படுகிறது. நியூரோலெப்டிக் நோய்க்குறிக்கான மருந்துகள் வடிவம் மற்றும் கட்டத்தைப் பொறுத்து பரிந்துரைக்கப்படுகின்றன, எனவே அடிப்படை மருந்துகளின் அளவை மருத்துவரால் சரிசெய்ய முடியும்.
டிஸ்கினீசியா ஏற்பட்டால், நிலைமையைத் தணிக்க, அகினெட்டோன் 5 மி.கி அளவில் பரிந்துரைக்கப்படுகிறது, அது கிடைக்கவில்லை என்றால் - அமினசின், ஊசி மூலம் 25-50 மி.கி + தோலின் கீழ் 2% காஃபின் கரைசல். லெவோடோபாவுடன் அகினெட்டனை பரிந்துரைக்க முடியாது - இது டிஸ்கினெடிக் கோளாறை அதிகரிக்கிறது, மதுவுடன் எடுத்துக் கொள்ளும்போது, மத்திய நரம்பு மண்டலத்தின் வேலை அடக்கப்படுகிறது. சிரோசிஸ், ஹெபடைடிஸ், மைக்ஸெடிமா, சிறுநீரக செயலிழப்பு, இதய குறைபாடுகள், த்ரோம்போம்போலிசம், வாத நோய், கீல்வாதம், அத்துடன் ஆல்கஹால், பார்பிட்யூரேட், போதைப்பொருள் போதை ஆகியவற்றிற்கு அமினசின் பரிந்துரைக்கப்பட முடியாது.
கடுமையான கட்டத்தில் எக்ஸ்ட்ராபிரமிடல் நோய்க்குறி ஏற்பட்டால், தசை பிடிப்புகளைப் போக்கவும், மோட்டார் செயல்பாட்டை இயல்பாக்கவும், 6 முதல் 12 மி.கி வரை சைக்ளோடோல், அகினெடோன், ட்ரெப்ளெக்ஸ் ஊசி (ஒரு ஊசியில் ஃப்ளஸ்பைரிலினுடன் இணைந்து மட்டும் செலுத்தவும்) ஆன்டிபார்கின்சோனியன் திருத்திகள் நிர்வகிக்கப்படுகின்றன. சைக்ளோடோல் ஒரு மருத்துவரின் நிலையான மேற்பார்வையின் கீழ் பரிந்துரைக்கப்பட வேண்டும், ஏனெனில் அதிக அளவுகளில் இது மயக்க நிலைகள் மற்றும் வாந்தியைத் தூண்டும்.
மருந்து சிகிச்சையுடன், பிளாஸ்மா சுத்திகரிப்பு மூலம் நேர்மறை இயக்கவியல் அடையப்படுகிறது, இது 2-3 நடைமுறைகளில் எக்ஸ்ட்ராபிரமிடல் கோளாறுகளை முற்றிலுமாக நீக்குகிறது, அகினீசியா, தசை ஹைபர்டோனிசிட்டி, நடுக்கம், ஹைபர்கினீசியா ஆகியவற்றின் வெளிப்பாட்டை பலவீனப்படுத்துகிறது. மனச்சோர்வு நிலை, மனச்சோர்வு பாஸ், உணர்ச்சி நிலை இயல்பாக்கப்படுகிறது.
தடுப்பு
நியூரோலெப்டிக் மருந்துகளின் பயன்பாடு கலந்துகொள்ளும் மருத்துவரின் மேற்பார்வையின் கீழ் இருக்க வேண்டும், அளவுகள் மற்றும் நிர்வாக காலங்களை கண்டிப்பாக கடைபிடிக்க வேண்டும். நியூரோலெப்டிக் நோய்க்குறியைத் தடுப்பது நோயாளியின் உடல் மற்றும் மன நிலையைக் கண்காணித்தல் மற்றும் அவரது முக்கிய செயல்பாடுகளைக் கண்காணித்தல் ஆகியவற்றைக் கொண்டுள்ளது.
நியூரோலெப்டிக்ஸ் பரிந்துரைக்கப்பட்ட மனநலக் கோளாறு, எந்த வடிவத்திலும் நியூரோலெப்டிக் நோய்க்குறி ஏற்பட்ட பிறகும் சிகிச்சையைத் தொடர வேண்டியிருந்தால், NMS இன் அறிகுறிகள் நீக்கப்பட்ட பின்னரே மீண்டும் மீண்டும் சிகிச்சையை மீண்டும் தொடங்க முடியும்.
கூடுதலாக, நியூரோலெப்டிக் மருந்துகளின் தொடர்ச்சியான படிப்பு மருத்துவமனை அமைப்பில் மருத்துவ மேற்பார்வையின் கீழ் மட்டுமே மேற்கொள்ளப்படுகிறது. இது மிகவும் முக்கியமானது, ஏனெனில் இது நியூரோலெப்டிக் நோய்க்குறியின் மறுபிறப்பைத் தடுக்கவும் உயிருக்கு ஆபத்தான சிக்கல்களைத் தவிர்க்கவும் உதவும்.
நியூரோலெப்டிக்ஸ் என்பது மிகவும் வலுவான மருந்துகளின் குழுவாகும்; கட்டுப்பாடற்ற பயன்பாடு மற்றும் சுய மருந்து மூளையின் செயல்பாட்டை அடக்குதல், நனவின் தெளிவு இழப்பு மற்றும் சமூக தனிமைப்படுத்தலுக்கு மட்டுமல்லாமல், மரணத்திற்கும் வழிவகுக்கும்.
முன்அறிவிப்பு
நியூரோலெப்டிக் மருந்துகளின் நீண்டகால பயன்பாடு பெரும்பாலும் எதிர்காலத்தில் சிக்கல்களை ஏற்படுத்துகிறது. பெரும்பாலான சந்தர்ப்பங்களில் நோயின் இரண்டாம் நிலை வடிவம் உருவாகிறது என்பதன் மூலம் நியூரோலெப்டிக் நோய்க்குறியின் முன்கணிப்பு மேலும் சிக்கலானது, இது கடுமையான போக்காலும் நரம்பியல் கோளாறுகளின் ஆதிக்கத்தாலும் வகைப்படுத்தப்படுகிறது. இது நோயின் வீரியம் மிக்க போக்கிற்கு வழிவகுக்கிறது மற்றும் மரணத்திற்கு வழிவகுக்கும்.
இரண்டாம் நிலை மற்றும் வீரியம் மிக்க நியூரோலெப்டிக் நோய்க்குறியின் அடிப்படையில் உருவாகும் நோய்களில், ராப்டோமயோலிசிஸ் (தசை நார் குறைப்பு மற்றும் திசு அட்ராபி) மற்றும் செயல்பாட்டு சுவாசக் கோளாறுகள் - நுரையீரல் தக்கையடைப்பு, ஆஸ்பிரேஷன் நிமோனியா, நுரையீரல் வீக்கம், சுவாசக் கோளாறு நோய்க்குறி போன்ற வழக்குகள் பதிவு செய்யப்பட்டுள்ளன. செரிமான அமைப்பு (கல்லீரல் செயலிழப்பு வளர்ச்சி), இருதய அமைப்பு (பலவீனமான தாளம், இதயத்தின் மின் கடத்துத்திறன் நிறுத்தப்படும் வரை), உடலின் மல்டிஃபோகல் தொற்றுகள் (இரத்த விஷம், மரபணு அமைப்பின் தொற்று நோய்கள்), நரம்பு மண்டலத்திற்கு சேதம் - பெருமூளை பற்றாக்குறையின் வளர்ச்சி ஆகியவையும் பாதிக்கப்படுகின்றன.
சரியான சிகிச்சை இல்லாமல், NS இன் முதன்மை உண்மை மிகவும் கடுமையான வடிவமாக உருவாகிறது, ஆனால் சரியான சிகிச்சையுடன் கூட, மறுபிறப்புகள் விலக்கப்படவில்லை. எனவே, இந்த நோய்க்கு மருத்துவ பரிந்துரைகளை கண்டிப்பாக கடைபிடிப்பதும், நபருக்கு கூடுதல் கவனிப்பும் தேவைப்படுகிறது.
தற்போது, நியூரோலெப்டிக் நோய்க்குறியிலிருந்து இறப்பு விகிதம் 5-11.6% என மதிப்பிடப்பட்டுள்ளது. இறப்பு ஒன்று அல்லது அதற்கு மேற்பட்ட சிக்கல்களால் ஏற்படுகிறது (எ.கா., சுவாசக் கோளாறு, இருதய செயலிழப்பு, சிறுநீரக செயலிழப்பு, அரித்மியா, த்ரோம்போம்போலிசம், பரவிய இன்ட்ராவாஸ்குலர் உறைதல்). 50% வழக்குகளில் மரணத்திற்கு சிறுநீரக செயலிழப்பு காரணமாகும்.
 [ 70 ]
[ 70 ]

