கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
அடினாய்டுகள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
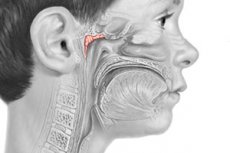
அடினாய்டுகள் (அடினாய்டு தாவரங்கள்) - சில சூழ்நிலைகளில் ஏற்படும் தொண்டை டான்சிலின் ஹைபர்டிராபி. பெரும்பாலும் 2-10 வயது குழந்தைகளில் காணப்படுகிறது.
வால்டேயர்-பைரோகோவ் லிம்பாய்டு ஃபரிஞ்சீயல் வளையத்தின் ஒரு பகுதியாக, ஃபரிஞ்சீயல் டான்சில், நோயெதிர்ப்பு திறன் இல்லாத உறுப்புகளின் அனைத்து பண்புகளையும் கொண்டுள்ளது, சுற்றுச்சூழல் காரணிகளுக்கு உடலைத் தழுவுவதில் ஒரு முக்கியமான பாதுகாப்பு மற்றும் நோயெதிர்ப்பு செயல்பாட்டைச் செய்கிறது.
நோயியல்
ஆரம்ப மற்றும் பாலர் வயது குழந்தைகளில் 90% க்கும் அதிகமானவர்களில் அடினாய்டுகள் கண்டறியப்படுகின்றன. மேல் சுவாசக் குழாயின் எந்தவொரு அழற்சி செயல்முறைக்கும் பதிலளிக்கும் விதமாக அடினாய்டிடிஸுக்கு சரியான சிகிச்சை இல்லாத நிலையில், அவை ஒப்பீட்டளவில் விரைவாக அளவு அதிகரிக்கின்றன, இது நாசி சுவாசத்தில் கூர்மையான இடையூறு மற்றும் ENT உறுப்புகள் மற்றும் உடலின் பிற உறுப்புகள் மற்றும் அமைப்புகளின் இணக்கமான நோய்களின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நாள்பட்ட அடினாய்டிடிஸ், தொண்டை டான்சிலின் ஹைபர்டிராஃபியுடன் சேர்ந்து, முக்கியமாக 3 முதல் 10 வயது வரையிலான குழந்தைகளை பாதிக்கிறது (70-75%), மீதமுள்ள நோய்கள் வயதான காலத்தில் ஏற்படுகின்றன. தொண்டை டான்சிலின் ஹைபர்டிராஃபி முதிர்ந்தவர்கள், முதியவர்கள் மற்றும் வயதானவர்களிடமும் ஏற்படலாம், ஆனால் இந்த வயது பிரிவுகள் சராசரியாக 1% க்கும் அதிகமான வழக்குகளுக்கு காரணமாகின்றன.
காரணங்கள் அடினாய்டுகள்
சிறு குழந்தைகளில், ஒரு குறிப்பிட்ட வயது வரை அடினாய்டு திசுக்களின் ஹைபர்டிராபி, மேல் சுவாசக் குழாயில் காற்றோட்டத்துடன் நுண்ணுயிரிகளின் ஊடுருவலின் பாதையில் ஒரு பாதுகாப்பு அமைப்பின் உருவாக்கத்தை பிரதிபலிக்கும் ஒரு உடலியல் நிகழ்வுக்கு காரணமாக இருக்கலாம்.
ஒற்றைத் தடை கட்டமைப்பின் ஒரு பகுதியாக இருப்பதால், அடினாய்டு திசு முதலில் ஈடுசெய்யும் திறன்களைத் திரட்டுவதன் மூலம் தொற்று விளைவுகளுக்கு பதிலளிக்கிறது. காலப்போக்கில், லிம்பாய்டு திசுக்களின் உடலியல் மீளுருவாக்கம் செயல்முறை சீர்குலைந்து, அட்ரோபிக் எதிர்வினை மற்றும் பின்னர் மீளுருவாக்கம் செய்யும் நுண்ணறைகளின் எண்ணிக்கை படிப்படியாக அதிகரிக்கத் தொடங்குகிறது.
அடினாய்டுகளின் காரணங்கள் வேறுபட்டவை, ஆனால் பெரும்பாலும் அவை டான்சிலின் பாரன்கிமாவை வெளியில் இருந்து ஊடுருவி (உதாரணமாக, ஸ்டேஃபிளோகோகஸால் பாதிக்கப்பட்ட தாயின் பாலுடன்) அதன் பாதுகாப்பு ஹைபர்டிராஃபியை ஏற்படுத்தும் ஒரு தொற்றுநோயை அடிப்படையாகக் கொண்டவை. பெரும்பாலும், அடினாய்டுகளின் விரைவான வளர்ச்சி குழந்தை பருவ நோய்த்தொற்றுகளால் (தட்டம்மை, கருஞ்சிவப்பு காய்ச்சல், கக்குவான் இருமல், டிப்தீரியா, ரூபெல்லா போன்றவை) தூண்டப்படுகிறது. 2-3% வழக்குகளில், பல்வேறு உள்ளூர்மயமாக்கல்களின் காசநோய் உள்ள குழந்தைகளில் அடினாய்டு தாவரங்கள் MBT நோயால் பாதிக்கப்படலாம். அடினாய்டுகள் ஏற்படுவதில் ஒரு குறிப்பிட்ட பங்கு சிபிலிடிக் தொற்றுக்கு சொந்தமானது. இவ்வாறு, "அடினாய்டு தாவரங்கள்" மருத்துவ ரீதியாக நிறுவப்பட்ட நோயறிதலுடன் கூடிய 57 குழந்தைகளில் ஏ. மார்ஃபான் 28 குழந்தைகளில் பிறவி சிபிலிஸைக் கண்டறிந்தார், மேலும் 11 குழந்தைகளில் இந்த நோயின் இருப்பு மிகவும் சாத்தியமானதாக தீர்மானிக்கப்பட்டது. இருப்பினும், பெரும்பாலும் தொண்டை டான்சிலின் ஹைபர்டிராபி மற்றும் வளரும் நாள்பட்ட அடினாய்டிடிஸ் ஆகியவை நிணநீர் டையடிசிஸுடன் நிகழ்கின்றன, இது நிணநீர் உறுப்புகளில் முறையான உருவவியல் மற்றும் செயல்பாட்டு மாற்றங்களால் வகைப்படுத்தப்படுகிறது, இது இரத்தத்தில் முழுமையான மற்றும் உறவினர் லிம்போசைட்டோசிஸ், நிணநீர் முனைகளில் அதிகரிப்பு மற்றும் நாசோபார்னெக்ஸின் லிம்பாய்டு வடிவங்கள் ஆகியவற்றால் வெளிப்படுகிறது. பிந்தைய சூழ்நிலை தொண்டை டான்சிலில் தொற்று வளர்ச்சியையும் அதன் மேலும் ஹைபர்டிராஃபியையும் ஆதரிக்கிறது. பெரும்பாலும் நிணநீர் டையடிசிஸுடன், தைமஸ் சுரப்பியில் அதிகரிப்பு கண்டறியப்படுகிறது. யூ.இ. வெல்டிஷ்சேவ் (1989) குறிப்பிடுவது போல, நிணநீர் டையடிசிஸால் பாதிக்கப்பட்ட குழந்தைகள் ஒரு பெரிய உடல் எடையால் வேறுபடுகிறார்கள், ஆனால் பேஸ்டி, நோய்த்தொற்றுகளுக்கு உடலின் எதிர்ப்பு குறைகிறது. அவை வெளிர் நிறத்தில் உள்ளன, மென்மையான, எளிதில் காயமடையும் தோலுடன், கர்ப்பப்பை வாய் மைக்ரோபாலியேடீனியாவுடன், குரல்வளையின் ஹைபர்டிராஃபி லிம்பாய்டு வடிவங்களுடன், பெரும்பாலும் தொண்டை டான்சில்ஸில். அவை பெரும்பாலும் கடுமையான சுவாச நோய்கள், டான்சில்லிடிஸ், ஓடிடிஸ், டிராக்கியோபிரான்சிடிஸ், நிமோனியாவை உருவாக்குகின்றன, மேலும் ஸ்ட்ரைடரை எளிதில் உருவாக்குகின்றன. பெரும்பாலும், அத்தகைய குழந்தைகளில் அடினாய்டுகள் இரத்த சோகை மற்றும் தைராய்டு சுரப்பியின் செயலிழப்புடன் இணைக்கப்படுகின்றன. நிணநீர் டையடிசிஸ் உள்ள குழந்தைகளின் திடீர் மரணம் தொடர்பான வழக்குகள் அறியப்படுகின்றன, இது அனுதாபம்-அட்ரீனல் அமைப்பின் பற்றாக்குறை மற்றும் அட்ரீனல் கோர்டெக்ஸின் ஹைபோஃபங்க்ஷன் ஆகியவற்றுடன் தொடர்புடையது, இது இந்த வகை டையடிசிஸின் சிறப்பியல்பு. அதே நேரத்தில், அடினாய்டுகள், நாள்பட்ட டான்சில்லிடிஸ் மற்றும் ஹைப்பர் பிளாசியா மற்றும் நிணநீர் மண்டலத்தின் பற்றாக்குறையின் பிற அறிகுறிகள் நெருங்கிய உறவினர்களில் காணப்படுகின்றன.
ஆபத்து காரணிகள்
அடினாய்டு திசுக்களின் ஹைபர்டிராஃபிக்கு முன்னோடி காரணிகளில் ஒன்று, நோயெதிர்ப்பு செயல்முறைகளின் வயது தொடர்பான குறைபாடு, குரல்வளையின் அழற்சி நோய்கள், பல்வேறு குழந்தை பருவ தொற்று நோய்கள் மற்றும் அடிக்கடி ஏற்படும் கடுமையான சுவாச வைரஸ் தொற்றுகள், நாளமில்லா கோளாறுகள், ஹைபோவைட்டமினோசிஸ், அரசியலமைப்பு அசாதாரணங்கள், பூஞ்சை படையெடுப்பு, சாதகமற்ற சமூக மற்றும் வாழ்க்கை நிலைமைகள், கதிர்வீச்சு மற்றும் உடலின் வினைத்திறனைக் குறைக்கும் பிற வகையான வெளிப்பாடுகள் காரணமாக குழந்தையின் உடலில் அதிகரித்த ஒவ்வாமை ஆகியவை அடங்கும். அடினாய்டுகளின் விரிவாக்கம் என்பது அடிக்கடி ஏற்படும் அழற்சி செயல்முறைகளின் விளைவாக குறிப்பிடத்தக்க செயல்பாட்டு அழுத்தத்திற்கு பதிலளிக்கும் விதமாக மாற்றப்பட்ட நிலைமைகளுக்கு உடலின் தழுவலின் வெளிப்பாடுகளில் ஒன்றாகும். ஃபரிஞ்சீயல் டான்சிலின் ஹைபர்டிராஃபிக்கான காரணங்களில் ஒன்று சைட்டோகைன் அமைப்பில் உள்ள கோளாறுகளாகக் கருதப்படுகிறது, இது நோய் எதிர்ப்பு சக்தியை ஒழுங்குபடுத்துபவர்களாக செயல்படுகிறது, குறிப்பாக அட்ரீனல் சுரப்பிகளின் கார்டிகல் அடுக்கின் ஹைபோஃபங்க்ஷனுடன் அழற்சி செயல்முறை.
நோய் தோன்றும்
நாசி சுவாசத்தின் போது, ஆன்டிஜென் உருவாக்கும் கூறுகள் மற்றும் பல வளிமண்டல தீங்கு விளைவிக்கும் பொருட்களைக் கொண்ட உள்ளிழுக்கும் காற்றின் பாதையில் அமைந்துள்ள முதல் தனி நிணநீர் உருவாக்கம் ஃபரிஞ்சீயல் டான்சில் (BS பிரியோபிரஜென்ஸ்கி மற்றும் A.Kh மின்கோவ்ஸ்கி இந்த நிணநீர் உருவாக்கத்தை "நாசோபார்னீஜியல் டான்சில்" என்று அழைப்பது மிகவும் சரியானதாகக் கருதினர்) அல்லது அடினாய்டு தாவரங்கள் (ஃபரிஞ்சீயல் டான்சில், அல்லது 3வது டான்சில்) ஆகும். ஒரு சாதாரண ஃபரிஞ்சீயல் டான்சில் 5-7 மிமீ தடிமன், 20 மிமீ அகலம் மற்றும் 25 மிமீ நீளம் கொண்டது. மூன்றாவது டான்சில் முதன்முதலில் மனிதர்களில் உயிரியல் ரீதியாக 1860 இல் ஜே. செர்மாக் என்பவரால் கண்டுபிடிக்கப்பட்டது, மேலும் நாள்பட்ட ஹைபர்டிராஃபிக் அடினாய்டிடிஸின் மருத்துவ படம் 1869 இல் ஜி. லுஷ்கா மற்றும் 1870 இல் மேயர் ஆகியோரால் விவரிக்கப்பட்டது. நோயியல் ரீதியாக ஹைபர்டிராஃபிட் ஃபரிஞ்சீயல் டான்சிலை "அடினாய்டு தாவரங்கள்" என்று அழைத்தது மேயர் தான்.
மேக்ரோஸ்கோபிகல் முறையில், இது அதன் நீளத்தில் முகடுகளாகத் தோன்றுகிறது, அவற்றுக்கிடையே பள்ளங்கள் உள்ளன. பள்ளங்கள் பின்புறமாக முடிவடைகின்றன, ஒரு கட்டத்தில் ஒன்றிணைந்து, ஒரு வகையான பையை உருவாக்குகின்றன, இது ஜி. லுஷ்காவின் கூற்றுப்படி, ஒரு காலத்தில் இருந்த பிட்யூட்டரி கால்வாயின் அடிப்படையாகும். ஃபரிஞ்சீயல் டான்சில் குழந்தை பருவத்தில் மட்டுமே நன்கு வளர்ச்சியடைகிறது. பிறக்கும்போது, ஃபரிஞ்சீயல் டான்சில் தோற்றத்தில் வெவ்வேறு அம்சங்களை வழங்க முடியும். இவ்வாறு, எல். டெஸ்டட் புதிதாகப் பிறந்த குழந்தைகளில் மூன்று வகையான ஃபரிஞ்சீயல் டான்சில்களை வேறுபடுத்தினார் - சிறிய லிம்பாய்டு முகடுகளுடன் கூடிய விசிறி வடிவ, பெரிய லிம்பாய்டு முகடுகளின் வகை (சுற்றளவு-வலட்டா) மற்றும் லிம்பாய்டு முகடுகளின் மேற்பரப்பில் அமைந்துள்ள கூடுதல் துகள்களைக் கொண்ட வகை.
குழந்தை பருவத்தில், அடினாய்டு தாவரங்கள் மென்மையாகவும் மீள்தன்மையுடனும் தோன்றும், ஆனால் காலப்போக்கில் அவை அடர்த்தியாகின்றன, ஏனெனில் லிம்பாய்டு திசுக்களின் ஒரு பகுதி இணைப்பு திசுக்களால் மாற்றப்படுகிறது, அங்குதான் அவற்றின் ஊடுருவல் செயல்முறை தொடங்குகிறது. தொண்டை டான்சில் அதிக அளவில் வாஸ்குலரைஸ் செய்யப்படுகிறது, அவற்றில் அமைந்துள்ள சளி சுரப்பிகள் லுகோசைட்டுகள், லிம்போசைட்டுகள் மற்றும் மேக்ரோபேஜ்கள் கொண்ட அதிக அளவு சளியை சுரக்கின்றன. 12 வயதிலிருந்து, தொண்டை டான்சில் படிப்படியாகக் குறையத் தொடங்குகிறது, மேலும் 16-20 வயதிற்குள், அடினாய்டு திசுக்களின் சிறிய எச்சங்கள் மட்டுமே பொதுவாக இருக்கும், மேலும் பெரியவர்களில், அவற்றின் முழுமையான அட்ராபி பெரும்பாலும் ஏற்படுகிறது. தொண்டை டான்சிலில் நோயியல் மாற்றங்கள் ஏற்படும் போது, அது ஹைப்பர்பிளாசியா காரணமாக அதிகரிக்கிறது, அதாவது லிம்பேடனாய்டு அமைப்புகளின் உண்மையான ஹைபர்டிராபி. எனவே, தொண்டை டான்சிலின் ஹைபர்டிராஃபியுடன், இது ஒரு சாதாரண டான்சிலின் அதே உருவ அமைப்பைத் தக்க வைத்துக் கொள்கிறது, ஆனால் நாள்பட்ட அழற்சியின் சிறப்பியல்புகளுடன்.
உருவவியல் ரீதியாக, தொண்டை டான்சில், நாசோபார்னீஜியல் குவிமாடத்தின் பகுதியில் ஒரு பரந்த அடிப்பகுதியில் அமைந்துள்ள வெளிர் இளஞ்சிவப்பு நிற உருவாக்கமாகத் தோன்றுகிறது. ஹைப்பர் பிளாசியாவில், இது முன்புறமாக சோனே மற்றும் வோமரையும், பின்புறமாக தொண்டைக் குழாய்களையும், பக்கவாட்டில் செவிப்புலக் குழாயின் தொண்டைப் பைகள் மற்றும் நாசோபார்னீஜியல் திறப்புகளையும் அடையலாம். வழக்கமாக, ஹைபர்டிராஃபி செய்யப்பட்ட தொண்டை டான்சிலின் அளவுகள் டிகிரிகளாகப் பிரிக்கப்படுகின்றன, பின்புற ரைனோஸ்கோபியின் போது பார்வைக்கு தீர்மானிக்கப்படுகின்றன:
- I டிகிரி ஹைபர்டிராபி (சிறிய அளவு) - லிம்பேடனாய்டு திசு வாமரின் மேல் மூன்றில் ஒரு பகுதியை உள்ளடக்கியது;
- II டிகிரி (நடுத்தர அளவு) - லிம்பேடனாய்டு திசு வோமரின் மேல் 2/3 பகுதியை உள்ளடக்கியது (நடுத்தர நாசி காஞ்சாவின் பின்புற முனையின் நிலை);
- தரம் III - சோனேவை (கீழ் நாசி காஞ்சாவின் பின்புற முனைகளின் நிலை) முழுமையாக உள்ளடக்கியது. நாசோபார்னெக்ஸின் குவிமாடத்தில் அமைந்துள்ள முக்கிய, தனி லிம்பேடனாய்டு உருவாக்கத்திற்கு கூடுதலாக, சளி சவ்வின் ஃபோலிகுலர் கருவியின் ஹைபர்டிராஃபியின் விளைவாக எழும் பக்கவாட்டு வடிவங்கள் பெரும் மருத்துவ முக்கியத்துவம் வாய்ந்தவை. அவை பெரும்பாலும் குரல்வளை பைகள் மற்றும் செவிப்புலக் குழாயின் (டியூபல் டான்சில்ஸ்) திறப்புகளை நிரப்புகின்றன.
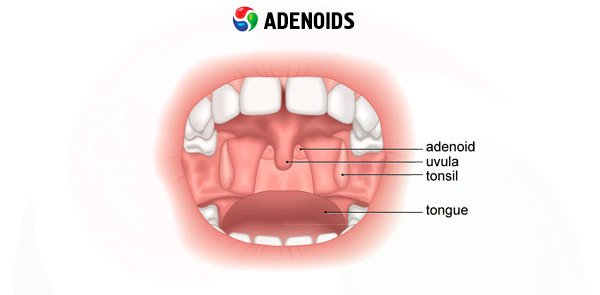
தொண்டை டான்சிலின் மேற்பரப்பு மற்ற நிணநீர் அமைப்புகளைப் போலவே அதே சளி சவ்வுடன் மூடப்பட்டிருக்கும். கிரிப்ட்கள் மற்றும் நாசோபார்னெக்ஸின் மீதமுள்ள மேற்பரப்பு பல அடுக்கு சிலியேட்டட் எபிட்டிலியத்தால் மூடப்பட்டிருக்கும். தொண்டை டான்சிலை உள்ளடக்கிய சளி சவ்வின் ஹைபர்டிராபி மற்றும் வீக்கத்துடன், அது ஒரு பிரகாசமான இளஞ்சிவப்பு அல்லது சிவப்பு நிறத்தைப் பெறுகிறது, சில நேரங்களில் நீல நிறத்துடன், மேலும் மியூகோபுரூலண்ட் வெளியேற்றத்தால் மூடப்பட்டிருக்கும், குரல்வளையின் பின்புற சுவரில் ஏராளமாகப் பாயும். அடினாய்டுகளின் எதிர்மறையான பங்கு பொதுவாக நாசி சுவாசத்தை சீர்குலைப்பதில் மட்டுமல்ல, தொண்டை டான்சிலின் ஹைபர்டிராஃபியுடன், நாசி குழி மற்றும் நாசோபார்னெக்ஸில் இரத்த ஓட்டத்தில் இடையூறு ஏற்படுகிறது, இது மூக்கு மற்றும் பாராநேசல் சைனஸில் மட்டுமல்ல (ஒரு விதியாக), ஆனால் பிட்யூட்டரி-செல்லர் பகுதியிலும் நெரிசலை ஏற்படுத்தும், இதன் மூலம் மிக முக்கியமான நாளமில்லா சுரப்பிகளில் ஒன்றின் செயல்பாடுகளை சீர்குலைக்கிறது, ஹைபோதாலமஸ் மற்றும் உடலின் பிற நாளமில்லா அமைப்புகளுடன் நெருக்கமாக தொடர்புடையது - பிட்யூட்டரி சுரப்பி. எனவே - வளரும் குழந்தையின் உடலின் பல்வேறு உடலியல் மற்றும் மன-உணர்ச்சி கோளாறுகள்.
அறிகுறிகள் அடினாய்டுகள்
முக்கிய அறிகுறிகள் மூக்கு சுவாசக் கோளாறு மற்றும் தொடர்ந்து மூக்கு ஒழுகுதல். பெரும்பாலான குழந்தைகளில், அடினாய்டுகள் ஒரு சிறப்பியல்பு முக வகையை (habitas adenoideus) உருவாக்குகின்றன: அக்கறையின்மை வெளிப்பாடு மற்றும் வெளிர் தோல், பாதி திறந்த வாய், மென்மையான நாசோலாபியல் மடிப்புகள், லேசான எக்ஸோஃப்தால்மோஸ் மற்றும் தொங்கும் கீழ் தாடை. முக எலும்புகளின் உருவாக்கம் சீர்குலைக்கப்படுகிறது: பல் அமைப்பு அசாதாரணமாக உருவாகிறது, குறிப்பாக மேல் தாடையின் அல்வியோலர் செயல்முறை அதன் குறுகலாகவும் ஆப்பு வடிவமாகவும் முன்னோக்கி நீண்டுள்ளது; அண்ணத்தின் உச்சரிக்கப்படும் குறுகலாகவும் உயர்ந்த நிலையும் உள்ளது (கோதிக் அண்ணம் - ஹிப்ஸ்டாபிலியா); மேல் கீறல்கள் அசாதாரணமாக வளர்ந்துள்ளன, அவை கணிசமாக முன்னோக்கி நீண்டு சீரற்ற முறையில் அமைந்துள்ளன; பல் சொத்தை ஆரம்பத்தில் ஏற்படுகிறது; உயர்ந்த கடினமான அண்ணம் நாசி செப்டமின் வளைவுக்கும் ஒரு குறுகிய நாசி குழிக்கும் வழிவகுக்கிறது.
குழந்தைகள் மெதுவான வளர்ச்சி, பேச்சு வளர்ச்சி மற்றும் உடல் மற்றும் மன வளர்ச்சியை அனுபவிக்கின்றனர். குரல் அதன் ஒலித்தன்மையை இழக்கிறது, சோனே ("மூடிய நாசி தொனி") மூக்கில் அடைப்பு ஏற்படுவதால் நாசி தொனி தோன்றும், மேலும் வாசனை உணர்வு குறைகிறது. பெரிதாக்கப்பட்ட அடினாய்டுகள் சாதாரண சுவாசம் மற்றும் விழுங்குவதில் தலையிடுகின்றன. நாசி செயல்பாடுகள் பலவீனமடைகின்றன, மேலும் சைனசிடிஸ் உருவாகிறது. தொடர்ந்து மூக்கில் நீர் வடிதல் மூக்கின் வெஸ்டிபுல் மற்றும் நாசோலாபியல் பகுதியின் தோலை எரிச்சலூட்டுகிறது, மேலும் அடிக்கடி வெளியேற்றத்தை விழுங்குவது இரைப்பை குடல் கோளாறுகளை ஏற்படுத்துகிறது.
நீண்ட ஆழமற்ற மற்றும் அடிக்கடி வாய்வழி சுவாசம் கடினமான செல் ("கோழி மார்பகம்") அசாதாரண வளர்ச்சியை ஏற்படுத்துகிறது, இரத்த சோகை. திறந்த வாயுடன் அமைதியற்ற தூக்கம், குறட்டையுடன் சேர்ந்து. மனக்குழப்பம், நினைவாற்றல் மற்றும் கவனம் பலவீனமடைதல் ஆகியவை பள்ளியில் கல்வி செயல்திறனை பாதிக்கின்றன. வாய் வழியாக சுத்திகரிக்கப்படாத குளிர்ந்த காற்றை தொடர்ந்து உள்ளிழுப்பது டான்சில்லிடிஸ், நாள்பட்ட டான்சில்லிடிஸ், லாரிங்கோட்ராச்சியோபிரான்சிடிஸ், நிமோனியா, இருதய அமைப்பின் செயலிழப்புக்கு வழிவகுக்கிறது. பாராநேசல் சைனஸின் பலவீனமான காற்றோட்டத்துடன் நாசி குழியின் சளி சவ்வில் ஏற்படும் நெரிசல் மாற்றங்கள் மற்றும் அவற்றிலிருந்து சுரப்பு வெளியேறுவது அவற்றின் சீழ் மிக்க சேதத்திற்கு பங்களிக்கின்றன. செவிப்புலக் குழாய்களின் தொண்டை திறப்பு மூடப்படுவது, கோக்டக்டிவ் வகையின் கேட்கும் இழப்பு, நடுத்தர காதுகளின் தொடர்ச்சியான மற்றும் நாள்பட்ட நோய்களின் வளர்ச்சி ஆகியவற்றுடன் சேர்ந்துள்ளது.
அதே நேரத்தில், குழந்தைகளின் பொதுவான நிலை தொந்தரவு செய்யப்படுகிறது. எரிச்சல், கண்ணீர், அக்கறையின்மை ஆகியவை குறிப்பிடப்படுகின்றன. உடல்நலக்குறைவு, வெளிர் தோல், ஊட்டச்சத்து குறைவு, அதிகரித்த சோர்வு ஏற்படுகிறது. சுவாசக் கோளாறு மட்டுமல்ல பல அறிகுறிகளும் ஏற்படுகின்றன. அவை ஒரு நியூரோரிஃப்ளெக்ஸ் பொறிமுறையை அடிப்படையாகக் கொண்டவை. இவை சைக்கோநரம்பியல் மற்றும் ரிஃப்ளெக்ஸ் கோளாறுகள் (நியூரோஸ்கள்), கால்-கை வலிப்பு வலிப்புத்தாக்கங்கள், மூச்சுக்குழாய் ஆஸ்துமா, இரவு நேர என்யூரிசிஸ் (என்யூரிசிஸ்), வெறித்தனமான பராக்ஸிஸ்மல் இருமல், குரல் மடிப்புகளின் பிடிப்பு போக்கு, பார்வைக் குறைபாடு, முக தசைகளின் கொரியா போன்ற அசைவுகள்.
பொதுவான நோயெதிர்ப்பு வினைத்திறன் குறைகிறது, மேலும் அடினாய்டுகள் தொற்று மற்றும் ஒவ்வாமைக்கான ஆதாரமாகவும் மாறக்கூடும். குழந்தையின் உடலில் உள்ள உள்ளூர் மற்றும் பொதுவான கோளாறுகள் நாசி சுவாசத்தில் உள்ள சிரமத்தின் காலம் மற்றும் தீவிரத்தைப் பொறுத்தது.
நாசோபார்னக்ஸின் முழு பெட்டகத்தையும் நிரப்பி, இலவச நாசி சுவாசத்தைத் தடுக்கும் அடினாய்டுகளுடன், அதாவது, நாசி குழியின் ரெசனேட்டர் மற்றும் ஃபோனேட்டர் செயல்பாடுகளை விலக்கினால், ஒலிப்பு மீறல் குறிப்பிடப்படுகிறது. "M" மற்றும் "N" என்ற மெய் எழுத்துக்களின் உச்சரிப்பு கடினம், அவை "B" மற்றும் "D" போல ஒலிக்கின்றன. "நாசி" உயிரெழுத்துக்களின் இத்தகைய உச்சரிப்பு, திறந்த நாசிக்கு மாறாக, மூடிய நாசி என்று அழைக்கப்படுகிறது, இது மென்மையான அண்ணத்தின் முடக்கம் அல்லது அதன் உடற்கூறியல் குறைபாடு (வடு, பிளவு அண்ணம், முதலியன) உடன் ஏற்படும்.
செவிப்புலக் குழாயில் அடினாய்டுகளின் தாக்கம் - நாசோபார்னீஜியல் திறப்பின் அடைப்பு, குழாய் டான்சிலின் ஹைப்பர் பிளாசியா, செவிப்புலக் குழாயின் சளி சவ்வு தொற்று (நாள்பட்ட யூஸ்டாக்கிடிஸ், டியூபூட்டிடிஸ்) பெரும்பாலான சந்தர்ப்பங்களில் அவ்வப்போது அல்லது நிரந்தர கேட்கும் இழப்புக்கு வழிவகுக்கிறது, இது குழந்தையின் வளர்ச்சியில் தாமதம், அவரது கவனக்குறைவு மற்றும் கவனக்குறைவை ஏற்படுத்துகிறது. குழாய் தோற்றத்தின் காது கேளாமை காரணமாக, சிறு குழந்தைகள் பேச்சில் தேர்ச்சி பெறுவதில் சிரமப்படுகிறார்கள், இது பெரும்பாலும் சிதைக்கப்படுகிறது.
தொடர்ந்து தடிமனான, பிசுபிசுப்பான மூக்கிலிருந்து வெளியேறும் வெளியேற்றம், மேல் உதட்டின் தோலில் எரிச்சல் மற்றும் மெசரேஷன், அதன் வீக்கம் மற்றும் நாசி வெஸ்டிபுலின் தோலில் அரிக்கும் தோலழற்சி புண்களை ஏற்படுத்துகிறது.
"அடினாய்டு" குழந்தைகளில், வாய் வழியாக தொடர்ந்து சுவாசிப்பது முக எலும்புக்கூட்டின் வளர்ச்சியில் பல்வேறு முரண்பாடுகளை ஏற்படுத்துகிறது. மேல் தாடையின் வடிவம் குறிப்பாக குறிப்பிடத்தக்க அளவில் மாறுகிறது. இது குறுகி முன்னோக்கி நீண்டு, அதற்கு ஒரு ஆப்பு வடிவ வடிவத்தை அளிக்கிறது. அல்வியோலர் செயல்முறை மற்றும் பற்கள் கீழ் தாடையின் வளைவைத் தாண்டி முன்னோக்கி நீண்டு, மேல் பற்கள் கீழ் பற்களின் வெஸ்டிபுலர் மேற்பரப்பை (மேல் புரோக்னாதியா என்று அழைக்கப்படுபவை) மறைக்க காரணமாகின்றன, இது மாலோக்ளூஷனுக்கு வழிவகுக்கிறது. கடினமான அண்ணம், தொடர்ந்து வளர்ச்சியடைந்து, கோதிக் கதீட்ரலின் ("கோதிக்" அண்ணம்) பெட்டகத்தை ஒத்த ஆழமான பள்ளத்தின் வடிவத்தில் நாசி குழிக்குள் நீண்டுள்ளது. அதே நேரத்தில், கீழ் தாடை வளர்ச்சியில் பின்தங்கியுள்ளது (மைக்ரோஜீனியா), இது முக எலும்புக்கூட்டின் சிதைவை மேலும் வலியுறுத்துகிறது மற்றும் மாலோக்ளூஷனை அதிகரிக்கிறது.
அடினாய்டுகள் சரியான நேரத்தில் சுத்திகரிக்கப்படாவிட்டால், சிக்கல்கள் தவிர்க்க முடியாதவை, அவை குழந்தையின் உடலியல் மற்றும் மன வளர்ச்சியின் பல கோளாறுகளிலும், உணர்வு உறுப்புகள் மற்றும் உள் உறுப்புகளின் செயல்பாடுகளின் பல கோளாறுகளிலும் வெளிப்படுகின்றன. இருப்பினும், அடினாய்டுகளின் அளவிற்கும் சிக்கல்களின் அதிர்வெண், வகை மற்றும் தீவிரத்திற்கும் இடையே எந்த தொடர்பும் இல்லை என்பதை பல மருத்துவ அவதானிப்புகள் நிறுவியுள்ளன. பெரும்பாலும், சிறிய அடினாய்டுகள் பல்வேறு உறுப்புகள் மற்றும் அமைப்புகளிலிருந்து குறிப்பிடத்தக்க சிக்கல்களைத் தூண்டும். அடினாய்டு தாவரங்களின் பாரன்கிமாவில் சிறிய ஆனால் ஏராளமான சீழ்பிடித்த நுண்ணறைகள் உள்ளன என்பதன் மூலம் இந்த நிகழ்வு விளக்கப்படுகிறது, அவை வளமான இரத்த வழங்கல் மற்றும் நிணநீர் வடிகால் காரணமாக, அருகிலுள்ள உடற்கூறியல் அமைப்புகளுடன் மட்டுமல்லாமல், நாசோபார்னக்ஸுக்கு அப்பால் அமைந்துள்ள நோய்க்கிருமி நுண்ணுயிரிகளுடன் விதைக்கப்படுகின்றன.
அடினாய்டு ஹைபர்டிராபி என்பது ஒரு மீளக்கூடிய செயல்முறையாகும். பருவமடைதலின் போது, அவை தலைகீழ் வளர்ச்சிக்கு உட்படுகின்றன, ஆனால் எழும் சிக்கல்கள் அப்படியே இருக்கின்றன, மேலும் அவை பெரும்பாலும் இயலாமைக்கு வழிவகுக்கும்.
நிலைகள்
தொண்டை டான்சிலின் மூன்று டிகிரி ஹைபர்டிராபி உள்ளது:
- I டிகிரி - அடினாய்டு திசு நாசோபார்னெக்ஸின் மேல் மூன்றில் ஒரு பகுதியை ஆக்கிரமித்து, வாமரின் மேல் மூன்றில் ஒரு பகுதியை உள்ளடக்கியது;
- II டிகிரி - அடினாய்டு திசு நாசோபார்னக்ஸின் பாதியை ஆக்கிரமித்து, வாமரின் பாதியை உள்ளடக்கியது;
- தரம் III - அடினாய்டு திசு முழு நாசோபார்னக்ஸையும் ஆக்கிரமித்து, வாமரை முழுவதுமாக உள்ளடக்கியது, கீழ் நாசி காஞ்சாவின் பின்புற முனையின் அளவை அடைகிறது; மிகவும் குறைவாகவே, விரிவாக்கப்பட்ட அடினாய்டுகள் ஓரோபார்னக்ஸின் லுமினுக்குள் நீண்டுள்ளன.
சிக்கல்கள் மற்றும் விளைவுகள்
சிக்கல்களில், மிகவும் பொதுவானவை நாள்பட்ட, பெரும்பாலும் தீவிரமடையும் அடினாய்டிடிஸ், பலட்டீன் டான்சில்ஸின் கடுமையான வீக்கம், லாரிங்கோட்ராக்கிடிஸ் மற்றும் நிமோனியா, செவிப்புலக் குழாயின் கண்புரை, டியூபூடிடிஸ், கடுமையான சீழ் மிக்க ஓடிடிஸ் மீடியா. சிறு குழந்தைகளுக்கு நாசோபார்னெக்ஸிலிருந்து குரல்வளையின் குரல்வளைப் பகுதிக்குள் நுழையும் சளியை எப்படி இருமுவது என்று தெரியாது, எனவே அவர்கள் அதை விழுங்குகிறார்கள். பெரும்பாலும், பாதிக்கப்பட்ட சளியை விழுங்குவதால், அவர்களுக்கு இரைப்பை குடல் செயலிழப்பு ஏற்படுகிறது.
கண் அழற்சி, வெண்படல அழற்சி மற்றும் அல்சரேட்டிவ் கெராடிடிஸ் போன்ற கண் சிக்கல்களும் பொதுவானவை.
பெரும்பாலும், அடினாய்டு வளர்ச்சிகள் ரிக்கெட்ஸ் போன்ற இயல்புடைய எலும்புக்கூடு வளர்ச்சி கோளாறுகளுக்கு வழிவகுக்கும்: ஒரு குறுகிய "கோழி" மார்பு, கைபோசிஸ் மற்றும் முதுகெலும்பின் ஸ்கோலியோசிஸ், கீழ் மூட்டுகளின் சிதைவு போன்றவை. இந்த மாற்றங்கள் ஹைபோவைட்டமினோசிஸ் டி உடன் தொடர்புடைய அடினாய்டுகளில் வளர்சிதை மாற்ற செயல்முறைகளை அடிக்கடி சீர்குலைப்பதோடு தொடர்புடையது.
தொண்டை தொண்டையின் ஹைப்பர் பிளாசியா பொதுவாக அதன் பாரன்கிமாவின் நாள்பட்ட வீக்கத்துடன் இருக்கும், ஆனால் அதன் பள்ளங்களில் நோய்க்கிருமி நுண்ணுயிரிகளின் குவிப்பு அழற்சி செயல்முறையை கணிசமாக மோசமாக்குகிறது, தொண்டை தொண்டையை சீழ் ஊறவைத்த கடற்பாசியாக மாற்றுகிறது. இந்த மந்தமான வீக்கம் நாள்பட்ட அடினாய்டிடிஸ் என்று அழைக்கப்படுகிறது; இது குழந்தைகளில் அடினாய்டிசத்தின் போக்கை கணிசமாக சிக்கலாக்குகிறது மற்றும் பெரும்பாலும் பல்வேறு சீழ் மிக்க சிக்கல்களுக்கு வழிவகுக்கிறது.
நாசோபார்னக்ஸிலிருந்து வரும் அழற்சி செயல்முறை, குறிப்பாக கடுமையான கண்புரை மற்றும் மேல் சுவாசக் குழாயின் அடிக்கடி மற்றும் நீண்டகால அழற்சி நோய்களில், குரல்வளை, குரல்வளை மற்றும் மூச்சுக்குழாய்களுக்கு எளிதில் பரவுகிறது. குரல்வளையில் சளி வெளியேற்றம் தொடர்ந்து இருமலை ஏற்படுத்துகிறது, குறிப்பாக இரவில். பிராந்திய நிணநீர் முனைகள் (கர்ப்பப்பை வாய், சப்மாண்டிபுலர் மற்றும் ஆக்ஸிபிடல்) பெரும்பாலும் கணிசமாக பெரிதாகின்றன. நாள்பட்ட அடினாய்டிடிஸின் அவ்வப்போது ஏற்படும் அதிகரிப்புகள் உடல் வெப்பநிலையில் அதிகரிப்பு, நாசோபார்னக்ஸில் உள்ளூர் வலியை ஸ்க்ராப்பிங் செய்தல், சளி வெளியேற்றத்தில் அதிகரிப்பு, மண்டை ஓட்டின் அடிப்பகுதி, தலையின் பின்புறம் மற்றும் கண் குழிகளுக்கு வலி கதிர்வீச்சு ஆகியவற்றுடன் சேர்ந்துள்ளன. ஏற்கனவே ஹைபர்டிராஃபி செய்யப்பட்ட தொண்டை டான்சில் கூர்மையாக பெரிதாகி, சோனேவை முற்றிலுமாகத் தடுக்கிறது. இதுபோன்ற சந்தர்ப்பங்களில் குழந்தையின் பொதுவான நிலை கணிசமாக மோசமடைகிறது. குழந்தை சோம்பலாக, எரிச்சலூட்டும் தன்மையுடையதாக, நாசோபார்னக்ஸில் வலி காரணமாக அடிக்கடி அழுகிறது, பசியை இழக்கிறது, மேலும் சாப்பிடும்போது அடிக்கடி வாந்தி எடுக்கிறது.
அடினாய்டுகளில் கூடு கட்டும் தொற்றுடன் தொடர்புடைய மற்றொரு சிக்கல் கடுமையான அடினாய்டிடிஸ் ஆகும், இது ரெட்ரோநாசல் அல்லது நாசோபார்னீஜியல் தொண்டை புண் ஆகும். சில சந்தர்ப்பங்களில், இந்த சிக்கல் ஒரு கண்புரை வீக்கமாகவும், அரிதான சந்தர்ப்பங்களில் - ஃபோலிகுலர் தொண்டை புண் ஆகவும் ஏற்படுகிறது. இந்த நோய் பொதுவாக இளம் குழந்தைகளில் ஏற்படுகிறது மற்றும் திடீரென அதிக உடல் வெப்பநிலையுடன் (39-40 ° C) தொடங்குகிறது. அதே நேரத்தில், நாசி சுவாசத்தில் முழுமையான அடைப்பு, காது வலி மற்றும் இரவில் பராக்ஸிஸ்மல் இருமல் ஆகியவை உள்ளன. கடுமையான அடினாய்டிடிஸ் தன்னிச்சையாக ஏற்படலாம், ஃபரிஞ்சீயல் டான்சிலின் நோயியல் ஹைப்பர்பிளாசியா இல்லாத நிலையில், ஆனால் பெரும்பாலும் இந்த ஹைப்பர்பிளாசியாவுடன் டான்சிலின் தொற்றுதான் அதில் கடுமையான அழற்சி செயல்முறை ஏற்படுவதற்கு காரணமாகிறது. அறிகுறிகள் பொதுவாக நாள்பட்ட அடினாய்டிடிஸின் அதிகரிப்பைப் போலவே இருக்கும், வேறுபாடு வீக்கத்தின் தீவிரத்திலும் இன்னும் மோசமான பொதுவான நிலையிலும் மட்டுமே இருக்கும், அதே நேரத்தில் பிராந்திய நிணநீர் முனைகள் பெரிதாகி வலிமிகுந்ததாக மாறும். நாசோபார்னெக்ஸில் இருந்து வெளியேற்றம் ஏராளமாகவும் சீழ் மிக்கதாகவும் மாறும். குழந்தை உண்மையில் அவற்றை மூச்சுத் திணறடிக்கிறது, இருமவோ அல்லது துப்பவோ முடியாமல், அவற்றை விழுங்குகிறது, இது பெரும்பாலும் இரைப்பை சளிச்சுரப்பியில் கடுமையான வீக்கம் மற்றும் டிஸ்பெப்டிக் கோளாறுகளை ஏற்படுத்துகிறது. குழந்தை பருவத்தில் குறுகிய மற்றும் அகலமான செவிப்புலக் குழாய் இருப்பது நடுத்தரக் காதுக்குள் தொற்று வருவதற்கு பங்களிக்கிறது, குறிப்பாக பெற்றோர்கள் குழந்தைக்கு மூக்கை ஊதக் கற்றுக் கொடுக்க முயற்சித்தால். இந்த முயற்சிகளின் போது நாசோபார்னக்ஸில் அதிகரிக்கும் அழுத்தம் நடுத்தரக் காதில் சீழ் மிக்க வெளியேற்றத்தை நுழைவதற்கு உதவுகிறது, மேலும் கடுமையான சீழ் மிக்க ஓடிடிஸ் மீடியா ஏற்படுகிறது.
கடுமையான அடினாய்டிடிஸ், எந்த சிக்கல்களும் ஏற்படவில்லை என்றால், சாதாரண டான்சில்லிடிஸ் போலவே, 3 முதல் 5 வது நாளில் பொருத்தமான தீவிர சிகிச்சையுடன் குணமடைவதோடு முடிவடைகிறது.
மற்றொரு சிக்கல் குழுவில் ரிஃப்ளெக்ஸ் கோளாறுகள் உள்ளன, அவை ஏஜி லிகாச்சேவ் (1956) நம்பியபடி, ஃபரிஞ்சீயல் டான்சிலின் நரம்பு ஏற்பிகளிலிருந்து தோன்றலாம் அல்லது நாசி சளிச்சுரப்பியில் ஏற்படும் மாற்றங்களின் விளைவாக எழலாம். 20 ஆம் நூற்றாண்டின் நடுப்பகுதியில் பல்வேறு ஆசிரியர்களால் நடத்தப்பட்ட ஹிஸ்டாலஜிக்கல் ஆய்வுகள், ஃபரிஞ்சீயல் டான்சில் ஏராளமான கூழ் மற்றும் கூழ் அல்லாத நரம்பு இழைகள் மற்றும் டான்சிலின் ஸ்ட்ரோமாவிலும் அதன் பாரன்கிமாவிலும் முடிவடையும் ஏற்பி சாதனங்களுடன் வழங்கப்படுவதை நிறுவியது. இந்த நரம்பு வடிவங்கள், நாசோபார்னக்ஸ் வழியாக செல்லும் காற்று ஓட்டத்திற்கு எதிர்வினையாற்றும், மேல் சுவாசக் குழாயின் முழு உடற்கூறியல் பகுதியின் உருவவியல் வளர்ச்சியில் முக்கிய பங்கு வகிக்கின்றன, ஏனெனில் அவை ஹைபோதாலமஸ், பிட்யூட்டரி சுரப்பி மற்றும் உடலின் டிராபிக் வழங்கல் மற்றும் அதன் செயல்பாடுகளின் ரிஃப்ளெக்ஸ் ஒழுங்குமுறையில் முக்கிய பங்கு வகிக்கும் பிற துணைக் கார்டிகல் நரம்பு மையங்களுடன் தாவர கட்டமைப்புகள் மூலம் நெருக்கமாக இணைக்கப்பட்டுள்ளன.
ரிஃப்ளெக்ஸ் கோளாறுகளில் இரவு நேர என்யூரிசிஸ், தலைவலி, ஆஸ்துமா தாக்குதல்கள், குரல்வளை பிடிப்பு, தன்னார்வ குழந்தைத்தனமான முகபாவனைகளை நினைவூட்டும் முக தசைகளின் கோரிஃபார்ம் சுருக்கங்கள் போன்றவை அடங்கும்.
"அடினாய்டு" குழந்தைகளில் உள்ள நரம்பியல் மனநல கோளாறுகள், நினைவாற்றல் இழப்பு, மெதுவான அறிவுசார் வளர்ச்சி, நிலையான சோம்பல் மற்றும் தூக்கக் கலக்கம் மற்றும் கவனக்குறைவு கோளாறு போன்றவை, பிட்யூட்டரி சுரப்பியில் அடினாய்டு தாவரங்களின் நோயியல் செல்வாக்கால் ஏற்படுகின்றன, இது தொண்டை டான்சிலுடன் நெருங்கிய தொடர்பைக் கொண்டுள்ளது, நரம்பு அமைப்புகள் மூலம் மத்தியஸ்தம் செய்வது மட்டுமல்லாமல், குழந்தைகளில் ஒரு கரு கிரானியோபார்னீஜியல் கால்வாய் இருப்பதால் நேரடியானவை, இது லுட்காவின் பை என்று அழைக்கப்படுபவற்றில் தோன்றி நேரடியாக பிட்யூட்டரி சுரப்பிக்கு வழிவகுக்கிறது. உடலின் சோமாடிக் வளர்ச்சிக்கு காரணமான முன்புற பிட்யூட்டரி சுரப்பியுடன் வாஸ்குலர் இணைப்புகள் இந்த கால்வாய் வழியாக மேற்கொள்ளப்படுகின்றன. இந்த மடலின் ஹைபோஃபங்க்ஷன் குழந்தையின் வளர்ச்சி குறைபாடு மற்றும் பாலியல் முதிர்ச்சிக்கு வழிவகுக்கிறது. அடினாய்டுகளை அகற்றுவது இந்த குறைபாட்டை ஈடுசெய்கிறது மற்றும் பெரும்பாலான முக்கிய தொடர்புடைய ரிஃப்ளெக்ஸ் கோளாறுகளை நீக்குவதற்கு வழிவகுக்கிறது.
கண்டறியும் அடினாய்டுகள்
ஹைபர்டிராஃபி ஃபரிஞ்சீயல் டான்சில் உள்ள குழந்தையை அதன் சிறப்பியல்பு தோற்றத்தால் அடையாளம் காண முடியும்.
வரலாறு, நீடித்த மூக்கு ஒழுகுதல் மற்றும் அதைத் தொடர்ந்து சப்ஃபிரைல் நிலை, குழந்தையின் பொதுவான நிலையில் முற்போக்கான சரிவு மற்றும் பிற ENT உறுப்புகளுக்கு சேதம் ஏற்படுவதைக் குறிக்கும் அடிக்கடி சுவாச வைரஸ் நோய்களைக் குறிக்கிறது.
உடல் பரிசோதனை
அடினாய்டுகளின் அளவு மற்றும் நிலைத்தன்மை நாசோபார்னக்ஸின் பின்புற ரைனோஸ்கோபி மற்றும் டிஜிட்டல் பரிசோதனை மூலம் தீர்மானிக்கப்படுகிறது. அடினாய்டு வளர்ச்சியின் அளவு நாசி குழி மற்றும் நாசோபார்னக்ஸின் பக்கவாட்டு ரேடியோகிராஃபி மூலம் தீர்மானிக்கப்படுகிறது.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ]
ஆய்வக ஆராய்ச்சி
மருத்துவ இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள், நுண்ணுயிரிகளுக்கான நாசோபார்னீஜியல் சுரப்புகளின் பாக்டீரியாவியல் பரிசோதனை மற்றும் நுண்ணுயிர் எதிர்ப்பிகளுக்கு உணர்திறன், அடினாய்டு திசுக்களின் மேற்பரப்பில் இருந்து அச்சுகளின் சைட்டோலாஜிக்கல் பரிசோதனை.
கருவி ஆராய்ச்சி
நாசோபார்னக்ஸின் நேரடி விரிவான பரிசோதனை பின்புற ரைனோஸ்கோபி முறையால் செய்யப்படுகிறது, இதில் அடினாய்டு தாவரங்கள் நாசோபார்னக்ஸின் பெட்டகத்தில் அமைந்துள்ள ஒரு பரந்த அடித்தளத்துடன் ஒழுங்கற்ற வடிவ அமைப்புகளாக காட்சிப்படுத்தப்படுகின்றன. அவை 4-6 நீளமான பிளவுகளைக் கொண்டுள்ளன, அவற்றில் ஆழமானது நடுவில் அமைந்துள்ளது. கோள மேற்பரப்புடன் கூடிய வளர்ச்சிகள் குறைவாகவே காணப்படுகின்றன, அதில் தனிப்பட்ட ஆழமான பாக்கெட்டுகள் குறிப்பிடப்பட்டுள்ளன.
குழந்தைகளில் அடினாய்டு தாவரங்கள் மென்மையாகவும் இளஞ்சிவப்பு நிறமாகவும் இருக்கும். பெரியவர்களில், அவை பொதுவாக ஓரளவு அடர்த்தியாகவும் வெளிர் நிறமாகவும் இருக்கும். அரிதான சந்தர்ப்பங்களில், ஸ்க்லரோடிக், மிகவும் அடர்த்தியான வடிவங்கள் காணப்படுகின்றன. நாசோபார்னக்ஸ் மற்றும் நாசிப் பாதைகளை நிரப்பும் சளி வெளியேற்றம், நாசி கான்சேயின் வீக்கம் அல்லது ஹைபர்டிராபி தெரியும். நாசி குழியின் சளி சவ்வின் இரத்த சோகைக்குப் பிறகு, ஒலிப்பு போது, முன்புற ரைனோஸ்கோபி, அடினாய்டு வளர்ச்சிகள் குரல்வளையின் பின்புற சுவரில் எவ்வாறு நகர்கின்றன என்பதைக் காட்டலாம். அடினாய்டுகள் இருப்பதற்கான மறைமுக அறிகுறி, விரிவாக்கப்பட்ட பலட்டீன் டான்சில்ஸ் மற்றும் குறிப்பாக குரல்வளையின் பின்புற சுவரின் ஹைபர்டிராஃபி லிம்பாய்டு நுண்ணறைகள் ஆகும். மென்மையான அண்ணத்தின் வரையறுக்கப்பட்ட இயக்கம் சிறப்பியல்பு.
நாசோபார்னெக்ஸின் பக்கவாட்டு ரேடியோகிராஃபி என்பது அடினாய்டு திசுக்களின் ஹைபர்டிராஃபியின் அளவை தீர்மானிப்பதற்கான ஒரு புறநிலை முறையாகும், இது நாசோபார்னெக்ஸின் கட்டமைப்பு அம்சங்களைக் கண்டறியவும் அனுமதிக்கிறது, இது அறுவை சிகிச்சை தலையீட்டின் போது குறிப்பிட்ட முக்கியத்துவம் வாய்ந்தது. இளம் குழந்தைகளில் பின்புற ரைனோஸ்கோபி செய்வது கடினமாக இருக்கும்போது, நாசோபார்னெக்ஸின் டிஜிட்டல் பரிசோதனை பரவலாகப் பயன்படுத்தப்படுகிறது.
அடினாய்டுகளின் திசுவியல் பரிசோதனையில், அவை ரெட்டிகுலர் இணைப்பு திசுக்களைக் கொண்டிருப்பதைக் காட்டுகிறது, அவற்றின் சுழல்கள் லிம்போசைட்டுகளால் நிரப்பப்பட்டுள்ளன. காரியோகினெடிக் பிரிவின் வெவ்வேறு நிலைகளில் உள்ள லிம்போசைட்டுகள் நுண்ணறைகளின் முளை மையங்களில் தெரியும். அடினாய்டுகளின் மேற்பரப்பு பல அடுக்கு உருளை சிலியேட்டட் எபிட்டிலியத்தால் மூடப்பட்டிருக்கும். சில பகுதிகளில், இடம்பெயரும் லிம்போசைட்டுகளால் எபிட்டிலியம் ஊடுருவுகிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
நோயாளியின் பரிசோதனையில் அடினாய்டுகளின் வேறுபட்ட நோயறிதல் மிக முக்கியமான கட்டமாகும், ஏனெனில் நாசோபார்னக்ஸ் என்பது அடினாய்டுகளிலிருந்து அடிப்படையில் வேறுபட்ட ஏராளமான அளவீட்டு நோய்கள் உருவாகக்கூடிய பகுதியாகும். அவற்றில் சிலவற்றிற்கு அடினாய்டுகளுக்குப் பயன்படுத்தப்படும் அறுவை சிகிச்சை அல்லாத அல்லது அறுவை சிகிச்சை முறைகளைப் பயன்படுத்துவது சரிசெய்ய முடியாத விளைவுகளுக்கு வழிவகுக்கும். நாசி சுவாசிப்பதில் சிரமம், மூக்கு மற்றும் நாசோபார்னெக்ஸில் இருந்து சளிச்சவ்வு வெளியேற்றம், நாசோபார்னெக்ஸின் அளவீட்டு தீங்கற்ற மற்றும் வீரியம் மிக்க கட்டிகள், குறிப்பிட்ட கிரானுலோமாக்கள், மூக்கு மற்றும் நாசோபார்னெக்ஸின் பிறவி முரண்பாடுகள் (எடுத்துக்காட்டாக, சோனல் அட்ரேசியா) ஆகியவற்றுடன் நாசி குழியின் அனைத்து நோய்களிலிருந்தும் அடினாய்டுகளை வேறுபடுத்த வேண்டும். குறிப்பாக பெரியவர்களில், மீண்டும் மீண்டும் வரும் அடினாய்டுகளுக்கு குறிப்பாக கவனம் செலுத்தப்பட வேண்டும். இந்த சந்தர்ப்பங்களில், கட்டி செயல்முறையை (தலைகீழ் பாப்பிலோமா, எபிதெலியோமா, சர்கோமா) விலக்கும் திசையில் நோயாளி பரிசோதிக்கப்பட வேண்டும், இதற்காக அடுத்த அறுவை சிகிச்சை தலையீட்டிற்கு முன் ஒரு பயாப்ஸி செய்யப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை அடினாய்டுகள்
மூக்கு சுவாசத்தை மீட்டெடுப்பதற்கும், மேல் சுவாசக் குழாயின் அடிக்கடி ஏற்படும் நோய்கள் மற்றும் நாசி சுவாசத்தின் நீண்டகாலக் குறைபாடுகளால் ஏற்படும் மேல் சுவாசக்குழாய், உள் உறுப்புகள் மற்றும் உடல் அமைப்புகளின் இணையான நோய்களின் வளர்ச்சியைத் தடுப்பதற்கும் அடினாய்டுகள் சிகிச்சையளிக்கப்படுகின்றன.
மருத்துவமனையில் அனுமதிக்கப்படுவதற்கான அறிகுறிகள்
அடினோடமி அறுவை சிகிச்சையின் தேவை.
அடினாய்டுகளின் மருந்து அல்லாத சிகிச்சை
குரல்வளையின் பின்புற சுவரில் UF-குழாய் மற்றும் எண்டோனாசலி, அடினாய்டு திசுக்களுக்கு ஹீலியம்-நியான் லேசர் சிகிச்சை, பிராந்திய பின்புற கர்ப்பப்பை வாய், போஸ்டாரிகுலர் மற்றும் ஆக்ஸிபிடல் நிணநீர் முனைகளில் டைதர்மி மற்றும் UHF, கனிம நீர், நாசி ஸ்ப்ரேக்கள் "அக்வா மாரிஸ்" மற்றும் "பிசியோமர்", ஓசோன் சிகிச்சை, ஆக்ஸிஜன் காக்டெய்ல்கள், சேறு சிகிச்சை ஆகியவற்றைப் பயன்படுத்தி நாசி குழி மற்றும் நாசோபார்னக்ஸின் சளி சவ்விலிருந்து ஆன்டிஜென்களை அகற்ற நீர்ப்பாசன சிகிச்சை ("நாசி ஷவர்" என்று அழைக்கப்படுகிறது). சானடோரியம் மற்றும் ஸ்பா சிகிச்சை (காலநிலை மற்றும் பால்னியாலஜிக்கல் சேறு ரிசார்ட்ஸ் மற்றும் சூடான பருவங்கள்): நீர்த்தப்படாத கடல் நீர் மற்றும் அயோடின்-புரோமின் தண்ணீருடன் வெற்றிட ஹைட்ரோதெரபி, சேறு கரைசல், கார்பன் டை ஆக்சைடு தண்ணீரால் நாசோபார்னக்ஸைக் கழுவிய பின் உள்ளிழுக்கும் சிகிச்சை, சேறு கரைசல், பைட்டான்சைடுகள், தாவர எண்ணெய்கள், சேறு கரைசலின் எண்டோனாசல் எலக்ட்ரோபோரேசிஸ், ஒளி சிகிச்சை (எடுத்துக்காட்டாக, ஒரு ஒளி வழிகாட்டி அல்லது நாசி குழி மூலம் நாசோபார்னக்ஸின் லேசர் கதிர்வீச்சு).
அடினாய்டுகளின் மருந்து சிகிச்சை
ஹோமியோபதி லிம்போட்ரோபிக் மருந்துகள்: 1-1.5 மாதங்களுக்கு பல்வேறு திட்டங்களின்படி வயது தொடர்பான அளவுகளில் umckalor, tonsilgon, tonsilotren, yov-malysh. அடினாய்டுகளுக்கு லிம்போமியோசாட்டின் செயல்திறன் நிரூபிக்கப்படவில்லை.
அடினாய்டுகளின் அறுவை சிகிச்சை
அடினாய்டு திசுக்களின் அடினோடோமி, கிரையோ-, லேசர்- மற்றும் அல்ட்ராசவுண்ட் அழிவு.
அடினாய்டுகளின் சிகிச்சையானது விரிவானதாக இருக்க வேண்டும், உள்ளூர் மற்றும் பொதுவான தாக்கத்தின் முறைகளை இணைக்க வேண்டும், குறிப்பாக மேம்பட்ட சந்தர்ப்பங்களில், லிம்பேடனாய்டு திசுக்களில் அழற்சி செயல்முறை உருவாகும்போது, சோமாடிக் மற்றும் சைக்கோஇன்டெலெக்ச்சுவல் கோளாறுகள் குறிப்பிடப்படும்போது. அத்தகைய குழந்தைகள், அறிகுறிகளின்படி, ஒரு குழந்தை மருத்துவர், குழந்தை உளவியலாளர், நாளமில்லா சுரப்பி நிபுணர், இன்டர்னிஸ்ட், ஆடியோலஜிஸ்ட், ஃபோனியாட்ரிஸ்ட் மற்றும் பிற நிபுணர்களால் அவரிடம் கண்டறியப்பட்ட மனோதத்துவ மற்றும் செயல்பாட்டு கோளாறுகளுக்கு ஏற்ப பரிசோதிக்கப்பட வேண்டும்.
அடினாய்டுகளுக்கான சிகிச்சை முக்கியமாக அறுவை சிகிச்சை மூலம் செய்யப்படுகிறது (அடினோடமி மற்றும் அடினக்டோமி; இந்த வகையான அறுவை சிகிச்சைகளுக்கு இடையிலான வேறுபாடு என்னவென்றால், அடினொடமியில் ஹைபர்டிராஃபிட் ஃபரிஞ்சீயல் டான்சில் மட்டுமே அகற்றப்படுகிறது, அதே நேரத்தில் அடினக்டோமியில் நாசோபார்னக்ஸின் பக்கவாட்டு சுவர்களில் மீதமுள்ள லிம்பாய்டு திசுக்கள் அகற்றப்படுகின்றன, குறிப்பாக தரங்கள் II மற்றும் III அடினாய்டுகளுக்கு.
அடினாய்டுகளுக்கு அறுவை சிகிச்சை எப்போது குறிக்கப்படுகிறது?
பொருத்தமான அறிகுறிகள் இருந்தால், எந்த வயதிலும் அடினோடமி செய்யப்படுகிறது.
குழந்தைகளில், மூக்கு சுவாசக் கோளாறுகள், தூக்கத்தின் போது சத்தமாக சுவாசித்தல் (குறிப்பாக ஸ்ட்ரைடர் சுவாசம் ஏற்படும் போது), மற்றும் உறிஞ்சுவதில் சிரமம் (குழந்தை "மூச்சு பிடிக்க" மார்பகத்தை விட்டு வெளியேறுகிறது அல்லது அதை முற்றிலுமாக மறுக்கிறது) போன்ற சந்தர்ப்பங்களில் அடினாய்டுகளுக்கு அறுவை சிகிச்சை கட்டாயமாகும். மீண்டும் மீண்டும் வரும் அடினாய்டிடிஸ், சல்பிங்கூடிடிஸ், டிராக்கியோபிரான்கிடிஸ் போன்றவற்றுக்கும் அறுவை சிகிச்சை குறிக்கப்படுகிறது. இந்த வயதுக் குழந்தைகளில் அடிக்கடி ஓடிடிஸ், பிற காரணங்களால் விளக்கப்படாத நீண்ட கால சப்ஃபிரைல் வெப்பநிலை, பிற குறிப்பிடத்தக்க தொற்றுகள் இல்லாத நிலையில் நீண்ட கால செப்டிசீமியா (உதாரணமாக, நாள்பட்ட டான்சில்லிடிஸ்), நியூரோடாக்சிகோசிஸ் (வலிப்பு, மூளைக்காய்ச்சல், சோமாடிக் ரிஃப்ளெக்ஸில் ஏற்படும் மாற்றங்கள்), நாள்பட்ட அடினாய்டிடிஸ் அதிகரிக்கும் போது கூட அடினாய்டு அறுவை சிகிச்சை அனுமதிக்கப்படுகிறது. பொருத்தமான பாக்டீரியா எதிர்ப்பு மருந்துகளின் "மூடியில்" கீழ்.
5-7 வயதுடைய குழந்தைகள் மூக்கில் சுவாசிப்பதில் சிரமம், ஒலிப்பு கோளாறுகள், நடுத்தர காதுகளின் அழற்சி நோய்கள் மற்றும் அவற்றின் சிக்கல்கள் போன்றவற்றில் அடினாய்டு தோற்றம் ஏற்பட்டால் அறுவை சிகிச்சைக்கு உட்படுத்தப்படுவார்கள்; இந்த வயதில் அடினோட்டமி கர்ப்பப்பை வாய் அடினடிஸ், நிணநீர் காய்ச்சல் அல்லது தெளிவற்ற காரணவியல் சப்ஃபிரைல் வெப்பநிலை, தொடர்ச்சியான அடினாய்டிக்டலிடிஸ், ரைனிடிஸ், சைனசிடிஸ், கண் தொற்றுகள், லாரிங்கோட்ராச்சியோபிரான்கிடிஸ், இரைப்பை குடல் கோளாறுகள், முக எலும்புக்கூடு மற்றும் மார்பின் சிதைவுகள், ரிஃப்ளெக்ஸ் கோளாறுகள் (லாரிஞ்சியல் பிடிப்பு மற்றும் இரவு நேர என்யூரிசிஸ், பராக்ஸிஸ்மல் வலிப்பு இருமல், தலைவலி போன்றவை) ஆகியவற்றிலும் செய்யப்படுகிறது.
பெரியவர்களில் அடினோடோமி நாசோபார்னக்ஸின் நிணநீர்க் குழாயின் திறப்புகளைச் சுற்றி குவிந்து, கண்புரை மற்றும் சீழ் மிக்க ஓடிடிஸ், ரைனோசினுசிடிஸ் மற்றும் நாள்பட்ட மூச்சுக்குழாய் நிமோனியாவிலிருந்து மீள்வதைத் தடுக்கும் சந்தர்ப்பங்களில் கூட செய்யப்படுகிறது.
சில வெளிநாட்டு ஆசிரியர்கள், அடினாய்டுகளுக்கு அறுவை சிகிச்சை செய்து கொண்ட அனைத்து வயது நோயாளிகளும் (அடினாய்டுகள் உள்ளவர்கள்) முக்கிய அறுவை சிகிச்சை தலையீட்டின் அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் மிகவும் சாதகமான போக்கிற்காக ஆன்ட்ரோசெல்லுலோடோமி அல்லது மாஸ்டாய்டெக்டோமிக்கு உட்படுத்தப்பட வேண்டும் என்று பரிந்துரைக்கின்றனர். இது பாராநேசல் சைனஸில் அறுவை சிகிச்சை தலையீடுகளுக்கும் சமமாக பொருந்தும்.
முரண்பாடுகள்
தொண்டை தொண்டை பெரிதாக இருந்தாலும், மேலே விவரிக்கப்பட்ட அடினாய்டிசம் மற்றும் சிக்கல்களை ஏற்படுத்தாத சந்தர்ப்பங்களில் அடினாய்டு அறுவை சிகிச்சை செய்யப்படுவதில்லை. சாதாரணமான காரணவியல் (கடுமையான அடினாய்டிடிஸ் மற்றும் டான்சில்லிடிஸ், மேல் சுவாசக் குழாயின் அடினாய்டு வைரஸ் தொற்று, கடுமையான நாசியழற்சி போன்றவை) உள்ளூர் மற்றும் பொதுவான அழற்சி செயல்முறைகள் இருந்தால் அடினாய்டுகளுக்கான அறுவை சிகிச்சை செய்யப்படுவதில்லை. இந்த நோய்கள் முடிந்த 2-3 வாரங்களுக்குப் பிறகு அறுவை சிகிச்சை செய்யப்படுகிறது. இன்ஃப்ளூயன்ஸா போன்ற தொற்று நோய்களின் தொற்றுநோய்களின் போது, அதே போல் செயலில் உள்ள கட்டத்தில் காசநோய், பல் மற்றும் மேக்சில்லரி பகுதியில் தொற்று குவியங்கள் இருப்பது, செரோபோசிட்டிவ் சிபிலிஸ், இதயம் மற்றும் சிறுநீரக நோய்களில் சிதைந்த நிலைமைகள், ஹீமோபிலியா போன்றவற்றின் போது அறுவை சிகிச்சை செய்யப்படுவதில்லை. திறம்பட சிகிச்சையளிக்கக்கூடிய பிற நோய்களின் விஷயத்தில் அடினாய்டுகளுக்கான அறுவை சிகிச்சை ஒத்திவைக்கப்படுகிறது. மென்மையான மற்றும் கடினமான அண்ணத்தின் பிறவி குறைபாடுகள் (பிளவுகள்), அதே போல் குரல்வளையின் சளி சவ்வின் கடுமையான சிதைவு, பிரியோசெனோசிஸ் மற்றும் ஓசினா போன்றவற்றிலும் அடினாய்டுகளை அகற்றுவது அடிப்படை நோயின் செயல்பாட்டு மற்றும் டிராபிக் கோளாறுகளை அதிகரிக்க வழிவகுக்கிறது.
 [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 39 ], [ 40 ], [ 41 ], [ 42 ]
அடினாய்டு அறுவை சிகிச்சை எவ்வாறு செய்யப்படுகிறது?
அடினாய்டுகளின் அறுவை சிகிச்சை செய்யப்படுவதற்கு முன், அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்புக்கு அதிக கவனம் செலுத்தப்பட வேண்டும், இது பொதுவாக ஏற்றுக்கொள்ளப்பட்ட விதிகளின்படி, பல செயல்பாடுகளை உள்ளடக்கியது (துரதிர்ஷ்டவசமாக, இந்த விதிகள் பெரும்பாலும் முழுமையாகக் கடைப்பிடிக்கப்படுவதில்லை மற்றும் அடினாய்டுகளின் அறுவை சிகிச்சை சிகிச்சைக்கான தயாரிப்பு "சுருக்கமான திட்டத்தின்" படி மேற்கொள்ளப்படுகிறது, இது பெரும்பாலும் கடுமையான, சில நேரங்களில் ஆபத்தான சிக்கல்களுக்கு வழிவகுக்கிறது):
- அவர்கள் கவனமாக மருத்துவ வரலாற்றைச் சேகரித்து, குழந்தை சமீபத்தில் ஏதேனும் தொற்று நோய்களால் பாதிக்கப்பட்டுள்ளதா, சமீபத்திய வாரங்களில் நோய்வாய்ப்பட்ட குழந்தைகளுடன் தொடர்பில் இருந்தாரா அல்லது தொற்றுநோய்க்கு ஆபத்தான சூழலில் இருந்தாரா என்பதைக் கண்டறியின்றனர்; குழந்தை அதிகரித்த இரத்தப்போக்கால் பாதிக்கப்படுகிறதா, மற்றும் பரம்பரை பண்புகளைக் கண்டறிகின்றனர்;
- தொடர்ச்சியான பரிசோதனைகள் மேற்கொள்ளப்படுகின்றன (மார்பு எக்ஸ்ரே, இரத்த பரிசோதனைகள் (பொது மருத்துவ மற்றும் ஹீமோஸ்டேடிக் குறிகாட்டிகள்), சிறுநீர் பரிசோதனைகள், காசநோய் மற்றும் சிபிலிஸிற்கான செரோலாஜிக்கல் சோதனைகள் மற்றும் சுட்டிக்காட்டப்பட்டால், பிற ஆய்வுகள்; தொண்டை அழற்சி நோய் எடுத்துச் செல்ல தொண்டை ஸ்வாப்கள் பரிசோதிக்கப்படுகின்றன;
- அறுவை சிகிச்சைக்கு முரண்பாடுகளை அடையாளம் காண குழந்தை மருத்துவர், பல் மருத்துவர் மற்றும் சுட்டிக்காட்டப்பட்டால், பிற நிபுணர்களால் குழந்தை பரிசோதிக்கப்படுகிறது;
- அறுவை சிகிச்சை பொது மயக்க மருந்தின் கீழ் செய்ய திட்டமிடப்பட்டிருந்தால், அதற்கு முந்தைய நாள் குழந்தை ஒரு மயக்க மருந்து நிபுணர்-புத்துயிர் பெறுபவரால் பரிசோதிக்கப்படும்.
அறுவை சிகிச்சை செய்வதற்கு முன், பல ENT குழந்தை மருத்துவர்கள் அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சீழ்-அழற்சி சிக்கல்களைத் தடுக்க உள்ளூர் முற்காப்பு கிருமி நாசினிகள் சிகிச்சையை பரிந்துரைக்கின்றனர். இந்த நோக்கத்திற்காக, அறுவை சிகிச்சைக்கு 3-4 நாட்களுக்கு முன்பு, குழந்தைக்கு 3% புரோட்டர்கோல் கரைசல் அல்லது 20-30% சோடியம் சல்பாசில் (அல்புசிட்) கரைசல் நாசி சொட்டு வடிவில் பரிந்துரைக்கப்படுகிறது, மேலும் அறுவை சிகிச்சைக்கு 1 வாரத்திற்கு முன்பு ஹீமோஸ்டேடிக் அளவுருக்களை மேம்படுத்த - வைட்டமின் சி, கால்சியம் குளுக்கோனேட் போன்றவை.
அடினாய்டுகளுக்கு அறுவை சிகிச்சை செய்யப்படும் அறுவை சிகிச்சை அறையில், நாசோபார்னீஜியல் இரத்தப்போக்கு (பின்புற நாசி அடைப்பு, வெளிப்புற கரோடிட் தமனியின் பிணைப்பு), மூச்சுத்திணறல் (நாக்கு வைத்திருப்பவர், இன்ட்யூபேஷன் மற்றும் ட்ரக்கியோடோமி கருவிகள்), வலி அதிர்ச்சி மற்றும் சரிவு (இருதய மற்றும் சுவாச அமைப்புகளின் செயல்பாட்டைத் தூண்டும் மருந்துகளின் தொகுப்பு, பிட்யூட்டரி-அட்ரீனல் கோர்டெக்ஸ் அமைப்பு, இரத்த அழுத்தத்தை அதிகரித்தல்) புத்துயிர் அளிப்பவருடன் உடன்படும்போது உதவி வழங்க தேவையான அனைத்தும் பொருத்தப்பட்டிருக்க வேண்டும்.
அடினோடமிக்கு பின்வரும் அறுவை சிகிச்சை கருவிகள் தேவைப்படுகின்றன: வாய் அடைப்பு, நாக்கு அழுத்தி, இரண்டு அளவுகளில் பெக்மேன் அடினோடோம்கள், VI வோயாசெக்கின் விதியின்படி தேர்ந்தெடுக்கப்பட்டன (நாசோபார்னக்ஸின் அளவு, அதன் அகலம் கைகளின் முதல் விரல்களின் தூர ஃபாலாங்க்களின் இரண்டு மடிந்த பக்கவாட்டு மேற்பரப்புகளுக்கு சமம்), லூக்கின் நாசி ஃபோர்செப்ஸ், நீண்ட வளைந்த கத்தரிக்கோல் மற்றும் குழந்தைகளுக்கான லூப்-பார்பன் நாசோபார்னீஜியல் ஃபோர்செப்ஸ்.
பொது மயக்க மருந்தின் கீழ் அறுவை சிகிச்சை செய்ய, இன்ட்யூபேஷன் மயக்க மருந்துக்கு பொருத்தமான வழிமுறைகள் தேவை.
அறுவை சிகிச்சைக்கு முன், கைகால்களை அசையாமல் இருக்க, குழந்தையை ஒரு தாளில் இறுக்கமாக சுற்றி வைக்க பரிந்துரைக்கப்படுகிறது. குழந்தை உதவியாளரின் இடது தொடையில் அமர்ந்திருக்கும், அவர் குழந்தையின் கால்களை தனது தாடைகளால் பிடித்துக் கொள்கிறார், குழந்தையின் மார்பை வலது கையால் பிடித்துக் கொள்கிறார், இடது கையைப் பிடித்துக் கொள்கிறார், வலது கையை சரிசெய்கிறார். குழந்தையின் தலை இடது கையால் சரி செய்யப்பட்டுள்ளது.
மயக்க மருந்து
கைக்குழந்தைகள் மற்றும் 2-3 வயது வரையிலான குழந்தைகளில், அடினாய்டுகளுக்கான அறுவை சிகிச்சை வெளிநோயாளர் அடிப்படையில் மயக்க மருந்து இல்லாமல் செய்யப்படுகிறது. 2-3 ஆண்டுகளுக்குப் பிறகு, சில ஆசிரியர்கள் ஈதருடன் குறுகிய கால முகமூடி மயக்க மருந்தை பரிந்துரைக்கின்றனர். வயதான குழந்தைகள் மற்றும் பெரியவர்களுக்கு நாசி சளிச்சுரப்பியின் பின்புறப் பகுதிகள் மற்றும் நாசோபார்னெக்ஸின் பெட்டகத்தை 1-3% டைகைன் கரைசல் அல்லது 5-10% கோகோயின் கரைசலைக் கொண்டு 3-4 மடங்கு உயவூட்டுவதன் மூலம் பயன்பாட்டு மயக்க மருந்து வழங்கப்படுகிறது. வோமரின் பின்புற முனை குறிப்பாக கவனமாக மயக்க மருந்து செய்யப்படுகிறது. நாசோபார்னெக்ஸின் பின்புற சுவர் மற்றும் மென்மையான அண்ணத்தின் நாசோபார்னீஜியல் மேற்பரப்பும் மயக்க மருந்து செய்யப்படுகிறது. ஒரு காரணத்திற்காக அல்லது இன்னொரு காரணத்திற்காக உள்ளூர் மயக்க மருந்தைப் பயன்படுத்துவது சாத்தியமற்றது என்றால், அறுவை சிகிச்சை இன்ட்யூபேஷன் மயக்க மருந்தின் கீழ் செய்யப்படுகிறது.
 [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
[ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ]
அடினோடமி நுட்பம்
அடினோடமி பல நிலைகளைக் கொண்டுள்ளது:
- ஒரு கோண ஸ்பேட்டூலாவால் நாக்கை கீழ்நோக்கி அழுத்திய பிறகு, அடினோடோம் வளையம் மென்மையான அண்ணத்தின் பின்னால் செருகப்படுகிறது, அதே நேரத்தில் கருவியின் கைப்பிடி இரண்டாவது விரல் அடினோடோமின் தடியை சரிசெய்யும் வகையில் பிடிக்கப்படுகிறது; அடினோடோம் வளையம் நாக்கின் மேற்பரப்புடன் ஒப்பிடும்போது 90° சுழற்றப்பட்டு, குரல்வளையின் பின்புற சுவரின் திசையில் ஸ்பேட்டூலாவுடன் நகர்த்தப்பட்டு, மென்மையான அண்ணத்தை அடைந்ததும், மோதிரம் அதன் பின்னால் செருகப்பட்டு எதிர் திசையில் திருப்பப்படுகிறது, இதனால் கத்தி ஒரு கிடைமட்ட நிலையை எடுக்கும் மற்றும் வளையத்தின் வளைவு வாய் திறப்பை நோக்கி செலுத்தப்படுகிறது, அதாவது வெட்டும் பகுதி குரல்வளையின் பின்புற சுவரை நோக்கி செலுத்தப்படுகிறது.
- அடினோடோமின் சிக்கலான இயக்கம் (கைப்பிடியை கீழ்நோக்கி சாய்த்து, மோதிரத்தை நாசோபார்னக்ஸின் பெட்டகத்திற்கு ஒரே நேரத்தில் மேல்நோக்கி நகர்த்துதல், மோதிரத்தின் வளைவை வாமருடன் தொடர்பை இழக்காமல் அழுத்துதல், வாமரால் உருவாக்கப்பட்ட கோணம் மற்றும் நாசோபார்னக்ஸின் பெட்டகத்தின் மீது முக்கியத்துவம் கொடுத்து வளையத்தை உயர்த்துதல், குழந்தையின் தலையை சற்று முன்னோக்கி சாய்த்தல்) ஒரு "தொடக்க நிலையை" வழங்குகிறது.
- நாசோபார்னக்ஸின் பெட்டகத்தில் விரைவான இயக்கத்துடன், அடினோடோம் வளையத்தை மேல்நோக்கியும் பின்னோக்கியும் அழுத்துவதன் மூலம், அடினாய்டுகள் துண்டிக்கப்பட்டு, கத்தியுடன் சேர்ந்து, வாய்வழி குழிக்குள் எடுத்து, பின்னர் சிறுநீரக வடிவ பேசினுக்குள் கொண்டு செல்லப்படுகின்றன. அடினாய்டுகளை வெட்டும்போது, உதவியாளர் அல்லது அறுவை சிகிச்சை நிபுணர் குழந்தையின் தலையை கீழே சாய்க்கிறார், இது அகற்றப்படும் பொருளுடன் பிளேட்டின் நெருங்கிய தொடர்பையும், நாசோபார்னக்ஸின் பின்புற சுவரில் கத்தி சீராக சறுக்குவதையும் உறுதி செய்கிறது. அடினாய்டுகள் அகற்றப்பட்டவுடன், குழந்தையின் தலை உடனடியாக கீழே சாய்ந்துவிடும், இதனால் இரத்தம், அதிக அளவில் ஆனால் குறுகிய கால இரத்தப்போக்கு ஏற்பட்டால், சுவாசக் குழாயில் செல்லாமல், மூக்கு மற்றும் வாய் வழியாக வெளியேறும். சில நேரங்களில் அகற்றப்பட்ட அடினாய்டுகள் குரல்வளையின் பின்புற சுவரின் சளி சவ்வின் மடிப்பில் இருக்கும் மற்றும் மென்மையான அண்ணத்தின் பின்னால் இருந்து கீழே தொங்கும். அவை ஒரு கவ்வியால் பிடிக்கப்பட்டு கத்தரிக்கோலால் வெட்டப்படுகின்றன.
- அறுவை சிகிச்சை நிபுணரால் நிர்ணயிக்கப்பட்ட இடைநிறுத்தத்திற்குப் பிறகு, முழு செயல்முறையும் ஒரு சிறிய அடினோடோமைப் பயன்படுத்தி "இடைநிலை" அடினோடோமியை முடிக்கவும், செவிப்புலக் குழாயின் நாசோபார்னீஜியல் திறப்புகளை உள்ளடக்கிய அடினாய்டுகளின் பக்கவாட்டில் அமைந்துள்ள எச்சங்களை அகற்றவும் மீண்டும் செய்யப்படுகிறது; இதற்காக, அடினோடோம் இன்னும் இரண்டு முறை செருகப்படுகிறது. குழந்தைக்கு ஏற்படும் உளவியல் அதிர்ச்சியைத் தடுக்க, ஏஏ கோர்லினா (1983) அடினாய்டு வெட்டும் கட்டத்தில் அடினோடோமை மேலிருந்து கீழாக ஒரு ஜிக்ஜாக் வடிவத்தில் நகர்த்த பரிந்துரைக்கிறார், இது மிகவும் முழுமையான நீக்கத்தை அடைகிறது;
- அறுவை சிகிச்சை முடிந்ததும், குழந்தையை மூக்கை ஊதச் சொல்லி நாசி சுவாசத்தின் தரம் சரிபார்க்கப்படுகிறது, அதே நேரத்தில் (இது அறுவை சிகிச்சைக்கு முன் நிறுவப்பட்டது) ரைனோஜெனிக் காரணங்களால் (நாசி பாலிப்ஸ், ஹைபர்டிராஃபிக் ரைனிடிஸ், நாசி செப்டமின் வளைவு போன்றவை) நாசி சுவாசம் கணிசமாக மேம்படாமல் போகலாம் என்பதை மனதில் கொள்ள வேண்டும். கூடுதலாக, அடினோடோமியின் முழுமையைக் கட்டுப்படுத்த நாசோபார்னெக்ஸின் டிஜிட்டல் பரிசோதனை செய்யப்படுகிறது. அடுத்து, அகற்றப்பட்ட அடினாய்டுகளின் பரிசோதனை செய்யப்பட்டு இன் விவோ படத்துடன் ஒப்பிடப்படுகிறது. அகற்றப்பட்ட அடினாய்டுகள் குழந்தையின் பெற்றோருக்குக் காட்டப்பட வேண்டும், இதனால் அவர்கள் அறுவை சிகிச்சையின் தரத்தை சரிபார்க்க முடியும், ஆனால் அரிதான சந்தர்ப்பங்களில், நன்கு செய்யப்பட்ட அறுவை சிகிச்சை இருந்தபோதிலும், மறுபிறப்புகள் சாத்தியமாகும் என்பதையும் அவர்களுக்கு எச்சரிக்க வேண்டும்.
 [ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
[ 48 ], [ 49 ], [ 50 ], [ 51 ], [ 52 ]
அடினோடமிக்குப் பிறகு ஏற்படும் சிக்கல்கள்
அடினோடமியின் போதும் அதற்குப் பின்னரும் ஏற்படும் சிக்கல்கள் அரிதானவை என்றாலும், உயிருக்கு ஆபத்தான சிக்கல்களை ஏற்படுத்தக்கூடும், மேலும் அவற்றை நிர்வகிப்பது மிகவும் கடினம்.
அடினோடமிக்குப் பிறகு மிகவும் பொதுவான சிக்கல் இரத்தப்போக்கு ஆகும், இது அறுவை சிகிச்சைக்குப் பிறகு உடனடியாக அல்லது அதற்குப் பிறகு பல மணிநேரங்களுக்குப் பிறகு ஏற்படுகிறது. மற்ற அனைத்து சாதகமான சூழ்நிலைகளிலும், அத்தகைய இரத்தப்போக்குக்கான காரணம் அடினாய்டு திசுக்களை முழுமையடையாமல் அகற்றுவதாகும், இது பின்வரும் சூழ்நிலைகளைப் பொறுத்தது: அடினோடோமின் அளவிற்கும் நாசோபார்னெக்ஸின் அளவிற்கும் இடையிலான பொருந்தாத தன்மை, அடினாய்டுகளை வெட்டும்போது கத்தியின் போதுமான உயர் நிலை இல்லாதது, இது வளையத்தின் வளைவை வோமருக்கு அழுத்தத் தவறியதாலும், நாசோபார்னெக்ஸின் மேல் பின்புற சுவரில் பிளேடை போதுமான அளவு இறுக்கமாக அழுத்தாததாலும், அடினாய்டுகளை வெட்டும்போது நோயாளி எழுந்திருப்பாரா என்பதாலும் தீர்மானிக்க முடியும். இந்த வகையான இரத்தப்போக்கு ஏற்பட்டால், அறுவை சிகிச்சையை மீண்டும் செய்வது அவசியம், மேலும் அடினாய்டு திசுக்களின் எச்சங்களையும், குரல்வளையின் பின்புற சுவரில் உள்ள அனைத்து சளி சவ்வு துண்டுகளையும் ஒரு கான்கோடோம் மூலம் கவனமாக அகற்ற வேண்டும். இரத்தப்போக்கு தொடர்ந்தால், பின்புற நாசி டம்போனேட் செய்ய வேண்டும் அல்லது பிற நடவடிக்கைகளை எடுக்க வேண்டும்.
நடுத்தரக் காது சிக்கல்கள் (சல்பிங்கோடிடிஸ், கேடரால் மற்றும் கடுமையான சீழ் மிக்க ஓடிடிஸ் மீடியா) குழாய் அல்லது ஹீமாடோஜெனஸ் தொற்று காரணமாக ஏற்படுகின்றன. சிகிச்சை நிலையானது.
அறுவை சிகிச்சைக்குப் பின் உடல் வெப்பநிலை வெளிப்படையான காரணமின்றி 37.5-38°C ஆக அதிகரிப்பது அசாதாரணமானது அல்ல, மேலும் இது 2 நாட்களுக்கு மேல் நீடிக்காது. வெப்பநிலை அதிகமாகவும் நீண்ட காலமாகவும் இருந்தால், செப்சிஸ், டிப்தீரியா, நிமோனியா அல்லது நுரையீரல் காசநோய் அதிகரிப்பதை சந்தேகிக்க வேண்டும். ஹைபர்தர்மியாவின் காரணத்தை நிறுவி அதை நீக்குவதை நோக்கமாகக் கொண்டு எடுக்கப்படும் நடவடிக்கைகள் இருக்க வேண்டும்.
அடினாய்டு அகற்றும் போது விழுங்கப்பட்டால் அறுவை சிகிச்சைக்குப் பிறகு சிறிது நேரத்திலேயே இரத்த வாந்தி ஏற்படலாம். சில மணிநேரங்களுக்குப் பிறகு இந்த வாந்தி மீண்டும் இரத்தப்போக்கு ஏற்படுவதைக் குறிக்கிறது. அத்தகைய குழந்தையை உடனடியாக மருத்துவமனைக்கு அழைத்துச் சென்று இந்த சிக்கலுக்கான காரணத்தைக் கண்டறிய வேண்டும்.
சில நேரங்களில் அடினோடோம் நாசோபார்னக்ஸில் சிக்கிக் கொள்கிறது, இதனால் அறுவை சிகிச்சையை முடித்து கத்தியை வாய்வழி குழிக்குள் அகற்றுவது சாத்தியமில்லை. அடினோயிடெக்டோமியின் போது தலை அதிகமாக சாய்வது அல்லது 1வது கர்ப்பப்பை வாய் முதுகெலும்பின் முன்புற டியூபர்கிளின் அசாதாரண நீட்டிப்பு ஆகியவை மிகவும் பொதுவான காரணமாகும். முதல் வழக்கில், கத்தியை அகற்ற தலை அதன் ஆரம்ப நிலைக்குத் திரும்பும். இரண்டாவது வழக்கில், அடினோடோம் அகற்றப்படாவிட்டால், தலை சிறிது சாய்ந்து, கத்தியின் பாதையில் உள்ள தடையை கட்டாய இயக்கத்துடன் துண்டிக்கப்படும். உடைந்த மோதிரம் (கத்தி) மற்றும் அது நாசோபார்னக்ஸில் சிக்கிக் கொள்வது போன்ற சம்பவங்களும் உள்ளன. கத்தி பற்றவைக்கப்படும் வளையத்திலோ அல்லது அடினோடோம் கம்பியின் முனையிலோ ஒரு பொருள் அல்லது வடிவமைப்பு குறைபாடு இருக்கும்போது இது நிகழ்கிறது. இதுபோன்ற சந்தர்ப்பங்களில், எந்த அவசரமும் இல்லாமல், அங்கு மீதமுள்ள உலோகப் பொருளை ஒரு விரல் அல்லது மிகுலிச் கிளாம்ப் அல்லது நாசோபார்னக்ஸில் செருகப்பட்ட லூப்-பார்பன் ஃபோர்செப்ஸ் மூலம் உணர்ந்து, பிடித்து கவனமாக அகற்றப்படுகிறது. தோல்வியுற்ற அடினோடமி உடனடியாக மீண்டும் செய்யப்படுகிறது அல்லது அறுவை சிகிச்சையின் போது எழுந்த வெளிநாட்டு உடலை அகற்றும் போது நாசோபார்னக்ஸ் காயமடைந்தால், மீண்டும் அறுவை சிகிச்சை 1 மாதத்திற்கு ஒத்திவைக்கப்படுகிறது.
கடுமையான அறுவை சிகிச்சை தலையீட்டின் போது அதிர்ச்சிகரமான சிக்கல்கள் ஏற்படுகின்றன. எடுத்துக்காட்டாக, நாசோபார்னெக்ஸின் பின்புற சுவரில் அடினோடோமின் குறிப்பிடத்தக்க அழுத்தத்துடன், சளி சவ்வு ஆழமாக சேதமடைந்து, பின்னர் நாசோபார்னெக்ஸின் சிகாட்ரிஷியல் ஸ்டெனோசிஸ் ஏற்படலாம். பிறவி சிபிலிஸ் உள்ள குழந்தைகளில் அடினோடோமிக்குப் பிறகு மென்மையான அண்ணத்தின் சினேசியா மற்றும் சிகாட்ரிஷியல் சிதைவுகள் ஏற்படுகின்றன. டார்டிகோலிஸ் மற்றும் கழுத்து விறைப்பு அரிதானவை மற்றும் சேதமடைந்த திசுக்களின் தொற்று மற்றும் அழற்சிக்குப் பிந்தைய சிகாட்ரிஷியல் செயல்முறையின் வளர்ச்சியுடன் அடினோடோமால் அப்போனியூரோசிஸ் மற்றும் முன் முதுகெலும்பு தசைகளுக்கு சேதம் விளைவிப்பதன் விளைவாக ஏற்படுகின்றன. குணப்படுத்தும் போது நோயாளியின் தலை முன்னோக்கி சாய்ந்து உதவியாளரால் மோசமாக சரி செய்யப்படும் சந்தர்ப்பங்களில் இந்த சிக்கல் ஏற்படுகிறது, மாறாக, குழந்தை அதை கூர்மையாக பின்னோக்கி திசைதிருப்புகிறது, இது இயற்கையான கர்ப்பப்பை வாய் லார்டோசிஸை கணிசமாக அதிகரிக்கிறது, இதன் குவிவு அடினோடோமின் பிளேட்டின் கீழ் விழுகிறது. குழந்தையின் தலையின் கட்டாய நிலைப்பாட்டால் இந்த சிக்கல் தன்னைத்தானே விட்டுக்கொடுக்கிறது, இது அசைவின்மை மற்றும் தலையின் நீட்டிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. அட்லஸ் சப்லக்சேஷன் வழக்குகளும் விவரிக்கப்பட்டுள்ளன; இந்த நோய் "நாசோபார்னீஜியல் டார்டிகோலிஸ்" அல்லது கிரிசெல்ஸ் நோய்க்குறி என்று அழைக்கப்பட்டது, இது 1930 இல் இதை விவரித்த பிரெஞ்சு மருத்துவர் பி. கிரிசலின் பெயரால் பெயரிடப்பட்டது. நாசோபார்னீஜியல் டார்டிகோலிஸ் நோய்க்குறி, முன் முதுகெலும்பு தசைகளின் ஒருதலைப்பட்ச சுருக்கம் காரணமாக அட்லஸ் லக்சேஷன்-சுழற்சி நிலைக்கு இடமாற்றம் செய்வதன் மூலம் வகைப்படுத்தப்படுகிறது. முந்தைய நாள் அடினாய்டு அறுவை சிகிச்சை செய்த ஒரு குழந்தை காலையில் தலையைத் திருப்பி ஒரு பக்கமாக சாய்த்து எழுந்திருக்கும். கீழ் தாடையின் கோணத்தில் ஆழமான படபடப்பு குழந்தைக்கு கடுமையான வலியை ஏற்படுத்துகிறது. மேல் கர்ப்பப்பை வாய் முதுகெலும்புகளின் எக்ஸ்ரே, அட்லஸின் லக்சேஷன்-சுழற்சியின் அறிகுறியை வெளிப்படுத்துகிறது. பல நாட்களுக்கு நுண்ணுயிர் எதிர்ப்பிகள், டிகோங்கஸ்டெண்டுகள், ஹைட்ரோகார்டிசோன் மற்றும் பிசியோதெரபி ஆகியவற்றைப் பயன்படுத்துவது மீட்புக்கு வழிவகுக்கிறது.
நாசோபார்னக்ஸின் சளி சவ்வுக்கு ஏற்படும் அதிர்ச்சி அட்ரோபிக் எபிஃபார்ங்கிடிஸுக்கும் வழிவகுக்கும், இது தவறான அறிகுறிகளுக்காக வெவ்வேறு நிபுணர்களால் மீண்டும் மீண்டும் அடினோடோமிகள் செய்யப்பட்ட பிறகு ஏற்படுகிறது.
பெரும்பாலான குழந்தைகளில் அறுவை சிகிச்சையின் முடிவுகள் நேர்மறையானவை; நாசி சுவாசம் மீட்டெடுக்கப்படுகிறது, மேல் சுவாசக் குழாயின் இருக்கும் அழற்சி நோய்கள் விரைவாக நீக்கப்படுகின்றன, பசி திரும்புகிறது, உடல் மற்றும் மன செயல்பாடு அதிகரிக்கிறது, மேலும் குழந்தையின் மேலும் உடல் மற்றும் அறிவுசார் வளர்ச்சி இயல்பாக்கப்படுகிறது. இருப்பினும், புள்ளிவிவரங்கள் காட்டுவது போல், அடினாய்டு மறுபிறப்புகள் 2-3% வழக்குகளில் ஏற்படுகின்றன, முதன்மையாக அடோனிக் ஆஸ்துமா, குயின்கேஸ் எடிமா, யூர்டிகேரியா, பருவகால மூச்சுக்குழாய் அழற்சி போன்றவற்றால் வெளிப்படும் ஒவ்வாமையால் பாதிக்கப்பட்ட குழந்தைகளில். ஒரு விதியாக, அடினாய்டு மறுபிறப்பு முழுமையடையாமல் அகற்றப்படும்போதும், அறுவை சிகிச்சைக்குப் பிறகு 3 மாதங்களுக்கு முன்பே அல்ல, மேலும் நாசி சுவாசத்தில் சிரமம் படிப்படியாக அதிகரிப்பதாலும், அறுவை சிகிச்சைக்கு முன்பு காணப்பட்ட அடினாய்டிசத்தின் மற்ற அனைத்து அறிகுறிகளாலும் வெளிப்படுகிறது. பொது மயக்க மருந்தின் கீழ் காட்சி கட்டுப்பாட்டின் கீழ் அடினோடமியை நடத்துவதும், நவீன வீடியோ அறுவை சிகிச்சை முறைகளைப் பயன்படுத்துவதும் மறுபிறப்புகளின் எண்ணிக்கையை வியத்தகு முறையில் குறைக்கிறது.
அடினோடமிக்குப் பிறகு குழந்தைகள், முற்றிலும் இலவச மூக்கு சுவாசத்துடன் கூட, குறிப்பாக இரவில் வாயைத் திறந்து வைத்திருக்கும் பழக்கத்தைக் கொண்டுள்ளனர் என்பதை நினைவில் கொள்ள வேண்டும். இந்தப் பழக்கத்தை அகற்ற, அத்தகைய குழந்தைகள் சிறப்பு சுவாசப் பயிற்சிகள், சில கல்வி நடவடிக்கைகள் மற்றும் சில சமயங்களில் கீழ் தாடை ஒரு தாவணியால் கட்டப்படும்.
ஒரு குழந்தையின் அடினாய்டுகளுக்கு வெளிநோயாளர் அடிப்படையில் சிகிச்சை அளிக்கப்பட்டால், குழந்தை மருத்துவமனையில் ஒரு மணி நேரம் (சோபாவில் படுத்துக்) விடப்படும், அந்த நேரத்தில் குழந்தை ஒரு மருத்துவர் அல்லது அனுபவம் வாய்ந்த செவிலியரால் அவ்வப்போது பரிசோதிக்கப்பட்டு இரத்தப்போக்கு இல்லை என்பதை உறுதிசெய்து, பின்னர் வீட்டிற்கு அனுப்பப்படும். வீட்டில், 2-3 நாட்களுக்கு படுக்கை ஓய்வு பரிந்துரைக்கப்படுகிறது, 7-10 நாட்களுக்கு சூடான உணவு மற்றும் பானங்கள் விலக்கப்படுகின்றன. அடுத்த நாட்களில், குழந்தையின் உடல் செயல்பாடு 2 வாரங்களுக்கு குறைவாக உள்ளது, பள்ளி மாணவர்களுக்கு 2 வாரங்களுக்கு வகுப்புகளிலிருந்தும், 1 மாதத்திற்கு உடற்கல்வி வகுப்புகளிலிருந்தும் விலக்கு அளிக்கப்படுகிறது. அடினாய்டு அகற்றப்பட்ட பிறகு வயதான குழந்தைகள் மற்றும் பெரியவர்கள் 3 நாட்கள் படுக்கை ஓய்வு மற்றும் சுட்டிக்காட்டப்பட்டால், பொருத்தமான அறிகுறி முகவர்களுடன் மருத்துவமனையில் வைக்கப்படுகிறார்கள். நாசி சுவாசத்தை எளிதாக்குவதற்கும், அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் உருவாகும் இரத்தக்களரி மேலோடுகளை அகற்றுவதற்கும், மூக்கில் எண்ணெய் சொட்டுகள் ஒரு நாளைக்கு 3-4 முறை பரிந்துரைக்கப்படுகின்றன.
அடினாய்டுகளுக்கு அறுவை சிகிச்சை அல்லாத சிகிச்சை
அடினாய்டுகளுக்கான இந்த சிகிச்சையானது அறுவை சிகிச்சை சிகிச்சையை நிறைவு செய்யும் ஒரு துணை முறையாகும். வளர்ந்த அடினாய்டுகள் ஏற்பட்டால் அதன் செயல்திறன் அழற்சி நிகழ்வுகளைக் குறைப்பதற்கும், அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் மிகவும் சாதகமான போக்கிற்கு நிலத்தைத் தயாரிப்பதற்கும் மட்டுமே. அடினாய்டு வளர்ச்சியின் ஆரம்ப கட்டங்களில் (நிலை I), இந்த சிகிச்சையானது அதற்கான விரிவான அணுகுமுறையுடனும், முதலில், நோய்க்கான காரணத்தை நீக்குவதன் மூலமும் மட்டுமே நேர்மறையான முடிவுகளைத் தரும். இந்த நோக்கத்திற்காக, அடினாய்டுகளின் ஒவ்வாமை எதிர்ப்பு மற்றும் உணர்திறன் நீக்கும் சிகிச்சை மேற்கொள்ளப்படுகிறது, உடலின் நோயெதிர்ப்பு செயல்பாடுகள் பலப்படுத்தப்படுகின்றன, முறையான கடினப்படுத்துதல் மேற்கொள்ளப்படுகிறது, தொற்று மையங்கள் சுத்திகரிக்கப்படுகின்றன, உடல் வைட்டமின்கள் ஏ மற்றும் டி மற்றும் உடலின் இணக்கமான வளர்ச்சிக்குத் தேவையான நுண்ணுயிரிகளால் நிறைவுற்றது. ஹீலியோதெரபி, UV சிகிச்சை மற்றும் சமீபத்திய ஆண்டுகளில், லேசர் சிகிச்சை அறுவை சிகிச்சை அல்லாத சிகிச்சையில் குறிப்பிடத்தக்க பங்கைக் கொண்டுள்ளது.
மேலும் மேலாண்மை
ஓட்டோலரிஞ்ஜாலஜிஸ்ட்டின் கண்காணிப்பு, சுவாசப் பயிற்சிகள் மற்றும் ஆரோக்கியத்தை மேம்படுத்தும் நடவடிக்கைகள்.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
மிகவும் பொதுவான குழந்தை பருவ தொற்று நோய்களுக்கு எதிராக தடுப்பு தடுப்பூசிகளை சரியான நேரத்தில் வழங்குதல், உடலை கடினப்படுத்துதல், மேல் சுவாசக்குழாய் மற்றும் அடினாய்டிடிஸ் அழற்சி நோய்களை முன்கூட்டியே கண்டறிதல் மற்றும் பகுத்தறிவு சிகிச்சை செய்தல், உடலின் நோயெதிர்ப்பு எதிர்ப்பை அதிகரிக்கிறது.
முன்அறிவிப்பு
குழந்தையின் பொதுவான நிலையைப் பொறுத்து முன்கணிப்பு மாறுபடும், அதற்கு எதிராக அடினாய்டிசம் உருவாகிறது. அடினாய்டுகளின் காரணம் ஒரு மோசமான தொற்று என்றால், அதை நீக்கி அடினாய்டுகளை அகற்றுவதன் மூலம் நோய் நின்றுவிடும். ஃபரிஞ்சீயல் டான்சிலின் ஹைப்பர் பிளாசியாவின் காரணம் நிணநீர் டையடிசிஸ் என்றால், அடினாய்டுகளை அகற்றுவதன் மூலம் முறையான நோய் மறைந்துவிடாது, ஆனால் வேறொரு இடத்தில் இதே போன்ற மாற்றங்களுடன் தன்னை வெளிப்படுத்திக் கொள்ளலாம். நோயின் நீண்ட போக்கில் எழுந்த முக சிதைவுகளுக்கான முன்கணிப்பு நோயாளியின் வயதைக் கொண்டு தீர்மானிக்கப்படுகிறது. தொடர்ச்சியான எலும்புக்கூடு வளர்ச்சியின் போது அடினாய்டுகளை அகற்றினால், முக வடிவத்தின் சில திருத்தங்கள் சாத்தியமாகும், இருப்பினும், இந்த திருத்தம் ஒருபோதும் இறுதி விளைவை எட்டாது, மேலும் அடினாய்டுகளின் செல்வாக்கின் விளைவாக எழுந்த நோய்க்குறியியல் மாற்றங்கள் வாழ்நாள் முழுவதும் இருக்கும்.
சரியான நேரத்தில் நோயறிதல் மற்றும் போதுமான சிகிச்சையுடன், நாசி சுவாசத்தை நிலையான முறையில் மீட்டெடுப்பது மற்றும் உள் உறுப்புகள் மற்றும் ENT உறுப்புகளின் இணக்கமான நோய்களின் வளர்ச்சியைத் தடுப்பது ஆகியவற்றின் அடிப்படையில் முன்கணிப்பு நல்லது.
 [ 63 ]
[ 63 ]

