கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
முழங்கை இடப்பெயர்ச்சி சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
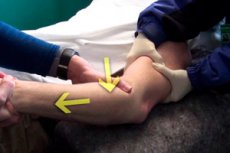
மருத்துவ உதவியை நாடுவது என்பது புறக்கணிக்க முடியாத ஒரு முக்கியமான மற்றும் அவசியமான படியாகும். எல்லாவற்றிற்கும் மேலாக, ஒரு இடப்பெயர்ச்சிக்கு கட்டாயக் குறைப்பு தேவைப்படுகிறது, கூடுதலாக, இந்த காயம் மற்ற கோளாறுகளுடன் சேர்ந்து கொள்ளலாம் - உதாரணமாக, எலும்பு முறிவு அல்லது கிள்ளிய உல்நார் நரம்பு.
மேலும் சிகிச்சை நிலைகளில் பரிந்துரைக்கப்படுகிறது:
- இடம்பெயர்ந்த மூட்டு மீண்டும் நிலைநிறுத்தப்படுகிறது;
- வலியைக் குறைக்கவும், வீக்கத்தை அகற்றவும், அழற்சி செயல்முறையின் வளர்ச்சியை நிறுத்தவும் மருந்துகள் பயன்படுத்தப்படுகின்றன;
- சேதமடைந்த மூட்டை மீட்டெடுக்கவும் அதன் செயல்பாட்டை மீட்டெடுக்கவும் நடவடிக்கைகள் எடுக்கப்படுகின்றன;
- சுருக்கங்கள் மற்றும் பிற சிக்கல்களைத் தடுப்பது மேற்கொள்ளப்படுகிறது.
கன்சர்வேடிவ் சிகிச்சையில் பெரும்பாலும் ஹார்மோன் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் பயன்படுத்தப்படுகின்றன, அதே போல் குருத்தெலும்புகளைப் பராமரிக்கவும் மீட்டெடுக்கவும் வடிவமைக்கப்பட்ட காண்ட்ரோப்ரோடெக்டிவ் பண்புகளைக் கொண்ட மருந்துகளும் அடங்கும். [ 1 ]
அழற்சி செயல்முறையை மெதுவாக்க கார்டிகோஸ்டீராய்டுகள் பரிந்துரைக்கப்படலாம், ஆனால் சில நேரங்களில் அவை இல்லாமல் செய்ய முடியும். வலி நிவாரணிகள் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் இரண்டும் வலி நிவாரணத்திற்கு ஏற்றவை.
உங்கள் முழங்கை இடப்பெயர்ச்சி அடைந்தால் என்ன செய்வது?
உங்களுக்கு ஏற்பட்டுள்ள காயம் ஒரு முழங்கை இடப்பெயர்ச்சி என்று நீங்கள் உறுதியாக நம்பினாலும், அதை நீங்களே மீண்டும் நிலைநிறுத்த முயற்சிக்கக்கூடாது. திறமையற்ற செயல்கள் உங்கள் ஆரோக்கியத்திற்கு கடுமையான தீங்கு விளைவிக்கும், இரத்த நாளங்கள் மற்றும் நரம்பு இழைகளை பாதிக்கும். அத்தகைய காயங்களை சரிசெய்வதற்கான நுட்பங்களை நன்கு அறிந்த மற்றும் இதற்கு போதுமான பயிற்சி பெற்ற மருத்துவர்களின் உதவியை நாடுவது நல்லது. கூடுதலாக, முழங்கை இடப்பெயர்ச்சி எலும்பு முறிவுடன் இணைக்கப்படவில்லை என்பதை முதலில் உறுதி செய்ய வேண்டும்.
முழங்கை இடப்பெயர்ச்சியால் பாதிக்கப்பட்டவர் பின்வரும் நடவடிக்கைகளை எடுக்கலாம்:
- வலியைக் குறைக்கவும் (உதாரணமாக, அனல்ஜின் அல்லது ஆர்டோஃபென் மாத்திரையை எடுத்துக் கொள்ளுங்கள்);
- மூட்டு (ஸ்லிங்) மீது ஒரு இறுக்கமற்ற அசையாமை கட்டுகளைப் பயன்படுத்தி மூட்டை அசையாமல் செய்யவும்;
- காயமடைந்த பகுதிக்கு குளிர்ச்சியைப் பயன்படுத்துங்கள்;
- அவசர அறைக்குச் செல்லுங்கள்;
- ஒரு அதிர்ச்சிகரமான மருத்துவரை சந்திப்பதற்கு முன், எந்த உணவையும் அல்லது பானத்தையும் உட்கொள்வது நல்லதல்ல, ஏனெனில் கடுமையான காயத்தை சரிசெய்ய பொது மயக்க மருந்து தேவைப்படலாம்.
இடம்பெயர்ந்த முழங்கையை எவ்வாறு சரிசெய்வது?
முழங்கை இடப்பெயர்ச்சியை சுயமாகக் குறைத்துக் கொள்வது தடைசெய்யப்பட்டுள்ளது!
முதலுதவி அளிக்கும் போது ஒரு அதிர்ச்சிகரமான நிபுணரால் புதிய இடப்பெயர்ச்சியைக் குறைப்பது செய்யப்படுகிறது. ஆரம்ப நோயறிதலின் போது குறைப்பு வகை மருத்துவரால் தீர்மானிக்கப்படுகிறது.
எலும்பு முறிவு இல்லாமல் ஒரு புதிய அதிர்ச்சிகரமான இடப்பெயர்ச்சி பொது மயக்க மருந்தின் கீழ் குறைக்கப்படுகிறது. இது வலி நிவாரணத்திற்கு மட்டுமல்ல, முழுமையான தசை தளர்வுக்கும் அவசியம். இந்த செயல்முறை மருத்துவ நிபுணர்களால் செய்யப்படுகிறது - ஒரு மருத்துவர் மற்றும் அவரது உதவியாளர். முழங்கை மூட்டு மெதுவாக நேராக்கப்படுகிறது. மருத்துவர் ஹியூமரஸின் கீழ் பகுதியை ஆதரிக்கிறார் மற்றும் ஓலெக்ரானனின் மேல் பகுதியை தேவையான பக்கத்திற்கு மாற்றுகிறார். இதற்குப் பிறகு, ஒரு சரிசெய்தல் கட்டு பயன்படுத்தப்படுகிறது: முழங்கை சுமார் ஒன்றரை வாரங்களுக்கு நிலையானதாக இருக்கும்.
இரண்டு வாரங்களுக்கும் குறைவாக ஏற்படும் புதியதாக இல்லாத ஒரு இடப்பெயர்ச்சியைக் குறைக்க முடியும், ஆனால் இந்த விஷயத்தில் மருத்துவரின் நடவடிக்கைகள் மிகவும் கவனமாக இருக்க வேண்டும். நீங்கள் அவசரப்பட்டு தவறான குறைப்பைச் செய்தால், நீங்கள் ஹியூமரஸின் கழுத்தை உடைக்கலாம்.
இடப்பெயர்ச்சி பழையதாக இருந்தால், அதன் திருத்தம் மேற்கொள்ளப்படாது: அறுவை சிகிச்சை தேவைப்படுகிறது, ஏனெனில் எதிர்மறையான விளைவுகள் இல்லாமல் அத்தகைய இடப்பெயர்ச்சியை சரிசெய்வது இனி சாத்தியமில்லை.
மயக்க மருந்தைப் பயன்படுத்தி பின்புற இடப்பெயர்ச்சி குறைக்கப்படுகிறது. முழங்கை மூட்டு ஒரு கடுமையான கோணத்தில் வளைக்கப்படுகிறது, ஒரு பின்புற பிளாஸ்டர் வார்ப்பு பயன்படுத்தப்படுகிறது, இது நோயாளி ஒரு வாரம் அணிய வேண்டும். பின்னர் பிசியோதெரபி (வெப்ப வெளிப்பாடு) உடன் இணைந்து உடற்பயிற்சி சிகிச்சையின் ஒரு படிப்பு பரிந்துரைக்கப்படுகிறது.
முன்புற இடப்பெயர்வு குறைக்கப்பட்டால், முன்கை நீட்டிக்கப்பட்டு, அதை ஒரு மழுங்கிய கோணத்திற்குக் கொண்டுவருகிறது, அதன் பிறகு பின்புற பிளாஸ்டர் வார்ப்பு முன்கையை சுமார் ஒன்றரை வாரங்களுக்கு மேல்நோக்கி வைத்துப் பயன்படுத்தப்படுகிறது.
முழங்கை மூட்டைக் குறைத்த பிறகு அதை மீட்டெடுக்கும் செயல்பாட்டில், சேதமடைந்த பகுதியில் ஏற்படும் எந்தவொரு தீவிரமான தாக்கமும் சுருக்கத்தை மோசமாக்கி திசுக்களில் வலிமிகுந்த மாற்றங்களின் வளர்ச்சியை ஏற்படுத்தும் என்பதைக் கருத்தில் கொள்வது அவசியம். இத்தகைய விரும்பத்தகாத தாக்கங்கள் பின்வருமாறு:
- தீவிர மசாஜ்;
- வலுக்கட்டாயமாக விறைப்பை அகற்ற முயற்சிக்கிறது;
- அதிக வெப்பநிலை மற்றும் பிற திடீர் நடைமுறைகள்.
முழங்கை இடப்பெயர்ச்சிக்கான பிளாஸ்டர்
முழங்கை இடப்பெயர்வு குறைக்கப்பட்ட பிறகு, நோயாளி கூடுதல் எக்ஸ்ரே பரிசோதனைக்கு உட்படுகிறார். மூட்டு சரியான நிலையில் இருப்பதை உறுதிப்படுத்த இது அவசியம். இதற்குப் பிறகு, எலும்பு அசையாமை செய்யப்படுகிறது.
சேதமடைந்த பகுதியில் 25 முதல் 30 நாட்களுக்கு பிளாஸ்டர் வார்ப்பு பயன்படுத்தப்படுகிறது. வயதான அல்லது பலவீனமான நோயாளிகளுக்கு, மருத்துவரின் விருப்பப்படி, பிளாஸ்டர் வார்ப்பை முன்கூட்டியே அகற்றலாம். நீண்டகால அசையாமையுடன், அத்தகைய நபர்களுக்கு அட்ராபிக் தசை செயல்முறைகள் உருவாகும் வாய்ப்பு அதிகரிப்பதே இதற்குக் காரணம்.
பிளாஸ்டரின் பயன்பாடு எப்போதும் குறிக்கப்படுவதில்லை: சில நேரங்களில் "கெர்ச்சீஃப்ஸ்" அல்லது டெசோ போன்ற கட்டுகள் மற்றும் கவண்களைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது.
இளம் நோயாளிகளுக்கு, பிளாஸ்டர் பிளின்ட்டைப் பயன்படுத்துவதை உள்ளடக்கிய பொருத்துதல் மிகவும் கடுமையாக செய்யப்படுகிறது. அசையாமைக்கான தோராயமான காலம் 4 வாரங்கள் ஆகும். இறுக்கமான பொருத்துதலுடன் கூடிய வலி உணர்வுகள் பொதுவாகக் குறைக்கப்பட்ட சில மணி நேரங்களுக்குள் மறைந்துவிடும். [ 2 ]
ஒரு மருத்துவர் பரிந்துரைக்கக்கூடிய மருந்துகள்
மறுவாழ்வு காலத்தில், முழங்கை இடப்பெயர்ச்சி உள்ள நோயாளிகள் மருத்துவமனையில் தங்க வேண்டிய அவசியமில்லை. பாதிக்கப்பட்டவருக்கு தனித்தனியாக தேர்ந்தெடுக்கப்பட்ட உடற்பயிற்சி சிகிச்சை பயிற்சிகளின் தொகுப்பை மருத்துவர் பரிந்துரைக்கிறார், மேலும் வலி நிவாரணிகள் மற்றும் அழற்சி எதிர்ப்பு மருந்துகளை பரிந்துரைக்கிறார்.
அனல்ஜின் (மெட்டமைசோல் சோடியம்) |
பைராசோலோன் வழித்தோன்றலான வலி நிவாரணி மற்றும் அழற்சி எதிர்ப்பு மருந்து. வலியை திறம்பட நீக்குகிறது, ஆனால் மருந்தின் பயன்பாடு 2-3 நாட்களுக்கு மட்டுமே. மருந்தளவு: 250-500 மி.கி ஒரு நாளைக்கு 1-2 முறை, உணவுக்குப் பிறகு, தண்ணீருடன். 12 வயதுக்குட்பட்ட குழந்தைகளுக்கு சிகிச்சையளிக்க அனல்ஜின் பயன்படுத்தப்படுவதில்லை. |
டிக்ளோஃபெனாக் |
ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளின் பிரதிநிதி. இந்த மருந்து உணவுக்குப் பிறகு, ஒரு நாளைக்கு மூன்று முறை 25-50 மி.கி. எடுத்துக்கொள்ளப்படுகிறது. சில சந்தர்ப்பங்களில், மருந்தளவு அதிகரிக்க அனுமதிக்கப்படுகிறது. நோயாளிக்கு வயிற்றுப் புண், ஒவ்வாமை எதிர்வினைகள் இருந்தால் டிக்ளோஃபெனாக் பரிந்துரைக்கப்படுவதில்லை. கர்ப்பம் மற்றும் பாலூட்டலின் போது இது முரணாக உள்ளது. சாத்தியமான பக்க விளைவுகள்: குமட்டல், வயிற்று வலி. |
டீப்ஹெல்ப் |
வெளிப்புற ஜெல், இதன் கலவை இப்யூபுரூஃபன் மற்றும் பாட்யாகா, அத்துடன் அத்தியாவசிய எண்ணெய்களால் குறிக்கப்படுகிறது. ஜெல் பாதிக்கப்பட்ட பகுதிக்கு ஒரு நாளைக்கு மூன்று முறை வரை லேசாக தேய்க்கப்படுகிறது. சிகிச்சையின் படிப்பு 7-10 நாட்கள் ஆகும். முதல் முறையாக ஜெல்லைப் பயன்படுத்தும்போது, மருந்துக்கு ஒவ்வாமை எதிர்வினை இல்லை என்பதை உறுதிப்படுத்துவது அவசியம். |
டிராமீல் எஸ் |
களிம்பு, மாத்திரைகள் மற்றும் ஊசி வடிவில் கிடைக்கும் பாதுகாப்பான மற்றும் பயனுள்ள மருந்து. முழங்கை இடப்பெயர்ச்சி ஏற்பட்டால், ஒரு களிம்பு மருந்து பெரும்பாலும் பரிந்துரைக்கப்படுகிறது, இது அழற்சி எதிர்ப்பு, வலி நிவாரணி, எடிமாட்டஸ் எதிர்ப்பு மற்றும் பழுதுபார்க்கும் விளைவைக் கொண்டுள்ளது. களிம்பு முழங்கை பகுதியில் ஒரு மெல்லிய அடுக்கில் ஒரு நாளைக்கு மூன்று முதல் ஐந்து முறை வரை பயன்படுத்தப்படுகிறது (இது ஒரு கட்டுக்கு அடியில் இருக்கலாம்). சிகிச்சையின் காலம் ஒரு மாதம் வரை. உணவுக்கு இடையில், நாக்கின் கீழ் ஒரு நாளைக்கு மூன்று முறை 1 மாத்திரையை எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் ஒரு மாதம் வரை. டிராமீல் எஸ் மூன்று நாட்களுக்கு ஒரு முறை, ஒரு ஆம்பூல் வீதம், 14-28 நாட்களுக்கு தசைக்குள் ஊசி மூலம் செலுத்தப்படுகிறது. ஒவ்வாமை வடிவில் பக்க விளைவுகள் மிகவும் அரிதானவை. |
த்ரோம்போசிட் |
தந்துகி இரத்த ஓட்டத்தை மேம்படுத்தும், அழற்சி எதிர்ப்பு மற்றும் வலி நிவாரணி விளைவைக் கொண்ட, மற்றும் திசு வீக்கத்தைக் குறைக்கும் வெளிப்புற தயாரிப்பு. ஜெல் முழங்கைப் பகுதி மற்றும் அருகிலுள்ள பகுதிகளில் தடவப்பட்டு, ஒரு நாளைக்கு மூன்று முறை சிறிது தேய்க்கப்படுகிறது. சாத்தியமான பக்க விளைவுகள்: அதிக உணர்திறன், பயன்படுத்தப்படும் பகுதியில் வறண்ட சருமம். |
ரெபாரில் ஜெல் |
எஸ்சின் மற்றும் டைதிலமைனை அடிப்படையாகக் கொண்ட ஒரு வெளிப்புற முகவர், முழங்கை இடப்பெயர்ச்சியால் ஏற்படும் வலியை திறம்பட நீக்குகிறது. ஜெல்லை ஒரு நாளைக்கு பல முறை தோலில் தேய்க்கலாம். மருந்துக்கு ஒவ்வாமை எதிர்வினைகள் அரிதானவை. |
அறுவை சிகிச்சை
சில நேரங்களில், இடப்பெயர்ச்சியடைந்த முழங்கையை சரிசெய்ய, மருத்துவர் ஒரு அறுவை சிகிச்சை நிபுணரின் உதவியை நாட வேண்டிய கட்டாயத்தில் உள்ளார். அறுவை சிகிச்சையின் போது, இடப்பெயர்ச்சியடைந்த எலும்புகள் அவற்றின் உடற்கூறியல் நிலைக்குத் திரும்பப் பெறப்பட்டு, ஊசிகள், தசைநார் தையல் அல்லது பிளாஸ்டிக் அறுவை சிகிச்சை மூலம் சரி செய்யப்படுகின்றன. அதே நேரத்தில், மூட்டு காப்ஸ்யூல் பலப்படுத்தப்படுகிறது, மேலும் மூட்டு மேற்பரப்புகளுக்கு இடையில் உள்ள திசுக்கள் அகற்றப்படுகின்றன. [ 3 ]
மூட்டு நிலைத்தன்மையை மீட்டெடுக்க வேண்டிய அவசியம் ஏற்படும்போது, மீண்டும் மீண்டும் முழங்கை இடப்பெயர்வு உள்ள நோயாளிகளுக்கு அறுவை சிகிச்சை குறிப்பாக பரிந்துரைக்கப்படுகிறது.
பல மூட்டுப் பிரச்சனைகள் ஆர்த்ரோஸ்கோபியின் உதவியுடன் தீர்க்கப்படுகின்றன - இது குறைந்தபட்ச ஊடுருவும் அறுவை சிகிச்சை நுட்பமாகும். இந்த நடைமுறைக்கு நன்றி, எக்ஸ்ரே படங்களில் கண்டறியப்படாத மீறல்களை அடையாளம் காண, உள்ளே இருந்து மூட்டு நிலையை ஆராய முடியும்.
முழங்கை இடப்பெயர்ச்சிக்கு பயன்படுத்தப்படும் மற்றொரு அறுவை சிகிச்சை முறை ஆர்த்ரோபிளாஸ்டி ஆகும். இந்த முறை முழங்கை மூட்டை உள்ளடக்கிய குருத்தெலும்புகளில் உள்ள குறைபாடுகளை சரிசெய்வதை உள்ளடக்கியது.
ஊசிகள் மற்றும் பிற சாதனங்களைப் பயன்படுத்தி காயத்தை சரிசெய்வது தேவைப்படும்போது, ஒருங்கிணைந்த காயங்கள் ஏற்பட்டால் திறந்த நிலைமாற்றம் அல்லது ஆஸ்டியோசிந்தசிஸ் செய்யப்படுகிறது.
ஆர்த்ரோஸ்கோபி உள்ளூர் மயக்க மருந்தின் கீழ் செய்யப்படுகிறது, மேலும் ஆஸ்டியோசிந்தசிஸ் பொது மயக்க மருந்தின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சைக்குப் பிறகு மீட்பு காலம் மாறுபடும் மற்றும் காயத்தின் சிக்கலான தன்மை மற்றும் அறுவை சிகிச்சை தலையீட்டின் அளவைப் பொறுத்தது.
திறந்த அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட நோயாளிகளுக்கு, மேலும் மறுவாழ்வு சற்று சிக்கலானது மற்றும் மருத்துவ மேற்பார்வையின் கீழ் ஒரு மருத்துவ அமைப்பில் மேற்கொள்ளப்படுகிறது. [ 4 ]
முழங்கை இடப்பெயர்ச்சிக்குப் பிறகு மறுவாழ்வு மற்றும் மீட்பு
முழங்கை இடப்பெயர்வு போன்ற காயத்திற்குப் பிறகு மறுவாழ்வு இரண்டு நிலைகளாகப் பிரிக்கப்பட்டுள்ளது:
- முழுமையான அசையாமை நிலை;
- உறவினர் அசையாமை நிலை.
ஒவ்வொரு கட்டத்தின் கால அளவும் தனித்தனியாக தீர்மானிக்கப்படுகிறது, இது மேற்கொள்ளப்படும் சிகிச்சை மற்றும் காயத்தின் தன்மையைப் பொறுத்து.
பழமைவாதமாக சிகிச்சையளிக்கப்பட்ட சிக்கலற்ற முழங்கை இடப்பெயர்ச்சி பற்றி நாம் பேசினால், முழுமையான அசையாமையின் முதல் நிலை நான்கு நாட்கள் வரை நீடிக்கும், இரண்டாவது நிலை - சுமார் இரண்டு வாரங்கள். [ 5 ]
சுட்டிக்காட்டப்பட்ட ஒவ்வொரு காலகட்டத்தையும் இன்னும் விரிவாகக் கருதுவோம்.
- முதல் கட்டத்தில் பிளாஸ்டர் வார்ப்பு போடப்பட்ட இரண்டாவது நாளில் தொடங்கும் உடற்பயிற்சி சிகிச்சை அடங்கும். பொதுவான, ஐடியோமோட்டர் மற்றும் சுவாசப் பயிற்சிகள் பயிற்சி செய்யப்படுகின்றன, சுதந்திரமாக நகரும் மூட்டுகள் பயன்படுத்தப்படுகின்றன, மேலும் தோள்பட்டை மற்றும் முன்கை தசைகள் அவ்வப்போது பதற்றமடைந்து தளர்த்தப்படுகின்றன. தோள்பட்டை தசைகளின் அதிகரித்த சிதைவு பாதிப்பு காரணமாக, பொருத்தமான பயிற்சிகள் பரிந்துரைக்கப்படுகின்றன. தசைகள் தாள ரீதியாக பதற்றமடைந்து, பாதிக்கப்பட்ட மூட்டு விரல்களை வளைத்து வளைக்காமல் செய்கின்றன. வலியை ஏற்படுத்தும் எந்தவொரு பயிற்சிகளும், கனமான பொருட்களைத் தூக்குவது மற்றும் சுமப்பதும் முரணாக உள்ளன.
- இரண்டாவது கட்டம் சுமார் இரண்டு வாரங்கள் நீடிக்கும். அதன் குறிக்கோள் முந்தைய மூட்டு இயக்கத்தை மீட்டெடுப்பது, தசை செயல்திறனை உறுதிப்படுத்துவது. நோயாளிக்கு கூடுதலாக பிசியோதெரபி நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன, மேலும் உணவில் மாற்றங்கள் செய்யப்படுகின்றன. உணவின் முழுமை மற்றும் சமநிலை, போதுமான அளவு மெக்னீசியம் மற்றும் கால்சியம் நுகர்வு ஆகியவற்றில் முக்கியத்துவம் கொடுக்கப்படுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில் மசாஜ் பரிந்துரைக்கப்படவில்லை.
இடப்பெயர்ச்சிக்குப் பிறகு முழங்கையை எவ்வாறு உருவாக்குவது?
முழங்கை இடப்பெயர்ச்சிக்குப் பிறகு சிகிச்சை மற்றும் மீட்பு கட்டம் முழுவதும், மூட்டு வலியை ஏற்படுத்தும் உடல் செயல்பாடு மற்றும் அசைவுகளைத் தவிர்ப்பது அவசியம். நீங்கள் உங்கள் முழங்கையில் தொங்கவோ அல்லது சாய்ந்து கொள்ளவோ முடியாது: இத்தகைய பயிற்சிகள் திசு வீக்கத்தை மோசமாக்கி மூட்டு சிதைவை ஏற்படுத்தும்.
மூட்டு சுருக்கப்பட்டு அசையாமல் போன பிறகு தோராயமாக நான்காவது அல்லது ஐந்தாவது நாளில், பாதிக்கப்பட்டவர் காயமடைந்த கையின் செயல்பாட்டை மீட்டெடுப்பதை மேம்படுத்த வடிவமைக்கப்பட்ட சிறப்பு பயிற்சிகளைச் செய்யத் தொடங்கலாம். வளர்ச்சிப் பாடத்தின் காலம் காயத்தின் சிக்கலைப் பொறுத்தது: குறிப்பாக கடுமையான சந்தர்ப்பங்களில், மருத்துவர் உடற்பயிற்சி சிகிச்சையை பல வாரங்களுக்கு ஒத்திவைக்க பரிந்துரைக்கலாம்.
காயத்திற்குப் பிறகு முழங்கையை வளர்ப்பதற்கான பயிற்சிகள் சுருக்கங்களின் வளர்ச்சியைத் தடுக்கவும், மூட்டு தசை மண்டலத்தின் போதுமான நிலையைப் பராமரிக்கவும் மேற்கொள்ளப்படுகின்றன.
முதலில், அதிகப்படியான உடல் செயல்பாடு இல்லாமல் லேசான அசைவுகளைச் செய்ய வேண்டும். காலப்போக்கில், மருத்துவருடன் கலந்தாலோசித்த பிறகு, அவை சிக்கலானதாகிவிடும்.
ஜிம்னாஸ்டிக்ஸ் வீட்டிலேயே செய்யப்படுகிறது, இதற்கு எந்த சிறப்பு நிபந்தனைகளும் தேவையில்லை. உடற்பயிற்சி சிகிச்சை பாடத்தின் காலம் பொதுவாக பல மாதங்கள் ஆகும், மூட்டு செயல்பாடு முழுமையாக மீட்கப்படும் வரை.
சுயாதீன முழங்கை வளர்ச்சிக்கான மிகவும் எளிமையான மற்றும் அணுகக்கூடிய பயிற்சிகள் பின்வருமாறு கருதப்படுகின்றன:
- மேசையில் ஒரு உருட்டல் முள் வைத்து, அதை உங்கள் கையால் முன்னும் பின்னுமாக உருட்டவும் (உருட்டல் முள் பதிலாக பொம்மை காரைப் பயன்படுத்தலாம்);
- அவர்கள் ஒரு டென்னிஸ் பந்தை பல முறை அடித்தார்கள் (உதாரணமாக, ஒரு நாளைக்கு மூன்று முறை கால் மணி நேரத்திற்கு).
வார்ப்பு அகற்றப்பட்ட தோராயமாக ஒரு மாதத்திற்குப் பிறகு, நோயாளி மூட்டு நெகிழ்வு, நீட்டிப்பு மற்றும் சுழற்சி இயக்கங்களைப் பயன்படுத்தி நீந்த அனுமதிக்கப்படுகிறார்.
முழங்கை இடப்பெயர்ச்சிக்கான மாதிரி பயிற்சிகள்
சிக்கலான பயிற்சிகள் உறவினர் அசையாமையின் இரண்டாம் கட்டத்தில் மேற்கொள்ளப்படுகின்றன. பெரும்பாலும், சிக்கலானது பின்வரும் பயிற்சிகளால் குறிப்பிடப்படுகிறது:
- நோயாளி ஒரு நாற்காலியில் அமர்ந்து, தனது கைகளை மேசையில் வைத்து, குறைந்தது பத்து முறையாவது தனது விரல்களை வளைத்து, வளைத்து அவிழ்க்கிறார்.
- உட்கார்ந்த நிலையில், முன்கைகளுக்குக் கீழே ஒரு நெகிழ் மேற்பரப்பை வைக்கவும். முழங்கையில் கையை வளைத்து நேராக்கவும், உறுப்பை உங்களிடமிருந்து விலக்கி, குறைந்தது ஐந்து முறை முன்னோக்கி நகர்த்தவும்.
- நோயாளி ஒரு நாற்காலியில் அமர்ந்து, மேசையின் மீது கைகளை ஊன்றிக் கொள்கிறார். முன்கை செங்குத்தாக மேல்நோக்கி இயக்கப்படுகிறது. ஆரோக்கியமான மூட்டு கை காயமடைந்த கையின் முன்கையைத் தாங்குகிறது. முன்கை வளைந்து பத்து முறை வரை நீட்டப்படுகிறது.
- நோயாளி தனது கைகளை மேசையின் மீது வைக்கிறார். முன்கையை சாய்த்து, நீட்டி, உள்ளங்கை மற்றும் கையின் பின்புறத்தால் மேசையின் மேற்பரப்பைத் தொட முயற்சிக்கிறார். மீண்டும் மீண்டும் செய்யும் எண்ணிக்கை 10 மடங்கு வரை இருக்கும்.
- நோயாளி பாதிக்கப்பட்ட மூட்டுகளின் ஒவ்வொரு விரலையும் மேசையின் மேற்பரப்பில் மாறி மாறி அழுத்தி, ஒரு அழுத்தத்தை பல விநாடிகள் வைத்திருக்கிறார்.
- அதிகபட்ச சாத்தியமான, ஆனால் வசதியான வீச்சுடன், மணிக்கட்டு மூட்டு, இடது மற்றும் வலதுபுறத்தில் கைகளின் சுழற்சிகளைச் செய்கிறது.
- நோயாளி நாற்காலியின் குறுக்கே அமர்ந்து, காயமடைந்த மூட்டு தோள்பட்டையை முதுகில் வைக்கிறார் (முன்கை கீழே தாழ்த்தப்பட்டுள்ளது). ஊசல் வகை ஊசலாட்டங்களைச் செய்கிறார், ஒரே நேரத்தில் ஒரு சிறிய வீச்சுடன் முழங்கையை வளைத்து நேராக்குகிறார். மறுபடியும் மறுபடியும் எண்ணிக்கை குறைந்தது 10 ஆகும்.
- நோயாளி முன்கைகளை நேராக்குகிறார், பின்னர் அவற்றை உள்நோக்கித் திருப்புகிறார். குறைந்தது 10 முறை மீண்டும் செய்கிறார்.
- கைகள் - மேசை மேற்பரப்பில். நோயாளி தனது கைமுட்டிகளைப் பிடுங்கி, சில வினாடிகள் அவற்றைப் பிடித்து, பின்னர் தசைகளைத் தளர்த்துகிறார். மீண்டும் மீண்டும் செய்யும் எண்ணிக்கை - 4.
- மணிக்கட்டைச் வளைக்கவோ அல்லது நேராக்கவோ இல்லாமல் விரல்களை விரித்து ஒன்றாகக் கொண்டுவருகிறது.
- பாதிக்கப்பட்ட முழங்கையை மேசையின் மீது வைத்து, முன்கையை முழுவதுமாக நீட்டி, பல வினாடிகள் அந்த நிலையில் இருங்கள். பத்து முறை வரை செய்யவும்.
முழங்கை இடப்பெயர்ச்சியிலிருந்து மீள எவ்வளவு நேரம் ஆகும்?
முழங்கை இடப்பெயர்ச்சிக்குப் பிறகு கை செயல்பாட்டை முழுமையாக மீட்டெடுக்க தோராயமாக 4-5 மாதங்கள் ஆகும். கையை விரைவுபடுத்தவும் முழுமையாக மீட்டெடுக்கவும், முழங்கை மூட்டு எலும்பு முறிவுகளுக்குப் பிறகு மறுவாழ்வு பெறுவது போன்ற கொள்கைகளின்படி சிகிச்சை பயிற்சிகள் செய்யப்படுகின்றன.
தசைகளின் நிலை மற்றும் இடப்பெயர்ச்சியின் அளவைப் பொறுத்து மீட்பு நுட்பம் தீர்மானிக்கப்படுகிறது. தசைப்பிடிப்பு ஏற்பட்டால், அதை தளர்த்த பயிற்சிகள் செய்யப்படுகின்றன. காயமடைந்த மூட்டுகளை ஏற்றுவது அல்லது எடையை உயர்த்துவது தடைசெய்யப்பட்டுள்ளது: இத்தகைய செயல்கள் தசை தொனியில் அதிகரிப்பு மற்றும் சுருக்கத்தின் வளர்ச்சியை ஏற்படுத்துகின்றன.
பகலில், இரத்தம் மற்றும் நிணநீர் ஓட்டத்தை மேம்படுத்தவும் வீக்கத்தைக் குறைக்கவும் காயமடைந்த கையை உயர்த்துவது நல்லது. முழங்கை இடப்பெயர்ச்சிக்குப் பிறகு 6-8 வாரங்களுக்கு மட்டுமே மசாஜ் நடைமுறைகள் அனுமதிக்கப்படுகின்றன.
மிகவும் வசதியான மீட்சிக்காக, சிகிச்சை பயிற்சிகள் ஆரம்பத்தில் 10-15 நிமிடங்களுக்கு ஒரு நாளைக்கு 2-3 முறை செய்யப்படுகின்றன, படிப்படியாக பயிற்சிகளின் கால அளவை அரை மணி நேரமாக அதிகரிக்கின்றன.
பிசியோதெரபி சிகிச்சை
முழங்கை இடப்பெயர்ச்சிக்குப் பிறகு மீட்பு கட்டத்தில் பரிந்துரைக்கப்படும் பிசியோதெரபி நடைமுறைகள்:
- குறைந்த-தீவிர வெப்ப விளைவுகள், எலக்ட்ரோபோரேசிஸ்;
- மண் சிகிச்சை;
- பாரஃபின் சிகிச்சை;
- புள்ளி மசாஜ்;
- ஓசோகரைட்;
- அல்ட்ராசவுண்ட் சிகிச்சை;
- குறுக்கீடு சிகிச்சை.
பிசியோதெரபியின் முக்கிய நோக்கம் வலியைக் குறைத்து வீக்கத்தை நீக்குவதாகும். வெப்ப விளைவுகள் விறைப்பு உணர்வைக் குறைக்கின்றன, சுருக்கங்களை நீக்குகின்றன, இரத்த ஓட்டம் மற்றும் நிணநீர் இயக்கத்தை மேம்படுத்துகின்றன. கூடுதலாக, பிசியோதெரபியின் விளைவாக, பிற சிகிச்சை நடவடிக்கைகளின் செயல்திறன் கணிசமாக அதிகரிக்கிறது. [ 6 ]
கடுமையான உள்-மூட்டு இரத்தப்போக்கு ஏற்பட்டால், பிசியோதெரபியின் பயன்பாடு முரணானது!
இன்று, பல நவீன எலும்பியல் மற்றும் சிகிச்சை மையங்கள் முழங்கை இடப்பெயர்ச்சிக்கு சிகிச்சையளிப்பதற்கான புதுமையான முறைகளைப் பயன்படுத்துகின்றன. அவற்றில்:
- ஆட்டோபிளாஸ்மா சிகிச்சை, இது சேதமடைந்த பகுதியிலிருந்து சிரை மற்றும் நிணநீர் வெளியேற்றத்தை செயல்படுத்த அனுமதிக்கிறது;
- அதிர்ச்சி அலை, அல்ட்ராசவுண்ட் மற்றும் லேசர் சிகிச்சை மீளுருவாக்கத்தைத் தூண்டுவதற்கும் உள்ளூர் கோளாறுகளை அகற்றுவதற்கும்;
- ஓசோன் சிகிச்சை, இது உணர்திறனை மீட்டெடுப்பதை துரிதப்படுத்துகிறது மற்றும் திசுக்களில் டிராபிக் செயல்முறைகளை மேம்படுத்துகிறது.
மருத்துவ எலக்ட்ரோபோரேசிஸ், குறைந்த அதிர்வெண் காந்த சிகிச்சை, பாரஃபின் மற்றும் ஓசோகரைட் பயன்பாடுகள், மயோஎலக்ட்ரிக் தூண்டுதல் - இந்த முறைகள் அனைத்தும் நோயாளியின் விரைவான மற்றும் வசதியான மீட்சிக்கு செயலில் உதவியாளர்களாகின்றன. [ 7 ]

