கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
Treatment of osteoarthritis: use of glucocorticosteroids
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
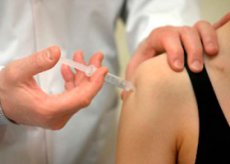
கீல்வாதத்தில் கார்டிகோஸ்டீராய்டுகளின் முறையான பயன்பாடு குறிப்பிடப்படவில்லை, ஆனால் கார்டிகோஸ்டீராய்டுகளின் நீடித்த (டிப்போ) வடிவங்களின் உள்-மூட்டு மற்றும் பெரியார்டிகுலர் ஊசிகள் ஒரு குறிப்பிடத்தக்க, தற்காலிகமான, அறிகுறி விளைவை வழங்குகின்றன.
நவீன மருந்து சந்தையில் பல்வேறு வகையான NSAIDகள் மற்றும் அவற்றின் மருந்தியக்கவியல், செயல்திறன் மற்றும் பாதுகாப்பு பற்றிய முரண்பாடான தகவல்கள் ஏராளமாக இருப்பதால், ஒரு மருந்தைத் தேர்ந்தெடுப்பது கடினமாகிறது. பல மையக் கட்டுப்பாட்டு ஆய்வின் முடிவுகளை ஒரு குறிப்பிட்ட நோயாளிக்கு விரிவுபடுத்துவது எப்போதும் சாத்தியமில்லை. மேலே குறிப்பிட்டுள்ளபடி, NSAIDகள் ஒன்றுக்கொன்று வேறுபடும் முக்கிய அம்சம் அவற்றின் சகிப்புத்தன்மை ஆகும்.
வலி நிவாரணி மற்றும் அழற்சி எதிர்ப்பு பண்புகளின் அடிப்படையில் சில NSAID கள் மற்றவற்றை விட மேன்மையாக இருப்பதற்கான எந்த ஆதாரமும் இல்லை. கூடுதலாக, நோயியல் மற்றும் உடலியல் செயல்முறைகளில் COX-1 மற்றும் COX-2 பங்கேற்பின் மிகவும் சிக்கலான வழிமுறைகளின் சமீபத்திய கண்டுபிடிப்புகளின் வெளிச்சத்தில், தேர்ந்தெடுக்கப்பட்ட மற்றும் குறிப்பிட்ட (காக்ஸிப்ஸ்) COX-2 தடுப்பான்கள் "சிறந்த" NSAID கள் அல்ல என்பது தெளிவாகிறது. பயனுள்ள மற்றும் பாதுகாப்பான சிகிச்சையை உறுதி செய்வதற்காக, முதலில், பக்க விளைவுகளின் வளர்ச்சிக்கான ஆபத்து காரணிகளை விலக்க நோயாளியின் முழுமையான பரிசோதனை அவசியம். இரைப்பை அழற்சியின் ஆபத்து கண்டறியப்பட்டால், தேர்ந்தெடுக்கப்பட்ட அல்லது குறிப்பிட்ட COX-2 தடுப்பான்களை பரிந்துரைப்பது பகுத்தறிவு. தேர்ந்தெடுக்கப்படாத NSAID ஒரு குறிப்பிட்ட நோயாளிக்கு குறிப்பிடத்தக்க செயல்திறனைக் காட்டினால், அதை மிசோப்ரோஸ்டால், புரோட்டான் பம்ப் தடுப்பான்கள் அல்லது H2 ஏற்பி எதிரிகளுடன் இணைந்து பரிந்துரைக்கலாம்.
சிறுநீரக செயலிழப்பு அறிகுறிகள் இருந்தால், NSAID களை பரிந்துரைப்பது பொருத்தமற்றது, இருப்பினும், NSAID களை நியமிப்பது அவசியமானால், குறிப்பிட்ட COX-2 தடுப்பான்களுக்கு முன்னுரிமை அளிக்கப்பட வேண்டும், மேலும் இரத்த சீரத்தில் உள்ள கிரியேட்டினினின் அளவை கவனமாக கண்காணிப்பதன் கீழ் சிகிச்சை மேற்கொள்ளப்பட வேண்டும். COX-2 தடுப்பான்களுடன் சிகிச்சையின் போது இரத்த உறைவு ஏற்படும் அபாயம் உள்ள நோயாளிகள் குறைந்த அளவுகளில் அசிடைல்சாலிசிலிக் அமிலத்தை தொடர்ந்து எடுத்துக் கொள்ள வேண்டும் மற்றும் இரைப்பைக் குழாயின் நிலையை கவனமாக கண்காணிக்க வேண்டும்.
வயதான நோயாளிக்கு தேர்ந்தெடுக்கப்படாத குழுவிலிருந்து NSAIDகளைத் தேர்ந்தெடுக்கும்போது, புரோபியோனிக் அமில வழித்தோன்றல்களுக்கு முன்னுரிமை அளிக்கப்பட வேண்டும், அவை குறுகிய கால NSAIDகள் (விரைவாக உறிஞ்சப்பட்டு வெளியேற்றப்படுகின்றன), அவை வளர்சிதை மாற்ற செயல்முறைகள் சீர்குலைந்தால் குவிவதில்லை. நோயாளி பக்க விளைவுகளை உருவாக்கும் ஆபத்து குழுவைச் சேர்ந்தவராக இல்லாவிட்டால், தேர்ந்தெடுக்கப்படாத அல்லது தேர்ந்தெடுக்கப்பட்ட அல்லது குறிப்பிட்ட COX-2 தடுப்பானுடன் சிகிச்சையைத் தொடங்கலாம். மருந்து பயனற்றதாகவோ அல்லது போதுமான அளவு பயனுள்ளதாக இல்லாவிட்டால், அதை மாற்ற வேண்டும்.
கார்டிகோஸ்டீராய்டுகளின் டிப்போ வடிவங்களின் முக்கிய மருந்துகள்
தயாரிப்பு |
1 மில்லி சஸ்பென்ஷனில் செயலில் உள்ள பொருளின் உள்ளடக்கம் |
கெனலாக் 40 |
40 மி.கி ட்ரையம்சினோலோன் அசென்டோனைடு |
டிப்ரோஸ்பான் |
2 மி.கி பீட்டாமெதாசோன் டைசோடியம் பாஸ்பேட் மற்றும் 5 மி.கி பீட்டாமெதாசோன் டைப்ரோபியோனேட் |
டெப்போ-மெட்ரோல் |
40 மி.கி மெத்தில்பிரெட்னிசோலோன் அசிடேட் |
உள்-மூட்டு நிர்வாகத்திற்குப் பயன்படுத்தப்படும் கார்டிகோஸ்டீராய்டு தயாரிப்புகளின் ஒரு அம்சம் நீடித்த அழற்சி எதிர்ப்பு மற்றும் வலி நிவாரணி விளைவு ஆகும். விளைவின் கால அளவைக் கருத்தில் கொண்டு, டிப்போ கார்டிகோஸ்டீராய்டுகளை பின்வரும் வரிசையில் ஏற்பாடு செய்யலாம்:
- ஹைட்ரோகார்டிசோன் அசிடேட் - 5 மில்லி குப்பிகளில் (மருந்தின் 125 மி.கி) மைக்ரோகிரிஸ்டலின் சஸ்பென்ஷன் வடிவத்தில் கிடைக்கிறது; உள்-மூட்டு வழியாக நிர்வகிக்கப்படும் போது, u200bu200bஅது நடைமுறையில் குழியிலிருந்து உறிஞ்சப்படுவதில்லை, விளைவு 3 முதல் 7 நாட்கள் வரை நீடிக்கும்; ஒப்பீட்டளவில் பலவீனமான மற்றும் குறுகிய விளைவு காரணமாக, இது சமீபத்தில் மிகவும் அரிதாகவே பயன்படுத்தப்படுகிறது;
- ட்ரையம்சினோலோன் அசிட்டோனைடு - 1 மற்றும் 5 மில்லி (40 மி.கி/மி.லி) ஆம்பூல்களில் நீர் படிக சஸ்பென்ஷன் வடிவத்தில் கிடைக்கிறது; அழற்சி எதிர்ப்பு மற்றும் வலி நிவாரணி விளைவு ஊசி போட்ட 1-2 நாட்களுக்குப் பிறகு ஏற்படுகிறது மற்றும் 2-3 (குறைவாக அடிக்கடி 4) வாரங்கள் நீடிக்கும்; முக்கிய குறைபாடு என்னவென்றால், தோல் மற்றும் தோலடி கொழுப்பின் அட்ராபி, ஊசி போடும் இடத்தில் தசைநாண்கள், தசைநார்கள் அல்லது தசைகளின் நெக்ரோசிஸ் அடிக்கடி ஏற்படுவது;
- மெத்தில்பிரெட்னிசோலோன் அசிடேட் - 1, 2 மற்றும் 5 மில்லி (40 மி.கி/மி.லி) ஆம்பூல்களில் நீர் சஸ்பென்ஷன் வடிவத்தில் கிடைக்கிறது; விளைவின் காலம் மற்றும் தீவிரத்தின் அடிப்படையில், இது ட்ரையம்சினோலோன் அசிட்டோனைடு மருந்திலிருந்து கிட்டத்தட்ட வேறுபட்டதல்ல; பரிந்துரைக்கப்பட்ட அளவுகளில் பயன்படுத்தப்படும்போது, ஊசி போடும் இடத்தில் மென்மையான திசுக்களின் அட்ராபி மற்றும் நெக்ரோசிஸை உருவாக்கும் ஆபத்து மிகக் குறைவு; கிட்டத்தட்ட மினரல்கார்டிகாய்டு செயல்பாடு இல்லை;
- 1 மில்லி ஆம்பூல்களில் கிடைக்கும் 2 மி.கி பீட்டாமெதாசோன் டிசோடியம் பாஸ்பேட் (அதிக கரையக்கூடிய, விரைவாக உறிஞ்சப்படும் எஸ்டர், விரைவான விளைவை வழங்குகிறது) மற்றும் 5 மி.கி பீட்டாமெதாசோன் டிப்ரோபியோனேட் (மோசமாக கரையக்கூடிய, மெதுவாக உறிஞ்சப்படும் டிப்போ பின்னம், நீடித்த விளைவைக் கொண்டுள்ளது) ஆகியவற்றைக் கொண்ட ஒரு கூட்டு மருந்து (உக்ரைனில் பதிவுசெய்யப்பட்ட வர்த்தகப் பெயர்கள் - டிப்ரோஸ்பான், ஃப்ளோஸ்டெரான்), மருந்தின் கலவை விரைவான (இன்ட்ரா-ஆர்ட்டிகுலர் நிர்வாகத்திற்குப் பிறகு ஏற்கனவே 2-3 மணி நேரம்) மற்றும் நீடித்த (3-4 வாரங்கள்) விளைவை தீர்மானிக்கிறது; சஸ்பென்ஷன் படிகங்களின் நுண்ணிய அமைப்பு வலியற்ற ஊசிகளை உறுதி செய்கிறது.
ட்ரையம்பினோலோன் ஹெக்ஸாசெட்டோனைடை உள்ளூர் உள்-மூட்டு ஊசி மூலம், ஆஸ்டியோஆர்த்ரோசிஸால் பாதிக்கப்பட்ட முழங்கால் மூட்டுகளில் வலியில் குறுகிய கால குறைப்பு ஏற்பட்டது; ஊசி போடுவதற்கு முன்பு மூட்டு குழியிலிருந்து எக்ஸுடேட்டை முன்கூட்டியே உறிஞ்சும் சந்தர்ப்பங்களில் சிகிச்சை முடிவுகள் சிறப்பாக இருந்தன. கார்டிகோஸ்டீராய்டுகளின் உள்ளூர் உள்-மூட்டு ஊசி மருந்துப்போலியை விட வலியில் அதிக உச்சரிக்கப்படும் குறைப்புக்கு வழிவகுக்கிறது என்பதை ஆர்.ஏ. டீப்பே மற்றும் பலர் (1980) நிரூபித்தனர்.
ஆஸ்டியோஆர்த்ரோசிஸில் கார்டிகோஸ்டீராய்டுகளைப் பயன்படுத்துவதற்கான முக்கிய அறிகுறிகள், பழமைவாத சிகிச்சை இருந்தபோதிலும் தொடர்ச்சியான சினோவிடிஸ், அத்துடன் பெரியார்டிகுலர் திசுக்களின் தொடர்ச்சியான வீக்கம் (டெண்டோவஜினிடிஸ், பர்சிடிஸ், முதலியன) ஆகும். நீடித்த குளுக்கோகார்டிகோஸ்டீராய்டுகளின் உள்-மூட்டு நிர்வாகத்தைத் திட்டமிடும்போது, இந்த குழுவின் மருந்துகள் பல்வேறு காரணங்களின் தொற்று மூட்டுவலி, தோல் மற்றும் தோலடி கொழுப்பு அல்லது ஊசி பகுதியில் உள்ள தசைகளின் தொற்று, செப்சிஸ், ஹெமார்த்ரோசிஸ் (ஹீமோபிலியா, அதிர்ச்சி, முதலியன), உள்-மூட்டு எலும்பு முறிவுகள் ஆகியவற்றில் முரணாக உள்ளன என்பதை நினைவில் கொள்வது அவசியம். தொடர்ச்சியான வலி நோய்க்குறி மற்றும் பழமைவாத சிகிச்சையால் நிவாரணம் பெறாத சினோவிடிஸ் இல்லாத நிலையில், குளுக்கோகார்டிகோஸ்டீராய்டுகளை மூட்டுக்குள் செலுத்தக்கூடாது, ஆனால் பெரியார்டிகுலராக நிர்வகிக்க வேண்டும். கெல்கிரென் மற்றும் லாரன்ஸின் கூற்றுப்படி III-IV நிலைகளில், பழமைவாத நடவடிக்கைகள் பயனற்றதாக இருந்தால் மட்டுமே, குளுக்கோகார்டிகோஸ்டீராய்டுகளின் உள்-மூட்டு ஊசிகள் மிகுந்த எச்சரிக்கையுடன் பயன்படுத்தப்பட வேண்டும்.
உள்-மூட்டு ஊசி போடும்போது ஒரு முக்கியமான தேவை அசெப்டிக் விதிகளுக்கு இணங்குவதாகும்:
- மருத்துவரின் கைகள் சுத்தமாக இருக்க வேண்டும், அறுவை சிகிச்சை கையுறைகளை அணிவது நல்லது,
- ஒருமுறை பயன்படுத்திவிட்டு தூக்கி எறியும் சிரிஞ்ச்கள் மட்டுமே பயன்படுத்தப்படுகின்றன,
- மருந்தை சிரிஞ்சில் இழுத்த பிறகு, ஊசி போடுவதற்கு முன்பு, ஊசி மலட்டுத்தன்மை கொண்டதாக மாற்றப்படுகிறது.
- உள்-மூட்டு திரவத்தை வெளியேற்றுதல் மற்றும் மருந்தை செலுத்துதல் ஆகியவை வெவ்வேறு சிரிஞ்ச்களைப் பயன்படுத்தி செய்யப்பட வேண்டும்,
- ஊசி பகுதி அயோடினின் 5% ஆல்கஹால் கரைசலுடன் சிகிச்சையளிக்கப்படுகிறது, பின்னர் 70% ஆல்கஹால்,
- ஊசி போட்ட பிறகு, ஊசி போடும் இடம் 70% ஆல்கஹாலில் நனைத்த பருத்தி துணியால் அழுத்தப்பட்டு, குறைந்தது 2 மணி நேரம் ஒரு பிளாஸ்டர் அல்லது கட்டுடன் சரி செய்யப்படுகிறது.
- செயல்முறையின் போது, ஊழியர்களும் நோயாளியும் பேசக்கூடாது.
மூட்டு குழிக்குள் ஊசியைச் செருகிய பிறகு, அதிகபட்ச அளவு சினோவியல் திரவத்தை உறிஞ்சுவது அவசியம், இது ஏற்கனவே சில வலி நிவாரணி விளைவுகளுக்கு பங்களிக்கிறது (உள்-மூட்டு அழுத்தம் குறைகிறது, வீக்கத்தின் இயந்திர மற்றும் உயிர்வேதியியல் தூண்டிகள் சினோவியல் திரவத்துடன் குழியிலிருந்து அகற்றப்படுகின்றன), மேலும் மருந்தின் அடுத்தடுத்த நிர்வாகத்திற்கான இடத்தையும் விடுவிக்கிறது.
HJ Kreder et al. (1994) படி, முயல்களில் மூட்டுக்குள் குளுக்கோகார்டிகோஸ்டீராய்டு ஊசிகளின் எதிர்மறை விளைவு அவற்றின் மோட்டார் செயல்பாட்டால் அதிகரித்தது. டிப்போ வடிவிலான குளுக்கோகார்டிகோஸ்டீராய்டுகளை மூட்டுக்குள் செலுத்திய பிறகு, சிறிது நேரம் மூட்டுகளை ஏற்றாமல் இருப்பது நல்லது, ஏனெனில் ஊசிக்குப் பிறகு ஓய்வு காலம் கடைப்பிடிப்பது மிகவும் வெளிப்படையான மற்றும் நீடித்த விளைவுக்கு பங்களிக்கிறது.
விலங்கு ஆய்வுகள் மூட்டு குருத்தெலும்பை சேதப்படுத்தும் குளுக்கோகார்டிகோஸ்டீராய்டுகளின் திறனை நிரூபித்துள்ளன, மேலும் குளுக்கோகார்டிகோஸ்டீராய்டுகளின் டிப்போ வடிவங்களின் அடிக்கடி உள்-மூட்டு ஊசிகள் உள்-மூட்டு திசுக்களின் அழிவுடன் தொடர்புடையவை என்பதால், ஊசிகளை வருடத்திற்கு 3-4 முறைக்கு மேல் வழங்க பரிந்துரைக்கப்படவில்லை. இருப்பினும், 4-15 ஆண்டுகளுக்கு மீண்டும் மீண்டும் ஊசி போட்ட பிறகு மூட்டு ரேடியோகிராஃப்களை பின்னோக்கி மதிப்பீடு செய்த HW Balch et al. (1977), இந்த மருந்துகளின் மீண்டும் மீண்டும் ஊசிகளை பகுத்தறிவுடன் பயன்படுத்துவது ரேடியோகிராஃபிக் தரவுகளின்படி நோய் முன்னேற்றத்தை துரிதப்படுத்த வழிவகுக்காது என்று வாதிட்டனர்.
உள்ளூர் குளுக்கோகார்டிகோஸ்டீராய்டு சிகிச்சையின் சிக்கல்களை உள்-மூட்டு மற்றும் கூடுதல்-மூட்டு என பிரிக்கலாம்:
உள்-மூட்டு:
- குளுக்கோகார்டிகோஸ்டீராய்டுகளுக்கு மூட்டு திசுக்களின் எதிர்ப்பு காரணமாக உள்-மூட்டு ஜி.சி.எஸ் சிகிச்சையின் பயனற்ற தன்மை 1-10% நோயாளிகளில் காணப்படுகிறது. இந்த செயல்முறையின் வழிமுறை வீக்கமடைந்த சினோவியல் திசுக்களில் ஜி.கே ஏற்பிகளின் குறைபாட்டை அடிப்படையாகக் கொண்டது என்று நம்பப்படுகிறது,
- 2-3% நோயாளிகளில் மூட்டு வலி மற்றும் வீக்கம் அதிகரித்துள்ளது, இது சினோவியல் திரவத்தின் லுகோசைட்டுகளால் ஹைட்ரோகார்டிசோன் படிகங்களின் பாகோசைட்டோசிஸின் வளர்ச்சியுடன் தொடர்புடையது;
- ஆஸ்டியோபோரோசிஸ் மற்றும் ஆஸ்டியோகாண்ட்ரல் அழிவு. 200 நோயாளிகளின் நீண்டகால சிகிச்சையின் முடிவுகளை பகுப்பாய்வு செய்த ஜே.எல். ஹாலண்டர், ஒரு நல்ல மருத்துவ விளைவுடன், 16% நோயாளிகளில் ஆஸ்டியோபோரோசிஸின் விரைவான முன்னேற்றத்தையும், 4% நோயாளிகளில் மூட்டு குருத்தெலும்பு அரிப்பையும், 3% நோயாளிகளில் மூட்டு மேற்பரப்புகளின் எலும்பு அழிவின் அதிகரிப்பையும் கவனித்தார்.
- ஹெமார்த்ரோசிஸ்; ஜி.பி. மட்வீன்கோவ் மற்றும் இணை ஆசிரியர்கள் (1989) 19,000 மூட்டு துளைகளின் போது இரண்டு ஹெமார்த்ரோசிஸ் நிகழ்வுகளைக் கவனித்தனர்;
- மூட்டு குழியின் தொற்று, அதைத் தொடர்ந்து சீழ் மிக்க கீல்வாதத்தின் வளர்ச்சியுடன்; பெரும்பாலும், முழங்கால் மூட்டில் தொற்று ஏற்படுகிறது, ஒரு விதியாக, ஊசி போட்ட 3 நாட்களுக்குப் பிறகு வீக்கத்தின் அறிகுறிகள் தோன்றும்.
கூடுதல் மூட்டு:
- ஊசி போடும் இடத்தில் தோல் சிதைவு ஏற்படுகிறது, மருந்து கூடுதல் மூட்டு திசுக்களில் நுழையும் போது ஏற்படுகிறது மற்றும் முக்கியமாக குளுக்கோகார்டிகோஸ்டீராய்டுகளை சிறிய மூட்டுகளில் செலுத்திய பிறகு காணப்படுகிறது: தாடை, இடைச்செருகல், மெட்டாகார்போபாலஞ்சியல்; முழங்கால் மூட்டுக்குள் ஊசி போட்ட பிறகு தோல் சிதைவு விவரிக்கப்பட்டுள்ளது;
- மூட்டிலிருந்து அருகாமையில் நீண்டு செல்லும் நேரியல் ஹைப்போபிக்மென்டேஷன்;
- பெரியார்டிகுலர் கால்சிஃபிகேஷன் - மூட்டுகளுக்கு மேல் தோலின் சிதைவுடன் சேர்ந்து இருக்கலாம்,
- திசு கிரானுலோமாட்டஸ் எதிர்வினைகள்,
- தசைநார் மற்றும் தசைநார் சிதைவுகள், நோயியல் எலும்பு முறிவுகள்.

