கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
சிரிங்கோமைலியா சிகிச்சை: மருந்துகள், மசாஜ், அறுவை சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
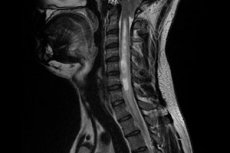
சிரிங்கோமைலியாவை அகற்றுவதற்கான முக்கிய வழி அறுவை சிகிச்சை சிகிச்சையாகக் கருதப்படுகிறது. மருந்து சிகிச்சையால் நோயின் அறிகுறிகளை மட்டுமே தணிக்க முடியும்.
வைட்டமின் சிகிச்சை முக்கிய பங்கு வகிக்கிறது: பி வைட்டமின்கள், அத்துடன் அஸ்கார்பிக் அமிலம், வைட்டமின்கள் டி, கே, ஈ ஆகியவற்றைப் பயன்படுத்துவது பொருத்தமானது. கூடுதலாக, பின்வருபவை பரிந்துரைக்கப்படுகின்றன:
- நரம்பு திசுக்களின் டிராபிசத்தை மேம்படுத்தும் நூட்ரோபிக் மருந்துகள் (பைராசெட்டம்);
- டையூரிடிக்ஸ் (ஃபுரோஸ்மைடு, டயகார்ப்);
- நரம்பு பாதுகாப்பு முகவர்கள் (ஆக்டோவெஜின், குளுட்டமிக் அமிலம்);
- ஆண்டிடிரஸண்ட்ஸ், ஆன்டிகான்வல்சண்ட்ஸ், ஓபியாய்டுகள்;
- கேங்க்லியோனிக் தடுப்பான்கள் (பேச்சிகார்பைன்).
அக்குபஞ்சர் ஒரு நல்ல சிகிச்சை விளைவைக் கொண்டுள்ளது. ஒரு சிறப்பு நுட்பத்தின்படி சிறந்த ஊசிகளைப் பயன்படுத்தி உடலில் உள்ள சில புள்ளிகளின் நிர்பந்தமான தூண்டுதலால் திசு மறுசீரமைப்பு தூண்டப்படுகிறது.
கூடுதலாக, மசாஜ் சிகிச்சைகள் மற்றும் சிகிச்சை உடற்பயிற்சிகள் பரிந்துரைக்கப்படுகின்றன.
எக்ஸ்ரே சிகிச்சை ஒரு நோய்க்கிருமி சிகிச்சையாக பரிந்துரைக்கப்படுகிறது, இது வலி மற்றும் உணர்வின்மையைக் குறைக்க அல்லது குறைக்க, உணர்திறன் இழப்பின் பகுதியைக் குறைக்க, உணர்திறன் கடத்துதலை மேம்படுத்த மற்றும் தாவர கோளாறுகளை நீக்க முடியும். இந்த வகை சிகிச்சையானது, கிளைல் கட்டமைப்புகளின் பெருக்க செயல்முறைகளைத் தடுக்கும் எக்ஸ்-கதிர்களின் திறனை அடிப்படையாகக் கொண்டது. இதன் காரணமாக, நோயின் முன்னேற்றத்தை மெதுவாக்க முடியும். ஆனால் எக்ஸ்-கதிர் சிகிச்சை எல்லா நிகழ்வுகளிலும் குறிப்பிடப்படவில்லை. இது சிரிங்கோமைலியாவின் ஆரம்ப கட்டங்களில் மட்டுமே பயன்படுத்தப்படுகிறது. நோய் அதிகமாகச் சென்றால், திசுக்களில் மீளமுடியாத சேதம் ஏற்படுகிறது, இதை எக்ஸ்-கதிர் சிகிச்சையால் சரிசெய்ய முடியாது.
தற்போது, பீட்டா கதிர்வீச்சைக் கொண்ட கதிரியக்க பாஸ்பரஸ், பீட்டா மற்றும் காமா கதிர்களுடன் கூடிய கதிரியக்க அயோடின் ஆகியவை சிரிங்கோமைலியாவுக்கு சிகிச்சையளிக்க தீவிரமாகப் பயன்படுத்தப்படுகின்றன. கதிரியக்கப் பொருட்களின் சிகிச்சை விளைவு, கதிர்வீச்சுக்கு வேகமாக வளரும் கிளைல் கட்டமைப்புகளின் அதிக உணர்திறன் காரணமாகும். கதிரியக்கக் குவிப்புகள் அவற்றின் வளர்ச்சியைத் தாமதப்படுத்துகின்றன, மேலும் அவற்றின் அழிவுக்கும் பங்களிக்கின்றன.
மருந்துகள்
சிரிங்கோமைலியாவிற்கான மருந்துகளைத் தேர்ந்தெடுப்பதும், மருந்து சிகிச்சை முறையை உருவாக்குவதும் ஒரு மருத்துவருக்கு மிகவும் சிக்கலான பணியாகும். ஒருங்கிணைந்த மருந்தியல் சிகிச்சையை மேற்கொள்வது நல்லது - குறிப்பாக, ஆண்டிடிரஸன் மருந்துகளை ஆன்டிகான்வல்சண்ட்ஸ், லோக்கல் மயக்க மருந்துகள் மற்றும் ஓபியாய்டுகளுடன் இணைந்து பயன்படுத்துவது நல்லது. நரம்பியல் வலி ஏற்பட்டால், வழக்கமான வலி நிவாரணி மருந்துகள் மற்றும் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் பயனற்றவை.
- பல்வேறு மன அழுத்த எதிர்ப்பு மருந்துகளில், அமிட்ரிப்டைலின் குறிப்பாக பிரபலமானது, இது ஒரு நாளைக்கு 25-150 மி.கி என்ற விகிதத்தில் பரிந்துரைக்கப்படுகிறது. சிகிச்சை குறைந்தபட்ச சாத்தியமான அளவிலிருந்து (ஒரு நாளைக்கு 10 மி.கி) தொடங்குகிறது, அதன் அடுத்தடுத்த அதிகரிப்புடன். அமிட்ரிப்டைலின் மற்றும் பிற ட்ரைசைக்ளிக் மன அழுத்த எதிர்ப்பு மருந்துகள், இதய நோய்கள், கிளௌகோமா, சிறுநீர் கோளாறுகள் மற்றும் தன்னியக்க நரம்பு மண்டலத்தின் கோளாறுகள் உள்ள நோயாளிகளுக்கு எச்சரிக்கையுடன் பயன்படுத்தப்பட வேண்டும். வயதான நோயாளிகளில், மருந்து வெஸ்டிபுலர் மற்றும் அறிவாற்றல் விலகல்களை ஏற்படுத்தும்.
- முதல் தலைமுறை வலிப்பு எதிர்ப்பு மருந்துகள் சோடியம் சேனல்களைத் தடுக்கும் மற்றும் ப்ரிசினாப்டிக் உணர்வு நியூரான்களில் எக்டோபிக் செயல்பாட்டைத் தடுக்கும் திறன் கொண்டவை. கடுமையான நரம்பியல் வலியில், கார்பமாசெபைன் தோராயமாக 65% வழக்குகளில் பயனுள்ளதாக இருக்கும், ஆனால் அதன் பயன்பாடு தலைச்சுற்றல், இரட்டை பார்வை, குடல் கோளாறு மற்றும் அறிவாற்றல் குறைபாடு போன்ற விரும்பத்தகாத பக்க விளைவுகளுடன் சேர்ந்து இருக்கலாம். நன்கு பொறுத்துக்கொள்ளக்கூடிய மருந்து காபபென்டின் ஆகும், இது ஒரு நாளைக்கு 300 மி.கி.யில் பரிந்துரைக்கப்படுகிறது, படிப்படியாக ஒரு நாளைக்கு 1800 மி.கி. மற்றும் அதற்கு மேல் அளவை அதிகரிக்கிறது. மற்றொரு அனலாக் ப்ரீகபலின் ஆகும். இது ஒரு நாளைக்கு 150 மி.கி. மருந்தளவிலிருந்து தொடங்கி, ஒரு நாளைக்கு 300 மி.கி. வரை அதிகரிக்க வாய்ப்புள்ளது. மருந்தின் அதிகபட்ச அளவு ஒரு நாளைக்கு 600 மி.கி.
- ஓபியாய்டுகள் தீவிர நிகழ்வுகளில் மட்டுமே பரிந்துரைக்கப்படுகின்றன, ஏனெனில் அவற்றின் பயன்பாடு போதைப் பழக்கத்தின் வளர்ச்சி உட்பட பல சிக்கல்களுடன் சேர்ந்து கொள்ளலாம். டிராமடோல் ஒரு நாளைக்கு 400 மி.கி அளவுகளில் பயனுள்ளதாக கருதப்படுகிறது: நோயாளிகள் வலியின் தீவிரத்தில் குறிப்பிடத்தக்க குறைவு மற்றும் உடல் செயல்பாடு அதிகரிப்பதைக் குறிப்பிடுகின்றனர். அடிமையாதல் அபாயத்தைக் குறைக்க, மருந்து சிறிய அளவுகளில் தொடங்கி எடுக்கப்படுகிறது: 50 மி.கி ஒரு நாளைக்கு 1-2 முறை. அளவை ஒவ்வொரு 3-7 நாட்களுக்கும் அதிகரிக்கலாம் (அதிகபட்சம் - 100 மி.கி ஒரு நாளைக்கு 4 முறை, மற்றும் வயதான நோயாளிகளுக்கு - ஒரு நாளைக்கு 300 மி.கி).
- உள்ளூர் மயக்க மருந்தாக, குறிப்பாக, லிடோகைன் பேட்ச் அல்லது வெளிப்புற தயாரிப்பான கேப்சைசின் பயன்படுத்தப்படுகிறது. நரம்பியல் நிலை ஏற்பட்டால், முக்கிய சிகிச்சைக்கு கூடுதலாக, டயஸெபம் மற்றும் வாஸ்குலர் முகவர்கள் (பென்டாக்ஸிஃபைலின், நிகோடினிக் அமிலம், முதலியன) பரிந்துரைக்கப்படுகின்றன.
- கூடுதலாக, நியூரோப்ரொடெக்டர்கள், ஆக்ஸிஜனேற்றிகள் மற்றும் டிகோங்கஸ்டெண்டுகள் (டையூரிடிக்ஸ்) பரிந்துரைக்கப்படுகின்றன.
மருந்து சிகிச்சை பயனற்றதாக இருந்தால், அறுவை சிகிச்சை சிகிச்சையை பரிசீலிப்பது பொருத்தமானதாக இருக்கலாம்.
சிரிங்கோமைலியாவுக்கு ஆக்டோவெஜின்
ஆக்டோவெஜின் என்ற மருந்து மிகவும் பொதுவானது: இது ஒரு உலகளாவிய ஆண்டிஹைபாக்ஸிக் மற்றும் நியூரோப்ரோடெக்டிவ் முகவராக தீவிரமாகப் பயன்படுத்தப்படுகிறது. ஆக்டோவெஜின் ஆக்ஸிஜனைப் பிடிப்பதையும் உறிஞ்சுவதையும் அதிகரிக்கிறது, இதன் விளைவாக ஆற்றல் வளர்சிதை மாற்றம் மேம்படுகிறது, மேலும் செல்கள் ஹைபோக்ஸியாவுக்கு எதிர்ப்பைப் பெறுகின்றன. கூடுதலாக, மருந்து குளுக்கோஸ் பரிமாற்றத்தைத் தூண்டுகிறது, இது பெருமூளை நோயியலில் ஹீமாடோஎன்செபாலிக் சவ்வு வழியாக அதன் போக்குவரத்தை மேம்படுத்துகிறது.
ஆக்டோவெஜினின் நரம்பு பாதுகாப்பு விளைவு, நரம்பு செல்களின் உயிர்வாழ்வை மேம்படுத்தும் அதன் பண்புகளில் உள்ளது.
மருந்தின் பிற பயனுள்ள பண்புகள்:
- வளர்சிதை மாற்ற, நரம்பு பாதுகாப்பு மற்றும் வாசோஆக்டிவ் விளைவுகளுடன் ஒருங்கிணைந்த ப்ளியோட்ரோபிக் விளைவைக் கொண்டுள்ளது;
- குளுக்கோஸ் போக்குவரத்தை செயல்படுத்துகிறது, ஆக்ஸிஜன் பயன்பாட்டை அதிகரிக்கிறது, நியூரான்களின் ஆற்றல் நிலையை மேம்படுத்துகிறது;
- அப்போப்டோசிஸின் தீவிரத்தை குறைக்கிறது, ஆக்ஸிஜனேற்ற அழுத்தத்தின் வெளிப்பாட்டைக் குறைக்கிறது;
- நுண்குழாய் எண்டோடெலியத்தின் தந்துகி சுழற்சி மற்றும் வளர்சிதை மாற்ற செயல்பாட்டை மேம்படுத்துகிறது.
ஆக்டோவெஜின் பொதுவாக நன்கு பொறுத்துக்கொள்ளப்படுகிறது. ஒவ்வாமை எதிர்வினைகள் அரிதானவை. மருந்தளவு கலந்துகொள்ளும் மருத்துவரால் தனிப்பட்ட அடிப்படையில் தீர்மானிக்கப்படுகிறது.
பிசியோதெரபி சிகிச்சை
சிரிங்கோமைலியாவுக்கான மறுவாழ்வு கட்டத்தில், பல்வேறு பிசியோதெரபியூடிக் முறைகள் பரவலாகப் பயன்படுத்தப்படுகின்றன, இதன் நோக்கம் உடலின் செயல்பாட்டு திறன்களை அதிகரிப்பது, தழுவல் வழிமுறைகளை "ஆன்" செய்வதை ஆதரிப்பது மற்றும் நோயின் அறிகுறிகளின் தீவிரத்தை குறைப்பது ஆகும். பெரும்பாலும், மின் தூண்டுதல், காந்த சிகிச்சை, ஃபோனோ மற்றும் மருந்துகளின் எலக்ட்ரோபோரேசிஸ் நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன.
சிரிங்கோமைலியாவின் விரும்பத்தகாத அறிகுறிகளை அகற்றுவதற்கு மட்டுமல்லாமல், முதுகெலும்பு காயங்களுக்குப் பிறகு மீட்பை விரைவுபடுத்துவதற்கும், காயம் குணப்படுத்துவதை மேம்படுத்துவதற்கும், முதுகெலும்பு இரத்த ஓட்டத்தை சரிசெய்வதற்கும் காந்த சிகிச்சை பரிந்துரைக்கப்படுகிறது. முரண்பாடுகளில் சீழ்-அழற்சி செயல்முறைகள், புற்றுநோயியல் நோய்கள், கர்ப்பம், முறையான இரத்த நோய்கள் ஆகியவை அடங்கும்.
துடிப்புள்ள குறைந்த அதிர்வெண் மின்காந்த புலத்தைப் பயன்படுத்தி INFITA சிகிச்சை - உயிரியக்கவியல் சிகிச்சையைப் பயன்படுத்துவது சாத்தியமாகும்.
பயன்படுத்தப்படும் பிற பிசியோதெரபியூடிக் முறைகள் பின்வருமாறு:
- தசைகளின் மின் நரம்பு தூண்டுதல் என்பது சேதமடைந்த தசை மற்றும் நரம்பு திசுக்களின் செயல்பாட்டு மறுசீரமைப்பை நோக்கமாகக் கொண்ட ஒரு செயல்முறையாகும். சிகிச்சைக்கு வெவ்வேறு அதிர்வெண்கள் மற்றும் வலிமைகளின் துடிப்பு மின்னோட்டங்கள் பயன்படுத்தப்படுகின்றன.
- அல்ட்ராசவுண்ட் சிகிச்சை மற்றும் ஃபோனோபோரேசிஸ் என்பது 16 kHz (பெரும்பாலும் 800-3000 kHz) ஐ விட அதிகமான அதிர்வெண்ணில் சிகிச்சை நோக்கங்களுக்காக இயந்திர அதிர்வுகளைப் பயன்படுத்துவதாகும்.
- மருத்துவ எலக்ட்ரோபோரேசிஸ் என்பது கால்வனிக் மின்னோட்டத்தைப் பயன்படுத்தி உடலின் திசுக்களில் மருத்துவக் கரைசல்களை அறிமுகப்படுத்தப் பயன்படுகிறது. இது ஒரு குறைந்த மின்னழுத்த நேரடி மின்னோட்டமாகும். மருந்துகள் செல்களுக்கு இடையேயான துளைகள் மற்றும் சுரப்பி துளைகள் வழியாக நேர்மறை மற்றும் எதிர்மறையாக சார்ஜ் செய்யப்பட்ட துகள்களின் வடிவத்தில் திசுக்களுக்குள் ஊடுருவுகின்றன.
- டயடைனமிக் சிகிச்சையானது உடலில் பெர்னார்ட் நீரோட்டங்களின் தாக்கத்தை உள்ளடக்கியது, இது ஒரு சக்திவாய்ந்த வலி நிவாரண விளைவைக் கொண்டுள்ளது: நீரோட்டங்கள் தோல் ஏற்பிகளைப் பாதிக்கின்றன மற்றும் வலி தூண்டுதல்களின் கடத்தலைத் தடுக்கின்றன. வலி நிவாரணத்திற்கு கூடுதலாக, செயல்முறை அழற்சி எதிர்ப்பு விளைவைக் கொண்டுள்ளது, இரத்த ஓட்டத்தை மேம்படுத்துகிறது மற்றும் திசு வீக்கத்தைக் குறைக்கிறது.
- ஓசோகரைட் மற்றும் பாரஃபின் சிகிச்சையானது சிறிய இரத்த நாளங்களின் இரத்த ஓட்டத்தை புதுப்பிக்கவும், பிராந்திய ஹீமோடைனமிக்ஸ் மற்றும் திசு டிராபிசத்தை மேம்படுத்தவும், புற நரம்பு இழைகளின் மீளுருவாக்கத்தை துரிதப்படுத்தவும், தசை விறைப்பைக் குறைக்கவும், அழற்சி கூறுகள் மற்றும் சிக்காட்ரிசியல் அமைப்புகளைத் தீர்க்கவும் உதவுகிறது.
மசாஜ்
சிரிங்கோமைலியாவிற்கான பழமைவாத சிகிச்சை எப்போதும் மசாஜ் மற்றும் சிகிச்சை பயிற்சிகளால் கூடுதலாக வழங்கப்படுகிறது, இதில் பொது வளர்ச்சி மற்றும் சுவாச பயிற்சிகள் மற்றும் ஜிம்னாஸ்டிக் உபகரணங்களின் பயன்பாடு ஆகியவை அடங்கும்.
ஊசி அதிர்வுகளைப் பயன்படுத்தி அதிர்வு மசாஜ் அமர்வுகள் காட்டப்பட்டுள்ளன. முதுகெலும்பின் கர்ப்பப்பை வாய்-தொராசி பகுதி மற்றும் மேல் மூட்டுகள் தினமும் சுமார் 7-8 நிமிடங்கள் மசாஜ் செய்யப்படுகின்றன. சிகிச்சை பாடநெறி 14-15 நடைமுறைகளைக் கொண்டுள்ளது. ஒவ்வொரு மூன்று அல்லது நான்கு மாதங்களுக்கும் ஒரு பாடத்திட்டத்தை நடத்த பரிந்துரைக்கப்படுகிறது.
பிரிவு-நிர்பந்தமான மசாஜ் பயிற்சி செய்யப்படுகிறது. முதல் கட்டத்தில், பின்புற பகுதி (பாராவெர்டெபிரல் மண்டலங்கள்) மசாஜ் செய்யப்படுகிறது, பிரிவு மசாஜ் நுட்பங்கள் மற்றும் வார்ம்-அப் பயன்படுத்தப்படுகின்றன. பின்னர், மேல் மூட்டுகளின் தசைகளின் கண்டுபிடிப்பு கோளாறுகள் உச்சரிக்கப்படும் பட்சத்தில், கைகள் மற்றும் தோள்களின் தசைகள் வெப்பமடைகின்றன.
முதுகெலும்பு மசாஜ் செய்த பிறகு, குளுட்டியல் தசைகள் மற்றும் கீழ் மூட்டுகள் பிசையப்படுகின்றன. கால்கள் அருகாமைப் பகுதிகளிலிருந்து மசாஜ் செய்யப்படுகின்றன. அடிப்படை மசாஜ் நுட்பம் தசைகளைத் தடவுதல் மற்றும் குலுக்கல் ஆகியவற்றுடன் இணைந்து பிசைவதாகும்.
மசாஜ் அமர்வின் காலம் 20 நிமிடங்கள் வரை. சிகிச்சை பாடநெறி 16-20 அமர்வுகளைக் கொண்டுள்ளது. ஒவ்வொரு 3-4 மாதங்களுக்கும் ஒரு முறை பாடநெறிகளை மீண்டும் செய்ய பரிந்துரைக்கப்படுகிறது. கூடுதலாக, சிகிச்சை உடல் பயிற்சி மற்றும் மின் தூண்டுதல் பரிந்துரைக்கப்படுகிறது.
மூலிகை சிகிச்சை
துரதிர்ஷ்டவசமாக, நாட்டுப்புற வைத்தியங்களால் சிரிங்கோமைலியாவை குணப்படுத்த முடியாது. இருப்பினும், அவை மருந்து சிகிச்சையின் விளைவை கணிசமாக மேம்படுத்தலாம், அறுவை சிகிச்சைக்குப் பிறகு நோயாளிகளின் மறுவாழ்வை விரைவுபடுத்தலாம், வலியைக் குறைக்கலாம் மற்றும் நரம்பு தூண்டுதல்களின் கடத்தலை மேம்படுத்தலாம்.
பாரம்பரிய குணப்படுத்துபவர்கள் சிகிச்சைக்காக மூலிகை காபி தண்ணீர், ஆல்கஹால் டிங்க்சர்கள் மற்றும் நீர் உட்செலுத்துதல்களைப் பயன்படுத்துகின்றனர்:
- 2 டீஸ்பூன் கேப்பர் புஷ் வேர்த்தண்டுக்கிழங்கை 200 மில்லி கொதிக்கும் நீரில் ஊற்றி, குறைந்த வெப்பத்தில் 10 நிமிடங்கள் கொதிக்க வைக்கவும். பின்னர் அடுப்பிலிருந்து இறக்கி, ஒரு மூடியால் மூடி, அரை மணி நேரம் அப்படியே வைக்கவும். வடிகட்டி, 1 தேக்கரண்டி மருந்தை ஒரு நாளைக்கு ஐந்து முறை, உணவுக்கு இடையில் எடுத்துக் கொள்ளுங்கள்.
- கஷ்கொட்டை மரத்தின் பட்டையைச் சேகரித்து அரைக்கவும். ஒரு தேக்கரண்டி மூலப்பொருளை அறை வெப்பநிலையில் 0.4 லிட்டர் குடிநீரில் ஊற்றி, ஒரு மூடியால் மூடி 8-10 மணி நேரம் (இரவில் இருக்கலாம்) ஊற வைக்க வேண்டும். இதன் விளைவாக வரும் கஷாயம் வடிகட்டி 50 மில்லி ஒரு நாளைக்கு 4 முறை எடுத்துக் கொள்ளப்படுகிறது.
- கருப்பு கோஹோஷ் (காகத்தின் நாக்கு) வேர் தண்டு ஒரு ஆல்கஹால் டிஞ்சர் வடிவத்தில் பயன்படுத்தப்படுகிறது, இதை ஒரு மருந்தகத்தில் வாங்கலாம் அல்லது சுயாதீனமாக தயாரிக்கலாம். வேர் தண்டு முடிந்தவரை நன்றாக வெட்டப்பட்டு, 1:5 என்ற விகிதத்தில் 70% ஆல்கஹால் நிரப்பப்படுகிறது. ஒரு வாரம் மூடி வைக்கவும், பின்னர் வடிகட்டவும். சிகிச்சைக்காக, 25 சொட்டு மருந்தை ஒரு நாளைக்கு மூன்று முறை 50 மில்லி தண்ணீரில் எடுத்துக் கொள்ளுங்கள்.
- சிரிங்கோமைலியாவுக்கு ஒரு நல்ல மற்றும் மலிவு விலை மருந்து க்ளோவர். 3 டீஸ்பூன் அளவுள்ள மருத்துவ மூலப்பொருட்களை 200 மில்லி கொதிக்கும் நீரில் வேகவைத்து, ஒரு மூடியின் கீழ் 2 மணி நேரம் ஊற்ற வேண்டும். வடிகட்டிய பிறகு, உட்செலுத்தலை எடுத்துக்கொள்ளலாம்: 50 மில்லி ஒரு நாளைக்கு நான்கு முறை. வடிகட்டிய மூலப்பொருட்களையும் சிகிச்சைக்கு பயன்படுத்தலாம்: உடலின் பாதிக்கப்பட்ட பகுதிகளில் அழுத்தங்களை வைப்பதற்கு இது பயனுள்ளதாக இருக்கும்.
அறுவை சிகிச்சை
சமீபத்தில், அறுவை சிகிச்சை நிபுணர்கள் சிரிங்கோமைலியா நோயாளிகளுக்கு சிலிகான் சாதனத்தைப் பயன்படுத்தி சிஸ்டிக் ஷண்டிங் செய்தனர், இது சிஸ்டிக் குழியிலிருந்து வயிற்று அல்லது ப்ளூரல் குழிக்குள் திரவத்தை வெளியேற்றும் திறன் கொண்டது, அதே போல் சப்அரக்னாய்டு இடத்திற்கும். இன்று, அறுவை சிகிச்சை தலையீடு ஓரளவு மாறிவிட்டது: மருத்துவர்கள் முதுகுத் தண்டு சரிசெய்தலை நீக்குவதற்கும், செரிப்ரோஸ்பைனல் திரவத்தின் சுழற்சியை மீட்டெடுப்பதற்கும் தங்கள் செயல்களை இயக்க முயற்சிக்கின்றனர், பின்னர் மட்டுமே வலிமிகுந்த விளைவுகளிலிருந்து விடுபடுகிறார்கள். [ 1 ]
ஷண்டிங்கிற்கு, ஒரு லேமினெக்டோமி அல்லது ஆர்கோடமி செய்யப்படுகிறது, டூரா மேட்டர் திறக்கப்படுகிறது, பின்புற நீளமான பிளவில் 1-2 மிமீ மைலோடமி செய்யப்படுகிறது, சிரிங்கோமைலிக் குழி திறக்கப்படுகிறது மற்றும் ஒரு ஷண்டிங் சிலிகான் சாதனம் மண்டை ஓடு அல்லது மண்டை ஓடு-காடல் திசையில் தோராயமாக 4 செ.மீ. பொருத்தப்படுகிறது. இதற்குப் பிறகு, வடிகுழாய் சப்அரக்னாய்டு இடத்தில் சரி செய்யப்படுகிறது அல்லது குழிக்குள் (ப்ளூரல், அடிவயிற்று) வெளியே கொண்டு வரப்படுகிறது. [ 2 ]
முதுகெலும்பு நிலைப்படுத்தலை நீக்கி, செரிப்ரோஸ்பைனல் திரவ சுழற்சியை மீட்டெடுக்க, அறுவை சிகிச்சைக்கான தயாரிப்பின் கட்டத்தில் தீர்மானிக்கப்பட வேண்டிய செரிப்ரோஸ்பைனல் நிலைப்படுத்தலின் மட்டத்தில் பிரித்தல் அல்லது ஆஸ்டியோபிளாஸ்டிக் லேமினெக்டோமி செய்யப்படுகிறது. அறுவை சிகிச்சைக்கு தயாராகும் கட்டத்தில் இது தீர்மானிக்கப்பட வேண்டும். அறுவை சிகிச்சைக்குப் பிறகு அல்ட்ராசவுண்ட் கட்டுப்பாட்டைப் பயன்படுத்தி, நேரியல் கீறலைப் பயன்படுத்தி டியூரா மேட்டர் திறக்கப்படுகிறது. நுண்ணிய உபகரணங்களைப் பயன்படுத்தி, டியூரா மேட்டர் மற்றும் அராக்னாய்டு மேட்டர் பிரிக்கப்பட்டு, ஒரே நேரத்தில் ஒட்டுதல்களைப் பிரிக்கின்றன. தேவைப்பட்டால், ஒரு சிரிங்கோ-சபராக்னாய்டு ஷன்ட் பொருத்தப்படுகிறது. [ 3 ]
அறுவை சிகிச்சைக்கு முன்னும் பின்னும் நோயாளியின் நிலை, உணர்வு மற்றும் மோட்டார் கோளாறுகள், நடை தரம், இடுப்பு உறுப்புகளின் செயல்பாடு மற்றும் வலி நோய்க்குறி போன்ற அளவுகோல்களால் மதிப்பிடப்படுகிறது. அத்தகைய மதிப்பீடு அறுவை சிகிச்சைக்கு முன், உள்நோயாளி பரிசோதனையின் கட்டத்தில், அறுவை சிகிச்சைக்குப் பிறகு 4 மாதங்களுக்குப் பிறகு, பின்னர் ஒவ்வொரு ஆறு மாதங்களுக்கும் (நல்ல இயக்கவியலுடன் - வருடத்திற்கு ஒரு முறை) செய்யப்படுகிறது. [ 4 ]
சில சந்தர்ப்பங்களில், அறுவை சிகிச்சை நிபுணர்கள் சிஸ்டிக் குழியை ஷண்டிங் செய்யாமல் ஒரு எளிய திறப்பைச் செய்கிறார்கள். உண்மையில், அத்தகைய அறுவை சிகிச்சை விரைவான நேர்மறையான விளைவை அளிக்கிறது, ஆனால் நீண்டகால முன்கணிப்பு பெரும்பாலும் திருப்தியற்றதாக இருக்கும்.
அறுவை சிகிச்சைக்குப் பிறகு, பெரும்பாலான நோயாளிகளில் சிரிங்கோமைலியா வளர்வதை நிறுத்துகிறது. குறைந்த எண்ணிக்கையிலான நோயாளிகள் மட்டுமே மறுபிறப்புகளை அனுபவிக்கின்றனர்: அத்தகைய சூழ்நிலையில், திருத்தம் அல்லது மீண்டும் மீண்டும் தலையீடு தேவைப்படுகிறது. [ 5 ]

