கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஆர்க்கிபெக்ஸி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
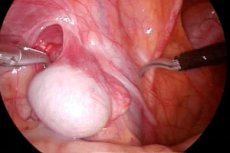
ஆர்க்கியோபெக்ஸி என்பது பிறவி ஒழுங்கின்மை கொண்ட ஆண் நோயாளிகளுக்கு ஒரு மறுசீரமைப்பு அறுவை சிகிச்சையாகும், இதில் ஒன்று அல்லது இரண்டு விந்தணுக்களும் (வெறுமனே விந்தணுக்கள் என்று அழைக்கப்படுகின்றன) விதைப்பையில் கண்டறியப்படாமல் இருக்கும், அதாவது கிரிப்டோர்கிடிசம் கண்டறியப்பட்டால்.
பெரும்பாலான சந்தர்ப்பங்களில் (4/5) பிறந்த உடனேயே இந்த நோயியல் கண்டறியப்படுகிறது, மேலும் அறுவை சிகிச்சை குழந்தை பருவத்திலும் குழந்தைப் பருவத்திலும் செய்ய பரிந்துரைக்கப்படுகிறது. சர்வதேச நெறிமுறையின்படி, நோயாளிக்கு ஏற்கனவே 6-8 மாதங்களில் அறுவை சிகிச்சை செய்யப்படலாம். பெரும்பாலான அறுவை சிகிச்சைகள் இரண்டு வயதுக்கு முன்பே செய்யப்படுகின்றன. இதுபோன்ற முந்தைய தலையீடு அறிவுறுத்தப்படுகிறது, முதலாவதாக, சாத்தியமான கருவுறுதலைப் பாதுகாப்பதற்காக, இரண்டாவதாக, இறங்காத விரையின் ஆன்கோபாதாலஜி அல்லது அதன் முறுக்குவிசை உருவாகும் வாய்ப்பு கணிசமாகக் குறைக்கப்படுவதால், மூன்றாவதாக, நோயாளி சிறியதாக இருந்தால், விரைப்பை நெருக்கமாக இருக்கும், அதாவது விரையை சிறிது தூரம் நகர்த்த வேண்டும். ஆறு மாத வயதிற்கு முன்பே அறுவை சிகிச்சை செய்யப்படுவதில்லை, ஏனெனில் பெரும்பாலான குழந்தைகளில் (தோராயமாக 66% கண்டறியப்பட்ட கிரிப்டோர்கிடிசம் வழக்குகள்), விரைகள் தாங்களாகவே விதைப்பையில் இறங்குகின்றன. இது பொதுவாக வாழ்க்கையின் முதல் நான்கு மாதங்களில் நிகழ்கிறது, ஆனால் சில நேரங்களில் பின்னர் - 6-8 மாதங்கள் வரை. ஒரு வருடம் கழித்து, விரைகளின் தன்னிச்சையான இறங்குதல் சாத்தியமற்றதாகக் கருதப்படுகிறது. தனிமைப்படுத்தப்பட்ட கிரிப்டோர்கிடிசம் என்பது ஆண் பிறப்புறுப்பின் மிகவும் பொதுவான பிறவி ஒழுங்கின்மை ஆகும், இது 1 வயதில் கிட்டத்தட்ட 1% முழுநேரக் குழந்தைகளை பாதிக்கிறது. [ 1 ]
இதனால், பெரும்பாலான கிரிப்டோர்கிடிசம் நிகழ்வுகள் குழந்தைப் பருவத்திலேயே கண்டறியப்பட்டு, அந்த நேரத்தில் ஆர்க்கியோபெக்ஸி செய்யப்படுகிறது. இருப்பினும், சில நேரங்களில் அறுவை சிகிச்சை வயதான குழந்தைகள் மற்றும் பெரியவர்களுக்கு கூட செய்யப்படுகிறது. இது பெற்றோரின் சோம்பல் காரணமாக இருக்கலாம், ஆனால் பெரும்பாலும் - ஒரு புறநிலை காரணத்திற்காக. ஐந்தில் ஒரு பங்கு நோயாளிகளில், ஒரு விதியாக, விரையின் வழிகாட்டி தசைநார் எக்டோபியா அல்லது இரண்டிலும், அவர்கள் சிறு வயதிலேயே விதைப்பையில் படபடப்பு உணரப்படுகிறார்கள், ஆனால் பின்னர் உடல் வளர்ச்சியுடன் எழுகிறார்கள், ஏனெனில் அவை மேலே இணைக்கப்பட்டுள்ளன, மேலும் இது அவர்களை சாதாரணமாக இடத்திற்கு இறங்க அனுமதிக்காது. இதுபோன்ற சந்தர்ப்பங்களில், பருவமடைதலின் போது விரைவான வளர்ச்சிக்குப் பிறகு, இளம் பருவத்திலேயே கிரிப்டோர்கிடிசம் பெரும்பாலும் கண்டறியப்படுகிறது, மேலும் அறுவை சிகிச்சை ஒரு வயது வந்தவருக்கு செய்யப்படுகிறது. [ 2 ]
தயாரிப்பு
ஆர்க்கியோபெக்ஸி என்பது ஒரு திட்டமிடப்பட்ட அறுவை சிகிச்சை. அறுவை சிகிச்சையின் போதும் அதற்குப் பிறகும் ஏற்படக்கூடிய அபாயங்களைக் குறைக்க நோயாளி பொதுவான முன் அறுவை சிகிச்சை தயாரிப்புக்கு உட்படுகிறார். திட்டமிடப்பட்ட அறுவை சிகிச்சைக்கான பொதுவான தயாரிப்பை வெளிநோயாளர் அடிப்படையில் செய்ய முடியும், இதில் அறுவை சிகிச்சை தலையீடு தேவைப்படும் நிலையைக் கண்டறிவது தொடர்பான அனைத்து ஆய்வுகளும், நோயாளியின் பொது ஆரோக்கியத்தை மதிப்பிடுவதும் அடங்கும். நோயாளியின் உயரம் மற்றும் எடை அளவிடப்படுகிறது, பொது இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள் செய்யப்படுகின்றன, மேலும் ஹெல்மின்த்ஸுக்கு மலம் பரிசோதிக்கப்படுகிறது. கூடுதலாக, இரத்த வகை மற்றும் Rh காரணி, இரத்த உறைதல், குளுக்கோஸ் அளவுகள் தீர்மானிக்கப்படுகின்றன, மேலும் நோயாளிக்கு ஆபத்தான தொற்று நோய்கள் விலக்கப்படுகின்றன: சிபிலிஸ், காசநோய், எய்ட்ஸ். கணக்கெடுப்பின் போது, நோயாளிக்கு ஒவ்வாமை எதிர்வினைகள் உள்ளதா என்பது கண்டறியப்படுகிறது. கலந்துகொள்ளும் மருத்துவரின் விருப்பப்படி கூடுதல் ஆய்வுகள் பரிந்துரைக்கப்படலாம். [ 3 ]
ஆர்க்கியோபெக்ஸி பெரும்பாலும் குழந்தை பருவத்திலேயே செய்யப்படுகிறது, எனவே மயக்க மருந்தின் கீழ் அறுவை சிகிச்சை செய்ய பெற்றோரிடமிருந்து எழுத்துப்பூர்வ அனுமதி பெறப்படுகிறது, அதே போல் அறுவை சிகிச்சையின் போது அத்தகைய தேவை ஏற்பட்டால் ஆர்க்கியெக்டோமிக்கும் அனுமதி பெறப்படுகிறது.
ஆர்க்கியோபெக்ஸி பொது மயக்க மருந்தின் கீழ் செய்யப்படுவதால், அறுவை சிகிச்சைக்கு மூன்று முதல் நான்கு நாட்களுக்கு முன்பு ஒரு குறிப்பிட்ட உணவைப் பின்பற்றுவது அவசியம், எளிதில் ஜீரணிக்கக்கூடிய உணவுகளை உண்ணுதல் மற்றும் வீக்கம் மற்றும் வாய்வு ஏற்படுத்தும் உணவுகளைத் தவிர்த்து. தலையீட்டிற்கு முந்தைய இரவும் அதற்கு முந்தைய காலையும், நீங்கள் சாப்பிட முடியாது, உங்கள் குடல்களை காலி செய்ய வேண்டும், அறுவை சிகிச்சைக்கு முன் உடனடியாக, நோயாளி சிறுநீர்ப்பை காலியாக இருக்கும் வகையில் சிறுநீர் கழிக்க வேண்டும்.
டெக்னிக் ஆர்க்கிபெக்ஸிஸ்
ஆர்க்கியோபெக்ஸி பெரும்பாலும் இளம் குழந்தைகளுக்கு செய்யப்படுகிறது, முன்னுரிமை ஒரு வயதுக்கு முன்பே. நீங்கள் இறங்காத விந்தணுக்களுடன் நீண்ட காலம் வாழலாம், சிலர் தந்தையாக மாறவும் முடிகிறது, ஆனால் ஆண் இனப்பெருக்க செயல்பாட்டைத் தக்க வைத்துக் கொள்ளாமல் மலட்டுத்தன்மையுடன் இருப்பதற்கான அதிக நிகழ்தகவு உள்ளது. விந்தணுக்கள் வெப்பநிலையில் ஏற்படும் மாற்றங்களுக்கு மிகவும் உணர்திறன் கொண்ட விந்தணுக்களின் செயல்பாட்டிற்கு உகந்த நிலைமைகளை உருவாக்குகின்றன. விந்தணுக்களுக்கு வெளியே அமைந்துள்ள விந்தணுக்களின் ஹிஸ்டாலஜிக்கல் ஆய்வுகள் வாழ்க்கையின் முதல் ஆண்டு குழந்தைகளில் கூட விந்தணு எபிட்டிலியத்தில் குறிப்பிடத்தக்க மாற்றங்களைப் பதிவு செய்கின்றன; நான்காவது ஆண்டின் இறுதியில், இது ஏற்கனவே இணைப்பு திசுக்களின் விரிவான வளர்ச்சியால் மாற்றப்படுகிறது; ஆறாவது ஆண்டில், உச்சரிக்கப்படும் ஃபைப்ரோஸிஸ் குறிப்பிடப்படுகிறது. பாலியல் வளர்ச்சியின் முடிவில், நோயாளி பெரும்பாலும் மலட்டுத்தன்மையால் பாதிக்கப்படுகிறார்.
எனவே, ஆறு மாதங்கள் முதல் இரண்டு வயது வரையிலான கிரிப்டோர்கிடிசத்தை அகற்றுவது பரிந்துரைக்கப்படுகிறது. குழந்தை பருவத்தில் செய்யப்படும் தடுப்பு ஆர்க்கியோபெக்ஸி, இதில் விதைப்பை விதைப்பையில் இறக்கி இடத்தில் தைக்கப்படுகிறது, இது சாதாரணமாக வளர அனுமதிக்கிறது. கூடுதலாக, சரியான நேரத்தில் அறுவை சிகிச்சை கடுமையான அறுவை சிகிச்சை நோயியலைத் தவிர்க்க உதவுகிறது - டெஸ்டிகுலர் டோர்ஷன், இது கிரிப்டோர்கிடிசம் உள்ளவர்களுக்கு பொதுவானது, மேலும் எதிர்காலத்தில் கட்டி உருவாகும் அபாயத்தையும் குறைக்கிறது.
இந்த நுட்பத்தில், விந்தணுத் தண்டு மற்றும் இறங்காத விந்தணுவை (இணைக்கப்படாத விந்தணு) பெரிட்டோனியத்தின் யோனி செயல்முறையிலிருந்து பிரிப்பது அடங்கும், அங்கு அது வழக்கமாக அமைந்துள்ளது. இந்த வழக்கில், நாளங்களுடன் வரும் அனைத்து இணைப்பு திசு இழைகளும் அகற்றப்படுகின்றன. விந்தணு விதைப்பையை அடையும் வரை விந்தணு அணிதிரட்டல் செய்யப்படுகிறது. இந்த நிலை எந்தவொரு முறைக்கும் நடைமுறையில் ஒரே மாதிரியாக இருக்கும், முக்கிய வேறுபாடு பாதை, விதைப்பையில் விந்தணுவை வைப்பது மற்றும் அங்கு நிலைநிறுத்துதல் ஆகியவற்றில் உள்ளது. [ 4 ]
கூடுதலாக, இந்த தலையீடுகள் ஒன்று அல்லது இரண்டு நிலைகளில் செய்யப்படும் தலையீடுகளாகப் பிரிக்கப்படுகின்றன. அணிதிரட்டல் முதல் சரிசெய்தல் வரை அனைத்தும் ஒரே நேரத்தில் செய்யப்படும் ஒரு-நிலை ஆர்க்கியோபெக்ஸி தற்போது விரும்பத்தக்கதாகக் கருதப்படுகிறது.
இரண்டு-நிலை திறந்த அறுவை சிகிச்சைகளும் இரண்டு வகைகளாகப் பிரிக்கப்படுகின்றன. கடந்த காலங்களில் மிகவும் பிரபலமான (மற்றும் சில மருத்துவமனைகளில் இது இன்னும் செய்யப்படுகிறது) கீட்லி-பெய்ல்-டோரெக்-ஹெர்ட்சன் முறையின்படி அறுவை சிகிச்சை, விந்தணு வடத்தின் நீளம் விந்தணுவை உடனடியாக அதன் இடத்திற்கு நகர்த்த அனுமதிக்கும் சந்தர்ப்பங்களில் செய்யப்படுகிறது. நிலை I இல், ஒரு ஃபெமோரோஸ்க்ரோடல் அனஸ்டோமோசிஸ் உருவாக்கப்பட்டு, அதில் வைக்கப்பட்ட விந்தணு, பரந்த தொடை தசைநார் மீது சரி செய்யப்படுகிறது. மூன்று முதல் ஆறு மாதங்களுக்குப் பிறகு, விந்தணு திசுப்படலத்திலிருந்து அறுவை சிகிச்சை மூலம் பிரிக்கப்படுகிறது, மற்றும் ஸ்க்ரோட்டம் தொடையில் இருந்து பிரிக்கப்படுகிறது. இரண்டு அறுவை சிகிச்சைகளுக்கு இடையில் நோயாளிக்கு கடுமையான அசௌகரியத்திற்கு கூடுதலாக, விந்தணு தண்டு இங்ஜினல் வளையத்தின் மட்டத்தில் வளைகிறது, இது விந்தணுவின் பாத்திரங்களில் இரத்த ஓட்டத்தை சீர்குலைக்க வழிவகுக்கிறது. மேலும், இந்த விஷயத்தில், அதன் நீளம் ஒரு-நிலை அறுவை சிகிச்சைக்கு அனுமதிக்கிறது. [ 5 ]
போதுமான நீளம் இல்லாததால், விதைப்பையை உடனடியாக விதைப்பையில் இறக்க முடியாவிட்டால், மற்றொரு வகை இரண்டு-நிலை அறுவை சிகிச்சை பயன்படுத்தப்படுகிறது. இது முடிந்தவரை சுதந்திரமாக (அதிகப்படியான பதற்றம் இல்லாமல்) அடையக்கூடிய இடத்தில் (பொதுவாக அந்தரங்க டியூபர்கிளின் மட்டத்தில்) இணைக்கப்பட்டுள்ளது, மேலும் சுமார் ஆறு மாதங்கள் முதல் ஒரு வருடம் வரை விதைப்பை ஏற்கனவே விதைப்பையில் வைக்கப்படுகிறது.
எந்தவொரு இரண்டு-நிலை முறையின் பொதுவான தீமை என்னவென்றால், செயல்பாட்டின் முதல் கட்டத்திற்குப் பிறகு ஒரு உச்சரிக்கப்படும் ஒட்டுதல் செயல்முறை ஆகும், இது விந்தணுவின் இடைநிலை பொருத்துதல் மண்டலத்தில் உருவாகிறது, இது அதில் எதிர்மறையான உருவவியல் மாற்றங்களைத் தூண்டுகிறது.
ஒரு-நிலை அறுவை சிகிச்சை நுட்பம் விரும்பத்தக்கது. எடுத்துக்காட்டாக, உலகம் முழுவதும் பரவலாக உள்ள ஷூமேக்கர்-பெட்ரிவால்ஸ்கி முறையின் ஒரு-நிலை அறுவை சிகிச்சை. இந்த முறை மென்மையான திசுக்களை ஒரு ஸ்கால்பெல் மூலம் அடுக்கு-க்கு-அடுக்கு பிரிப்பதன் மூலம் குடல் கால்வாயை திறந்த அணுகலை வழங்குகிறது. இதன் மூலம், இறங்காத விந்தணு மற்றும் விந்தணு தண்டு கொண்ட பெரிட்டோனியல் செயல்முறை தனிமைப்படுத்தப்பட்டு நிலையான திட்டத்தின் படி செயலாக்கப்படுகிறது. விந்தணுவை விதைப்பைக்கு வழிநடத்தி அங்கு அதைப் பாதுகாக்கப் பயன்படுத்தப்படும் நுட்பம் தனித்துவமானது. விந்தணுவை இணைக்கும் இடத்திற்கு வழிநடத்த ஆள்காட்டி விரலால் ஒரு சுரங்கப்பாதை செய்யப்படுகிறது, இதற்காக அது அறுவை சிகிச்சை கீறலின் கீழ் மூலையில் செருகப்பட்டு கவனமாக விதைப்பையின் அடிப்பகுதிக்கு கொண்டு செல்லப்படுகிறது. விதைப்பையின் அடிப்பகுதியின் நடுவில் தோராயமாக, சதைப்பகுதி சவ்வுக்கு அதன் தோலின் ஆழத்திற்கு ஒரு குறுக்குவெட்டு செய்யப்படுகிறது, தோராயமாக 2 செ.மீ நீளம் (விந்தணு கடந்து செல்லும் வகையில்). அதன் மூலம், ஒரு கொசு கவ்வியைப் பயன்படுத்தி, பொருத்தமான அளவிலான ஒரு குழி உருவாக்கப்படுகிறது, அதில் விதைப்பை தாழ்த்தப்படும், விதைப்பையின் சதைப்பற்றுள்ள சதைப்பற்றுள்ள சவ்வை தோலில் இருந்து பிரிக்கிறது. ஒரு விரலைப் பயன்படுத்தி, அதே கவ்வியை அடிப்பகுதியில் உள்ள கீறல் வழியாக இன்ஜினல் கால்வாயில் உள்ள அறுவை சிகிச்சை திறப்புக்கு அனுப்பப்படுகிறது, அங்கு வெளியே கொண்டு வரப்பட்ட விதைப்பையின் சவ்வு பிடிக்கப்பட்டு, அது ஸ்க்ரோட்டத்தின் அடிப்பகுதியில் உள்ள கீறல் வழியாக சுரங்கப்பாதை வழியாக வெளியே இழுக்கப்படுகிறது. இந்த கையாளுதலைச் செய்யும்போது, விந்தணு வடத்தின் அனைத்து கூறுகளும் (நாளங்கள், நரம்புகள் மற்றும் குழாய் தானே) இந்த திறப்பு வழியாக சுதந்திரமாகச் செல்வதை உறுதிசெய்க. விதைப்பை தயாரிக்கப்பட்ட குழியில் வைக்கப்பட்டு, யோனி செயல்முறையின் எச்சங்களால் சதைப்பற்றுள்ள சவ்வுக்கு பல தையல்களுடன் பிடிக்கப்படுகிறது. அடுத்து, விதைப்பை திசுக்களின் தேவையான தையல் செய்யப்படுகிறது மற்றும் தையல்கள் இன்ஜினல் கால்வாயில் உள்ள அறுவை சிகிச்சை காயத்திற்கு அடுக்கடுக்காகப் பயன்படுத்தப்படுகின்றன. [ 6 ]
சோகோலோவின் ஒரு-நிலை ஆர்க்கியோபெக்ஸியும் பிரபலமானது, இதன் முக்கிய அம்சம் விரைப்பையை சரிசெய்யும்போது விரைப்பையின் தோலின் வழியாக அறுவை சிகிச்சை நூல்கள் செல்வதாகும்.
அறுவை சிகிச்சைகளைச் செய்வதற்கு பல முறைகள் உள்ளன, அவை முக்கியமாக விதைப்பையில் விதைப்பையை சரிசெய்யும் முறைகளில் வேறுபடுகின்றன. குறிப்பாக, ஃபுனிகுலோபெக்ஸி எனப்படும் ஒரு நிலைப்படுத்தும் முறை சமீபத்தில் பிரபலமாகிவிட்டது. விந்தணு தண்டு அதன் முழு நீளத்திலும் இடுப்பு கால்வாயில் தையல் செய்வதன் மூலம் விதைப்பை இடத்தில் நிலைநிறுத்தப்படுகிறது. விந்தணு தண்டு கட்டமைப்பு கூறுகள் எந்த நிலைப்படுத்தும் முறைகளிலும் அதிகமாக நீட்டப்படக்கூடாது, கூடுதலாக, அனைத்து முறைகளிலும் அவர்கள் அதை வளைப்பதைத் தவிர்க்க முயற்சி செய்கிறார்கள்.
இறங்காத விரை அல்லது குறுகிய நாளங்கள் உயர்ந்த நிலையில் இருந்தால், தானியங்கி மாற்று முறை பயன்படுத்தப்படுகிறது - ஒரு புதிய தமனி நரம்பு கால் உருவாகிறது, இது இரத்த விநியோகத்திற்கான புதிய மூலத்துடன் (பொதுவாக இவை கீழ் இரைப்பை நாளங்கள்) பாத்திரங்களை இணைக்கிறது. புதிய மைக்ரோவாஸ்குலர் நுட்பம் விரையை படிப்படியாகக் குறைப்பதற்கு ஒரு நல்ல மாற்றாக மாறியுள்ளது.
ஒரு நவீன முறை லேப்ராஸ்கோபிக் ஆர்க்கியோபெக்ஸி ஆகும். இந்த குறைந்த அதிர்ச்சிகரமான அறுவை சிகிச்சை குறைந்த நேரத்தை எடுக்கும் மற்றும் குறுகிய மறுவாழ்வு காலம் தேவைப்படுகிறது. இது பல நிலைகளில் செய்யப்படலாம் (பெரிட்டோனியத்தில் விந்தணுவின் உயர்ந்த நிலை அல்லது ஒரு குறுகிய விந்தணு தண்டு). லேப்ராஸ்கோபிக் ஆர்க்கியோபெக்ஸி எந்த வயதினருக்கும் ஏற்றது. [ 7 ]
செயல்முறைக்கு முரண்பாடுகள்
கடுமையான முறையான நோய்கள், இரத்த உறைவு கோளாறுகள், கடுமையான நோய்கள் மற்றும் நாள்பட்ட நோய்க்குறியீடுகள் அதிகரிக்கும் போது குழந்தைகள் மற்றும் பெரியவர்களுக்கு அறுவை சிகிச்சைகள் செய்யப்படுவதில்லை. நோயாளியின் நிலையை உறுதிப்படுத்த முடிந்தால், அவர் அறுவை சிகிச்சைக்கு அனுமதிக்கப்படுவார்.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
ஆர்க்கியோபெக்ஸி சரியான நேரத்தில், அதாவது இரண்டு வயதுக்கு முன் செய்யப்பட்டால், அறுவை சிகிச்சையின் விளைவுகள் மிகவும் சாதகமாக இருக்கும். விதைப்பையில் வைக்கப்படும் விதைப்பை சரியாக உருவாகிறது, கருவுறுதலைப் பராமரிப்பதற்கான முன்கணிப்பு சாதகமாக இருக்கும். நோயாளி வயதாகும்போது, முன்கணிப்பு மோசமாகி, மறுவாழ்வு காலம் நீடிக்கும். விதைப்பையின் செயல்பாடுகள் மீட்டெடுக்கப்படாமல் போகலாம். ஆர்க்கியோபெக்ஸிக்குப் பிறகு இளம் நோயாளிகள் பரிசோதிக்கப்பட்டு சிகிச்சைக்கு உட்படுத்தப்படுகிறார்கள், இது பயனுள்ளதாக இருக்கும். ஒவ்வொரு வழக்குக்கும் ஒரு தனிப்பட்ட விளைவு உள்ளது.
ஆர்க்கியோபெக்ஸி என்பது பெரும்பாலான சந்தர்ப்பங்களில் திறந்த அறுவை சிகிச்சை ஆகும். எனவே, செயல்முறைக்குப் பிறகு சிக்கல்கள் எப்போதும் சாத்தியமாகும். எந்தவொரு அறுவை சிகிச்சை தலையீட்டிற்கும் பிறகு, அறுவை சிகிச்சை செய்யப்பட்ட இடம் வீங்கி வீங்கியிருக்கும், இரத்தப்போக்கு ஏற்படலாம், நோயாளி வலியை உணர்கிறார். செயல்முறையின் போது, விந்தணு தண்டு, இரத்த நாளங்கள் மற்றும் விதைப்பை சேதமடையக்கூடும். பிற்கால சிக்கல்களில் இஸ்கெமியா மற்றும் விதைப்பையின் அட்ராபி, விதைப்பையில் அதன் தவறான இடம் ஆகியவை அடங்கும்.
செயல்முறைக்கு பிறகு பராமரிப்பு
திறந்த அறுவை சிகிச்சைக்குப் பிறகு, நோயாளி ஒரு வாரம் முதல் பத்து நாட்கள் வரை அறுவை சிகிச்சை மருத்துவமனையில் செலவிடுகிறார். இந்த நேரத்தில், அவர் மருத்துவ பணியாளர்களின் தொழில்முறை பராமரிப்பில் இருக்கிறார். ஆடைகள், காயம் சிகிச்சை மற்றும் அறுவை சிகிச்சைக்குப் பின் மருந்து சிகிச்சை ஆகியவை கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகின்றன, மேலும் செவிலியர்களின் மேற்பார்வையின் கீழ் மேற்கொள்ளப்படுகின்றன. ஒரு உன்னதமான அறுவை சிகிச்சைக்குப் பிறகு நோயாளி மறுநாள் எழுந்திருக்க அனுமதிக்கப்படுகிறார். திருப்திகரமான நிலையில் தையல்கள் அகற்றப்பட்ட பிறகு அவர் டிஸ்சார்ஜ் செய்யப்படுகிறார். மறுவாழ்வு காலம் மூன்று மாதங்கள் ஆகும், இதன் போது நோயாளி உடல் செயல்பாடுகளை மட்டுப்படுத்த வேண்டும், திறந்த நீர், குளங்களில் நீந்துவதைத் தவிர்க்க வேண்டும், மேலும் சானா அல்லது நீராவி குளியலுக்குச் செல்லக்கூடாது.
லேப்ராஸ்கோபிக் ஆர்க்கியோபெக்ஸி மருத்துவமனையில் தங்குவதையும் மறுவாழ்வு காலத்தையும் குறைக்கிறது. தோல் துளைகள் பிசின் டேப்பால் மூடப்படுகின்றன, ஒரு ஸ்டேபிள் அல்லது ஒன்று அல்லது இரண்டு தையல்கள் பயன்படுத்தப்படுகின்றன. தொழில்முறை ஆடைகள் தேவையில்லை. அறுவை சிகிச்சைக்கு அடுத்த நாள் நோயாளி வெளியேற்றப்படுகிறார். மேற்கண்ட கட்டுப்பாடுகளின் காலம் ஒரு மாதமாகக் குறைக்கப்படுகிறது. [ 8 ]
விமர்சனங்கள்
பெரும்பாலும், கிளாசிக் திறந்த அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட சிறு குழந்தைகளின் தாய்மார்கள் எழுதுகிறார்கள். பொதுவாக, அவர்களுக்கு எல்லாம் சிக்கல்கள் இல்லாமல், நன்றாக நடக்கும். பொது மயக்க மருந்திலிருந்து மீள்வது கடினம் என்பது குறிப்பிடத்தக்கது, கட்டுகளை மாற்றும்போது வலிக்கும் மருத்துவர்களின் பயம், இது இயற்கையானது - குழந்தைகள் சிறியவர்கள்.
பெரும்பாலும், அறுவை சிகிச்சைக்குப் பிறகு எழுந்திருக்கும் ஒரு குழந்தை நன்றாக உணர்கிறது, மேலும் மறுநாள் ஆடை மாற்றத்தின் போது மட்டுமே வலிக்கிறது என்பதைப் புரிந்துகொள்ளத் தொடங்குகிறது.
மதிப்புரைகளின்படி, திறந்த அறுவை சிகிச்சைக்குப் பிறகு மறுநாள் குழந்தைகள் டிஸ்சார்ஜ் செய்யப்படுவார்கள். பின்னர் அவர்கள் வெளிநோயாளர் அடிப்படையில் ஆடைகளை அணிவதற்கும் தையல்களை அகற்றுவதற்கும் அவர்களுடன் வருகிறார்கள்.
அடிப்படையில், அறுவை சிகிச்சைக்குப் பிறகு அனைவரும் உடனடியாக, உணர்வின்றி எழுதுகிறார்கள்.
நீண்ட கால முடிவுகள் அரிதாகவே விவரிக்கப்படுகின்றன, எடுத்துக்காட்டாக, அறுவை சிகிச்சைக்குப் பிறகு மூன்று ஆண்டுகளுக்குப் பிறகு (ஒரு ஹைபர்டிராஃபிட் டெஸ்டிகல் இருந்தது), அது அகற்றப்படவில்லை, அது ஸ்க்ரோட்டத்தில் குறைக்கப்பட்டது, இப்போது அது சாதாரணமாக வளர்ந்து வருகிறது.
அறுவை சிகிச்சைக்குப் பிறகு சிலருக்கு ஹார்மோன் சிகிச்சை பரிந்துரைக்கப்பட்டது, அந்த நேரத்தில் குழந்தை நிறைய எடை அதிகரித்தது, ஆனால் மருந்துகள் நிறுத்தப்பட்ட பிறகு, எல்லாம் மீட்டெடுக்கப்பட்டு வளர்ச்சி சாதாரணமானது.
குழந்தை பருவத்தில் அறுவை சிகிச்சை செய்த வயது வந்த ஆண்களிடமிருந்து எந்த மதிப்புரைகளும் இல்லை.