கருப்பை உடல் புற்றுநோய்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 23.04.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
கருப்பை குழுவின் வீரியம் கட்டிகள்: புற்றுநோய், சர்கோமா. Mesodermal கட்டிகள் மற்றும் chorionic கரினோமா. கருப்பையின் உடலின் புற்றுநோய்க்கு கீழ், எண்டோமெட்ரியல் கேன்சர் (கருப்பையின் சளி சவ்வு) குறிக்கப்படுகிறது. வளர்சிதை மாற்ற கோளாறுகள், அடிக்கடி கருப்பை myoma, இடமகல் நோய், கருப்பை திசு மிகைப்பெருக்கத்தில் தொடர்புடைய கருப்பையகத்தின் புற்றுநோய் நாளமில்லா அதாவது. ஈ காரணமாக மற்றும், ஹார்மோன் சார்ந்த கட்டிகள் குறிக்கிறது.
நோயியல்
எண்டோமெட்ரியல் கேன்சர் என்பது ஒரு பொதுவான புற்றுநோயான கட்டி ஆகும். புற்று நோய்களின் கட்டமைப்பில், பெண்கள் இரண்டாம் இடத்தைப் பிடிப்பார்கள். இது மார்பக, நுரையீரல் மற்றும் பெருங்குடல் புற்றுநோய் ஆகியவற்றின் நான்காவது மிகவும் பொதுவான வகை புற்றுநோயாகும். கருப்பரின் உடலின் புற்றுநோயானது, இந்த காலப்பகுதியில் இரத்தப்போக்கு கொண்ட நோயாளிகளுக்குப் பின் மாதவிடாய் காலத்தில் காணப்படுகிறது, இது 10% வழக்குகளில் கண்டறியப்பட்டுள்ளது. இந்த வயதில் பெண்களில் கண்டறியும் பிழைகள் இரத்தம் தோய்ந்த வெளியேற்றத்தை தவறான மதிப்பீடு செய்வதால், இது பெரும்பாலும் கிளர்ச்சிக் குறைபாடுகளினால் விளக்கப்படுகிறது.
காரணங்கள் கருப்பை புற்றுநோய்
கருப்பையகத்தின் புற்றுநோய் வளர்ச்சியில் சிறப்பான இடத்தை பின்னணி (சுரக்கும் மிகைப்பெருக்கத்தில், எண்டோமெட்ரியல் பவளமொட்டுக்கள்) மற்றும் புற்றுக்கு முந்தைய (இயல்பற்ற மிகைப்பெருக்கத்தில் மற்றும் சுரப்பிப் பெருக்கம்) கருப்பையகம் ஆக்கிரமிக்க.
 [9]
[9]
ஆபத்து காரணிகள்
ஆபத்து குழு சில நோய்கள் மற்றும் நிலைமைகள் (ஆபத்து காரணிகள்) முன்னிலையில் ஒரு வீரியம் கட்டி வளரும் ஒரு உயர் நிகழ்தகவு கொண்ட பெண்கள் அடங்கும். கருப்பை புற்றுநோய் ஆபத்து குழு அடங்கும்:
- பிறப்புறுப்புக் குழாயிலிருந்து கண்டறியும் மாதவிடாய் காலத்தில் பெண்களுக்கு.
- மாதவிடாய் செயல்பாடு தொடர்ந்து 50 ஆண்டுகளுக்குப் பிறகு பெண்களுக்கு, குறிப்பாக கருப்பைமோன்களுடன்.
- எண்டோமெட்ரியல் செயல்முறைகளால் ஹைபர்பிளேசனிடமிருந்து எந்த வயதினரும் பெண்கள் பாதிக்கப்படுகின்றனர் (மீண்டும் மீண்டும் பாலிபோசிஸ், அடினோமோட்டோசிஸ், சுரப்பி-சிஸ்டிக் எண்டோமெட்ரியல் ஹைப்பர் பிளேசியா).
- பலவீனமான கொழுப்பு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றங்கள் (பருமனான, நீரிழிவு) மற்றும் உயர் இரத்த அழுத்தம் கொண்ட பெண்கள்.
- பல்வேறு ஹார்மோன் தொந்தரவுகள் பெண்கள், anovulation மற்றும் giperestrogeniey (ஸ்டீன்-Leventhal நோய்க்குறி, பிரசவத்திற்கு பிறகு நியூரோஎண்டோகிரைன் நோய், நார்த்திசுக்கட்டிகளை வளர்தல், நாளமில்லா மலட்டுத்தன்மையை) ஏற்படுத்துகிறது.
உடற்கூறியல் புற்றுநோயை உருவாக்குவதற்கு பிற காரணிகள்:
- ஈஸ்ட்ரோஜன் மாற்று சிகிச்சை.
- பாலிசிஸ்டிக் கருப்பை நோய்க்குறி.
- அனெமனிஸில் பிறந்த ஒரு பற்றாக்குறை.
- மெனாரெக் ஆரம்பத்தில், பிற்பகுதியில் மெனோபாஸ்.
- மது அருந்துதல்.
அறிகுறிகள் கருப்பை புற்றுநோய்
- Beli. அவர்கள் கருப்பை புற்றுநோய் வெளிப்பாடுகள் ஆரம்ப அறிகுறியாகும். அவர்கள் மெல்லிய, தண்ணீர் நிறைந்தவர்கள். இந்த சுரப்புக்களுக்கு, குறிப்பாக உடல் உழைப்புக்குப் பிறகு, இரத்தம் அடிக்கடி இணைக்கப்படுகிறது
- வால்வாவின் அரிப்பு. கருமுட்டையிலிருந்து வெளியேற்றுவதால் ஏற்படும் எரிச்சலைக் காரணமாக நோயாளிகளுக்கு புற்றுநோய் தோன்றலாம்.
- இரத்தப்போக்கு - கட்டியின் சிதைவிலிருந்து எழுந்த ஒரு தாமதமான அறிகுறி, இறைச்சி "ஸ்லாப்ஸ்", ஸ்மியர் அல்லது தூய இரத்தம் வடிவில் சுரக்கிறது என்று வெளிப்படலாம்.
- வலி - சுருள் பாத்திரம், குறைந்த மூட்டுகளில் கொடுப்பது, கருப்பையில் இருந்து சுரப்பிகள் தாமதமாகும்போது எழுகின்றன. டல் வலி, வலியேற்படுத்து, குறிப்பாக இரவில், மற்றும் கருப்பை வெளியே பரவல் செயல்முறை படி இடுப்பு நரம்பு பின்னல் இன் கட்டி ஊடுருவலின் அமுக்கத்தினால் விளக்கப்பட்டுள்ளன.
- பக்கவிளைவு அல்லது மலக்குடலில் கட்டிகளின் முளைப்பு காரணமாக, அருகில் உள்ள உறுப்புகளின் செயல்பாடுகளை மீறுவதாகும்.
- இந்த நோயாளிகள் உடல் பருமன் (அபூர்வமாக எடை இழந்து), நீரிழிவு, உயர் இரத்த அழுத்தம் ஆகியவற்றுக்கான சிறப்பியல்பு.
எங்கே அது காயம்?
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
நிலைகள்
தற்போது, கருப்பை புற்றுநோயின் பல வகைகள் மருத்துவ நடைமுறையில் பயன்படுத்தப்படுகின்றன: 1985 வகைப்பாடு மற்றும் FIGO மற்றும் TNM இன் சர்வதேச வகைப்பாடு.
 [18]
[18]
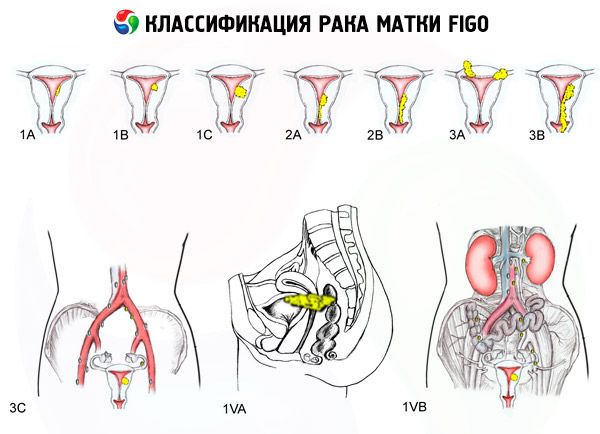
FIGO கருப்பை புற்றுநோய்களின் நிலைகள் மூலம்
சேதம் அளவு
- 0 - முன்னெச்சரிக்கையான கார்சினோமா (எண்டோமெட்ரியத்தின் அத்தியாவசிய சுரப்பியின் உயர் இரத்த அழுத்தம்)
- 1 - கருப்பை கருப்பைப் பகுதிக்கு மட்டுப்படுத்தப்பட்டிருக்கிறது, பிராந்திய மாற்றங்கள் தீர்மானிக்கப்படவில்லை
- 1 ஏ - எண்டோமெட்ரியால் கட்டுப்படுத்தப்படும் கட்டி
- 1b - 1 செமீவரை மிமிமெரியின் படையெடுப்பு
- 2 - உடல் மற்றும் கருப்பை வாய் பாதிப்பு ஏற்படுகிறது, பிராந்திய மாற்றங்கள் தீர்மானிக்கப்படவில்லை
- 3 - கருப்பை கருப்பைத் தாண்டியது, ஆனால் சிறிய இடுப்புக்கு அப்பால் இல்லை
- 3a - கருக்கட்டியான கருப்பையை உறிஞ்சும் கருவி மற்றும் / அல்லது கருப்பைச் சேர்மங்கள் மற்றும் / அல்லது பிராந்திய இடுப்பு நிணநீர் மண்டலங்களில் பரவுதல்
- 3b - கட்டிகள் இடுப்பு மண்டலத்தை ஊடுருவி மற்றும் / அல்லது யோனி உள்ள பரவுகிறது
- 4 - சிறிய இடுப்புக்கு அப்பால் கட்டி இருப்பது மற்றும் / அல்லது நீர்ப்பை மற்றும் / அல்லது மலக்குடல்
- 4a - கட்டி முளைப்பு மற்றும் / அல்லது மலக்குடல்
- 4b - கண்டறியக்கூடிய தொலைதூர அளவிலான எந்த உள்ளூர் மற்றும் பிராந்திய விநியோகத்தின் கட்டும்
டிஎன்எம் மூலம் கருப்பை புற்றுநோயின் சர்வதேச வகைப்பாடு
- Т0 - முதன்மை கட்டி இல்லை
- Tis - முன்னெச்சரிக்கையான கார்சினோமா
- T1 - கட்டி கருப்பை உடல் மட்டுமே
- Т1а - கருப்பை குழி 8 செ.மீ நீளம்
- T1b - கருப்பைக் குழி 8 செமீ நீளம்
- T2 - கட்டி கருப்பைக்கு பரவுகிறது, ஆனால் கருப்பைக்கு அப்பால் இல்லை
- T3 - கட்டிகள் கருப்பைக்கு அப்பால் நீட்டிக்கின்றன, ஆனால் சிறிய இடுப்புக்குள் உள்ளது
- T4 - சிறுநீர்ப்பை, குடலிறக்கம் மற்றும் / அல்லது சிறிய இடுப்புக்கு அப்பால் நீட்டப்படுவதைக் கொண்டிருக்கும் கட்டி
N - பிராந்திய நிணநீர் முனைகள்
- Nx - பிராந்திய நிணநீர் முனையின் நிலையை மதிப்பதற்கு போதுமான தரவு
- N0 - பிராந்திய நிணநீர் முனையங்கள் எந்த அறிகுறிகளும் இல்லை
- N1 - பிராந்திய நிணநீர் முனையங்களில் மெட்னாஸ்டேஸ்
M - தொலைதூர அளவுகள்
- Mx - தொலைதூர அளவை தீர்மானிக்க போதுமான தரவு
- M0 - மெட்டாஸ்டேஸின் அறிகுறிகள் எதுவும் இல்லை
- M1 - தொலைதூர அளவுகள் உள்ளன
ஜி - ஹிஸ்டாலஜிக்கல் வேறுபாடு
- G1 - வேறுபாடு உயர் பட்டம்
- G2 - வேறுபாடுகளின் சராசரி அளவு
- G3-4 - வேறுபாடு குறைந்த அளவு
படிவங்கள்
கருப்பை புற்றுநோய் மட்டுப்படுத்தப்பட்ட மற்றும் பரவக்கூடிய வடிவங்கள் உள்ளன. வரையறுக்கப்பட்ட படிவத்தில், கருப்பை ஒரு பாலிபின் வடிவில் வளர்கிறது, கருப்பையின் பாதிக்கப்படாத சளி மென்படலிலிருந்து தெளிவாக வரையறுக்கப்படுகிறது; டிப்ஸ் - புற்றுநோய் ஊடுருவல் முழு எண்டோமெட்ரிமுக்கும் பரவுகிறது. கருப்பையின் கீழ் மற்றும் குழாய் மூலைகளில் இப்பகுதியில் பெரும்பாலும் கட்டி ஏற்படுகிறது. ஒரு சாதகமான நோய்த்தாக்கக்கணிப்பு கொண்ட adenoacanthoma (செதிள் வகையீடு கொண்டு வலியற்ற புரோஸ்டேடிக் காளப்புற்று), - இருந்து 8-12% வகையீட்டின் உறுதி வெவ்வேறு பட்டம் காளப்புற்றின் உள்ளவர்களில் தோராயமாக 80%.
மிகவும் அரிதாக மோசமானதாக மாறுபட்ட கட்டிகள் நிகழும், ploskokletochiy சுரக்கும் புற்றுநோய், கூறு என்றால் அது வேறுபடுத்தமுடியாத இரும்பு கூறு இருப்பதால் மோசமாக காரணமாக செதிள் புற்றுநோய் நோய்த்தாக்கக்கணிப்பு ஒத்திருக்கிறது செதிள் அங்குதான் குறிக்கிறது.
பிரகாசமான உயிரணு போன்ற ஸ்குமசஸ் செல் கார்சினோமா, அதேபோன்ற கர்ப்பப்பை வாய் கட்டிகளுடன் பொதுவானதாக இருக்கிறது, பழைய பெண்களில் ஏற்படுகிறது, மேலும் தீவிரமான போக்கினால் வேறுபடுகிறது.
60 வயதிற்கு மேற்பட்ட பெண்களில் அடையாளம் காணப்படாத புற்றுநோய் மிகவும் பொதுவானது, இது எண்டோமெட்ரியல் வீழ்ச்சியின் பின்னணியில் ஏற்படுகிறது. ஒரு சாதகமற்ற முன்கணிப்பு உள்ளது.
எண்டோமெட்ரியல் புற்றுநோயின் அரிய மூலதன வகைகளில் ஒன்று சீரிய-பாப்பில்லரி புற்றுநோய் ஆகும். ஒழுங்கற்ற கருப்பை புற்றுநோயுடன் இது மிகவும் பொதுவானதாக உள்ளது, இது மிகவும் தீவிரமான போக்கையும் மெட்டாஸ்டாசிக்கின் அதிக வலிமையையும் வகைப்படுத்துகிறது.
கண்டறியும் கருப்பை புற்றுநோய்
பெண்ணோயியல் பரிசோதனை. கண்ணாடியின் உதவியுடன் பரிசோதிக்கும் போது, கர்ப்பப்பை வாய் மற்றும் கர்ப்பப்பை வாய்ப் பகுதியில் இருந்து வெளியேற்றும் தன்மை ஆகியவை தெளிவுபடுத்தப்பட்டுள்ளன - சுழற்சிக்கான ஆய்வுகளுக்கு எடுத்துச்செல்கிறது. யோனி (ரோட்டோ-யோனினல்) படிப்புடன், கருப்பையின் அளவை கவனத்தில் எடுத்துக் கொள்ளுதல், உடற்கூறுகள் மற்றும் பெரி-எண்டோபதி ஆகியவற்றின் நிலை.
கருப்பை குழி மற்றும் கர்ப்பப்பை வாய் கால்வாயிலிருந்து தண்ணீர் கழுவுதல் ஆஸ்பிவேசன் பைபோஸிஸி (கருப்பைச் செடியிலிருந்து உமிழும் சைட்டாலஜி) பிற்போக்கு வயதுக்குட்பட்ட வயது முதிர்ச்சியடையாத மற்றும் நோயறிதலுக்கான கருவூட்டலுக்கான சாத்தியக்கூறு இல்லையென்றால், பிந்தையது செய்யப்படுகிறது.
பின்புற ஃபோனிக்ஸிலிருந்து எடுக்கப்பட்ட யோனி ஸ்மியர் சைட்டாலஜிக்கல் பரிசோதனைகள். இந்த முறை 42% வழக்குகளில் நேர்மறையான விளைவை அளிக்கிறது.
நேர்மறையான முடிவுகளின் ஒரு சிறிய சதவீத போதிலும், இந்த முறை பரவலாக பாலிடிக்டிக் சூழல்களில் பயன்படுத்தப்படலாம், அதிர்ச்சியைத் தவிர்ப்பது, கட்டி செயல்முறை தூண்டப்படுவதில்லை.
வயிற்றுக்கோளாறு கட்டுப்பாட்டின் கீழ், கருப்பை வாய் மற்றும் கர்ப்பப்பை வாய் கால்வாயின் தனித்தனி நோயறிதல் ஸ்க்ராப்பிங். முன்-குழல் நிகழ்வுகள் அடிக்கடி ஏற்படும் பகுதிகளில் இருந்து soskob பெற அறிவுறுத்தப்படுகிறது: வெளிப்புற மற்றும் உள் pharynx பகுதியில், மற்றும் குழாய் கோணங்கள்.
ஹிஸ்டரோஸ்கோபி. முறை, மீதம் அணுக கடினமான இடங்களில் புற்றுநோய் செயல்முறை அடையாளம் கண்டு கொள்ளவும் இடம் மற்றும் கட்டியின் அளவு, சிகிச்சை மற்றும் பின்பற்ற அப் ரேடியோதெரபி திறன் தேர்வு முக்கியமான வெளிப்படுத்துகிறது.
ஒக்ரோக்கர்கள். எண்டோமெட்ரியல் கார்சினோமா செல்களை மேம்படுத்துதல் செயல்பாட்டை தீர்மானிக்க, மோனோக்ளோனல் ஆன்டிபாடிகள் கி- S2, கி- S4, KJ-S5 ஆகியவற்றை தீர்மானிக்க முடியும்.
தொலைதூர அளவீடுகளைக் கண்டறிய, மார்பு எக்ஸ்-ரே, அல்ட்ராசவுண்ட் மற்றும் வயிற்று உறுப்புக்கள் மற்றும் ரெட்ரோபீடோனியல் நிணநீர் முனையங்களின் கணிக்கப்பட்ட டோமோகிராஃபி ஆகியவற்றை செய்ய பரிந்துரைக்கப்படுகிறது.
அல்ட்ராசவுண்ட் பரிசோதனை. அல்ட்ராசவுண்ட் நோயறிதலின் துல்லியம் 70% ஆகும். சில சந்தர்ப்பங்களில், ஒலி பண்புகளின் புற்றுநோய் முனை கருப்பையின் தசைகளிலிருந்து வேறுபட்டதல்ல.
கணினி தோற்றம் (CT). இது கருப்பைச் சேர்மங்களுடனும், முதன்மையாக பல கருப்பையற்ற கட்டிகளிலும் பரவுவதை தவிர்க்கவும் செய்யப்படுகிறது.
காந்த அதிர்வு இமேஜிங் (MPT). MPT கருப்பையகத்தின் புற்றுநோய் III மற்றும் IV நான் மற்றும் மேடை இரண்டாம் வேறுபடுத்தி, அத்துடன் myometrium ஒரு படையெடுப்பு ஆழம் தீர்மானிக்க மற்றும் மற்றவர்கள் மத்தியில் ஒதுக்கீடு நோய்நிலை I நோய், துல்லியமான பரவல் செயல்முறை தீர்மானிக்க. எம்.ஆர்.ஐ., கருப்பைக்கு வெளியே செயல்முறை பாதிக்கப்படுவதைத் தீர்மானிப்பதில் மிகவும் அறிவுறுத்தலான முறையாகும்.
என்ன செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை கருப்பை புற்றுநோய்
கருப்பை புற்றுநோய் நோயாளிகளுக்கு சிகிச்சையளிக்கும் முறையைத் தேர்ந்தெடுக்கும்போது, மூன்று முக்கிய காரணிகள் பரிசீலிக்கப்பட வேண்டும்:
- வயது, நோயாளியின் பொதுவான நிலை, வளர்சிதை மாற்ற-நாளமில்லா கோளாறுகளின் வெளிப்பாடு;
- கட்டி, அதன் வேறுபாடு அளவு, அளவு, கருப்பை குழி உள்ள பரவல், கட்டி செயல்முறை பாதிப்பு;
- சிகிச்சை மேற்கொள்ளப்படும் நிறுவனம் (புற்றுநோயியல் பயிற்சி மற்றும் மருத்துவர் அறுவை சிகிச்சை திறன்கள் மட்டும் முக்கியம், ஆனால் நிறுவனம் உபகரணங்கள்).
இந்த காரணிகளைக் கருத்தில் கொண்டு செயல்முறை மற்றும் போதுமான சிகிச்சை முறையை சரியான முறையில் நடத்த முடியும்.
கருப்பை புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளில் சுமார் 90% அறுவை சிகிச்சை சிகிச்சையில் ஈடுபடுகின்றனர். வழக்கமாக கருப்பொருளை கருப்பையுடன் இணைத்தல். வயிற்றுக் குழலின் மேற்புறத்தில், சிறிய இடுப்பு மற்றும் வயிற்றுத் துவாரத்தின் உறுப்புகள், ரெட்ரோபீரியோனிடல் நிணநீர் மண்டலம் ஆகியவை ஆய்வு செய்யப்படுகின்றன. கூடுதலாக, டக்ளஸ் இடத்திலிருந்து சுழற்சிக்கான ஆராய்ச்சிக்காக அவர்கள் ஃப்ளஷஸை எடுத்துக்கொள்கிறார்கள்.
கருப்பை புற்றுநோய் அறுவை சிகிச்சை
அறுவை சிகிச்சையின் நோக்கம் செயல்பாட்டின் கட்டத்தில் தீர்மானிக்கப்படுகிறது.
கட்டம் 1: உட்கொண்டால் மட்டுமே பாதிக்கப்படும் போது, கட்டிகளின் ஹிஸ்டோராஜெக்ட் கட்டமைப்பு மற்றும் அதன் வேறுபாட்டின் அளவைப் பொருட்படுத்தாமல், கூடுதலான சிகிச்சையின்றி துணைபுரியும் கருப்பொருளின் எளிமையான புறக்கணிப்பு செய்யப்படுகிறது. எண்டோஸ்கோபிக் அறுவை சிகிச்சை முறைகள் வருகையுடன், இண்டெமோமெட்ரியின் நீக்கம் (டிதார்மோக்கோகுலேசன்) நோய் இந்த நிலையில் சாத்தியமானது.
1b நிலை: மேலோட்டமான படையெடுப்புடன், ஒரு சிறிய கட்டியின் பரவல், கருப்பையின் மேல்-பின்புலத்தில் உள்ள வேறுபாட்டின் உயர்ந்த அளவு, கருப்பொருளின் கருப்பொருளை எளிதில் பிரித்தெடுத்தல்.
படையெடுப்பு கருப்பை கீழ் பகுதிகளில் myometrium, G2- மற்றும் ஜி 3-தரம், பெரிய கட்டி அளவு மற்றும் இருப்பிடம் 1/2 போது பின்தொங்கல்களாகவும் வடிநீர்க்கோள எடுப்புடன் கருப்பை நீக்கம் காட்டுகிறது. சிறிய இடுப்பு நிணநீர் மண்டலங்களில் உள்ள மெட்டாஸ்டேஜ்கள் இல்லாதிருந்தால், அறுவைசிகிச்சைக்குப் பிறகு, முடிவிலா அகச்சிவப்பு கதிர்வீச்சு செய்யப்படுகிறது. போது unsatisfiability வடிநீர்க்கோள அறுவை சிகிச்சை இடுப்பு வெளி கதிர்வீச்சு 45-50 Gy குவிய மொத்தம் டோஸ் வரை நடந்துகொள்ள வேண்டும்.
1b-2a, G2-G3 மேடையில்; 2b G1, கருப்பொருளான உட்புறம், லிம்பெண்டனெக்டியமை ஆகியவற்றைக் கொண்டு தயாரிக்கிறது. அறுவைசிகிச்சைக்குப் பின், ஆழமற்ற படையெடுப்புடன், நிணநீர் திரவத்தில் உள்ள நிணநீர் மண்டலங்கள் மற்றும் வீரியமுள்ள செல்கள் உள்ள வளர்சிதை மாற்றங்கள் இல்லாத நிலையில், ஆழ்ந்த படையெடுப்பு மற்றும் கட்டியின் வேறுபாட்டை குறைப்பதன் மூலம், கதிர்வீச்சு சிகிச்சை மேற்கொள்ளப்படுகிறது.
கட்டம் 3: அறுவை சிகிச்சையின் உகந்த அளவை கருப்பை அகற்றும் கருவியாகக் கருவியாகக் கருவியாகக் கருதுதல் வேண்டும். கருப்பையறைகளில் மெட்டாஸ்டேஸை கண்டுபிடிக்கும் போது, ஒரு பெரிய ஓமோன்கல் ரெசிஷன் செய்யப்பட வேண்டும். எதிர்காலத்தில், இடுப்பு வெளிப்புற கதிர்வீச்சு மேற்கொள்ளப்படுகிறது. பரவ-அயோடின் நிண மண்டலங்களில் மெட்டாஸ்டாஸ்கள் கண்டறியப்பட்டால், அவற்றை அகற்றுவது அறிவுறுத்தப்படுகிறது. மாற்றியமைக்கப்படும் நிணநீர் முனையங்களை அகற்ற முடியாது எனில், இந்த பகுதியின் வெளிப்புற கதிர்வீச்சு செய்ய அவசியம். IV கட்டத்தில், முடிந்தால் சிகிச்சை, கதிர்வீச்சு மற்றும் chemo- ஹார்மோன் சிகிச்சையின் ஒரு அறுவை சிகிச்சை முறையை பயன்படுத்துவதன் மூலம் ஒரு தனிப்பட்ட திட்டத்தின்படி சிகிச்சை மேற்கொள்ளப்படுகிறது.
கீமோதெரபி
இந்த வகை சிகிச்சையானது முக்கியமாக பரவலான செயல்பாட்டில் தன்னியக்க உறுப்புகள் (ஹார்மோன்-சுயாதீனமானவை), அதேபோல் நோய் மற்றும் மீட்டமைப்புகளை மீண்டும் கண்டறிதல் ஆகியவற்றில் மேற்கொள்ளப்படுகிறது.
தற்போது, கருப்பை புற்றுநோய்க்கான கீமோதெரபி என்பது சில மருந்துகளின் போதுமான செயல்திறனைக் கொண்டிருப்பதால், அறுவைச் சிகிச்சையின் கால அளவு பொதுவாக 8-9 மாதங்கள் ஆகும்.
போன்ற பிளாட்டினம் பங்குகள் நான் தலைமுறை (சிஸ்பிலாட்டின்) அல்லது இரண்டாம் தலைமுறை (கார்போபிளேட்டின்), அட்ரியாமைசின், சைக்ளோபாஸ்பமைடு, மெத்தோட்ரெக்ஸேட், ஃப்ளூரோவ்ராசில், phosphamide மற்றும் பலர் மருந்துகளின் கூட்டையும் பயன்படுத்தவும்.
வழக்குகள் 20% க்கும் மேலாக முழு மற்றும் பகுதி பதில் கொடுக்கும் மிகவும் பயன்மிக்க மருந்துகளில், மத்தியில் பற்றி குறிப்பிட்டு டாக்சோரூபிகன் கருதலாம் (அட்ரியாமைசின் rastotsin மற்றும் பலர்.), Farmarubitsin, I மற்றும் II தலைமுறை பிளாட்டினம் ஏற்பாடுகளை (Platidiam சிஸ்ப்லாடினும், PlatyMO, platinol, கார்போபிளேட்டின்).
60 சதவிகிதம் வரை பெரிய விளைவு - அட்ரியமைசின் (50 மி.கி / மீ 2 ) சிஸ்பாளிட்டினுடன் (50-60 மி.கி / மீ 2 ) கலவையாகும் .
கருப்பையின் பொதுவான புற்றுநோயால், மோனோகேமெோதெரபி ஆட்சி மற்றும் பிற மருந்துகளுடன் இணைந்து அதன் மறுபிறப்பு மற்றும் மாற்றியமைவுகள் ஆகியவற்றால், டாக்சாலனைப் பயன்படுத்த முடியும். மோனோ பயன்முறை டாக்சாலில் 175 மி.கி / மீ 2 ஒரு 3 மணி நேர உட்செலுத்துதலாக 3 வாரங்களில் பயன்படுத்தப்படுகிறது. டாக்சால் (175 மி.கி / மீ 2 ), சிஸ்பாடிடின் (50 மி.கி / மீ 2 ) மற்றும் எபியூபியூபிகின் (70 மி.கி / மீ 2 ) ஆகியவற்றின் கலவையுடன், சிகிச்சையின் செயல்திறன் கணிசமாக அதிகரிக்கிறது.
ஹார்மோன் சிகிச்சை
அறுவைச் சிகிச்சையின் போது, கருவி கருப்பைக்கு வெளியில் இருந்தால், உள்ளூர் பிராந்திய அறுவை சிகிச்சை அல்லது கதிர்வீச்சு வெளிப்பாடு சிகிச்சையின் அடிப்படை சிக்கலை தீர்க்காது. கீமோதெரபி மற்றும் ஹார்மோன் சிகிச்சையைப் பயன்படுத்துவது அவசியம்.
ஹார்மோன் சிகிச்சையை நடத்துவதற்கு பெரும்பாலும் ப்ரோஸ்டெஜொஜென்களைப் பயன்படுத்துகின்றன: 17-OPK. டெமோ-ப்ரோப், ப்ரோவேரா, பௌலஜல், டெபாஸ்ட்ட், மெஜீஸ் டெமோகீஃபெனுடன் அல்லது இல்லாமல்.
ப்ரோஸ்டெஜின் சிகிச்சையின் திறமையின்மைக்கு மெட்டாஸ்ட்டிக் செயல்முறையில், அது சோலாடெக்
எவ்வித உறுப்பு-பராமரிப்பும் சிகிச்சையை நடாத்துவது ஒரு சிறப்பு நிறுவனத்தில் மட்டுமே சாத்தியமாகும், அங்கு சிகிச்சைக்கு முன்பும், போதுமான ஆழ்ந்த நோயறிதலுக்கான நிலைமைகள் உள்ளன. நோயறிதலுக்கான உபகரணங்கள் மட்டுமல்லாமல், உளவியலாளர்கள் உட்பட மிகவும் திறமையான நபர்களையும் அவசியம். சிகிச்சையின் செயல்திறன் மற்றும் அடுத்தடுத்த அறுவை சிகிச்சையின் சரியான நேரத்தைக் கண்டறிவதற்கு இவை அனைத்தும் தேவை. கூடுதலாக, நிலையான மாறும் கவனிப்பு அவசியம். இளம் பெண்களில் குறைவான எண்டோமெட்ரியல் புற்றுநோயின் உறுப்பு-பாதுகாக்கும் ஹார்மோன் சிகிச்சையின் சாத்தியக்கூறுகள்: ப்ரெஸ்டெஜொஜென்கள் பயன்படுத்தி 17-OPK அல்லது டிமோட்-டெஸ்ட் டமோக்ஸிஃபெனுடன் இணைந்து. மிதமான அளவுக்கு வகையீடு மணிக்கு கீமோதெரபி (சைக்ளோஃபாஸ்ஃபமைட், அட்ரியாமைசின், ஃப்ளூரோவ்ராசில் அல்லது சைக்ளோபாஸ்பமைடு, மெத்தோட்ரெக்ஸேட், ஃப்ளூரோவ்ராசில்) உடன் ஹார்மோன் சிகிச்சை கலவையை பொருந்தும்.
உயர்ந்த அல்லது மிதமான கட்டிபட்ட வேறுபாடு கொண்ட நோயாளிகளுக்கு ஹார்மோன் சிகிச்சையை நிர்வகிப்பது அறிவுறுத்தப்படுகிறது. கருப்பை வேறுபாட்டைக் கொண்டிருக்கும் உயர்ந்த பட்டையுடன், மீத்தோமீரியின் மீது கட்டியின் மேற்பரப்பு படையெடுப்பு, கருப்பையின் கீழ் அல்லது மேல் 2/3 பகுதியில் உள்ள கட்டியின் பரவல். 50 வயதிற்கு உட்பட்ட நோயாளியின் வயது, மெட்டாஸ்டேஸ் இல்லாத - ஹார்மோன் சிகிச்சை 2-3 மாதங்களுக்குள் மேற்கொள்ளப்படுகிறது. எந்த விளைவும் இல்லாவிட்டால், கீமோதெரபிக்கு மாற வேண்டும்.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
கருப்பை புற்றுநோய் தடுப்பு அதிக ஆபத்து குழுக்கள் அடையாளம் ஆகும். தனிநபர்களின் இந்த குழுக்கள், உடலியக்கவியல் சுழற்சியின் கட்டுப்பாட்டுடன் வழக்கமான மின்காந்தவியல் பரிசோதனைகளை மேற்கொள்ள வேண்டும். ஒரு பெண்ணைக் குறைக்கக் கூடிய நோய்கள் இருந்தால், பழக்க வழக்கங்கள் பயனற்றதாக இருந்தால் அவளுக்கு உடனடியாக சிகிச்சையளிக்கப்பட வேண்டும்.

