கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
வில்லியம்ஸ் நோய்க்குறி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.

வில்லியம்ஸ் நோய்க்குறி (வில்லியம்ஸ்-பியூரன், WS) என்பது தனித்துவமான முக அம்சங்கள், லேசானது முதல் மிதமான அறிவாற்றல் குறைபாடு, கற்றல் குறைபாடுகள், இருதய அசாதாரணங்கள் (நடுத்தரம் முதல் பெரிய அளவிலான தமனிகளின் குவிய அல்லது பரவலான ஸ்டெனோசிஸ்) மற்றும் இடியோபாடிக் ஹைபர்கால்சீமியா ஆகியவற்றால் வகைப்படுத்தப்படும் ஒரு மரபணு கோளாறு ஆகும்.
பெரும்பாலும் இந்த நோயறிதலைக் கொண்ட குழந்தைகள் அற்புதமான சொற்பொழிவு திறன்களைக் கொண்டுள்ளனர், இசைக் கலையில் பெரும் வெற்றியைப் பெற்றுள்ளனர், மேலும் அதிக அளவிலான பச்சாதாபத்தால் வேறுபடுகிறார்கள்.
காரணங்கள் வில்லியம்ஸ் நோய்க்குறி
வில்லியம்ஸ் நோய்க்குறியின் காரணங்கள் இன்னும் முழுமையாக புரிந்து கொள்ளப்படவில்லை, ஆனால் இந்த நோயால் இணைக்கப்பட்ட குரோமோசோம்களின் தொகுப்பு முழுமையான வடிவத்தில் பாதுகாக்கப்படுகிறது என்பது உறுதியாக அறியப்படுகிறது.
இந்த கோளாறு மரபணு மட்டத்தில் வெளிப்படுகிறது - 7 வது ஜோடியிலிருந்து குரோமோசோமின் ஒரு பகுதி இழக்கப்படுகிறது, அதனால்தான் இந்த காணாமல் போன பகுதி கருத்தரிக்கும் நேரத்தில் பரவுவதில்லை. இதன் விளைவாக, குழந்தை வில்லியம்ஸ் நோய்க்குறியின் சிறப்பியல்பு அறிகுறிகளை உருவாக்குகிறது - ஒவ்வொரு மரபணுவிற்கும் அதன் சொந்த "சிறப்பு" உள்ளது, எனவே, அவற்றில் எதுவும் இல்லாத நிலையில், குறிப்பிட்ட வெளிப்புற மற்றும் உள் மாற்றங்கள் ஏற்படுகின்றன.
இந்த நோயியல் பொதுவாக தன்னிச்சையாக ஏற்படுவதால் (கருத்தரிப்பு நேரத்தில் ஏற்படும் குரோமோசோமால் பிறழ்வு காரணமாக), நோயின் தன்மை பரம்பரை அல்ல, பிறவி சார்ந்தது என்று முடிவு செய்யலாம். அரிதான சந்தர்ப்பங்களில் மட்டுமே இந்த நோய் பரம்பரையாக இருக்கும் - பெற்றோரில் ஒருவருக்கு வில்லியம்ஸ் நோய்க்குறி இருக்கும்போது.
இத்தகைய மரபணு முரண்பாடுகள் பொதுவாக குழந்தையின் பெற்றோரின் உடலில் ஏற்படும் எதிர்மறையான தாக்கத்தின் விளைவாக எழுகின்றன - ஒரு "தீங்கு விளைவிக்கும்" தொழில், வருங்கால தந்தை மற்றும் தாயின் வசிப்பிடத்தில் மோசமான சூழலியல் போன்றவை. ஆனால் இத்தகைய மரபணு மாற்றங்கள் எந்த வெளிப்படையான காரணமும் இல்லாமல் தன்னிச்சையாக தோன்றும்.
 [ 4 ]
[ 4 ]
நோய் தோன்றும்
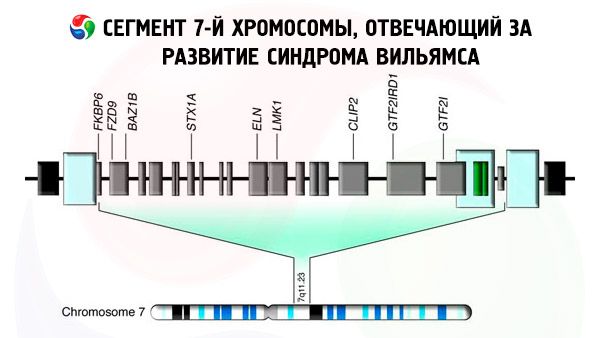
வில்லியம்ஸ் நோய்க்குறியின் கிட்டத்தட்ட அனைத்து நிகழ்வுகளிலும், குரோமோசோம் 7 இல், 7q11.23 வரம்பில், எலாஸ்டின் தொகுப்புக்கு காரணமான ELN மரபணு இல்லாததால், ஹாப்ளோயின்ஸ் பற்றாக்குறை (அதாவது 2 பிரதிகளில் 1 இழப்பு) ஏற்படுகிறது. நீக்கத்தின் அளவு மாறுபடலாம்.
வில்லியம்ஸ் நோய்க்குறி, எலாஸ்டினின் ஹாப்ளோயின்ஸ்பிஷியனிசத்தால் மட்டுமல்ல, 28 மரபணுக்களுக்கு மேல் பரவியுள்ள ஒரு பகுதியை நீக்குவதாலும் ஏற்படுகிறது, எனவே இது ஒரு தொடர்ச்சியான மரபணு நீக்குதல் நோய்க்குறியாகக் கருதப்படுகிறது. எலாஸ்டினின் ஹாப்ளோயின்ஸ்பிஷியனிசமானது இருதய நோய்க்குறியியல் (சூப்பர்வால்வுலர் அயோர்டிக் ஸ்டெனோசிஸ் உட்பட), இணைப்பு திசு நோயியல் மற்றும் முக டிஸ்மார்பாலஜி ஆகியவற்றின் வளர்ச்சிக்கு வழிவகுக்கிறது.
நீக்குதல் பகுதியில் உள்ள பிற மரபணுக்களான LIMK1, GTF1IRD1, GTF2IRD2, GTF2I, NCF1, STX1A, BAZ1B, clip2, TFII-1, LIMK1 மற்றும் பல மரபணுக்கள் அறிவாற்றல் சுயவிவரம், ஹைபர்கால்சீமியாவின் வளர்ச்சி, கார்போஹைட்ரேட் வளர்சிதை மாற்றக் கோளாறுகள் மற்றும் உயர் இரத்த அழுத்தம் ஆகியவற்றைப் பாதிக்கின்றன.
அறிகுறிகள் வில்லியம்ஸ் நோய்க்குறி
இந்த நோய்க்குறி உள்ள குழந்தைகள் ஒரு எல்ஃப் போன்ற சிறப்பு முக அம்சங்களைக் கொண்டுள்ளனர். இந்த நோயை முதன்முதலில் 1961 ஆம் ஆண்டு நியூசிலாந்து குழந்தை இருதயநோய் நிபுணர் ஜே. வில்லியம்ஸ் விவரித்தார், அவர் மனநலம் குன்றிய நோயாளிகளின் இருதய அமைப்பையும் தோற்றத்தில் சிறப்பியல்பு வெளிப்பாடுகளையும் ஆய்வு செய்தார்.
மற்ற மரபணு கோளாறுகளைப் போலல்லாமல், வில்லியம்ஸ் நோய்க்குறி உள்ள குழந்தைகள் பொதுவாக சமூக, நட்பு மற்றும் இனிமையானவர்கள். பெற்றோர்கள் பெரும்பாலும் தங்கள் குழந்தைகளின் மன வளர்ச்சியில் எந்த அசாதாரணங்களையும் கவனிப்பதில்லை என்று தெரிவிக்கின்றனர்.
ஆனால் நாணயத்திற்கு இன்னொரு பக்கமும் இருக்கிறது. பல குழந்தைகளுக்கு உயிருக்கு ஆபத்தான இருதய நோய்கள் உள்ளன. WS உள்ள குழந்தைகளுக்கு பெரும்பாலும் விலையுயர்ந்த மற்றும் தொடர்ச்சியான மருத்துவ பராமரிப்பு மற்றும் ஆரம்பகால உளவியல் திருத்தம் (பேச்சு பயிற்சி அல்லது தொழில் சிகிச்சை போன்றவை) தேவைப்படுகிறது, இவை காப்பீடு அல்லது அரசாங்க நிதியுதவியால் ஈடுகட்டப்படாமல் போகலாம்.
இந்த நோயறிதலைக் கொண்ட பல பெரியவர்கள் தன்னார்வலர்களாகவோ அல்லது ஊழியர்களாகவோ வேலை செய்கிறார்கள்.
பள்ளிப் பருவத்தில், குழந்தைகள் பெரும்பாலும் கடுமையான தனிமையை அனுபவிக்கிறார்கள், இது மனச்சோர்வுக்கு வழிவகுக்கும். அவர்கள் மிகவும் நேசமானவர்கள் மற்றும் மற்றவர்களுடன் தொடர்பு கொள்ள வேண்டிய இயல்பான தேவையைக் கொண்டுள்ளனர், ஆனால் பெரும்பாலும் சமூக தொடர்புகளின் நுணுக்கங்களைப் புரிந்து கொள்ளத் தவறிவிடுகிறார்கள்.
அசாதாரண தோற்றம் கொண்ட முகம், மனநலம் குன்றிய தன்மை மற்றும் கடுமையான உடல் குறைபாடுகள் ஆகியவை வில்லியம்ஸ் நோய்க்குறியின் முக்கிய அறிகுறிகளாகும். இதய குறைபாடுகள், தட்டையான பாதங்கள் அல்லது கிளப்ஃபுட், அதிக மீள்தன்மை கொண்ட மூட்டுகள் மற்றும் தசைக்கூட்டு அமைப்பில் உள்ள சிக்கல்கள் ஆகியவை இதில் அடங்கும். மாலோக்ளூஷன் பெரும்பாலும் உருவாகிறது (அத்தகைய குழந்தைகளின் பற்கள் மிகவும் தாமதமாக வெடிப்பதால்). கூடுதலாக, பற்கள் சிறியவை, பரந்த இடைவெளி கொண்டவை, ஒழுங்கற்ற வடிவத்தில் உள்ளன, மேலும் பெரும்பாலும் பற்சொத்தையால் பாதிக்கப்படுகின்றன.
வாழ்க்கையின் முதல் 2 ஆண்டுகளில், நோய்வாய்ப்பட்ட குழந்தைகள் மிகவும் பலவீனமாக உள்ளனர் - அவர்கள் மோசமாக சாப்பிடுகிறார்கள், அவர்களுக்கு வலுவான நிலையான தாகம் இருக்கும், அவர்கள் பெரும்பாலும் மலச்சிக்கலால் பாதிக்கப்படுகிறார்கள், இது வயிற்றுப்போக்கு மற்றும் வாந்தியால் மாற்றப்படுகிறது. அவர்கள் வயதாகும்போது, u200bu200bகுழந்தைகள் தோற்றத்தில் புதிய தனித்துவமான அம்சங்களைப் பெறுகிறார்கள் - ஒரு நீளமான கழுத்து, ஒரு குறுகிய மார்பு, ஒரு குறைந்த இடுப்பு.
குழந்தைப் பருவத்தில் இந்தக் குழந்தைகள் உயரத்திலும் எடையிலும் தங்கள் சகாக்களை விடக் கணிசமாகப் பின்தங்கியிருந்தால், அவர்கள் வளர வளர, மாறாக, அதிக எடையால் பாதிக்கப்படத் தொடங்குகிறார்கள். பெரும்பாலும், வில்லியம்ஸ் நோய்க்குறி வளர்சிதை மாற்றப் பிரச்சினைகளுடன் தொடர்புடையது - இரத்தத்தில் கால்சியம் மற்றும் கொழுப்பின் அளவு அதிகரித்தல்.
இதயம் மற்றும் இரத்த நாளங்களின் நோய்கள்
வில்லியம்ஸ் நோய்க்குறி உள்ள பெரும்பாலானவர்களுக்கு இதய நோய் (வால்வுலர் அயோர்டிக் ஸ்டெனோசிஸ்) மற்றும் இரத்த நாள நோய் (நுரையீரல் தமனி ஸ்டெனோசிஸ், இறங்கு பெருநாடி மற்றும் இன்ட்ராக்ரானியல் தமனிகள்) மாறுபட்ட தீவிரத்தன்மை கொண்டவை. சிறுநீரக தமனி ஸ்டெனோசிஸ் 50% வழக்குகளில் உயர் இரத்த அழுத்தத்திற்கு வழிவகுக்கிறது.
ஹைபர்கால்சீமியா (இரத்தத்தில் அதிக கால்சியம்)
WS உள்ள சில குழந்தைகளுக்கு இரத்தத்தில் கால்சியம் அளவு அதிகமாக இருக்கும். இந்த அசாதாரணத்திற்கான அதிர்வெண் மற்றும் காரணம் தெரியவில்லை. ஹைபர்கால்சீமியா குழந்தை பருவத்தில் எரிச்சல் மற்றும் "கோலிக்" ஏற்படுவதற்கான ஒரு பொதுவான காரணமாகும்.
பெரும்பாலான சந்தர்ப்பங்களில், ஹைபர்கால்சீமியா எந்த சிகிச்சையும் இல்லாமல் குழந்தை பருவத்தில் தானாகவே சரியாகிவிடும், ஆனால் சில நேரங்களில் அது வாழ்நாள் முழுவதும் நீடிக்கும்.
குறைந்த பிறப்பு எடை/மெதுவான எடை அதிகரிப்பு
வில்லியம்ஸ் நோய்க்குறி உள்ள பெரும்பாலான குழந்தைகள் தங்கள் ஆரோக்கியமான சகாக்களை விட குறைவான பிறப்பு எடையைக் கொண்டுள்ளனர். மெதுவான எடை அதிகரிப்பும் பொதுவானது, குறிப்பாக வாழ்க்கையின் முதல் சில ஆண்டுகளில்.
உணவளிக்கும் பிரச்சினைகள்
பல இளம் குழந்தைகளுக்கு தாய்ப்பால் கொடுப்பதில் சிக்கல்கள் உள்ளன. இவற்றில் குறைந்த தசை தொனி, வலுவான காக் ரிஃப்ளெக்ஸ், மோசமாக உறிஞ்சுதல்/விழுங்குதல் போன்றவை அடங்கும்.
இரைப்பை குடல் நோய்கள்
ரிஃப்ளக்ஸ் இரைப்பை அழற்சி, நாள்பட்ட மலச்சிக்கல் மற்றும் சிக்மாய்டு பெருங்குடலின் டைவர்டிகுலிடிஸ் ஆகியவை அடிக்கடி கண்டறியப்படுகின்றன.
நாளமில்லா சுரப்பி நோயியல்
வில்லியம்ஸ் நோய்க்குறி உள்ள பெரியவர்கள் ஆரோக்கியமான நபர்களை விட உடல் பருமன், குளுக்கோஸ் சகிப்புத்தன்மை குறைபாடு மற்றும் நீரிழிவு நோயால் பாதிக்கப்படுவதற்கான வாய்ப்புகள் அதிகம். அவர்களுக்கு சப்ளினிக்கல் ஹைப்போ தைராய்டிசத்துடன் வளர்ச்சியடையாத தைராய்டு சுரப்பி இருப்பதற்கான வாய்ப்பும் அதிகம்.
 [ 16 ]
[ 16 ]
சிறுநீரக முரண்பாடுகள்
சில நேரங்களில் சிறுநீரக அமைப்பின் முரண்பாடுகள் அவற்றின் செயல்பாட்டு திறனை மீறுவதோடு உள்ளன. சிறுநீரக கல் நோய் மற்றும் சிறுநீர்ப்பை டைவர்டிகுலா பெரும்பாலும் உருவாகின்றன.
குடலிறக்கம்
வில்லியம்ஸ் நோய்க்குறியில், பொது மக்களை விட, இடுப்பு மற்றும் தொப்புள் குடலிறக்கங்கள் அதிகமாகக் காணப்படுகின்றன.
ஹைபராகுசிஸ் (உணர்திறன் மிக்க கேட்கும் திறன்)
இந்த நோயறிதலைக் கொண்ட குழந்தைகள் மற்ற ஆரோக்கியமான குழந்தைகளை விட அதிக உணர்திறன் கொண்ட செவிப்புலனைக் கொண்டுள்ளனர்.
தசைக்கூட்டு அமைப்பு
இளம் குழந்தைகளுக்கு பெரும்பாலும் தசை தொனி குறைவாகவும், மூட்டு உறுதியற்ற தன்மையும் இருக்கும். அவர்கள் வயதாகும்போது, மூட்டு விறைப்பு (சுருங்குதல்) உருவாகலாம்.
அதிகப்படியான நட்பு (சமூகத்தன்மை)
வில்லியம்ஸ் நோய்க்குறி உள்ளவர்கள் மிகவும் நல்லவர்கள். அவர்கள் சிறந்த பொதுப் பேச்சுத் திறன்களைக் கொண்டுள்ளனர், மேலும் மிகவும் கண்ணியமானவர்கள். அவர்கள் அந்நியர்களுக்கு பயப்படுவார்கள், பெரியவர்களுடன் தொடர்பு கொள்ள விரும்புகிறார்கள்.
மனநல குறைபாடு, கற்றல் குறைபாடுகள் மற்றும் கவனக் குறைபாடு கோளாறு
WS உள்ள பெரும்பாலான மக்களுக்கு கற்றல் குறைபாடுகள் மற்றும் அறிவாற்றல் குறைபாடுகள் உள்ளன.
வில்லியம்ஸ் நோய்க்குறி உள்ள 50% க்கும் மேற்பட்ட குழந்தைகளுக்கு கவனக்குறைவு கோளாறு (ADD அல்லது ADHD) உள்ளது, மேலும் சுமார் 50% பேருக்கு உரத்த சத்தங்களுக்கு பயம் போன்ற பயங்கள் உள்ளன.
30 வயதிற்குள், WS உள்ள பெரும்பாலானவர்களுக்கு நீரிழிவு நோய் அல்லது நீரிழிவுக்கு முந்தைய நிலை, லேசானது முதல் மிதமான சென்சார்நியூரல் கேட்கும் இழப்பு (செவிப்புல நரம்பில் ஏற்படும் பிரச்சனையால் ஏற்படும் காது கேளாமையின் ஒரு வடிவம்) இருக்கும்.
முதல் அறிகுறிகள்
ஒரு குழந்தைக்கு வில்லியம்ஸ் நோய்க்குறியின் அறிகுறிகளை அடையாளம் காணும்போது, பெற்றோர்கள் சிறு வயதிலிருந்தே வெளிப்புற வெளிப்பாடுகளுடன் கூடுதலாக குழந்தை எவ்வாறு வளர்கிறது என்பதையும் கவனிக்க வேண்டும். நோய்வாய்ப்பட்ட குழந்தைகள் பலவீனமான உடலைக் கொண்டுள்ளனர், மேலும் மன ரீதியாகவும், உடல் ரீதியாகவும் வளர்ச்சியில் தங்கள் சகாக்களுடன் பின்தங்கியுள்ளனர்.
நோய்வாய்ப்பட்ட குழந்தைகளின் உடல் வளர்ச்சி 3 வயதிற்குள் இயல்பாக்கப்படுகிறது, ஆனால் பேச்சில் விலகல்கள் தொடங்குகின்றன. ஆனால் குழந்தை மிகவும் நேசமானதாகவும் சுறுசுறுப்பாகவும் இருப்பதால், பெற்றோரால் எப்போதும் பிரச்சினையை அடையாளம் காண முடியாது. வில்லியம்ஸ் நோய்க்குறியைக் குறிக்கும் அறிகுறிகளில் குரலின் ஒலி, கரகரப்பான மற்றும் குறைந்த ஒலி ஆகியவை அடங்கும்.
இந்தக் கோளாறு உள்ள குழந்தைகள் மிகவும் தாமதமாகப் பேசத் தொடங்குகிறார்கள் - அவர்கள் 2-3 வயதில்தான் முதல் வார்த்தைகளைச் சொல்கிறார்கள், மேலும் 4-5 வயதில்தான் முழு சொற்றொடர்களையும் உச்சரிக்க முடியும். இந்த நோய்க்குறி காட்சி ஒருங்கிணைப்பு மற்றும் மோட்டார் திறன்களிலும் சிக்கல்களை ஏற்படுத்துகிறது.
அத்தகைய குழந்தைகளின் அசைவுகள் சலசலப்பாகவும், மிகவும் சங்கடமாகவும் இருக்கும், அவர்கள் மிக அடிப்படையான திறன்களைக் கூட தேர்ச்சி பெறுவது கடினம், அவர்களால் தங்களைத் தாங்களே கவனித்துக் கொள்ள முடியாது. ஆனால் அதே நேரத்தில், அவர்கள் இசையில் மிகுந்த ஆர்வம் கொண்டவர்கள் மற்றும் நல்ல இசைத் திறன்களைக் காட்டுகிறார்கள்.
 [ 21 ]
[ 21 ]
வில்லியம்ஸ் நோய்க்குறியில் எல்ஃப் முகம்
வில்லியம்ஸ் நோய்க்குறி உள்ளவர்கள் ஒரு எல்ஃப் முகத்தை ஒத்த தனித்துவமான முக அம்சங்களைக் கொண்டுள்ளனர்:
- கண்களின் தாழ்வான நிலை, வீங்கிய கண் இமைகள் (சிரிக்கும்போது இது மிகவும் கவனிக்கத்தக்கது);
- முழு உதடுகள் மற்றும் தவறான கடியுடன் கூடிய பெரிய வாய்;
- விகிதாசாரமற்ற அகன்ற நெற்றி;
- முழு கன்னங்கள்;
- தலையின் பின்புறம் குவிந்திருக்கும்;
- மூக்கின் பாலம் தட்டையானது, மூக்கு சிறியதாகவும் தலைகீழாகவும் உள்ளது, மூக்கின் நுனி மழுங்கி வட்டமானது;
- சற்று கூர்மையான கன்னம்;
- காதுகள் மிகவும் தாழ்வாக அமைக்கப்பட்டுள்ளன;
- கண்கள் நீலம் அல்லது பச்சை நிறத்தில் இருக்கும், மேலும் அவற்றின் கருவிழிகளில் குறிப்பிடத்தக்க "நட்சத்திர வடிவ" அல்லது வெள்ளை சரிகை வடிவங்கள் இருக்கலாம். வயதுக்கு ஏற்ப முக அம்சங்கள் தெளிவாகத் தெரியும்.

வில்லியம்ஸ்-கேம்ப்பெல் நோய்க்குறி
வில்லியம்ஸ்-கேம்ப்பெல் நோய்க்குறி என்று அழைக்கப்படுவது, மூச்சுக்குழாயின் தொலைதூரப் பகுதியில் (2-3/6-8 கிளைப் பிரிவுகள்) மீள் மற்றும் குருத்தெலும்பு திசுக்களின் பிறவி குறைபாடு வளர்ச்சியின் காரணமாக ஏற்படும் ஒரு நோயியல் ஆகும். மூச்சுக்குழாய் சுவரின் குறைபாடுள்ள அமைப்பு அவற்றின் ஹைபோடோனிக் டிஸ்கினீசியாவை ஏற்படுத்துகிறது - அவை உள்ளிழுக்கும்போது கூர்மையாக விரிவடைந்து, மூச்சை வெளியேற்றும்போது சரிந்துவிடும். 1960 இல் வில்லியம்ஸ் மற்றும் கேம்ப்பெல் 5 குழந்தைகளில் பொதுவான மூச்சுக்குழாய் அழற்சியின் வெளிப்பாட்டை விவரித்தனர் (மூச்சுக்குழாய் கட்டமைப்பின் பிறவி குறைபாடு வளர்ச்சி காரணமாக இந்த கோளாறு எழுந்தது).
இந்த நோய்க்குறியை சிறு வயதிலேயே கண்டறியலாம் - இந்த நோய் நாள்பட்ட அடைப்பு மூச்சுக்குழாய் அழற்சியாக வெளிப்படுகிறது. முக்கிய அறிகுறிகளில் ஸ்ட்ரைடர் சுவாசம், வழக்கமான ஈரமான இருமல், சிறிய உடல் உழைப்புடன் மூச்சுத் திணறல், பலவீனமான குரல் ஆகியவை அடங்கும்.
சிக்கல்கள் மற்றும் விளைவுகள்
கண்டறியும் வில்லியம்ஸ் நோய்க்குறி
வில்லியம்ஸ் நோய்க்குறியின் நோயறிதல் முதன்மையாக குரோமோசோம் பகுப்பாய்வு தரவுகளின் அடிப்படையில் தீர்மானிக்கப்படுகிறது. இருப்பினும், சில அசாதாரணங்களை எளிய பகுப்பாய்வு மூலம் தீர்மானிக்க முடியாது என்பதால், நோயறிதல் செயல்பாட்டின் போது சிறப்பு மரபணு சோதனைகளும் செய்யப்படுகின்றன, இது 7வது ஜோடியின் ஒரு குரோமோசோமின் ஒரு குறிப்பிட்ட பகுதி காணவில்லை என்பதை உறுதிப்படுத்த முடியும்.
மகப்பேறுக்கு முந்தைய பரிசோதனையானது பாலிசிஸ்டிக் டிஸ்பிளாஸ்டிக் சிறுநீரக நோய், பிறவி இதய குறைபாடுகள், கருவில் அதிகரித்த நுச்சல் ஒளிஊடுருவல் மற்றும் தாயின் இரத்தத்தில் குறைந்த அளவு ஆல்பா-ஃபெட்டோபுரோட்டீன் (MSAFP) ஆகியவற்றின் அறிகுறிகளைக் கண்டறியலாம்.
சோதனைகள்
வில்லியம்ஸ் நோய்க்குறியைக் கண்டறியும் போது, பின்வரும் சோதனைகள் செய்யப்படுகின்றன:
- நோயறிதலை உறுதிப்படுத்த குரோமோசோம் பாகங்களின் மீன் சோதனை;
- கிரியேட்டினின் அளவை தீர்மானிக்க இரத்த மாதிரி;
- சிறுநீர் பரிசோதனை;
- இரத்த சீரத்தில் கால்சியம் அளவை பகுப்பாய்வு செய்தல், அத்துடன் சிறுநீரில் கிரியேட்டினின் மற்றும் கால்சியம் அளவுகளின் விகிதத்தை தீர்மானித்தல்.
கருவி கண்டறிதல்
வில்லியம்ஸ் நோய்க்குறிக்கு பின்வரும் கருவி நடைமுறைகள் செய்யப்படுகின்றன:
- இதய நோய் கண்டறிதல் என்பது குழந்தை பருவ நோய்களில் நிபுணத்துவம் பெற்ற இருதயநோய் நிபுணரால் செய்யப்படும் முழுமையான மருத்துவ பரிசோதனையாகும். இந்த நடைமுறைகளில் கைகள் மற்றும் கால்களில் இரத்த அழுத்தத்தை அளவிடுவது, அத்துடன் எலக்ட்ரோ கார்டியோகிராம் ஆகியவை அடங்கும்.
- மரபணு அமைப்பின் நோயறிதல் - சிறுநீரகங்கள் மற்றும் சிறுநீர்க்குழாயின் அல்ட்ராசவுண்ட், அத்துடன் சிறுநீரகங்களின் செயல்பாட்டு செயல்பாடு பற்றிய ஆய்வு.
வேறுபட்ட நோயறிதல்
வில்லியம்ஸ் நோய்க்குறியில், நூனன் நோய்க்குறியின் பினோடைபிக் வெளிப்பாடுகள் காணப்படலாம்.
சிகிச்சை வில்லியம்ஸ் நோய்க்குறி
வில்லியம்ஸ் நோய்க்குறி ஒரு மரபணு கோளாறு என்பதால், நவீன மருத்துவத்தால் இன்னும் அதை குணப்படுத்த முடியவில்லை. பொதுவான ஆதரவு பரிந்துரைகள் மட்டுமே உள்ளன:
- குழந்தையின் கூடுதல் வைட்டமின் டி மற்றும் கால்சியம் உட்கொள்ளல் தேவையை நீக்குதல்;
- கால்சியம் அளவு அதிகமாக இருந்தால், அதைக் குறைக்க முயற்சிப்பது அவசியம்;
- இரத்த நாளங்கள் குறுகினால் (கடுமையான வடிவம்), அறுவை சிகிச்சை பரிந்துரைக்கப்படலாம்;
- மூட்டு இயக்கத்தை மேம்படுத்த பிசியோதெரபி பயிற்சிகள்;
- உளவியல் மற்றும் கற்பித்தல் வளர்ச்சியில் மேம்பட்ட படிப்பு;
- அறிகுறி சிகிச்சை.
இந்த நோயறிதலைக் கொண்டவர்கள் தமனி உயர் இரத்த அழுத்தம் மற்றும் இதய செயலிழப்பு வளர்ச்சியைத் தவிர்க்க இருதய அமைப்பை தொடர்ந்து கண்காணிக்க வேண்டும்.
தடுப்பு
வில்லியம்ஸ் நோய்க்குறி உள்ள குழந்தைகளுக்கான தடுப்பு சிகிச்சை முறைகள்.
1 வயதுக்குட்பட்டவர்கள்:
- ஓடிடிஸ் மீடியா உருவாகும் அபாயத்தை உன்னிப்பாகக் கண்காணிக்கவும்;
- உணவளிக்கும் போது, திட உணவுக்கு மாறுவதில் உள்ள சிரமங்களைச் சமாளிக்கவும்;
- வைட்டமின் டி கொண்ட மல்டிவைட்டமின் மருந்துகளை உட்கொள்வதைத் தவிர்க்கவும்.
வயது 1-5 வயது:
- உங்கள் உணவைக் கண்காணிக்கவும்;
- தேவைப்பட்டால், சிகிச்சை படிப்புகளை மேற்கொள்ளுங்கள்: பேச்சு சிகிச்சையாளர், உடற்பயிற்சி சிகிச்சை, உணர்ச்சி ஒருங்கிணைப்பு;
- மலச்சிக்கல் ஏற்படுவதற்கான வாய்ப்பைத் தடுக்கும்;
- ஒரு குழந்தைக்கு விவரிக்க முடியாத வெப்பநிலை அதிகரிப்பு இருந்தால், அவருக்கு சிறுநீர் பாதை தொற்று இருக்கிறதா என்று சோதிக்க வேண்டும்.
வயது 5-12:
- வழக்கமான உடல் செயல்பாடுகளுடன் சரியான உணவுமுறை (வில்லியம்ஸ் நோய்க்குறி உள்ள குழந்தைகள் பெரும்பாலும் இளம் பருவத்திலேயே அதிக எடையுடன் இருப்பார்கள்);
- குழந்தையின் பதட்டத்தைக் குறைப்பதை நோக்கமாகக் கொண்ட சிகிச்சை (தளர்வு நுட்பங்கள், ஒரு உளவியலாளருடன் ஆலோசனைகள், மருந்து சிகிச்சை).
வயது 12-18:
- டீனேஜருடன் நோயைப் பற்றி விவாதித்து, அவரை ஒரு சிறப்பு ஆதரவுக் குழுவிற்கு பரிந்துரைக்கவும்;
- சுதந்திரம் பெற உதவுதல்;
- வழக்கமான உடற்பயிற்சி, நிலையான செயல்பாடு மற்றும் இயக்கத்தை ஊக்குவிக்கவும்;
- இரைப்பை குடல் மற்றும் சிறுநீர் பாதை பரிசோதனைகளுக்காக மருத்துவர்களை தவறாமல் பார்வையிட ஊக்குவிக்கவும்;
- டீனேஜரின் மன ஆரோக்கியத்தைக் கண்காணித்து, சாத்தியமான விலகல்களைக் கண்காணிக்கவும்.
முன்அறிவிப்பு
வில்லியம்ஸ் நோய்க்குறி உள்ள குழந்தைகள் வயதுக்கு ஏற்ப அறிவுசார் வளர்ச்சியில் தங்கள் சகாக்களை விட பின்தங்கியிருந்தாலும், அவர்களின் கேட்கும் திறன், இணக்கம் மற்றும் சமூகத்தன்மை காரணமாக, அவர்களின் மன நிலையை மேம்படுத்துவதற்கான முன்கணிப்பு சாதகமாக உள்ளது. அத்தகைய குழந்தைகளுக்கு கற்பிக்கும் செயல்பாட்டில், அவர்களின் தன்னிச்சையான தன்மை மற்றும் அதிகப்படியான சிரிப்பு, அத்துடன் அவர்களின் முட்டாள்தனமான மனநிலை ஆகியவற்றை கணக்கில் எடுத்துக்கொள்வது அவசியம் - எனவே, வகுப்புகள் அமைதியான சூழலில் நடத்தப்பட வேண்டும். குழந்தையின் கவனத்தை சிதறடிக்கும் அனைத்து தேவையற்ற பொருட்களையும் அறையிலிருந்து அகற்றுவதும் அவசியம். வில்லியம்ஸ் நோய்க்குறி உள்ள குழந்தைகள் ஆரோக்கியமான சகாக்களுடன் தொடர்பு கொள்ள வேண்டும் - இது அவர்களின் மேலும் வளர்ச்சியில் நன்மை பயக்கும்.
ஆயுட்காலம்
வில்லியம்ஸ் நோய்க்குறி உள்ளவர்கள் மற்றவர்களை விட குறைவான ஆயுட்காலம் கொண்டவர்கள்.
வில்லியம்ஸ் நோய்க்குறியில் ஆரம்பகால மரணத்திற்கு இருதய நோய் (கரோனரி பற்றாக்குறை) முக்கிய காரணமாகும்.
பெரும்பாலான நிபுணர்கள் இதை உயர்ந்த கால்சியம் அளவுகளுடன் தொடர்புபடுத்துகிறார்கள், இது சிறு வயதிலேயே தமனிகள் மற்றும் இதய தசைகளில் கால்சிஃபிகேஷனை ஏற்படுத்துகிறது. 75% பேருக்கு பெருநாடியின் மேல்பகுதி ஸ்டெனோசிஸ் ஏற்படுகிறது, இதற்கு சில நேரங்களில் அறுவை சிகிச்சை தேவைப்படுகிறது. இந்த நோய்க்குறி உள்ளவர்கள் இருதய நோய்கள் வருவதற்கான வாய்ப்புகள் அதிகம் என்பதால், அவர்கள் ஒவ்வொரு ஆண்டும் தடுப்பு பரிசோதனைகளை மேற்கொள்ள பரிந்துரைக்கப்படுகிறார்கள்.
 [ 43 ]
[ 43 ]
இயலாமை
வில்லியம்ஸ் நோய்க்குறி ஒரு பிறவி மரபணு கோளாறு என்றாலும், அத்தகைய குழந்தைகளை இயலாமை பதிவுக்காக பரிந்துரைப்பது ஒரு மரபியல் நிபுணர் அல்ல, மாறாக ஒரு மனநல மருத்துவர். மரபணு விலகல்கள் உள்ள ஒரு குழந்தைக்கு மனநல குறைபாடு இருப்பதால் இது நிகழ்கிறது, இது மனநல மருத்துவர்களால் மட்டுமே கண்டறிய முடியும். மன வளர்ச்சியில் ஏற்படும் தாமதம்தான் அத்தகைய நபர் சாதாரணமாக செயல்படுவதைத் தடுக்கிறது, இது அவருக்கு இயலாமை என்று ஒதுக்குவதற்கான அடிப்படையாகும்.

