கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
டெஸ்டிகுலர் முறுக்கு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
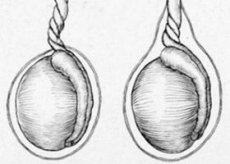
டெஸ்டிகுலர் டோர்ஷன் என்பது மீசோர்சியத்தின் (விந்தணுவிற்கும் அதன் பிற்சேர்க்கைக்கும் இடையிலான மடிப்பு) சுழற்சியால் ஏற்படும் விந்தணு வடத்தின் அசாதாரண முறுக்கலாகும், இது டெஸ்டிகுலர் திசுக்களின் கழுத்தை நெரித்தல் அல்லது நெக்ரோசிஸுக்கு வழிவகுக்கிறது.
நோயியல்
சிறுநீரக மருத்துவமனைகளில் 500 நோயாளிகளில் 1 பேருக்கு டெஸ்டிகுலர் முறுக்கு ஏற்படுகிறது.
வாழ்க்கையின் முதல் 10 ஆண்டுகளில், 20% வழக்குகளில் டெஸ்டிகுலர் டோர்ஷன் காணப்படுகிறது, மேலும் 10 ஆண்டுகளுக்குப் பிறகு மற்றும் பருவமடைவதற்கு முன்பு - 50% இல். எனவே, குழந்தைகளில் கடுமையான டெஸ்டிகுலர் நோய்களின் எட்டியோபாதோஜெனீசிஸில் முக்கிய இடம் டெஸ்டிகுலர் டோர்ஷன் போன்ற இயந்திர காரணிகளால் ஆக்கிரமிக்கப்பட்டுள்ளது.
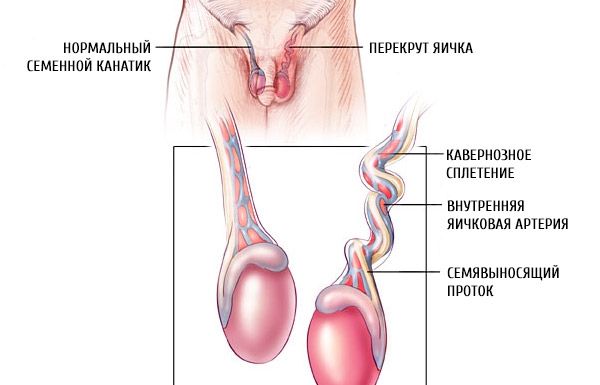
காரணங்கள் விரை முறுக்கு
விரைப்பை முறுக்குவதற்கான தூண்டுதல் காரணிகள் அதிர்ச்சி மற்றும் விரைப்பையில் சிராய்ப்புகள், திடீர் அசைவுகள், வயிற்று பதற்றம் ஆகியவையாக இருக்கலாம், இது விரைப்பையை உயர்த்தும் தசையின் நிர்பந்தமான சுருக்கத்திற்கு வழிவகுக்கிறது. விரைப்பையின் அடிப்பகுதியில் விரையின் இயல்பான இணைப்பு இல்லாதது - விரைப்பையுடன் எபிடிடிமிஸை இணைக்கும் காலத்தில் ஏற்படும் ஒரு ஒழுங்கின்மை - பரஸ்பர சரிசெய்தலை மீறுவதற்கு வழிவகுக்கிறது, இது இந்த இரண்டு அமைப்புகளையும் பிரிக்க வழிவகுக்கிறது. விரைப்பையில் அதன் இடம்பெயர்வு மீறலுடன் தொடர்புடைய வளர்ச்சி குறைபாடுகள் ஏற்பட்டால் விரை முறுக்கப்படுகிறது (கிரிப்டோர்கிடிசம்).
நோய் தோன்றும்
விந்தணு செங்குத்து அச்சில் சுழல்கிறது. விந்தணு வடத்துடன் சேர்ந்து விந்தணுவின் சுழற்சி 180° ஐத் தாண்டினால், விந்தணுவில் இரத்த ஓட்டம் சீர்குலைந்து, ஏராளமான இரத்தக்கசிவுகள் உருவாகின்றன, விந்தணு வடத்தின் நரம்புகளில் இரத்த உறைவு ஏற்படுகிறது, விந்தணுவின் சரியான சவ்வின் குழியில் சீரியஸ்-ஹெமராஜிக் டிரான்ஸ்யூடேட் ஏற்படுகிறது; விந்தணுவின் தோல் வீக்கமடைகிறது.
விரையின் கூடுதல்-யோனி அல்லது மேல்-டெஸ்டிகுலர் முறுக்கு அதன் சவ்வுகளுடன் சேர்ந்து நிகழ்கிறது. விரையானது பெரிட்டோனியத்தின் யோனி செயல்முறையுடன் தொடர்புடைய மீசோபெரிட்டோனியாக அமைந்துள்ளது மற்றும் அதன் நிலைப்படுத்தல் பாதிக்கப்படுவதில்லை. இந்த வகையான விரை முறுக்கு வளர்ச்சியில் தீர்க்கமான பங்கு அதன் வளர்ச்சிக் குறைபாட்டால் அல்ல, ஆனால் விந்தணு தண்டு மற்றும் சுற்றியுள்ள திசுக்களின் உருவவியல் முதிர்ச்சியின்மையால் செய்யப்படுகிறது - விரையை உயர்த்தும் தசையின் ஹைபர்டோனிசிட்டி, சவ்வுகளை ஒன்றோடொன்று தளர்வாக ஒட்டுதல், கிட்டத்தட்ட நேரான திசையைக் கொண்ட ஒரு குறுகிய அகலமான குடல் கால்வாய்.
யோனி சவ்வின் குழியில் இன்ட்ராவஜினல் அல்லது இன்ட்ராட்யூனிகல், டெஸ்டிகுலர் டோர்ஷன் (இன்ட்ராவஜினல் வடிவம்) ஏற்படுகிறது. இது 3 வயதுக்கு மேற்பட்ட குழந்தைகளில், குறிப்பாக 10-16 வயதுடையவர்களில் காணப்படுகிறது. இந்த விஷயத்தில், டெஸ்டிகுலர் டோர்ஷன் பின்வருமாறு நிகழ்கிறது. டெஸ்டிகுலரைத் தூக்கும் தசை சுருங்கும்போது, அது, சுற்றியுள்ள சவ்வுகளுடன் சேர்ந்து, மேல்நோக்கி இழுக்கப்பட்டு ஒரு சுழற்சி இயக்கத்தை உருவாக்குகிறது. சவ்வுகளின் ஒட்டுதலின் விறைப்பு மற்றும் அடர்த்தி, அதே போல் ஒரு குழாயின் வடிவத்தில் விந்தணு வடத்தை நெருக்கமாகத் தழுவும் இன்ஜினல் கால்வாய் (வயதான குழந்தைகளில்), விந்தணு அச்சில் முழு சுழற்சியை மேற்கொள்ள அனுமதிக்காது, எனவே ஒரு கட்டத்தில் சுழற்சி நின்றுவிடும்.
நீண்ட மெசென்டரியைக் கொண்ட, எனவே பெரிட்டோனியத்தின் யோனி செயல்முறையின் குழிக்குள் அதிக இயக்கம் கொண்ட விந்தணு, மந்தநிலையால் தொடர்ந்து சுழல்கிறது. பின்னர் தசை நார்கள் தளர்வடைகின்றன. விந்தணு குழியின் மேல் பகுதிக்கு உயர்த்தப்பட்ட விந்தணு, அதன் குவிந்த பகுதிகளால் கிடைமட்ட நிலையில் நிலைநிறுத்தப்பட்டு வைத்திருக்கப்படுகிறது. விந்தணுவைத் தூக்கும் தசையின் மேலும் சுருக்கத்துடன், முறுக்கு தொடர்கிறது. விந்தணுவைத் தூக்கும் தசையின் சுருக்க சக்தி அதிகமாகவும், விந்தணுவின் நிறை அதிகமாகவும் இருந்தால், முறுக்கு அளவு அதிகமாகக் காணப்படும்.
இந்த வயதில் டெஸ்டிகுலர் நிறை விகிதாசாரமற்ற அதிகரிப்பால், பிரசவத்திற்கு முந்தைய மற்றும் பருவமடைதல் காலங்களில் இன்ட்ராவஜினல் டோர்ஷன்களின் அதிர்வெண் அதிகரிப்பதை ஆசிரியர்கள் விளக்குகிறார்கள். இது இன்ட்ராவஜினல் டெஸ்டிகுலர் டோர்ஷனின் பொறிமுறையில், பிற காரணிகளுடன் சேர்ந்து, இனப்பெருக்க அமைப்பின் வளர்ச்சியில் உள்ள ஏற்றத்தாழ்வு ஒரு குறிப்பிட்ட பங்கை வகிக்கிறது என்பதைக் குறிக்கிறது.
அறிகுறிகள் விரை முறுக்கு
விரை முறுக்கு கடுமையான அறிகுறிகளைக் கொண்டுள்ளது. அவை விரைப்பையில், விதைப்பையின் தொடர்புடைய பாதியில் கூர்மையான வலிகளாக வெளிப்படுகின்றன, இடுப்பு பகுதி வரை பரவுகின்றன; சில நேரங்களில் குமட்டல், வாந்தி மற்றும் சரிவு நிலை ஆகியவற்றுடன் சேர்ந்து.
டெஸ்டிகுலர் டோர்ஷனுக்கான அறிகுறிகள் நோயின் காலம் மற்றும் குழந்தையின் வயதைப் பொறுத்தது. புதிதாகப் பிறந்த குழந்தைகளில், ஆரம்ப உடல் பரிசோதனையின் போது, ஸ்க்ரோட்டத்தின் பாதி வலியற்ற விரிவாக்கமாக டெஸ்டிகுலர் டோர்ஷன் பெரும்பாலும் கண்டறியப்படுகிறது. ஹைபர்மீமியா அல்லது ஸ்க்ரோட்டத்தின் தோலில் வெண்மை, அத்துடன் ஹைட்ரோசெல் ஆகியவை பெரும்பாலும் குறிப்பிடப்படுகின்றன. குழந்தைகள் அமைதியற்றவர்களாக, அழுகிறார்கள், தாய்ப்பால் கொடுக்க மறுக்கிறார்கள். வயதான குழந்தைகள் டெஸ்டிகுலர் டோர்ஷனின் அறிகுறிகளைப் பற்றி புகார் கூறுகின்றனர்: அடிவயிற்றின் கீழ் மற்றும் இடுப்பு பகுதியில் வலி. வெளிப்புற இங்ஜினல் வளையத்தில் அல்லது ஸ்க்ரோட்டத்தின் மேல் மூன்றில் ஒரு வலிமிகுந்த கட்டி போன்ற உருவாக்கம் தோன்றும். பின்னர், முறுக்கப்பட்ட டெஸ்டிகல் உயர்ந்ததாகத் தோன்றுகிறது மற்றும் அதை இன்னும் அதிகமாக உயர்த்த முயற்சிக்கும்போது, வலி தீவிரமடைகிறது (ப்ரீஹனின் அறிகுறி).
டெஸ்டிகுலர் டோர்ஷன் மற்றும் அதன் ஹைடாடிட் சிக்கல்கள்
ஸ்க்ரோட்டம் உறுப்புகளின் கடுமையான நோய்களைத் தடுப்பது, சரியான நேரத்தில் கண்டறிதல் மற்றும் சிகிச்சையளிப்பது மிகவும் முக்கியத்துவம் வாய்ந்தது. முதலாவதாக, 77-87.3% நோயாளிகள் 20 முதல் 40 வயது வரையிலான வேலை செய்யும் வயதுடையவர்கள்; இரண்டாவதாக, ஸ்க்ரோட்டம் உறுப்புகளின் கடுமையான நோய்களால் பாதிக்கப்பட்ட 40-80% நோயாளிகள் விந்தணு எபிட்டிலியத்தின் சிதைவை அனுபவிக்கின்றனர், இதன் விளைவாக, மலட்டுத்தன்மை ஏற்படுகிறது. டெஸ்டிகுலர் முறுக்குக்கான பழமைவாத சிகிச்சை டெஸ்டிகுலர் அட்ராபியுடன் முடிவடைகிறது, பின்னர் அறுவை சிகிச்சை சிகிச்சையானது டெஸ்டிகுலர் அல்லது பிற்சேர்க்கையை நீக்குகிறது, அல்லது அதன் அட்ராபியையும் நீக்குகிறது.
ஆர்க்கிபிடிடிமிடிஸுக்குப் பிறகு டெஸ்டிகுலர் அட்ராபிக்கான காரணங்கள்:
- பாரன்கிமாவில் எட்டியோலாஜிக்கல் காரணியின் நேரடி சேதப்படுத்தும் விளைவு;
- ஆட்டோ இம்யூன் ஆக்கிரமிப்பின் வளர்ச்சியுடன் ஹீமாடோடெஸ்டிகுலர் தடையை மீறுதல்;
- இஸ்கிமிக் நெக்ரோசிஸின் வளர்ச்சி.
மருத்துவ மற்றும் உருவவியல் ஆய்வுகள், விதைப்பை உறுப்புகளின் அனைத்து வகையான கடுமையான நோய்களிலும், பெரும்பாலும் ஒரே மாதிரியான செயல்முறைகள் நிகழ்கின்றன என்பதைக் காட்டுகின்றன. ஒரு சிறப்பியல்பு மருத்துவ படம் மற்றும் திசுக்களில் நியூரோடிஸ்ட்ரோபிக் மாற்றங்களால் வெளிப்படுகிறது. விதைப்பை உறுப்புகளின் கடுமையான நோய்கள் முக்கியமாக ஒரே மாதிரியான விந்தணு உருவாக்கக் கோளாறுகளை ஏற்படுத்துகின்றன, இது பாத்தோஸ்பெர்மியாவில் வெளிப்படுத்தப்படுகிறது, விந்து வெளியேறுவதில் உள்ள சுவடு கூறுகளின் உள்ளடக்கத்தை மீறுதல், கரு மற்றும் விந்தணுவின் தலையின் பரப்பளவில் குறைவு மற்றும் அவற்றில் டிஎன்ஏ உள்ளடக்கத்தில் குறைவு.
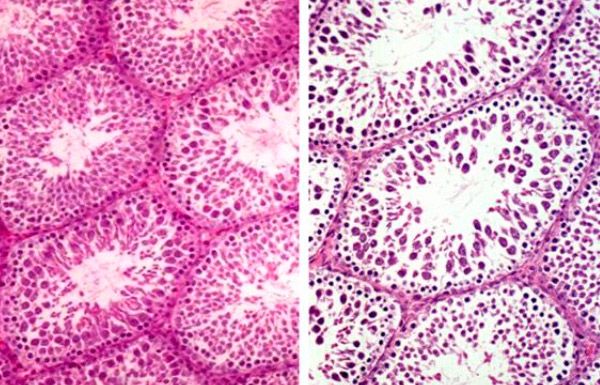
இஸ்கிமிக் நெக்ரோசிஸ் என்பது பாரன்கிமா எடிமாவின் விளைவாகும், அதன் புரத உறை. இவை அனைத்தும் சமீபத்திய ஆண்டுகளில் ஸ்க்ரோட்டம் உறுப்புகளின் கடுமையான நோய்களுக்கு ஆரம்பகால அறுவை சிகிச்சை சிகிச்சைக்கான போக்கை நியாயப்படுத்துகின்றன, ஏனெனில் இது இஸ்கிமியாவை விரைவாக நீக்குவதற்கும், நோயை சரியான நேரத்தில் கண்டறிவதற்கும், அதன் மூலம் விரையின் செயல்பாட்டுத் திறனைப் பாதுகாப்பதற்கும் அனுமதிக்கிறது. கடுமையான வலி, விரையின் எதிர்வினை ஹைட்ரோசெல் வளர்ச்சி, சீழ் மிக்க வீக்கம் மற்றும் விரையின் உறுப்புகளின் சந்தேகத்திற்குரிய சிதைவு, விரைகளின் முறுக்கு, ஹைடடிட் மற்றும் அதன் பிற்சேர்க்கைக்கு ஆரம்பகால அறுவை சிகிச்சை சுட்டிக்காட்டப்படுகிறது.
எங்கே அது காயம்?
படிவங்கள்
டெஸ்டிகுலர் முறுக்கு இரண்டு வடிவங்கள் உள்ளன.
- 1 வயதுக்குட்பட்ட குழந்தைகளில் புறம்போக்கு டெஸ்டிகுலர் முறுக்கு (பெரிட்டோனியத்தின் யோனி செயல்முறையின் பாரிட்டல் அடுக்கின் இணைப்பிற்கு மேலே) காணப்படுகிறது;
- பிறப்புறுப்புக்குள் டெஸ்டிகுலர் முறுக்கு - பெரியவர்களை விட குழந்தைகளில் அடிக்கடி நிகழ்கிறது.
கண்டறியும் விரை முறுக்கு
முழுமையான மருத்துவ வரலாற்றைப் பெற வேண்டும். சமீபத்திய ஸ்க்ரோடல் அதிர்ச்சி, டைசுரியா, ஹெமாட்டூரியா, சிறுநீர்க்குழாய் வெளியேற்றம், பாலியல் செயல்பாடு மற்றும் மருத்துவ வெளிப்பாடுகள் தொடங்கியதிலிருந்து நேரம் ஆகியவற்றைக் குறிப்பிட வேண்டும்.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ]
டெஸ்டிகுலர் முறுக்கு மருத்துவ நோயறிதல்
வயிற்று குழி, பிறப்புறுப்புகளை பரிசோதித்து மலக்குடல் பரிசோதனை செய்வது அவசியம். சிறுநீர்க் குழாயிலிருந்து வெளியேற்றம் இருப்பது அல்லது இல்லாதிருத்தல், பாதிக்கப்பட்ட விரை மற்றும் அதன் அச்சின் நிலை, எதிர் பக்கத்தில் ஹைட்ரோசெல் இருப்பது அல்லது இல்லாதிருத்தல், விரையிலோ அல்லது அதன் பிற்சேர்க்கையிலோ உள்ள இண்டூரேஷன் அல்லது அதிகப்படியான திசுக்களின் இருப்பு மற்றும் விரையின் நிறத்தில் ஏற்படும் மாற்றங்கள் ஆகியவற்றில் குறிப்பாக கவனம் செலுத்தப்பட வேண்டும்.
விதைப்பை பொதுவாக விதைப்பையின் மேல் விளிம்பில் படபடப்பு செய்யப்படுகிறது, இது விந்தணுத் தண்டு சுருக்கப்படுவதோடு தொடர்புடையது. விதைப்பை படபடப்பு செய்யும்போது சற்று வலியுடன் இருக்கும். சில நேரங்களில், முறுக்கும்போது, பிற்சேர்க்கை விந்தணுவின் முன் அமைந்துள்ளது. விந்தணுத் தண்டு முறுக்குவதால் தடிமனாகிறது. பின்னர், விதைப்பையின் வீக்கம் மற்றும் ஹைபர்மீமியா காணப்படுகிறது. நிணநீர் வடிகால் குறைபாடு காரணமாக, இரண்டாம் நிலை ஹைட்ரோசெல் ஏற்படுகிறது.
 [ 26 ]
[ 26 ]
டெஸ்டிகுலர் முறுக்கு ஆய்வக நோயறிதல்
தொற்றுநோயை விலக்க, சிறுநீர் பரிசோதனை செய்ய வேண்டும்.
டெஸ்டிகுலர் முறுக்கலின் கருவி கண்டறிதல்
டாப்ளர் அல்ட்ராசவுண்ட் மூலம், விரையின் கட்டமைப்பு மற்றும் அதன் பிற்சேர்க்கை தெளிவாகத் தெரியும்; ஒரு அனுபவம் வாய்ந்த மருத்துவர் விரையில் இரத்த ஓட்டம் இருக்கிறதா இல்லையா என்பதற்கான ஆதாரங்களைப் பெற முடியும்.

எதிரொலியியல் ரீதியாக, டெஸ்டிகுலர் முறுக்கு என்பது பாரன்கிமா படத்தின் சீரற்ற தன்மையால் வகைப்படுத்தப்படுகிறது, இது ஹைப்பர்- மற்றும் ஹைபோஎக்கோஜெனிக் பகுதிகளின் சீரற்ற மாற்றத்துடன், ஸ்க்ரோடல் இன்டெகுமென்டரி திசுக்களின் தடித்தல், எடிமாட்டஸ் ஹைப்பர்எக்கோஜெனிக் இணைப்பு மற்றும் ஒரு சிறிய அளவு ஹைட்ரோசெல் ஆகியவற்றைக் கொண்டுள்ளது. ஆரம்ப கட்டத்தில், கிரே ஸ்கேல் பயன்முறையில் ஸ்கேன் செய்யும் போது மாற்றங்கள் எதிரொலியியல் ரீதியாக கண்டறியப்படாமல் போகலாம், அல்லது அவை குறிப்பிட்டதாக இல்லாமல் இருக்கலாம் (எக்கோ அடர்த்தியில் மாற்றம்). பின்னர், கட்டமைப்பில் மாற்றம் பதிவு செய்யப்படுகிறது (இன்ஃபார்க்ஷன் மற்றும் இரத்தப்போக்கு). அறுவை சிகிச்சையின் போது மாறாத எதிரொலி அடர்த்தி கொண்ட ஒரு விதைப்பை சாத்தியமானது, அதே நேரத்தில் ஹைபோஎக்கோஜெனிக் அல்லது எதிரொலிப்புத்தன்மை கொண்ட விந்தணுக்கள் சாத்தியமானவை அல்ல என்பதை ஒப்பீட்டு ஆய்வுகள் காட்டுகின்றன.
மற்ற அனைத்து எதிரொலி அறிகுறிகளும் (அளவு, இரத்த வழங்கல் மற்றும் ஸ்க்ரோடல் தோலின் தடிமன், எதிர்வினை ஹைட்ரோசெல் இருப்பது) முன்கணிப்பு ரீதியாக முக்கியமற்றவை. திசு (ஆற்றல்) டாப்ளர் மேப்பிங்கைப் பயன்படுத்துவது அவசியம். முழுமையற்ற முறுக்கு அல்லது தன்னிச்சையான தீர்மானம் போன்ற குறைந்தபட்ச மாற்றங்களை அடையாளம் காண ஆய்வு சமச்சீராக மேற்கொள்ளப்பட வேண்டும். பாதிக்கப்பட்ட உறுப்பில், இரத்த ஓட்டம் குறைந்து முழுமையாக தீர்மானிக்கப்படவில்லை (வீக்கத்துடன், இரத்த ஓட்டம் அதிகரிக்கிறது). முறுக்கு தன்னிச்சையான நீக்கம் இரத்த ஓட்டத்தில் எதிர்வினை அதிகரிப்புக்கு வழிவகுக்கிறது, இது முந்தைய ஆய்வுகளுடன் ஒப்பிடுகையில் தெளிவாகத் தெரியும்.
சவ்வுகளின் உள்ளடக்கங்களின் தன்மையை (இரத்தம், எக்ஸுடேட்) தீர்மானிக்க, டயாபனோஸ்கோபி மற்றும் நோயறிதல் பஞ்சர் செய்யப்படுகிறது.
 [ 30 ]
[ 30 ]
என்ன செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
டெஸ்டிகுலர் டோர்ஷனின் வேறுபட்ட நோயறிதல் ஆர்க்கிடிஸ் (டெஸ்டிகுலர் வீக்கம்) மூலம் செய்யப்படுகிறது, இது தொற்று சளியை சிக்கலாக்குகிறது மற்றும் ஒவ்வாமை குயின்கேஸ் எடிமாவுடன் செய்யப்படுகிறது. பிந்தையவற்றுடன், ஒரு விதியாக, முழு விதைப்பையும் பெரிதாகி, திரவம் அதன் அனைத்து அடுக்குகளையும் ஊறவைத்து, மெல்லிய தோலின் கீழ் ஒரு நீர் குமிழியை உருவாக்குகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை விரை முறுக்கு
டெஸ்டிகுலர் முறுக்குக்கு மருந்து அல்லாத சிகிச்சை
2-3% நோயாளிகளில், வெளிப்புற கைமுறை சிதைவு அறுவை சிகிச்சை செய்வதன் மூலம் நோயின் முதல் மணிநேரத்தில் முறுக்கு நீக்கப்படலாம்.
வெளிப்புற கையேடு டெஸ்டிகுலர் சிதைவு
நோயாளி தனது முதுகில் படுக்க வைக்கப்படுகிறார்; டெஸ்டிகுலர் தலைகீழ் திசைக்கு எதிர் திசையில் டிடோர்ஷன் செய்யப்படுகிறது. வலது டெஸ்டிகல் கடிகார திசையிலும், இடது டெஸ்டிகுலர் எதிரெதிர் திசையிலும் சுழல்கிறது என்பதை நினைவில் கொள்ள வேண்டும். டெஸ்டிகுலர் அவிழ்க்கும் திசையைத் தேர்ந்தெடுக்கும்போது ஒரு வசதியான குறிப்பு புள்ளி ஸ்க்ரோட்டத்தின் சராசரி தையல் ஆகும். ஸ்க்ரோடல் திசுக்களுடன் கூடிய டெஸ்டிகல் பிடிக்கப்பட்டு ஸ்க்ரோடல் தோலின் சராசரி தையலுக்கு எதிர் திசையில் 180° சுழற்றப்படுகிறது. அதே நேரத்தில், டெஸ்டிகலின் ஒரு சிறிய கீழ்நோக்கிய இழுவை செய்யப்படுகிறது. இதற்குப் பிறகு, அது குறைக்கப்பட்டு கையாளுதல் பல முறை மீண்டும் மீண்டும் செய்யப்படுகிறது.
பிரித்தெடுத்தல் வெற்றிகரமாக இருந்தால், விதைப்பையில் வலி மறைந்துவிடும் அல்லது கணிசமாகக் குறையும். அது மேலும் நகரும் தன்மை பெற்று விதைப்பையில் அதன் இயல்பான நிலையை எடுக்கும். பழமைவாத பிரித்தெடுத்தல் 1-2 நிமிடங்களுக்குள் பயனற்றதாக இருந்தால், கையாளுதல் நிறுத்தப்பட்டு நோயாளிக்கு அறுவை சிகிச்சை செய்யப்படும். பிரித்தெடுத்தல் விரைவில் செய்யப்பட்டு, குழந்தை பெரியதாக இருந்தால், அறுவை சிகிச்சையின் விளைவு சிறப்பாக இருக்கும்.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ], [ 44 ]
டெஸ்டிகுலர் முறுக்கு அறுவை சிகிச்சை
அல்ட்ராசவுண்ட் செய்ய முடியாவிட்டால் அல்லது முடிவுகள் தெளிவாக இல்லை என்றால், அறுவை சிகிச்சை தலையீடு குறிக்கப்படுகிறது.
வீங்கிய ஸ்க்ரோட்டம் நோய்க்குறி ஏற்பட்டால், அவசர அறுவை சிகிச்சை அவசியம், ஏனெனில் விந்தணு இஸ்கெமியாவுக்கு மிகவும் உணர்திறன் கொண்டது மற்றும் விரைவாக இறக்கக்கூடும் (6 மணி நேரத்திற்குள் மாற்ற முடியாத மாற்றங்கள் ஏற்படும்).
அணுகல் தேர்வு முறுக்கு வடிவம் மற்றும் குழந்தையின் வயதைப் பொறுத்தது. புதிதாகப் பிறந்த குழந்தைகள் மற்றும் குழந்தைகளில், இடுப்பு அணுகல் பயன்படுத்தப்படுகிறது, ஏனெனில் அவை முக்கியமாக வெளிப்புற முறுக்கு வடிவத்தைக் கொண்டுள்ளன. வயதான குழந்தைகள் மற்றும் பெரியவர்களில், இன்ட்ராவஜினல் வடிவம் ஆதிக்கம் செலுத்துகிறது, எனவே விதைப்பை வழியாக அணுகல் மிகவும் வசதியானது.
டெஸ்டிகுலர் டோர்ஷனுக்கான அறுவை சிகிச்சை நுட்பம்
எல்லா சந்தர்ப்பங்களிலும், விரையானது டியூனிகா அல்புஜினியாவுக்கு வெளிப்படும், இது பரந்த அளவிலான பிரித்தெடுப்பை அனுமதிக்கிறது, மேலும் முறுக்கலின் வடிவம் தீர்மானிக்கப்படுகிறது. விரையானது காயத்திற்குள் இடமாற்றம் செய்யப்படுகிறது, சிதைவு செய்யப்படுகிறது, மேலும் அதன் நம்பகத்தன்மை மதிப்பிடப்படுகிறது. நுண் சுழற்சியை மேம்படுத்தவும் விரையின் பாதுகாப்பை தீர்மானிக்கவும், சோடியம் ஹெப்பரினுடன் 10-20 மில்லி 0.25-0.5% புரோக்கெய்ன் (நோவோகைன்) கரைசலை விந்தணு தண்டுக்குள் செலுத்த பரிந்துரைக்கப்படுகிறது. 15 நிமிடங்களுக்குள் இரத்த ஓட்டம் மேம்படவில்லை என்றால், ஆர்க்கியெக்டோமி குறிக்கப்படுகிறது. இரத்த ஓட்டத்தை மேம்படுத்த, ஐசோடோனிக் சோடியம் குளோரைடு கரைசலுடன் வெப்ப அழுத்தங்கள் 20-30 நிமிடங்களுக்குப் பயன்படுத்தப்படுகின்றன. இரத்த ஓட்டம் மீட்டெடுக்கப்பட்டவுடன், விரை அதன் இயல்பான நிறத்தைப் பெறுகிறது.
முழுமையான நெக்ரோசிஸ் ஏற்பட்டால் மட்டுமே விந்தணு அகற்றப்படும். பாதிக்கப்பட்ட விந்தணுவின் நம்பகத்தன்மையை தீர்மானிப்பது கடினமாக இருந்தால். யா.பி. யூடின். AF சகோவ்ஸ்கி, இயக்க மேசையில் விந்தணுவின் டிரான்சில்லுமினேஷன் பரிசோதனையைப் பயன்படுத்த பரிந்துரைக்கிறார். விந்தணுவின் டிரான்சில்லுமினேஷன் அதன் நம்பகத்தன்மையைக் குறிக்கிறது. விந்தணுவின் டிரான்சில்லுமினேஷன் அறிகுறி இல்லாத நிலையில், கீழ் துருவத்தில் உள்ள விந்தணுவின் புரத அடுக்கில் ஒரு கீறலைச் செய்ய ஆசிரியர்கள் பரிந்துரைக்கின்றனர்; இந்த கோட்டின் பாத்திரங்களிலிருந்து இரத்தப்போக்கு உறுப்பின் நம்பகத்தன்மையைக் குறிக்கிறது.
அதன் வாஸ்குலரைசேஷனை மேம்படுத்த நடவடிக்கைகள் எடுக்கப்பட்ட போதிலும், நெக்ரோடிக் விரை நிறம் மாறாது. கழுத்தை நெரித்த இடத்திற்கு கீழே உள்ள நாளங்களில் துடிப்பு இல்லை, புரத உறையின் நாளங்கள் இரத்தம் வராது. பாதுகாக்கப்பட்ட விரை, விந்தணு வடத்தின் கூறுகளை இறுக்காமல், பிற்சேர்க்கையின் கீழ் தசைநார் பின்னால் இரண்டு அல்லது மூன்று தையல்களுடன் ஸ்க்ரோடல் செப்டமில் தைக்கப்படுகிறது.
கடுமையான ஆர்க்கிபிலிடிமிடிஸைப் போலவே காயத்தில் ஒரு வடிகால் குழாய் செருகப்பட்டு, அழிவுகரமான மாற்றங்களின் தீவிரம் மற்றும் அழற்சி செயல்முறையைப் பொறுத்து, 2-3 நாட்களுக்கு நுண்ணுயிர் எதிர்ப்பிகளுடன் நிலையான நீர்ப்பாசனம் நிறுவப்படுகிறது.
கிரிப்டோர்கிடிசத்தில் டெஸ்டிகுலர் முறுக்கு ஏற்பட்டால், மேலே விவரிக்கப்பட்ட நடவடிக்கைகள் டிடோர்ஷனுக்குப் பிறகு மேற்கொள்ளப்படுகின்றன. அட்ராஃபிட் டெஸ்டிகல் அகற்றப்பட்டு, சாத்தியமான டெஸ்டிகல் ஸ்க்ரோட்டத்தில் குறைக்கப்பட்டு சரி செய்யப்படுகிறது.
மேலும் மேலாண்மை
அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில், நோயாளிகளுக்கு உணர்திறன் முகவர்கள், பிசியோதெரபி, சேதமடைந்த உறுப்பில் நுண் சுழற்சியை இயல்பாக்கும் மருந்துகள் (விந்தணு தண்டு தினசரி நோவோகைன் முற்றுகை, சோடியம் ஹெப்பரின் இன்ட்ராமுஸ்குலர் நிர்வாகம், ரியோபோலிகுளூசின் போன்றவை) பரிந்துரைக்கப்படுகின்றன. அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் ஹீமோடெஸ்டிகுலர் தடையின் ஊடுருவலைக் குறைக்க, நோயாளிகளுக்கு 6-7 நாட்களுக்கு அசிடைல்சாலிசிலிக் அமிலம் (ஒரு நாளைக்கு 0.3-1.5 கிராம்) பரிந்துரைக்கப்படுகிறது.
தேவைப்பட்டால், எதிர் பக்கத்திலிருந்து தடுப்பு ஆர்க்கிடோபெக்ஸியை எதிர்கால நடைமுறையில் டெஸ்டிகுலர் முறுக்குதலைத் தடுக்கப் பயன்படுத்தலாம்.
நோயின் பிற்பகுதியில் இறந்த விதைப்பை பாதுகாக்கப்பட்டால், நோயாளியின் உடலில் விந்தணு ஆன்டிபாடிகள் தோன்றும், விதைப்பை முறுக்கு எதிர் விதைப்பைக்கு பரவுகிறது, இது இறுதியில் மலட்டுத்தன்மைக்கு வழிவகுக்கிறது என்பது நிரூபிக்கப்பட்டுள்ளது.

