கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
கருப்பை உடல் புற்றுநோய்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
கருப்பை உடலின் வீரியம் மிக்க கட்டிகள் பின்வருமாறு: புற்றுநோய், சர்கோமா, மீசோடெர்மல் கட்டிகள் மற்றும் கோரியோகரினோமா. கருப்பை உடலின் புற்றுநோய் என்பது எண்டோமெட்ரியத்தின் (கருப்பையின் சளி சவ்வு) புற்றுநோயைக் குறிக்கிறது. எண்டோமெட்ரியல் புற்றுநோய் என்பது ஹார்மோன் சார்ந்த கட்டியாகும், அதாவது இது நாளமில்லா-வளர்சிதை மாற்றக் கோளாறுகளால் ஏற்படுகிறது, மேலும் இது பெரும்பாலும் கருப்பை மயோமா, எண்டோமெட்ரியாய்டு நோய் மற்றும் கருப்பை திசு ஹைப்பர் பிளாசியாவுடன் இணைக்கப்படுகிறது.
நோயியல்
எண்டோமெட்ரியல் புற்றுநோய் என்பது ஒரு பரவலான வீரியம் மிக்க நியோபிளாசம் ஆகும். பெண்களில் புற்றுநோயியல் நோய்களின் கட்டமைப்பில் இது இரண்டாவது இடத்தில் உள்ளது. மார்பகம், நுரையீரல் மற்றும் பெருங்குடல் புற்றுநோய்க்குப் பிறகு இது நான்காவது பொதுவான வகை புற்றுநோயாகும். கருப்பை உடல் புற்றுநோய் பெரும்பாலும் மாதவிடாய் நின்ற பிறகு இரத்தப்போக்கு உள்ள நோயாளிகளில் காணப்படுகிறது; இது வாழ்க்கையின் இந்த காலகட்டத்தில் 10% வழக்குகளில் கண்டறியப்படுகிறது. இந்த வயதில் பெண்களில் நோயறிதல் பிழைகள் இரத்தக்களரி வெளியேற்றத்தின் தவறான மதிப்பீட்டால் ஏற்படுகின்றன, இது பெரும்பாலும் மாதவிடாய் நின்ற செயலிழப்பு மூலம் விளக்கப்படுகிறது.
காரணங்கள் கருப்பை புற்றுநோய்
எண்டோமெட்ரியல் புற்றுநோயின் வளர்ச்சியில் ஒரு சிறப்பு இடம் எண்டோமெட்ரியத்தின் பின்னணி (சுரப்பி ஹைப்பர் பிளாசியா, எண்டோமெட்ரியல் பாலிப்கள்) மற்றும் முன்கூட்டிய (வித்தியாசமான ஹைப்பர் பிளாசியா மற்றும் அடினோமாடோசிஸ்) நிலைமைகளால் ஆக்கிரமிக்கப்பட்டுள்ளது.
 [ 9 ]
[ 9 ]
ஆபத்து காரணிகள்
சில நோய்கள் மற்றும் நிலைமைகள் (ஆபத்து காரணிகள்) முன்னிலையில் வீரியம் மிக்க கட்டியை உருவாக்கும் அதிக நிகழ்தகவு கொண்ட பெண்கள் ஆபத்து குழுவில் அடங்குவர். கருப்பை புற்றுநோயை உருவாக்கும் ஆபத்து குழுவில் பின்வருவன அடங்கும்:
- நிறுவப்பட்ட மாதவிடாய் காலத்தில் பெண்களுக்கு பிறப்புறுப்புப் பாதையிலிருந்து இரத்தக்களரி வெளியேற்றம் ஏற்படுகிறது.
- 50 வயதிற்குப் பிறகும் மாதவிடாய் செயல்பாடு தொடர்ந்து உள்ள பெண்கள், குறிப்பாக கருப்பை நார்த்திசுக்கட்டிகள் உள்ளவர்கள்.
- எண்டோமெட்ரியத்தின் ஹைப்பர் பிளாஸ்டிக் செயல்முறைகளால் பாதிக்கப்பட்ட எந்த வயதினரும் பெண்கள் (மீண்டும் மீண்டும் பாலிபோசிஸ், அடினோமாடோசிஸ், எண்டோமெட்ரியத்தின் சுரப்பி-சிஸ்டிக் ஹைப்பர் பிளேசியா).
- கொழுப்பு மற்றும் கார்போஹைட்ரேட் வளர்சிதை மாற்றம் (உடல் பருமன், நீரிழிவு நோய்) மற்றும் உயர் இரத்த அழுத்தம் உள்ள பெண்கள்.
- அனோவுலேஷன் மற்றும் ஹைப்பர் ஈஸ்ட்ரோஜனிசத்தை ஏற்படுத்தும் பல்வேறு ஹார்மோன் கோளாறுகள் உள்ள பெண்கள் (ஸ்டீன்-லெவென்டல் நோய்க்குறி, பிரசவத்திற்குப் பிந்தைய நியூரோஎண்டோகிரைன் நோய்கள், மயோமா, அடினோமயோசிஸ், நாளமில்லா சுரப்பியின் மலட்டுத்தன்மை).
எண்டோமெட்ரியல் புற்றுநோயின் வளர்ச்சிக்கு பங்களிக்கும் பிற காரணிகள்:
- ஈஸ்ட்ரோஜன் மாற்று சிகிச்சை.
- பாலிசிஸ்டிக் கருப்பை நோய்க்குறி.
- குழந்தை பிறப்பு வரலாறு இல்லை.
- மாதவிடாய் ஆரம்பம், தாமதமான மாதவிடாய் நிறுத்தம்.
- மது துஷ்பிரயோகம்.
அறிகுறிகள் கருப்பை புற்றுநோய்
- வெள்ளைப்படுதல். கருப்பை புற்றுநோயின் ஆரம்ப அறிகுறியாகும். வெள்ளைப்படுதல் மெல்லியதாகவும், தண்ணீராகவும் இருக்கும். குறிப்பாக உடல் உழைப்புக்குப் பிறகு இரத்தம் பெரும்பாலும் இந்த வெளியேற்றத்துடன் இணைகிறது.
- வெளிப்புற பிறப்புறுப்பில் அரிப்பு. எண்டோமெட்ரியல் புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு யோனி வெளியேற்றத்தால் ஏற்படும் எரிச்சல் காரணமாக ஏற்படலாம்.
- இரத்தப்போக்கு என்பது கட்டி சிதைவின் விளைவாக ஏற்படும் ஒரு தாமதமான அறிகுறியாகும், மேலும் இது இறைச்சி போன்ற "சாய்வுகள்", ஸ்மியர் செய்தல் அல்லது தூய இரத்தம் போன்ற வடிவங்களில் வெளியேற்றமாக வெளிப்படும்.
- வலி - இயற்கையில் தசைப்பிடிப்பு, கீழ் மூட்டுகளுக்கு பரவுதல், கருப்பையில் இருந்து வெளியேற்றம் தாமதமாகும்போது ஏற்படுகிறது. மந்தமான வலி, இயற்கையில் வலி, குறிப்பாக இரவில், கருப்பைக்கு அப்பால் செயல்முறை பரவுவதைக் குறிக்கிறது மற்றும் கட்டி ஊடுருவலால் சிறிய இடுப்பில் உள்ள நரம்பு பிளெக்ஸஸ்களை அழுத்துவதன் மூலம் விளக்கப்படுகிறது.
- சிறுநீர்ப்பை அல்லது மலக்குடலில் கட்டி வளர்ச்சியால் அருகிலுள்ள உறுப்புகளின் செயலிழப்பு.
- இந்த நோயாளிகள் உடல் பருமன் (அரிதாக எடை இழப்பு), நீரிழிவு நோய் மற்றும் உயர் இரத்த அழுத்தம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறார்கள்.
எங்கே அது காயம்?
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
நிலைகள்
தற்போது, மருத்துவ நடைமுறையில் கருப்பை புற்றுநோயின் பல வகைப்பாடுகள் பயன்படுத்தப்படுகின்றன: 1985 வகைப்பாடு, சர்வதேச FIGO வகைப்பாடு மற்றும் TNM.
 [ 18 ]
[ 18 ]
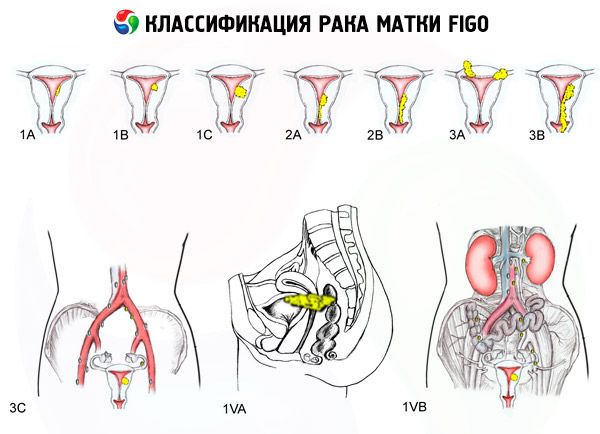
நிலைகள் வாரியாக கருப்பை புற்றுநோயின் FIGO வகைப்பாடு
காயத்தின் அளவு
- 0 - முன்-எண்டோமெட்ரியம் கார்சினோமா (எண்டோமெட்ரியத்தின் வித்தியாசமான சுரப்பி ஹைப்பர்பிளாசியா)
- 1 - கட்டி கருப்பையின் உடலுக்கு மட்டுமே வரையறுக்கப்பட்டுள்ளது, பிராந்திய மெட்டாஸ்டேஸ்கள் கண்டறியப்படவில்லை.
- 1a - கட்டி எண்டோமெட்ரியத்தில் மட்டுமே உள்ளது.
- 1b - மயோமெட்ரியத்திற்குள் 1 செ.மீ வரை ஊடுருவல்
- 2 - கட்டி கருப்பையின் உடலையும் கருப்பை வாயையும் பாதிக்கிறது, பிராந்திய மெட்டாஸ்டேஸ்கள் தீர்மானிக்கப்படவில்லை.
- 3 - கட்டி கருப்பைக்கு அப்பால் நீண்டுள்ளது, ஆனால் இடுப்புக்கு அப்பால் இல்லை.
- 3a - கட்டி கருப்பையின் சீரியஸில் ஊடுருவுகிறது மற்றும்/அல்லது கருப்பை இணைப்புகளில் மற்றும்/அல்லது இடுப்புப் பகுதியின் பிராந்திய நிணநீர் முனைகளில் மெட்டாஸ்டேஸ்கள் உள்ளன.
- 3b - கட்டி இடுப்பு திசுக்களில் ஊடுருவுகிறது மற்றும்/அல்லது யோனிக்கு மெட்டாஸ்டேஸ்கள் உள்ளன.
- 4 - கட்டி இடுப்புக்கு அப்பால் நீண்டுள்ளது மற்றும்/அல்லது சிறுநீர்ப்பை மற்றும்/அல்லது மலக்குடலில் படையெடுப்பு உள்ளது.
- 4a - கட்டி சிறுநீர்ப்பை மற்றும்/அல்லது மலக்குடலைப் பாதிக்கிறது.
- 4b - கண்டறியக்கூடிய தொலைதூர மெட்டாஸ்டேஸ்களுடன் உள்ளூர் மற்றும் பிராந்திய பரவலின் எந்த அளவிலும் உள்ள கட்டி.
TNM அமைப்பின் படி கருப்பை புற்றுநோயின் சர்வதேச வகைப்பாடு
- T0 - முதன்மை கட்டி கண்டறியப்படவில்லை.
- டிஸ் - முன் ஊடுருவும் புற்றுநோய்
- T1 - கட்டி கருப்பையின் உடலில் மட்டுமே உள்ளது.
- T1a - கருப்பை குழியின் நீளம் 8 செ.மீ.க்கு மேல் இல்லை.
- T1b - கருப்பை குழி 8 செ.மீ க்கும் அதிகமான நீளம் கொண்டது.
- T2 - கட்டி கருப்பை வாய் வரை பரவியுள்ளது, ஆனால் கருப்பைக்கு அப்பால் பரவவில்லை.
- T3 - கட்டி கருப்பைக்கு அப்பால் பரவியுள்ளது, ஆனால் இடுப்புக்குள் உள்ளது.
- T4 - கட்டி சிறுநீர்ப்பை, மலக்குடல் மற்றும்/அல்லது இடுப்புக்கு அப்பால் உள்ள புறணிக்குள் நீண்டுள்ளது.
N - பிராந்திய நிணநீர் முனைகள்
- Nx - பிராந்திய நிணநீர் முனைகளின் நிலையை மதிப்பிடுவதற்கு போதுமான தரவு இல்லை.
- N0 - பிராந்திய நிணநீர் முனைகளுக்கு மெட்டாஸ்டாசிஸ் இருப்பதற்கான எந்த ஆதாரமும் இல்லை.
- N1 - பிராந்திய நிணநீர் முனைகளில் மெட்டாஸ்டேஸ்கள்
எம் - தொலைதூர மெட்டாஸ்டேஸ்கள்
- Mx - தொலைதூர மெட்டாஸ்டேஸ்களைக் கண்டறிய போதுமான தரவு இல்லை.
- M0 - மெட்டாஸ்டேஸ்களின் அறிகுறிகள் இல்லை.
- எம் 1 - தொலைதூர மெட்டாஸ்டேஸ்கள் உள்ளன.
ஜி - ஹிஸ்டாலஜிக்கல் வேறுபாடு
- G1 - அதிக அளவு வேறுபாடு
- G2 - வேறுபாட்டின் சராசரி அளவு
- G3-4 - குறைந்த அளவிலான வேறுபாடு
படிவங்கள்
கருப்பைப் புற்றுநோயின் வரையறுக்கப்பட்ட மற்றும் பரவலான வடிவங்கள் உள்ளன. வரையறுக்கப்பட்ட வடிவத்தில், கட்டியானது கருப்பையின் பாதிக்கப்படாத சளி சவ்விலிருந்து தெளிவாகப் பிரிக்கப்பட்ட ஒரு பாலிப்பாக வளர்கிறது; பரவலான வடிவத்தில், புற்றுநோய் ஊடுருவல் முழு எண்டோமெட்ரியத்திற்கும் பரவுகிறது. கட்டி பெரும்பாலும் கருப்பையின் ஃபண்டஸ் மற்றும் குழாய் கோணங்களின் பகுதியில் ஏற்படுகிறது. தோராயமாக 80% நோயாளிகளுக்கு பல்வேறு அளவிலான வேறுபாட்டின் அடினோகார்சினோமா உள்ளது, 8-12% நோயாளிகளில் - அடினோகார்சினோமா (தீங்கற்ற செதிள் செல் வேறுபாட்டுடன் கூடிய அடினோகார்சினோமா), இது சாதகமான முன்கணிப்பைக் கொண்டுள்ளது.
மோசமான முன்கணிப்பைக் கொண்ட குறைவான பொதுவான கட்டிகளில் சுரப்பி ஸ்குவாமஸ் செல் கார்சினோமா அடங்கும், இதில் ஸ்குவாமஸ் செல் கூறு ஸ்குவாமஸ் செல் கார்சினோமாவைப் போன்றது, ஆனால் வேறுபடுத்தப்படாத சுரப்பி கூறு இருப்பதால் முன்கணிப்பு மோசமாக உள்ளது.
தெளிவான செல் புற்றுநோயைப் போலவே, ஸ்குவாமஸ் செல் கார்சினோமாவும், கருப்பை வாயின் ஒத்த கட்டிகளுடன் மிகவும் பொதுவானது, வயதான பெண்களில் ஏற்படுகிறது மற்றும் ஒரு தீவிரமான போக்கால் வகைப்படுத்தப்படுகிறது.
வேறுபடுத்தப்படாத புற்றுநோய் 60 வயதுக்கு மேற்பட்ட பெண்களில் அதிகம் காணப்படுகிறது மற்றும் எண்டோமெட்ரியல் அட்ராபியின் பின்னணியில் ஏற்படுகிறது. இது ஒரு சாதகமற்ற முன்கணிப்பையும் கொண்டுள்ளது.
எண்டோமெட்ரியல் புற்றுநோயின் அரிதான உருவவியல் மாறுபாடுகளில் ஒன்று சீரியஸ்-பாப்பிலரி புற்றுநோய் ஆகும். உருவவியல் ரீதியாக, இது சீரியஸ் கருப்பை புற்றுநோயுடன் மிகவும் பொதுவானது, இது மிகவும் தீவிரமான போக்கையும் மெட்டாஸ்டாசிஸிற்கான அதிக ஆற்றலையும் கொண்டுள்ளது.
கண்டறியும் கருப்பை புற்றுநோய்
மகளிர் மருத்துவ பரிசோதனை. கண்ணாடிகளின் உதவியுடன் பரிசோதனையின் போது, கருப்பை வாயின் நிலை மற்றும் கர்ப்பப்பை வாய் கால்வாயிலிருந்து வெளியேற்றத்தின் தன்மை தெளிவுபடுத்தப்படுகின்றன - வெளியேற்றம் சைட்டோலாஜிக்கல் பரிசோதனைக்கு எடுக்கப்படுகிறது. யோனி (ரெக்டோவஜினல்) பரிசோதனையின் போது, கருப்பையின் அளவு, பிற்சேர்க்கைகளின் நிலை மற்றும் கருப்பையக திசுக்களுக்கு கவனம் செலுத்தப்படுகிறது.
ஆஸ்பிரேஷன் பயாப்ஸி (கருப்பை குழியிலிருந்து ஆஸ்பிரேட்டின் சைட்டாலஜி) மற்றும் கருப்பை குழி மற்றும் கர்ப்பப்பை வாய் கால்வாயிலிருந்து ஆஸ்பிரேஷன் கழுவுதல் பற்றிய பரிசோதனை. ஆஸ்பிரேஷன் பயாப்ஸி மற்றும் நோயறிதல் சிகிச்சைக்கான சாத்தியக்கூறு இல்லாவிட்டால், பிந்தையது மாதவிடாய் நின்ற வயதில் செய்யப்படுகிறது.
பின்புற ஃபோர்னிக்ஸிலிருந்து எடுக்கப்பட்ட யோனி ஸ்மியர்களின் சைட்டோலாஜிக்கல் பரிசோதனை. இந்த முறை 42% வழக்குகளில் நேர்மறையான முடிவை அளிக்கிறது.
நேர்மறையான முடிவுகளின் சிறிய சதவீதம் இருந்தபோதிலும், இந்த முறையை வெளிநோயாளர் அமைப்புகளில் பரவலாகப் பயன்படுத்தலாம், அதிர்ச்சியை நீக்குகிறது மற்றும் கட்டி செயல்முறையைத் தூண்டாது.
கருப்பை குழி மற்றும் கர்ப்பப்பை வாய் கால்வாயின் தனித்தனி நோயறிதல் சிகிச்சை, ஹிஸ்டரோஸ்கோபி கட்டுப்பாட்டின் கீழ். புற்றுநோய்க்கு முந்தைய செயல்முறைகள் பெரும்பாலும் நிகழும் பகுதிகளிலிருந்து ஸ்கிராப்பிங் பெறுவது நல்லது: வெளிப்புற மற்றும் உள் OS பகுதி, அத்துடன் குழாய் கோணங்கள்.
ஹிஸ்டரோஸ்கோபி. குணப்படுத்துவதற்கு அணுக முடியாத இடங்களில் புற்றுநோய் செயல்முறையை அடையாளம் காண இந்த முறை உதவுகிறது, கட்டி செயல்முறையின் உள்ளூர்மயமாக்கல் மற்றும் பரவலை அடையாளம் காண அனுமதிக்கிறது, இது சிகிச்சை முறையைத் தேர்ந்தெடுப்பதற்கும் கதிர்வீச்சு சிகிச்சையின் செயல்திறனைத் தொடர்ந்து கண்காணிப்பதற்கும் முக்கியமானது.
கட்டி குறிப்பான்கள். எண்டோமெட்ரியல் கார்சினோமா செல்களின் பெருக்க செயல்பாட்டைத் தீர்மானிக்க, மோனோக்ளோனல் ஆன்டிபாடிகள் Ki-S2, Ki-S4, KJ-S5 ஆகியவற்றைத் தீர்மானிக்க முடியும்.
தொலைதூர மெட்டாஸ்டேஸ்களைக் கண்டறிய, வயிற்று உறுப்புகள் மற்றும் ரெட்ரோபெரிட்டோனியல் நிணநீர் முனைகளின் மார்பு எக்ஸ்ரே, அல்ட்ராசவுண்ட் மற்றும் கம்ப்யூட்டட் டோமோகிராபி செய்ய பரிந்துரைக்கப்படுகிறது.
அல்ட்ராசவுண்ட் பரிசோதனை. அல்ட்ராசவுண்ட் நோயறிதலின் துல்லியம் சுமார் 70% ஆகும். சில சந்தர்ப்பங்களில், புற்றுநோய் முனை கருப்பை தசையிலிருந்து ஒலியியல் பண்புகளின் அடிப்படையில் நடைமுறையில் வேறுபடுத்த முடியாததாக இருக்கும்.
கணக்கிடப்பட்ட டோமோகிராபி (CT). கருப்பை இணைப்புகளில் மெட்டாஸ்டேஸ்கள் மற்றும் முதன்மை பல கருப்பைக் கட்டிகளை விலக்க இது செய்யப்படுகிறது.
காந்த அதிர்வு இமேஜிங் (MRI). எண்டோமெட்ரியல் புற்றுநோயில் MRI செயல்முறையின் சரியான உள்ளூர்மயமாக்கலைத் தீர்மானிக்கவும், I மற்றும் II நிலைகளை III மற்றும் IV இலிருந்து வேறுபடுத்தவும், அதே போல் மயோமெட்ரியத்தில் படையெடுப்பின் ஆழத்தை தீர்மானிக்கவும், நோயின் I நிலை மற்றவற்றிலிருந்து வேறுபடுத்தவும் அனுமதிக்கிறது. கருப்பைக்கு வெளியே செயல்முறையின் பரவலைத் தீர்மானிப்பதில் MRI மிகவும் தகவல் தரும் முறையாகும்.
என்ன செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை கருப்பை புற்றுநோய்
கருப்பை புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளுக்கு சிகிச்சை முறையைத் தேர்ந்தெடுக்கும்போது, மூன்று முக்கிய காரணிகளைக் கருத்தில் கொள்ள வேண்டும்:
- வயது, நோயாளியின் பொதுவான நிலை, வளர்சிதை மாற்ற மற்றும் நாளமில்லா கோளாறுகளின் தீவிரம்;
- கட்டியின் ஹிஸ்டாலஜிக்கல் அமைப்பு, அதன் வேறுபாட்டின் அளவு, அளவு, கருப்பை குழியில் உள்ளூர்மயமாக்கல் மற்றும் கட்டி செயல்முறையின் பரவல்;
- சிகிச்சை மேற்கொள்ளப்படும் நிறுவனம் (மருத்துவரின் புற்றுநோயியல் பயிற்சி மற்றும் அறுவை சிகிச்சை திறன்கள் மட்டுமல்ல, நிறுவனத்தின் உபகரணங்களும் முக்கியம்).
மேற்கூறிய காரணிகளைக் கணக்கில் எடுத்துக்கொள்வதன் மூலம் மட்டுமே செயல்முறையை சரியாக நிலைநிறுத்தி போதுமான அளவு சிகிச்சையளிக்க முடியும்.
கருப்பை புற்றுநோயால் பாதிக்கப்பட்ட நோயாளிகளில் சுமார் 90% பேர் அறுவை சிகிச்சைக்கு உட்படுகிறார்கள். வழக்கமாக, கருப்பையை பிற்சேர்க்கைகளுடன் அழித்தல் செய்யப்படுகிறது. வயிற்று குழியைத் திறந்த பிறகு, இடுப்பு உறுப்புகள் மற்றும் வயிற்று குழி, ரெட்ரோபெரிட்டோனியல் நிணநீர் முனைகள் திருத்தப்படுகின்றன. கூடுதலாக, சைட்டோலாஜிக்கல் பரிசோதனைக்காக டக்ளஸ் இடத்திலிருந்து ஸ்வாப்கள் எடுக்கப்படுகின்றன.
கருப்பை புற்றுநோய்க்கான அறுவை சிகிச்சை
அறுவை சிகிச்சை சிகிச்சையின் நோக்கம் செயல்முறையின் கட்டத்தால் தீர்மானிக்கப்படுகிறது.
நிலை 1a: கட்டியின் ஹிஸ்டாலஜிக்கல் அமைப்பு மற்றும் அதன் வேறுபாட்டின் அளவைப் பொருட்படுத்தாமல், எண்டோமெட்ரியம் மட்டும் பாதிக்கப்பட்டால், கூடுதல் சிகிச்சை இல்லாமல் பிற்சேர்க்கைகளுடன் கருப்பையை ஒரு எளிய முறையில் அழித்தல் செய்யப்படுகிறது. எண்டோஸ்கோபிக் அறுவை சிகிச்சை முறைகளின் வருகையுடன், நோயின் இந்த கட்டத்தில் எண்டோமெட்ரியத்தின் நீக்கம் (டயதர்மோகோகுலேஷன்) சாத்தியமாகியுள்ளது.
நிலை 1b: மேலோட்டமான படையெடுப்பு, சிறிய கட்டியின் உள்ளூர்மயமாக்கல், கருப்பையின் மேல்-பின்புற பகுதியில் அதிக அளவு வேறுபாடு இருந்தால், கருப்பையின் ஒரு எளிய அழித்தல் பிற்சேர்க்கைகளுடன் செய்யப்படுகிறது.
மயோமெட்ரியத்தின் 1/2 பங்கு வரை படையெடுப்பு, G2 மற்றும் G3 டிகிரி வேறுபாடு, பெரிய கட்டி அளவுகள் மற்றும் கருப்பையின் கீழ் பகுதிகளில் உள்ளூர்மயமாக்கல், பிற்சேர்க்கைகளுடன் கருப்பையை அழித்தல் மற்றும் நிணநீர் அழற்சி ஆகியவை குறிக்கப்படுகின்றன. சிறிய இடுப்பின் நிணநீர் முனைகளில் மெட்டாஸ்டேஸ்கள் இல்லாத நிலையில், அறுவை சிகிச்சைக்குப் பிறகு எண்டோவஜினல் இன்ட்ராகேவிட்டரி கதிர்வீச்சு செய்யப்படுகிறது. அறுவை சிகிச்சைக்குப் பிறகு நிணநீர் அழற்சி சாத்தியமில்லை என்றால், சிறிய இடுப்பின் வெளிப்புற கதிர்வீச்சு 45-50 Gy மொத்த குவிய அளவிற்கு செய்யப்பட வேண்டும்.
நிலை 1b-2a G2-G3; 2b G1 இல், கருப்பையை பிற்சேர்க்கைகளுடன் அழித்தல் மற்றும் நிணநீர் நீக்கம் செய்யப்படுகிறது. நிணநீர் முனைகளில் மெட்டாஸ்டேஸ்கள் மற்றும் பெரிட்டோனியல் திரவத்தில் வீரியம் மிக்க செல்கள் இல்லாத நிலையில், ஆழமற்ற படையெடுப்புடன், அறுவை சிகிச்சைக்குப் பிறகு எண்டோவஜினல் இன்ட்ராகேவிட்டரி கதிர்வீச்சு செய்யப்பட வேண்டும். ஆழமான படையெடுப்பு மற்றும் குறைந்த அளவிலான கட்டி வேறுபாட்டுடன், கதிர்வீச்சு சிகிச்சை செய்யப்படுகிறது.
நிலை 3: அறுவை சிகிச்சையின் உகந்த அளவு, லிம்பேடனெக்டோமி மூலம் கருப்பையின் பிற்சேர்க்கைகளுடன் கூடிய அழிப்பாகக் கருதப்பட வேண்டும். கருப்பையில் மெட்டாஸ்டேஸ்கள் கண்டறியப்பட்டால், பெரிய ஓமண்டத்தை அகற்றுவது அவசியம். பின்னர், சிறிய இடுப்பின் வெளிப்புற கதிர்வீச்சு செய்யப்படுகிறது. பாரா-அயோர்டிக் நிணநீர் முனைகளில் மெட்டாஸ்டேஸ்கள் கண்டறியப்பட்டால், அவற்றை அகற்றுவது நல்லது. மெட்டாஸ்டேடிக் ரீதியாக மாற்றப்பட்ட நிணநீர் முனைகளை அகற்றுவது சாத்தியமில்லாத நிலையில், இந்த பகுதியின் வெளிப்புற கதிர்வீச்சைச் செய்வது அவசியம். நிலை IV இல், முடிந்தால், அறுவை சிகிச்சை, கதிர்வீச்சு மற்றும் கீமோஹார்மோனல் சிகிச்சையைப் பயன்படுத்தி ஒரு தனிப்பட்ட திட்டத்தின் படி சிகிச்சை மேற்கொள்ளப்படுகிறது.
கீமோதெரபி
இந்த வகை சிகிச்சையானது முக்கியமாக பரவலான செயல்முறை, தன்னாட்சி கட்டிகள் (ஹார்மோன் ரீதியாக சுயாதீனமானவை), அதே போல் நோயின் மறுபிறப்பு மற்றும் மெட்டாஸ்டேஸ்கள் கண்டறியப்படும்போது மேற்கொள்ளப்படுகிறது.
தற்போது, கருப்பை புற்றுநோய்க்கான கீமோதெரபி நோய்த்தடுப்பு மருந்தாகவே உள்ளது, ஏனெனில் சில மருந்துகளின் போதுமான செயல்திறன் இருந்தபோதிலும், செயல்பாட்டின் காலம் பொதுவாக குறுகியதாக இருக்கும் - 8-9 மாதங்கள் வரை.
முதல் தலைமுறை (சிஸ்பிளாட்டின்) அல்லது இரண்டாம் தலைமுறை (கார்போபிளாட்டின்) பிளாட்டினம் வழித்தோன்றல்கள், அட்ரியாமைசின், சைக்ளோபாஸ்பாமைடு, மெத்தோட்ரெக்ஸேட், ஃப்ளோரூராசில், பாஸ்பாமைடு போன்ற மருந்துகளின் சேர்க்கைகள் பயன்படுத்தப்படுகின்றன.
20% க்கும் அதிகமான வழக்குகளில் முழுமையான மற்றும் பகுதி விளைவை வழங்கும் மிகவும் பயனுள்ள மருந்துகளில், டாக்ஸோரூபிகின் (அட்ரியாமைசின், ராஸ்டோசின், முதலியன), ஃபார்மரூபிசின், முதல் மற்றும் இரண்டாம் தலைமுறையின் பிளாட்டினம் மருந்துகள் (பிளாட்டிடியம், சிஸ்ப்ளேட்டின், பிளாட்டிமைட், பிளாட்டினோல், கார்போபிளாட்டின்) ஆகியவை அடங்கும்.
அட்ரியாமைசின் (50 மி.கி/மீ2 ) மற்றும் சிஸ்பிளாட்டின் (50-60 மி.கி/மீ2 ) ஆகியவற்றின் கலவையால் மிகப்பெரிய விளைவு - 60% வரை - அடையப்படுகிறது.
பரவலான கருப்பை புற்றுநோய், அதன் மறுநிகழ்வுகள் மற்றும் மெட்டாஸ்டேஸ்கள், மோனோகெமோதெரபி மற்றும் பிற மருந்துகளுடன் இணைந்து, டாக்ஸோலைப் பயன்படுத்தலாம். மோனோதெரபியில், டாக்ஸால் ஒவ்வொரு 3 வாரங்களுக்கும் 3 மணி நேர உட்செலுத்தலாக 175 மி.கி/மீ2 என்ற அளவில் பயன்படுத்தப்படுகிறது . டாக்ஸால் (175 மி.கி/மீ2), சிஸ்பிளாட்டின் (50 மி.கி/மீ2 ) மற்றும் எபிரூபிசின் (70 மி.கி/மீ2 ) ஆகியவற்றின் கலவையுடன், சிகிச்சையின் செயல்திறன் கணிசமாக அதிகரிக்கிறது.
ஹார்மோன் சிகிச்சை
அறுவை சிகிச்சையின் போது கட்டி கருப்பைக்கு அப்பால் பரவியிருந்தால், உள்ளூர் பிராந்திய அறுவை சிகிச்சை அல்லது கதிர்வீச்சு சிகிச்சை சிகிச்சையின் முக்கிய சிக்கலை தீர்க்காது. கீமோ- மற்றும் ஹார்மோன் சிகிச்சையைப் பயன்படுத்துவது அவசியம்.
ஹார்மோன் சிகிச்சைக்கு, புரோஜெஸ்டோஜென்கள் பெரும்பாலும் பயன்படுத்தப்படுகின்றன: 17-OPC, டெப்போ-புரோவெரா, புரோவெரா, ஃபார்லுகல், டெபோஸ்டாட், மெகாஸ் ஆகியவை தமொக்சிஃபெனுடன் அல்லது இல்லாமல் இணைந்து.
மெட்டாஸ்டேடிக் செயல்முறை ஏற்பட்டால், புரோஜெஸ்டின் சிகிச்சையின் பயனற்ற தன்மை ஏற்பட்டால், சோலடெக்கை பரிந்துரைப்பது நல்லது.
எந்தவொரு உறுப்பு-பாதுகாக்கும் சிகிச்சையும் சிகிச்சைக்கு முன்னும் பின்னும் ஆழமான நோயறிதலுக்கான நிபந்தனைகளைக் கொண்ட ஒரு சிறப்பு நிறுவனத்தில் மட்டுமே செய்ய முடியும். நோயறிதல் உபகரணங்கள் மட்டுமல்ல, உருவவியல் வல்லுநர்கள் உட்பட அதிக தகுதி வாய்ந்த பணியாளர்களும் இருப்பது அவசியம். சிகிச்சையின் திறமையின்மை மற்றும் அடுத்தடுத்த அறுவை சிகிச்சையை சரியான நேரத்தில் கண்டறிவதற்கு இவை அனைத்தும் அவசியம். கூடுதலாக, நிலையான மாறும் கண்காணிப்பு அவசியம். இளம் பெண்களில் புரோஜெஸ்டோஜென்களைப் பயன்படுத்தும் குறைந்தபட்ச எண்டோமெட்ரியல் புற்றுநோய்க்கான உறுப்பு-பாதுகாக்கும் ஹார்மோன் சிகிச்சையின் சாத்தியக்கூறுகள்: 17-OPK அல்லது டெப்போ-புரோவெரா தமொக்சிஃபெனுடன் இணைந்து. மிதமான அளவிலான வேறுபாட்டுடன், ஹார்மோன் சிகிச்சை மற்றும் கீமோதெரபி ஆகியவற்றின் கலவை பயன்படுத்தப்படுகிறது (சைக்ளோபாஸ்பாமைடு, அட்ரியாமைசின், ஃப்ளோரூராசில் அல்லது சைக்ளோபாஸ்பாமைடு, மெத்தோட்ரெக்ஸேட், ஃப்ளோரூராசில்).
அதிக அல்லது மிதமான அளவிலான கட்டி வேறுபாட்டைக் கொண்ட நோயாளிகளுக்கு ஹார்மோன் சிகிச்சை பரிந்துரைக்கப்படுகிறது. அதிக அளவு கட்டி வேறுபாடு, மயோமெட்ரியத்தில் மேலோட்டமான கட்டி படையெடுப்பு, ஃபண்டஸ் அல்லது கருப்பையின் மேல் 2/3 இல் கட்டி உள்ளூர்மயமாக்கல் ஆகியவற்றுடன். 50 வயதுக்குட்பட்ட நோயாளிகளுக்கு, மெட்டாஸ்டேஸ்கள் இல்லை - ஹார்மோன் சிகிச்சை 2-3 மாதங்களுக்கு நிர்வகிக்கப்படுகிறது. எந்த விளைவும் இல்லை என்றால், கீமோதெரபிக்கு மாறுவது அவசியம்.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
கருப்பைப் புற்றுநோயைத் தடுப்பது என்பது அதிக ஆபத்துள்ள குழுக்களை அடையாளம் காண்பதை உள்ளடக்கியது. இந்தக் குழுக்கள் எண்டோமெட்ரியத்தின் சைட்டோலாஜிக்கல் கட்டுப்பாட்டுடன் வழக்கமான மகளிர் மருத்துவ பரிசோதனைகளுக்கு உட்படுத்தப்பட வேண்டும். ஒரு பெண்ணுக்கு முன்கூட்டிய நோய்கள் இருப்பது கண்டறியப்பட்டு, பழமைவாத சிகிச்சை பயனற்றதாக இருந்தால், அவளுக்கு அறுவை சிகிச்சை செய்ய வேண்டும்.

