கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பியர் ராபின் நோய்க்குறி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.

மருத்துவத்தில் ராபின் அனோமாலி என்றும் அழைக்கப்படும் பியர் ராபின் நோய்க்குறி, முகத்தின் தாடைப் பகுதியின் வளர்ச்சியின் ஒரு பிறவி நோயியல் ஆகும். இந்த நோய் அதன் அனைத்து அறிகுறிகளையும் முதன்முதலில் விவரித்த பிரெஞ்சு பல் மருத்துவர் பி. ராபினின் நினைவாக அதன் பெயரைப் பெற்றது. 1891 ஆம் ஆண்டில் மைக்ரோக்னாதியா, பிளவு அண்ணம் மற்றும் ரெட்ரோக்ளோசோப்டோசிஸ் உள்ள இரண்டு நோயாளிகளைப் பற்றிய தங்கள் அறிக்கையில் லானெலோங்கு மற்றும் மெனார்ட் முதன்முதலில் பியர் ராபின் நோய்க்குறியை விவரித்தனர். 1926 ஆம் ஆண்டில், பியர்-ராபின் கிளாசிக் நோய்க்குறியின் அறிகுறிகளைக் கொண்ட ஒரு குழந்தைக்கு இந்த நோயின் ஒரு வழக்கை வெளியிட்டார். 1974 வரை, அறிகுறிகளின் முக்கோணம் ராபின்-பியர் நோய்க்குறி என்று அழைக்கப்பட்டது. இருப்பினும், இந்த நோய்க்குறி இப்போது பல முரண்பாடுகளின் ஒரே நேரத்தில் இருப்பதன் மூலம் குறைபாடுகளை விவரிக்கப் பயன்படுகிறது.
நோயியல்
இது 8,500 நேரடி பிறப்புகளில் 1 என்ற அளவில் காணப்படும் ஒரு பன்முகத்தன்மை கொண்ட பிறவி குறைபாடாகும். X-இணைக்கப்பட்ட வடிவத்தைத் தவிர, ஆண் மற்றும் பெண் விகிதம் 1:1 ஆகும்.
இந்த நோயாளிகளில், 50% குழந்தைகளுக்கு முழுமையற்ற பிளவு மென்மையான அண்ணம் உள்ளது, மீதமுள்ளவர்கள் வளைந்த மற்றும் வழக்கத்திற்கு மாறாக உயர்ந்த அண்ணத்துடன் பிறக்கிறார்கள், ஆனால் பிளவு இல்லாமல்.
காரணங்கள் பியர் ராபின் நோய்க்குறி
இந்த நோயின் தன்னியக்க பின்னடைவு மரபுரிமையின் சாத்தியக்கூறு கருதப்படுகிறது. காரணத்தைப் பொறுத்து இரண்டு வகையான நோய்க்குறிகள் உள்ளன: தனிமைப்படுத்தப்பட்டவை மற்றும் மரபணு ரீதியாக தீர்மானிக்கப்பட்டவை. கரு வளர்ச்சியின் போது தாடையின் கீழ் பகுதியை அழுத்துவதன் காரணமாக தனிமைப்படுத்தப்பட்ட வகை உருவாகிறது. சுருக்கம் இதனால் உருவாகலாம்:
- கருப்பையில் உள்ளூர் முத்திரைகள் இருப்பது (நீர்க்கட்டிகள், வடுக்கள், கட்டிகள்).
- பல கர்ப்பம்.
மேலும், கருவில் தாடையின் வளர்ச்சி பின்வருவனவற்றால் பாதிக்கப்படலாம்:
- கர்ப்ப காலத்தில் எதிர்பார்க்கும் தாய் அனுபவித்த வைரஸ் தொற்றுகள்.
- நியூரோட்ரோபிக் கோளாறுகள்.
- கர்ப்பிணிப் பெண்ணின் உடலில் போதுமான அளவு ஃபோலிக் அமிலம் இல்லை.
நோய் தோன்றும்
பியர் ராபின் நோய்க்குறி, மகப்பேறுக்கு முற்பட்ட காலத்தில் பல்வேறு வகையான நோய்க்குறியீடுகளால் ஏற்படும் கரு கோளாறுகளால் ஏற்படுகிறது.
பியர் ராபின் நோய்க்குறியின் நிகழ்வை விளக்கக்கூடிய மூன்று நோய்க்குறியியல் கோட்பாடுகள் உள்ளன.
இயந்திரவியல் கோட்பாடு: இந்தக் கோட்பாடுதான் மிகவும் சாத்தியமானது. கர்ப்பத்தின் 7வது மற்றும் 11வது வாரங்களுக்கு இடையில் கீழ்த்தாடை கருவியின் வளர்ச்சியின்மை ஏற்படுகிறது. வாய்வழி குழியில் நாக்கின் உயர்ந்த நிலை அண்ணத்தில் பிளவுகள் உருவாக வழிவகுக்கிறது, இதன் காரணமாக வேனா காவா மூடாது. இந்தக் கோட்பாடு உன்னதமான தலைகீழ் U- வடிவ பிளவு மற்றும் தொடர்புடைய பிளவு உதடு இல்லாததை விளக்குகிறது. அம்னோடிக் திரவம் இல்லாதது கன்னத்தின் சிதைவுக்கும், வேனா காவாவிற்கு இடையில் நாக்கை அழுத்துவதற்கும் வழிவகுக்கும் என்பதால், ஒலிகோஹைட்ராம்னியோஸ் காரணவியலில் ஒரு பங்கைக் கொண்டிருக்கலாம்.
நரம்பியல் கோட்பாடு: நாக்கு மற்றும் தொண்டைத் தூண்களின் தசைகளின் எலக்ட்ரோமோகிராஃபி மூலம் நரம்பியல் வளர்ச்சியில் தாமதம் குறிப்பிடப்பட்டுள்ளது, மேலும் ஹைப்போகுளோசல் நரம்பில் கடத்தல் தாமதம் காரணமாக சுவை கண்டறியப்படுகிறது.
ரோம்பென்செபாலனின் டிஸ்நியூரோரெகுலேஷன் கோட்பாடு: இந்த கோட்பாடு ஆன்டோஜெனீசிஸின் போது ரோம்பென்செபாலனின் வளர்ச்சியில் ஏற்படும் இடையூறுகளை அடிப்படையாகக் கொண்டது.
குழந்தையின் தாடையின் கீழ் பகுதி போதுமான அளவு வளர்ச்சியடையாததால் வாய்வழி குழி கணிசமாகக் குறைகிறது. இது, சூடோமேக்ரோக்ளோசியா என்று அழைக்கப்படுவதை ஏற்படுத்துகிறது, அதாவது நாக்கு தொண்டைச் சுவரின் பின்புறம் இடம்பெயர்கிறது. இந்த நோயியல் காற்றுப்பாதை அடைப்பு வளர்ச்சிக்கு வழிவகுக்கிறது.
குழந்தை அழும் வரை அல்லது நகரும் வரை, காற்றுப்பாதை தெளிவாக இருக்கும், ஆனால் குழந்தை தூங்கியவுடன், மீண்டும் அடைப்பு ஏற்படுகிறது.
சுவாசக் கோளாறுகள் காரணமாக, குழந்தைக்கு உணவளிக்கும் செயல்முறை மிகவும் கடினமாக உள்ளது. இந்த நேரத்தில், காற்றுப்பாதை அடைப்பு எப்போதும் ஏற்படுகிறது. மருத்துவ திருத்தம் எதுவும் பயன்படுத்தப்படாவிட்டால், அத்தகைய நோயியல் முழு உடலையும் கடுமையாக சோர்வடையச் செய்து மரணத்திற்கு கூட வழிவகுக்கும்.
அறிகுறிகள் பியர் ராபின் நோய்க்குறி
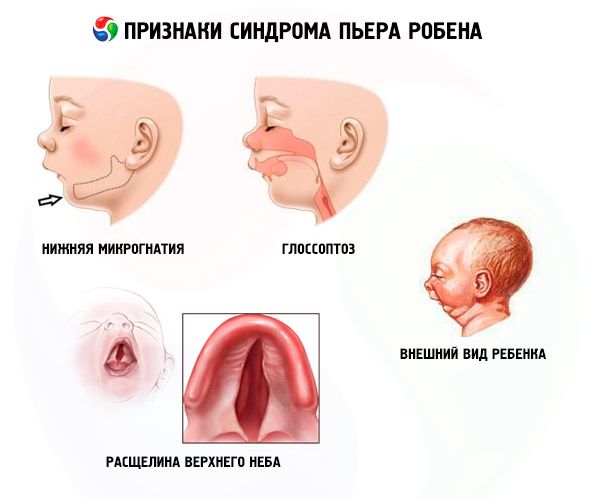
இந்த நோய் மூன்று முக்கிய அறிகுறிகளால் வகைப்படுத்தப்படுகிறது:
- கீழ் மைக்ரோக்னாதியா (கீழ் தாடை வளர்ச்சியடையாதது, இந்த நோயின் 91.7% நிகழ்வுகளில் ஏற்படுகிறது). இது கீழ் பல் வளைவு மேல் வளைவுக்குப் பின்னால் 10-12 மிமீ பின்வாங்குவதன் மூலம் வகைப்படுத்தப்படுகிறது. கீழ் தாடை ஒரு சிறிய உடலைக் கொண்டுள்ளது, ஒரு மழுங்கிய கோணத்தைக் கொண்டுள்ளது. குழந்தை தோராயமாக 5-6 வயதில் சாதாரண வளர்ச்சியை அடைகிறது.
- குளோசோப்டோசிஸ் (70-85% வழக்குகளில் காணப்படும் போதுமான வளர்ச்சியின்மை காரணமாக நாக்கைத் திரும்பப் பெறுதல்).
- மேக்ரோகுளோசியா மற்றும் அன்கிலோகுளோசியா ஆகியவை ஒப்பீட்டளவில் அரிதான அறிகுறிகளாகும், அவை 10-15% வழக்குகளில் காணப்படுகின்றன.
- வானத்தில் ஒரு விரிசல் தோன்றுகிறது.
- பிராடிப்னியா மற்றும் மூச்சுத் திணறல்.
- லேசான சயனோசிஸ்.
- குழந்தைக்கு உணவளிக்க முயற்சிக்கும் போது பெரும்பாலும் ஏற்படும் மூச்சுத்திணறல்.
- விழுங்குவது சாத்தியமற்றது அல்லது மிகவும் கடினம்.
- வாந்தி வருவது போல் இருக்கிறது.
- 75% வழக்குகளில் காது குழியில் கோளாறுகள்.
- 60% நோயாளிகளில் கடத்தும் கேட்கும் இழப்பு ஏற்படுகிறது, அதே நேரத்தில் வெளிப்புற செவிவழி கால்வாயின் அட்ரேசியா 5% நோயாளிகளில் மட்டுமே ஏற்படுகிறது, தற்காலிக எலும்பின் மாஸ்டாய்டு குழியின் போதுமான நியூமேடிசேஷன் இல்லை.
- உள் காது முரண்பாடுகள் (பக்கவாட்டு அரைவட்டக் கால்வாய்களின் அப்லாசியா, பெரிய வெஸ்டிபுலர் நீர்க்குழாய், கோக்லியர் முடி செல்கள் இழப்பு).
- நாசி குறைபாடுகள் அரிதானவை மற்றும் முக்கியமாக நாசி வேரின் முரண்பாடுகளைக் கொண்டிருக்கும்.
- பல் குறைபாடுகள் 30% வழக்குகளில் ஏற்படுகின்றன. பியர் ராபின் நோய்க்குறி உள்ள நோயாளிகளில் தோராயமாக 10-15% பேருக்கு லாரிங்கோமலேசியா மற்றும் வேலோபார்னீஜியல் பற்றாக்குறை ஏற்படுகிறது.
பியர் ராபின் நோய்க்குறியின் அமைப்பு ரீதியான அம்சங்கள்
பதிவுசெய்யப்பட்ட 10-85% வழக்குகளில் முறையான வளர்ச்சி முரண்பாடுகள் விவரிக்கப்பட்டுள்ளன.
10-30% நோயாளிகளில் கண் அசாதாரணங்கள் ஏற்படுகின்றன. அவற்றில் பின்வருவன அடங்கும்: ஹைப்பரோபியா, மயோபியா, ஆஸ்டிஜிமாடிசம், கார்னியல் ஸ்களீரோசிஸ் மற்றும் நாசோலாக்ரிமல் குழாயின் ஸ்டெனோசிஸ்.
இருதய நோய்கள்: தீங்கற்ற இதய முணுமுணுப்புகள், நுரையீரல் தமனி ஸ்டெனோசிஸ், காப்புரிமை டக்டஸ் ஆர்ட்டெரியோசஸ், ஓவல் ஜன்னல், ஏட்ரியல் செப்டல் குறைபாடு மற்றும் நுரையீரல் உயர் இரத்த அழுத்தம். அவற்றின் பரவல் 5-58% வரை மாறுபடும்.
தசைக்கூட்டு அமைப்பு தொடர்பான முரண்பாடுகள் (70-80% வழக்குகள்): சிண்டாக்டிலி, டிஸ்பிளாஸ்டிக் ஃபாலாஞ்சஸ், பாலிடாக்டிலி, கிளினோடாக்டிலி, மூட்டுகளின் ஹைப்பர்மொபிலிட்டி மற்றும் மேல் மூட்டுகளின் ஒலிகோடாக்டிலி. கீழ் மூட்டுகளின் முரண்பாடுகள்: கால் முரண்பாடுகள் (கிளப்ஃபுட், மெட்டாடார்சல் சேர்க்கை), தொடை எலும்பு குறைபாடுகள் (வால்கஸ் அல்லது வரஸ் இடுப்பு, குறுகிய தொடை எலும்புகள்), இடுப்பு முரண்பாடுகள் (பிறவி இடப்பெயர்வு, சுருக்கங்கள்), முழங்கால் மூட்டு முரண்பாடுகள் (ஜெனு வால்கஸ், சின்கோண்ட்ரோசிஸ்). முதுகெலும்பு நெடுவரிசையின் குறைபாடுகள்: ஸ்கோலியோசிஸ், கைபோசிஸ், லார்டோசிஸ், முதுகெலும்பு டிஸ்ப்ளாசியா, சாக்ரம் மற்றும் கோசிஜியல் சைனஸின் ஏஜென்சிஸ்.
மத்திய நரம்பு மண்டல நோயியல்: கால்-கை வலிப்பு, நரம்பு மண்டலத்தின் வளர்ச்சியில் தாமதம், ஹைட்ரோகெபாலஸ். மத்திய நரம்பு மண்டல குறைபாடுகளின் அதிர்வெண் சுமார் 50% ஆகும்.
பிறப்புறுப்பு கோளாறுகள்: இறங்காத விந்தணுக்கள் (25%), ஹைட்ரோநெஃப்ரோசிஸ் (15%), மற்றும் ஹைட்ரோசெல் (10%).
தொடர்புடைய நோய்க்குறிகள் மற்றும் நிலைமைகள்: ஸ்டிக்லர் நோய்க்குறி, ட்ரைசோமி 11q நோய்க்குறி, ட்ரைசோமி 18, 4q நீக்குதல் நோய்க்குறி, ருமாட்டாய்டு ஆர்த்ரோபதி, ஹைபோகாண்ட்ரோபிளாசியா, மோபியஸ் நோய்க்குறி.
நிலைகள்
குழந்தையின் சுவாசக் குழாயின் நிலையைப் பொறுத்து, நோயின் தீவிரத்தில் மூன்று நிலைகள் உள்ளன:
- லேசானது - உணவளிப்பதில் சிறிய பிரச்சினைகள் உள்ளன, ஆனால் சுவாசிப்பது கிட்டத்தட்ட கடினம் அல்ல. சிகிச்சை வெளிநோயாளர் அடிப்படையில் மேற்கொள்ளப்படுகிறது.
- மிதமான - சுவாசிப்பது மிதமான கடினம், குழந்தைக்கு உணவளிப்பது மிதமான கடினம். சிகிச்சை ஒரு மருத்துவமனையில் மேற்கொள்ளப்படுகிறது.
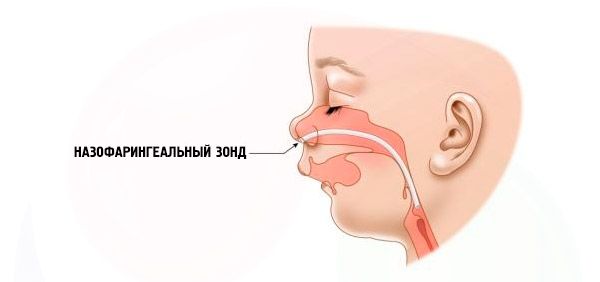
- கடுமையானது - சுவாசிப்பது மிகவும் கடினம், குழந்தைக்கு சாதாரணமாக உணவளிக்க முடியாது. சிறப்பு சாதனங்களைப் பயன்படுத்துவது அவசியம் (இன்ட்ரானாசல் ப்ரோப்).
சிக்கல்கள் மற்றும் விளைவுகள்
மைக்ரோக்னாதியா மற்றும் குளோசோப்டோசிஸ் ஆகியவற்றின் கலவையானது குழந்தைக்கு உணவளிக்கும் போது கடுமையான சுவாச சிக்கல்கள் மற்றும் பிரச்சனைகளுக்கு வழிவகுக்கும்.
பியர் ராபின் நோய்க்குறி பின்வரும் சிக்கல்களை ஏற்படுத்துகிறது:
- காற்றுப்பாதை அடைப்பு காரணமாக ஸ்ட்ரைடோஸ் சுவாசம். லாரிங்கோமலேசியா அல்லது தூக்கத்தில் மூச்சுத்திணறல் கூட.
- குழந்தையின் சைக்கோமோட்டர் வளர்ச்சி அவரது சகாக்களை விட மிகவும் பின்தங்கியிருக்கிறது.
- உடல் வளர்ச்சியும் பின்தங்கியுள்ளது.
- நோயாளிகளின் பேச்சு பலவீனமடைகிறது.
- அடிக்கடி ஏற்படும் காது தொற்றுகள் நாள்பட்டதாகி, கேட்கும் திறனைக் குறைக்கும்.
- தடைசெய்யும் தூக்க மூச்சுத்திணறல் நோய்க்குறி, தூக்கத்தில் இறப்பு ஏற்படுவது 14-91% வழக்குகளில் வேறுபடுகிறது.
- பற்களில் பிரச்சனைகள்.
கண்டறியும் பியர் ராபின் நோய்க்குறி
பியர் ராபின் நோய்க்குறியைக் கண்டறிவது கடினம் அல்ல. இது மருத்துவ வெளிப்பாடுகளை அடிப்படையாகக் கொண்டது. பிற நோய்க்குறியீடுகளை விலக்க, ஒரு மரபியல் நிபுணரை அணுகுவது மிகவும் முக்கியம்.
ராபினின் பிறவி ஒழுங்கின்மை உள்ள குழந்தைகளுக்கு பிறப்பிலிருந்தே சுவாசப் பிரச்சினைகள் உள்ளன, ஏனெனில் நாக்கு தொடர்ந்து பின்னோக்கிச் செல்கிறது. குழந்தை அமைதியற்றது, அவரது தோல் நீல நிறமாக உள்ளது, மூச்சை உள்ளிழுக்கும்போது மார்பிலிருந்து மூச்சுத்திணறல் வெளியேறுகிறது. உணவளிக்கும் போது மூச்சுத் திணறல் ஏற்படலாம். குழந்தையின் அசாதாரண தோற்றத்தாலும் நோயறிதலைச் செய்யலாம் - "பறவை முகம்". பெரும்பாலும், நோயாளிகள் பிற குறைபாடுகளை உருவாக்குகிறார்கள்: மயோபியா, கண்புரை, மரபணு அமைப்பின் நோயியல், இதய நோயியல், முதுகெலும்பு வளர்ச்சியில் முரண்பாடுகள்.
இந்த மருத்துவ வெளிப்பாடுகளின் அடிப்படையில், ஒரு நிபுணருக்கு சரியான நோயறிதலைச் செய்வது கடினமாக இருக்காது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை பியர் ராபின் நோய்க்குறி
பியர் ராபின் நோய்க்குறி உள்ள குழந்தை பிறந்த உடனேயே சிகிச்சை மேற்கொள்ளப்படுகிறது. நோய் லேசானதாக இருந்தால், நோயாளியின் நிலையை மேம்படுத்த, குழந்தையை தொடர்ந்து செங்குத்தாகப் பிடிப்பது அல்லது வயிற்றில் படுக்க வைப்பது அவசியம். குழந்தையின் தலையை மார்பில் சாய்க்க வேண்டும். உணவளிக்கும் போது, உணவு சுவாசக் குழாயில் செல்லாமல் இருக்க குழந்தையை கிடைமட்ட நிலையில் வைத்திருப்பது பரிந்துரைக்கப்படவில்லை.
கீழ் தாடையின் வளர்ச்சியின்மை மிகவும் உச்சரிக்கப்பட்டால், பின்வாங்கிய நாக்கை இயல்பான உடலியல் நிலைக்குக் கொண்டுவர அறுவை சிகிச்சை தலையீடு பயன்படுத்தப்படுகிறது. கடுமையான சந்தர்ப்பங்களில், நாக்கு மேலே இழுக்கப்பட்டு கீழ் உதட்டில் பொருத்தப்படும். மிகவும் கடுமையான சந்தர்ப்பங்களில், கீழ் தாடையின் ட்ரக்கியோஸ்டமி, குளோசோபெக்ஸி மற்றும் கவனச்சிதறல் ஆஸ்டியோஜெனீசிஸ் ஆகியவை செய்யப்பட வேண்டும்.
பழமைவாத சிகிச்சையும் பயன்படுத்தப்படுகிறது.
மருந்துகள்
ஃபீனோபார்பிட்டல். தூக்க மாத்திரை மற்றும் மயக்க மருந்து, வலிப்பு எதிர்ப்பு விளைவைக் கொண்டுள்ளது. ஒவ்வொரு மாத்திரையிலும் 100 மில்லி ஃபீனோபார்பிட்டல் உள்ளது. மருந்தளவு தனிப்பட்டது, ஏனெனில் இது நோயின் தீவிரம் மற்றும் குழந்தையின் நிலையைப் பொறுத்தது. கல்லீரல் செயலிழப்பு, ஹைபர்கினிசிஸ், இரத்த சோகை, தசைநார் அழற்சி, போர்பிரியா, நீரிழிவு நோய், மனச்சோர்வு மற்றும் கூறுகளுக்கு சகிப்புத்தன்மை இல்லாத நோயாளிகளுக்கு இந்த மருந்து தடைசெய்யப்பட்டுள்ளது. இதை எடுத்துக் கொள்ளும்போது பின்வரும் அறிகுறிகள் சாத்தியமாகும்: தலைச்சுற்றல், ஆஸ்தீனியா, மாயத்தோற்றம், அக்ரானுலோசைட்டோசிஸ், குமட்டல், குறைந்த இரத்த அழுத்தம் மற்றும் ஒவ்வாமை.
குளோனாசெபம். கால்-கை வலிப்பு சிகிச்சைக்காக பரிந்துரைக்கப்படும் மருந்து. இந்த மருந்தில் குளோனாசெபம் என்ற செயலில் உள்ள பொருள் உள்ளது, இது பென்சோடியாசெபைன் வழித்தோன்றலாகும். இது வலிப்பு எதிர்ப்பு, ஆன்சியோலிடிக் மற்றும் தசை தளர்த்தி விளைவுகளைக் கொண்டுள்ளது. மருந்தளவு கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது, ஆனால் அதிகபட்சம் - ஒரு நாளைக்கு 250 mcg ஐ விட அதிகமாக இருக்கக்கூடாது. தூக்கமின்மை, தசை ஹைபர்டோனியா, சைக்கோமோட்டர் கிளர்ச்சி, பீதி கோளாறுகள் ஏற்பட்டால் எடுத்துக்கொள்ள வேண்டாம். எடுத்துக்கொள்ளும்போது பின்வரும் அறிகுறிகள் சாத்தியமாகும்: சோம்பல், குமட்டல், டிஸ்மெனோரியா, தலைவலி, லுகோபீனியா, சிறுநீர் தக்கவைத்தல் அல்லது அடங்காமை, அலோபீசியா, ஒவ்வாமை.
சிபாசோன். கரைசல் மற்றும் மலக்குடல் மாத்திரைகள் வடிவில் கிடைக்கிறது. செயலில் உள்ள பொருள் பென்சோடியாசெபைன் வழித்தோன்றல் (சிபாசோன்) ஆகும். இது ஒரு மயக்க மருந்து, ஆன்சியோலிடிக், வலிப்பு எதிர்ப்பு விளைவைக் கொண்டுள்ளது. மருந்தளவு தனிப்பட்டது. நாள்பட்ட ஹைப்பர் கேப்னியா, மயஸ்தீனியா, பென்சோடியாசெபைன் சகிப்புத்தன்மை இல்லாத நோயாளிகள் மருந்தை உட்கொள்வது தடைசெய்யப்பட்டுள்ளது. மருந்தைப் பயன்படுத்தும் போது, பின்வரும் அறிகுறிகள் உருவாகலாம்: குமட்டல், மலச்சிக்கல், தலைவலி, தலைச்சுற்றல், விக்கல், சிறுநீர் அடங்காமை, ஒவ்வாமை.
கார்டெக்சின் லியோபிலிசேட். நூட்ரோபிக் விளைவைக் கொண்ட ஒரு மருந்து. இந்த மருந்தில் நீரில் கரையக்கூடிய பாலிபெப்டைட் பின்னங்கள் மற்றும் கிளைசின் ஆகியவை உள்ளன. மருந்தளவு தனிப்பட்டது மற்றும் நோயாளியின் நிலைக்கு ஏற்ப கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகிறது. கார்டெக்சின் சகிப்புத்தன்மை இல்லாத நோயாளிகள் மருந்தை உட்கொள்வது தடைசெய்யப்பட்டுள்ளது. மருந்து ஒவ்வாமை எதிர்வினைகளை ஏற்படுத்தக்கூடும்.
பிசியோதெரபி சிகிச்சை
பொதுவாக, நோய்க்குறியின் லேசான நிலைகளில், நிலை சிகிச்சை பயன்படுத்தப்படுகிறது, அங்கு குழந்தை தனது வயிற்றில் நிமிர்ந்த நிலையில் வைக்கப்படும், ஈர்ப்பு விசை கீழ் தாடையை சரியாக வளர கட்டாயப்படுத்தும் வரை.
அறுவை சிகிச்சை
குளோசோப்டோசிஸை சரிசெய்ய அறுவை சிகிச்சை முதன்மையாகப் பயன்படுத்தப்படுகிறது. பல முறைகள் உள்ளன:
- வெள்ளி நூலால் நாக்கைத் தாங்குதல். இந்த நூல் ஈறுகளின் கீழ் பகுதி மற்றும் கீழ் உதட்டின் வழியாகச் செலுத்தப்படுகிறது. இந்த முறை டக்ளஸ் என்று அழைக்கப்படுகிறது.
- டுஹாமெல் முறை - நோயாளியின் நாக்கின் அடிப்பகுதி மற்றும் இரண்டு கன்னங்கள் வழியாக ஒரு தடிமனான வெள்ளி நூல் செலுத்தப்படுகிறது. முப்பது நாட்களுக்கு மேல் பயன்படுத்த வேண்டாம்.
- நாக்கை நீட்டித்தல் மற்றும் சரிசெய்தல் ஆகியவற்றிற்கான எலும்பியல் சாதனங்கள்.
- ஒரு வருட வயதில், பிளவுபட்ட அண்ணத்தை சரிசெய்ய அறுவை சிகிச்சை செய்யலாம்.
முன்அறிவிப்பு
நோயின் முன்கணிப்பு மற்றும் போக்கு கடுமையானது. பெரும்பாலும், நோயின் மிதமான மற்றும் கடுமையான கட்டத்தில் வாழ்க்கையின் முதல் நாட்களில் மரணம் ஏற்படுகிறது (காரணம் மூச்சுத்திணறல்). மேலும், ஏராளமான தொற்றுகள் காரணமாக முதல் ஆண்டில் இறப்பு ஏற்படும் ஆபத்து மிகவும் அதிகமாக உள்ளது.
இரண்டு வயதுக்கு மேற்பட்ட நோயாளிகளுக்கு, முன்கணிப்பு சாதகமானது.
 [ 36 ]
[ 36 ]

