கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பியோஜெனிக் கிரானுலோமா: காரணங்கள், சிக்கல்கள், நீக்கம் மற்றும் நாட்டுப்புற சிகிச்சை.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
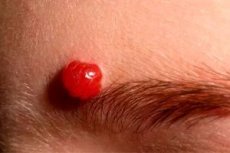
நோயியல்
பெரும்பாலும், பியோஜெனிக் கிரானுலோமாக்கள் 3 வயது வரையிலான சிறுவர்களிடமும், ஆறு முதல் 15 வயது வரையிலும் காணப்படுகின்றன.
கர்ப்ப காலத்தில் அல்லது மாதவிடாய் நின்ற காலத்தில் பெண்களில் 1-2% வழக்குகளில் கிரானுலோமாக்கள் காணப்படுகின்றன, இது உடலில் ஏற்படும் வியத்தகு ஹார்மோன் மாற்றங்களுடன் தொடர்புடையது.
காரணங்கள் பியோஜெனிக் கிரானுலோமா
ஒருவருக்கு பியோஜெனிக் கிரானுலோமா ஏற்படுவதற்கான சரியான காரணங்கள் இன்னும் தீர்மானிக்கப்படவில்லை. பல்வேறு தொற்றுகள், காயங்கள், பிற நோய்கள் அல்லது அதிகப்படியான முழுமையான உடல் சுகாதாரம் கூட அதன் வளர்ச்சியைத் தூண்டக்கூடும் என்று நிபுணர்கள் தெரிவிக்கின்றனர்.
பியோஜெனிக் கிரானுலோமாவின் தோராயமாக 25% வழக்குகள் தோலின் ஒருமைப்பாட்டை மீறுவதோடு, தீக்காயங்களுடன் தொடர்புடையவை. ஒரு பெண்ணின் நீண்டகால கருத்தடை மருந்துகள் அல்லது சில மருந்துகளின் வெளிப்புற பயன்பாட்டின் விளைவாக இந்த நோய் ஏற்பட்ட சந்தர்ப்பங்கள் உள்ளன.
வெளிப்புற மற்றும் உள் ஆபத்து காரணிகள் உள்ளன, அவற்றின் இருப்பு பியோஜெனிக் கிரானுலோமாவின் அபாயத்தை அதிகரிக்கிறது.
- வெளிப்புற காரணிகள்:
- தோல் காயங்கள்;
- தனிப்பட்ட சுகாதார விதிகளை கடைபிடிக்க முழுமையாகத் தவறியது, அல்லது அவற்றை அதிகமாகக் கடைப்பிடிப்பது;
- தோலின் சுரப்பு செயல்பாட்டின் கோளாறுகள்.
- உள் காரணிகள்:
- தொற்று நோய்கள்;
- செரிமான கோளாறுகள்;
- நாளமில்லா சுரப்பி கோளாறுகள்;
- வளர்சிதை மாற்றக் கோளாறுகள்;
- மன அழுத்தம், உளவியல் அதிர்ச்சி;
- நாள்பட்ட உட்பட விஷம்;
- நோயெதிர்ப்பு குறைபாடு நிலைகள், எய்ட்ஸ்.
நோய் தோன்றும்
பியோஜெனிக் கிரானுலோமா பல காரணங்களின் செல்வாக்கின் விளைவாக தோன்றலாம். இதன் அடிப்படையில், கிரானுலோமாக்கள் வழக்கமாக பல வகைகளாகப் பிரிக்கப்படுகின்றன:
- காசநோய், பாலியல் ரீதியாக பரவும் நோய்த்தொற்றுகள், மூளையழற்சி போன்ற பல்வேறு நோய்த்தொற்றுகளின் பின்னணியில் தொற்று பியோஜெனிக் கிரானுலோமாக்கள் உருவாகின்றன.
- ஃபிஸ்துலாக்கள், அழற்சி கூறுகள், தோலின் மாசுபட்ட பகுதிகள் போன்றவற்றுக்கு அருகில் தொற்று அல்லாத பியோஜெனிக் கிரானுலோமாக்கள் தோன்றும்.
- அறியப்படாத தோற்றம் கொண்ட பியோஜெனிக் கிரானுலோமாக்கள் கிட்டத்தட்ட எந்த நோயின் விளைவாகவும் இருக்கலாம், ஆனால் பெரும்பாலான சந்தர்ப்பங்களில் அவற்றின் தோற்றத்திற்கான காரணங்களை தீர்மானிக்க முடியாது.
அறிகுறிகள் பியோஜெனிக் கிரானுலோமா
பியோஜெனிக் கிரானுலோமாவின் முதல் அறிகுறிகள், தூண்டும் காரணியை வெளிப்படுத்திய சுமார் 15-20 நாட்களுக்குப் பிறகு தோன்றும். முதலில், உருவாக்கம் மிகப் பெரியதாக இல்லை மற்றும் சில மில்லிமீட்டர் விட்டம் மட்டுமே இருக்கும். பியோஜெனிக் கிரானுலோமாவின் சில வகைகள் ஒரு தண்டு கொண்டிருக்கும், ஆனால் ஒரு புள்ளி வடிவத்திலும் - வட்டமான அல்லது நீள்வட்ட வடிவத்திலும் அமைந்திருக்கும்.
பெரும்பாலான சந்தர்ப்பங்களில், கிரானுலோமா செர்ரி-சிவப்பு நிறத்தைக் கொண்டுள்ளது மற்றும் அடர்த்தியான மீள் முடிச்சு போல் தெரிகிறது, அதன் எல்லைகள் உரிக்கப்பட்ட எபிடெலியல் திசுக்களாகும்.
பியோஜெனிக் கிரானுலோமா பெரும்பாலும் வலியுடன் இருக்காது: ஓய்விலோ அல்லது அழுத்தும்போதோ அல்ல.
கிரானுலோமா அளவு மிக விரைவாக அதிகரிக்கிறது: 2-3 வாரங்களுக்குள் அதன் விட்டம் அதன் வரம்பை அடையும்.
பியோஜெனிக் உருவாக்கம் எளிதில் சேதமடையக்கூடும், மேலும் இரத்தப்போக்கு அல்லது புண்ணை கூட ஏற்படுத்தும்.
பரிசோதனையின் போது, நிணநீர் கணுக்களின் வீக்கம் எப்போதும் கண்டறியப்படுவதில்லை, ஆனால் பரவலான தொற்று முன்னிலையில் மட்டுமே.
பெரும்பாலான சந்தர்ப்பங்களில், பியோஜெனிக் கிரானுலோமா ஒற்றை முடிச்சாக உருவாகிறது. பல புண்கள் மிகவும் குறைவாகவே காணப்படுகின்றன.
- பியோஜெனிக் கிரானுலோமா அரிப்பு ஏற்படுமா? உண்மையில், சுறுசுறுப்பான வளர்ச்சியின் போது, கிரானுலோமா அரிப்பு மற்றும் தோல் பதற்றம் போன்ற விரும்பத்தகாத உணர்வுகளை ஏற்படுத்தும். நியோபிளாஸின் வளர்ச்சி நின்ற பிறகு, அரிப்பு உணர்வுகள் மறைந்துவிடும்.
- தோலின் பியோஜெனிக் கிரானுலோமா பெரும்பாலும் மேல் மூட்டுகளிலும், குறிப்பாக விரல்களிலும், முகம் மற்றும் கால்களின் பகுதியிலும் இடமளிக்கப்படுகிறது. கர்ப்ப காலத்தில், வாய்வழி குழியில் - ஈறுகளில் அல்லது மேல் அண்ணத்தில் கிரானுலோமாக்கள் உருவாகலாம்.
- இடது வாய்ப் பகுதியின் பியோஜெனிக் கிரானுலோமா, வலதுபுறத்தைப் போலவே, தொந்தரவு செய்யப்பட்ட மைக்ரோஃப்ளோராவின் செல்வாக்கின் கீழ் ஏற்படலாம், இது பெரும்பாலும் நாள்பட்ட பீரியண்டோன்டிடிஸின் விளைவாகும். அத்தகைய கிரானுலோமா, ஒரு விதியாக, பாதிக்கப்பட்ட பல்லுக்கு அருகில் (பாதிக்கப்பட்ட பக்கத்தில்) அமைந்துள்ளது, மேலும் இது மந்தமான மற்றும் மெதுவான போக்கால் வகைப்படுத்தப்படுகிறது. அத்தகைய நியோபிளாஸிற்கான சிகிச்சை அறுவை சிகிச்சை மட்டுமே.
- பெரும்பாலான சந்தர்ப்பங்களில் பிறப்புறுப்புகளில் ஏற்படும் பியோஜெனிக் கிரானுலோமா, பால்வினை நோயால் ஏற்படுகிறது. தற்செயலான பாதுகாப்பற்ற பாலியல் தொடர்புகளின் போது தொற்று ஏற்படுகிறது. கிரானுலோமாக்களுடன் கூடுதலாக, பிறப்புறுப்புகளில் புண்கள் மற்றும் முடிச்சுகள் உருவாகலாம். சில நேரங்களில் அருகிலுள்ள நிணநீர் கணுக்கள் பெரிதாகின்றன.
- காலில் உள்ள பியோஜெனிக் கிரானுலோமா பொதுவாக கால் அல்லது கால்விரல்களின் பகுதியில் உள்ளூர்மயமாக்கப்படுகிறது. இத்தகைய கிரானுலோமாவின் மிகவும் பொதுவான காரணம் தோலில் ஏற்படும் இயந்திர சேதமாகும். இருப்பினும், பெரும்பாலும், குறிப்பாக இடுப்பு மற்றும் முழங்கால்கள் பாதிக்கப்படும்போது, நோய்க்கான காரணம் தெளிவாகத் தெரியவில்லை.
- நாக்கில் பியோஜெனிக் கிரானுலோமா போதுமான வாய்வழி சுகாதாரம் இல்லாததால் அல்லது கர்ப்ப காலத்தில் பெண்களுக்கு ஹார்மோன் சமநிலையின்மை காரணமாக ஏற்படுகிறது. இதேபோன்ற பிரச்சனை - ஈறுகளின் பியோஜெனிக் கிரானுலோமா - முறையற்ற முறையில் சிகிச்சையளிக்கப்பட்ட பல் அல்லது டார்ட்டர் இருப்பதன் விளைவாக இருக்கலாம். இத்தகைய கிரானுலோமாக்கள் அறுவை சிகிச்சை மூலம் அகற்றப்படுகின்றன, ஆனால் நியோபிளாசம் மீண்டும் வருவதைத் தடுக்க, அதன் தோற்றத்திற்கான காரணத்தை அழிக்க வேண்டும்.
- தலையில் உள்ள பியோஜெனிக் கிரானுலோமா கண் இமைகள், கன்னங்கள், மூக்கு, உதடுகளுக்கு அருகில் மற்றும் காதுகளில் கூட இருக்கலாம். இந்தப் பிரச்சனை பெரும்பாலும் இளைஞர்கள் மற்றும் டீனேஜர்களிடம் காணப்படுகிறது. பருவமடைதலுடன் தொடர்புடைய ஹார்மோன் மாற்றங்களில் இதற்கான காரணம் பெரும்பாலும் மறைந்திருக்கும். போதுமான மன அழுத்த எதிர்ப்பு மற்றும் நரம்பு மண்டலத்தின் மனோ-உணர்ச்சி அபூரணமும் இந்தப் பிரச்சனையாக இருக்கலாம்.
- குழந்தைகளில் பியோஜெனிக் கிரானுலோமா பெரும்பாலும் 3 வயதுக்கு முன்பே தோன்றும் - முக்கியமாக காயங்கள் மற்றும் தோல் சேதத்தின் விளைவாக. இத்தகைய கிரானுலோமாக்கள் விரைவாக வளர்ந்து இரத்தம் கசியும். குழந்தை பருவ கிரானுலோமாக்களில் 70% க்கும் அதிகமானவை முகம் அல்லது கழுத்தில் அமைந்துள்ளன.
- கர்ப்ப காலத்தில் 1-2% பெண்களில் பியோஜெனிக் கிரானுலோமா காணப்படுகிறது. கர்ப்பத்தின் முதல் பாதியில் - பாலியல் ஹார்மோன்களின் அளவில் குறிப்பிடத்தக்க ஏற்ற இறக்கங்களின் காலகட்டத்தில் - கிரானுலோமாக்கள் முக்கியமாகத் தோன்றுவதால், ஹார்மோன் கோளாறுகள் இருப்பதால் நிபுணர்கள் இதை விளக்குகிறார்கள். கர்ப்பிணி நோயாளிகளில் கிரானுலோமாக்களின் மிகவும் பொதுவான உள்ளூர்மயமாக்கல் வாய்வழி குழி ஆகும்.
நிலைகள்
பியோஜெனிக் கிரானுலோமாவின் வளர்ச்சியின் வழிமுறை பல நிலைகளைக் கொண்டுள்ளது:
- நோயியல் உருவாக்கம் பகுதியில் அதிக எண்ணிக்கையிலான மோனோசைடிக் பாகோசைட்டுகளின் குவிப்பு.
- செல்லுலார் கட்டமைப்புகளை மேக்ரோபேஜ்களாக மாற்றுதல், கிரானுலோமா உருவாக்கம்.
- எபிதெலாய்டு பியோஜெனிக் உருவாக்கம் உருவாவதன் மூலம் பாகோசைட்டுகள் மற்றும் மேக்ரோபேஜ்களை எபிதெலாய்டுகளாக மாற்றுதல்.
- கிரானுலோமா உருவாக்கத்துடன் மேக்ரோபேஜ்களின் சேர்க்கை.
வளர்சிதை மாற்ற செயல்முறைகளின் போக்கை கணக்கில் எடுத்துக்கொண்டு, குறைந்த மற்றும் துரிதப்படுத்தப்பட்ட வளர்சிதை மாற்றத்துடன் கூடிய பியோஜெனிக் கிரானுலோமாக்கள் வேறுபடுகின்றன:
- மந்தமான பொருட்களின் (வெளிநாட்டு உடல்கள்) செல்வாக்கின் விளைவாக குறைந்த-தீவிர வளர்சிதை மாற்றத்துடன் கூடிய கிரானுலோமாக்கள் உருவாகின்றன;
- நச்சு காரணிகளின் (காசநோய், தொழுநோய், போதை, முதலியன) செல்வாக்கின் கீழ் துரிதப்படுத்தப்பட்ட வளர்சிதை மாற்றத்துடன் கூடிய கிரானுலோமாக்கள் ஏற்படுகின்றன.
பியோஜெனிக் கிரானுலோமா, போட்ரியோமைகோமா - இவை ஒரே நோயைக் குறிக்கும் சமமான சொற்கள். எனவே, நோயறிதலைச் செய்யும்போது மருத்துவர் ஒன்று அல்லது மற்றொரு பெயரைப் பயன்படுத்தலாம்.
சிக்கல்கள் மற்றும் விளைவுகள்
பியோஜெனிக் கிரானுலோமா என்பது தொற்றுநோய்க்கான ஒரு சாத்தியமான ஆதாரமாகும், அதே போல் பெருக்கம், உடலின் பிற பகுதிகளுக்கு பரவுதல் மற்றும் வீக்கம் ஆகியவற்றால் சிக்கலாகக்கூடிய கட்டி உருவாக்கம் ஆகும்.
சிக்கல்கள் மற்ற உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டை எதிர்மறையாக பாதிக்கலாம்.
பியோஜெனிக் கிரானுலோமாவின் காரணம் ஆரம்பத்தில் தீர்மானிக்கப்படாவிட்டால், நோய் மீண்டும் மீண்டும் வரக்கூடும், இதனால் அழகியல் மட்டுமல்ல, செயல்பாட்டு சிக்கல்களும் ஏற்படும்.
 [ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 22 ], [ 23 ], [ 24 ], [ 25 ], [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
கண்டறியும் பியோஜெனிக் கிரானுலோமா
ஒரு அனுபவம் வாய்ந்த மருத்துவருக்கு பியோஜெனிக் கிரானுலோமாவைக் கண்டறிவது ஒரு பிரச்சனையாக இருக்கக்கூடாது. சில நேரங்களில் மருத்துவர் நோயாளிக்கு கூடுதல் பரிசோதனை செய்ய வேண்டிய அவசியமில்லை.
இருப்பினும், துணை நோயறிதல் நடைமுறைகள் இன்றியமையாததாக இருக்கும் சந்தர்ப்பங்கள் உள்ளன. இதுபோன்ற நிகழ்வுகளில் நோய்க்கான அடிப்படைக் காரணத்தைக் கண்டறிவது கடினம்.
முதலில், நீங்கள் பல்வேறு நிபுணர்களுடன் கலந்தாலோசிக்க வேண்டியிருக்கலாம் - இது ஒரு அறுவை சிகிச்சை நிபுணர், தோல் மருத்துவர், கால்நடை மருத்துவர், பல் மருத்துவர் - உடலின் எந்தப் பகுதியில் பியோஜெனிக் உருவாக்கம் தோன்றியது என்பதைப் பொறுத்து.
அடுத்து, ஆய்வக மற்றும் நுண்ணுயிரியல் சோதனைகள் பரிந்துரைக்கப்படுகின்றன:
- இரத்தம் மற்றும் சிறுநீர் பரிசோதனைகள் அடிப்படை நோய்கள் மற்றும் சிக்கல்களை அடையாளம் காண உதவும்;
- நுண்ணுயிரியல் ஆய்வுகள் (சீராலஜி, பிசிஆர், கலாச்சார ஆய்வுகள்) தொற்று நோயியலின் காரணகர்த்தாவை அடையாளம் காண உதவும்.
நுண்ணுயிர் எதிர்ப்பிகளின் சரியான மேலும் பயன்பாட்டிற்கு, மருத்துவர் ஒரு ஆண்டிபயோகிராம் பரிந்துரைக்கலாம்.
கருவி கண்டறிதல்:
- உள் உறுப்புகளின் நோய்களை விலக்க அல்ட்ராசவுண்ட் கண்டறிதல்;
- இரத்த நாளங்களின் நிலையை சரிபார்க்க ஆஞ்சியோகிராபி;
- மூட்டுகள் மற்றும் முதுகெலும்புகளின் நோய்களை விலக்க காந்த அதிர்வு இமேஜிங் அல்லது கம்ப்யூட்டட் டோமோகிராபி;
- நுரையீரல் காசநோயை நிராகரிக்க எக்ஸ்ரே.
கூடுதலாக, பல சந்தர்ப்பங்களில், வீரியம் மிக்க கட்டியிலிருந்து பியோஜெனிக் கிரானுலோமாவை வேறுபடுத்துவதற்கு ஒரு ஹிஸ்டாலஜிக்கல் பரிசோதனையை நடத்துவது அவசியம்.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதலில் அமெலனோடிக் மெலனோமா, குளோமஸ் நியோபிளாசம், ஹெமாஞ்சியோமாஸ், ஸ்குவாமஸ் செல் கார்சினோமா, பாசல் செல் கார்சினோமா, மருக்கள், பேசிலரி ஆஞ்சியோமாடோசிஸ், கபோசியின் சர்கோமா மற்றும் தோல் புற்றுநோய் மெட்டாஸ்டேஸ்கள் ஆகியவை அடங்கும்.
பியோஜெனிக் கிரானுலோமா மற்றும் நிறமியற்ற மெலனோமாவிற்கும் வேறுபாடு தேவைப்படுகிறது:
- பியோஜெனிக் கிரானுலோமாவில் பெரும்பாலும் ஒரு தண்டு உள்ளது, இது மெலனோமாவுக்கு பொதுவானதல்ல;
- கிரானுலோமா ஒரு அடர் சிவப்பு நிறத்தைக் கொண்டுள்ளது (தீவிர நிகழ்வுகளில், நீலம்), ஆனால் அது வீரியம் மிக்க மெலனோமாவைப் போல நிறமற்றதாகவோ அல்லது கருப்பு நிறமாகவோ இருக்க முடியாது;
- பியோஜெனிக் கிரானுலோமா லேசான தொடுதலுடன் கூட இரத்தம் வரத் தொடங்குகிறது;
- பியோஜெனிக் கிரானுலோமா மிக விரைவாக வளர்கிறது, இது மெலனோமாவுக்கு பொதுவானதாகக் கருதப்படுவதில்லை.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை பியோஜெனிக் கிரானுலோமா
பியோஜெனிக் கிரானுலோமாவிற்கான சிகிச்சை நடைமுறைகள் மற்றும் மருந்துகள் நோய்க்கான காரணங்களின் அடிப்படையில் தேர்ந்தெடுக்கப்படுகின்றன.
கிரானுலோமாவின் காரணம் ஒரு தொற்று என்றால், நோயாளிக்கு ஆண்டிபயாடிக் சிகிச்சையின் ஒரு படிப்பு பரிந்துரைக்கப்படும்.
நோயெதிர்ப்பு குறைபாடு நிலைகளில், அழற்சி எதிர்ப்பு மற்றும்/அல்லது ஹார்மோன் சிகிச்சையை நாட வேண்டியது அவசியம்.
வாய்வழி குழியில் பியோஜெனிக் கிரானுலோமா ஏற்பட்டால், பெரும்பாலான சந்தர்ப்பங்களில் பிரச்சனைக்கு அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது.
பியோஜெனிக் கிரானுலோமாவிற்கான மருந்துகள் எப்போதும் பரிந்துரைக்கப்படுகின்றன, ஆனால் நோயை முழுமையாக குணப்படுத்துவது எப்போதும் உத்தரவாதம் அளிக்கப்படுவதில்லை. சிகிச்சையின் விளைவு, முதலில், நியோபிளாஸிற்கான காரணம் நீக்கப்பட்டதா என்பதைப் பொறுத்தது. அத்தகைய காரணம் தெரியவில்லை என்றால், சில நேரங்களில் அதை அகற்றுவது சாத்தியமில்லை.
பியோஜெனிக் கிரானுலோமா போன்ற நோய்க்கு பொருத்தமான முக்கிய மருந்துகள் பின்வருமாறு:
- ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் கிரானுலோமாவின் மேலும் வளர்ச்சியைத் தடுக்கவும், நோயின் விரும்பத்தகாத அறிகுறிகளைப் போக்கவும் வடிவமைக்கப்பட்டுள்ளன. உதாரணமாக, செலிகோக்ஸிப் போன்ற மருந்து பெரும்பாலும் பரிந்துரைக்கப்படுகிறது - இந்த மருந்து செரிமான அமைப்பில் எதிர்மறையான விளைவை ஏற்படுத்தாது, ஆனால் இது வலி மற்றும் வீக்கத்தை நன்றாக நீக்குகிறது. செலிகோக்ஸிப் தினமும் 100-200 மி.கி., ஒன்று அல்லது இரண்டு அளவுகளில் எடுத்துக் கொள்ளப்படுகிறது.
- தொற்று தோற்றம் கொண்ட பியோஜெனிக் கிரானுலோமாக்களுக்கு நுண்ணுயிர் எதிர்ப்பிகள் பரிந்துரைக்கப்படுகின்றன. தேர்வுக்கான மருந்து பெரும்பாலும் சிப்ரோஃப்ளோக்சசின் (வாய்வழியாக 750 மி.கி ஒரு நாளைக்கு 2 முறை) அல்லது ஜென்டாமைசின் (ஒரு கிலோ எடைக்கு 1 மி.கி ஒரு நாளைக்கு மூன்று முறை தசைக்குள் செலுத்தப்படுகிறது) ஆகும்.
- பூஞ்சை எதிர்ப்பு முகவர்கள் அடிக்கடி பயன்படுத்தப்படுவதில்லை, ஆனால் கிரானுலோமாவின் பூஞ்சை நோயியல் உறுதிப்படுத்தப்பட்ட சந்தர்ப்பங்களில் மட்டுமே பயன்படுத்தப்படுகின்றன. பூஞ்சை எதிர்ப்பு முகவர்களில், ஃப்ளூகோனசோல் பொதுவாகப் பயன்படுத்தப்படுகிறது - ஒரு நாளைக்கு 200-400 மி.கி.
- நோயெதிர்ப்பு குறைபாடு நிலைகளில் ஹார்மோன் அழற்சி எதிர்ப்பு மருந்துகளைப் பயன்படுத்தலாம். உதாரணமாக, இதுபோன்ற சந்தர்ப்பங்களில், சினாஃப்ளான் களிம்பு தேவைப்படலாம் - இது ஒரு நாளைக்கு 1-3 முறை தடவப்படுகிறது, பாதிக்கப்பட்ட பகுதியில் லேசாக தேய்க்கப்படுகிறது. ஹார்மோன் களிம்புகள் நீண்ட கால பயன்பாட்டிற்கு பரிந்துரைக்கப்படவில்லை, ஏனெனில் இது சருமத்தை "அடிமையாக்க" வழிவகுக்கும்.
- சைட்டோஸ்டேடிக் மருந்துகள் செல் வளர்ச்சியைத் தடுக்கும் ஆன்டிடூமர் முகவர்கள். நோய் ஒரு வீரியம் மிக்க போக்கை எடுக்கும்போது அல்லது ஒரு குறிப்பிட்ட பியோஜெனிக் கிரானுலோமாவின் வளர்ச்சியின் வழிமுறை முழுமையாகப் புரிந்து கொள்ளப்படாத சந்தர்ப்பங்களில் மட்டுமே இத்தகைய மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
நாங்கள் பட்டியலிட்டுள்ள மருந்துகளுக்கு மேலதிகமாக, கலந்துகொள்ளும் மருத்துவர் பொது வலுப்படுத்தும் மற்றும் நோயெதிர்ப்பு சிகிச்சையையும் பரிந்துரைக்கலாம், இதில் வைட்டமின்கள் மற்றும் நோயெதிர்ப்பு மண்டலத்தைத் தூண்டும் பிற வழிமுறைகள் அடங்கும். இத்தகைய மருந்துகள் பியோஜெனிக் கிரானுலோமா காணாமல் போவதில் நேரடி விளைவைக் கொண்டிருக்கவில்லை. இருப்பினும், அவற்றின் பயன்பாடு சிக்கல்களைத் தவிர்க்கவும், தொற்று படையெடுப்பிற்கு உடலின் நோய் எதிர்ப்பு சக்தியை வலுப்படுத்தவும் உங்களை அனுமதிக்கிறது.
அத்தகைய மருந்துகளில், பின்வருவனவற்றை குறிப்பாக வேறுபடுத்தி அறியலாம்:
- ஏவிட்;
- இணக்கம்;
- விட்ரம் அழகு;
- எக்கினேசியா சாறு.
பியோஜெனிக் கிரானுலோமாவுக்கு சிகிச்சையளிப்பதற்கான விரிவான அணுகுமுறையில் பிசியோதெரபி ஒரு நல்ல தேர்வாக நிரூபிக்கப்பட்டுள்ளது. மருத்துவர் பெரும்பாலும் பின்வரும் நடைமுறைகளை பரிந்துரைக்கிறார்:
- யுஎஃப்ஒ சிகிச்சை;
- ஹீலியோதெரபி;
- யுஎச்எஃப்;
- அல்ட்ராசவுண்ட்;
- எலக்ட்ரோபோரேசிஸ்;
- ஃபோனோபோரேசிஸ்;
- லேசர் சிகிச்சை.
நோயறிதல் மூலம் கிரானுலோமாவின் தீங்கற்ற போக்கை உறுதிப்படுத்தும்போது மட்டுமே பிசியோதெரபி பயன்படுத்தப்படுகிறது.
நாட்டுப்புற வைத்தியம்
பியோஜெனிக் கிரானுலோமாவுக்கு மாற்று மருந்தைப் பயன்படுத்துவது, ஆரோக்கியத்திற்கு ஈடுசெய்ய முடியாத தீங்கு விளைவிக்காமல் இருக்க, மருத்துவரிடம் ஒப்புக் கொள்ளப்பட வேண்டும். விரும்பத்தகாத அறிகுறிகள் (வலி, வீக்கம், வீக்கம்) தோன்றினால், நீங்கள் பின்வரும் நாட்டுப்புற வைத்தியங்களைப் பயன்படுத்தலாம்:
- புரோபோலிஸ் டிஞ்சரை ஒரு மருந்தகத்தில் வாங்கலாம் அல்லது சுயாதீனமாக தயாரிக்கலாம் (200 மில்லி ஓட்காவில் 30 கிராம் புரோபோலிஸ் 10 நாட்களுக்கு உட்செலுத்தப்படுகிறது). கிரானுலோமாவுக்கு, ஒரு பருத்தி திண்டு உட்செலுத்தலில் நனைக்கப்பட்டு பாதிக்கப்பட்ட பகுதியில் பயன்படுத்தப்படுகிறது.
- 50 மில்லி ஓட்காவில் 10 கிராம் நொறுக்கப்பட்ட பூண்டு என்ற விகிதத்தில் பூண்டு டிஞ்சர் தயாரிக்கப்படுகிறது. டிஞ்சர் இரண்டு வாரங்களுக்கு இருண்ட இடத்தில் வைக்கப்பட்டு, அவ்வப்போது உள்ளடக்கங்களைக் கிளறி விடுகிறது. கிரானுலோமாவுக்கு, டிஞ்சர் 1:1 என்ற விகிதத்தில் நீர்த்தப்பட்டு, அழுத்துவதற்குப் பயன்படுத்தப்படுகிறது.
- வீக்கமடைந்த கிரானுலோமாக்களுக்கு, பச்சை உருளைக்கிழங்கு சாற்றின் சுருக்கங்களைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது.
- வலி ஏற்பட்டால், கிரானுலோமா புதிய வெங்காயச் சாறுடன் கழுவப்படுகிறது.
பட்டியலிடப்பட்ட முறைகள் அல்லது பிற நாட்டுப்புற முறைகளைப் பயன்படுத்தும் போது, கிரானுலோமா மறைந்துவிடாது என்பது கவனிக்கத்தக்கது. நோயின் அறிகுறிகளைக் குறைப்பது மற்றும் நியோபிளாஸின் வளர்ச்சியைக் குறைப்பது பற்றி மட்டுமே நாங்கள் பேசுகிறோம். மருத்துவ முறைகளால் மட்டுமே பியோஜெனிக் கிரானுலோமாவை முற்றிலுமாக அகற்ற முடியும்.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ], [ 42 ]
மூலிகை சிகிச்சை
தொற்று பியோஜெனிக் கிரானுலோமாவுக்கு, மூலிகை சிகிச்சை உதவக்கூடும்:
- கற்றாழை உட்செலுத்துதல் பின்வருமாறு தயாரிக்கப்படுகிறது: மேல் இலைகளை முடிந்தவரை நன்றாக வெட்டி, அவற்றிலிருந்து சாறு பிழியவும். 50 மில்லி சாறு, 100 கிராம் தேன் மற்றும் 150 கிராம் சிவப்பு வலுவூட்டப்பட்ட ஒயின் ஆகியவற்றை கலக்கவும். மருந்து குளிர்சாதன பெட்டியில் 3-4 நாட்களுக்கு உட்செலுத்தப்படுகிறது. உணவுக்கு முன் 1 டீஸ்பூன் எடுத்துக் கொள்ளுங்கள்.
- மதர்வார்ட் கஷாயம் தேநீர் போல தயாரிக்கப்படுகிறது. 100 மில்லி ஒரு நாளைக்கு 2-3 முறை குடிக்கவும்.
- செயின்ட் ஜான்ஸ் வோர்ட் எண்ணெய் அல்லது கலஞ்சோ களிம்பு பயன்படுத்தி ஆடைகள் தயாரிக்கப்படுகின்றன.
- வாழைப்பழம், கற்றாழை, கடல் பக்ஹார்ன், வாரிசுரிமை, கெமோமில், செயின்ட் ஜான்ஸ் வோர்ட், முனிவர், அர்னிகா மற்றும் காலெண்டுலா போன்ற மூலிகைகளின் உட்செலுத்துதல் மற்றும் காபி தண்ணீர் உட்புறமாக எடுக்கப்படுகிறது.
- கிரானுலோமா மீண்டும் வருவதைத் தடுக்க, எலுதெரோகோகஸ் சாறு அல்லது சபரல் - 30 சொட்டுகள் ஒரு நாளைக்கு இரண்டு முறை 2-4 வாரங்களுக்கு எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
ஹோமியோபதி
ஹோமியோபதி மருந்துகளை எடுத்துக்கொள்வதில் கிட்டத்தட்ட எந்த முரண்பாடுகளும் இல்லை - மருந்துக்கு ஒவ்வாமை ஏற்படுவதைத் தவிர. இத்தகைய மருந்துகள் ஒரு ஹோமியோபதி மருத்துவரால் தனிப்பட்ட அடிப்படையில் பரிந்துரைக்கப்படுகின்றன, ஏனெனில் ஹோமியோபதியின் கொள்கையின்படி, நோயின் வெளிப்பாடுகளின் மீது அல்ல, காரணத்தின் மீது செயல்படுவது அவசியம்.
கிரானுலோமாக்களுக்கு, காஸ்டிகம், துஜா, கிராஃபிடிஸ் மற்றும் பேரியம் கார்போனிகம் ஆகியவை குறிக்கப்படுகின்றன.
இரத்தப்போக்குக்கு, அமிலம் நைட்ரிகம் மற்றும் துஜாவைப் பயன்படுத்துங்கள்.
பியோஜெனிக் கிரானுலோமாவின் ஸ்டேஃபிளோகோகல் தன்மை கண்டறியப்பட்டால், நோயின் ஆரம்ப கட்டங்களில் நோயாளிக்கு அபிஸ், லாச்சிஸ், பெல்லடோனா வழங்கப்படுகிறது.
உடலின் நோய் எதிர்ப்பு சக்தியை ஆதரிக்க, குரோட்டலஸ், ஹெப்பர் சல்பர் மற்றும் சல்பர் அயோடேட்டம் போன்ற மருந்துகள் பொருத்தமானவை.
பியோஜெனிக் கிரானுலோமாவை அகற்றுதல்
அனைத்து வகையான பியோஜெனிக் கிரானுலோமாக்களுக்கும் அறுவை சிகிச்சை மூலம் சிகிச்சை அளிக்க வேண்டியதில்லை. எடுத்துக்காட்டாக, தொற்று தன்மை கொண்ட நியோபிளாம்கள் அல்லது தன்னுடல் தாக்க எதிர்வினைகளின் விளைவாக எழுந்தவை, தவிர்க்க முடியாமல் மீண்டும் நிகழும் என்பதால், அவற்றை அகற்றுவது அர்த்தமற்றது.
பின்வரும் சந்தர்ப்பங்களில் பியோஜெனிக் கிரானுலோமாக்கள் அகற்றப்படுவதில்லை:
- பல கிரானுலோமாக்கள் இருந்தால் அவை விரைவாக வளர்ந்தால்;
- கிரானுலோமா மீண்டும் வருவதற்கான அதிக ஆபத்து இருந்தால்;
- வெடிப்பிலிருந்து தொற்று முகவர்கள் பரவும் அபாயம் இருந்தால்;
- ஆழமான அடுக்குகளிலிருந்து கிரானுலோமா வளர்ந்தால்;
- அறுவை சிகிச்சை மூலம் நியோபிளாஸை அகற்றுவதால் ஏற்படும் சிக்கல்கள் ஏற்படும் அபாயம் இருந்தால்;
- பழமைவாத சிகிச்சையால் பியோஜெனிக் கிரானுலோமாவை அகற்ற முடிந்தால்.
பெரும்பாலும், வாய்வழி குழியில் உள்ள பியோஜெனிக் நியோபிளாம்களுக்கு அகற்றுதல் பரிந்துரைக்கப்படுகிறது.
பியோஜெனிக் கிரானுலோமாவை லேசர் மூலம் அகற்றுவது தற்போது இந்தப் பகுதியில் மிக உயர்ந்த தரமான மற்றும் மிகவும் மென்மையான அறுவை சிகிச்சையாகக் கருதப்படுகிறது. லேசர் கற்றைகள் அருகிலுள்ள ஆரோக்கியமான திசுக்களை சேதப்படுத்தாமல் நியோபிளாஸை தெளிவாகப் பாதிக்கும். மேலோட்டமான வாஸ்குலர் கட்டிகள் பெரும்பாலும் இந்த வழியில் அகற்றப்படுகின்றன: அறுவை சிகிச்சையின் போது இரத்தப்போக்கு ஏற்படும் ஆபத்து நீக்கப்படுகிறது, மேலும் குணப்படுத்துவது மிக வேகமாகவும் வலியற்றதாகவும் இருக்கும்.
பியோஜெனிக் கிரானுலோமாவின் அளவு 15-20 மிமீ விட்டம் தாண்டினால் மட்டுமே லேசர் அகற்றுதல் பயன்படுத்தப்படுவதில்லை. அத்தகைய சூழ்நிலையில், மருத்துவர் வழக்கமான அறுவை சிகிச்சை தலையீடு மூலம் நியோபிளாஸை அகற்ற முடியும்.
தடுப்பு
பியோஜெனிக் கிரானுலோமாவின் வளர்ச்சியைத் தடுப்பதற்கான தடுப்பு நடவடிக்கைகளின் பட்டியல் ஆரோக்கியமான வாழ்க்கை முறை மற்றும் உடலின் பாதுகாப்பை வலுப்படுத்துவதற்கான பொதுவான பரிந்துரைகளைக் கொண்டுள்ளது. கூடுதலாக, மருத்துவ நிபுணர்களால் - குறிப்பாக பல் மருத்துவர், மகளிர் மருத்துவ நிபுணர் (பெண்களுக்கு) மற்றும் புரோக்டாலஜிஸ்ட் (ஆண்களுக்கு) ஆகியோரால் வழக்கமான பரிசோதனைகளை மேற்கொள்வது மிகவும் முக்கியம்.
உடலில் குணமடைய கடினமான காயங்கள் இருந்தால் மருத்துவரை அணுகுவது பரிந்துரைக்கப்படுகிறது.
பாலியல் ரீதியாக பரவும் நோய்கள் ஏற்படுவதைத் தவிர்ப்பதற்காக, சாதாரண உடலுறவின் போது பாதுகாப்பிலும் கவனம் செலுத்த வேண்டியது அவசியம்.
முன்அறிவிப்பு
பியோஜெனிக் கிரானுலோமாக்களுக்கான முன்கணிப்பு சாதகமானது என்று அழைக்கப்படலாம். நோயாளி சரியான நேரத்தில் மருத்துவ உதவியை நாடி, மருத்துவரின் அனைத்து பரிந்துரைகளையும் பின்பற்றினால், பெரும்பாலான சந்தர்ப்பங்களில் பிரச்சனையை நேர்மறையாக தீர்க்க முடியும்.
வாய்வழி குழியில் உள்ள கிரானுலோமா பொதுவாக அறுவை சிகிச்சை மூலம் அகற்றப்படுகிறது, பெரும்பாலும் நோயுற்ற பல்லுடன் சேர்த்து.
தோல் பியோஜெனிக் புண்களை பொதுவாக பழமைவாத சிகிச்சை மூலம் அகற்றலாம்.
மிகவும் சாதகமற்ற முன்கணிப்பு, அறியப்படாத காரணம் மற்றும் வளர்ச்சியின் பொறிமுறையுடன் கூடிய பியோஜெனிக் கிரானுலோமாவுடன் தொடர்புடையது.

