கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஆஸிகுலோபிளாஸ்டி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
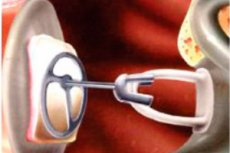
ஓட்டோலரிஞ்ஜாலஜிஸ்டுகள் சில நேரங்களில் செவித்திறன் குறைபாடுகளை எதிர்கொள்கின்றனர், இதில் ஒலி-பெறும் பொறிமுறைக்கு ஒலி அதிர்வுகளை நடத்துவதில் சிரமங்கள் உள்ளன. அத்தகைய சூழ்நிலையில், அவர்கள் கடத்தும் செவிப்புலன் இழப்பு பற்றி பேசுகிறார்கள் - "வெளிப்புற காது - செவிப்பறை - செவிப்புலன் எலும்புகள் - உள் காது" சங்கிலியில் உள்ள ஒன்று அல்லது அதற்கு மேற்பட்ட இணைப்புகளுக்கு சேதம் ஏற்படுவதால் ஏற்படும் பன்முக நோயியல். ஆசிகுலோபிளாஸ்டி பெரும்பாலும் நோய்க்கு சிகிச்சையளிக்க உதவுகிறது - இது செவிப்புலன் எலும்புகளின் செயற்கை உறுப்புகளுக்கான ஒரு குறிப்பிட்ட மறுசீரமைப்பு தலையீடு ஆகும், இது நோயாளிகளின் செவித்திறனை மேம்படுத்த அல்லது மீட்டெடுக்க அனுமதிக்கிறது.
சில நோயாளிகளுக்கு கேட்கும் திறனை மீட்டெடுப்பது மட்டுமே சாத்தியமாகும் அறுவை சிகிச்சை தலையீடு ஆஸிகுலோபிளாஸ்டி. அத்தகைய அறுவை சிகிச்சை அவசியம் என்று மருத்துவர் நம்பினால், நீங்கள் அவருடைய கருத்தை ஏற்றுக்கொள்ள வேண்டும், ஏனெனில் இது தொடர்ச்சியான காது கேளாமை அல்லது முழுமையான காது கேளாமை போன்ற சிக்கல்களைத் தவிர்க்க உதவும்.
ஆஸிலேட்டரி பிளாஸ்டிக் அறுவை சிகிச்சை என்பது, உள் காதுக்கு ஒலி ஆற்றலை கடத்த, ஆஸிகுலர் சங்கிலியின் அசல் இயக்கவியலை மீட்டெடுக்க உதவும் சில சாதனங்களைப் பயன்படுத்தி சீர்குலைந்த அல்லது அழிக்கப்பட்ட நடுத்தர காது ஆஸிகுலர் சங்கிலியின் மறுகட்டமைப்பு ஆகும். ஆஸிகுலர் இடையூறுகள், அதிர்ச்சி, அறுவை சிகிச்சை கையாளுதல் அல்லது ஓட்டோஸ்க்ளெரோசிஸ் மற்றும் மிரிங்கோஸ்டேப்டியோபெக்ஸி நிகழ்வுகளில் கொலஸ்டீடோமா அல்லது ஆஸிகுலர் ஃபிக்சேஷன் போன்ற நடுத்தர காது நோயியல் காரணமாக எலும்பு தொடர்ச்சி இழப்பு வரை இருக்கலாம், அல்லது அவை இரண்டின் கலவையாகவும் இருக்கலாம்.[ 1 ]
செயல்முறைக்கான அடையாளங்கள்
எலும்புச் சங்கிலி மறுகட்டமைப்பின் குறிக்கோள், பொதுவாக பேச்சு மொழிக்கு கேட்கும் திறனை மேம்படுத்துவதாகும். ஆஸிகுலோபிளாஸ்டியின் குறிக்கோள் காற்று-எலும்பு இடைவெளியை மட்டும் மூடுவது அல்ல, மாறாக நோயாளியின் ஒட்டுமொத்த கேட்கும் திறனை மேம்படுத்துவதாகும் (அதாவது, காற்று கடத்தும் குறியீட்டை மேம்படுத்துதல்). கேட்கும் திறன் குறைவாக உள்ள காதில் கேட்கும் திறன் சிறப்பாக உள்ள காதை விட அதிகமாக இருக்கும்போது நோயாளி உணரும் கேட்கும் திறன் மேம்பாடு சிறந்தது. சிறிய கேட்கும் திறன் மேம்பாடுகள் இருதரப்பு கேட்கும் திறன் இழப்பு நோயாளிகளால் பொதுவாகப் பாராட்டப்படுகின்றன. [ 2 ]
பின்வரும் அறிகுறிகள் இருக்கும்போது ஆஸிகுலோபிளாஸ்டி செய்யப்படுகிறது:
- சீழ் மிக்க ஓடிடிஸ் மீடியாவின் நாள்பட்ட வடிவம்;
- ஓடிடிஸ் மீடியாவின் பிசின் வடிவம், இது ஒட்டுதல்கள் மற்றும் இணைப்பு திசு புண்களின் உருவாக்கத்துடன் சேர்ந்துள்ளது;
- கொலஸ்டீடோமாவுடன் நாள்பட்ட ஓடிடிஸ் மீடியா.
பொதுவாக, செவிப்புல எலும்புகளின் இயக்கம் குறைவதால் ஏற்படும் செவிப்புலன் செயல்பாடு மோசமடைவதற்கு ஆஸிகுலோபிளாஸ்டி பரிந்துரைக்கப்படுகிறது - எடுத்துக்காட்டாக, நீடித்த அழற்சி எதிர்வினை காரணமாக இணைப்பு திசுக்களின் பெருக்கத்துடன்.
நுண்ணிய ஓட்டோஸ்கோபி மற்றும் ஆடியோகிராஃபி தரவுகளின் அடிப்படையில் மருத்துவரால் அறிகுறிகள் தீர்மானிக்கப்படுகின்றன.
தலையீட்டின் வகை உள் காதுகளின் கட்டமைப்புகளுக்கு ஏற்படும் சேதத்தின் அளவைப் பொறுத்தது, இது வெளிப்புற பரிசோதனை, எக்ஸ்ரே பரிசோதனை மற்றும் ஆடியோமெட்ரி ஆகியவற்றின் போது தீர்மானிக்கப்படலாம்.
தயாரிப்பு
நவீன ஆஸிகுலோபிளாஸ்டி நுட்பங்கள் பொதுவாக சோதனை மற்றும் பிழை மூலம் அனுபவ ரீதியாக உருவாக்கப்பட்டுள்ளன. புதிய அறுவை சிகிச்சை நுட்பங்களின் வளர்ச்சி மற்றும் காது மருத்துவருக்குக் கிடைக்கும் கருவிகளில் முன்னேற்றங்களுடன், ஆஸிகுலோபிளாஸ்டியின் செவிப்புலன் விளைவு சமீபத்திய ஆண்டுகளில் குறிப்பிடத்தக்க முன்னேற்றத்தைக் காட்டியுள்ளது. ஆஸிகுலோபிளாஸ்டியில் வெற்றி தொழில்நுட்ப திறன்களாலும், பெரிய அளவில், வழக்குத் தேர்வாலும் தீர்மானிக்கப்படுகிறது. [ 3 ] துரதிர்ஷ்டவசமாக, ஏராளமான மறுசீரமைப்பு நுட்பங்கள் தற்போது கிடைக்கக்கூடிய முறைகள் எதுவும் சிறந்தவை அல்ல என்பதைக் குறிக்கின்றன. [ 4 ]
முன்கூட்டியே, மருத்துவர் தேவையான நோயறிதல் நடவடிக்கைகளை மேற்கொள்கிறார், நபரின் பொது ஆரோக்கியத்தை கவனமாக மதிப்பிடுகிறார், நோயின் தனிப்பட்ட பண்புகளை தீர்மானிக்கிறார் மற்றும் ஆஸிகுலோபிளாஸ்டிக்கு சாத்தியமான முரண்பாடுகளை அடையாளம் காண்கிறார். முழு பரிசோதனையை மேற்கொள்வது தலையீட்டிலிருந்து தேவையான நேர்மறையான விளைவைப் பெறுவதை சாத்தியமாக்குகிறது.
ஆஸிகுலோபிளாஸ்டிக்கு உட்படும் ஒரு நோயாளிக்கு பின்வருவன பரிந்துரைக்கப்படுகின்றன:
- ஒரு பொது பயிற்சியாளர், மயக்க மருந்து நிபுணர், புத்துயிர் அளிப்பவர் மற்றும் தேவைப்பட்டால், பிற சிறப்பு மருத்துவர்களிடமிருந்து ஆலோசனை பெறுங்கள்;
- தற்காலிக எலும்புகளின் CT ஸ்கேன் செய்யுங்கள்;
- நாசி குழி மற்றும் நாசோபார்னக்ஸின் எண்டோஸ்கோபிக் பரிசோதனையை மேற்கொள்ளுங்கள்;
- ஆடியோமெட்ரியைப் பயன்படுத்தி வெவ்வேறு அதிர்வெண்களின் ஒலி அதிர்வுகளுக்கு கேட்கும் கூர்மை மற்றும் செவிப்புலன் உணர்திறனை சரிபார்க்கவும்;
- எலக்ட்ரோ கார்டியோகிராம் மற்றும் ஒரு கண்ணோட்ட எக்ஸ்ரே செய்யுங்கள்;
- சுவாச உறுப்புகளின் செயல்பாட்டை மதிப்பிடுதல்;
- ஆய்வக சோதனைகளை மேற்கொள்ளுங்கள் (நீட்டிக்கப்பட்ட மருத்துவ இரத்த பரிசோதனை, இரத்த உயிர்வேதியியல், இரத்த வகை மற்றும் Rh காரணியை தீர்மானித்தல், இரத்த உறைதல் தரத்தை மதிப்பீடு செய்தல், மனித நோயெதிர்ப்பு குறைபாடு வைரஸ், சிபிலிஸ், ஹெபடைடிஸ் சி மற்றும் பி ஆகியவற்றிற்கு ஆன்டிபாடிகளை தீர்மானித்தல்).
டெக்னிக் எலும்பு அறுவை சிகிச்சை
ஆழமான எண்டோட்ரஷியல் மயக்க மருந்தைப் பயன்படுத்தி, கேட்கும் திறனை மீட்டெடுக்கும் முறையின்படி ஆஸிகுலோபிளாஸ்டி செய்யப்படுகிறது. அறுவை சிகிச்சை நிபுணர், நுண்ணோக்கி மற்றும் தேவையான நுண் அறுவை சிகிச்சை கருவிகளைப் பயன்படுத்தி, சேதமடைந்த செவிப்புல எலும்புகள், சிக்காட்ரிசியல் வளர்ச்சிகள் மற்றும் கட்டி வடிவங்களை (கொலஸ்டீடோமாக்கள்) அகற்றுகிறார். பின்னர் அறுவை சிகிச்சை நிபுணர் ஒரு சிறப்பு மிரிங்கோபிளாஸ்டிக் நுட்பத்தைப் பின்பற்றி, புதுப்பிக்கப்பட்ட செவிப்பறையை உருவாக்குகிறார், அதன் பிறகு அவர் செவிப்புல எலும்புகளை மாதிரியாக்குகிறார். இந்த நோக்கத்திற்காக ஜெர்மன் அல்லது பிரெஞ்சு நிபுணர்களால் தயாரிக்கப்பட்ட ஒரே மாதிரியான செயற்கை உறுப்புகளைப் பயன்படுத்துவது உகந்ததாகும்.
ஆஸிகுலோபிளாஸ்டியில் பயன்படுத்தப்படும் பொருட்கள் ஆட்டோகிராஃப்ட்ஸ் அல்லது ஹோமோகிராஃப்ட்ஸ் அல்லது செயற்கை பொருட்களாக இருக்கலாம். அலோபிளாஸ்டிக் பொருட்களில் உலோகங்கள் (டைட்டானியம் மற்றும் தங்கம்), பிளாஸ்டிக்குகள் (பிளாஸ்டிபர், ப்ரோபிளாஸ்ட், பாலிஎதிலீன்கள், பாலிடெட்ராஃப்ளூரோஎத்திலீன் அல்லது டெல்ஃபான்) மற்றும் உயிரியல் பொருட்கள் (மட்பாண்டங்கள் மற்றும் ஹைட்ராக்ஸிபடைட்) ஆகியவை அடங்கும். தங்கம் மற்றும் டைட்டானியம் போன்ற உயிரியல் பொருட்கள் நன்கு பொறுத்துக்கொள்ளப்படுகின்றன, ஏனெனில் வெளியேற்ற விகிதம் ஏற்றுக்கொள்ளத்தக்க வரம்புகளுக்குள் உள்ளது.[ 5 ],[ 6 ] உயிரியல் செயற்கை பொருட்களில் முன்னேற்றங்கள் இருந்தபோதிலும், பல ஆசிரியர்கள் ஆஸிகுலோபிளாஸ்டிக்கு சாத்தியமான இடங்களில் சேர்த்தல்-செருகு மறுகட்டமைப்பு தங்கத் தரமாகவே உள்ளது என்று நம்புகிறார்கள்.
டைட்டானியம் செயற்கைக் கருவியைப் பயன்படுத்தி ஆஸிகுலோபிளாஸ்டி செய்வது உடற்கூறியல் ரீதியாகவும் செயல்பாட்டு ரீதியாகவும் பாதுகாப்பான மற்றும் பயனுள்ள செயல்முறையாகும். TORP உடன் ஒப்பிடும்போது PORP இன் பயன்பாடு சிறந்த செவிப்புலன் விளைவுகளை வழங்குகிறது என்று இந்த ஆய்வு தெரிவிக்கிறது.[ 7 ]
தலையீடு - ஆஸிகுலோபிளாஸ்டி - காது கால்வாய் வழியாகவோ அல்லது காதுக்குப் பின்னால் உள்ள அணுகுமுறை வழியாகவோ செய்யப்படுகிறது. பொதுவாக, நோயின் சிக்கலைப் பொறுத்து அறுவை சிகிச்சை ஒன்று முதல் இரண்டு மணி நேரம் வரை நீடிக்கும்.
செயல்முறைக்கு முரண்பாடுகள்
செயலில் காது தொற்று மட்டுமே உண்மையான முரண்பாடாகும், ஆனால் தொடர்புடைய முரண்பாடுகளில் நடுத்தர காது சளிச்சுரப்பியின் தொடர்ச்சியான நோய் மற்றும் அதே அல்லது ஒத்த செயற்கை உறுப்புகளை மீண்டும் மீண்டும் பயன்படுத்துவது ஆகியவை அடங்கும்.
நோயாளிக்கு செயல்முறைக்கு முரண்பாடுகள் இருந்தால் ஆஸிகுலோபிளாஸ்டி செய்ய முடியாது:
- அழற்சி செயல்முறையின் கடுமையான காலம் (ஓடிடிஸ் மீடியா);
- செவிவழி குழாயின் செயல்பாடு பலவீனமடைதல்;
- மூக்கு வழியாக சுவாசிக்க இயலாமை.
கூடுதலாக, நோயாளிக்கு கடுமையான, உயிருக்கு ஆபத்தான நோய்க்குறியியல், அதாவது சிதைந்த நிலைமைகள் இருந்தால், ஆஸிகுலோபிளாஸ்டி முரணாக உள்ளது.
கடுமையான முரண்பாடுகள் எதுவும் இல்லை என்றால், அறுவை சிகிச்சையை ஒத்திவைப்பதில் எந்த அர்த்தமும் இல்லை. சரியான நேரத்தில் அறுவை சிகிச்சை செய்வது பாதகமான சிக்கல்களைத் தடுக்கவும், இழந்த செவிப்புலன் செயல்பாட்டை மீட்டெடுக்கவும் அனுமதிக்கிறது.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
ஆஸிகுலோபிளாஸ்டி ஒரு பயனுள்ள மற்றும் அதே நேரத்தில் பாதிப்பில்லாத செயல்முறை என்று அழைக்கப்படலாம். அறுவை சிகிச்சைக்குப் பிறகு, நோயாளி ஒரு சில நாட்களில் தனது வழக்கமான வாழ்க்கை முறைக்குத் திரும்ப முடியும். தனிமைப்படுத்தப்பட்ட சந்தர்ப்பங்களில் மட்டுமே விரும்பத்தகாத விளைவுகள் ஏற்படலாம்:
- மயக்க மருந்து அல்லது மருந்துகளின் பெற்றோர் நிர்வாகத்துடன் தொடர்புடைய ஒவ்வாமை எதிர்வினைகள்;
- அறுவை சிகிச்சையின் போது உள் காதின் பிற கட்டமைப்புகள் சேதமடைந்திருந்தால், கேட்கும் செயல்பாடு பலவீனமடைதல்;
- தலையீடு உள்ளூர் இரத்த நாளங்களுக்கு சேதம் ஏற்பட்டால் காதில் இரத்தப்போக்கு;
- அறுவை சிகிச்சையின் போது போதுமான சுகாதாரம் இல்லாததால் அழற்சி செயல்முறையின் மறுபிறப்பு.
ஆஸிகுலோபிளாஸ்டியின் அறுவை சிகிச்சைக்குள்ளான சிக்கல்களில் பிரதான எலும்பு முறிவு, பிரதான இடப்பெயர்வு, பெரிலிம்ஃபாடிக் ஃபிஸ்துலாவுடன் வளைய தசைநார் சிதைவு, செயற்கை எலும்புடன் கடுமையான அல்லது முழுமையான SNHL, மற்றும் இன்கஸ்-ஸ்டேப்ஸ் செயற்கை எலும்புடன் எலும்பு முறிவு ஆகியவை அடங்கும். பிற சிக்கல்கள் தலைச்சுற்றல், அரிப்பு அல்லது செயற்கை எலும்பு வெளியேற்றம் வரை இருக்கலாம்.
அறுவை சிகிச்சைக்குப் பிறகு ஏதேனும் சிக்கல்களைத் தவிர்க்க, நோயாளிகள் நன்கு அறியப்பட்ட மருத்துவ மையங்களில் ஆஸிகுலோபிளாஸ்டி சிகிச்சையை மேற்கொள்ள அறிவுறுத்தப்படுகிறார்கள், அதன் நிபுணர்கள் அத்தகைய தலையீடுகளைச் செய்வதில் விரிவான அனுபவத்தைக் கொண்டுள்ளனர்.
ஆஸிகுலோபிளாஸ்டிக்கு உட்படும் அனைத்து நோயாளிகளுக்கும் நீண்டகால சிக்கல்கள் ஒரு முக்கியமான கருத்தாகும். புகையிலை புகைத்தல், யூஸ்டாசியன் குழாய் செயலிழப்பு மற்றும் முதல் அறுவை சிகிச்சைக்குப் பின் ஆடியோகிராமில் எதிர்பாராத விதமாக மோசமான செவித்திறன் ஆகியவை குறிப்பிடத்தக்க சிக்கல்களின் வளர்ச்சிக்கு முக்கியமான ஆபத்து காரணிகள் என்பதை எங்கள் தரவு காட்டுகிறது. [ 8 ]
செயல்முறைக்கு பிறகு பராமரிப்பு
ஆஸிகுலோபிளாஸ்டி அறுவை சிகிச்சைக்குப் பிறகு, நோயாளி சுமார் ஒரு வாரம் மருத்துவமனையில் தங்குவார் (குறைந்தபட்ச மருத்துவமனையில் சேர்க்கும் காலம் இரண்டு நாட்கள்). வெளியேற்றத்திற்குப் பிறகு, 2-3 நாட்களில் நோயாளி தனது வேலை செய்யும் திறனை முழுமையாக மீட்டெடுத்து வேலைக்குச் செல்ல முடியும்.
அறுவை சிகிச்சைக்குப் பிறகு பத்தாவது நாளில் கேட்கும் திறனில் முன்னேற்றம் காணப்படுகிறது: தனிப்பட்ட குணாதிசயங்களைப் பொறுத்து, அறுவை சிகிச்சைக்குப் பிறகு அடுத்த மூன்று மாதங்களுக்கு கேட்கும் செயல்பாடு தொடர்ந்து மீண்டு வருகிறது.
ஆஸிகுலோபிளாஸ்டிக்குப் பிறகு ஏழாவது நாளில், காது கால்வாய் பாதுகாப்பு டம்பனில் இருந்து விடுவிக்கப்படுகிறது. ஒரு மாதத்திற்கு, கேட்கும் உறுப்பு பாதுகாக்கப்பட வேண்டும், கால்வாயில் தண்ணீர் நுழைவதைத் தடுக்க வேண்டும் (குறைந்தது 3 வாரங்களுக்கு).
டம்பன் அகற்றப்பட்ட நான்கு வாரங்களுக்குப் பிறகு, ஒரு கட்டுப்பாட்டு ஆடியோமெட்ரி செயல்முறை செய்யப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் குறிப்பிட்ட கவனிப்பு தேவையில்லை. ஆஸிகுலோபிளாஸ்டிக்குப் பிறகு நான்கு வாரங்களுக்கு குறிப்பிடத்தக்க உடல் செயல்பாடுகளைத் தவிர்ப்பது முக்கியம், சானாவைப் பார்வையிடவோ அல்லது சூடான குளியல் அல்லது குளிக்கவோ கூடாது.
மூன்று மாதங்களுக்குப் பிறகு விமானத்தில் பயணம் செய்ய அனுமதிக்கப்படாது.
ஆசிகுலோபிளாஸ்டி செயல்முறை பற்றிய மதிப்புரைகள்
சமீபத்திய ஆண்டுகளில் அறுவை சிகிச்சை ஆஸிகுலோபிளாஸ்டி மிகவும் பிரபலமான செயல்முறையாக மாறியுள்ளது. கடத்தும் செவிப்புலன் இழப்பால் பாதிக்கப்பட்ட பல நோயாளிகள், செவிப்புலனை மேம்படுத்துவதற்கும் மீட்டெடுப்பதற்கும் ஒரே தீவிரமான வழி இந்த அறுவை சிகிச்சையின் நன்மைகளை ஏற்கனவே பாராட்டியுள்ளனர். பல ஆய்வுகள் அறுவை சிகிச்சை தலையீடு செவிப்புலன் செயல்பாட்டின் சரிவுடன் தொடர்புடைய பல சிக்கல்களை தீர்க்கிறது என்பதைக் காட்டுகின்றன:
- நோயாளி பேச்சை தெளிவாகப் புரிந்துகொள்ளவும், அவரது எதிர்பார்ப்புகளுக்கு ஏற்ப ஒலிகளை உணரவும் தொடங்குகிறார்;
- தகவல்தொடர்பு வசதி திரும்புகிறது, சமூக அம்சங்களுடன் தொடர்புடைய சிக்கல்கள் மற்றும் சிக்கல்கள் மறைந்துவிடும்;
- மறுவாழ்வு காலம் ஒப்பீட்டளவில் குறுகியதாகவும் வசதியாகவும் இருக்கிறது;
- இந்த அறுவை சிகிச்சை எந்த வயதினராலும் நன்கு பொறுத்துக் கொள்ளப்படுகிறது, கிட்டத்தட்ட விரும்பத்தகாத விளைவுகளுக்கு ஆபத்து இல்லை.
கணக்கெடுப்பில் பங்கேற்ற பெரும்பாலான நோயாளிகள் முடிவில் தங்கள் முழுமையான திருப்தியை வெளிப்படுத்தினர்: ஆஸிகுலோபிளாஸ்டி பெரும்பாலும் நேர்மறையான மதிப்பீடுகளைப் பெற்றது, இது நுட்பத்தின் உயர் மதிப்பீட்டைக் குறிக்கிறது. முக்கிய விஷயம் என்னவென்றால், சரியான மருத்துவமனை மற்றும் சிகிச்சை நிபுணரைத் தேர்ந்தெடுப்பது: மருத்துவர்கள் அடிப்படை தத்துவார்த்த பயிற்சி மற்றும் விரிவான நடைமுறை மற்றும் மருத்துவ அனுபவம் இரண்டையும் கொண்டிருக்க வேண்டும், மேலும் ஒவ்வொரு நோயாளிக்கும் ஒரு துல்லியமான தனிப்பட்ட அணுகுமுறையுடன் இணைந்திருக்க வேண்டும்.

