கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
நிணநீர் முனை பயாப்ஸி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 06.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
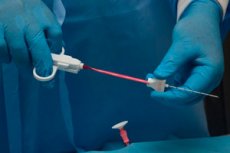
நிணநீர் முனைகளின் விரிவாக்கத்திற்கான காரணங்களைப் புரிந்து கொள்ள, தொடர்ச்சியான நோயறிதல் ஆய்வுகளை நடத்துவது அவசியம். மிகவும் தகவலறிந்த மற்றும் பரவலான நோயறிதல் முறை தற்போது நிணநீர் முனை பயாப்ஸி என்று கருதப்படுகிறது. இது ஒரு செயல்முறையாகும், இதன் போது மேலும் பரிசோதனைக்காக உயிரியல் பொருளின் ஒரு பகுதி அகற்றப்படுகிறது.
மனித உடலில், நிணநீர் முனையங்கள் ஒரு வகையான வடிகட்டுதல் நிலையமாகச் செயல்படுகின்றன, நோய்க்கிரும நுண்ணுயிரிகளை ஈர்க்கின்றன மற்றும் நடுநிலையாக்குகின்றன. நோய்க்கிருமிகள் முனைக்குள் நுழையும் போது, அதன் அளவு அதிகரிக்கிறது, இது அழற்சி எதிர்வினைகள் அல்லது வீரியம் மிக்க செயல்முறைகளுக்கும் பொதுவானது. நிணநீர் இணைப்பில் என்ன நோயியல் நிகழ்கிறது என்பதைப் புரிந்து கொள்ள, பயாப்ஸி எனப்படும் ஒரு செயல்முறை செய்யப்படுகிறது. [ 1 ]
நிணநீர் முனைகளின் பஞ்சர் மற்றும் பயாப்ஸிக்கு என்ன வித்தியாசம்?
பல நோய்க்குறியீடுகளைக் கண்டறிவதற்கு ஹிஸ்டாலஜிக்கல் பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது, ஏனெனில் இது நோய் செயல்முறையின் வகையைத் தீர்மானிக்கவும், அதன் கட்டத்தை அடையாளம் காணவும், கட்டியை வேறுபடுத்தவும் வெற்றிகரமாக உதவுகிறது. பெரும்பாலும், இந்த ஆய்வுதான் நோயறிதலை துல்லியமாக நிறுவவும் சரியான சிகிச்சையை பரிந்துரைக்கவும் உங்களை அனுமதிக்கிறது.
நிணநீர் முனையங்கள் உடலின் நோயெதிர்ப்பு மண்டலத்தின் முக்கிய இணைப்புகளாகும். அவை குறிப்பிட்ட திசுக்களின் "கிடங்குகள்" ஆகும், அவை T மற்றும் B லிம்போசைட்டுகளின் முதிர்ச்சியை உறுதி செய்கின்றன, ஆன்டிபாடிகளை உருவாக்கும் பிளாஸ்மா செல்களை உருவாக்குகின்றன மற்றும் நிணநீரை சுத்தப்படுத்துகின்றன. பாக்டீரியா மற்றும் வெளிநாட்டு துகள்கள் நிணநீர் ஓட்டத்துடன் நிணநீர் முனைகளில் வடிகட்டப்படுகின்றன. அவை அதிகமாக இருக்கும்போது, உடலின் பாதுகாப்பு வழிமுறை செயல்படுத்தப்படுகிறது, இம்யூனோகுளோபுலின்கள் உற்பத்தி செய்யப்படுகின்றன, மேலும் செல்லுலார் நினைவகம் உருவாகிறது. இந்த எதிர்வினைகள் அனைத்தும் நோய் எதிர்ப்பு சக்தியின் ஒருங்கிணைந்த பகுதியாகும், தொற்று மற்றும் வீரியம் மிக்க முகவர்களை நீக்குகின்றன.
இத்தகைய பாதுகாப்பு பொதுவாக எப்போதும் செயல்படும், மேலும் அந்த நபர் தனது உடலில் இதுபோன்ற எதிர்வினைகள் ஏற்படுகின்றன என்பதை சந்தேகிக்கக்கூட மாட்டார். ஒரு பெரிய தாக்குதல் அல்லது நோய் எதிர்ப்பு சக்தி குறைவதால் மட்டுமே கணுக்கள் அளவு அதிகரிக்க முடியும், மேலும் வலி தோன்றக்கூடும். இருப்பினும், பெரும்பாலான நோயாளிகளுக்கு, சில நாட்களுக்குள் எல்லாம் இயல்பு நிலைக்குத் திரும்பும்.
நிணநீர் முனையங்களின் பல குழுக்கள் ஒரே நேரத்தில் அதிகரித்தால், நோயாளியின் உடல்நிலை கடுமையாக மோசமடைந்தால், வெப்பநிலை உயர்கிறது, பிற வலிமிகுந்த அறிகுறிகள் தோன்றினால், அத்தகைய சூழ்நிலையில் நிணநீர் முனையின் பயாப்ஸி அல்லது பஞ்சர் உட்பட நோயறிதல் தேவைப்படுகிறது. பெரும்பாலும் இந்த கருத்துக்கள் ஒத்த சொற்களாக எடுத்துக் கொள்ளப்படுகின்றன, ஆனால் இது முற்றிலும் உண்மை இல்லை.
மேலும் சைட்டோலாஜிக்கல் பரிசோதனைக்காக செல்களுடன் திரவ சுரப்பை சேகரிப்பதை உள்ளடக்கிய பஞ்சர் பஞ்சர் பற்றி நாம் பேசினால், "பஞ்சர்" என்ற சொல் பொதுவாகப் பயன்படுத்தப்படுகிறது. பயாப்ஸி என்பது உயிரியல் பொருளின் ஒரு பெரிய பகுதியை அகற்றி, அதைத் தொடர்ந்து ஹிஸ்டாலஜிக்கல் பகுப்பாய்வு செய்வதைக் குறிக்கிறது என்றால் குறிப்பிடப்படுகிறது.
பஞ்சர் என்பது குறைந்தபட்ச ஊடுருவல், நுண்ணிய ஊசி மூலம் செய்யப்படும் ஒரு செயல்முறையாகும், இது கிட்டத்தட்ட வலியற்றது. நிணநீர் முனை பயாப்ஸிக்கு அதிக அதிர்ச்சிகரமான தலையீடு தேவைப்படுகிறது, பெரும்பாலும் ஸ்கால்பெல் பயன்படுத்தப்படுகிறது. இருப்பினும், "பஞ்சர் பயாப்ஸி" என்ற கருத்தும் உள்ளது, இதில் முனை ஒரு தடிமனான ஊசி சாதனத்தால் துளைக்கப்படுகிறது, இது தேவையான அளவு திசுக்களை சேகரிக்க அனுமதிக்கிறது.
செயல்முறைக்கான அடையாளங்கள்
லிம்போபுரோலிஃபெரேடிவ் மற்றும் வீரியம் மிக்க நோய்க்குறியீடுகளைக் கண்டறியும் போது, நோயறிதலை உருவவியல் ரீதியாக உறுதிப்படுத்துவது மட்டுமல்லாமல், சைட்டாலஜி மற்றும் ஹிஸ்டாலஜியைப் பயன்படுத்தி அதை விரிவாகக் கூறுவதும் முக்கியம். நிணநீர் முனையின் பஞ்சர் மற்றும் பயாப்ஸி மூலம் இத்தகைய தகவல்களைப் பெறலாம்.
பஞ்சர் என்பது ஒரு அறிகுறி கண்டறியும் கையாளுதலாகப் பயன்படுத்தப்படுகிறது. லிம்போபுரோலிஃபெரேடிவ் நோயியலைத் தீர்மானிப்பதற்கு பஞ்சர் பொருத்தமானதல்ல: ஒரு பயாப்ஸி (எக்சிஷனல் அல்லது பஞ்சர்) தேவைப்படுகிறது, அதைத் தொடர்ந்து பயாப்ஸியின் சைட்டோலாஜிக்கல் மற்றும் ஹிஸ்டாலஜிக்கல் பரிசோதனை செய்யப்படுகிறது.
துளையிடுதலுக்கான அறிகுறிகள் பின்வருமாறு:
- விரிவாக்கப்பட்ட ஒற்றை நிணநீர் முனை, உருவான கூட்டுத்தொகுதிகள் இல்லாமல் மற்றும் லிம்போபுரோலிஃபெரேடிவ் நோயியலின் அறிகுறிகள் இல்லாமல்;
- திரவ உருவாக்கத்தின் அல்ட்ராசவுண்ட் அறிகுறிகள்;
- பயாப்ஸி செய்த பிறகு துணை பரிசோதனைக்காக பயோமெட்டீரியலை அகற்ற வேண்டிய அவசியம்.
நிணநீர் முனை பயாப்ஸி என்பது உள்ளூர் அல்லது பொது மயக்க மருந்துகளின் கீழ் செய்யப்படும் ஒரு அறுவை சிகிச்சை முறையாகும். இந்த செயல்முறையின் விளைவாக, நிணநீர் முனையின் ஒரு பகுதி அல்லது முழு முனையும் மேலும் பரிசோதனைக்காக பெறப்படுகிறது. நுண்ணோக்கி பகுப்பாய்வு துல்லியமான மற்றும் சரியான நோயறிதலுக்கான திறவுகோலாகும்.
பயாப்ஸிக்கான அடிப்படை அறிகுறிகள்:
- மருத்துவ தகவல்களின்படி கட்டி வளர்ச்சியின் அதிக அபாயங்கள்;
- தெரியாத தோற்றத்தின் நிணநீர்க்குழாய் (பயன்படுத்தப்படும் அனைத்து நோயறிதல் முறைகளும் நோயறிதலைச் செய்ய உதவவில்லை);
- சிகிச்சையின் செயல்திறன் இல்லாமை.
நிணநீர் முனையின் எந்த அளவில் பயாப்ஸி கட்டாயம் என்று சரியாகச் சொல்ல முடியாது. இருப்பினும், பெரும்பாலான நிபுணர்கள் 30 மிமீக்கு மேல் அளவுள்ள நிணநீர் முனைக்கு பயாப்ஸி தேவை என்று நம்புகிறார்கள், மேலும் இது ஒரு தொற்று செயல்முறையுடன் தொடர்புடையது அல்ல.
சில நேரங்களில் ஒரு பயாப்ஸி போதாது: நோயாளிக்கு மீண்டும் மீண்டும் நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன. முந்தைய பயாப்ஸியின் போது பல ஹிஸ்டாலஜிக்கல் மாற்றங்கள் கண்டறியப்பட்டால் இது சாத்தியமாகும்:
- நிணநீர் முனை நெக்ரோசிஸ்;
- சைனஸ் ஹிஸ்டியோசைடோசிஸ்;
- ஸ்களீரோசிஸ்;
- அதிக எண்ணிக்கையிலான மேக்ரோபேஜ்கள் மற்றும் பிளாஸ்மா செல்கள் இருப்பதால் பாராகார்டிகல் எதிர்வினை.
தயாரிப்பு
நிணநீர் கணு பயாப்ஸிக்கு முன் ஆயத்த கட்டத்தில் ஒரு சிகிச்சையாளர், அறுவை சிகிச்சை நிபுணர், நாளமில்லா சுரப்பி நிபுணர், மயக்க மருந்து நிபுணர், புற்றுநோயியல் நிபுணர் மற்றும் ஹீமாட்டாலஜிஸ்ட் ஆகியோருடன் ஆலோசனை பெறுவது அடங்கும். பொது மற்றும் உயிர்வேதியியல் இரத்த பரிசோதனை மற்றும் இரத்த உறைதல் அமைப்பு பற்றிய ஆய்வு கட்டாயமாகும்.
நோயியல் கவனத்தின் இருப்பிடத்தை தெளிவுபடுத்த அல்ட்ராசவுண்ட் பரிசோதனை பரிந்துரைக்கப்படுகிறது.
மருத்துவர் முன்கூட்டியே நோயாளியுடன் உரையாடுகிறார்:
- ஒவ்வாமை நிலையை தெளிவுபடுத்துகிறது;
- எடுக்கப்பட்ட மருந்துகள் பற்றிய தகவல்களைப் பெறுகிறது;
- பெண்களில், இது மாதவிடாய் சுழற்சியின் கட்டத்தைக் குறிப்பிடுகிறது மற்றும் கர்ப்பத்தின் சாத்தியத்தை விலக்குகிறது.
நோயாளி இரத்தத்தை மெலிக்கும் மருந்துகளை எடுத்துக்கொண்டால், பயாப்ஸிக்கு 7-10 நாட்களுக்கு முன்பு அவை நிறுத்தப்படும்.
பொது மயக்க மருந்தைப் பயன்படுத்தி செயல்முறை செய்யப்பட வேண்டும் என்றால், தயாரிப்பு மிகவும் முழுமையாக மேற்கொள்ளப்படுகிறது:
- தலையீட்டின் நாளில் சாப்பிடுவது அல்லது குடிப்பது தடைசெய்யப்பட்டுள்ளது;
- முந்தைய நாள் இரவு உணவு முடிந்தவரை இலகுவாக இருக்க வேண்டும், முக்கியமாக எளிதில் ஜீரணிக்கக்கூடிய தாவர உணவுகளை உட்கொள்ள வேண்டும்;
- தலையீட்டிற்கு 2-3 நாட்களுக்கு முன்பு நீங்கள் மது அருந்தக்கூடாது, புகைபிடிப்பது விரும்பத்தகாதது;
- மறுநாள் காலையில், பயாப்ஸி செயல்முறைக்குச் செல்வதற்கு முன், நோயாளி உடல் லோஷன்கள் அல்லது கிரீம்களைப் பயன்படுத்தாமல் குளிக்க வேண்டும்.
டெக்னிக் நிணநீர் முனை பயாப்ஸி
ஆழமற்ற நிணநீர் முனைகளின் பயாப்ஸி பொதுவாக குறுகிய காலம் நீடிக்கும் - பல நோயாளிகளுக்கு, இந்த செயல்முறை சுமார் 20 நிமிடங்களில் நிறைவடைகிறது. உள்ளூர் மயக்க மருந்து பொதுவாகப் பயன்படுத்தப்படுகிறது, இருப்பினும் பஞ்சர் பொதுவாக வலியற்றதாகக் கருதப்படுகிறது. அல்ட்ராசவுண்ட் கட்டுப்பாடு பயன்படுத்தப்பட்டால், மருத்துவர் வலிமிகுந்த அமைப்பின் இருப்பிடத்தைக் குறிப்பிட அல்ட்ராசவுண்ட் சென்சார் ஒன்றைப் பயன்படுத்துகிறார், ஒரு சிறப்பு குறியை வைக்கிறார், இது மானிட்டரில் காட்டப்படும். பஞ்சர் பகுதியில் உள்ள தோலுக்கு ஒரு கிருமி நாசினியால் சிகிச்சையளிக்கப்படுகிறது, பின்னர் ஒரு மயக்க மருந்து கொடுக்கப்படுகிறது, அல்லது ஒரு மயக்க மருந்து ஊசி போடப்படுகிறது. நோயாளி சோபாவில் கிடைமட்டமாக படுத்துக் கொள்கிறார் அல்லது உட்கார்ந்த நிலையில் இருக்கிறார். கழுத்து பகுதியில் பயாப்ஸி செய்யப்பட்டால், அது சிறப்பாக சரி செய்யப்படுகிறது, மேலும் விழுங்குவதை தற்காலிகமாகத் தவிர்ப்பதன் அவசியம் குறித்து நோயாளிக்கு விளக்கப்படுகிறது. பயாப்ஸியின் போது, நோயாளி முற்றிலும் அசையாமல் இருக்க வேண்டும்.
தேவையான அளவு உயிரியல் பொருளை எடுத்துக் கொண்ட பிறகு, துளையிடும் பகுதி ஒரு கிருமி நாசினியால் சிகிச்சையளிக்கப்படுகிறது. அரை மணி நேரத்திற்கு குளிர்ந்த உலர் சுருக்கத்தைப் பயன்படுத்த பரிந்துரைக்கப்படலாம்.
நோயாளியை மருத்துவமனையில் நீண்ட காலம் தங்கவோ அல்லது மருத்துவமனையில் சேர்க்கவோ தேவையில்லை: அவரை வைத்திருக்க வேறு எந்த காரணங்களும் இல்லாவிட்டால், அவர் சொந்தமாக வீட்டிற்குச் செல்லலாம். செயல்முறைக்குப் பிறகு முதல் காலகட்டத்தில், உடல் செயல்பாடுகளைத் தவிர்ப்பது முக்கியம்.
ஆழமாக அமைந்துள்ள முனையிலிருந்து பயாப்ஸி தேவைப்பட்டால், பொது மயக்க மருந்து தேவைப்படலாம். அத்தகைய சூழ்நிலையில், நோயாளி நோயறிதலுக்குப் பிறகு வீட்டிற்குச் செல்லமாட்டார், ஆனால் பல மணிநேரங்கள் முதல் 1-2 நாட்கள் வரை மருத்துவமனையில் இருக்கிறார்.
ஒரு திறந்த பயாப்ஸிக்கு ஒரு சிறப்பு கருவிகள் தேவை: ஒரு ஸ்கால்பெல் தவிர, இவை கவ்விகள், ஒரு உறைதல் கருவி மற்றும் தையல் செய்வதற்கான பொருட்கள். இந்த தலையீடு 60 நிமிடங்கள் வரை நீடிக்கும். மருத்துவர் பயாப்ஸிக்குத் தேவையான நிணநீர் முனையைத் தேர்ந்தெடுத்து, அதை தனது விரல்களால் சரிசெய்து, பின்னர் தோலில் 4-6 செ.மீ நீளமுள்ள ஒரு கீறலைச் செய்கிறார். அவர் தோலடி கொழுப்பு அடுக்கைப் பிரித்து, தசை நார்களை, நரம்புகள் மற்றும் நாளங்களின் வலையமைப்பைப் பிரிக்கிறார். பயாப்ஸியின் போது ஒன்று அல்லது அதற்கு மேற்பட்ட முனைகளை அகற்ற வேண்டிய அவசியம் ஏற்பட்டால், இரத்தப்போக்கு, நிணநீர் கசிவு மற்றும் கட்டி செல்கள் பரவுவதைத் தடுக்க அறுவை சிகிச்சை நிபுணர் முதலில் பாத்திரங்களை பிணைக்கிறார் (நாம் ஒரு வீரியம் மிக்க செயல்முறையைப் பற்றி பேசுகிறோம் என்றால்). நிணநீர் முனைகளை அகற்றிய பிறகு, மருத்துவர் அவற்றை பரிசோதனைக்கு அனுப்புகிறார், காயத்தை மீண்டும் திருத்துகிறார், மற்றும் கீறல்களை தைக்கிறார். சில சந்தர்ப்பங்களில், ஒரு வடிகால் சாதனம் விடப்படுகிறது, இது 24-48 மணி நேரத்திற்குப் பிறகு அகற்றப்படும். தையல்கள் ஒரு வாரத்திற்குள் அகற்றப்படும்.
நிணநீர் கணு பயாப்ஸி எவ்வாறு செய்யப்படுகிறது?
ஒரு குறிப்பிட்ட நிணநீர் முனையிலிருந்து பயாப்ஸி எடுப்பது அதன் சொந்த குணாதிசயங்களைக் கொண்டிருக்கலாம், இது உள்ளூர்மயமாக்கல், கட்டமைப்பின் ஆழம், அத்துடன் சேதமடைந்த இணைப்புக்கு அருகில் முக்கிய உறுப்புகள் மற்றும் பெரிய நாளங்கள் இருப்பதைப் பொறுத்தது.
- கழுத்தில் உள்ள நிணநீர் முனை பயாப்ஸி, லிம்பேடனோபதிக்கு மிகவும் பொதுவான காரணங்களான ஓட்டோலரிஞ்ஜாலஜிக்கல் மற்றும் பல் பிரச்சனைகளுக்கு பரிந்துரைக்கப்படலாம். நிணநீர் முனை பயாப்ஸி தெளிவற்ற தோற்றத்தைக் கொண்டிருந்தால், முதலில் அல்ட்ராசவுண்ட் பரிந்துரைக்கப்படுகிறது, அதன் பிறகுதான், தேவைப்பட்டால், ஒரு பயாப்ஸி. புற்றுநோய் செல்கள் ஒரு தனி பகுதியை வடிகட்டும் நிணநீர் நாளங்களில் ஊடுருவுவதால், வீரியம் மிக்க கட்டிகளுடன் நிணநீர் முனைகள் பெரிதாகின்றன. இந்த செல்கள் பின்னர் வடிகட்டுதல் முனைகளில் மெட்டாஸ்டேஸ்களாக குடியேறி உருவாகத் தொடங்குகின்றன. பெரும்பாலும், புற்றுநோயியல் மூலம், நிணநீர் முனை சேதம் "ஒரு சங்கிலியில்" ஏற்படுகிறது, இது படபடப்பு மூலம் எளிதாக தீர்மானிக்கப்படுகிறது. கழுத்தில் உள்ள பயாப்ஸி, பொருள் அகற்றலுடன் ஊசி துளைப்பதன் மூலமோ அல்லது ஹிஸ்டாலஜிக்கல் பகுப்பாய்விற்கான இணைப்பை முழுமையாக அகற்றுவதன் மூலம் அறுவை சிகிச்சை அணுகல் மூலமோ செய்யப்படலாம்.
- மெலனோமாவிற்கான சென்டினல் நிணநீர் முனை பயாப்ஸி, மார்பகப் புற்றுநோய் பயாப்ஸியைப் போலவே செய்யப்படுகிறது. தொலைதூர உறுப்புகள் மற்றும் நிணநீர் முனைகளுக்கு மெட்டாஸ்டாஸிஸ் பற்றிய தகவல்கள் இருந்தால், பயாப்ஸி செய்வது பயனற்றதாகக் கருதப்படுகிறது. மெட்டாஸ்டேஸ்கள் இல்லாத நிலையில், செண்டினல் முனை பயாப்ஸி முற்றிலும் நியாயமானது. இது பொதுவாக மெலனோமாவை அகற்றிய பிறகு செய்யப்படுகிறது. பல்வேறு ரேடியோகிராஃபிக் முறைகளைப் பயன்படுத்தி நிணநீர் முனையத்தைக் காட்சிப்படுத்தலாம்.
- நோயாளி உட்கார்ந்த நிலையில், கையை மேலே உயர்த்தி, சிறிது பின்னால் நகர்த்தி, ஆக்சிலரி நிணநீர் முனை பயாப்ஸி செய்யப்படுகிறது. பெரும்பாலும், பாலூட்டி சுரப்பி பாதிக்கப்படும்போது இந்த செயல்முறை செய்யப்படுகிறது: நிணநீர் நாளங்கள் வழியாக அக்குள் பகுதியில் அமைந்துள்ள முனைகளுக்கு ஒரே பக்கத்தில் பாய்கிறது. இத்தகைய நிணநீர் முனைகள் ஒரு வகையான அச்சு-நோடல் சங்கிலியை உருவாக்குகின்றன. பாலூட்டி சுரப்பி நோய்க்குறியீட்டிற்கான சிகிச்சை முறையைத் திட்டமிடுவதில் அதன் சேதம் முக்கிய பங்கு வகிக்கிறது. இந்த ஆய்வு மெலனோமா அல்லது மேல் மூட்டுகளின் ஸ்குவாமஸ் செல் கார்சினோமா மற்றும் லிம்போகிரானுலோமாடோசிஸுக்கும் பொருத்தமானது.
- நோயாளியை ஒரு சோபாவில் படுக்க வைத்து, கால் (வலது அல்லது இடது, காயத்தின் பக்கத்தைப் பொறுத்து) பக்கவாட்டில் நகர்த்தப்படும் போது, குடல் நிணநீர் முனைகளின் பயாப்ஸி செய்யப்படுகிறது. கட்டி செயல்முறைகள் சந்தேகிக்கப்படும்போது (டெஸ்டிகுலர் புற்றுநோய், வெளிப்புற பிறப்புறுப்பு, கருப்பை வாய், புரோஸ்டேட், சிறுநீர்ப்பை, மலக்குடல்) அல்லது பிற வழிகளில் (உதாரணமாக, லிம்போகிரானுலோமாடோசிஸ் அல்லது எச்.ஐ.வி தொற்றுடன்) நிணநீர்க்குழாய்க்கான காரணத்தை தீர்மானிக்க முடியாவிட்டால், இந்த பரிசோதனை பெரும்பாலும் பரிந்துரைக்கப்படுகிறது.
- சூப்பர்கிளாவிக்குலர் நிணநீர் முனையின் பயாப்ஸி எப்போதும் மிகவும் தீவிரமான நோய்க்குறியீடுகளின் சந்தேகங்களால் ஏற்படுகிறது: பல சந்தர்ப்பங்களில், இவை கட்டிகள் - மார்பு அல்லது வயிற்று குழியில் அமைந்துள்ள புற்றுநோய் அல்லது லிம்போமாவின் மெட்டாஸ்டேஸ்கள். வலது பக்கத்தில் உள்ள சூப்பர்கிளாவிக்குலர் நிணநீர் முனை மீடியாஸ்டினம், உணவுக்குழாய், நுரையீரலின் கட்டி செயல்முறைகளில் தன்னை வெளிப்படுத்திக் கொள்ளலாம். இன்ட்ராடோராசிக் உறுப்புகள் மற்றும் வயிற்று குழியிலிருந்து வரும் நிணநீர் இடது பக்கத்தில் உள்ள நிணநீர் முனையை நெருங்குகிறது. அழற்சி நோய்களும் சூப்பர்கிளாவிக்குலர் லிம்பேடனோபதியை ஏற்படுத்தும், ஆனால் இது மிகவும் குறைவாகவே நிகழ்கிறது.
- மீடியாஸ்டினல் நிணநீர் முனையின் பயாப்ஸி, இன்ட்ராடோராசிக் மூச்சுக்குழாய் பிரிவின் மேல் மூன்றில் ஒரு பகுதியின் ப்ரொஜெக்ஷன் பகுதியில், சப்கிளாவியன் தமனி அல்லது நுரையீரல் உச்சியின் மேல் விளிம்பிலிருந்து இடது பிராச்சியோசெபாலிக் நரம்பு மற்றும் நடு மூச்சுக்குழாய் கோட்டின் மேல் எல்லையின் குறுக்குவெட்டு வரை செய்யப்படுகிறது. மீடியாஸ்டினல் நிணநீர் முனைகளின் பயாப்ஸிக்கு மிகவும் பொதுவான அறிகுறிகள்: லிம்போபுரோலிஃபெரேடிவ் நியோபிளாம்கள், காசநோய் மற்றும் சார்காய்டோசிஸ்.
- நுரையீரலில் உள்ள நிணநீர் முனையின் பயாப்ஸி என்பது புற்றுநோய், காசநோய் மற்றும் சார்காய்டோசிஸ் ஆகியவற்றிற்கு ஒரு பொதுவான செயல்முறையாகும். பல நுரையீரல் நோய்கள் அறிகுறியற்றவை என்பதால், லிம்பேடனோபதி பெரும்பாலும் நோயியலின் ஒரே அறிகுறியாகும். எந்தவொரு சந்தர்ப்பத்திலும், இறுதி நோயறிதலைச் செய்வதற்கு முன், மருத்துவர் பயாப்ஸி செய்து ஹிஸ்டாலஜிக்கல் தகவலைப் பெற வேண்டும்.
- இரைப்பை குடல், பெண் மற்றும் ஆண் இனப்பெருக்க உறுப்புகள் மற்றும் சிறுநீர் மண்டலத்தில் கட்டி செயல்முறைகள் இருப்பதாக சந்தேகிக்கப்பட்டால் வயிற்று நிணநீர் முனைகளின் பயாப்ஸி பரிந்துரைக்கப்படுகிறது. ஹெபடோஸ்ப்ளெனோமேகலியுடன் வயிற்று குழியின் விரிவாக்கப்பட்ட நிணநீர் முனைகள் பெரும்பாலும் காணப்படுகின்றன. முதன்மை மற்றும் வேறுபட்ட நோயறிதல்களுக்கு பயாப்ஸி செய்யப்படுகிறது. வயிற்று குழியின் அதிக எண்ணிக்கையிலான நிணநீர் முனைகள் பெரிட்டோனியம் வழியாக, நாளங்கள் வழியாக, மெசென்டரி மற்றும் குடலில், ஓமெண்டத்திற்கு அருகில் பாரிட்டலில் அமைந்துள்ளன. வயிறு, கல்லீரல், குடல், கணையம், கருப்பை, பிற்சேர்க்கைகள், புரோஸ்டேட் சுரப்பி மற்றும் சிறுநீர்ப்பை பாதிக்கப்பட்டால் அவை பெரிதாகலாம்.
- பற்கள், ஈறுகள், கன்னங்கள், குரல்வளை மற்றும் குரல்வளை ஆகியவற்றின் நோய்க்குறியீடுகளுக்கு, நிணநீர்க்குழாய் நோய்க்கான காரணத்தைக் கண்டறிய முடியாவிட்டால், அதே போல் புற்றுநோய் செயல்முறை அல்லது லிம்போமாவின் மெட்டாஸ்டேஸ்கள் சந்தேகிக்கப்பட்டால், ஒரு சப்மாண்டிபுலர் நிணநீர் முனை பயாப்ஸி பரிந்துரைக்கப்படலாம்.
- நிணநீர் முனை புற்றுநோய்க்கான பயாப்ஸி, தொலைதூர உறுப்புகள் மற்றும் நிணநீர் முனைகளுக்கு மெட்டாஸ்டேஸ்கள் இல்லாத நிலையில் செய்யப்படுகிறது. இல்லையெனில், இந்த செயல்முறை நோயாளிக்கு அர்த்தமற்றதாகக் கருதப்படுகிறது. தொலைதூர மெட்டாஸ்டாஸிஸ் இல்லை என்றால், அவர்கள் முதலில், சங்கிலியில் உள்ள முதல் "சென்டினல்" நிணநீர் முனையை ஆய்வு செய்யத் தொடங்குகிறார்கள்.
- ஆண் மற்றும் பெண் இனப்பெருக்க அமைப்பின் வீரியம் மிக்க செயல்முறைகளுக்கு ரெட்ரோபெரிட்டோனியல் நிணநீர் முனை பயாப்ஸி பொருத்தமானது. புற்றுநோயின் முதல் கட்டத்தில் ஏற்கனவே உள்ள சுமார் 30% நோயாளிகளுக்கு நிணநீர் முனைகளில் நுண்ணிய மெட்டாஸ்டேஸ்கள் உள்ளன, இதை கம்ப்யூட்டட் டோமோகிராபி அல்லது மார்க்கர்களைப் பயன்படுத்தி தீர்மானிக்க முடியாது. பயாப்ஸி பொதுவாக முதன்மைக் கட்டி அமைந்துள்ள பக்கத்தில் செய்யப்படுகிறது. இந்த செயல்முறை பொதுவாக ரெட்ரோபெரிட்டோனியல் லிம்பேடெனெக்டோமியின் ஒரு பகுதியாக செய்யப்படுகிறது.
- நுரையீரல் புற்றுநோய், உணவுக்குழாய், தைமஸ், மார்பகப் புற்றுநோய், லிம்போமா மற்றும் லிம்போகிரானுலோமாடோசிஸ் போன்ற சந்தேகங்கள் இருந்தால், இன்ட்ராடோராசிக் நிணநீர் முனைகளின் பயாப்ஸி கட்டாய பரிசோதனையாகும். வயிற்று குழி, இடுப்பு, ரெட்ரோபெரிட்டோனியல் இடம் (சிறுநீரகங்கள், அட்ரீனல் சுரப்பிகள்) ஆகியவற்றிலிருந்து மெட்டாஸ்டேஸ்கள் மேம்பட்ட நிலைகளில் மீடியாஸ்டினல் முனைகளுக்கும் பரவக்கூடும்.
- நுரையீரல் புற்றுநோயியல் புண்கள் உள்ள நோயாளிகளுக்கு பாராட்ராஷியல் நிணநீர் முனைகளின் பயாப்ஸி பெரும்பாலும் செய்யப்படுகிறது. பாராட்ராஷியல் நிணநீர் முனைகள் மேல் மீடியாஸ்டினல் மற்றும் டிராக்கியோபிரான்சியல் முனைகளுக்கு இடையில் அமைந்துள்ளன. ஒரே பக்கத்தில் ஒரு முதன்மை கட்டி செயல்முறை ஏற்பட்டால், அவை ஐப்சிலேட்டரல் என்றும், முதன்மை கட்டி இல்லாதபோது, எதிர் லேட்டரல் என்றும் வகைப்படுத்தப்படுகின்றன.
நிணநீர் திரவம் பொருத்தமான நாளங்கள் வழியாகப் பாய்கிறது. புற்றுநோய் செல்கள் அதில் நுழைந்தால், அவை முதலில் சங்கிலியின் முதல் நிணநீர் முனையில் முடிவடைகின்றன. இந்த முதல் முனை செண்டினல் அல்லது செண்டினல் முனை என்று அழைக்கப்படுகிறது. செண்டினல் முனையில் புற்றுநோய் செல்கள் காணப்படவில்லை என்றால், அடுத்தடுத்த முனைகள் கோட்பாட்டளவில் ஆரோக்கியமாக இருக்க வேண்டும்.
பயாப்ஸிகளின் வகைகள்
உயிரியல் பொருள் பிரித்தெடுக்கும் நுட்பத்தைப் பொறுத்து, பல வகையான நிணநீர் முனை பயாப்ஸிகள் உள்ளன. சில வகையான நடைமுறைகள் நிலைகளில் செய்யப்படுகின்றன: முதலில், ஊசி துளைத்தல் செய்யப்படுகிறது, பின்னர் நோயறிதலுக்கு பஞ்சர் போதுமானதாக இல்லாவிட்டால் திறந்த தலையீடு செய்யப்படுகிறது. சைட்டாலஜி முடிவு நிச்சயமற்றதாகவோ, கேள்விக்குரியதாகவோ அல்லது தோராயமாகவோ இருந்தால் திறந்த பயாப்ஸி தேவைப்படுகிறது.
- திறந்த நிணநீர் முனை பயாப்ஸி என்பது இத்தகைய நோயறிதலுக்கு மிகவும் சிக்கலான மற்றும் ஊடுருவும் விருப்பமாகும். செயல்முறையின் போது, ஒரு ஸ்கால்பெல் பயன்படுத்தப்படுகிறது, மேலும் அதன் ஒரு பகுதி மட்டுமல்ல, முழு முனையும் பரிசோதனைக்காக தேர்ந்தெடுக்கப்படுகிறது. வீரியம் மிக்க செயல்முறைகள் சந்தேகிக்கப்பட்டால், அத்தகைய தலையீடு பெரும்பாலும் ஒரே சரியான ஒன்றாகும்.
- நிணநீர் முனையின் பஞ்சர் பயாப்ஸி என்பது ஒப்பீட்டளவில் மென்மையான மற்றும் வலியற்ற செயல்முறையாகும், இது நோயாளிகளுக்கு எந்த குறிப்பிட்ட அசௌகரியத்தையும் ஏற்படுத்தாது. நோயறிதலின் போது, ஒரு மாண்ட்ரின் பயன்படுத்தப்படுகிறது, இது ஒரு ஸ்டைலெட்டாக செயல்படுகிறது. தேவையான அளவு உயிரியல் பொருளை துண்டித்து பிடிக்க மாண்ட்ரின் பயன்படுத்தப்படுகிறது. பஞ்சர் பயாப்ஸி என்பது உள்ளூர் மயக்க மருந்தைப் பயன்படுத்துவதை உள்ளடக்கியது மற்றும் நோயாளியை மருத்துவமனையில் அனுமதிக்க வேண்டிய அவசியமில்லை.
- எக்சிஷனல் நிணநீர் முனை பயாப்ஸி என்பது பெரும்பாலும் திறந்த பயாப்ஸியைக் குறிக்கப் பயன்படுத்தப்படும் ஒரு சொல், இது பொது மயக்க மருந்தின் கீழ் செய்யப்படுகிறது, இதில் பாதிக்கப்பட்ட முனை ஒரு கீறல் மூலம் அகற்றப்படுகிறது.
- ஒரு நிணநீர் முனையின் ட்ரெஃபின் பயாப்ஸி என்பது தேவையான அளவிலான திசு துகளை அகற்ற அனுமதிக்கும் குறிப்புகள் கொண்ட ஒரு சிறப்பு பெரிய ஊசியைப் பயன்படுத்துவதை உள்ளடக்கியது.
- நிணநீர் முனையின் நுண்ணிய ஊசி பயாப்ஸி ஆஸ்பிரேஷன் என்று அழைக்கப்படுகிறது: இது ஒரு மெல்லிய, வெற்று ஊசி சாதனத்தைப் பயன்படுத்துவதை உள்ளடக்கியது. வழக்கமாக, முனை படபடப்பு செய்யப்பட்டு துளைக்கப்படுகிறது: இது சாத்தியமில்லை என்றால், அல்ட்ராசவுண்ட் கட்டுப்பாடு பயன்படுத்தப்படுகிறது. ஒரு விதியாக, சப்மாண்டிபுலர் அல்லது சூப்பர்கிளாவிக்குலர் நிணநீர் முனைகளை ஆய்வு செய்ய வேண்டியிருக்கும் போது, லிம்பாய்டு கட்டமைப்புகளின் மெட்டாஸ்டேஸ்கள் கண்டறியப்படும்போது, நுண்ணிய ஊசி பயாப்ஸி பரிந்துரைக்கப்படுகிறது.
அல்ட்ராசவுண்ட் வழிகாட்டப்பட்ட நிணநீர் முனை பயாப்ஸி
தற்போது, நிணநீர் முனை பயாப்ஸிக்கு மிகவும் ஏற்றுக்கொள்ளக்கூடிய நுட்பத்தை இலக்கு வைக்கப்பட்ட பஞ்சர் செயல்முறை அல்லது "காட்சி அல்ட்ராசவுண்ட் கட்டுப்பாட்டின் கீழ் பயாப்ஸி" என்று அழைக்கப்படுவதாக நிபுணர்கள் கருதுகின்றனர்.
இது அல்ட்ராசவுண்ட் மேற்பார்வையின் கீழ் செய்யப்படும் உயிரிப் பொருளின் மாதிரியை எடுக்கும் செயல்முறையாகும்: இதன் விளைவாக, பஞ்சர் ஊசியை வைப்பதும் செருகுவதும் மிகவும் துல்லியமாகவும் பாதுகாப்பாகவும் மேற்கொள்ளப்படுகிறது. இது மருத்துவருக்கு மிகவும் முக்கியமானது, ஏனெனில் பெரும்பாலும் சந்தேகத்திற்கிடமான நிணநீர் முனை முக்கிய உறுப்புகளுக்கு அருகிலுள்ள ஆழமான திசுக்களில் அமைந்துள்ளது, அல்லது அளவு சிறியதாக உள்ளது, இது செயல்முறையை கணிசமாக சிக்கலாக்குகிறது.
அல்ட்ராசவுண்ட் கண்காணிப்பு, அருகிலுள்ள திசுக்கள் மற்றும் உறுப்புகளுக்கு சேதம் விளைவிக்கும் அபாயம் இல்லாமல், தேவையான இடத்தில் கருவியை துல்லியமாக செருக உதவுகிறது. இதன் விளைவாக, சிக்கல்களின் ஆபத்து குறைக்கப்படுகிறது.
தேவையான பகுதியை காட்சிப்படுத்துவதற்கான சரியான முறையை மருத்துவர் தீர்மானிக்கிறார். இந்த நுட்பத்தின் கூடுதல் நன்மை அதன் பாதுகாப்பு மட்டுமல்ல, அதன் குறைந்த விலையும் ஆகும்: அதி நவீன மற்றும் விலையுயர்ந்த உபகரணங்கள் தேவையில்லை.
பாதிக்கப்பட்ட கட்டமைப்பை மட்டும் ஆய்வு செய்ய வேண்டிய அவசியம் ஏற்பட்டால், அல்ட்ராசவுண்ட் மூலம் பயாப்ஸி செய்வது குறிப்பாக பரிந்துரைக்கப்படுகிறது, ஆனால் அதற்கு அருகிலுள்ள இரத்த ஓட்டத்தின் தனித்தன்மையைக் கண்டறியவும் இது பரிந்துரைக்கப்படுகிறது. இந்த அணுகுமுறை இரத்த நாளங்களுக்கு ஏற்படும் காயத்தைத் தவிர்க்கும் மற்றும் திசுக்களில் இரத்தம் கசிவதைத் தடுக்கும்.
இந்த செயல்முறை முனை உணரிகள் கொண்ட சிறப்பு ஊசிகளைப் பயன்படுத்துகிறது. இந்த எளிய சாதனம் ஊசியின் நிலை மற்றும் அதன் முன்னேற்றத்தை தெளிவாகக் கண்காணிக்க உதவுகிறது.
அத்தகைய தலையீட்டிற்குப் பிறகு குணமடையும் காலம் நோயாளிக்கு வேகமாகவும் வசதியாகவும் இருக்கும். [ 2 ]
செயல்முறைக்கு முரண்பாடுகள்
ஒரு நோயாளியை நிணநீர் முனை பயாப்ஸிக்கு பரிந்துரைப்பதற்கு முன், இந்த செயல்முறைக்கு முரண்பாடுகளை நிராகரிக்க தேவையான பல ஆய்வுகள் மற்றும் சோதனைகளை மருத்துவர் பரிந்துரைப்பார். அடிப்படை ஆரம்பகால நோயறிதல்கள் ஒரு பொதுவான இரத்த பரிசோதனை மற்றும் உறைதலின் தரத்தை மதிப்பிடுவதாகும். இரத்தப்போக்கு ஏற்படும் போக்கு இருந்தால் பயாப்ஸி செய்யப்படுவதில்லை - எடுத்துக்காட்டாக, ஹீமோபிலியாவால் பாதிக்கப்பட்ட நோயாளிகளில், தலையீடு இரத்த நாளங்களை காயப்படுத்தக்கூடும் என்பதால்.
பஞ்சர் பகுதியில் சீழ் மிக்க செயல்முறைகள் இருந்தால் நிணநீர் முனை பயாப்ஸி முரணாக உள்ளது. கர்ப்பிணி அல்லது தாய்ப்பால் கொடுக்கும் பெண்களுக்கும், மாதவிடாய் இரத்தப்போக்கின் போதும் இந்த செயல்முறையைச் செய்வது நல்லதல்ல.
பொதுவாக, நிபுணர்கள் பின்வரும் முரண்பாடுகளின் பட்டியலை முன்னிலைப்படுத்துகிறார்கள்:
- இரத்த உறைதல் அமைப்பின் கோளாறுகள் (பிறவி கோளாறுகள், வாங்கியது அல்லது தற்காலிகமானது - அதாவது, இரத்தத்தை மெல்லியதாக மாற்றும் பொருத்தமான மருந்துகளை எடுத்துக்கொள்வதோடு தொடர்புடையது);
- பிளேட்லெட் அளவு µlக்கு 60 ஆயிரத்திற்கும் குறைவாக;
- ஹீமோகுளோபின் அளவு 90 கிராம்/லிட்டருக்கும் குறைவாக;
- 1.5 க்கும் அதிகமான INR;
- புரோத்ராம்பின் நேரம் 5 வினாடிகள் விதிமுறையை மீறுகிறது;
- பயாப்ஸி பகுதியில் தொற்று மற்றும் அழற்சி செயல்முறைகள்;
- செயல்முறை நாளில் பெண்களுக்கு மாதவிடாய் இரத்தப்போக்கு;
- சிதைந்த நாள்பட்ட நோயியல்;
- கடந்த வாரத்தில் ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுடன் சிகிச்சை.
சாதாரண செயல்திறன்
நோயாளியின் நிணநீர் முனை பயாப்ஸியின் நுண்ணோக்கி பரிசோதனை, புற்றுநோயியல் நோய்க்குறியீடுகளின் நோயறிதல் அம்சத்தில் மிக முக்கியமானதாகக் கருதப்படுகிறது மற்றும் மருந்து சிகிச்சையின் தரத்தை மதிப்பிட உதவுகிறது.
நிணநீர் முனை ஹிஸ்டாலஜி என்பது ஒரு சிறிய அறுவை சிகிச்சை முறையாகும், இதில் ஒரு சிறிய துண்டு திசுக்கள் மேலும் பரிசோதனைக்காக அகற்றப்படுகின்றன. நிணநீர் முனை பயாப்ஸியின் உதவியுடன், நிபுணர்கள் அதன் கட்டமைப்பின் அம்சங்களைப் படிக்கலாம், வலிமிகுந்த விலகல்களைக் கண்டறியலாம் மற்றும் அழற்சி எதிர்வினையின் அறிகுறிகளைக் கவனிக்கலாம்.
நிணநீர் முனையம் என்பது உடலின் பாதுகாப்பு அமைப்பின் அடிப்படை இணைப்பாகும், இது நிணநீர் நாளங்களுக்கு இடையில் இணைக்கும் ஒரு உறுப்பு ஆகும். நிணநீர் முனையங்கள் லுகோசைட்டுகளை உருவாக்குவதன் மூலம் தொற்று படையெடுப்பை எதிர்த்துப் போராட உதவுகின்றன - குறிப்பிட்ட இரத்த அணுக்கள். முனை நுண்ணுயிர் மற்றும் வைரஸ் தொற்றுகள், வீரியம் மிக்க செல்களைப் பிடிக்கிறது.
நிணநீர் முனை பயாப்ஸி, வித்தியாசமான செல்கள் இருப்பதை அடையாளம் காணவும், தொற்று அழற்சி செயல்முறையின் பிரத்தியேகங்கள், தீங்கற்ற கட்டிகள் மற்றும் சீழ் மிக்க நோய்க்குறியியல் ஆகியவற்றை தீர்மானிக்கவும் உதவுகிறது. பயாப்ஸி பெரும்பாலும் குடல், அச்சு, கீழ்த்தாடை மற்றும் ரெட்ரோஆரிகுலர் பகுதிகளில் செய்யப்படுகிறது.
கட்டி செயல்முறையின் வகையை தீர்மானிக்க வேண்டிய நோயாளிகளுக்கு, குறிப்பாக வீரியம் மிக்க நோயியல் சந்தேகிக்கப்பட்டால், ஒரு பயாப்ஸி பரிந்துரைக்கப்படுகிறது. தொற்று நோய்களை தீர்மானிக்க நோயறிதல்கள் பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன.
நிணநீர் முனை பயாப்ஸி முடிவுகள்
பயாப்ஸியை (நிணநீர் முனையின் பயாப்ஸி மூலம் பெறப்பட்ட பொருள்) பரிசோதித்து, நோயியலின் துகள்களைக் கண்டறிந்த பிறகு, நிபுணர்கள் செல்லுலார் கட்டமைப்புகளை எண்ணி ஒரு லிம்பேடனோகிராமைப் பெறத் தொடங்குகிறார்கள். இந்த நோக்கத்திற்காக, அவர்கள் நுண்ணிய கண்காணிப்பின் மூழ்கும் முறையைப் பயன்படுத்துகின்றனர், இது குறைந்தது அரை ஆயிரம் செல்களை வேறுபடுத்தி அவற்றின் சதவீத இருப்பைக் கணக்கிட அனுமதிக்கிறது.
நிணநீர் முனை இமேஜிங் தரவு, குறிப்பிட்ட அல்லாத நிணநீர் அழற்சியின் வடிவங்களைக் கண்டறிவதற்கு மிகவும் அவசியமானது மற்றும் மதிப்புமிக்கது.
சாதாரண லிம்பேடனோகிராம் முடிவுகள்:
தொடர்புடைய செல் வகைகளின் உள்ளடக்கங்கள் |
சதவீத காட்டி |
லிம்போபிளாஸ்ட்கள் |
0.1 முதல் 0.9 வரை |
புரோலிம்போசைட்டுகள் |
5.3 முதல் 16.4 வரை |
லிம்போசைட்டுகள் |
67.8 முதல் 90 வரை |
ரெட்டிகுலர் செல்கள் |
0 முதல் 2.6 வரை |
பிளாஸ்மோசைட்டுகள் |
0 முதல் 5.3 வரை |
மோனோசைட்டுகள் |
0.2 முதல் 5.8 வரை |
மாஸ்ட் செல்கள் |
0 முதல் 0.5 வரை |
நியூட்ரோபில் கிரானுலோசைட்டுகள் |
0 முதல் 0.5 வரை |
ஈசினோபிலிக் கிரானுலோசைட்டுகள் |
0 முதல் 0.3 வரை |
பாசோபிலிக் கிரானுலோசைட்டுகள் |
0 முதல் 0.2 வரை |
நிணநீர் முனை பயாப்ஸியின் போது எடுக்கப்பட்ட உயிரியல் பொருள், புரோலிம்போசைட்டுகளுடன் கூடிய முதிர்ந்த லிம்போசைட்டுகளைக் கொண்டுள்ளது. அவற்றின் மொத்த எண்ணிக்கை அனைத்து செல்லுலார் கட்டமைப்புகளிலும் 95 முதல் 98% வரை இருக்கலாம்.
எதிர்வினை நிணநீர் அழற்சி, ரெட்டிகுலர் செல்களின் எண்ணிக்கையில் அதிகரிப்பு, மேக்ரோபேஜ்கள் மற்றும் இம்யூனோபிளாஸ்ட்களைக் கண்டறிதல் ஆகியவற்றால் வெளிப்படுகிறது.
கடுமையான நிணநீர் அழற்சியில், மேக்ரோபேஜ்கள் மற்றும் நியூட்ரோபில்களின் எண்ணிக்கையில் அதிகரிப்பு காணப்படுகிறது.
செயல்முறைக்குப் பின் ஏற்படும் சிக்கல்கள்
வழக்கமாக, நோயறிதல் நிணநீர் முனை பயாப்ஸி எந்த சிக்கல்களும் இல்லாமல் செய்யப்படுகிறது. சில சந்தர்ப்பங்களில் மட்டுமே சிக்கல்கள் உருவாகின்றன:
- பயாப்ஸியின் போது தற்செயலான வாஸ்குலர் காயம் காரணமாக இரத்தப்போக்கு;
- காயத்திலிருந்து நிணநீர் வெளியேற்றம்;
- தலையீடு செய்யப்படும் பகுதியில் பரேஸ்தீசியா, உணர்திறன் குறைபாடு;
- ஒரு தொற்று முகவரின் நுழைவுடன் தொடர்புடைய தொற்று, குறிப்பாக ஒரு செயல்முறையின் போது;
- நரம்பு கட்டமைப்புகளுக்கு இயந்திர காயங்களுடன் தொடர்புடைய டிராபிக் கோளாறுகள்.
சில நோயாளிகள் நனவு குறைபாடு, தலைச்சுற்றல், பலவீனம் ஆகியவற்றை அனுபவிக்கலாம். இந்த நிலை 1-2 நாட்களுக்குள் இயல்பாக்கப்படும்.
உடனடி மருத்துவ கவனிப்பு தேவைப்படும் ஆபத்தான அறிகுறிகள்:
- அதிகரித்த வெப்பநிலை, காய்ச்சல்;
- நிணநீர் முனை பயாப்ஸி பகுதியில் கடுமையான, துடிக்கும், அதிகரிக்கும் வலியின் தோற்றம்;
- காயத்திலிருந்து இரத்தம் அல்லது சீழ் வெளியேற்றம்;
- பயாப்ஸி இடத்தில் சிவத்தல், வீக்கம்.
செயல்முறைக்குப் பின் ஏற்படும் விளைவுகள்
நோயாளிக்கு ஏதேனும் முரண்பாடுகள் இருந்தால் நிணநீர் முனை பயாப்ஸி செய்யப்படுவதில்லை. இல்லையெனில், பாதகமான விளைவுகள் ஏற்படக்கூடும். உதாரணமாக, ஒரு நபர் இரத்த உறைதல் அமைப்பின் கோளாறுகளால் அவதிப்பட்டால், வழக்கமான பஞ்சர் பயாப்ஸி கூட இரத்தப்போக்கில் முடிவடையும்.
செயல்முறைக்குப் பிந்தைய சிக்கல்கள் ஏற்படுவதைத் தடுக்க, தேவையான அனைத்து நிபந்தனைகள், அசெப்டிக் மற்றும் கிருமி நாசினிகள் விதிகளுக்கு இணங்க, நிணநீர் முனை பயாப்ஸி ஒரு நிபுணரால் செய்யப்பட வேண்டும்.
சில சந்தர்ப்பங்களில், பின்வரும் சிக்கல்கள் ஏற்படலாம்:
- தொற்று;
- காயத்திலிருந்து இரத்தப்போக்கு;
- நரம்பு சேதம்.
இருப்பினும், எதிர்மறை விளைவுகளின் சதவீதம் ஒப்பீட்டளவில் சிறியது. ஆனால் பயாப்ஸியின் போது பெறப்பட்ட தகவல்கள் மருத்துவருக்கு மிகவும் மதிப்புமிக்கவை, சரியான நோயறிதலைச் செய்து பொருத்தமான பயனுள்ள சிகிச்சையை பரிந்துரைக்க அவரை அனுமதிக்கிறது.
செயல்முறைக்கு பிறகு பராமரிப்பு
பொதுவாக, நிணநீர் முனை பயாப்ஸி செயல்முறை சிக்கலானது அல்ல, நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது. ஆஸ்பிரேஷன் அல்லது பஞ்சர் மூலம் பயோமெட்டீரியல் அகற்றப்பட்ட பிறகு, பஞ்சர் தளம் மட்டுமே தோலில் இருக்கும், இது ஒரு கிருமி நாசினி கரைசலுடன் சிகிச்சையளிக்கப்பட்டு ஒரு பிளாஸ்டரால் மூடப்படுகிறது. திறந்த பயாப்ஸி செய்யப்பட்டிருந்தால், காயம் தைக்கப்பட்டு கட்டு போடப்படும். ஒரு வாரத்திற்குள் தையல்கள் அகற்றப்படும்.
நிணநீர் முனை பயாப்ஸிக்குப் பிறகு காயத்தை ஈரப்படுத்தக்கூடாது. தொற்றுநோயைத் தடுக்க கிருமி நாசினிகள் கரைசல்களால் சிகிச்சையளிப்பது அவசியம். உடல் வெப்பநிலை திடீரென உயர்ந்தால், தலையீட்டு இடம் வீங்கினால், இரத்தப்போக்கு ஏற்பட்டால் அல்லது வேறு எந்த வகையிலும் தொந்தரவு செய்தால், நீங்கள் அவசரமாக ஒரு மருத்துவரை சந்திக்க வேண்டும்.
செயல்முறைக்குப் பிறகு குறுகிய கால, லேசான வலியின் தோற்றம் ஏற்றுக்கொள்ளத்தக்கது.
நிணநீர் முனை பயாப்ஸிக்குப் பிறகு நீங்கள் என்ன செய்யக்கூடாது:
- குளிக்கவும்;
- குளங்கள் மற்றும் திறந்த நீர்நிலைகளில் நீந்தவும்;
- குளியல் இல்லம் அல்லது சானாவைப் பார்வையிடவும்;
- தீவிரமான உடற்பயிற்சி செய்யுங்கள்.
நிணநீர் முனை பயாப்ஸி போன்ற தலையீட்டின் வகை மற்றும் அளவைப் பொறுத்து, செயல்முறைக்குப் பிறகு சுமார் 2 வாரங்களுக்கு இத்தகைய கட்டுப்பாடுகள் நடைமுறையில் இருக்கும்.

