கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
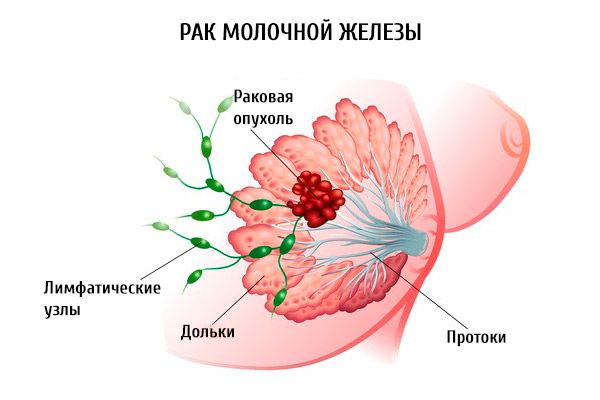
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.

டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய் என்பது ஒரு தீவிரமான போக்கையும் உயிருக்கு ஆபத்தான சிக்கல்களையும் கொண்ட ஒரு நோயியல் ஆகும். இந்த வகை புற்றுநோயின் அம்சங்கள் மற்றும் முன்கணிப்பைக் கருத்தில் கொள்வோம்.
முக்கிய புற்றுநோய் ஏற்பிகளைத் தீர்மானிக்க இம்யூனோஹிஸ்டோ கெமிஸ்ட்ரி பயன்படுத்தப்படுகிறது. இந்த பகுப்பாய்வு ஈஸ்ட்ரோஜன் ஏற்பிகள் (ER), ஹெர்செப்டினுக்கு உணர்திறன் (her2neu) மற்றும் புரோஜெஸ்ட்டிரோன் ஏற்பிகள் (PR) பற்றிய தகவல்களை வழங்குகிறது. பெரும்பாலான கட்டிகள் மூன்று ஏற்பிகளுக்கும் நேர்மறையான பதிலைக் கொண்டுள்ளன. புற்றுநோய் ஹெர்செப்டினுக்கு உணர்திறன் இல்லை என்றால் (ER0, PR0, her2neu 0-1), இது TNBC ஐக் குறிக்கிறது.
இந்த புற்றுநோய், பாலூட்டி சுரப்பியின் பிற வீரியம் மிக்க புண்களுடன் ஒப்பிடும்போது ஒரு ஆக்ரோஷமான போக்கால் வகைப்படுத்தப்படுவதால், ஒரு தனி நோய் குழுவிற்கு சொந்தமானது. இது ஒரு குறிப்பிட்ட ஹிஸ்டாலஜிக்கல் அமைப்பைக் கொண்டுள்ளது (அடித்தளம் போன்ற வடிவம்). இந்த குழுவில் ஸ்குவாமஸ் செல் மற்றும் அபோக்ரைன் புற்றுநோய்கள் காணப்படலாம். அனைத்து புற்றுநோய் நிகழ்வுகளிலும் 10-20% பேருக்கு TNBC ஏற்படுகிறது. வாய்வழி கருத்தடைகளை உட்கொள்ளும் பெண்கள், பரம்பரை முன்கணிப்பு உள்ள நோயாளிகள் மற்றும் ஆப்பிரிக்க அமெரிக்கர்கள் இந்த நோயியலுக்கு ஆளாகிறார்கள்.
பெரும்பாலான சந்தர்ப்பங்களில், கட்டிகள் மேம்பட்ட நிலைகளில் கண்டறியப்படுகின்றன. புற்றுநோயியல் ஒரு நீண்டகால அழற்சி செயல்முறையாக வெளிப்படுகிறது. நோயின் பல பரம்பரை வடிவங்கள் இந்த வகையைச் சேர்ந்தவை. இது வெவ்வேறு துணை வகைகள் மற்றும் குழுக்களைக் கொண்டுள்ளது, அவை அதன் வளர்ச்சியின் பொறிமுறையை இன்னும் விரிவாகப் படித்து பயனுள்ள சிகிச்சைத் திட்டத்தை உருவாக்க உங்களை அனுமதிக்கின்றன. புற்றுநோயியல் எதிர்மறையான முன்கணிப்பால் வகைப்படுத்தப்படுகிறது. ஆனால் சரியான நேரத்தில் சிகிச்சை மற்றும் ஐந்து ஆண்டுகளுக்கு மறுபிறப்புகள் இல்லாத நிலையில், உயிர்வாழும் முன்கணிப்பு பாலூட்டி சுரப்பிகளின் பிற வகையான வீரியம் மிக்க புண்களைப் போலவே இருக்கும். ஆனால் 80% வழக்குகளில், தீவிர சிகிச்சைக்குப் பிறகு முதல் 1-2 ஆண்டுகளில் நோய் மீண்டும் வருகிறது.
ஐசிடி-10 குறியீடு
மருத்துவ புள்ளிவிவரங்களின்படி, நம் நாட்டில் டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய் மிகவும் பொதுவானது. இந்த நோய் பன்முகத்தன்மை கொண்ட கட்டிகளின் குழுவிற்கு சொந்தமானது.
நோயியலைக் கண்டறிய, ICD 10 குறியீடு பயன்படுத்தப்படுகிறது; இந்த நோய் வகை II நியோபிளாம்களுக்கு சொந்தமானது.
C50 மார்பகத்தின் வீரியம் மிக்க கட்டி:
- C50.0 முலைக்காம்பு மற்றும் ஏரியோலா.
- C50.1 பால் சுரப்பியின் மையப் பகுதி.
- C50.2 மார்பகச் சுரப்பியின் மேல் உள் நாற்புறம்.
- C50.3 மார்பகச் சுரப்பியின் கீழ் உள் நாற்புறம்.
- C50.4 மார்பகச் சுரப்பியின் மேல் வெளிப்புற நாற்புறம்.
- C50.5 மார்பகச் சுரப்பியின் கீழ் வெளிப்புற நாற்புறம்.
- C50.6 மார்பகச் சுரப்பியின் அச்சுப் பின்புறப் பகுதி.
- C50.8 மார்பகத்தின் மேல்பக்கப் புண்.
- C50.9 பாலூட்டி சுரப்பி, குறிப்பிடப்படாத பகுதி.
மூலக்கூறு மரபணு வகைப்பாடு புற்றுநோயின் நான்கு குழுக்களைக் குறிக்கிறது, அவை ஒவ்வொன்றும் தனிப்பட்ட எபிடோபிசியாலஜிக்கல் பண்புகள், வழக்கமான மருத்துவ படம் மற்றும் முன்கணிப்பு ஆகியவற்றைக் கொண்டுள்ளன.
டிரிபிள் நெகட்டிவ் மார்பகப் புற்றுநோய்க்கான காரணங்கள்
மார்பகப் புற்றுநோய்க்கான காரணவியல் உடலில் ஏற்படும் பல்வேறு மாற்றங்களுடன் தொடர்புடையது. காரணங்கள் ஹார்மோன் மாற்றங்களால் ஏற்படலாம் - மாதவிடாய் நிறுத்தம் (ஈஸ்ட்ரோஜன்கள் மற்றும் புரோஜெஸ்ட்டிரோன் உற்பத்தி குறைகிறது, கருப்பைகள் செயலற்ற செயல்பாட்டு முறைக்குச் செல்கின்றன), ஆரம்ப மாதவிடாய் அல்லது மாதவிடாய் சுழற்சி கோளாறுகள். பாலியல் ஹார்மோன்களின் அதிகப்படியான அளவு நோயின் வளர்ச்சிக்கு சாதகமான பின்னணியை உருவாக்குகிறது. கர்ப்பம், பாலூட்டுதல் மற்றும் கருக்கலைப்பு ஆகியவை ஹார்மோன் எழுச்சியை உருவாக்குகின்றன, இது நோயியலை உருவாக்கும் அபாயத்தை அதிகரிக்கிறது.
முழுமையான இடர் மதிப்பீட்டிற்கு, மிக முக்கியமான காரணிகள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன:
- ஆரம்ப மாதவிடாய் மற்றும் தாமதமான மாதவிடாய் நிறுத்தம்
- தாமதமான முதல் பிறப்பு மற்றும் குழந்தை பிறக்காத பெண்கள்
- 50 வயதுக்கு மேற்பட்ட பெண்கள்
- புற்றுநோயின் வரலாறு
- பரம்பரை முன்கணிப்பு
- BRCA-1, BRCA-2, மற்றும் BRCA-3 மரபணுக்களில் ஏற்படும் பிறழ்வுகள்
- மார்பக திசுக்களின் வித்தியாசமான ஹைப்பர் பிளேசியா
- வாய்வழி கருத்தடைகளின் நீண்டகால பயன்பாடு
- ஹார்மோன் மாற்று சிகிச்சை
- பாலூட்டி சுரப்பிகளுக்கு பல்வேறு காயங்கள் மற்றும் சேதம்
மேற்கூறிய காரணிகளின் இருப்பு புற்றுநோய்க்கு நேரடி அச்சுறுத்தல் அல்ல, ஆனால் அதன் வளர்ச்சியின் அபாயத்தை கணிசமாக அதிகரிக்கிறது. ஆனால் இந்த காரணிகள் இல்லாதது முழுமையான ஆரோக்கியத்திற்கு உத்தரவாதம் அல்ல. பல்வேறு தீங்கற்ற மார்பகப் புண்கள் (ஃபைப்ரோசிஸ்டிக் மாஸ்டோபதி, இன்ட்ராடக்டல் பாப்பிலோமாடோசிஸ், ஃபைப்ரோடெனோசிஸ்) கட்டி வளர்ச்சிக்கு சாதகமான பின்னணியை உருவாக்குகின்றன என்பதை மறந்துவிடாதீர்கள். அரசியலமைப்பு உடல் பருமன் மற்றும் பிற நோய்களுடன் மார்பின் கதிர்வீச்சு (நுரையீரல் புற்றுநோய், நிணநீர் மண்டலத்திற்கு சேதம்) நோயின் அபாயத்தை அதிகரிக்கிறது.
நோய்க்கிருமி உருவாக்கம்
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோயின் வளர்ச்சியின் வழிமுறை பெரும்பாலும் அதைத் தூண்டிய காரணத்தைப் பொறுத்தது. கட்டி வளர்ச்சியை ஏற்படுத்தும் எதிர்மறை செல்கள் குவிவதோடு நோய்க்கிருமி உருவாக்கம் தொடர்புடையது. எஞ்சிய வைரஸ் நோய்கள் கட்டி வளர்ச்சியின் முக்கிய தூண்டுதலாகக் கருதப்படுகின்றன. ஒரு வைரஸ் செல், அதாவது ஒரு ஆன்டிஜென், மனித உடலின் மரபணு அமைப்புக்கு அந்நியமான தகவல்களைக் கொண்டுள்ளது. இது நோயெதிர்ப்பு மண்டலத்திலிருந்து ஒரு பதிலை ஏற்படுத்துகிறது - ஆன்டிபாடிகளின் உற்பத்தி. உடலால் ஆன்டிபாடிகளை உற்பத்தி செய்து உடலில் இருந்து தீங்கு விளைவிக்கும் செல்களை அகற்ற முடியாவிட்டால், அவற்றின் குவிப்பு கட்டிகள் உருவாக வழிவகுக்கிறது.

நோயறிதல் செயல்பாட்டின் போது, கட்டியானது HER2 ஏற்பிகள், ஈஸ்ட்ரோஜன் மற்றும் புரோஜெஸ்ட்டிரோன் ஆகியவற்றின் இருப்பைப் பொறுத்து வகைப்படுத்தப்படுகிறது. கட்டி மூன்று ஏற்பிகளுக்கும் எதிர்மறையாக இருந்தால், புற்றுநோய் மூன்று மடங்கு எதிர்மறையாகும். இந்த வடிவம் மிகவும் ஆக்ரோஷமாகக் கருதப்படுகிறது, மெட்டாஸ்டாஸிஸ் அதிக ஆபத்து மற்றும் எதிர்மறையான உயிர்வாழும் முன்கணிப்பு உள்ளது.
டிரிபிள் நெகட்டிவ் மார்பகப் புற்றுநோயின் அறிகுறிகள்
வீரியம் மிக்க நோயின் மருத்துவ வெளிப்பாடுகள் நோயை ஏற்படுத்திய காரணிகள் மற்றும் நோயாளியின் உடலின் தனிப்பட்ட பண்புகளைப் பொறுத்தது. டிரிபிள்-நெகட்டிவ் மார்பக புற்றுநோயின் அறிகுறிகள் ஒரு குறிப்பிட்ட ஹிஸ்டாலஜிக்கல் அமைப்புடன் தொடர்புடையவை.
இந்த நோயின் அறிகுறிகள் மற்ற புற்றுநோய் வகைகளிலிருந்து வேறுபட்டவை அல்ல. முதலாவதாக, இவை மார்பில் வலி உணர்வுகள், அடர்த்தியான நிலைத்தன்மையின் சுருக்கத்தின் தோற்றம், இது முதலில் வலியற்றது. நோய் முன்னேறும்போது, முலைக்காம்பின் சிறப்பியல்பு பின்வாங்கல், இரத்தக்களரி அல்லது சீழ் மிக்க வெளியேற்றம் மற்றும் சுரப்பியின் சிதைவு தோன்றும்.
TNBC இன் முக்கிய மருத்துவ பண்புகளைக் கருத்தில் கொள்வோம்:
- அனைத்து வீரியம் மிக்க மார்பகப் புண்களிலும் 10-20% அரிதான நிகழ்வு.
- நோயாளிகளின் வயது: 40-60 வயது (மாதவிடாய் நிறுத்தம், மாதவிடாய் நிறுத்தம்).
- பரம்பரை முன்கணிப்பு.
- அடர்த்தியான நிலைத்தன்மையின் (வலியற்ற) கட்டி போன்ற முனையின் தோற்றம்.
- அழற்சி அல்லது அழற்சி-ஊடுருவக்கூடிய வடிவம், இது முலையழற்சியுடன் தவறான நோயறிதலுக்கு வழிவகுக்கிறது.
- ஹிஸ்டாலஜிக்கல் கட்டமைப்பின் படி, கட்டி பாசலாய்டு புற்றுநோயால் குறிக்கப்படுகிறது.
- ஆரம்பகால மெட்டாஸ்டாஸிஸ், தொலைதூர மற்றும் பிராந்திய மெட்டாஸ்டாஸிஸ்களின் தோற்றம்.
- விரைவான மற்றும் தீவிரமான முன்னேற்றம்.
- மருந்துகளுக்கு குறைந்த உணர்திறன் காரணமாக கடினமான சிகிச்சை.
- தீவிர சிகிச்சைக்குப் பிறகு அடிக்கடி மீண்டும் நிகழும்.
இந்த அறிகுறி சிக்கலானது நோயறிதல் செயல்முறையை கணிசமாக எளிதாக்குகிறது, இது நோயியலின் சரியான நேரத்தில் சிகிச்சையைத் தொடங்க அனுமதிக்கிறது.
முதல் அறிகுறிகள்
வளர்ச்சியின் ஆரம்ப கட்டங்களில், மார்பகத்தின் புற்றுநோயியல் புண்கள் எந்த வகையிலும் தங்களை வெளிப்படுத்துவதில்லை. முதல் அறிகுறிகள் மங்கலாகின்றன, இது நோயறிதல் மற்றும் சிகிச்சையின் செயல்முறையை கணிசமாக சிக்கலாக்குகிறது. பின்வரும் அறிகுறிகள் இருக்கும்போது நியோபிளாசம் சந்தேகிக்கப்படலாம்:
- அடர்த்தியான நிலைத்தன்மையின் ஒரு சிறிய சுருக்கம்
- முலைக்காம்பு வடிவத்தின் சிதைவு
- நிணநீர் வடிகால் குறைபாடு காரணமாக சுரப்பியின் தோல் தடிமனாகிறது.
- வீக்கம்
- முலைக்காம்பு வெளியேற்றம்
- பாதிக்கப்பட்ட பகுதிக்கு மேலே உள்ள தோல் சிவப்பு நிறமாகவும், வீக்கமடைந்த நிறமாகவும் மாறும்.
- விரிவடைந்த அக்குள் நிணநீர் முனைகள்
ஆரம்ப கட்டங்களில், கட்டி நகரக்கூடியதாகவும், சிறிய அளவிலும் இருக்கும். ஆனால் அது விரைவாக அளவு அதிகரித்து, படபடக்கும்போது வலியை ஏற்படுத்துகிறது. இந்த அறிகுறிகள் அனைத்தும் இருப்பது புற்றுநோயை சந்தேகிக்கவும், மருத்துவ பரிசோதனைக்கு உட்படுத்தவும் உங்களை அனுமதிக்கிறது. அறிகுறிகளுக்கு சரியான நேரத்தில் பதிலளிப்பதும், மருத்துவ உதவியை நாடுவதும் மிகவும் முக்கியம்.
விளைவுகள்
எந்தவொரு புற்றுநோயியல் வடிவமும், அதன் நிலை மற்றும் இருப்பிடத்தைப் பொருட்படுத்தாமல், ஆரோக்கியத்திற்கு ஈடுசெய்ய முடியாத தீங்கு விளைவிக்கிறது. நோயின் விளைவுகள் மிகவும் கவனிக்கத்தக்கவை. தோல் அதன் தோற்றத்தை மாற்றுகிறது, கீமோதெரபி மற்றும் கதிர்வீச்சு காரணமாக முடி உதிர்கிறது, நரம்பு மண்டலம் உடைந்து சோர்வடைகிறது. புற்றுநோய்க்கான அறுவை சிகிச்சை சிகிச்சையும் எதிர்மறையான உளவியல் விளைவை ஏற்படுத்துகிறது. தீவிர சிகிச்சை நோயாளியின் உடலில் அதன் அடையாளத்தை விட்டுச்செல்கிறது, மறுசீரமைப்பு பிளாஸ்டிக் அறுவை சிகிச்சை தேவைப்படுகிறது.
இதன் பின்விளைவு கட்டி வளர்ச்சி, நோயறிதல் மற்றும் சிகிச்சையின் போது எழும் பல சாத்தியமான சிக்கல்கள் மற்றும் பக்க விளைவுகளைக் கொண்டுள்ளது. டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோயின் பொதுவான சிக்கல்கள் பின்வருமாறு:
- கட்டி வளர்ச்சி காரணமாக சுரப்பி மற்றும் பால் குழாய்களின் ஆரோக்கியமான திசுக்களின் சுருக்கம் மற்றும் அழிவு.
- கண்டறியும் செயல்முறையை சிக்கலாக்கும் ஒரு வலுவான அழற்சி செயல்முறை.
- அருகிலுள்ள மற்றும் தொலைதூர உறுப்புகள் மற்றும் அமைப்புகளுக்கு மெட்டாஸ்டாஸிஸ்.
- மார்பகத்துடன் சேர்ந்து அச்சு நிணநீர் முனையங்கள் அகற்றப்படுவதால் நிணநீர் ஓட்டம் பலவீனமடைகிறது.
- கீமோதெரபி காரணமாக முடி உதிர்தல், வறண்ட மற்றும் உரிந்து விழும் தோல்.
சிக்கல்கள்
டிரிபிள் நெகட்டிவ் புற்றுநோய் நோயாளியின் உடலில் ஒரு தீங்கு விளைவிக்கும் விளைவைக் கொண்டிருக்கிறது. தேர்ந்தெடுக்கப்பட்ட சிகிச்சையின் வகை மற்றும் புற்றுநோயின் தீவிரத்தைப் பொறுத்து சிக்கல்கள் இருக்கும். இவற்றில் நியோபிளாம்களிலிருந்து அடிக்கடி இரத்தப்போக்கு மற்றும் சுற்றியுள்ள திசுக்களின் வீக்கம் ஆகியவை அடங்கும். கட்டி மெட்டாஸ்டாஸைஸ் செய்யும்போது சிக்கல்களும் எழுகின்றன. இதனால், மெட்டாஸ்டாஸிஸ் மண்டலத்தில் எலும்பு முறிவுகள், திரவக் குவிப்புடன் கூடிய ப்ளூரிசி, சிறுநீரகம் மற்றும் கல்லீரல் செயலிழப்பு ஆகியவை ஏற்படுகின்றன.
அறுவை சிகிச்சையும் சில விளைவுகளால் வகைப்படுத்தப்படுகிறது. இது அறுவை சிகிச்சைக்குப் பிந்தைய மேற்பரப்பில் வீக்கம், நீடித்த நிணநீர், கைகால்களின் வீக்கம், நீடித்த காயம் குணமடைதல். சிகிச்சையின் பற்றாக்குறை அல்லது தாமதமான சிகிச்சையானது மரணத்திற்கு வழிவகுக்கும் மிகவும் கடுமையான சிக்கல்களை உறுதியளிக்கிறது. ஆனால் சரியான நேரத்தில் சிகிச்சை அளித்தாலும், TNBC 1-2 ஆண்டுகளுக்குள் மீண்டும் நிகழ்கிறது, இதனால் மீளமுடியாத விளைவுகள் ஏற்படுகின்றன.
 [ 7 ]
[ 7 ]
டிரிபிள் நெகட்டிவ் மார்பகப் புற்றுநோயைக் கண்டறிதல்
புற்றுநோயைக் கண்டறிதல் நோயின் மருத்துவ அறிகுறிகளை அடிப்படையாகக் கொண்டது. நோயறிதல் பல முறைகளைக் கொண்டுள்ளது, இது நோயை நம்பகமான முறையில் அடையாளம் காண அனுமதிக்கிறது. பாதிக்கப்பட்ட திசுக்களின் நுண்ணிய மற்றும் இம்யூனோஹிஸ்டோகெமிக்கல் பரிசோதனைக்குப் பிறகுதான் இறுதி நோயறிதல் செய்யப்படுகிறது. பரிசோதனைக்கான காரணம் பல்வேறு முத்திரைகள் மற்றும் மார்பில் வலி உணர்வுகள்.
- அந்தப் பெண்ணுக்கு மேமோகிராம், அதாவது பாலூட்டி சுரப்பிகளின் எக்ஸ்ரே மற்றும் தேவைப்பட்டால், அல்ட்ராசவுண்ட் ஸ்கேன் செய்யப்படுகிறது. இது சுரப்பி திசுக்களில் ஏற்படும் சிறிய மாற்றங்களைக் கூட கண்டறிய அனுமதிக்கிறது.
- இரண்டாவது கட்டத்தில், நோயாளிக்கு பயாப்ஸி செய்யப்படுகிறது. இந்த ஆய்வு நியோபிளாஸின் தீங்கற்ற அல்லது வீரியம் மிக்க தன்மையை அடையாளம் காட்டுகிறது.
- சில நோயாளிகளுக்கு டக்டோகிராஃபி வழங்கப்படுகிறது, இது ஒரு ரேடியோபேக் பொருளை குழாய்களில் செலுத்துவதன் மூலம் எக்ஸ்ரே ஆகும். இந்த முறை புற்றுநோயாக உருவாகக்கூடிய இன்ட்ராடக்டல் பாப்பிலோமாக்களைக் கண்டறிய முடியும்.
மேற்கண்ட முறைகள் மற்றும் அறிகுறிகளின் முடிவுகள் புற்றுநோயைக் குறித்தால், கூடுதல் ஆய்வுகள் மேற்கொள்ளப்படுகின்றன. முதலாவதாக, இது மெட்டாஸ்டேஸ்களைக் கண்டறிய அச்சு நிணநீர் முனைகளின் அல்ட்ராசவுண்ட், தொலைதூர மெட்டாஸ்டாசிஸை விலக்க வயிற்று குழி மற்றும் மார்புச் சுவரின் எக்ஸ்ரே மற்றும் அல்ட்ராசவுண்ட் ஆகும்.
கட்டி குறிப்பான்களுக்கு (கட்டியால் உற்பத்தி செய்யப்படும் புரதங்கள்) இரத்த பரிசோதனை செய்யப்படுகிறது. பாலூட்டி சுரப்பியின் புண்களுக்கு, இது Ca 15.3 ஆகும், இது குறைக்கப்பட்ட நோயறிதல் மதிப்பைக் கொண்டுள்ளது. புற்றுநோயின் மூன்று-எதிர்மறை வடிவத்தை அடையாளம் காண, ஹார்மோன் ஏற்பிகளுக்கான கட்டி திசுக்களின் பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது - புரோஜெஸ்ட்டிரோன், ஈஸ்ட்ரோஜன், ஹெர்2நியூ. நோய்க்குறியீடுகளை சரியான நேரத்தில் அங்கீகரிக்க, வழக்கமான பரிசோதனைகள் மற்றும் மேமோகிராஃபிக்கு உட்படுத்த பரிந்துரைக்கப்படுகிறது.
சோதனைகள்
எந்தவொரு நோயையும் கண்டறிவது ஆய்வக சோதனைகளை உள்ளடக்கியது. வேறுபட்ட நோயறிதல் மற்றும் அறுவை சிகிச்சைக்கு முந்தைய பரிசோதனையில் கட்டியுடன் தொடர்புடைய குறிப்பான்களை தீர்மானிக்க சோதனைகள் அவசியம். CA15-3, CEA, Cyfra 21-1 ஆகியவை மார்பக புற்றுநோயை உறுதிப்படுத்தும் குறிப்பான்கள்.
சைட்டாலஜிக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது, இது முலைக்காம்பிலிருந்து நோயியல் வெளியேற்றத்தின் முன்னிலையில் மேற்கொள்ளப்படுகிறது. சோதனைகளின் உதவியுடன், இன்ட்ராடக்டல் பாப்பிலோமாக்கள் மற்றும் வீரியம் மிக்க புற்றுநோய் செல்களில் பாப்பில்லரி கட்டமைப்புகளை அடையாளம் காண முடியும். பகுப்பாய்விற்காக ஒரு திசு மாதிரியை எடுத்துக்கொள்வது பல முறைகள் மூலம் செய்யப்படலாம், அவற்றைக் கருத்தில் கொள்வோம்:
- நுண்ணிய ஊசி ஆஸ்பிரேஷன் பயாப்ஸி என்பது ஒரே நேரத்தில் ஒரு நோயறிதல் மற்றும் சிகிச்சை நடவடிக்கையாகும். நீர்க்கட்டி சந்தேகிக்கப்படும்போதும், நிமோசிஸ்டோகிராபி சுட்டிக்காட்டப்படும்போதும் இது செய்யப்படுகிறது.
- ட்ரெபன் பயாப்ஸி - திசு மாதிரி ஒரு சிறப்பு ஊசியைப் பயன்படுத்தி செய்யப்படுகிறது, இது நோயியலின் தன்மை மற்றும் வேறுபாட்டின் அளவு பற்றிய முழுமையான ஹிஸ்டாலஜிக்கல் தகவல்களைப் பெற அனுமதிக்கிறது. தொட்டுணர முடியாத அமைப்புகளைப் படிக்க, செயல்முறை அல்ட்ராசவுண்ட் கீழ் செய்யப்படுகிறது.
- மேற்கண்ட நடைமுறைகள் ஒரு வீரியம் மிக்க செயல்முறையை உறுதிப்படுத்தவில்லை (விலக்கவில்லை) என்றால் அறுவை சிகிச்சை பயாப்ஸி செய்யப்படுகிறது.
நோயியலின் விரிவான மதிப்பீட்டிற்கு, மூன்று சோதனைகள் பயன்படுத்தப்படுகின்றன. இந்த முறை ஆய்வக மற்றும் கருவி முறைகளின் கலவையாகும். ஒவ்வொரு பகுப்பாய்விற்கும் புள்ளிகளின் கூட்டுத்தொகையின் அடிப்படையில் முடிவு எடுக்கப்படுகிறது.
தேர்வு வகை |
முடிவுகள் |
புள்ளிகள் |
மருத்துவ பரிசோதனை |
தீங்கற்றது |
1 |
புற்றுநோய் என சந்தேகிக்கப்படுகிறது. |
2 |
|
வீரியம் மிக்கது |
3 |
|
மேமோகிராபி |
தீங்கற்றது |
1 |
புற்றுநோய் என சந்தேகிக்கப்படுகிறது. |
2 |
|
வீரியம் மிக்கது |
3 |
|
நுண்ணிய ஊசி ஆஸ்பிரேஷன் பயாப்ஸி |
தீங்கற்றது |
1 |
புற்றுநோய் என சந்தேகிக்கப்படுகிறது. |
2 |
|
வீரியம் மிக்கது |
3 |
தேர்வு மதிப்பெண்:
- 3-4 புள்ளிகள் - தீங்கற்ற நியோபிளாசம்;
- 5 புள்ளிகள் - கூடுதல் நோயறிதல் தேவைப்படும் நிச்சயமற்ற மாற்றங்கள்;
- 6-9 புள்ளிகள் - வீரியம் மிக்க புண்.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ]
கருவி கண்டறிதல்
அடிப்படை மார்பகப் புற்றுநோயைக் கண்டறிவது பல்வேறு முறைகளைப் பயன்படுத்துவதை உள்ளடக்கியது. கருவி நோயறிதல்கள் பொருத்தமான மருத்துவ அறிகுறிகளுடன் செய்யப்படுகின்றன. முக்கிய கருவி முறைகளைக் கருத்தில் கொள்வோம்:
- மேமோகிராபி - புற்றுநோய் மற்றும் கட்டி போன்ற அமைப்புகளை வேறுபடுத்தப் பயன்படுகிறது. இது மார்பக திசுக்களில் உணர முடியாத மாற்றங்களை அடையாளம் காண உதவுகிறது. புற்றுநோய்க்கான மருத்துவ அறிகுறிகள் இல்லாத நிலையில், இது ஒரு ஸ்கிரீனிங் ஆய்வாக செய்யப்படுகிறது.
- அல்ட்ராசவுண்ட், சி.டி., எம்.ஆர்.ஐ ஆகியவை முதன்மைக் கட்டிகள், மெட்டாஸ்டேஸ்கள் மற்றும் நிணநீர் முனையங்கள் மற்றும் உள் உறுப்புகளின் நிலையை மதிப்பிடுவதற்கான துணை முறைகள் ஆகும்.
மேற்கண்ட முறைகளுக்கு மேலதிகமாக, ஐசோடோப்பு ஸ்கேனிங்கையும் செய்யலாம். புற்றுநோயின் மேம்பட்ட நிலைகளில் சப்ளினிக்கல் மெட்டாஸ்டேஸ்களைக் கண்டறிய இந்த ஆய்வு அவசியம்.
வேறுபட்ட நோயறிதல்
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய் அதன் அறிகுறிகளில் மற்ற வீரியம் மிக்க புண்களைப் போலவே இருப்பதால், அதைக் கண்டறிய பல வேறுபட்ட முறைகள் பயன்படுத்தப்படுகின்றன. இது போன்ற நோய்களுடன் வேறுபட்ட நோயறிதல்கள் மேற்கொள்ளப்படுகின்றன:
- டிஷார்மோனல் கோளாறுகள் - சுரப்பி திசுக்களின் அதிகரித்த அடர்த்தி, நுண்துளை அல்லது லோபுலாரிட்டி. அறிகுறிகள் சுழற்சி முறையில் இருக்கும், மாதவிடாய்க்கு முன் தீவிரமடைகின்றன.
- ஃபைப்ரோடெனோமா என்பது தெளிவான வரையறைகளைக் கொண்ட ஒரு மொபைல் நியோபிளாசம் ஆகும். புற்றுநோயிலிருந்து இதை வேறுபடுத்த, அல்ட்ராசவுண்ட் மற்றும் நுண்ணிய ஊசி ஆஸ்பிரேஷன் பயாப்ஸி செய்யப்படுகிறது.
- சப்ரேயோலார் சீழ் என்பது தோல் ஹைபிரீமியாவுடன் அரோலாவின் கீழ் ஒரு வலிமிகுந்த வீக்கமாகும். நோயறிதலை உறுதிப்படுத்த பயாப்ஸி மற்றும் ஸ்கிரீனிங் பரிசோதனை செய்யப்படுகிறது.
- நீர்க்கட்டி என்பது படபடப்பு செய்யும்போது வலிமிகுந்த ஒரு நியோபிளாசம் ஆகும். அல்ட்ராசவுண்ட் ஸ்கேன் செய்யும்போது, பல நீர்க்கட்டி குவியங்கள் கண்டறியப்படுகின்றன.
- இன்ட்ராடக்டல் பாப்பிலோமா - குழாயிலிருந்து ஏராளமான வெளியேற்றத்தால் வகைப்படுத்தப்படுகிறது. வேறுபாட்டிற்காக, டக்டோகிராபி மற்றும் சைட்டோலாஜிக்கல் பரிசோதனை செய்யப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
டிரிபிள் நெகட்டிவ் மார்பகப் புற்றுநோய்க்கான சிகிச்சை
வீரியம் மிக்க மார்பகப் புண்களின் அடித்தள வடிவத்தை அகற்ற, நவீன முறைகள் மற்றும் தொழில்நுட்பங்கள் மட்டுமே பயன்படுத்தப்படுகின்றன. டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய்க்கான சிகிச்சையானது நோயறிதல் முடிவுகளை அடிப்படையாகக் கொண்டது. இந்த வகையான புற்றுநோயியல் ஒரு தனி குழுவில் சேர்க்கப்பட்டுள்ளது, ஏனெனில் இது மற்ற வகை புற்றுநோய்களுடன் ஒப்பிடும்போது ஒரு ஆக்கிரமிப்பு போக்கால் வகைப்படுத்தப்படுகிறது. இத்தகைய கட்டிகள் ஹிஸ்டாலஜிக்கல் கட்டமைப்பில் வேறுபடுகின்றன, எனவே, அவற்றுக்கு குறிப்பிட்ட சிகிச்சை தேவைப்படுகிறது.
பெரும்பாலும், TNBC கடைசி கட்டங்களில் கண்டறியப்படுகிறது, இது கடுமையான அழற்சி செயல்முறையுடன் சேர்ந்துள்ளது. பெரும்பாலும், இந்த நோயியல் பரம்பரையாக ஏற்படுகிறது, அனைத்து வயது நோயாளிகளுக்கும் ஏற்படலாம், ஆனால் பெரும்பாலும் BRCA-1 மற்றும் BRCA-2 மரபணு பிறழ்வுகளின் கேரியர்களில்.
சிகிச்சையின் அம்சங்களைக் கருத்தில் கொள்வோம்:
- எதிர்மறை புற்றுநோய்க்கான சிகிச்சைக்கு ஒரே மாதிரியான தரநிலைகள் எதுவும் இல்லை. கட்டியானது கீமோதெரபிக்கு உணர்திறன் கொண்டது, இது சுரப்பியை தீவிரமாக அகற்றிய பிறகு பரிந்துரைக்கப்படுகிறது.
- அறுவை சிகிச்சை சாத்தியமில்லை என்றால், கட்டியின் அளவைக் குறைக்க கீமோதெரபி அல்லது கதிர்வீச்சு பரிந்துரைக்கப்படுகிறது.
- கீமோதெரபிக்கு கட்டி எவ்வளவு சிறப்பாக பதிலளிக்கிறதோ, அவ்வளவு சிறப்பாக உயிர்வாழ்வதற்கான முன்கணிப்பு இருக்கும்.
டிரிபிள்-நெகட்டிவ் புற்றுநோய் கீமோதெரபிக்கு உணர்திறன் இல்லாததாக இருந்தால், அறுவை சிகிச்சை, டாக்சேன்கள் மற்றும் ஆந்த்ராசைக்ளின்களின் பயன்பாடு ஆகியவற்றை உள்ளடக்கிய புதிய நெறிமுறைகள் பயன்படுத்தப்படுகின்றன. அறுவை சிகிச்சையில் மார்பகத்தை ஓரளவு அகற்றுதல், கட்டி கதிர்வீச்சு, நிணநீர் வடிகால் அல்லது சுரப்பியை முழுமையாக அகற்றுதல் ஆகியவை அடங்கும். மறுபிறப்புகள் ஏற்பட்டால், பிளாட்டினம் மருந்துகள் (சிஸ்ப்ளேட்டின், கார்பபிளாட்டின்), டாக்சேன்கள் மற்றும் செலோட்கள் மூலம் இரண்டாவது படிப்பு மேற்கொள்ளப்படுகிறது. இந்த வகை சிகிச்சை BRCA மரபணு மாற்றத்தால் பாதிக்கப்பட்ட நோயாளிகளுக்கு பயனுள்ளதாக இருக்கும்.
டிரிபிள் நெகட்டிவ் மார்பகப் புற்றுநோய்க்கான சிகிச்சை முறைகள்
மார்பகப் புற்றுநோய் கண்டறியப்படும்போது, புரோஜெஸ்ட்டிரோன், HER2 மற்றும் ஈஸ்ட்ரோஜன் ஏற்பிகளின் இருப்பின் அடிப்படையில் கட்டி சோதிக்கப்பட்டு வகைப்படுத்தப்படுகிறது. மூன்று ஏற்பிகளுக்கும் கட்டி எதிர்மறையாக இருந்தால், அது டிரிபிள்-நெகட்டிவ் புற்றுநோய் என்று அழைக்கப்படுகிறது. இந்த வடிவம் மிகவும் ஆக்ரோஷமானதாகக் கருதப்படுகிறது, இது மற்ற வகை மார்பகப் புற்றுநோயுடன் ஒப்பிடும்போது அதிக மெட்டாஸ்டாஸிஸ் விகிதம் மற்றும் குறைந்த உயிர்வாழ்வால் வகைப்படுத்தப்படுகிறது.
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய்க்கான சிகிச்சை முறைகள் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக உருவாக்கப்படுகின்றன. அதாவது, சிகிச்சைக்கு ஒற்றைத் தரநிலை எதுவும் இல்லை. ஆனால் மோசமான முன்கணிப்பு இருந்தபோதிலும், புற்றுநோய் பல சிகிச்சை முறைகளுக்கு உணர்திறன் கொண்டது. சிகிச்சையில் ஆந்த்ராசைக்ளின் மற்றும் டாக்சேன் கொண்ட மருந்துகள் இருக்கலாம். இன்று, மருத்துவர்கள் மாற்று கீமோதெரபியூடிக் முகவர்களை சோதித்து வருகின்றனர்: பிளாட்டினம் கலவைகள், ஆன்டிஆஞ்சியோஜெனிக்ஸ், டோபோய்சோமரேஸ் தடுப்பான்கள்.
மருந்துகள்
டிரிபிள்-நெகட்டிவ் புற்றுநோய்க்கு சிகிச்சையளிப்பதில் உள்ள சிக்கல்களில் ஒன்று, இது புற்றுநோயின் மிகவும் தீவிரமான வடிவமாகக் கருதப்படுகிறது மற்றும் சிகிச்சையளிப்பது கடினம். ஆய்வக மற்றும் கருவி நோயறிதலின் முடிவுகளின் அடிப்படையில் மருந்துகள் தேர்ந்தெடுக்கப்படுகின்றன. நோயியலின் தனித்தன்மை என்னவென்றால், இது புரோஜெஸ்ட்டிரோன் மற்றும் ஈஸ்ட்ரோஜன் ஹார்மோன்களுக்கு உணர்திறன் இல்லை, HER2 ஏற்பிகள் இல்லை. இலக்கு சிகிச்சை, அதாவது, புற்றுநோய் செல்களில் மட்டுமே செயல்படும் மற்றும் ஆரோக்கியமான திசுக்களை பாதிக்காத மருந்துகள் பயன்படுத்தப்படுவதில்லை. இந்த காரணத்திற்காகவே கட்டிக்கு மோசமான முன்கணிப்பு உள்ளது.
TNBC சிகிச்சைக்கான சர்வதேச நெறிமுறை, டாக்ஸேன் குழுவிலிருந்து மருந்துகளைப் பயன்படுத்துவதன் செயல்திறனைக் குறிக்கிறது. இத்தகைய மருந்துகள் மீண்டும் வருவதற்கான அபாயத்தைக் குறைத்து, முன்கணிப்பை மேம்படுத்துகின்றன. டோஸ்-டென்ஸ் நெறிமுறையின்படி மருந்துகளைப் பயன்படுத்தும்போது சிறந்த முடிவுகள் கிடைத்தன. இது 4 AC (அட்ரியாமைசின் மற்றும் சைட்டாக்சன்) + 4 டாக்ஸால் (டாக்ஸேன்கள்) திட்டத்தின் படி 2 வார இடைவெளியுடன் டாக்ஸன் குழுவிலிருந்து மருந்துகளை படிப்படியாகச் சேர்ப்பதன் மூலம் ஒவ்வொரு இரண்டு வாரங்களுக்கும் சைட்டோஸ்டேடிக் மருந்துகளைப் பயன்படுத்துவதை உள்ளடக்கியது. அத்தகைய சிகிச்சையின் காலம் சுமார் 4 மாதங்கள் ஆகும்.
புற்றுநோய் நிணநீர் முனையங்களைப் பாதித்திருந்தால், கார்போபிளாட்டின் அல்லது சிஸ்ப்ளேட்டின் முக்கிய திட்டத்திற்கு பரிந்துரைக்கப்படுகின்றன. BRCA1 மரபணு மாற்றத்தின் முன்னிலையில் இத்தகைய சிகிச்சை பயனுள்ளதாக இருக்கும். நோய் மீண்டும் ஏற்பட்டால், செல் வளர்ச்சியைத் தடுக்கும் அல்லது மெதுவாக்கும் மருந்துகள் சிகிச்சை திட்டத்தில் சேர்க்கப்படுகின்றன, அதாவது, தடுப்பான்கள் - இக்செம்ப்ரா, ஜெலோடா, பிளாட்டினம் மருந்துகள் மற்றும் ஆன்டிமெட்டாபொலிட்டுகள்.
புதிய தலைமுறை மருந்துகள் பின்வரும் தயாரிப்புகளால் குறிப்பிடப்படுகின்றன:
- பெவாசிஸுமாப் - நியோபிளாஸின் இரத்த நாள வலையமைப்பின் வளர்ச்சியைத் தடுக்கிறது. வீரியம் மிக்க செல்கள் தீவிரமாகப் பெருகுவதால், அவற்றுக்கு நிலையான ஊட்டச்சத்து தேவைப்படுகிறது. மருந்து இரத்த நாளங்களின் எண்ணிக்கையைக் குறைக்கிறது, கட்டி திசுக்களின் ஆற்றல் விநியோகத்தைக் குறைக்கிறது, இது அதன் அழிவுக்கு வழிவகுக்கிறது. இந்த மருந்து டாக்ஸோலுடன் இணைந்து தன்னை நிரூபித்துள்ளது.
- நெக்ஸாவர் - ஹெர்1 வளர்ச்சி காரணி ஏற்பி நேர்மறையாக இருந்தால் பயன்படுத்தப்படுகிறது. சிஸ்ப்ளேட்டினுடன் இணைந்து மட்டுமே பயன்படுத்தப்படுகிறது.
- இனிபரிப் - இந்த மருந்து இன்னும் மருத்துவ பரிசோதனைகளில் உள்ளது. ஆனால் ஆய்வுகளின்படி, இது உயிர்வாழ்வை கணிசமாக அதிகரிக்கிறது.
- எரிபுலின் ஒரு டாக்ஸேன் அல்லாத மைக்ரோடியூபுல் தடுப்பானாகும். இது TNBC இன் பிந்தைய கட்ட சிகிச்சையில் தன்னை நிரூபித்துள்ளது. இது இன்னும் ஆராய்ச்சி நிலையில் இருப்பதால், சிறப்பு மருத்துவ அனுமதியுடன் மட்டுமே பயன்படுத்தப்படுகிறது.
மேலே விவரிக்கப்பட்ட மருந்துகளுக்கு மேலதிகமாக, தடுப்பூசி போன்ற ஒரு கண்டுபிடிப்பு டிரிபிள்-நெகட்டிவ் புற்றுநோயை எதிர்த்துப் போராடப் பயன்படுகிறது. இந்த முறை, நோயைத் தடுப்பது சிகிச்சையளிப்பதை விட எளிதானது என்ற உண்மையை அடிப்படையாகக் கொண்டது. இந்த வகையான நோயியல் பெரும்பாலும் கடைசி கட்டங்களில் கண்டறியப்படுவதால். தடுப்பூசி ஆபத்தில் உள்ள பெண்களுக்கு உதவும். வாக்சன் பயோடெக் Vx-001 தடுப்பூசியை உருவாக்கி பரிசோதித்து வருகிறது, இது 2020 ஆம் ஆண்டுக்குள் மருந்தை அறிமுகப்படுத்த திட்டமிட்டுள்ளது.
நாட்டுப்புற வைத்தியம்
வீரியம் மிக்க நோய்களுக்கான சிகிச்சைக்கு ஒரு விரிவான அணுகுமுறை தேவைப்படுகிறது. பாரம்பரிய சிகிச்சையானது பாரம்பரிய சிகிச்சை முறைகளுடன் பயன்படுத்தப்படுகிறது. மாற்று சிகிச்சையின் முக்கிய முறைகளைக் கருத்தில் கொள்வோம்:
- அறுவை சிகிச்சைக்கு முரண்பாடுகள் இருந்தால், நீங்கள் பிர்ச் காளான் பயன்படுத்தலாம். செடியை அரைத்து 1:5 என்ற விகிதத்தில் வெதுவெதுப்பான நீரில் 2-3 நாட்களுக்கு ஊற்ற வேண்டும். முடிக்கப்பட்ட டிஞ்சரை ஒரு நாளைக்கு 2-3 முறை உணவுக்கு 30 நிமிடங்களுக்கு முன் எடுத்துக் கொள்ள வேண்டும். தயாரிப்பை குளிர்சாதன பெட்டியில் சேமிக்கலாம், ஆனால் 4 நாட்களுக்கு மேல் இல்லை.
- வீரியம் மிக்க செல்களை அழிக்க, புரோபோலிஸைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. தாவரத்திலிருந்து களிம்புகள் மற்றும் டிங்க்சர்கள் தயாரிக்கப்படுகின்றன, அவை நியோபிளாம்களின் வளர்ச்சியை மெதுவாக்குகின்றன மற்றும் புற்றுநோயின் அறிகுறிகளைக் குறைக்கின்றன. இந்த தயாரிப்பைப் பயன்படுத்தும் போது, 50 டிகிரிக்கு மேல் சூடாக்கப்பட்டால், அது அதன் மருத்துவ குணங்களை இழக்கும் என்பதை நீங்கள் அறிந்து கொள்ள வேண்டும்.
- ஆரம்ப கட்டங்களில், நீங்கள் ஓட்ஸின் கஷாயத்தைப் பயன்படுத்தலாம். இதைத் தயாரிக்க, ஒரு கிளாஸ் செடியை ஒரு லிட்டர் தண்ணீரில் கலந்து 50-60 நிமிடங்கள் கொதிக்க வைக்கவும். இந்த கஷாயம் நோயின் போது உருவாகும் உடலில் இருந்து நச்சுகளை திறம்பட நீக்குகிறது. இந்த மருந்து பலவீனமான உடலுக்கு வைட்டமின்கள் பி, ஏ, ஈ, பிபி மற்றும் அமினோ அமிலங்களை வழங்குகிறது.
- பூண்டு மற்றும் வெங்காயத்திலிருந்து குணப்படுத்தும் பூல்டிஸ்களை நீங்கள் செய்யலாம். பாதிக்கப்பட்ட திசுக்களில் நறுக்கிய பூண்டு மற்றும் வெங்காயத்துடன் ஒரு துணி பையைப் பயன்படுத்துங்கள். இரவில் பூல்டிஸ் பயன்படுத்துவது நல்லது, சிகிச்சையின் போக்கை 6-7 நடைமுறைகள் ஆகும்.
- வலி அறிகுறிகளைப் போக்க, புண் மார்பில் ஓக் பட்டை அமுக்கங்களைப் பயன்படுத்துங்கள். மருந்தைத் தயாரிக்க, ஒரு ஸ்பூன் நொறுக்கப்பட்ட ஓக் பட்டையைக் கலந்து, இரவு முழுவதும் குளிர்ந்த நீரை ஊற்றவும். காலையில் கஷாயத்தை வேகவைத்து, ஆறவைத்து மீண்டும் கொதிக்க வைக்கவும். கஷாயம் 3-4 மணி நேரம் நிற்க வேண்டும், அதன் பிறகு நீங்கள் அதிலிருந்து 20-30 நிமிடங்கள் அமுக்கங்களை உருவாக்கலாம்.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ]
மூலிகை சிகிச்சை
புற்றுநோய் செல்களை அழிக்க பல முறைகள் பயன்படுத்தப்படுகின்றன, ஆனால் மூலிகை சிகிச்சை சிறப்பு கவனம் செலுத்த வேண்டியது அவசியம். மூலிகை சிகிச்சையானது குறைந்தபட்ச முரண்பாடுகளையும் பக்க விளைவுகளையும் கொண்டுள்ளது, ஆனால் அதே நேரத்தில் அது உடலில் நன்மை பயக்கும். சரியான மூலிகை மற்றும் அதன் பயன்பாட்டுத் திட்டத்தைத் தேர்வுசெய்ய, இது போன்ற காரணிகளைக் கருத்தில் கொள்வது அவசியம்:
- புற்றுநோயின் உள்ளூர்மயமாக்கல் மற்றும் நிலை, சிகிச்சை அளிக்கப்பட்டது.
- மெட்டாஸ்டேஸ்களின் இருப்பு அல்லது இல்லாமை, அவற்றின் உள்ளூர்மயமாக்கல்.
- கீமோதெரபி அல்லது கதிர்வீச்சு சிகிச்சைக்கு உட்படுதல்.
- முதன்மை சிகிச்சைக்கு முன்னும் பின்னும் நோயாளியின் பொதுவான நிலை.
மூலிகைகளின் சரியான தேர்வு மற்றும் அத்தகைய சிகிச்சையின் முடிவுகள் மேலே விவரிக்கப்பட்ட காரணிகளைப் பொறுத்தது.
புற்றுநோய் செல்களை அழிக்க நச்சு மூலிகைகளைப் பயன்படுத்தலாம். ஆனால் அவற்றின் முறையற்ற பயன்பாடு வீரியம் மிக்க செல்களுக்கு மட்டுமல்ல, முழு உடலுக்கும் குறிப்பிடத்தக்க தீங்கு விளைவிக்கும். அதனால்தான் மூலிகை மருத்துவர்கள் மருத்துவ மேற்பார்வையின் கீழ் மட்டுமே இத்தகைய டிஞ்சர்களைப் பயன்படுத்த பரிந்துரைக்கின்றனர்.
நச்சு மூலிகைகள்:
- ஹெம்லாக் - வலி நிவாரணி பண்புகளைக் கொண்ட தாவரத்திலிருந்து ஒரு டிஞ்சர் தயாரிக்கப்படுகிறது. அதைத் தயாரிக்க, மூன்று லிட்டர் பாட்டிலைப் பயன்படுத்தவும். கொள்கலனில் 1/3 பங்கு தாவரத்தால் நிரப்பப்பட்டு மேலே ஓட்காவை ஊற்ற வேண்டும். மருந்து 2-3 வாரங்களுக்கு உட்செலுத்தப்பட்டு, அவ்வப்போது ஜாடியை அசைக்க வேண்டும். முதல் நாளில், ஒரு துளி டிஞ்சருடன் ஒரு கிளாஸ் தண்ணீரைக் குடிக்கவும், இரண்டாவது நாளில் இரண்டு சொட்டுகள், மற்றும் 40 சொட்டுகள் வரை குடிக்கவும். இதற்குப் பிறகு, அளவைக் குறைத்து, ஒரு துளிக்குத் திரும்ப வேண்டும். ஒரு விதியாக, நீடித்த முடிவுகளை அடைய 2-3 முழு வட்டங்கள் தேவை.
- அகோனிட்டம் ட்சுங்காரியம் - தாவர வேரில் 20 கிராம் எடுத்து 500 மில்லி ஓட்காவை ஊற்றவும். கலவையை 14 நாட்களுக்கு உட்செலுத்த வேண்டும், பின்னர் நன்றாக வடிகட்ட வேண்டும். மருந்து உணவுக்கு 30 நிமிடங்களுக்கு முன் எடுக்கப்படுகிறது, ஒரு கிளாஸ் தண்ணீரில் நீர்த்தப்படுகிறது. பயன்பாட்டுத் திட்டம் மேலே விவரிக்கப்பட்டதைப் போன்றது, செறிவு மட்டுமே 10 சொட்டுகளாகவும் தலைகீழ் வரிசையிலும் கொண்டு வரப்பட வேண்டும். 2-3 வார இடைவெளிக்குப் பிறகு, பாடநெறி மீண்டும் செய்யப்படுகிறது.
- சைபீரியன் அகாரிக் (உலர்ந்த) - செடியை நசுக்கி, ஒரு இருண்ட கண்ணாடி பாட்டிலில் வைத்து, அதன் மேல் ஓட்காவை நிரப்பவும். இந்த கலவை 15 நாட்களுக்கு இருண்ட, குளிர்ந்த இடத்தில் ஊற்றப்படுகிறது. முடிக்கப்பட்ட டிஞ்சர் ஒரு நாளைக்கு 3 முறை 30-40 சொட்டுகள் எடுக்கப்படுகிறது, சிகிச்சையின் படிப்பு 3 மாதங்கள் ஆகும்.
விஷ தாவரங்களுக்கு கூடுதலாக, பாதுகாப்பான தாவரங்களும் சிகிச்சைக்கு பயன்படுத்தப்படுகின்றன:
- 500 கிராம் பர்டாக் வேர்களை அரைத்து, அதன் விளைவாக வரும் வெகுஜனத்திலிருந்து சாற்றை பிழிந்து எடுக்கவும். மருந்து கரைந்து, வண்டலை வடிகட்ட வேண்டும், 250 கிராம் தேன் (பக்வீட்) மற்றும் 3 எலுமிச்சை சாறு சேர்க்கவும். அனைத்து பொருட்களும் நன்கு கலக்கப்பட்டு, ஒரு இருண்ட கண்ணாடி பாத்திரத்தில் ஊற்றப்படுகின்றன. மருந்து இரவில், 1 தேக்கரண்டி 12 நாட்களுக்கு எடுக்கப்படுகிறது.
- இரண்டு லிட்டர் ஆட்டுப் பாலில், ஒரு சில கைப்பிடி இளம் செர்ரி கிளைகளை ஊற்றவும். மருந்தை குறைந்த வெப்பத்தில் 6 மணி நேரம் கொதிக்க வைக்கவும். மருந்தை ஒரு நாளைக்கு 2-3 முறை, உணவுக்கு இடையில், ½ கப் எடுத்துக் கொள்ளுங்கள், சிகிச்சையின் படிப்பு 70 நாட்கள் ஆகும்.
- உருளைக்கிழங்கு பூக்களை சேகரித்து உலர்த்தவும். செடியிலிருந்து ஒரு கஷாயம் தயாரிக்கவும்: 1 ஸ்பூன் பூக்களை 500 மில்லி கொதிக்கும் நீரில் ஊற்றி 3-4 மணி நேரம் விடவும். உணவுக்கு முன் ஒரு நாளைக்கு 3 முறை ½ கப் கஷாயத்தை எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் 3 வாரங்கள்.
ஹோமியோபதி
மார்பகப் புற்றுநோயின் மிகவும் தீவிரமான வடிவங்களில் ஒன்றின் சிகிச்சை மிகவும் நீண்டது மற்றும் சிக்கலானது. ஹோமியோபதி டிரிபிள்-நெகட்டிவ் புற்றுநோய்க்கான கூடுதல் சிகிச்சையாகப் பயன்படுத்தப்படுகிறது. இந்த நோயின் ஆபத்து என்னவென்றால், புற்றுநோய் செல்கள் நிலையான ஹார்மோன் மற்றும் HER2 சிகிச்சை முறைகளுக்கு பதிலளிக்கவில்லை. ஹோமியோபதி வைத்தியங்கள் கட்டியின் மீது அழிவுகரமான விளைவைக் கொண்ட தாவர கூறுகளிலிருந்து தயாரிக்கப்படுகின்றன. பாரம்பரிய ஹோமியோபதி தயாரிப்புகளிலிருந்து பின்வருபவை பயன்படுத்தப்படுகின்றன:
- அலுமென் என்பது நீண்ட நேரம் செயல்படும் ஆன்டிசோரிக் முகவர்.
- அர்ஜெண்டம் மெட்டாலிகம் - உடலின் இயல்பான செயல்பாட்டை மீட்டெடுக்க உதவுகிறது.
- ஆர்சனிகம் ஆல்பம் என்பது வலிமிகுந்த அறிகுறிகளைக் குறைக்கும் ஒரு நோய்த்தடுப்பு மருந்தாகும்.
- ஆர்சனிகம் அயோடேட்டம் - வீரியம் மிக்க செல்களின் வளர்ச்சியைத் தடுக்கிறது.
- ஆர்சனிகம் சல்பூரேட்டம் ஃபிளாவம் - வலிமிகுந்த அறிகுறிகளை நீக்குகிறது, சுரப்பியின் இயல்பான தோற்றத்தை மீட்டெடுக்கிறது.
சீன மூலிகை மருந்தான குர்குமின், வீரியம் மிக்க செல்களின் வளர்ச்சியை பாதிக்கிறது. இந்த ஆலை, மேல்தோல் வளர்ச்சி காரணியான EGFR இன் வெளிப்பாட்டைத் தடுக்கிறது மற்றும் கட்டி வளர்ச்சியைக் குறைக்கிறது. மருத்துவ காளான்களான கானோடெர்மா லூசிடம், டிராமெட்ஸ் வெர்சிகலர் மற்றும் ஃபெலினஸ் லிண்டியஸ் ஆகியவற்றிலிருந்து வரும் மருந்துகள் பயனுள்ள பண்புகளைக் கொண்டுள்ளன. அவை செல் வளர்ச்சி மற்றும் இனப்பெருக்கத்தைக் குறைத்து அவற்றின் இறப்பை ஊக்குவிக்கின்றன.
அறுவை சிகிச்சை
மார்பகப் புற்றுநோய் கட்டியை அறுவை சிகிச்சை மூலம் அகற்றுவது ஒரு தீவிர சிகிச்சையாகும். பல முறைகளைப் பயன்படுத்தி அறுவை சிகிச்சை செய்ய முடியும். நவீன மருத்துவம் உறுப்புகளைப் பாதுகாக்கும் அறுவை சிகிச்சைகளை அதிக பலன்களுடன் செய்ய அனுமதிக்கிறது.
முக்கிய வகை செயல்பாடுகளைக் கருத்தில் கொள்வோம்:
- லம்பெக்டமி என்பது ஒரு உறுப்பு-பாதுகாப்பு அறுவை சிகிச்சையாகும், இதன் போது கட்டி மற்றும் அருகிலுள்ள திசுக்கள் இரண்டும் அகற்றப்படுகின்றன. இது நோயின் ஆரம்ப கட்டங்களில் செய்யப்படுகிறது, அதன் பிறகு நோயாளி கதிர்வீச்சு சிகிச்சைக்கு உட்படுகிறார்.
- குவாட்ரான்டெக்டமி - அறுவை சிகிச்சையின் போது, கட்டியுடன் கூடிய மார்பகத்தின் கால் பகுதி அகற்றப்பட்டு, கதிர்வீச்சு செய்யப்படுகிறது.
- மாற்றியமைக்கப்பட்ட தீவிர முலையழற்சி - கட்டி நிணநீர் முனைகளுக்கு மெட்டாஸ்டாஸைஸ் செய்யப்பட்டிருக்கும் போது செய்யப்படுகிறது. அறுவை சிகிச்சையின் போது, கட்டி மற்றும் நிணநீர் முனைகள் அகற்றப்படுகின்றன.
- செக்மென்டெக்டோமி என்பது கட்டியையும் அதைச் சுற்றியுள்ள ஆரோக்கியமான திசுக்களின் ஒரு பகுதியையும் வெட்டியெடுப்பதாகும், அதைத் தொடர்ந்து கதிர்வீச்சு மற்றும் கீமோதெரபி செய்யப்படுகிறது.
- தீவிர முலையழற்சி - கட்டி மற்றும் நிணநீர் முனையங்கள் மட்டுமல்ல, மார்பகத்தின் கீழ் அமைந்துள்ள மார்பு தசைகளும் அகற்றப்படுகின்றன.
அறுவை சிகிச்சை பக்க விளைவுகள் மற்றும் சிக்கல்களை ஏற்படுத்தக்கூடும். பெரும்பாலும், இது கீறல் பகுதியில் தோலின் உணர்வின்மை ஆகும், ஆனால் நரம்புகள் படிப்படியாக மீட்டெடுப்பதன் மூலம், உணர்திறன் இயல்பு நிலைக்குத் திரும்பும். சில சந்தர்ப்பங்களில், கீறல் இடத்தில் தொற்று ஏற்படும் அபாயம் உள்ளது. தொற்று தோல் அழற்சியின் அறிகுறிகளால் வகைப்படுத்தப்படுகிறது, அதாவது, அதன் சிவத்தல், வீக்கம் மற்றும் வலி. காயம் ஏற்பட்ட இடத்தில் தோல் வெப்பநிலையில் அதிகரிப்பு காணப்படுகிறது. சப்புரேஷன் இருந்தால், காய்ச்சல், குளிர், அதிகரித்த வியர்வை தோன்றும். அதை அகற்ற, காயம் திறக்கப்பட்டு, கிருமி நாசினியால் கழுவப்பட்டு வடிகட்டப்படுகிறது. நோயாளிக்கு நுண்ணுயிர் எதிர்ப்பிகளின் படிப்பு பரிந்துரைக்கப்படுகிறது.
தடுப்பு
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோயைத் தடுக்க பல முறைகள் பயன்படுத்தப்படுகின்றன. தடுப்பு என்பது கட்டியை முன்கூட்டியே கண்டறிவதை அடிப்படையாகக் கொண்டது. இந்த நோயால் ஒவ்வொரு ஆண்டும் உலகளவில் சுமார் 1 மில்லியன் வழக்குகள் பதிவு செய்யப்படுகின்றன. மருத்துவ புள்ளிவிவரங்களின்படி, புற்றுநோயால் பாதிக்கப்பட்ட பெண்களில் 30% பேர் 45 வயதுக்கு மேற்பட்டவர்கள்.
தடுப்பு நடவடிக்கையாக சுய பரிசோதனை:
- உங்கள் மார்பகங்களை தினமும் கவனமாக பரிசோதித்து, அவற்றின் வடிவம் மற்றும் சமச்சீர்மைக்கு கவனம் செலுத்துங்கள்.
- பல்வேறு முத்திரைகளைக் கண்டறிய, சுரப்பிகளை கவனமாகத் தொட்டுப் பாருங்கள். மாறி மாறி ஒரு கையால் மார்பகத்தைப் பிடித்து, மற்றொரு கையால் கடிகார திசையில் படபடக்கவும்.
- மாதவிடாய்க்குப் பிறகும் நீங்காத கட்டிகள் அல்லது வீக்கங்கள் இருந்தால், மருத்துவரைப் பார்க்க இதுவே ஒரு காரணம்.
- முலைக்காம்புகளில் கவனம் செலுத்துங்கள், பாலூட்டலுடன் தொடர்பில்லாத வெளியேற்றம் இருந்தால், அவசரமாக ஒரு பாலூட்டி நிபுணரைத் தொடர்பு கொள்ளவும். சருமத்திற்கும் கவனம் தேவை, வீக்கம், உரித்தல் அல்லது அரிப்பு ஈரமான பகுதிகள் இருந்தால், இதற்கும் மருத்துவ கவனிப்பு தேவை.
வழக்கமான பரிசோதனைகளுக்கு கூடுதலாக, உள்ளாடைகளை சரியாகத் தேர்ந்தெடுப்பது அவசியம். சரியான அளவு இல்லாத பிரா பாலூட்டி சுரப்பிகளை எரிச்சலூட்டுகிறது மற்றும் அவற்றின் உடற்கூறியல் நிலையை சீர்குலைக்கிறது. புற்றுநோயைத் தடுப்பதற்கான மற்றொரு முக்கியமான முறை சரியான ஊட்டச்சத்து ஆகும். புற்றுநோய்க்கான முக்கிய காரணம் ஃப்ரீ ரேடிக்கல்கள் என்பதே இதற்குக் காரணம்.
ஆரோக்கியமான உணவில் ஏராளமான பழங்கள், காய்கறிகள், கீரைகள், தானியங்கள் மற்றும் பால் பொருட்கள் இருக்க வேண்டும். உடல் செயல்பாடு பற்றி மறந்துவிடாதீர்கள். வழக்கமான உடற்பயிற்சி உங்கள் உடலை நல்ல நிலையில் வைத்திருக்க உதவுகிறது. கீமோதெரபி அல்லது அறுவை சிகிச்சைக்குப் பிறகு கட்டாய மறுவாழ்வு முறையாக உடல் உடற்பயிற்சி பரிந்துரைக்கப்படுகிறது. குடும்ப வரலாற்றைக் கொண்ட பெண்கள் புற்றுநோய் தடுப்புக்கு சிறப்பு கவனம் செலுத்த வேண்டும்.
முன்னறிவிப்பு
ஹார்மோன் மற்றும் பிற பாரம்பரிய சிகிச்சைகளுக்கு உணர்திறன் இல்லாத புற்றுநோய், ஒரு ஆக்கிரமிப்பு போக்கால் மட்டுமல்ல, எதிர்மறையான விளைவுகளாலும் வகைப்படுத்தப்படுகிறது. முன்கணிப்பு நோயியல் கண்டறியப்பட்ட நிலை, இணக்க நோய்களின் இருப்பு மற்றும் நோயாளியின் உடலின் பிற தனிப்பட்ட பண்புகள் ஆகியவற்றைப் பொறுத்தது.
சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையுடன், முன்கணிப்பு சாதகமானது, ஆனால் புற்றுநோய் கடைசி கட்டங்களில் கண்டறியப்பட்டு பிராந்திய நிணநீர் முனைகளுக்கு மட்டுமல்ல, தொலைதூர உறுப்புகள் மற்றும் அமைப்புகளுக்கும் பரவியிருந்தால் அது கணிசமாக மோசமடைகிறது.
 [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 31 ], [ 32 ], [ 33 ], [ 34 ]
உயிர்வாழ்வு
டிரிபிள் நெகட்டிவ் புற்றுநோய் என்பது புற்றுநோயின் மிகவும் கடுமையான மற்றும் சிக்கலான வடிவமாகும். உயிர்வாழ்வது பல காரணிகளைப் பொறுத்தது. இந்த நோயறிதலைக் கொண்ட நோயாளிகள், மற்ற புற்றுநோய் வகைகளைப் போலல்லாமல், 5 ஆண்டுகளுக்குள் மற்ற அமைப்புகள் மற்றும் உறுப்புகளுக்கு மெட்டாஸ்டாசிஸ் ஏற்படும் அபாயத்தை 5 மடங்கு அதிகமாகக் கொண்டுள்ளனர். பெரும்பாலும், வீரியம் மிக்க செல்கள் நுரையீரல் மற்றும் மூளை போன்ற முக்கிய உறுப்புகளுக்கு பரவுகின்றன.
டிரிபிள்-நெகட்டிவ் மார்பகப் புற்றுநோய், ஆரம்ப தீவிர சிகிச்சைக்குப் பிறகும் கூட, 2-5 ஆண்டுகளுக்குள் மெட்டாஸ்டாஸிஸ் மற்றும் மீண்டும் ஏற்படும் அபாயத்தைக் கொண்டுள்ளது. மீண்டும் வருவதைத் தடுக்க, நோயாளி கதிர்வீச்சு, கதிரியக்க சிகிச்சை அல்லது கீமோதெரபிக்கு உட்படுகிறார். இது நோய் கண்டறியப்பட்டதிலிருந்து ஐந்து ஆண்டுகளுக்கு மீண்டும் வராமல் இருக்க வாய்ப்புகளை அதிகரிக்கிறது. ஆனால் TNBC உள்ள பெரும்பாலான பெண்களுக்கு பிற உறுப்புகளில் நோயியல் மற்றும் புற்றுநோய் கட்டிகள் மீண்டும் மீண்டும் ஏற்படுகின்றன.

