கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
கடுமையான செப்சிஸ் மற்றும் செப்டிக் அதிர்ச்சிக்கான சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
தொற்று ஏற்பட்ட இடத்தை முழுமையாக அறுவை சிகிச்சை மூலம் சுத்தம் செய்தல் மற்றும் போதுமான நுண்ணுயிர் எதிர்ப்பு சிகிச்சை மூலம் மட்டுமே செப்சிஸுக்கு பயனுள்ள சிகிச்சை சாத்தியமாகும். போதுமான ஆரம்ப நுண்ணுயிர் எதிர்ப்பு சிகிச்சை இல்லாதது செப்சிஸ் நோயாளிகளுக்கு மரணத்திற்கு ஒரு ஆபத்து காரணியாகும். நோயாளியின் வாழ்க்கையைப் பராமரித்தல், உறுப்பு செயலிழப்புகளைத் தடுப்பது மற்றும் நீக்குவது ஆகியவை இலக்கு வைக்கப்பட்ட தீவிர சிகிச்சையால் மட்டுமே சாத்தியமாகும்.
கடுமையான செப்சிஸ் மற்றும் செப்டிக் அதிர்ச்சிக்கு பொதுவான அதிகரித்த நுகர்வு நிலைமைகளின் கீழ் O2 போக்குவரத்தை மேம்படுத்துவதே இதன் முக்கிய குறிக்கோளாகும். இந்த சிகிச்சை ஹீமோடைனமிக் மற்றும் சுவாச ஆதரவு மூலம் செயல்படுத்தப்படுகிறது.
ஹீமோடைனமிக் ஆதரவு
உட்செலுத்துதல் சிகிச்சை
இரத்த இயக்கவியலை (hemodynamics) பராமரிப்பதற்கும், எல்லாவற்றிற்கும் மேலாக, இதய வெளியீட்டை பராமரிப்பதற்கும் உட்செலுத்துதல் சிகிச்சை ஆரம்ப நடவடிக்கைகளில் ஒன்றாகும். செப்சிஸ் நோயாளிகளுக்கு இதன் முக்கிய பணிகள்:
- போதுமான திசு ஊடுருவலை மீட்டமைத்தல்,
- ஹோமியோஸ்டாஸிஸ் கோளாறுகளை சரிசெய்தல்,
- செல்லுலார் வளர்சிதை மாற்றத்தை இயல்பாக்குதல்,
- செப்டிக் கேஸ்கேட் மத்தியஸ்தர்கள் மற்றும் நச்சு வளர்சிதை மாற்றங்களின் செறிவு குறைப்பு.
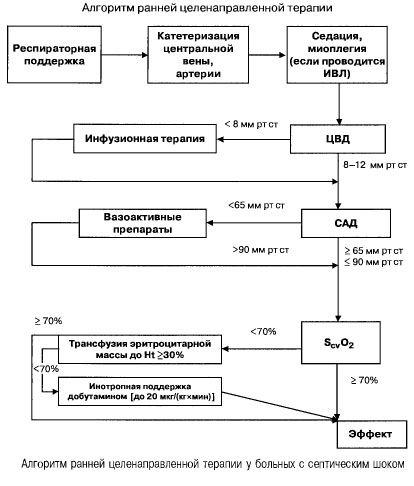
பல உறுப்பு செயலிழப்பு மற்றும் செப்டிக் அதிர்ச்சியுடன் கூடிய செப்சிஸில், அவர்கள் முக்கியமான குறிகாட்டிகளின் பின்வரும் மதிப்புகளை விரைவாக (முதல் 6 மணி நேரத்திற்குள்) அடைய முயற்சி செய்கிறார்கள்:
- ஹீமாடோக்ரிட் >30%,
- சிறுநீர் வெளியேற்றம் 0.5 மிலி/(கிலோ/மணி),
- மேல் வேனா காவா அல்லது வலது ஏட்ரியத்தில் இரத்த செறிவு 70% க்கும் அதிகமாக,
- சராசரி இரத்த அழுத்தம் 65 மிமீ Hg க்கும் அதிகமாக,
- CVP 8-12 மிமீ Hg
குறிப்பிட்ட மட்டத்தில் இந்த மதிப்புகளைப் பராமரிப்பது நோயாளியின் உயிர்வாழ்வை மேம்படுத்துகிறது (சான்று வகை B). ஸ்வான்-கன்ஸ் வடிகுழாய் மற்றும் PICCO தொழில்நுட்பத்தைப் பயன்படுத்தி ஹீமோடைனமிக் கண்காணிப்பு (டிரான்ஸ்புல்மோனரி தெர்மோடைலியூஷன் மற்றும் பல்ஸ் அலை பகுப்பாய்வு) ஹீமோடைனமிக் சிகிச்சையின் செயல்திறனைக் கண்காணித்து மதிப்பிடுவதற்கான சாத்தியக்கூறுகளை விரிவுபடுத்துகிறது, ஆனால் அவை உயிர்வாழ்வை மேம்படுத்துகின்றன என்பதற்கு எந்த ஆதாரமும் இல்லை.
உகந்த முன் சுமை மதிப்பு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது, ஏனெனில் எண்டோடெலியல் சேதத்தின் அளவு மற்றும் நுரையீரலில் நிணநீர் வடிகால் நிலை, வென்ட்ரிக்கிள்களின் டயஸ்டாலிக் செயல்பாடு மற்றும் இன்ட்ராடோராசிக் அழுத்தத்தில் ஏற்படும் மாற்றங்கள் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்வது அவசியம். PCWP பிளாஸ்மா COP (OL தடுப்பு) ஐ விட அதிகமாக இல்லாதபடி மற்றும் CO இல் அதிகரிப்பு ஏற்படுவதற்காக உட்செலுத்துதல் சிகிச்சையின் அளவு தேர்ந்தெடுக்கப்படுகிறது. கூடுதலாக, நுரையீரலின் வாயு பரிமாற்ற செயல்பாட்டை வகைப்படுத்தும் அளவுருக்கள் (paO 2 மற்றும் paO 2 /FiO 2 ) மற்றும் ரேடியோகிராஃபிக் படத்தில் ஏற்படும் மாற்றங்கள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
செப்சிஸ் மற்றும் செப்டிக் அதிர்ச்சிக்கான இலக்கு சிகிச்சையின் ஒரு பகுதியாக உட்செலுத்துதல் சிகிச்சைக்கு, படிக மற்றும் கூழ்மக் கரைசல்கள் கிட்டத்தட்ட ஒரே மாதிரியான முடிவுகளுடன் பயன்படுத்தப்படுகின்றன.
அனைத்து உட்செலுத்துதல் ஊடகங்களும் நன்மைகள் மற்றும் தீமைகள் இரண்டையும் கொண்டுள்ளன. இன்று, பரிசோதனை மற்றும் மருத்துவ ஆய்வுகளின் முடிவுகளைக் கருத்தில் கொண்டு, எந்தவொரு குறிப்பிட்ட வகையையும் விரும்புவதற்கு எந்த காரணமும் இல்லை.
- எடுத்துக்காட்டாக, சிரை திரும்புதல் மற்றும் முன் சுமை அளவை போதுமான அளவு சரிசெய்ய, கொலாய்டுகளை விட 2-4 மடங்கு அதிகமான படிகங்களின் அளவை நிர்வகிப்பது அவசியம், இது உடலில் கரைசல் விநியோகத்தின் தனித்தன்மையுடன் தொடர்புடையது. கூடுதலாக, படிக உட்செலுத்துதல் திசு எடிமாவின் அதிக ஆபத்துடன் தொடர்புடையது, மேலும் அவற்றின் ஹீமோடைனமிக் விளைவு கொலாய்டுகளை விட குறைவாக உள்ளது. அதே நேரத்தில், படிகங்கள் மலிவானவை, உறைதல் திறனை பாதிக்காது மற்றும் அனாபிலாக்டாய்டு எதிர்வினைகளைத் தூண்டாது. மேற்கூறியவற்றின் அடிப்படையில், உட்செலுத்துதல் திட்டத்தின் தரமான கலவை நோயாளியின் பண்புகளைப் பொறுத்து தீர்மானிக்கப்படுகிறது, ஹைபோவோலீமியாவின் அளவு, டிஐசி நோய்க்குறியின் கட்டம், புற எடிமாவின் இருப்பு மற்றும் இரத்த சீரத்தில் அல்புமினின் செறிவு, கடுமையான நுரையீரல் காயத்தின் தீவிரம் ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
- கடுமையான BCC குறைபாடு உள்ள சந்தர்ப்பங்களில் பிளாஸ்மா மாற்றுகள் (டெக்ஸ்ட்ரான்கள், ஜெலட்டின் தயாரிப்புகள், ஹைட்ராக்சிதைல் ஸ்டார்ச்) குறிக்கப்படுகின்றன. 200/0.5, 130/0.4, மற்றும் 130/0.42 என்ற மாற்று அளவு கொண்ட ஹைட்ராக்சிதைல் ஸ்டார்ச்கள், சவ்வு தப்பிக்கும் குறைந்த ஆபத்து மற்றும் ஹீமோஸ்டாசிஸில் மருத்துவ ரீதியாக குறிப்பிடத்தக்க விளைவு இல்லாததால் டெக்ஸ்ட்ரான்களை விட சாத்தியமான நன்மையைக் கொண்டுள்ளன.
- ஆபத்தான சூழ்நிலைகளில் அல்புமின் அறிமுகப்படுத்தப்படுவது இறப்பு அபாயத்தை அதிகரிக்கக்கூடும். அதன் உட்செலுத்தலின் போது COP இன் அதிகரிப்பு நிலையற்றது, பின்னர், தந்துகி படுக்கையின் அதிகரித்த ஊடுருவலின் நிலைமைகளின் கீழ் ("கேபிலரி லீக்" நோய்க்குறி), அல்புமின் மேலும் அதிகப்படியான வெளியேற்றம் ஏற்படுகிறது. சீரத்தில் அதன் செறிவு 20 கிராம் / லிட்டருக்கும் குறைவாக இருந்தால் மற்றும் இடைநிலைக்குள் "கசிவு" அறிகுறிகள் எதுவும் இல்லாவிட்டால் மட்டுமே அல்புமின் பரிமாற்றம் பயனுள்ளதாக இருக்கும்.
- நுகர்வு இரத்த உறைவு மற்றும் இரத்தத்தின் உறைதல் திறன் குறைவதற்கு கிரையோபிளாசத்தின் பயன்பாடு குறிக்கப்படுகிறது.
- பல்வேறு சிக்கல்களை (APL, அனாபிலாக்டிக் எதிர்வினைகள், முதலியன) உருவாக்கும் அதிக ஆபத்து காரணமாக, நன்கொடையாளர் இரத்த சிவப்பணுக்களின் பரவலான பயன்பாடு குறைவாக இருக்க வேண்டும். பெரும்பாலான நிபுணர்களின் கூற்றுப்படி, கடுமையான செப்சிஸ் நோயாளிகளில் குறைந்தபட்ச ஹீமோகுளோபின் செறிவு 90-100 கிராம்/லி ஆகும்.
உயர் இரத்த அழுத்தத்தை சரிசெய்தல்
குறைந்த ஊடுருவல் அழுத்தத்திற்கு வாஸ்குலர் தொனி மற்றும்/அல்லது இதயத்தின் ஐனோட்ரோபிக் செயல்பாட்டை அதிகரிக்கும் மருந்துகளை உடனடியாக செயல்படுத்த வேண்டும். செப்டிக் ஷாக் உள்ள நோயாளிகளுக்கு ஹைபோடென்ஷனை சரிசெய்வதற்கான முதல் வரிசை மருந்துகள் டோபமைன் அல்லது நோர்பைன்ப்ரைன் ஆகும்.
டோபமைன் (டாப்மின்) <10 mcg/(kg x min) என்ற அளவில் இரத்த அழுத்தத்தை அதிகரிக்கிறது, முதன்மையாக CO ஐ அதிகரிப்பதன் மூலம், மேலும் முறையான வாஸ்குலர் எதிர்ப்பில் குறைந்தபட்ச விளைவைக் கொண்டுள்ளது. அதிக அளவுகளில், அதன் a-அட்ரினெர்ஜிக் விளைவு ஆதிக்கம் செலுத்துகிறது, இது தமனி வாசோகன்ஸ்டிரிக்ஷனுக்கு வழிவகுக்கிறது, மேலும் <5 mcg/(kg x min) அளவில் டோபமைன் சிறுநீரக, மெசென்டெரிக் மற்றும் கரோனரி நாளங்களின் டோபமினெர்ஜிக் ஏற்பிகளைத் தூண்டுகிறது, இது வாசோடைலேஷனுக்கு வழிவகுக்கிறது, குளோமருலர் வடிகட்டுதலை அதிகரிக்கிறது மற்றும் Na+ வெளியேற்றத்தை அதிகரிக்கிறது.
நோர்பைன்ப்ரைன் சராசரி தமனி அழுத்தத்தை அதிகரிக்கிறது மற்றும் குளோமருலர் வடிகட்டுதலை அதிகரிக்கிறது. அதன் செயல்பாட்டின் கீழ் முறையான ஹீமோடைனமிக்ஸை மேம்படுத்துவது குறைந்த அளவு டோபமைனைப் பயன்படுத்தாமல் சிறுநீரக செயல்பாட்டை மேம்படுத்த வழிவகுக்கிறது. சமீபத்திய ஆண்டுகளில் மேற்கொள்ளப்பட்ட ஆய்வுகள், அதிக அளவு டோபமைனுடன் இணைந்து பயன்படுத்தப்படும்போது அதன் தனிமைப்படுத்தப்பட்ட பயன்பாடு இறப்பு விகிதத்தில் புள்ளிவிவர ரீதியாக குறிப்பிடத்தக்க குறைவுக்கு வழிவகுக்கிறது என்பதைக் காட்டுகிறது.
அட்ரினலின் என்பது மிகவும் உச்சரிக்கப்படும் ஹீமோடைனமிக் பக்க விளைவுகளைக் கொண்ட ஒரு அட்ரினெர்ஜிக் மருந்து. இது இதயத் துடிப்பு, சராசரி தமனி அழுத்தம், இதய வெளியீடு, இடது வென்ட்ரிகுலர் செயல்பாடு மற்றும் O2 விநியோகம் மற்றும் நுகர்வு ஆகியவற்றில் அளவைச் சார்ந்த விளைவைக் கொண்டுள்ளது . இருப்பினும், டச்சியாரித்மியாக்கள், உறுப்பு இரத்த ஓட்டம் மோசமடைதல் மற்றும் ஹைப்பர்லாக்டேடீமியா ஆகியவை ஒரே நேரத்தில் ஏற்படுகின்றன. எனவே, அட்ரினலின் பயன்பாடு மற்ற கேட்டகோலமைன்களுக்கு முழுமையான ஒளிவிலகல் நிகழ்வுகளுக்கு மட்டுமே.
டோபுடமைன் என்பது சாதாரண அல்லது அதிகரித்த முன் சுமையில் CO மற்றும் O2 விநியோகம் மற்றும் நுகர்வு ஆகியவற்றை அதிகரிப்பதற்கான தேர்வுக்கான மருந்தாகும். பீட்டா1-அட்ரினெர்ஜிக் ஏற்பிகளில் அதன் ஆதிக்கம் செலுத்தும் செயல்பாட்டின் காரணமாக, இந்த அளவுருக்களை அதிகரிப்பதில் டோபமைனை விட இது மிகவும் பயனுள்ளதாக இருக்கும்.
இரத்த ஓட்டத்தை ஆதரிப்பதோடு மட்டுமல்லாமல், தொலைதூர விளைவுடன் முக்கிய மத்தியஸ்தர்களின் தொகுப்பை பாதிப்பதன் மூலம், கேட்டகோலமைன்கள் முறையான வீக்கத்தின் போக்கை ஒழுங்குபடுத்த முடியும் என்று பரிசோதனை ஆய்வுகள் காட்டுகின்றன. அட்ரினலின், டோபமைன், நோராட்ரெனலின் மற்றும் டோபுடமைன் ஆகியவற்றின் செல்வாக்கின் கீழ், செயல்படுத்தப்பட்ட மேக்ரோபேஜ்கள் TNF-a இன் தொகுப்பு மற்றும் சுரப்பைக் குறைக்கின்றன.
அட்ரினெர்ஜிக் முகவர்களின் தேர்வு பின்வரும் வழிமுறையின்படி மேற்கொள்ளப்படுகிறது:
- இதயக் குறியீடு 3.5-4 l/(குறைந்தபட்சம் x மீ 2 ), SvO 2 >70% - டோபமைன் அல்லது நோர்பைன்ப்ரைன்,
- இதயக் குறியீடு <3.5 l/(குறைந்தபட்சம் x மீ 2 ), SvO 2 <70% - டோபுடமைன் (சிஸ்டாலிக் இரத்த அழுத்தம் <70 மிமீ Hg ஆக இருந்தால் - நோர்பைன்ப்ரைன் அல்லது டோபமைனுடன் சேர்ந்து).
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
சுவாச ஆதரவு
செப்சிஸில் நோயியல் செயல்பாட்டில் ஈடுபடும் முதல் இலக்கு உறுப்புகளில் நுரையீரல் ஒன்றாகும். கடுமையான சுவாச செயலிழப்பு என்பது பல உறுப்பு செயலிழப்பின் முன்னணி கூறுகளில் ஒன்றாகும். செப்சிஸில் அதன் மருத்துவ மற்றும் ஆய்வக வெளிப்பாடுகள் ALI உடன் ஒத்திருக்கின்றன, மேலும் நோயியல் செயல்முறையின் முன்னேற்றத்துடன் - ARDS. கடுமையான செப்சிஸில் இயந்திர காற்றோட்டத்திற்கான அறிகுறிகள் பாரன்கிமாட்டஸ் சுவாச செயலிழப்பின் (ARF அல்லது ARDS) தீவிரத்தைப் பொறுத்து தீர்மானிக்கப்படுகின்றன. அதன் அளவுகோல் சுவாசக் குறியீடு:
- <200 - மூச்சுக்குழாய் உட்செலுத்துதல் மற்றும் சுவாச ஆதரவு குறிக்கப்படுகிறது,
- >200 - அளவீடுகள் தனித்தனியாக தீர்மானிக்கப்படுகின்றன.
ஆக்ஸிஜன் ஆதரவுடன் தன்னிச்சையான சுவாசத்தின் போது நோயாளி சுயநினைவுடன் இருந்தால், சுவாச வேலையில் அதிக செலவு இல்லை மற்றும் உச்சரிக்கப்படும் டாக்ரிக்கார்டியா (HR <120 per minute), SO 2 >90% இன் சிரை திரும்பும் சாதாரண மதிப்பு, பின்னர் அவரை செயற்கை காற்றோட்டத்திற்கு மாற்றுவதைத் தவிர்க்கலாம். இருப்பினும், நோயாளியின் நிலையை கவனமாகக் கண்காணிப்பது அவசியம். SO 2 இன் உகந்த மதிப்பு சுமார் 90% ஆகும். நச்சுத்தன்மையற்ற செறிவுகளில் (FiO 2 <0.6) வாயு விநியோகத்தின் பல்வேறு முறைகள் (முகமூடிகள், நாசி வடிகுழாய்கள்) மூலம் இதைப் பராமரிக்க முடியும். ஊடுருவாத செயற்கை காற்றோட்டம் செப்சிஸில் முரணாக உள்ளது (சான்று வகை B).
அதிக அளவு இயந்திர காற்றோட்டம் (MVV) முறைகள் (VO = 12 மிலி/கிலோ) தவிர்க்கப்பட வேண்டும், ஏனெனில் இதுபோன்ற சந்தர்ப்பங்களில் நுரையீரலால் சைட்டோகைன்களின் சுரப்பு அதிகரிக்கிறது, இது MOF இன் தீவிரத்திற்கு வழிவகுக்கிறது. பாதுகாப்பான இயந்திர காற்றோட்டம் என்ற கருத்தை கடைபிடிப்பது அவசியம், இது பின்வரும் நிபந்தனைகள் பூர்த்தி செய்யப்பட்டால் சாத்தியமாகும் (சான்று வகை A):
- DO <10 மிலி/கிலோ,
- உள்ளிழுத்தல் மற்றும் வெளியேற்றத்தின் தலைகீழ் அல்லாத விகிதம்,
- உச்ச காற்றுப்பாதை அழுத்தம் <35 செ.மீ H2O,
- FiO 2 <0.6.
போதுமான இயந்திர காற்றோட்டம் அடையும் வரை சுவாச சுழற்சி அளவுருக்களின் தேர்வு மேற்கொள்ளப்படுகிறது, அதன் அளவுகோல்கள் paO2 > 60 mm Hg, SpO2 > 88-93%, pvO2 35-45 mm Hg, SvO2 > 55% ஆகும்.
வாயு பரிமாற்றத்தை மேம்படுத்துவதற்கான பயனுள்ள முறைகளில் ஒன்று, வாய்ப்புள்ள நிலையில் செயற்கை காற்றோட்டத்தைச் செய்வதாகும் (சான்றுகளின் வகை B). இந்த நிலை மிகவும் கடுமையான நிலையில் உள்ள நோயாளிகளுக்கு பயனுள்ளதாக இருக்கும், இருப்பினும் நீண்ட கால இறப்பைக் குறைப்பதில் அதன் விளைவு புள்ளிவிவர ரீதியாக மிகக் குறைவு.
ஊட்டச்சத்து ஆதரவு
செயற்கை ஊட்டச்சத்து ஆதரவை நடத்துவது சிகிச்சையின் ஒரு முக்கிய அங்கமாகும், இது கட்டாய நடவடிக்கைகளில் ஒன்றாகும், ஏனெனில் செப்சிஸில் பல உறுப்பு செயலிழப்பு நோய்க்குறியின் வளர்ச்சி பொதுவாக ஹைப்பர் மெட்டபாலிசத்தின் வெளிப்பாடுகளுடன் சேர்ந்துள்ளது. அத்தகைய சூழ்நிலையில், ஒருவரின் சொந்த செல்லுலார் கட்டமைப்புகளை (ஆட்டோகானிபாலிசம்) அழிப்பதன் மூலம் ஆற்றல் தேவைகள் பூர்த்தி செய்யப்படுகின்றன, இது உறுப்பு செயலிழப்பை அதிகரிக்கிறது மற்றும் எண்டோடாக்சிகோசிஸை அதிகரிக்கிறது.
கேட்டா- மற்றும் வளர்சிதை மாற்றத்தில் உச்சரிக்கப்படும் அதிகரிப்பின் பின்னணியில் கடுமையான சோர்வை (புரத-ஆற்றல் குறைபாடு) தடுக்கும் ஒரு முறையாக ஊட்டச்சத்து ஆதரவு கருதப்படுகிறது. தீவிர சிகிச்சையின் வளாகத்தில் உள்ளக ஊட்டச்சத்தைச் சேர்ப்பது குடல் மைக்ரோஃப்ளோராவின் இயக்கத்தைத் தடுக்கிறது, டிஸ்பாக்டீரியோசிஸ், என்டோரோசைட்டுகளின் செயல்பாட்டு செயல்பாடு மற்றும் குடல் சளிச்சுரப்பியின் பாதுகாப்பு பண்புகளை அதிகரிக்கிறது. இந்த காரணிகள் எண்டோடாக்சிகோசிஸின் அளவையும் இரண்டாம் நிலை தொற்று சிக்கல்களின் அபாயத்தையும் குறைக்கின்றன.
ஊட்டச்சத்து ஆதரவின் கணக்கீடு:
- ஆற்றல் மதிப்பு - 25-35 கிலோகலோரி/(கிலோ உடல் எடை x நாள்),
- புரதத்தின் அளவு - 1.3-2.0 கிராம்/(கிலோ உடல் எடை x நாள்),
- கார்போஹைட்ரேட்டுகளின் அளவு (குளுக்கோஸ்) - 6 கிராம்/கிலோ/நாளைக்குக் குறைவாக,
- கொழுப்பின் அளவு - 0.5-1 கிராம்/கிலோ/நாள்,
- குளுட்டமைன் டைபெப்டைடுகள் 0.3-0.4 கிராம்/கிலோ/நாள்,
- வைட்டமின்கள் - நிலையான தினசரி தொகுப்பு + வைட்டமின் கே (10 மி.கி/நாள்) + வைட்டமின்கள் பி 1 மற்றும் பி 6 (100 மி.கி/நாள்) + வைட்டமின்கள் ஏ, சி, ஈ,
- நுண்ணூட்டச்சத்துக்கள் - நிலையான தினசரி தொகுப்பு + Zn (15-20 மி.கி/நாள் + 10 மி.கி/நாள் தளர்வான மலம் இருந்தால்),
- எலக்ட்ரோலைட்டுகள் - Na+, K+, Ca2+ சமநிலை கணக்கீடுகள் மற்றும் பிளாஸ்மாவில் செறிவு ஆகியவற்றின் படி.
தீவிர சிகிச்சையின் 3-4வது நாளை விட (சான்று வகை B), குறிப்பாக குடல் குழாய் உணவளிப்பதை விட, ஊட்டச்சத்து ஆதரவை முன்கூட்டியே தொடங்குவது (24-36 மணிநேரம்) மிகவும் பயனுள்ளதாக இருக்கும்.
கடுமையான செப்சிஸில், குடல் அல்லது பேரன்டெரல் ஊட்டச்சத்தின் நன்மைகள் எதுவும் இல்லை; உறுப்பு செயலிழப்பு காலமும் சுவாச மற்றும் ஐனோட்ரோபிக் ஆதரவின் காலமும் ஒன்றே, மேலும் இறப்பு விகிதங்களும் ஒன்றே. மேற்கூறியவற்றைக் கருத்தில் கொண்டு, ஆரம்பகால குடல் ஊட்டச்சத்து பேரன்டெரல் ஊட்டச்சத்துக்கு மலிவான மாற்றாகும். குழாய் ஊட்டத்திற்கு உணவு நார்ச்சத்து (ப்ரீபயாடிக்குகள்) நிறைந்த கலவைகளைப் பயன்படுத்துவது கடுமையான செப்சிஸ் நோயாளிகளுக்கு வயிற்றுப்போக்கு ஏற்படுவதைக் கணிசமாகக் குறைக்கிறது.
உடலில் பயனுள்ள புரத தொகுப்புக்கு, "மொத்த நைட்ரஜன், கிராம் - புரதம் அல்லாத கலோரிகள், கிலோகலோரி" = 1-(110-130) என்ற வளர்சிதை மாற்ற விகிதத்தை பராமரிப்பது முக்கியம். கார்போஹைட்ரேட்டுகளின் அதிகபட்ச அளவு 6 கிராம் / (ஒரு நாளைக்கு ஒரு கிலோ உடல் எடை) ஆகும், ஏனெனில் அதிக அளவுகளை அறிமுகப்படுத்துவது எலும்பு தசைகளில் ஹைப்பர் கிளைசீமியா மற்றும் கேடபாலிசத்தை செயல்படுத்துவதை அச்சுறுத்துகிறது. கொழுப்பு குழம்புகள் கடிகாரத்தைச் சுற்றி நிர்வகிக்க பரிந்துரைக்கப்படுகிறது.
ஊட்டச்சத்து பராமரிப்புக்கு முரண்பாடுகள்:
- ஈடுசெய்யப்படாத வளர்சிதை மாற்ற அமிலத்தன்மை,
- ஊட்டச்சத்து ஆதரவு ஊடகங்களுக்கு தனிப்பட்ட சகிப்பின்மை,
- கடுமையான குணப்படுத்தப்படாத ஹைபோவோலீமியா,
- ரிஃப்ராக்டரி ஷாக் - டோபமைன் அளவு >15 mcg/(கிலோ x நிமிடம்) மற்றும் சிஸ்டாலிக் இரத்த அழுத்தம் <90 mm Hg,
- கடுமையான குணப்படுத்த முடியாத தமனி ஹைபோக்ஸீமியா.
கிளைசெமிக் கட்டுப்பாடு
கடுமையான செப்சிஸின் சிக்கலான சிகிச்சையின் ஒரு முக்கிய அம்சம் இரத்த பிளாஸ்மாவில் குளுக்கோஸ் செறிவை தொடர்ந்து கண்காணித்தல் மற்றும் இன்சுலின் சிகிச்சை ஆகும். அதிக கிளைசீமியா மற்றும் அதை சரிசெய்வதற்கான தேவை ஆகியவை செப்சிஸில் சாதகமற்ற விளைவுகளுக்கு காரணிகளாகும். மேற்கண்ட சூழ்நிலைகளைக் கருத்தில் கொண்டு, நோயாளிகளில் நார்மோகிளைசீமியா (4.5-6.1 மிமீல்/லி) பராமரிக்கப்படுகிறது, இதற்காக, குளுக்கோஸ் செறிவு ஏற்றுக்கொள்ளத்தக்க மதிப்புகளை விட அதிகரிக்கும் போது, இன்சுலின் உட்செலுத்துதல் செய்யப்படுகிறது (0.5-1 U/h). மருத்துவ சூழ்நிலையைப் பொறுத்து, குளுக்கோஸ் செறிவு ஒவ்வொரு 1-4 மணி நேரத்திற்கும் கண்காணிக்கப்படுகிறது. இந்த வழிமுறையை செயல்படுத்தும்போது, நோயாளியின் உயிர்வாழ்வில் புள்ளிவிவர ரீதியாக குறிப்பிடத்தக்க அதிகரிப்பு குறிப்பிடப்பட்டது.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ]
குளுக்கோகார்டிகாய்டுகள்
செப்டிக் ஷாக் உள்ள நோயாளிகளுக்கு குளுக்கோகார்டிகாய்டு பயன்பாட்டின் செயல்திறன் குறித்த நவீன ஆய்வுகளின் முடிவுகள் பின்வரும் அறிக்கைகளில் சுருக்கப்பட்டுள்ளன:
- அதிக அளவுகளில் ஹார்மோன்களைப் பயன்படுத்துவது பொருத்தமற்றது [மெத்தில்பிரெட்னிசோலோன் 30-120 மி.கி/(கிலோ x நாள்) ஒரு முறை அல்லது 9 நாட்களுக்கு, டெக்ஸாமெதாசோன் 2 மி.கி/(கிலோ x நாள்) 2 நாட்களுக்கு, பீட்டாமெதாசோன் 1 மி.கி/(கிலோ x நாள்) 3 நாட்களுக்கு] - மருத்துவமனையில் தொற்று ஏற்படும் அபாயம் அதிகரித்தல், உயிர்வாழ்வில் எந்த விளைவும் இல்லை,
- 5-7 நாட்களுக்கு ஒரு நாளைக்கு 240-300 மி.கி என்ற அளவில் ஹைட்ரோகார்டிசோனைப் பயன்படுத்துவது ஹீமோடைனமிக் அளவுருக்களின் உறுதிப்படுத்தலை துரிதப்படுத்துகிறது, வாஸ்குலர் ஆதரவை திரும்பப் பெற அனுமதிக்கிறது மற்றும் தொடர்புடைய அட்ரீனல் பற்றாக்குறை உள்ள நோயாளிகளின் உயிர்வாழ்வை மேம்படுத்துகிறது (சான்று வகை B).
ப்ரெட்னிசோலோன் மற்றும் டெக்ஸாமெதாசோனின் குழப்பமான அனுபவ ரீதியான பரிந்துரையை கைவிடுவது அவசியம் - அவற்றுக்கு புதிய தகவல்களை விரிவுபடுத்துவதற்கு எந்த காரணமும் இல்லை. தொடர்புடைய அட்ரீனல் பற்றாக்குறையின் ஆய்வக சான்றுகள் இல்லாத நிலையில், ஒரு நாளைக்கு 300 மி.கி (3-6 ஊசிகளில்) ஹைட்ரோகார்டிசோன் நிர்வகிக்கப்படுகிறது.
- ஒளிவிலகல் அதிர்ச்சியில்,
- பயனுள்ள ஹீமோடைனமிக்ஸைப் பராமரிக்க அதிக அளவு வாசோபிரஸர்கள் தேவைப்பட்டால்.
செப்டிக் அதிர்ச்சியில் முறையான அழற்சியின் நிலைமைகளில், ஹைட்ரோகார்டிசோனின் செயல்திறன் அணுக்கரு காரணி kB தடுப்பானை (NF-kB-a) செயல்படுத்துதல் மற்றும் தொடர்புடைய அட்ரீனல் பற்றாக்குறையை சரிசெய்தல் ஆகியவற்றுடன் தொடர்புடையதாக இருக்கலாம். இதையொட்டி, டிரான்ஸ்கிரிப்ஷன் அணுக்கரு காரணியின் (NF-kB) செயல்பாட்டைத் தடுப்பது தூண்டக்கூடிய NO சின்தேடேஸ் (NO என்பது மிகவும் சக்திவாய்ந்த எண்டோஜெனஸ் வாசோடைலேட்டர்), புரோஇன்ஃப்ளமேட்டரி சைட்டோகைன்கள், COX மற்றும் ஒட்டுதல் மூலக்கூறுகளின் உருவாக்கத்தைக் குறைக்க வழிவகுக்கிறது.
செயல்படுத்தப்பட்ட புரதம் சி
செப்சிஸின் சிறப்பியல்பு வெளிப்பாடுகளில் ஒன்று, முறையான உறைதலின் சீர்குலைவு (உறைதல் அடுக்கை செயல்படுத்துதல் மற்றும் ஃபைப்ரினோலிசிஸைத் தடுப்பது) ஆகும், இது இறுதியில் ஹைப்போபெர்ஃபியூஷன் மற்றும் உறுப்பு செயலிழப்புக்கு வழிவகுக்கிறது. அழற்சி அமைப்பில் செயல்படுத்தப்பட்ட புரதம் C இன் விளைவு பல வழிகளில் உணரப்படுகிறது:
- லுகோசைட்டுகளுடன் செலக்டின் இணைப்பைக் குறைத்தல், இது எண்டோடெலியத்தை சேதத்திலிருந்து பாதுகாக்கிறது, இது முறையான அழற்சியின் வளர்ச்சியில் முக்கிய பங்கு வகிக்கிறது,
- மோனோசைட்டுகளிலிருந்து சைட்டோகைன்களின் வெளியீடு குறைந்தது,
- லுகோசைட்டுகளிலிருந்து TNF-a வெளியீட்டைத் தடுப்பது,
- த்ரோம்பின் உற்பத்தியைத் தடுப்பது (இது அழற்சி எதிர்வினையை அதிகரிக்கிறது).
உறைதல் எதிர்ப்பு, புரோஃபைப்ரினோலிடிக் மற்றும் அழற்சி எதிர்ப்பு நடவடிக்கை
- செயல்படுத்தப்பட்ட புரதம் C இதற்குக் காரணம்
- Va மற்றும் VIIIa காரணிகளின் சிதைவு - இரத்த உறைவு உருவாவதை அடக்குதல்,
- பிளாஸ்மினோஜென் ஆக்டிவேட்டர் இன்ஹிபிட்டரை அடக்குதல் - ஃபைப்ரினோலிசிஸை செயல்படுத்துதல்,
- எண்டோடெலியல் செல்கள் மற்றும் நியூட்ரோபில்களில் நேரடி அழற்சி எதிர்ப்பு விளைவு,
- அப்போப்டோசிஸிலிருந்து எண்டோதெலியத்தைப் பாதுகாத்தல்
செயல்படுத்தப்பட்ட புரதம் C [drotrecogin alfa (செயல்படுத்தப்பட்டது)] 24 mcg/(kg h) இல் 96 மணிநேரத்திற்கு வழங்குவது இறப்பு அபாயத்தை 19.4% குறைக்கிறது. நிர்வாகத்திற்கான அறிகுறிகள்: கடுமையான MOF உடன் செப்சிஸ் மற்றும் அதிக இறப்பு ஆபத்து (APACHE II > 25 புள்ளிகள், 2 அல்லது அதற்கு மேற்பட்ட உறுப்புகளின் செயலிழப்பு, ஆதார வகை B).
செயல்படுத்தப்பட்ட புரதம் C, அறுவை சிகிச்சை அல்லாத செப்சிஸ் நோயாளிகளில், ஒற்றை-உறுப்பு செயலிழப்பு, APACHE II < 25 புள்ளிகள் உள்ள குழந்தைகளில் இறப்பைக் குறைக்காது.
 [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ]
இம்யூனோகுளோபுலின்கள்
இம்யூனோகுளோபுலின்களை (IgG மற்றும் IgG+IgM) நரம்பு வழியாக செலுத்துவதன் சாத்தியக்கூறு, அழற்சி எதிர்ப்பு சைட்டோகைன்களின் அதிகப்படியான செயல்பாட்டைக் கட்டுப்படுத்தும், எண்டோடாக்சின்கள் மற்றும் ஸ்டேஃபிளோகோகல் சூப்பர்ஆன்டிஜனின் அனுமதியை அதிகரிக்கும், அனெர்ஜியை நீக்கும் மற்றும் ß-லாக்டாம் நுண்ணுயிர் எதிர்ப்பிகளின் விளைவை அதிகரிக்கும் திறனுடன் தொடர்புடையது. கடுமையான செப்சிஸ் மற்றும் செப்டிக் ஷாக் சிகிச்சையில் அவற்றின் பயன்பாடு உயிர்வாழ்வை அதிகரிக்கும் நோயெதிர்ப்புத் திருத்தத்தின் ஒரே முறையாகும். IgG மற்றும் IgM ஆகியவற்றின் கலவையைப் பயன்படுத்தும் போது சிறந்த விளைவு பதிவு செய்யப்பட்டது [RR=0.48 (0.35-0.75), ஆதார வகை A]. நிலையான மருந்தளவு முறை தொடர்ச்சியாக 3 நாட்களுக்கு 3-5 மில்லி/(கிலோ x நாள்) ஆகும். இம்யூனோகுளோபுலின்களைப் பயன்படுத்தும் போது, அதிர்ச்சியின் ஆரம்ப கட்டத்திலும் ("சூடான அதிர்ச்சி") மற்றும் கடுமையான செப்சிஸ் நோயாளிகளிலும் (APACHE II மதிப்பெண் 20-25 புள்ளிகள்) மிகவும் உகந்த முடிவுகள் பெறப்பட்டன.
ஆழமான நரம்பு இரத்த உறைவு தடுப்பு
கீழ் மூட்டு DVT தடுப்பு, செப்சிஸ் உள்ள நோயாளிகளின் சிகிச்சை விளைவுகளை கணிசமாக பாதிக்கிறது (சான்றுகளின் வகை A). இந்த நோக்கத்திற்காக பின்னம் நீக்கப்பட்ட மற்றும் LMWH இரண்டும் பயன்படுத்தப்படுகின்றன. குறைந்த மூலக்கூறு எடை ஹெப்பரின்களின் முக்கிய நன்மைகள் இரத்தப்போக்கு சிக்கல்களின் குறைந்த நிகழ்வு, பிளேட்லெட் செயல்பாட்டில் பலவீனமான விளைவு மற்றும் நீண்டகால விளைவு (தினசரி ஒரு முறை நிர்வகிக்கப்படலாம்) ஆகும்.
இரைப்பைக் குழாயின் அழுத்தப் புண்கள் உருவாவதைத் தடுத்தல்
கடுமையான செப்சிஸ் மற்றும் செப்டிக் ஷாக் உள்ள நோயாளிகளுக்கு சிகிச்சையளிப்பதில் சாதகமான விளைவில் இந்த திசை குறிப்பிடத்தக்க பங்கை வகிக்கிறது, ஏனெனில் இரைப்பைக் குழாயின் அழுத்தப் புண்களிலிருந்து இரத்தப்போக்குக்கான இறப்பு விகிதம் 64-87% ஆகும். தடுப்பு நடவடிக்கைகள் இல்லாமல், 52.8% தீவிர நோயாளிகளில் மன அழுத்தப் புண்கள் ஏற்படுகின்றன. இருப்பினும், புரோட்டான் பம்ப் இன்ஹிபிட்டர்கள் மற்றும் ஹிஸ்டமைன் H2 ஏற்பி தடுப்பான்களின் பயன்பாடு ஆபத்தை 2 மடங்குக்கு மேல் குறைக்கிறது (முதல் குழு மருந்துகள் இரண்டாவது குழுவை விட மிகவும் பயனுள்ளதாக இருக்கும்). தடுப்பு மற்றும் சிகிச்சையின் முக்கிய திசை pH ஐ 3.5-6.0 க்குள் பராமரிப்பதாகும். மேற்கூறிய மருந்துகளுக்கு கூடுதலாக, மன அழுத்தப் புண்கள் உருவாவதைத் தடுப்பதில் உள்ளக ஊட்டச்சத்து முக்கிய பங்கு வகிக்கிறது என்பதை வலியுறுத்த வேண்டும்.
புற உடல் இரத்த சுத்திகரிப்பு
பொதுவான அழற்சியின் வளர்ச்சியில் ஈடுபட்டுள்ள பல்வேறு உயிரியல் ரீதியாக செயல்படும் பொருட்கள் மற்றும் வளர்சிதை மாற்ற பொருட்கள் நச்சு நீக்க முறைகளுக்கான இலக்குகளாகும், இது பல உறுப்பு செயலிழப்பு நிலைமைகளில் இயற்கையான ஹெபடோரினல் அனுமதி இல்லாத நிலையில் குறிப்பாக முக்கியமானது. சிறுநீரக மாற்று சிகிச்சை முறைகள் நம்பிக்கைக்குரியதாகக் கருதப்படுகின்றன, ஏனெனில் அவை சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு யூரிமிக் கோளாறுகளை மட்டுமல்ல, செப்சிஸ், அதிர்ச்சி மற்றும் பல உறுப்பு செயலிழப்பு ஆகியவற்றில் ஏற்படும் ஹோமியோஸ்டாசிஸில் ஏற்படும் பிற மாற்றங்கள் மற்றும் உறுப்பு செயலிழப்புகளிலும் நேர்மறையான விளைவைக் கொண்டிருக்கும்.
இன்றுவரை, செப்சிஸ் மற்றும் செப்டிக் அதிர்ச்சிக்கான நோய்க்கிருமி சிகிச்சையின் முக்கிய திசைகளில் ஒன்றாக எக்ஸ்ட்ராகார்போரியல் இரத்த சுத்திகரிப்பு முறைகளைப் பயன்படுத்த வேண்டியதன் அவசியத்தை உறுதிப்படுத்தும் தரவு எதுவும் இல்லை. சிறுநீரக ஆதிக்கத்துடன் பல உறுப்பு செயலிழப்பு ஏற்பட்டால் அவற்றின் பயன்பாடு நியாயமானது.
 [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
[ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ], [ 23 ]
ஹீமோடையாலிசிஸ்
இந்த முறையின் சாராம்சம், அரை ஊடுருவக்கூடிய சவ்வு வழியாக குறைந்த மூலக்கூறு எடை (5x10 3 Da வரை) பொருட்களின் பரவல் மற்றும் அழுத்த சாய்வு வழியாக உடலில் இருந்து அதிகப்படியான திரவத்தை அகற்றுவதாகும். நாள்பட்ட மற்றும் கடுமையான சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு சிகிச்சையளிக்க ஹீமோடையாலிசிஸ் பரவலாகப் பயன்படுத்தப்படுகிறது. பொருட்களின் பரவல் விகிதம் அவற்றின் மூலக்கூறு எடையைப் பொறுத்தது. எடுத்துக்காட்டாக, ஒலிகோபெப்டைடுகளை அகற்றுவது அவற்றின் தொகுப்பை விட மெதுவாக உள்ளது.
ஹீமோஃபில்ட்ரேஷன்
ஹீமோஃபில்ட்ரேஷன் என்பது 5x10 3 - 5x10 4 Da மூலக்கூறு எடை கொண்ட பொருட்களை அகற்றுவதற்கான ஒரு பயனுள்ள முறையாகும், மேலும் உயிரியல் ரீதியாக செயல்படும் பொருட்கள் மற்றும் வளர்சிதை மாற்றப் பொருட்களின் ஒரு பெரிய குழுவை உடலில் இருந்து அகற்றுவதற்கான ஒரே வழி இதுவாகும். இந்த முறை வெகுஜன பரிமாற்றத்தின் வெப்பச்சலன முறையை அடிப்படையாகக் கொண்டது. அசோடீமியாவின் போதுமான திருத்தத்துடன் கூடுதலாக, ஹீமோஃபில்ட்ரேஷன் அனாபிலாடாக்சின்கள் C3a, C5a, அழற்சி எதிர்ப்பு சைட்டோகைன்கள் (TNF-a, IL-1b, 6 மற்றும் 8), ß2-மைக்ரோகுளோபுலின், மயோகுளோபின், பாராதைராய்டு ஹார்மோன், லைசோசைம் (மூலக்கூறு எடை - 6000 Da), a-அமிலேஸ் (மூலக்கூறு எடை - 36,000-51,000 Da), கிரியேட்டின் பாஸ்போகினேஸ், அல்கலைன் பாஸ்பேடேஸ், டிரான்ஸ்மினேஸ்கள் மற்றும் பிற பொருட்களை திறம்பட நீக்குகிறது. ஹீமோஃபில்ட்ரேஷன் அமினோ அமிலங்கள் மற்றும் பிளாஸ்மா புரதங்களை (இம்யூனோகுளோபுலின்கள் மற்றும் சுற்றும் நோயெதிர்ப்பு வளாகங்கள் உட்பட) நீக்குகிறது.
ஹீமோடியாஃபில்ட்ரேஷன்
இரத்த சுத்திகரிப்புக்கான மிகவும் சக்திவாய்ந்த முறையாக ஹீமோடியாஃபில்ட்ரேஷன் உள்ளது, இது பரவல் மற்றும் வெப்பச்சலனம் (அதாவது, GD மற்றும் GF) ஆகியவற்றை இணைக்கிறது. வடிகட்டி சவ்வில் உள்ள நோயியல் பொருட்களின் உறிஞ்சுதலால் நச்சு நீக்க செயல்முறைக்கு கூடுதல் பங்களிப்பு செய்யப்படுகிறது.
பிளாஸ்மாபெரிசிஸ்
செப்சிஸ் மற்றும் செப்டிக் ஷாக் உள்ள நோயாளிகளுக்கு பொதுவான வீக்கத்தை சரிசெய்வதற்கான சாத்தியமான முறையாக பிளாஸ்மாபெரிசிஸ் (பிளாஸ்மா பரிமாற்றம், பிளாஸ்மா வடிகட்டுதல்) கருதப்படுகிறது. பிளாஸ்மாவின் 3-5 தொகுதிகளை அகற்றி, புதிய உறைந்த, அல்புமின், கூழ் மற்றும் படிகக் கரைசல்களுடன் ஒரே நேரத்தில் மாற்றுவதன் மூலம் தொடர்ச்சியான முறையில் பிளாஸ்மா பரிமாற்றத்தைப் பயன்படுத்துவது உகந்த முறையாகக் கருதப்படுகிறது. 1 என்ற சல்லடை குணகத்துடன், பிளாஸ்மா வடிகட்டுதல் C-ரியாக்டிவ் புரதம், ஹாப்டோகுளோபின், நிரப்பு துண்டு C3, 1-ஆன்டிட்ரிப்சின், IL-6, த்ரோம்பாக்ஸேன்-B2, கிரானுலோசைட்-தூண்டுதல் காரணி, TNF ஆகியவற்றை நன்றாக அகற்றுவதை உறுதி செய்கிறது. நோயாளியின் பிளாஸ்மாவை சுத்திகரிக்க சோர்பெண்டுகளைப் பயன்படுத்துவது தொற்று அபாயத்தைக் குறைக்கிறது மற்றும் செயல்முறையின் செலவைக் குறைக்கிறது, ஏனெனில் வெளிநாட்டு புரதங்களைப் பயன்படுத்த வேண்டிய அவசியமில்லை.
கடுமையான செப்சிஸில் சோடியம் செலினைட் (செலினேஸ்) 1000 எம்.சி.ஜி/நாள் நீண்ட நேரம் உட்செலுத்துவது இறப்பு விகிதத்தைக் குறைக்க வழிவகுக்கிறது.
செலினியம் ஒரு அத்தியாவசிய நுண்ணூட்டச்சத்து ஆகும், இதன் முக்கியத்துவம் செல்களின் ஆக்ஸிஜனேற்ற அமைப்புகளில் அதன் முக்கிய பங்குடன் தொடர்புடையது. இரத்தத்தில் செலினியத்தின் அளவு 1.9-3.17 μM/l க்குள் பராமரிக்கப்படுகிறது. செலினியத்தின் தேவை ஒரு நாளைக்கு 50-200 μg ஆகும், மேலும் இது மற்ற ஆக்ஸிஜனேற்றிகள் மற்றும் நுண்ணூட்டச்சத்துக்களின் கிடைக்கும் தன்மையைப் பொறுத்தது.
செலினியம் ஒரு சக்திவாய்ந்த ஆக்ஸிஜனேற்றியாகும், குளுதாதயோன் பெராக்ஸிடேஸ், பாஸ்போலின் குளுதாதயோன் பெராக்ஸிடேஸ், பிற ஆக்ஸிடோரடக்டேஸ்கள் மற்றும் சில டிரான்ஸ்ஃபெரேஸ்களின் ஒரு அங்கமாகும். குளுதாதயோன் பெராக்ஸிடேஸ் என்பது எண்டோஜெனஸ் ஆக்ஸிஜனேற்ற அமைப்பில் மிக முக்கியமான இணைப்பாகும்.
சிக்கலான சூழ்நிலைகளில் செலினியத்தின் செயல்திறன் சமீபத்திய ஆண்டுகளில் ஆய்வு செய்யப்பட்டுள்ளது. இந்த ஆய்வுகள் செலினியத்தின் செயல்பாட்டின் முக்கிய வழிமுறைகள்:
- NF-kB மிகை செயல்பாட்டை அடக்குதல்;
- நிரப்பு செயல்படுத்தல் குறைந்தது;
- ஒரு இம்யூனோமோடூலேட்டர், ஆக்ஸிஜனேற்ற மற்றும் அழற்சி எதிர்ப்பு முகவராக அதன் செயல்பாடு
- பெராக்சைடு பயன்பாட்டை பராமரித்தல்;
- எண்டோடெலியல் ஒட்டுதலை அடக்குதல் (ICAM-1, VCAM-2 இன் குறைக்கப்பட்ட வெளிப்பாடு,
- E - செலக்டின், P - செலக்டின்);
- ஆக்ஸிரேடிகல்களிலிருந்து எண்டோதெலியத்தைப் பாதுகாத்தல் (செலினோபுரோட்டீன் P ஐப் பயன்படுத்தி, இது O2 மற்றும் NO இலிருந்து பெராக்சினிட்ரைட் உருவாவதைத் தடுக்கிறது ).
மேற்கூறியவற்றைச் சுருக்கமாகக் கூறினால், கடுமையான செப்சிஸுக்கு தீவிர சிகிச்சையின் குறிப்பிட்ட பணிகளை நாம் வரையறுக்கலாம்:
- இரத்த இயக்கவியல் ஆதரவு: CVP 8-12 mm Hg, சராசரி இரத்த அழுத்தம் >65 mm Hg, சிறுநீர் வெளியீடு 0.5 மிலி/(கிலோ · h), இரத்த அழுத்தம் >30%, கலப்பு சிரை இரத்த செறிவு >70%.
- சுவாச ஆதரவு உச்ச காற்றுப்பாதை அழுத்தம் <35 செ.மீ H2O, ஆக்ஸிஜனின் உள்ளிழுக்கும் பின்னம் <60%, அலை அளவு <10 மிலி/கிலோ, தலைகீழாக மாற்றப்படாத உள்ளிழுக்கும் மற்றும் வெளிவிடும் விகிதம்.
- குளுக்கோகார்டிகாய்டுகள் - "குறைந்த அளவுகள்" (ஹைட்ரோகார்டிசோன் ஒரு நாளைக்கு 240-300 மி.கி).
- கடுமையான செப்சிஸில் (APACHE II >25) 4 நாட்களுக்கு செயல்படுத்தப்பட்ட புரதம் C 24 mcg/(kg h)
- பென்டாகுளோபினுடன் நோயெதிர்ப்புத் திருத்த மாற்று சிகிச்சை.
- கீழ் முனைகளின் ஆழமான நரம்பு இரத்த உறைவு தடுப்பு.
- இரைப்பைக் குழாயின் அழுத்தப் புண்கள் உருவாவதைத் தடுத்தல்: புரோட்டான் பம்ப் தடுப்பான்கள் மற்றும் H2-ஹிஸ்டமைன் ஏற்பி தடுப்பான்களின் பயன்பாடு.
- கடுமையான சிறுநீரக செயலிழப்புக்கான மாற்று சிகிச்சை.
- ஊட்டச்சத்து ஆதரவு: உணவின் ஆற்றல் மதிப்பு 25-30 கிலோகலோரி/கிலோ உடல் எடை x நாள்), புரதம் 1.3-2.0 கிராம்/(கிலோ உடல் எடை x நாள்), குளுட்டமைன் டைபெப்டைடுகள் 0.3-0.4 கிராம்/(கிலோ x நாள்), குளுக்கோஸ் - புரதம் அல்லாத கலோரிகளில் 30-70%, கிளைசீமியா <6.1 mmol/l, கொழுப்புகள் - புரதம் அல்லாத கலோரிகளில் 15-50% பராமரிக்கப்பட்டால்.

