கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
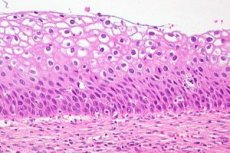
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது கருப்பை வாயின் சளி சவ்வின் தனிப்பட்ட பிரிவுகளில் உள்ள செல்களின் எண்ணிக்கை மற்றும் உருவ அமைப்பில் ஏற்படும் தெளிவான மாற்றமாகும். புற்றுநோயியல் செயல்முறையை உருவாக்கும் அதிக ஆபத்து காரணமாக எபிதீலியத்தின் இந்த நிலை ஆபத்தானதாகக் கருதப்படுகிறது, ஆனால் சரியான நேரத்தில் நோயறிதல் மற்றும் சிகிச்சையுடன், நோயியல் மீளக்கூடியது. பெண்களில் மிகவும் பொதுவான நோய்களில் கர்ப்பப்பை வாய்ப் புற்றுநோய் மூன்றாவது இடத்தில் உள்ளது. WHO சேகரித்த புள்ளிவிவரங்களின்படி, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஒரு முன்கூட்டிய நோயியலாக ஆண்டுதோறும் 40 மில்லியனுக்கும் அதிகமான பெண்களில் கண்டறியப்படுகிறது. நவீன மகளிர் மருத்துவ நடைமுறையில், நோயறிதலாக கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது வரையறையால் மாற்றப்படுகிறது - CIN (கர்ப்பப்பை வாய் இன்ட்ராபிதெலியல் நியோபிளாசியா), அல்லது கர்ப்பப்பை வாய் இன்ட்ராபிதெலியல் நியோபிளாசியா.
 [ 1 ]
[ 1 ]
காரணங்கள் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
சமீபத்திய WHO தரவுகளின்படி, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் 90% காரணங்கள் வைரஸ் தொற்றுடன் தொடர்புடையவை. பெரும்பாலும், இது HPV - மனித பாப்பிலோமா வைரஸ் ஆகும், இந்த வைரஸின் DNA, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் தீவிரத்தைப் பொருட்படுத்தாமல், கிட்டத்தட்ட ஒவ்வொரு ஆய்விலும் கண்டறியப்படுகிறது. இருப்பினும், காரணவியல் ரீதியாக, பின்வரும் நோய்கள், நிலைமைகள் மற்றும் சூழ்நிலைகள் உள்ளிட்ட பிற காரணிகளாலும் CIN தூண்டப்படலாம்:
- மனித பாப்பிலோமா வைரஸ் (HPV)
- HSV-2 (HSV2) - ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ், வகை 2
- சைட்டோமெகலோவைரஸ் (CMV) - சைட்டோமெகலோவைரஸ்
- கார்டினெல்லா, ஒரு காற்றில்லா பாக்டீரியா தொற்று (கார்ட்னெரெல்லா வஜினலிஸ்)
- யோனி கேண்டிடியாஸிஸ் (கேண்டிடா எஸ்பிபி)
- யூரோஜெனிட்டல் தொற்று - மைக்கோபிளாஸ்மோசிஸ் (மைக்கோபிளாஸ்மா ஹோமினிஸ்)
- கிளமிடியா (கிளமிடியா டிராக்கோமாடிஸ்)
- ஹார்மோன் கருத்தடை மருந்துகளின் நீண்டகால பயன்பாடு.
- பாலியல் ரீதியாக ஒழுக்கக்கேடான பாலியல் உறவுகள், பாலியல் துணைவர்களை கண்மூடித்தனமாக தேர்ந்தெடுப்பது.
- போதுமான பாலியல் முதிர்ச்சியை அடைவதற்கு முன்பே பாலியல் செயல்பாடுகளைத் தொடங்குதல் (12-14 வயது)
- மரபணு புற்றுநோய் காரணியின் வரலாறு
- எச்.ஐ.வி உட்பட நோயெதிர்ப்பு குறைபாடு
- கீமோதெரபி
- ஊட்டச்சத்து குறைபாடு, நுண்ணூட்டச்சத்துக்கள் மற்றும் அத்தியாவசிய வைட்டமின்களின் குறைபாடு ஆகியவற்றுடன் தொடர்புடைய உணவுமுறை நோயியல்.
- அடிக்கடி பிறப்புகள் அல்லது, மாறாக, கருக்கலைப்புகள்
- கெட்ட பழக்கங்கள் - புகைபிடித்தல், மது அருந்துதல்.
- சமூக விரோத வாழ்க்கை முறை, அடிப்படை சுகாதாரம் போதுமான அளவு இல்லாதது
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பெரும்பாலும் STDகளுடன் தொடர்புடையது என்பதைக் கவனத்தில் கொள்ள வேண்டும் - பாலியல் ரீதியாக பரவும் நோய்கள், அவற்றில் முன்னணியில் இருப்பது மனித பாப்பிலோமா வைரஸ் - பாப்பிலோமா வைரஸ். இது பெண்களில் முன்கூட்டிய நோய்களுக்கு மிகவும் பொதுவான காரணமாகும், எனவே இதை இன்னும் விரிவாகக் கருத்தில் கொள்வது மதிப்பு.
புற்றுநோய் ஏற்படும் அபாயத்தின் அளவைப் பொறுத்து HPV பின்வரும் வகைகளாகப் பிரிக்கப்பட்டுள்ளது:
- கூர்மையான காண்டிலோமாக்கள், மருக்கள், புற்றுநோயற்ற தன்மை
- குறைந்த புற்றுநோய் ஆபத்து (புற்றுநோய் செரோடைப் 14 இனங்கள்)
- புற்றுநோய் வருவதற்கான அதிக ஆபத்து
இத்தகைய காரணவியல் காரணிகளின் ஆபத்து நோயின் அறிகுறியற்ற முன்னேற்றத்தில் உள்ளது. வழக்கமான மகளிர் மருத்துவ பரிசோதனைகள் இல்லாமல் நோயியல் வளர்ச்சியின் தொடக்கத்தைக் கவனிப்பது கிட்டத்தட்ட சாத்தியமற்றது. தொற்று தொடங்கியதிலிருந்து வெளிப்படையான புற்றுநோயியல் செயல்முறையின் நிலைக்கு 10 ஆண்டுகளுக்கும் மேலாகலாம். தொற்று பல பெண்களை அச்சுறுத்துகிறது, ஆனால் ஆபத்து வகைக்குள் வருபவர்கள் அதற்கு மிகவும் எளிதில் பாதிக்கப்படுகின்றனர். இவர்கள் பாலியல் ரீதியாக சுதந்திரமான வாழ்க்கை முறையை வழிநடத்தும் பெண்கள், அதே போல் பாலியல் கூட்டாளர்களை மாற்றும்போது கருத்தடை பயன்படுத்தாதவர்கள். கூடுதலாக, மரபணு கோளத்தில் ஏற்படும் எந்தவொரு அழற்சி செயல்முறைகளையும் பற்றி அலட்சியமாக இருக்கும் பெண்கள் HPV நோயால் பாதிக்கப்படும் அபாயத்தில் உள்ளனர். கர்ப்பத்தை நிறுத்தும்போது கருப்பை வாயில் ஏற்படும் அதிர்ச்சிகரமான காயங்களில் ஒரு சிறிய சதவீத தொற்று ஏற்படுகிறது.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் வளர்ச்சிக்கு பங்களிக்கும் காரணங்களின் ஒரு சுவாரஸ்யமான பதிப்பை அமெரிக்க மகளிர் மருத்துவ நிபுணர் பாலிகர் முன்வைத்தார். "களை கோட்பாடு" CIN ஐ இந்த வழியில் விளக்குகிறது:
- கருப்பை வாயின் எபிதீலியல் உறை ஒரு வகையான மண் ஆகும்.
- வைரஸ்கள் மற்றும் பாக்டீரியாக்கள் "மண்ணுக்குள்" நுழைந்து, திசு செல்களில் மாற்றங்களை ஏற்படுத்துகின்றன.
- "விதைகள்" வளரத் தொடங்கி நோயியலைத் தூண்டுவதற்கு, அவர்களுக்கு சில நிபந்தனைகள் தேவை.
- "விதைகளின்" நோயியல் வளர்ச்சிக்கான நிபந்தனைகள் வெப்பம், ஈரப்பதமான சூழல், அழுக்கு, ஒளி.
- நோயியல் வளர்ச்சிக்கான நிலைமைகளில் பின்வரும் காரணிகள் பங்கு வகிக்கின்றன:
- நோயெதிர்ப்பு குறைபாடு
- வைட்டமின் குறைபாடு மற்றும் நுண்ணூட்டச்சத்து குறைபாடு
- சுகாதார விதிகளை பின்பற்றத் தவறியது
- தீய பழக்கங்கள்
- மரபணு காரணி
கலிபோர்னியா பல்கலைக்கழகத்தைச் சேர்ந்த மருத்துவரின் கருதுகோள் இன்னும் நிராகரிக்கப்படவில்லை, ஆனால் அது ஒரு கோட்பாடாக ஏற்றுக்கொள்ளப்படவில்லை, இருப்பினும், மருத்துவ அவதானிப்புகள் "களை கோட்பாட்டின்" ஒரு குறிப்பிட்ட நம்பகத்தன்மையைக் குறிக்கின்றன. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா இருப்பது கண்டறியப்பட்ட பெண்களுக்கு மருத்துவரின் மருத்துவமனையில் சிகிச்சை அளிக்கப்பட்டது. அவர்களில் 45% பேரில், புகைபிடிப்பதை விட்டுவிட்டு, சாதாரண வைட்டமின் நிறைந்த ஊட்டச்சத்து மற்றும் இம்யூனோமோடூலேட்டர்களைப் பெற்ற பிறகு, PAP சோதனைகள் மற்றும் ஹிஸ்டாலஜிக்கல் ஸ்கிராப்பிங்கின் முடிவுகள் மேம்பட்டன. 25% நோயாளிகள் ஒரு வருடத்திற்குப் பிறகு HPV நோயிலிருந்து முழுமையாக குணமடைந்தனர்.
நோய் தோன்றும்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பெரும்பாலும் மனித பாப்பிலோமா வைரஸான ஹியூமன் பாப்பிலோமா வைரஸுடன் தொற்றுடன் தொடர்புடையது. மகளிர் மருத்துவ புற்றுநோயியல் நிபுணர்களின் நடைமுறையில், இரண்டு வகையான வைரஸ் தொற்று வளர்ச்சியைக் கருத்தில் கொள்வது வழக்கம்:
- முதல் நிலை - பாப்பிலோமா வைரஸின் டிஎன்ஏ ஏற்கனவே செல்லில் உள்ளது, ஆனால் அதன் குரோமோசோமில் ஊடுருவாது (எபிசோமல் நிலை). இந்த வகை தொற்று மீளக்கூடியதாகவும் சிகிச்சையின் அடிப்படையில் எளிதில் குணப்படுத்தக்கூடியதாகவும் கருதப்படுகிறது.
- இரண்டாவது கட்டம், பாப்பிலோமா வைரஸின் டிஎன்ஏ ஏற்கனவே செல் மரபணுவில் இருக்கும்போது. இந்த நோய்த்தொற்றின் மாறுபாட்டை செல்களின் நோயியல் மாற்றத்தின் வளர்ச்சிக்கான முதல் படி என்று அழைக்கலாம். அதே நேரத்தில், ஒரு குறிப்பிட்ட ஈஸ்ட்ரோஜனின் (16α-ONE1) பிறப்பு, ஒரு ஆக்கிரமிப்பு வடிவ வளர்ச்சியுடன், ஒரு புற்றுநோயை உண்டாக்கும் விளைவைக் கொண்டுள்ளது, தூண்டப்படுகிறது. இவை கட்டி செயல்முறை உருவாவதற்கு ஏற்ற நிலைமைகள்.
பொதுவாக, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் நோய்க்கிருமி உருவாக்கம் திசுக்களின் செல்லுலார் கட்டமைப்பின் மாற்றத்துடன் தொடர்புடையது. கருப்பை வாயின் எபிடெலியல் திசு சில பண்புகளைக் கொண்டுள்ளது:
- அமைப்பு (4 அடுக்குகள்)
- செல் கருக்களின் அளவின் தரநிலைகள்
- செல்லுலார் தொடர்பு முறை
மேலும், எபிதீலியல் திசு அதன் இருப்பிடத்தைப் பொறுத்து வெவ்வேறு கட்டமைப்புகளைக் கொண்டிருக்கலாம். எண்டோசர்விக்ஸ் கருப்பையின் உள்ளே அமைந்துள்ளது, இது சுரப்பி திசு (ஒற்றை வரிசை உருளை எபிதீலியம்). எபிதீலியத்தின் வெளிப்புற அடுக்கு (யோனி) பல அடுக்குகளைக் கொண்ட ஒரு தட்டையான எபிதீலியம் ஆகும் (SPE). பல அடுக்கு எபிதீலியத்தின் அடுக்குகள் பின்வரும் வகைகளாகப் பிரிக்கப்படுகின்றன:
- ஆரம்ப, முளைப்பு (அடித்தள குறைந்த-வேறுபடுத்தப்பட்ட செல்கள்)
- தீவிரமாகப் பிரித்து பெருக்கும் திறன் கொண்ட அடுக்கு பராபாசல் அடுக்கு ஆகும்.
- தெளிவாக வெளிப்படுத்தப்பட்ட சைட்டோபிளாசம் கொண்ட வேறுபட்ட செல்களைக் கொண்ட இடைநிலை, முட்கள் நிறைந்த அடுக்கு. இது எபிதீலியத்தின் பாதுகாப்பு அடுக்கு ஆகும்.
- உரிக்கக்கூடிய அடுக்கு மேலோட்டமானது. இந்த அடுக்கு கெரடினைசேஷனுக்கு உட்பட்டது.
நோய்க்கிருமி ரீதியாக, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பெரும்பாலும் அடித்தள மற்றும் பாராபாசல் அடுக்குகளின் கட்டமைப்பில் ஏற்படும் இடையூறுடன் (ஹைப்பர் பிளாசியா) தொடர்புடையது. மாற்றங்கள் பின்வரும் செயல்முறைகளை பாதிக்கின்றன:
- கருக்களின் பிரிவு, அவற்றின் அளவுகள் மற்றும் வரையறைகள் சீர்குலைக்கப்படுகின்றன.
- செல்கள் மோசமாக வேறுபடுகின்றன.
- எபிட்டிலியத்தின் இயல்பான அடுக்குப்படுத்தல் பாதிக்கப்படுகிறது.
அடித்தள சவ்வின் ஒருமைப்பாடு பாதிக்கப்படும் வரை இந்த நோயியல் பல ஆண்டுகளாக உருவாகலாம், இது கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கு (ஆக்கிரமிப்பு வடிவம்) வழிவகுக்கிறது.
தற்போது, வழக்கமான ஸ்கிரீனிங் திட்டங்கள் (மகளிர் மருத்துவ பரிசோதனைகள்) காரணமாக, பெரும்பாலான பெண்கள் ஆரம்ப கட்டங்களில் வித்தியாசமான செல்களின் வளர்ச்சியை நிறுத்த வாய்ப்பு உள்ளது. லேசான மற்றும் மிதமான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா வெற்றிகரமாக சிகிச்சையளிக்கப்படுகிறது மற்றும் உயிருக்கு ஆபத்தான நோயல்ல. கடுமையான டிஸ்ப்ளாசியா பெரும்பாலும் ஆபத்து குழுவைச் சேர்ந்த நோயாளிகள் தடுப்பு பரிசோதனை மற்றும் போதுமான சிகிச்சையின் விதிகளுக்கு இணங்க மறுப்பதோடு தொடர்புடையது.
அறிகுறிகள் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
CIN இன் அறிகுறிகள் அவற்றின் "ரகசியத்தன்மையால்" வகைப்படுத்தப்படுகின்றன. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஆபத்தானது, ஏனெனில் இது வெளிப்படையான, குறிப்பிடத்தக்க மருத்துவ வெளிப்பாடுகள் இல்லாமல் நிகழ்கிறது. பரிசோதனை இல்லாமல், குறிப்பாக நோயின் ஆரம்ப கட்டங்களில், சரியான நேரத்தில் மருத்துவப் படத்தைப் பார்ப்பது கிட்டத்தட்ட சாத்தியமற்றது. 10-15% பெண்களில் நோயியல் முற்றிலும் அறிகுறியற்ற முறையில் உருவாகிறது, மீதமுள்ள வகை நோயாளிகள் கலந்துகொள்ளும் மகளிர் மருத்துவ நிபுணரின் வழக்கமான பரிசோதனைகளுக்கு நன்றி, செயல்முறையை நிறுத்த வாய்ப்பு உள்ளது.
CIN அரிதாகவே ஒரு சுயாதீன நோயாக ஏற்படுகிறது என்பதை கவனத்தில் கொள்ள வேண்டும்; இது பொதுவாக பாக்டீரியா மற்றும் வைரஸ் தொற்றுகளுடன் சேர்ந்துள்ளது:
- எச்.பி.வி
- கோல்பிடிஸ்
- கிளமிடியா
- ஹெர்பெஸ் தொற்று
- கருப்பை வாய் அழற்சி
- லுகோபிளாக்கியா
- அட்னெக்சிடிஸ்
- கேண்டிடியாசிஸ்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் அறிகுறிகள் CIN செயல்முறைக்கான உண்மையான காரணங்களாக இருக்காது; அறிகுறிகள் பொதுவாக அதனுடன் தொடர்புடைய நோய்களால் ஏற்படுகின்றன, மேலும் அவை பின்வருமாறு இருக்கலாம்:
- பிறப்புறுப்பில் அரிப்பு
- எரியும் உணர்வு
- இரத்தம் உட்பட ஆரோக்கியமான நிலைக்குப் பொருந்தாத வெளியேற்றம்.
- உடலுறவின் போது வலி
- அடிவயிற்றில் இழுக்கும் வலி
- காணக்கூடிய காண்டிலோமாக்கள், பாப்பிலோமாக்கள்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஒரு புற்றுநோயியல் நோய் அல்ல, ஆனால் மறைந்திருக்கும் மருத்துவ படம் காரணமாக இது மிகவும் ஆபத்தானதாகவும், முன்னேற்றத்திற்கு ஆளாகக்கூடியதாகவும், கடுமையான வடிவத்தில் கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கு வழிவகுக்கும் என்றும் கருதப்படுகிறது. எனவே, கருப்பை வாயின் எபிடெலியல் உறையில் அறிகுறியற்ற மாற்றங்களை உடனடியாகக் கண்டறிவதற்கான முக்கிய வழி பரிசோதனை மற்றும் நோயறிதல் என்று கருதப்படுகிறது.

முதல் அறிகுறிகள்
அனைத்து வகையான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவிற்கும் CIN இன் மறைந்திருக்கும் போக்கானது ஒரு சிறப்பியல்பு மருத்துவ படமாகும்.
நோயை வெளிப்படுத்தக்கூடிய முதல் அறிகுறிகள் பெரும்பாலும் தொடர்புடைய நோயியல் அறிகுறிகள் அல்லது ஆரம்பத்தில் தூண்டும் காரணிகளின் இருப்புடன் தொடர்புடையதாக இருக்கலாம்.
பெரும்பாலும், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா HPV தொற்று காரணமாக ஏற்படுகிறது.
புள்ளிவிவரங்களின்படி, கிரகத்தின் ஒவ்வொரு ஒன்பதாவது குடியிருப்பாளரும் மனித பாப்பிலோமா வைரஸின் 100 வகைகளில் ஒன்றின் கேரியர் ஆவார். நோயெதிர்ப்பு மண்டலத்தின் செயல்பாடு காரணமாக பல வகையான HPV தானாகவே போய்விடும், அவற்றில் சில மீண்டும் மீண்டும் வருவதற்கான வாய்ப்புகள் உள்ளன மற்றும் பின்வருமாறு தங்களை வெளிப்படுத்திக் கொள்ளலாம்:
- பிறப்புறுப்பு பகுதியில் மருக்கள் (மகளிர் மருத்துவ பரிசோதனையின் போது அவை கண்டறியப்படுகின்றன)
- கூரான காண்டிலோமாக்கள் என்பது யோனி மற்றும் ஆசனவாய்ப் பகுதியில் துண்டிக்கப்பட்ட விளிம்புகளுடன் தெரியும் வளர்ச்சியாகும். மருத்துவரின் அலுவலகத்தில் பரிசோதனையின் போது மட்டுமே உட்புற காண்டிலோமாக்கள் தெரியும்.
- உடலுறவுக்குப் பிறகு அவ்வப்போது லேசான இரத்தப்போக்கு, குறிப்பாக மாதாந்திர சுழற்சியின் நடுவில்
- அசாதாரண நிறம், வாசனை, நிலைத்தன்மை கொண்ட வெளியேற்றம்.
- ஒழுங்கற்ற மாதாந்திர சுழற்சி
முதல் அறிகுறிகள் இல்லாமல் இருக்கலாம், எல்லாமே HPV வகை, நோயெதிர்ப்பு மண்டலத்தின் பாதுகாப்பு பண்புகள் ஆகியவற்றைப் பொறுத்தது. இது ஒரு கடுமையான அச்சுறுத்தலாகும், ஏனெனில் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பல ஆண்டுகளாக ஒரு மறைக்கப்பட்ட செயல்முறையாக தொடரலாம். CIN இன் அழிக்கப்பட்ட கிளினிக்கை ஒரு ஆபத்து காரணியாக பரிசோதனைகள், திரையிடல் ஆகியவற்றின் உதவியுடன் மட்டுமே தடுக்க முடியும். 18 ஆண்டுகளுக்குப் பிறகு அனைத்து பெண்களும் ஒரு மகளிர் மருத்துவ நிபுணரைச் சந்தித்து நோயறிதலுக்கு உட்படுத்த வேண்டும் என்று மருத்துவர்கள் பரிந்துரைக்கின்றனர் - மருத்துவ மற்றும் கருவி, ஆய்வகம்.
 [ 15 ]
[ 15 ]
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவில் வெளியேற்றம்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவைக் குறிக்கும் வெளியேற்றங்கள் பெரும்பாலும் மகளிர் மருத்துவ நாற்காலியில் பரிசோதனை செய்யும் போது அல்லது சைட்டாலஜிக்கு பொருட்களை எடுக்கும்போது கண்டறியப்படுகின்றன. கர்ப்பப்பை வாய் கால்வாயிலிருந்து ஒரு குறிப்பிட்ட அளவு சளி திரவம் வெளியிடப்படலாம். அதன் பண்புகள் மற்றும் பண்புகள் CIN ஆல் அல்ல, மாறாக அதனுடன் தொடர்புடைய, தொடர்புடைய தொற்றுகளால் தீர்மானிக்கப்படுகின்றன, பெரும்பாலும் பாக்டீரியா அல்லது வைரஸ். மேலும், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் கூடிய வெளியேற்றங்கள் அரிப்பு செயல்முறைகளுடன் தொடர்புடையதாக இருக்கலாம். வெளியேற்றத்தின் குறிப்பிட்ட அறிகுறிகளைப் பற்றி இன்னும் கொஞ்சம் விவரம்:
- ஏராளமான, வெள்ளை மற்றும் அடர்த்தியான வெளியேற்றம் செதில்களின் வடிவத்தை எடுக்கும் மற்றும் ஒரு சிறப்பியல்பு வாசனையைக் கொண்டுள்ளது. இவை கோல்பிடிஸின் அறிகுறிகளாகும், இது கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் இருக்கலாம்.
- இரத்தம் அல்லது சீழ் கலந்த சிறிய வெளியேற்றம் அரிப்பு செயல்முறைகளின் அறிகுறியாக இருக்கலாம், குறிப்பாக அவை உடலுறவுக்குப் பிறகு தோன்றினால்.
- அரிப்பு, வலி, எரிதல் ஆகியவற்றுடன் கூடிய வெளியேற்றம் ஒரு வைரஸ் அல்லது பாக்டீரியா தொற்றுக்கான அறிகுறியாகும், இது பெரும்பாலும் STDகளுடன் (பாலியல் ரீதியாக பரவும் நோய்கள்) தொடர்புடையது.
- வெளியேற்றம், சுழற்சியின் 2 வது பாதியில் அதிகரிக்கும் அளவு, கடுமையான அரிப்பு, எரியும் - பிறப்புறுப்பு ஹெர்பெஸின் அறிகுறி. இது கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவைத் தூண்டும் ஒரு காரணியாகும்.
- இரத்தக்களரி வெளியேற்றம், அதிகமாகவோ அல்லது குறைவாகவோ இருப்பது ஆபத்தான அறிகுறியாகும். மூன்றாவது கட்டத்தில் CIN வலியால் வகைப்படுத்தப்படுவதில்லை, ஆனால் யோனியிலிருந்து சுரக்கும் திரவத்தின் பண்புகளால் வகைப்படுத்தப்படுகிறது.
வெளியேற்றத்திற்கான காரணத்தை தீர்மானிக்க, எந்தவொரு சந்தர்ப்பத்திலும், ஒரு பரிசோதனை போதாது, பாக்டீரியாவியல் கலாச்சாரம், சைட்டாலஜி மற்றும் பிற ஆய்வக சோதனைகள் தேவை. நீங்கள் சரியான நேரத்தில் நோயறிதலின் அனைத்து நிலைகளையும் கடந்து சென்றால், செயல்முறை ஆரம்ப கட்டத்தில் நிறுத்தப்படலாம் மற்றும் கர்ப்பப்பை வாய் எபிட்டிலியத்தின் செல்களில் நோயியல் மாற்றங்களின் வளர்ச்சியைத் தடுக்கலாம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவில் வலி
கர்ப்பப்பை வாய் உள்-எபிதீலியல் நியோபிளாசியாவில் வலி என்பது ஒரு அச்சுறுத்தும் அறிகுறியாகும், இது கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஏற்கனவே நிலை III க்கு முன்னேறியுள்ளது என்பதைக் குறிக்கலாம். முதல் இரண்டு நிலைகளின் CIN ஒரு பின்னணி நோயாகக் கருதப்படுகிறது மற்றும் புற்றுநோயியல் செயல்முறைகளுடன் தொடர்புடையது அல்ல. ஒரு விதியாக, டிஸ்ப்ளாசியா குறிப்பிடத்தக்க மருத்துவ அறிகுறிகள் இல்லாமல் ஏற்படுகிறது, இணக்க நோய்களின் சிறப்பியல்பு சிறிய அறிகுறிகள் (வெளியேற்றம், அரிப்பு) இருக்கலாம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் எந்த சந்தர்ப்பங்களில் வலி ஏற்படலாம்?
- இடுப்பு உறுப்புகளுடன் தொடர்புடைய அனைத்து அழற்சி செயல்முறைகளும் - PID:
- கடுமையான எண்டோமெட்ரிடிஸ் - வலியுடன் காய்ச்சல் மற்றும் குளிர்ச்சியும் இருக்கும்.
- ஒருதலைப்பட்சமான அல்லது இருதரப்பு ஊஃபோரிடிஸ், பெரும்பாலும் தொற்று தோற்றம் கொண்டது (மைக்கோசிஸ், கேண்டிடா, STDகளுடன் தொடர்புடைய அனைத்தும்). கருப்பையில் ஏற்படும் வீக்கம் அடிவயிற்றின் கீழ் பகுதியில் வலியை ஏற்படுத்துகிறது, பெரும்பாலும் வெளியேற்றத்துடன்.
- கடுமையான கட்டத்தில் எண்டோமெட்ரிடிஸ் - அடிவயிற்றின் கீழ் வலி
- மயோமெட்ரிடிஸ் - வலி, வீக்கம், காய்ச்சல்
- மாதவிடாய் சுழற்சியின் முடிவில் வலி அறிகுறிகளுடன் சல்பிங்கிடிஸ் தன்னை வெளிப்படுத்துகிறது.
- செயல்முறையின் சப்அக்யூட் அல்லது கடுமையான போக்கில் அட்னெக்சிடிஸ் கடுமையான வலியுடன் இருக்கும்.
PID - இடுப்பு உறுப்புகளுடன் தொடர்புடைய அழற்சிகள், தொற்றுகள், வைரஸ்கள் மற்றும் பாக்டீரியா புண்களால் ஏற்படுகின்றன. இந்த "அடிப்படை" தான் ஒரு மேம்பட்ட நோயின் விளைவாக கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் வளர்ச்சிக்கு சாதகமாகக் கருதப்படுகிறது.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா, நிலை III க்கு முன்னேறுகிறது, அப்போது எபிதீலியல் அடுக்குகளில் மூன்றில் இரண்டு பங்கு மாற்றங்களுக்கு உட்பட்டது. வலி அறிகுறி நீண்ட நேரம் நீடிக்கும், இழுக்கும் தன்மை கொண்டது, பெரும்பாலும் வெளியேற்றத்துடன் (இரத்தம், வாசனை, வித்தியாசமான நிலைத்தன்மை). மன அழுத்த காரணி இல்லாமல் கூட வலி தோன்றும், ஓய்வில் இருக்கும், அரிதாகவே வெட்டு அல்லது கடுமையானதாக இருக்கும். இதுபோன்ற சந்தர்ப்பங்களில், ஒரு ஆரம்ப நோயறிதல் செய்யப்படுகிறது - கர்ப்பப்பை வாய்ப் புற்றுநோய், விவரக்குறிப்பு தேவைப்படுகிறது (செயல்முறையின் உள்ளூர்மயமாக்கல், சேதத்தின் அளவு)
பெரும்பாலும், CIN இல் வலி என்பது டிஸ்ப்ளாசியாவைத் தூண்டும் காரணிகளின் மருத்துவ வெளிப்பாடாகும். இவற்றில், முதலில், வைரஸ் தொற்றுகள் (HPV) மற்றும் கிட்டத்தட்ட முழு அளவிலான பாலியல் பரவும் நோய்கள் (STDs) ஆகியவை அடங்கும்.
எங்கே அது காயம்?
நிலைகள்
நவீன மருத்துவர்கள் WHO ஆல் உருவாக்கப்பட்ட ஒரு புதிய வகைப்பாட்டைப் பயன்படுத்துகின்றனர். கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது செயல்முறையின் தீவிரத்தைப் பொறுத்து மூன்று டிகிரி CIN என வரையறுக்கப்படுகிறது:
- செல்லுலார் கட்டமைப்பில் ஏற்படும் மாற்றங்கள் சிறியவை. இது குறைந்த தர டிஸ்ப்ளாசியா அல்லது CIN I ஆகும். ஆய்வக சோதனைகள் மற்றும் ஸ்கிரீனிங் பரிசோதனை மூலம் நோயறிதலை தெளிவுபடுத்த வேண்டும்.
- எபிதீலியத்தின் செல்லுலார் அமைப்பு உச்சரிக்கப்படும் மாற்றத்திற்கு உட்பட்டது. இது மிதமான தீவிரத்தன்மை கொண்ட கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா அல்லது CIN II ஆகும்.
- CIN III இன் பொதுவான படம், மூன்றில் இரண்டு பங்கு எபிதீலியல் அடுக்குகளில் தெரியும் நோயியல் மாற்றங்கள் ஆகும். செல்களின் உருவவியல் மற்றும் செயல்பாடுகள் தெளிவாக பலவீனமடைந்துள்ளன, இந்த நிலை கடுமையானதாக (கடுமையான CIN) கண்டறியப்படுகிறது. இது இன்னும் புற்றுநோயாக இல்லாமல் இருக்கலாம், ஆனால் நோயறிதல் என்பது கார்சினோமா இன் சிட்டுவிற்கும் மேம்பட்ட வடிவ புற்றுநோய்க்கும் இடையிலான எல்லையாக வரையறுக்கப்படுகிறது.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவை மற்றொரு நோசாலஜியுடன் - அரிப்புடன் குழப்பிக் கொள்ளக்கூடாது. ICD 10 வகைப்பாட்டின் படி, அரிப்பு என்பது எபிதீலியல் உறையின் குறைபாடாகும், இது XIV வகுப்பில் குறியீடு N 86 இன் கீழ் பதிவு செய்யப்பட்டுள்ளது. "கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா" என்பதன் சொற்களஞ்சிய வரையறை 1953 இல் ஏற்றுக்கொள்ளப்பட்டது, பின்னர் 1965 இல் எக்ஸ்ஃபோலியேட்டிவ் சைட்டாலஜியின் முதல் காங்கிரஸில் இந்த சொல் அங்கீகரிக்கப்பட்டது. பத்து ஆண்டுகளுக்குப் பிறகு, 1975 இல், மற்றொரு சர்வதேச மன்றம் நடைபெற்றது (கர்ப்பப்பை வாய் கர்ப்பப்பை வாய் நோய்களில் நோயியல் மாற்றங்கள் குறித்த II காங்கிரஸ்).
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவை கர்ப்பப்பை வாய் இன்ட்ராபிதெலியல் நியோபிளாசியா (CIN) அல்லது CIN என்று அழைக்க முடிவு செய்யப்பட்டது. ஒரு நோயறிதலாக கர்ப்பப்பை வாய் இன்ட்ராபிதெலியல் நியோபிளாசியா 3 டிகிரிகளாகப் பிரிக்கப்பட்டது:
- 1 வது பட்டம் - லேசானது.
- 2 வது பட்டம் - மிதமான.
- தரம் 3 - கடுமையானது, கார்சினோமா இன் சிட்டு (ஆரம்ப, முன் ஊடுருவல் நிலை) சேர்க்கப்பட்டது.
பொதுவாக ஏற்றுக்கொள்ளப்பட்ட வகைப்பாடு ICD 10 இல், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா நோயறிதல் பின்வருமாறு பதிவு செய்யப்பட்டுள்ளது:
1. வகுப்பு XIV, குறியீடு N87
- N87.0 - லேசான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா, CIN தரம் I.
- N87.1 - மிதமான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா, கர்ப்பப்பை வாய் உள் எபிதீலியல் நியோபிளாசியா (CIN) தரம் II.
- N87.2 - வெளிப்படையான கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா NOS (CIN வேறு எங்கும் குறிப்பிடப்படவில்லை), வேறு எங்கும் வகைப்படுத்தப்படவில்லை. இந்த குறியீடு CIN தரம் III ஐ விலக்குகிறது.
- N87.9 – CIN - குறிப்பிடப்படாத கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா.
இடத்தில் உள்ள புற்றுநோய் D06 குறியீட்டால் அல்லது கர்ப்பப்பை வாய் உள்-எபிதீலியல் நியோபிளாசியா (CIN) தரம் III என குறிப்பிடப்படுகிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
CIN இன் விளைவுகள் நோயின் கண்டறியப்பட்ட கட்டத்துடன் நேரடியாக தொடர்புடையவை. பொதுவாக, பெரும்பாலான பெண்கள் தங்கள் உடல்நலத்தை கவனித்துக்கொள்கிறார்கள் மற்றும் தடுப்பு பரிசோதனைகளுக்காக ஒரு மருத்துவரை தவறாமல் சந்திக்கிறார்கள். இது டிஸ்ப்ளாசியாவின் வீரியம் மிக்க கட்டியின் அபாயத்தை கணிசமாக பாதிக்கிறது. புள்ளிவிவரங்களின்படி, மகளிர் மருத்துவ நிபுணரின் மேற்பார்வையின் கீழ் 95% நியாயமான பாலினத்தினர் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா போன்ற ஒரு நோயை வெற்றிகரமாக சமாளிக்கின்றனர்.
கண்டறியும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
டிஸ்ப்ளாசியா என்பது கர்ப்பப்பை வாய் எபிட்டிலியத்தின் செல்லுலார் திசுக்களின் ஒரு சிறப்பியல்பு மாற்றமாகும். அதன்படி, நோயறிதல்கள் எண்டோசர்விகல் செல்களின் கட்டமைப்பில் ஏற்படும் மாற்றங்களை தீர்மானிப்பதை நோக்கமாகக் கொண்டுள்ளன.
CIN (கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா) நோயறிதல் செல்லுலார் கட்டமைப்பின் உருவ அமைப்பை தீர்மானிக்கும் 7 அறிகுறிகளை அடிப்படையாகக் கொண்டது:
- செல் கருவின் அளவு எவ்வளவு அதிகரிக்கிறது?
- கருவின் வடிவத்தில் ஏற்படும் மாற்றங்கள்.
- கருவின் நிறத்தின் அடர்த்தி எவ்வாறு அதிகரிக்கிறது.
- கர்னல் பாலிமார்பிசம்.
- மைட்டோஸின் பண்புகள்.
- வித்தியாசமான மைட்டோஸ்கள் இருப்பது.
- முதிர்ச்சியின் இல்லாமை அல்லது உறுதிப்பாடு.
வேறுபட்ட நோயறிதல்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு கவனமாக பரிசோதனை தேவைப்படுகிறது மற்றும் வேறுபட்ட நோயறிதல் கட்டாயமாகும்.
கருப்பை வாயின் எபிதீலியல் அடுக்கு ஒரு அடுக்கு அமைப்பைக் கொண்டிருப்பதால் வேறுபட்ட நோயறிதல் அவசியம். கூடுதலாக, கருப்பை வாய் தசை திசுக்களின் ஒரு சிறிய அடுக்கைக் கொண்டுள்ளது, இது இணைப்பு திசு, இரத்தம் மற்றும் நிணநீர் நாளங்கள் மற்றும் நரம்பு முனைகளையும் கொண்டுள்ளது. மருத்துவர் நோயறிதலை சந்தேகித்தால், குறிப்பாக டிஸ்பிளாஸ்டிக் செயல்முறைகளில், கருப்பை வாயின் இத்தகைய சிக்கலான அமைப்புக்கு தெளிவுபடுத்தல் தேவைப்படுகிறது.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா, இதை எதனுடன் குழப்பலாம்?
வேறுபட்ட நோயறிதல் பின்வரும் நோய்களை விலக்க வேண்டும்:
- கர்ப்ப காலத்தில் ஏற்படும் கர்ப்பப்பை வாய் அரிப்பு, ஹார்மோன் தலைமைத்துவத்தில் ஏற்படும் மாற்றம் மற்றும் சில செல்லுலார் அடுக்குகளில் ஏற்படும் சில மாற்றங்களால் ஏற்படுகிறது. கருவைத் தாங்கும் செயல்முறைக்கு, இத்தகைய மாற்றங்கள் இயல்பானதாகக் கருதப்படுகின்றன.
- அரிப்பு செயல்முறைகள், எபிதீலியல் திசுக்களின் குறைபாடுகள் - உண்மையான அரிப்பு. சளி சவ்வுக்கு ஏற்படும் அதிர்ச்சி எதனால் வேண்டுமானாலும் ஏற்படலாம் - டம்பான்கள், கார முகவர்கள், மருந்து சிகிச்சை, கருப்பையக கருத்தடை, மருத்துவரின் சரியான பயிற்சி மற்றும் தகுதிகள் இல்லாத கருவி நடைமுறைகள். திட்டமிடப்பட்ட அறுவை சிகிச்சை தலையீட்டின் தவிர்க்க முடியாத விளைவாக அரிப்பு ஏற்படுகிறது. லிம்போசைட்டுகள், பிளாஸ்மா செல்கள் மற்றும் பிற செல்லுலார் கூறுகள் நுண்ணோக்கின் கீழ் தோன்றக்கூடும், இது செல் மாற்றத்தின் தொடக்கத்தைக் குறிக்கிறது. இருப்பினும், பிற பரிசோதனை அளவுகோல்களுடன் இணைந்து, இவை அனைத்தும் டிஸ்ப்ளாசியாவை விலக்கி, அரிப்பு சேதத்தை உறுதிப்படுத்தலாம்.
- தொற்று நோய்க் காரணங்களின் கருப்பை வாய் அழற்சி. இது கருப்பை வாயின் எபிதீலியல் உறையில் ஏற்படும் அழற்சி செயல்முறையாகும், இது மிகவும் பொதுவானது. உண்மை என்னவென்றால், எபிதீலியம், கொள்கையளவில், மிகவும் உணர்திறன் கொண்டது மற்றும் பல காரணிகளின் செல்வாக்கிற்கு எளிதில் பாதிக்கப்படுகிறது. ஒரு தொற்று முகவர் திசுக்களின் முதல் இரண்டு அடுக்குகளில் வீக்கத்தைத் தூண்டும். கிளமிடியா, ஒரு விதியாக, உருளை செல்களை பாதிக்கிறது, கோனோகோகியும் கூட. பிற தொற்றுகள் ஒரு சூடோடூமர் செயல்முறை அல்லது புண்ணை ஏற்படுத்தும். வேறுபட்ட நோயறிதல்கள் தொற்று அழற்சியின் நோய்க்கிருமியின் வகையை தீர்மானிப்பதைத் தெளிவுபடுத்தி பிரிக்க வேண்டும்.
- பாதுகாப்பற்ற உடலுறவு மூலம் பரவும் நோய்கள் (STDs). ட்ரைக்கோமோனியாசிஸ் கிட்டத்தட்ட எல்லா வகையிலும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவைப் போன்ற ஒரு படத்தைக் கொடுக்கிறது.
- பால்வினை நோய்கள் (சிபிலிஸ்), ட்ரெபோனேமாபல்லிடம், டிஸ்பிளாஸ்டிக் மாற்றங்களைப் போன்ற எபிதீலியல் சேதத்தின் படத்தைக் கொடுக்கிறது.
- ஹெர்பெடிக் தொற்றுகள். இந்த நோய்க்கு ஹெர்பெஸின் வகை மற்றும் வகையை குறிப்பிட வேண்டும்.
- ஹைப்பர் பிளாசியா (பாலிப் போன்ற வளர்ச்சி).
- கர்ப்பப்பை வாய் பாலிப்கள் - வகை மற்றும் வகை (நார்ச்சத்து, அழற்சி, சூடோசர்கோமாட்டஸ், வாஸ்குலர் மற்றும் பிற).
- லுகோபிளாக்கியா.
- வோல்ஃபியன் குழாயின் எஞ்சிய துண்டுகள்.
- ஈஸ்ட்ரோஜன் அளவு குறைவாக இருப்பதால் கர்ப்பப்பை வாய்ச் சிதைவு.
- ஒரு தீங்கற்ற நியோபிளாஸமாக ஸ்குவாமஸ் செல் பாப்பிலோமா.
- ஹைபர்கெராடோசிஸ்.
- எண்டோமெட்ரியோசிஸ்.
- புரோட்டோசோல் தொற்றுகள் (அமீபியாசிஸ்).
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பெரும்பாலான சந்தர்ப்பங்களில் HPV (பாப்பிலோமா வைரஸ்) காரணமாக ஏற்படுகிறது, ஆனால் இதற்கு வகை மற்றும் வகையின் விவரக்குறிப்பும் தேவைப்படுகிறது.
மகளிர் மருத்துவத்தில் வேறுபட்ட பரிசோதனை என்பது ஒரு உன்னதமான நடைமுறைகளின் தொகுப்பாகும்:
- நோயாளியின் வரலாறு மற்றும் புகார்களை சேகரித்தல்.
- மருத்துவ கண்ணாடிகளின் உதவியுடன் பரிசோதனை உட்பட.
- சைட்டாலஜி.
- சுட்டிக்காட்டப்பட்டபடி கோல்போஸ்கோபி.
- ஹிஸ்டாலஜிக்கான பொருள் சேகரிப்பு - பயாப்ஸி.
- கூடுதலாக, டிரான்ஸ்வஜினல் அல்ட்ராசவுண்ட், PCR பகுப்பாய்வு, பொதுவான மற்றும் விரிவான இரத்த மற்றும் சிறுநீர் பரிசோதனைகள் சாத்தியமாகும்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா
ஒரு பெண் நோயறிதலின் அனைத்து நிலைகளையும் கடந்துவிட்ட பிறகு கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சை தொடங்குகிறது. டிஸ்பிளாஸ்டிக் நோய்க்குறியீடுகளைத் தூண்டும் காரணிகள் வேறுபட்டவை, எனவே நோய்க்கிருமியின் துல்லியமான மதிப்பீடு - ஒரு வைரஸ், தொற்று முக்கியமானது மட்டுமல்ல, சில சமயங்களில் நோயாளியின் உயிரைக் காப்பாற்றும். பெண்களில் கர்ப்பப்பை வாய்ப் புற்றுநோய் மிகவும் பொதுவான புற்றுநோயியல் நோய்களின் பட்டியலில் உள்ளது. சரியான நேரத்தில் அதைக் கண்டறிவது, ஆரம்ப கட்டத்தில் அதை நிறுத்துவது - இது கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு சிகிச்சையளிப்பதற்கான முக்கிய பணியாகும்.
சிகிச்சையில் ஒரு குறிப்பிட்ட சிக்கலைத் தீர்ப்பது அடங்கும் - எபிதீலியல் செல்களில் நோயியல் மாற்றங்களை ஏற்படுத்திய காரணத்தை நீக்குதல். பெரும்பாலும், செல்லுலார் திசுக்களின் மாற்றம் வைரஸ்களால் தூண்டப்படுகிறது, அவற்றில் முதல் இடம் மனித பாப்பிலோமா வைரஸால் ஆக்கிரமிக்கப்பட்டுள்ளது. கூடுதலாக, வயது தொடர்பான ஹார்மோன் மாற்றங்கள், நாள்பட்ட அழற்சி நோய்கள், கோகல் தொற்றுகள் மற்றும் பல காரணங்கள் அவ்வளவு எளிதில் தங்கள் நிலைகளை "விட்டுக்கொடுக்க" முடியாது. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா நோயால் கண்டறியப்பட்ட ஒரு பெண், மிகவும் நீண்ட கால சிகிச்சைக்குத் தயாராக இருக்க வேண்டும், இது அவளை உண்மையில் ஆரோக்கியமாக்கும்.
எண்டோசர்விகல் டிஸ்ப்ளாசியா சிகிச்சையில் என்ன முறைகள் பயன்படுத்தப்படுகின்றன என்பதைக் கருத்தில் கொள்வோம்:
- பழமைவாத (மருத்துவர் தீர்மானித்த பாடநெறி மற்றும் விதிமுறைகளின்படி மருந்துகளை எடுத்துக்கொள்வது).
- அறுவை சிகிச்சை (உள்ளூர் அறுவை சிகிச்சை தலையீடு, முழு அளவிலான அறுவை சிகிச்சை, நோயியலின் வளர்ச்சியின் கட்டத்தைப் பொறுத்து).
- கூடுதல் சிகிச்சை முறைகள் (பிசியோதெரபி, மூலிகை மருத்துவம்).
- மருத்துவ ரீதியாகவோ அல்லது புள்ளிவிவர ரீதியாகவோ உறுதிப்படுத்தப்படாத கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சைக்கான மாற்று முறைகள். எனவே, அவை கீழே ஒரு மேலோட்ட விளக்கமாக மட்டுமே விவாதிக்கப்படும்.
பொதுவாக, சிகிச்சையை பின்வருமாறு விவரிக்கலாம்:
- நோய்க்கான காரணத்தை நீக்குதல் மற்றும் டிஸ்ப்ளாசியா துறையை கட்டாயமாக நீக்குதல்:
- பகுதியை காடரைசேஷன் செய்தல் (லேசர் சிகிச்சை).
- கிரையோடெஸ்ட்ரக்ஷன்.
- எலக்ட்ரோகோகுலேஷன் முறை.
- நீண்ட கால மருந்து சிகிச்சை (இம்யூனோமோடூலேட்டர்கள், வைட்டமின் சிகிச்சை).
- கதிரியக்க அறுவை சிகிச்சை கத்தியைப் பயன்படுத்தி சேதமடைந்த பகுதியை அறுவை சிகிச்சை (கூழ்மமாக்கல்) அல்லது அகற்றுதல்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சையின் தந்திரோபாய மற்றும் மூலோபாய திட்டமிடல் நேரடியாக நோயியலின் தீவிரத்தை சார்ந்துள்ளது.
- முதல் நிலை தீவிரத்தன்மை என்பது நோயெதிர்ப்பு மண்டலத்தை செயல்படுத்தி ஆதரிக்கும் மருந்து சிகிச்சையாகும். சிகிச்சையின் பின்னர் டிஸ்ப்ளாசியா பெரும்பாலும் நடுநிலையானது, குறிப்பாக நோய்க்கிருமி - HPV நீக்கப்பட்ட பிறகு இது உண்மை.
சிகிச்சை திட்டம்:
- நோயறிதல் தெளிவுபடுத்தப்பட்ட பிறகு, நோயாளியை ஒன்று முதல் இரண்டு ஆண்டுகள் வரை தொடர்ந்து கண்காணித்தல்.
- எபிதீலியல் நிலையை (சைட்டாலஜி) தொடர்ந்து பரிசோதித்தல்.
- இம்யூனோமோடூலேட்டர்கள், முக்கியமான நுண்ணூட்டச்சத்துக்களின் உட்கொள்ளல் - செலினியம், ஃபோலிக் அமிலம், பி வைட்டமின்கள், வைட்டமின்கள் ஈ, ஏ, சி.
- மரபணு அமைப்பின் இணையான நோய்க்குறியீடுகளின் இணையான சிகிச்சை.
- டிஸ்ப்ளாசியாவால் சேதமடைந்த கருப்பை வாய்ப் பகுதிகளுக்கு இரசாயன உறைதல் முகவர்கள் (வாகோடைல்) பயன்படுத்தி சிகிச்சை அளித்தல்.
- ஆரோக்கியமான உணவு மற்றும் வாழ்க்கை முறைக்கான பரிந்துரைகள்.
- ஹார்மோன் மருந்துகளை விலக்கும் தகவமைப்பு கருத்தடை முறைகளின் தேர்வு.
- ஒரு உட்சுரப்பியல் நிபுணரின் கவனிப்பு.
- இரண்டாம் நிலை தீவிரம்:
- காடரைசேஷன் முறைகள்.
- கிரையோதெரபி முறைகள் (கிரையோடெஸ்ட்ரக்ஷன்).
- லேசர் சிகிச்சை.
- ரேடியோ அலை சிகிச்சை சிகிச்சை.
- கூம்பு (எபிதீலியல் திசுக்களின் பாதிக்கப்பட்ட பகுதியை அகற்றுதல்).
எண்டோமெட்ரியத்தின் நோயியல் பெருக்கத்தைத் தடுக்க, மாதவிடாய் சுழற்சி முடிந்த இரண்டாவது நாளில் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கான அறுவை சிகிச்சை செய்யப்படுகிறது. மேலும், அறுவை சிகிச்சைக்குப் பிறகு சிறிய காயங்கள் இந்த நாட்களில் எளிதாக குணமாகும்.
- மூன்றாவது நிலை தீவிரத்தன்மை ஒரு தீவிர நோயறிதல் ஆகும். சிகிச்சையானது புற்றுநோயியல் நிபுணருடன் இணைந்து தீர்மானிக்கப்படுகிறது.
சிகிச்சை முறைகளின் சுருக்கமான கண்ணோட்டம், அவற்றின் நன்மைகள் மற்றும் சில தீமைகள்:
- காடரைசேஷன்.
- தொழில்நுட்பம் மற்றும் செலவு ஆகிய இரண்டிலும் கிடைப்பதுதான் இதன் நன்மை.
- குறைபாடு என்னவென்றால், மின்சார வளையத்தின் காடரைசேஷனின் தரம் மற்றும் ஊடுருவலின் ஆழத்தைக் கட்டுப்படுத்த எந்த தொழில்நுட்ப சாத்தியமும் இல்லை.
- கிரையோமெத்தோட் (மிகக் குறைந்த வெப்பநிலையைப் பயன்படுத்தி அழித்தல்):
- அறுவை சிகிச்சைக்குப் பிறகு ஆழமான வடுக்கள் எதுவும் இல்லை; இந்த முறை இளம், கருப்பை நீக்கம் செய்யப்படாத பெண்களுக்கு ஏற்றது.
- குறைபாடு என்னவென்றால், செயல்முறைக்குப் பிறகு அதிக வெளியேற்றம் போன்ற தற்காலிகமான ஆனால் சங்கடமான சிக்கல்கள். கிரையோஃப்ரீசிங்கிற்குப் பிறகு நோயாளி 1.5-2 மாதங்களுக்கு உடலுறவில் இருந்து விலக வேண்டும் என்பதையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
- லேசர் சிகிச்சை:
- எபிதீலியத்தின் பாதிக்கப்பட்ட பகுதியின் குறிப்பிட்ட "ஆவியாதல்" கிட்டத்தட்ட எந்த தடயங்களையும், வடுக்களையும் விட்டுவிடாது, செயல்முறை மிகவும் துல்லியமானது.
- கருப்பை வாயின் அருகிலுள்ள பகுதிகள் லேசரால் பாதிக்கப்பட்டு எரிக்கப்படலாம்.
- ரேடியோ அலை சிகிச்சை:
- இந்த முறை குறைந்த அதிர்ச்சிகரமானதாகவும், துல்லியமானதாகவும், வலியற்றதாகவும் கருதப்படுகிறது. ரேடியோ அலை சிகிச்சைக்குப் பிறகு மறுவாழ்வு அல்லது சிகிச்சை முறை கட்டுப்பாடுகள் தேவையில்லை. மறுபிறப்புகள் கிட்டத்தட்ட இல்லை.
- இந்த நடைமுறையின் அதிக வணிகச் செலவை குறைபாடு என்று கருதலாம்.
- கோனிசேஷன்:
- திசுக்களின் கூம்பு வடிவ அறுவை சிகிச்சைக்கு எந்த குறிப்பிட்ட அளவுகோலையும் ஒரு நன்மை அல்லது தீமை என்று கருத முடியாது. ஸ்கால்பெல் பயன்படுத்தும் அனைத்து நிகழ்வுகளிலும், காயங்கள் அப்படியே இருக்கும், இந்த முறை அதிர்ச்சிகரமானது, ஆனால் நவீன நடைமுறையில், மகளிர் மருத்துவ நிபுணர்கள் லேசர் மூலம் அறுவை சிகிச்சை செய்கிறார்கள். லேசர் அறுவை சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும், நீண்ட இரத்தப்போக்கு ஏற்படாது. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு சிகிச்சையாக அறுவை சிகிச்சை தேவைப்பட்டால் மட்டுமே பரிந்துரைக்கப்படுகிறது, மேலும் மென்மையான முறையைப் பயன்படுத்துவது சாத்தியமில்லை.
பொதுவாக, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா சிகிச்சை பல நிலைகளாக பிரிக்கப்பட்டுள்ளது:
- பொது – எபிதீலியல் திசுக்களின் நிலையை இயல்பாக்குவதற்கான மருந்துகள் (ஆர்த்தோமோலிகுலர் சிகிச்சை) – அத்தியாவசிய வைட்டமின்கள் (பீட்டா கரோட்டின், பி வைட்டமின்கள், அஸ்கார்பிக் அமிலம், ஃபோலிக் அமிலம், ஒலிகோமெரிக் புரோட்டோசயனிடின்கள், PUFA – பாலிஅன்சாச்சுரேட்டட் கொழுப்பு அமிலங்கள், செலினியம், நொதி சிகிச்சை. இந்த பிரிவில் ஒரு சிறப்பு உணவும் அடங்கும்.
- மருந்து சிகிச்சை - வைரஸ்கள் மற்றும் தொற்று முகவர்களை நடுநிலையாக்க இம்யூனோமோடூலேட்டர்கள் மற்றும் சைட்டோகைன்கள்.
- உள்ளூர் சிகிச்சை - வேதியியல் காடரைசேஷன் (உறைதல்).
- அறுவை சிகிச்சை மூலம் சிகிச்சை.
- மூலிகை சிகிச்சை
மருந்துகள்
பெரும்பாலான சந்தர்ப்பங்களில், சரியான நேரத்தில் நோயறிதல் நடவடிக்கைகள் மேற்கொள்ளப்பட்டால், கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா வெற்றிகரமாக சிகிச்சையளிக்கப்படுகிறது. சிகிச்சையின் துணை கட்டமாக மருந்துகளை பரிந்துரைக்கலாம்; CIN இன் அடிப்படை சிகிச்சையானது எபிதீலியல் திசுக்களை அகற்றும் முறைகள், நோயியல் செயல்முறை உருவாகும் பகுதி மற்றும் அடுக்கு ஆகியவற்றைக் கருதப்படுகிறது. இருப்பினும், மருந்துகளுடன் பழமைவாத சிகிச்சையும் சிகிச்சை நடவடிக்கைகளின் தொகுப்பில் சேர்க்கப்பட்டுள்ளது. முதலாவதாக, டிஸ்பிளாஸ்டிக் மாற்றங்களுக்கு மிகவும் பொதுவான காரணமான முகவரான HPV இன் செயல்பாட்டை நடுநிலையாக்க மருந்துகள் தேவைப்படுகின்றன. கூடுதலாக, மருந்துகளைத் தேர்ந்தெடுப்பதற்கான ஒரு முக்கியமான அளவுகோல் பெண்ணின் வயது மற்றும் கருவுறுதலைப் பராமரிக்கும் அவளது விருப்பமாக இருக்கலாம்.
CIN சிகிச்சையில் பயன்படுத்தப்படும் மருந்துகள் பின்வரும் நோக்கங்களை அடைவதை நோக்கமாகக் கொண்டுள்ளன:
- அழற்சி எதிர்ப்பு மருந்துகள் (எட்டியோட்ரோபிக் சிகிச்சை). நோயின் காரணங்கள் மற்றும் கட்டத்தைப் பொறுத்து சிகிச்சை முறை தேர்ந்தெடுக்கப்படுகிறது.
- நாளமில்லா அமைப்பின் இயல்பான செயல்பாட்டை மீட்டெடுப்பதற்கான ஹார்மோன் மருந்துகளின் வகையைச் சேர்ந்த மருந்துகள்.
- இம்யூனோமோடூலேட்டர்கள்.
- யோனி மைக்ரோபயோசெனோசிஸை (மைக்ரோஃப்ளோரா) இயல்பாக்க உதவும் மருந்துகள் மற்றும் முகவர்கள்.
எனவே, பழமைவாத சிகிச்சையின் கட்டத்தில் பரிந்துரைக்கக்கூடிய மருந்துகள் அனைத்து வகையான இம்யூனோமோடூலேட்டர்கள், வைட்டமின்கள் மற்றும் மைக்ரோலெமென்ட்களின் கவனமாக தேர்ந்தெடுக்கப்பட்ட சிக்கலானது. மகப்பேறு மருத்துவர்கள் ஃபோலிக் அமிலத்திற்கு முன்னணி பங்கை வழங்குகிறார்கள், வைட்டமின்களின் குழு - ஏ, ஈ, சி, செலினியம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு என்ன மருந்துகள் பரிந்துரைக்கப்படலாம் என்பது பற்றிய கூடுதல் விவரங்கள்:
நோயெதிர்ப்பு மண்டலத்தைத் தூண்டும் மருந்துகள் |
இன்டர்ஃபெரான்-ஆல்பா 2 ஐசோபிரினோசின் புரோடிகியோசன் |
வைரஸ் தொற்றுகளை எதிர்க்கும் திறன் கொண்ட நோயெதிர்ப்பு உயிரணுக்களின் உற்பத்தியை செயல்படுத்துகிறது. பாக்டீரியா மற்றும் வைரஸ்களின் ஊடுருவலில் இருந்து செல்களைப் பாதுகாக்கவும் உடலின் அனைத்து பாதுகாப்பு செயல்பாடுகளையும் ஒட்டுமொத்தமாக பலப்படுத்துகிறது |
வைட்டமின் தயாரிப்புகள், சுவடு கூறுகள் |
ஃபோலிக் அமிலம் ரெட்டினோல் (வைட்டமின் ஏ) வைட்டமின்கள் சி, ஈ செலினியம் |
எபிதீலியல் திசு செல்கள் அழிக்கப்படுவதை எதிர்ப்பதற்கான ஒரு வழிமுறையாக ஃபோலிக் அமிலம் பரிந்துரைக்கப்படுகிறது. வைட்டமின் ஏ எபிதீலியல் செல்கள் சாதாரணமாகப் பிரியும் செயல்முறைக்கு உட்பட உதவுகிறது. வைட்டமின் ஈ ஒரு சக்திவாய்ந்த ஆக்ஸிஜனேற்றியாக செயல்படுகிறது. உடலின் பாதுகாப்பை வலுப்படுத்த வைட்டமின் சி ஒரு உன்னதமான தீர்வாகக் கருதப்படுகிறது. செலினியம் ஒரு ஆக்ஸிஜனேற்றியாகவும் செயல்படுகிறது மற்றும் கருப்பை வாய் திசு செல்கள் மீண்டும் உருவாக்கம் மற்றும் கூனிசேஷன், காடரைசேஷன் மற்றும் பிற சிகிச்சை முறைகளுக்குப் பிறகு மீட்க உதவுகிறது. |
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு இதேபோன்ற சிகிச்சை முறைகள் தங்களை வளர்ந்ததாகக் கருதும் அனைத்து நாடுகளிலும் பயன்படுத்தப்படுகின்றன. CIN ஐக் கண்டறியும் போது மகப்பேறு மருத்துவர்கள் முடிந்தவரை தீவிர அறுவை சிகிச்சை தலையீடுகளைத் தவிர்க்க முயற்சி செய்கிறார்கள், இருப்பினும், மருந்துகள் எப்போதும் உயிரணு சிதைவின் நோயியல் செயல்முறையை திறம்பட பாதிக்காது. எனவே, 65-70% வழக்குகளில், கர்ப்பப்பை வாய் திசுக்களின் ஒரு பகுதியை அகற்றி, பின்னர் மருந்துகளின் பராமரிப்பு போக்கை பரிந்துரைப்பது அவசியம்.
மருத்துவர் பாக்டீரியா எதிர்ப்பு, வைரஸ் தடுப்பு சிகிச்சையையும் நடத்த முடியும் என்பதை கவனத்தில் கொள்ள வேண்டும், ஒரு விதியாக, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஏற்கனவே மிகவும் கடுமையான நிலைகளுக்கு முன்னேறியிருக்கும் போது இது நிகழ்கிறது. பொதுவாக, CIN க்கு ஒரு தனி சிகிச்சை உத்தியாக மருந்துகள் பயன்படுத்தப்படுவதில்லை.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் அறுவை சிகிச்சை
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் அறுவை சிகிச்சை சிகிச்சையே பொதுவாகப் பயன்படுத்தப்படும் முறையாகும். CIN க்கான சிகிச்சையின் தேர்வு பல காரணிகளைப் பொறுத்தது - நோயாளியின் வயது, டிஸ்ப்ளாசியாவின் நிலை, அதனுடன் தொடர்புடைய நோயியல், சேதமடைந்த எபிட்டிலியத்தின் அளவு. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா மிதமானது, அதாவது நிலை I தீவிரம் என கண்டறியப்பட்டால் மட்டுமே காத்திருப்பு மற்றும் பார்க்கும் சிகிச்சை உத்தி பொருத்தமானது.
நவீன அறுவை சிகிச்சை சிகிச்சையில் பல அடிப்படை நுட்பங்கள் உள்ளன:
- அகற்றுதல் மற்றும் அதன் வகைகள்: லூப் எலக்ட்ரோகோகுலேஷன், ரேடியோஎக்சிஷன், திசு அகற்றும் டைதெர்மோஎலக்ட்ரிக் முறை, எலக்ட்ரோகோனைசேஷன்.
- குளிர் வெளிப்பாட்டைப் பயன்படுத்தி எபிட்டிலியத்தின் ஒரு வித்தியாசமான பகுதியை அழித்தல் - கிரையோகோனைசேஷன், கிரையோடெஸ்ட்ரக்ஷன்.
- லேசர் ஆவியாதல் (லேசர் கூம்பு அல்லது காடரைசேஷன் என்றும் அழைக்கப்படுகிறது).
- எபிதீலியல் செல்களின் வித்தியாசமான மாற்றத்தின் மண்டலத்தை அகற்றுதல் - கத்தி கூம்பு.
- கருப்பை வாய் அகற்றுதல் - துண்டித்தல்.
எந்த சூழ்நிலையில் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுக்கு அறுவை சிகிச்சை செய்வது நல்லது?
- மாதாந்திர சுழற்சியின் (கட்டம் I) ஃபோலிகுலர் கட்டம் எபிதீலியத்தின் நோயியல் ரீதியாக மாற்றப்பட்ட பகுதியை அகற்றுவதற்கான சிறந்த காலமாகக் கருதப்படுகிறது. இந்த நேரத்தில், செயல்முறைக்குப் பிறகு, ஈஸ்ட்ரோஜன்களின் அதிகரித்த உள்ளடக்கம் காரணமாக திசு மீளுருவாக்கம் மேம்படுகிறது.
- அறுவை சிகிச்சை அவசரமாக செய்யப்பட்டால், சாத்தியமான கர்ப்பத்தை விலக்க மனித கோரியானிக் கோனாடோட்ரோபின் (hCG) அளவை தீர்மானிக்க வேண்டியது அவசியம். மாதவிடாய் சுழற்சியின் இரண்டாம் கட்டத்திற்கு அறுவை சிகிச்சை திட்டமிடப்படும்போது இது மிகவும் முக்கியமானது.
- மூன்றாம் கட்டத்தில் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா கண்டறியப்பட்டால் அறுவை சிகிச்சை தலையீடு தவிர்க்க முடியாதது. இந்த வழியில், வீரியம் மிக்க கட்டியின் அபாயத்தை - ஆன்கோபாதாலஜியின் வளர்ச்சியை - குறைக்க முடியும்.
- HPV (பாப்பிலோமா வைரஸ்) கண்டறியப்பட்டால், மிகவும் பயனுள்ள முறைகள் மாற்றப்பட்ட செல்களை லேசர் அகற்றுதல் அல்லது டைதர்மோகோகுலேஷன் ஆகும்.
CIN-க்கான அறுவை சிகிச்சை சிகிச்சை முறைகள் பற்றி மேலும்:
- அழிவு. ஒரு விதியாக, மகளிர் மருத்துவ நிபுணர்கள் ஒரு குளிர் முறையைப் பயன்படுத்துகின்றனர் - கிரையோஜென் (திரவ நைட்ரஜன்) பயன்படுத்தி கிரையோடெஸ்ட்ரக்ஷன். இந்த தொழில்நுட்பம் முதன்முதலில் 1971 இல் சோதிக்கப்பட்டது, அதன் பின்னர் அதன் செயல்திறன் உலகின் கிட்டத்தட்ட அனைத்து மருத்துவர்களாலும் மருத்துவ ரீதியாகவும் புள்ளிவிவர ரீதியாகவும் உறுதிப்படுத்தப்பட்டுள்ளது. கிரையோமெத்தோட் மாதாந்திர சுழற்சியின் 7-10 வது நாளில் பயன்படுத்தப்படுகிறது, குறிப்பிட்ட தயாரிப்பு தேவையில்லை. இருப்பினும், அதன் பயன்பாட்டிற்கு சில முரண்பாடுகள் உள்ளன:
- கடுமையான கட்டத்தில் தொற்று நோய்கள்.
- கருப்பை வாயில் வடு திசுக்களின் வெளிப்படையான பகுதிகள்.
- யோனியில் கடுமையான அழற்சி செயல்முறை.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா நிலை III ஐ நோக்கி முன்னேறுகிறது.
- நாள்பட்ட எண்டோமெட்ரியோசிஸ்.
- கருப்பையில் கட்டி செயல்முறை.
- கருப்பை வாயின் நோயியல் ரீதியாக மாற்றப்பட்ட பகுதியின் தெளிவற்ற எல்லைகள்.
- கர்ப்பம்.
- மாதவிடாய் ஆரம்பம்.
கிரையோடெஸ்ட்ரக்ஷனுக்குப் பிறகு, பல நோயாளிகள் இரத்தக்களரியான, மாறாக ஏராளமான வெளியேற்றத்தைக் குறிப்பிடுகின்றனர், இது ஒரு குறிப்பிட்ட அறுவை சிகிச்சைக்குப் பிந்தைய காலத்திற்கு ஏற்றுக்கொள்ளக்கூடிய விதிமுறையாகக் கருதப்படுகிறது. ஆரம்பகால நோயறிதல் மற்றும் நோயாளியின் தனிப்பட்ட பண்புகளைப் பொறுத்து, நுட்பத்தின் செயல்திறன் 95% க்கு அருகில் உள்ளது. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் தவறாக தீர்மானிக்கப்பட்ட நிலை நிகழ்வுகளில் மறுபிறப்பு சாத்தியமாகும்.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் அறுவை சிகிச்சை சிகிச்சையின் மிகவும் பொதுவான முறைகளில் டைதர்மோகோகுலேஷன் ஒன்றாகும். சாராம்சத்தில், இது இரண்டு வகையான மின்முனைகளைப் பயன்படுத்தி காடரைசேஷன் செய்யும் ஒரு முறையாகும் - பெரிய மற்றும் சிறிய (ஒரு வளைய வடிவில்). மின்னோட்டம் புள்ளி ரீதியாகவும் குறைந்த மின்னழுத்தத்திலும் வழங்கப்படுகிறது, இது மிகவும் இலக்கு வைக்கப்பட்ட செயல்முறையை அனுமதிக்கிறது. நுட்பத்தின் நுணுக்கம் என்னவென்றால், காடரைசேஷனின் ஆழத்தை ஒழுங்குபடுத்த எந்த வழியும் இல்லை, ஆனால் விரிவான விரிவான நோயறிதல்களுடன், இந்த பணியை சமாளிக்க முடியும். சிக்கல்கள் - வடுக்கள், திசு நெக்ரோசிஸ், எண்டோமெட்ரியோசிஸின் சாத்தியமான வளர்ச்சி. புள்ளிவிவரங்களின்படி, சுமார் 12% நோயாளிகள் இத்தகைய விளைவுகளால் பாதிக்கப்படுபவர்களின் வகைக்குள் வரலாம்.
- லேசர் ஆவியாக்கம் மற்றும் லேசர் கூம்பு. ஆவியாதல் என்பது கடந்த நூற்றாண்டின் 80 களில் இருந்து மகளிர் மருத்துவ நிபுணர்களுக்குத் தெரிந்ததே, இந்த முறை மிகவும் பிரபலமாக இருந்தது, ஆனால் இன்னும் மிகவும் விலை உயர்ந்ததாகவே உள்ளது. கதிர்வீச்சு, CO 2 முறை என்பது வித்தியாசமான செல்களை இலக்காகக் கொண்டு அழிப்பதாகும். தொழில்நுட்பம் பயனுள்ளதாக இருக்கும், கிட்டத்தட்ட இரத்தமற்றது, ஆனால், மற்ற அறுவை சிகிச்சை முறைகளைப் போலவே, இது அதன் பக்க விளைவுகளைக் கொண்டுள்ளது:
- அருகிலுள்ள திசுப் பகுதிகள் எரிய வாய்ப்புள்ளது.
- அறுவை சிகிச்சைக்குப் பிறகு ஹிஸ்டாலஜி செய்ய இயலாமை.
- நோயாளியின் முழுமையான அசையாமையின் தேவை (பொது மயக்க மருந்தின் உதவியுடன் அசையாமை).
- செயல்முறைக்குப் பிறகு வலி ஏற்படும் ஆபத்து.
- மகப்பேறு மருத்துவர்கள் மற்ற முறைகளுக்கு மாற்றாக ரேடியோ அலை முறையைப் பயன்படுத்துகின்றனர். போதுமான மருத்துவ மற்றும் புள்ளிவிவர தரவு இல்லாததால், இந்த தொழில்நுட்பம் இன்னும் உலக மருத்துவ சமூகத்திடமிருந்து அதிகாரப்பூர்வ ஒப்புதலைப் பெறவில்லை. அல்ட்ராசவுண்ட் சிகிச்சையைப் போலவே, RVT (ரேடியோ அலை சிகிச்சை) சிக்கல்கள் மற்றும் செயல்திறன் அடிப்படையில் குறைவாகவே ஆய்வு செய்யப்பட்டுள்ளது.
- ஸ்கால்பெல் (கத்தி கூம்பு) மூலம் கருப்பை வாயை கூம்பு செய்தல். நவீன நுட்பங்கள் தோன்றிய போதிலும், ஸ்கால்பெல் மூலம் கூம்பு செய்தல் CIN சிகிச்சைக்கான மிகவும் பொதுவான முறைகளில் ஒன்றாக உள்ளது. மகப்பேறு மருத்துவர்கள் குளிர் கத்தி முறையைப் பயன்படுத்தி வித்தியாசமான செல்களின் ஒரு பகுதியை வெட்டி எடுக்கிறார்கள், அதே நேரத்தில் பயாப்ஸிக்கு திசுக்களை எடுத்துக்கொள்கிறார்கள். தொழில்நுட்பத்தின் சிக்கல்கள் மற்றும் தீமைகள் - சாத்தியமான இரத்தப்போக்கு, சுற்றியுள்ள திசுக்களுக்கு அதிர்ச்சி ஏற்படும் ஆபத்து, நீண்டகால மீளுருவாக்கம்.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா உச்சரிக்கப்படும் (நிலை III) என கண்டறியப்படும்போது, கருப்பை வாய் அல்லது அதன் பகுதியை (துண்டித்தல்) அகற்றுவது கண்டிப்பாக அறிகுறிகளின்படி மேற்கொள்ளப்படுகிறது. அறுவை சிகிச்சை ஒரு மருத்துவமனை அமைப்பில் செய்யப்படுகிறது, பொது மயக்க மருந்து சுட்டிக்காட்டப்படுகிறது. கர்ப்பப்பை வாய்ப் புற்றுநோயை உருவாக்கும் அபாயத்தைக் குறைக்க இத்தகைய தீவிரமான முறை அவசியம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் செக்ஸ்
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா நெருக்கமான உறவுகளுக்கு ஒரு முரணாக இல்லை. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் உடலுறவு கொள்வது சாத்தியம், ஆனால் சில நிபந்தனைகள் மற்றும் விதிகள் உள்ளன.
அறுவை சிகிச்சைக்குப் பிறகு மதுவிலக்கு குறிக்கப்படுகிறது (கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் அறுவை சிகிச்சை):
- லேசர் காடரைசேஷன் (அல்லது ரேடியோ அலை முறை).
- அனைத்து வகையான கூர்மையாக்கல் (கிரையோடெஸ்ட்ரக்ஷன், லேசர் அல்லது மின் வளையத்தைப் பயன்படுத்தி).
- கருப்பை வாயின் ஒரு பகுதியையோ அல்லது முழுவதையோ அகற்றுதல் (துண்டித்தல்).
நீங்கள் ஏன் பாலியல் தொடர்பைக் கட்டுப்படுத்த வேண்டும்?
- காடரைசேஷனுக்குப் பிறகு 1-2 மாதங்களுக்குப் பிறகு, எபிதீலியல் திசு மீட்டெடுக்கப்படுகிறது, மீளுருவாக்கம் நேரம் எடுக்கும். இந்த காலகட்டத்தில், பெண்ணுக்கு சிறப்பு நிலைமைகள் தேவை - ஒரு சிறப்பு உணவு, தினசரி வழக்கம், மற்றும் யோனி டம்பான்களைப் பயன்படுத்துவதும் தடைசெய்யப்பட்டுள்ளது. மதுவிலக்கு காலம் முறை, நோயாளியின் நிலை மற்றும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவின் நிலை ஆகியவற்றால் தீர்மானிக்கப்படுகிறது.
- கருப்பை வாயின் ஒரு பகுதியை அகற்றுவது மிகவும் தீவிரமான செயல்முறையாகும். அதன் பிறகு, குறைந்தது 4-5 வாரங்களுக்கு நெருக்கமான உறவுகளை விலக்குவது அவசியம். ஆவியாதல் அல்லது காடரைசேஷனுடன் ஒப்பிடும்போது கூம்புமயமாக்கல் மிகவும் தீவிரமான அறுவை சிகிச்சை தலையீடாகக் கருதப்படுகிறது, எனவே உடலுறவில் இருந்து விலகுவது இரண்டு மாதங்கள் வரை நீடிக்கும்.
- கருப்பை வாயை அகற்றுவதற்கு (துண்டிப்பு) குறைந்தது 2 மாதங்கள் உடலுறவில் இருந்து விலகி இருக்க வேண்டும். மதுவிலக்கு காலம் தனித்தனியாக தீர்மானிக்கப்படுகிறது, ஆனால் மதுவிலக்கு ஆட்சியை மீறினால் ஏற்படும் கடுமையான உடல்நல விளைவுகளைப் பற்றி ஒருவர் நினைவில் கொள்ள வேண்டும்.
அறுவை சிகிச்சைக்குப் பிறகு உடலுறவு விலக்கப்படுவதற்கான காரணங்கள் மிகவும் புரிந்துகொள்ளத்தக்கவை:
- காயத்தின் மேற்பரப்பு மிகவும் பாதிக்கப்படக்கூடியது, தொற்றுகள் உட்பட. கூடுதலாக, உடலுறவு திசு மீளுருவாக்கம் செயல்முறையை கணிசமாகக் குறைக்கிறது.
- அறுவை சிகிச்சைக்குப் பிறகு இரத்தப்போக்கு சாத்தியமாகும் காலத்தில் நெருக்கமான வாழ்க்கை கேள்விக்குறியாகவே உள்ளது.
- அறுவைசிகிச்சைக்குப் பிறகு பாலியல் தொடர்பு கர்ப்பப்பை வாய் எபிட்டிலியத்தை மேலும் காயப்படுத்தி, டிஸ்ப்ளாசியாவின் மறுபிறப்பைத் தூண்டும்.
- பங்குதாரர் பெண்ணுடன் சேர்ந்து சிகிச்சைக்கு உட்படுத்தப்படாவிட்டால், தொற்று முகவர்களால் மீண்டும் தொற்று ஏற்படும் அபாயம் உள்ளது.
- அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் உடலுறவு கொள்வது குணப்படுத்தும் பகுதிக்கு சேதத்தை ஏற்படுத்தும், இது இரத்தப்போக்குக்கு வழிவகுக்கும்.
- ஒரு பெண்ணுக்கு, கருப்பை வாயின் சேதமடைந்த பகுதியை அகற்றிய பிறகு நெருக்கமான உறவுகள் மிகவும் வேதனையானவை மற்றும் அசௌகரியத்தை ஏற்படுத்துகின்றன.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா பழமைவாதமாக சிகிச்சையளிக்கப்பட்டால், ஒரு துணையுடன் உடலுறவு கொள்வது தடைசெய்யப்படவில்லை, ஆனால் நீங்கள் உங்கள் மகளிர் மருத்துவ நிபுணரை அணுக வேண்டும். அறிமுகமில்லாத கூட்டாளர்களுடன் உறவுகளில் ஈடுபடுவது பரிந்துரைக்கப்படவில்லை, நிச்சயமாக, அடிக்கடி ஏற்படும் மாற்றங்கள் விலக்கப்படுகின்றன. மேலும், ஒரு பெண் தனது சொந்த உடல்நலத்தில் மிகவும் கவனமாக இருக்க வேண்டும், குறிப்பாக உடலுறவுக்குப் பிறகு வித்தியாசமான வெளியேற்றம் அல்லது வலி ஏற்பட்டால். இது துரிதப்படுத்தும் நோயியல் செயல்முறையின் முதல் அறிகுறியாக இருக்கலாம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவில் வெயில்
தோல் பதனிடுதல் மற்றும் மகளிர் நோய் நோய் ஆகியவை பொருந்தாது. கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா ஒரு முன்-புற்றுநோய் நோயாகக் கருதப்படுகிறது. இருப்பினும், மரண தண்டனை அல்ல, அத்தகைய நோயறிதல் தடுப்பு மற்றும் பாதுகாப்பு நடவடிக்கைகளை பரிந்துரைக்கிறது.
கர்ப்பப்பை வாய்ப் புற்றுநோய் உட்பட, புற்றுநோயைத் தூண்டும் காரணிகளில் ஒன்று அதிகப்படியான சூரிய குளியலாக இருக்கலாம். ஆரம்ப கட்டத்தில் டிஸ்ப்ளாசியாவை வெற்றிகரமாக சிகிச்சையளிக்க முடியும், ஆனால் அதன் வளர்ச்சியை சூரிய கதிர்கள், சோலாரியம் மூலம் தூண்டலாம். வைரஸ்கள், பாக்டீரியாக்கள், தொற்று முகவர்கள், பெரும்பாலும் CIN-க்கு காரணமாக இருப்பதால், வெப்பத்திற்கு நன்கு பதிலளிக்கின்றன, இது அவர்களுக்கு கிட்டத்தட்ட சிறந்த சூழலாகும். கூடுதலாக, கடற்கரையில் பல மணிநேரம் தங்குவது சருமத்திற்கு அழகான நிழலைக் கொடுக்காது, ஏனெனில் இது உடலின் பாதுகாப்பு செயல்பாடுகளைக் குறைக்கும், சூரிய ஒளி அல்லது வெப்ப பக்கவாதம் பற்றி குறிப்பிட தேவையில்லை. நோயெதிர்ப்பு மண்டலத்தை பலவீனப்படுத்துவது தொற்றுகள் மற்றும் தொடர்புடைய நோய்க்குறியீடுகளின் வளர்ச்சியைத் தொடங்குவதற்கான ஒரு உறுதியான வழியாகும். புற ஊதா கதிர்கள் ஒரு குறிப்பிட்ட நேரத்தில், ஒரு சாதாரண டோஸில் மற்றும் முற்றிலும் ஆரோக்கியமான மக்களுக்கு மட்டுமே பயனுள்ளதாக இருக்கும். அவற்றின் அதிகப்படியான செல்லுலார் கட்டமைப்பில் எதிர்மறையான விளைவைக் கொண்டிருக்கிறது, மேலும் கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது எபிடெலியல் செல்களின் ஒரு வித்தியாசமான பிரிவாகும். கூடுதலாக, புற ஊதா கதிர்வீச்சு தோலின் அடுக்குகளில் ஆழமாக ஊடுருவி, "செயலற்ற" புற்றுநோயியல் செயல்முறைகளை செயல்படுத்தி, மரபணு செயலிழப்பை ஏற்படுத்தும்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவுடன் சூரிய குளியல் செய்ய, கலந்துகொள்ளும் மருத்துவர் அனுமதி அளித்து, குறிப்பாக சூரிய குளியல் முறையை பரிந்துரைத்திருந்தால் மட்டுமே அது சாத்தியமாகும். இந்த விதி சூரிய குளியல் அறையைப் பார்வையிடுவதற்கும் பொருந்தும். லேசான, ஆரம்ப கட்டத்தில் CIN இருந்தாலும், நீங்கள் பரிசோதனை செய்து உங்கள் சொந்த ஆரோக்கியத்தை பணயம் வைக்கக்கூடாது. புள்ளிவிவரங்களின்படி, கர்ப்பப்பை வாய்ப் புற்றுநோய் பெண்களில் மிகவும் பொதுவான அனைத்து புற்றுநோய்களிலும் மூன்றாவது இடத்தில் உள்ளது என்பதை நினைவில் கொள்ளுங்கள். சூரியன் காத்திருக்கும், நோய் பின்தங்கியிருக்கும் போது நீங்கள் சூரிய குளியல் செய்யலாம். இந்த நேரம் பொதுவாக வெற்றிகரமான சிகிச்சை மற்றும் மருத்துவரின் வழக்கமான பரிசோதனைக்குப் பிறகு 12-16 மாதங்களுக்குப் பிறகு வருகிறது.
சிகிச்சை பற்றிய மேலும் தகவல்
தடுப்பு
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா என்பது ஒரு தீவிரமான நோயறிதல், எபிதீலியல் திசுக்களின் நிலை ஆன்கோபாதாலஜிக்கு அச்சுறுத்தலாக உள்ளது. எனவே, தடுப்பு விரிவானதாகவும் வழக்கமானதாகவும் இருக்க வேண்டும். CIN உருவாவதற்கான ஆபத்துகளில் ஒன்றாக கர்ப்பப்பை வாய்ப் புற்றுநோய் முன்கூட்டிய மகளிர் நோய் நோய்களுடன் தொடங்குகிறது. இந்த பகுதியில் தடுப்புக்கான மிகவும் பயனுள்ள முறைகளில் ஒன்று முறையான பரிசோதனை என்று கருதப்படுகிறது. 2004 ஆம் ஆண்டில், சர்வதேச மகளிர் மருத்துவ நிபுணர்களின் சமூகம் 20-25 வயதிலிருந்து தொடங்கி அனைத்து பெண்களுக்கும் மொத்த பரிசோதனை பரிசோதனை குறித்த தீர்மானத்தை அங்கீகரித்தது. மாதவிடாய் காலத்தை (50-55 ஆண்டுகள்) அடையும் வரை குறைந்தது 2 ஆண்டுகளுக்கு ஒரு முறையாவது பரிசோதனைகள் மேற்கொள்ள பரிந்துரைக்கப்படுகிறது. பின்னர் ஒவ்வொரு 3-5 வருடங்களுக்கும் தடுப்பு பரிசோதனை பரிந்துரைக்கப்படுகிறது, இருப்பினும் நோயாளிகள் தங்கள் சொந்த வேண்டுகோளின் பேரில் அதை அடிக்கடி மேற்கொள்ளலாம்.
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவைத் தடுப்பதற்கான திட்டம், ஆரம்ப கட்டங்களில் நோயியல் ரீதியாக மாற்றப்பட்ட எபிட்டிலியத்தின் பகுதிகளைக் கண்டறிந்து அவற்றைத் தடுக்க சரியான நேரத்தில் நடவடிக்கைகளை எடுக்க உதவுகிறது. HPV (பாப்பிலோமா வைரஸ்) வளர்ச்சியைத் தடுப்பதற்கான ஸ்கிரீனிங் 100% வழி அல்ல என்பது குறிப்பிடத்தக்கது, தடுப்பூசி மூலம் மட்டுமே அதை நிறுத்த முடியும்.
தடுப்பூசிகள் அனைத்து புற்றுநோய் தொற்று மற்றும் வைரஸ் முகவர்களுக்கும் எதிராக பயனுள்ளதாக இருக்கும், மேலும் இனப்பெருக்க வயதுடைய பெண்களுக்கு பரிந்துரைக்கப்படுகின்றன. இத்தகைய நடவடிக்கைகள், வழக்கமான சைட்டாலஜியுடன் சேர்ந்து, கர்ப்பப்பை வாய்ப் புற்றுநோயின் எண்ணிக்கையைக் கணிசமாகக் குறைத்து, பொதுவாக ஆயிரக்கணக்கான உயிர்களைக் காப்பாற்றுகின்றன.
எனவே, கர்ப்பப்பை வாய்ப் புற்றுநோயைத் தடுப்பது, அல்லது மாறாக, மூன்றாம் நிலைக்கு மாறுவது, பின்வரும் செயல்களைக் கொண்டுள்ளது:
- வருடத்திற்கு ஒரு முறையாவது மகளிர் மருத்துவ நிபுணரை சரியான நேரத்தில் பார்வையிடவும்.
- எந்தவொரு தொற்று அல்லது வைரஸ் நோய்க்கிருமிகளுக்கும் விரிவான சிகிச்சை.
- பொதுவாக ஆரோக்கியமான உணவுமுறை மற்றும் வாழ்க்கை முறை. புகைபிடித்தல், மது அருந்துதல், பாலியல் உறவுகள் போன்ற தீங்கு விளைவிக்கும் பழக்கங்களை கைவிடுதல்.
- தனிப்பட்ட சுகாதாரத்தின் அடிப்படை விதிகளை கடைபிடிப்பது.
- பருத்தி உள்ளாடைகளைப் பயன்படுத்துதல், செயற்கை தாங்ஸ் மற்றும் பிற "மகிழ்ச்சிகள்" மூலம் நாகரீகமான பரிசோதனைகளை மறுப்பது, இது பெரும்பாலும் அழற்சி செயல்முறைகளுக்கு வழிவகுக்கிறது.
- தொற்றுநோய்களுக்கு, குறிப்பாக STDகளுக்கு (பாலியல் ரீதியாக பரவும் நோய்கள்) தடையாக கருத்தடை.
- பாப்பிலோமா வைரஸுக்கு எதிரான தடுப்பூசி.
- கருப்பை, கருப்பை வாய் மற்றும் இடுப்பு உறுப்புகளை தொடர்ந்து பரிசோதித்தல் (PAP சோதனை, சைட்டாலஜி, பயாப்ஸி சுட்டிக்காட்டப்பட்டால்).
வெவ்வேறு வயது பிரிவுகளைச் சேர்ந்த பெண்களுக்கு டிஸ்பிளாஸ்டிக் நோயியல் வளர்ச்சியைத் தடுப்பதற்கான பரிந்துரைகள்:
- முதல் தடுப்பு பரிசோதனை 20-21 வயதிற்குப் பிறகு (அல்லது பாலியல் உறவுகள் அறிமுகமான முதல் வருடத்தில்) நடைபெறக்கூடாது.
- பேப் சோதனை எதிர்மறையாக இருந்தால், மகளிர் மருத்துவ நிபுணரிடம் ஒரு தடுப்பு வருகை குறைந்தது 2 ஆண்டுகளுக்கு ஒரு முறையாவது மேற்கொள்ளப்பட வேண்டும்.
- 30 வயதுக்கு மேற்பட்ட ஒரு பெண் சாதாரண பேப் பரிசோதனைகளைச் செய்திருந்தாலும், அவள் 3 வருடங்களுக்கு ஒரு முறையாவது மருத்துவரைப் பார்க்க வேண்டும்.
- 65-70 வயதுக்கு மேற்பட்ட பெண்கள், சைட்டாலஜி இயல்பானதாக இருந்தால், மகளிர் மருத்துவ நிபுணரை சந்தித்து பரிசோதனை செய்வதை நிறுத்தலாம். 50-55 வயது வரை அடிக்கடி பாசிட்டிவ் பேப் பரிசோதனைகள் வந்தால், தடுப்பு பரிசோதனையைத் தொடர வேண்டும்.
பல வளர்ந்த நாடுகளில், மக்களுக்கான கல்வித் திட்டங்கள் உள்ளன, அவை புற்றுநோய் அச்சுறுத்தல் மற்றும் அதன் தடுப்பு குறித்த விளக்கப் பணிகளை மேற்கொள்கின்றன. இருப்பினும், அரசாங்க மட்டத்தில் உள்ள திட்டங்களோ அல்லது உத்தரவுகளோ பொது அறிவு மற்றும் ஒருவரின் சொந்த ஆரோக்கியத்தைப் பாதுகாக்கும் விருப்பத்தை மாற்ற முடியாது. எனவே, கர்ப்பப்பை வாய்ப் புற்றுநோய் மற்றும் டிஸ்பிளாஸ்டிக் மாற்றங்களைத் தடுப்பது ஒரு நனவான மற்றும் தன்னார்வ விஷயமாக இருக்க வேண்டும், ஒவ்வொரு நியாயமான பெண்ணும் தடுப்பு பரிசோதனைகளின் முக்கியத்துவத்தைப் புரிந்துகொண்டு கடுமையான விளைவுகளைத் தவிர்க்க அவற்றைத் தொடர்ந்து மேற்கொள்ள வேண்டும்.
முன்அறிவிப்பு
கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா இன்னும் புற்றுநோயாக இல்லை, அத்தகைய நோயறிதல் நோயியல் செயல்முறையின் வீரியம் மிக்க அபாயத்தை மட்டுமே குறிக்கிறது. புள்ளிவிவரங்களின்படி, சிக்கலான சிகிச்சை மற்றும் வழக்கமான பரிசோதனைகளை மறுத்த நோயாளிகளில் சுமார் 25-30% பேர் ஆன்கோகிளினிக்கில் முடிவடைகிறார்கள். மற்ற புள்ளிவிவரங்கள் உள்ளன, மிகவும் நம்பிக்கைக்குரியவை. 70-75% (சில நேரங்களில் அதிகமாக) நோயறிதலின் உதவியுடன், தீவிர முறைகள் உட்பட கவனமாக தேர்ந்தெடுக்கப்பட்ட சிகிச்சை முறை முழுமையாக குணப்படுத்தப்படுகிறது, பின்னர் தடுப்பு பரிசோதனைகளுக்கு மட்டுமே உட்படுகிறது. பெரும்பான்மையான பெண்கள் இன்னும் தங்கள் சொந்த ஆரோக்கியத்தில் அதிக கவனம் செலுத்தி நோயை வெற்றிகரமாக சமாளிக்கிறார்கள் என்பது தெளிவாகிறது.
தகவலை மேலும் உறுதியளிக்க, கர்ப்பப்பை வாய் டிஸ்ப்ளாசியாவிற்கான முன்கணிப்பை பின்வருமாறு வகுப்போம்:
- CIN நோயால் கண்டறியப்பட்ட ஒவ்வொரு மூன்றாவது நோயாளிக்கும் நோயின் அறிகுறிகள் ஏற்படவில்லை. ஒரு மருத்துவரின் வழக்கமான பரிசோதனையின் போது டிஸ்ப்ளாசியா தற்செயலாகக் கண்டறியப்பட்டது.
- கருப்பை வாயின் எபிதீலியல் புறணியின் நோயியல் சரியான நேரத்தில் கண்டறியப்பட்டால், நவீன மருத்துவம் கர்ப்பப்பை வாய்ப் புற்றுநோயை வெற்றிகரமாக எதிர்த்துப் போராட முடியும்.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா நோயறிதலுக்கான அறுவை சிகிச்சை 80-85% வழக்குகளில் குறிக்கப்படுகிறது.
- வெற்றிகரமான சிகிச்சைக்குப் பிறகும் 10-15% வழக்குகளில் டிஸ்பிளாஸ்டிக் செயல்முறைகளின் மறுபிறப்புகள் சாத்தியமாகும். அறுவை சிகிச்சைக்குப் பிறகு 1.5-2 ஆண்டுகளுக்குப் பிறகு தடுப்பு பரிசோதனைகளின் போது அவை பொதுவாகக் கண்டறியப்படுகின்றன.
- நோயியலின் வளர்ச்சியின் மறுநிகழ்வை, வித்தியாசமான செல்கள் மூலம் பகுதியை தவறாக வெட்டுவதன் மூலமோ அல்லது பாப்பிலோமா வைரஸ் தொடர்ந்து நிலைத்திருப்பதன் மூலமோ விளக்கலாம்.
- கர்ப்ப காலத்தில், பெண்ணின் ஹார்மோன், நோயெதிர்ப்பு மற்றும் பிற அமைப்புகளை சக்திவாய்ந்த மறுசீரமைப்பு செய்வதன் மூலம் நிலை I டிஸ்ப்ளாசியாவை நடுநிலையாக்க முடியும்.
- கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா இயற்கையான பிரசவத்தில் தலையிடாது மற்றும் சிசேரியன் பிரிவுக்கு கடுமையான அறிகுறி அல்ல.
- CIN மிதமான நிலையில் இருந்தால், முன்கணிப்பு சாதகமாகவே உள்ளது. நோயியல் II மற்றும் III நிலைகளாக மாறுவதால் 1% நோயாளிகள் மட்டுமே சிகிச்சையைத் தொடர்கின்றனர்.
- இரண்டாம் நிலை கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா உள்ள பெண்களில் 10-15% பேர், செயல்முறை மூன்றாம் நிலைக்கு வளர்ச்சியடைவதால் சிக்கலான சிகிச்சையைத் தொடர்கின்றனர் (இது 2-3 ஆண்டுகளுக்குள் நிகழ்கிறது).
- சிகிச்சை பெறாத 25-30% பெண்களிலும், முழு சிகிச்சை நடவடிக்கைகளுக்கு உட்பட்ட 10-12% நோயாளிகளிலும் டிஸ்ப்ளாசியா மூன்றாம் நிலைக்கும் கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கும் மாறுவது காணப்படுகிறது.
- ஆரம்பத்திலேயே CIN இருப்பது கண்டறியப்பட்ட பெண்களில் 75-80% க்கும் அதிகமானோர் 3-5 ஆண்டுகளுக்குள் முழுமையாக குணமடைவார்கள்.
அறிகுறியற்ற செயல்முறையாக கர்ப்பப்பை வாய் டிஸ்ப்ளாசியா, மெதுவாக உருவாகிறது, மகளிர் மருத்துவ நிபுணர்களுக்கு கடினமான ஆனால் சமாளிக்கக்கூடிய பணியாகவே உள்ளது. பெண் நோயின் தீவிரத்தை புரிந்துகொண்டு, தேவையான முழு நோயறிதல் சோதனைகள் உட்பட, சரியான நேரத்தில் தடுப்பு பரிசோதனைகளை உணர்வுபூர்வமாக மேற்கொள்வதன் மூலம் இந்த சிக்கல் குறிப்பாக வெற்றிகரமாக தீர்க்கப்படுகிறது. CIN என்பது புற்றுநோயியல் அல்ல, ஆனால் இன்னும் அச்சுறுத்தல் பற்றிய முதல் எச்சரிக்கை சமிக்ஞையாகும். வளர்ச்சியின் ஆரம்பத்திலேயே ஆபத்தைத் தடுப்பதும் நடுநிலையாக்குவதும் எளிதானது.

