கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஹெர்பெடிக் என்செபாலிடிஸ்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ்களால் தொற்று ஏற்படுவதற்கான நிகழ்தகவு மிக அதிகம். கிரகத்தின் வயதுவந்த மக்களில் பெரும்பாலோர் லேபல் ஹெர்பெஸுக்கு செரோபோசிட்டிவ் என்று நம்பப்படுகிறது. இந்த செல்லுலார் ஒட்டுண்ணியின் நயவஞ்சகமானது, அது நீண்ட காலத்திற்கு மறைந்திருக்கும், மேலும் அதன் வளர்ச்சிக்கு சாதகமான சூழ்நிலையில், அது மத்திய நரம்பு மண்டலத்தை பாதிக்கலாம்.
மூளையழற்சி என்பது மூளை பாரன்கிமாவின் வீக்கம் ஆகும், இது நரம்பியல் செயலிழப்புடன் கூடியது, இது தொற்று, தொற்றுக்குப் பிந்தைய மற்றும் தொற்று அல்லாத காரணங்களால் ஏற்படக்கூடும்.[ 1 ] தொற்று தோராயமாக 50% அடையாளம் காணக்கூடிய நிகழ்வுகளுக்கு காரணமாகிறது மற்றும் இது மூளையழற்சியின் மிகவும் பொதுவான காரணவியல் வகையாகும்.[ 2 ]
ஹெர்பெடிக் என்செபாலிடிஸ் என்பது மிகவும் அரிதான மற்றும் கடுமையான நோயாகும், இதில் பெரும்பாலான நிகழ்வுகள் முதல் வகை வைரஸால் ஏற்படுகின்றன. சரியான நேரத்தில் நோயறிதல் மற்றும் வைரஸ் தடுப்பு சிகிச்சையின் படிப்பு இல்லாத நிலையில், இந்த நோய் அதிக இறப்பு மற்றும் மூளையின் லிம்பிக் அமைப்பின் உள்ளூர் ஈடுபாட்டுடன் தொடர்புடைய அதிக எண்ணிக்கையிலான கடுமையான நரம்பியல் சிக்கல்களுடன் சேர்ந்துள்ளது.
ஹெர்பெஸ் என்ற வார்த்தை "ஊர்ந்து செல்வது" அல்லது "ஊர்ந்து செல்வது" என்று மொழிபெயர்க்கப்பட்டுள்ளது, மேலும் இது ஹெர்பெடிக் தோல் புண்களைக் குறிக்கிறது. குட்பாஸ்டர் [ 3 ] மற்றும் பிற ஹெர்பெடிக் லேபல் மற்றும் பிறப்புறுப்பு புண்களிலிருந்து வரும் பொருட்கள் முயல்களின் வடு கார்னியா அல்லது தோலில் செலுத்தப்படும்போது மூளைக்காய்ச்சலை ஏற்படுத்துகின்றன என்பதை நிரூபித்தன. 1920 களில், மனிதர்களில் HSV மூளைக்காய்ச்சலை ஏற்படுத்துவதாக மேத்யூசன் கமிஷன் முதன்முதலில் தெரிவித்தது. HSVE இன் முதல் குழந்தை மருத்துவ அறிக்கை 1941 இல் வெளியிடப்பட்டது. [ 4 ] தலைவலி, காய்ச்சல், அஃபாசியா மற்றும் இடது கண்புரை விரிவாக்கம் கொண்ட 25 வயதுடைய முதல் வயதுவந்தோர் வழக்கு 1944 இல் தெரிவிக்கப்பட்டது. [ 5 ] பிரேத பரிசோதனை நோயியல் இடது டெம்போரல் லோப், மிட்பிரைன் மற்றும் இடுப்பு முதுகெலும்பில் பெரிவாஸ்குலர் லிம்போசைடிக் கஃபிங்குடன் ஏராளமான பெட்டீசியா மற்றும் எக்கிமோஸ்களை வெளிப்படுத்தியது. இன்ட்ராநியூக்ளியர் சேர்க்கைகள் அடையாளம் காணப்பட்டன மற்றும் நோயாளியின் மூளையில் இருந்து வைரஸ் தனிமைப்படுத்தப்பட்டது. இந்த ஆரம்ப அறிக்கைகளிலிருந்து, HSVE இன் நோய்க்குறியியல், நோயறிதல் மற்றும் சிகிச்சையில் குறிப்பிடத்தக்க முன்னேற்றம் ஏற்பட்டுள்ளது.
நோயியல்
ஹெர்பெடிக் என்செபாலிடிஸ் ஒவ்வொரு ஆண்டும் உலகளவில் ஒரு மில்லியனில் இரண்டு முதல் நான்கு பேரை பாதிக்கிறது. பல்வேறு தோற்றங்களின் அனைத்து என்செபாலிடிஸிலும், ஹெர்பெடிக் வழக்குகள் சுமார் 15% ஆகும், இந்த எண்ணிக்கை ஆண்டுதோறும் சற்று அதிகமாகவோ அல்லது குறைவாகவோ மாறுபடும்.
60-90% வழக்குகளில், ஹெர்பெஸ் வைரஸ் HSV-1 நோயாளிகளில் கண்டறியப்படுகிறது. [ 6 ] பெரும்பாலான நிபுணர்கள் நோயின் நிகழ்வுக்கும் ஆண்டின் பருவத்திற்கும் இடையிலான தொடர்பைக் குறிப்பிடவில்லை, ஆனால் சிலர் ஹெர்பெஸ் என்செபாலிடிஸ் வசந்த காலத்தில் அடிக்கடி நிகழ்கிறது என்று குறிப்பிட்டுள்ளனர்.
எந்தவொரு பாலினம் மற்றும் வயதினரும் நோய்வாய்ப்படலாம், இருப்பினும், தோராயமாக மூன்றில் ஒரு பங்கு வழக்குகள் குழந்தை பருவத்திலும் இளமைப் பருவத்திலும் (20 வயது வரை) ஏற்படுகின்றன, மேலும் பாதி அரை நூற்றாண்டு வயது வரம்பைக் கடந்த நோயாளிகளில் ஏற்படுகின்றன.
பாதிக்கப்பட்ட நபர்களில் மூளைக்காய்ச்சல் அரிதானது என்றாலும், HSV-1 என்பது உலகளவில் அவ்வப்போது ஏற்படும் மூளைக்காய்ச்சலுக்கு மிகவும் பொதுவான காரணமாகும்.[ 7 ],[ 8 ] உலகளவில் HSV பாதிப்பு 1,000,000 பேருக்கு 2 முதல் 4 வழக்குகள் என மதிப்பிடப்பட்டுள்ளது,[ 9 ] மேலும் அமெரிக்காவில் பாதிப்பு இதேபோன்றது. குழந்தைகளில் (<3 வயது) உச்ச நிகழ்வுகளுடன் இருவகை பரவல் உள்ளது மற்றும் மீண்டும் 50 வயதுக்கு மேற்பட்ட பெரியவர்களில் உச்ச நிகழ்வு உள்ளது, ஆனால் பெரும்பாலான வழக்குகள் பாலினத்தைப் பொருட்படுத்தாமல் 50 வயதுக்கு மேற்பட்ட நபர்களில் ஏற்படுகின்றன.[ 10 ],[ 11 ]
காரணங்கள் ஹெர்பெடிக் என்செபாலிடிஸ்
நரம்பு திசு செல்களின் டிஎன்ஏ சங்கிலிகளில் ஒருங்கிணைக்கப்பட்டு, மறைந்திருக்கும் ஹெர்பெஸ் வைரஸ்கள் செயல்படுத்தப்படுவதன் விளைவாக இந்த நோயின் வளர்ச்சி ஏற்படுகிறது என்று பெரும்பாலான நிபுணர்கள் நம்புகிறார்கள்.
HSV-1 அல்லது 2 உடனான முதன்மை தொற்று, மூளையின் புறணி, துணைப் புறணி மற்றும் வெள்ளைப் பொருளில் ஏற்படும் அழற்சி செயல்முறையின் வடிவத்தில் ஏற்படலாம் மற்றும் இது தொற்றுநோயின் ஒரே வெளிப்பாடாக இருக்கலாம். குழந்தைப் பருவத்திலும் இளமைப் பருவத்திலும் ஹெர்பெஸ் வைரஸுடன் முதல் சந்திப்பிற்கு இதுபோன்ற நிகழ்வுகள் பொதுவானவை.
உள்ளுறுப்பு உறுப்புகள் மற்றும் தோல் செயல்பாட்டில் ஈடுபடும்போது, ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸுடன் பரவும் தொற்று, பெரும்பாலும் மூளைக்காய்ச்சலின் வளர்ச்சியுடன் மத்திய நரம்பு மண்டலத்திற்கு பரவக்கூடும்.
மூளைப் பொருளின் ஹெர்பெடிக் வீக்கத்தால் பாதிக்கப்பட்ட பெரும்பாலான நோயாளிகளில் ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ் வகை 1 (HSV-1) இருப்பது கண்டறியப்பட்டுள்ளது, இது உதடுகளில் அரிப்பு கொப்புளங்களாக வெளிப்படுகிறது, மிகக் குறைவாகவே - இரண்டாவது (HSV-2), பிறப்புறுப்பு என்று அழைக்கப்படுகிறது. நாள்பட்ட மந்தமான என்செபாலிடிஸ் நிகழ்வுகளில், HSV-3 (ஹெர்பெஸ் ஜோஸ்டர், சிக்கன் பாக்ஸ்/ஷிங்கிள்ஸை ஏற்படுத்துகிறது), HSV-4 (ஃபிலடோவ்ஸ் நோய் அல்லது தொற்று மோனோநியூக்ளியோசிஸை ஏற்படுத்தும் எப்ஸ்டீன்-பார் வைரஸ்), சைட்டோமெகலோவைரஸ் HSV-5, நாள்பட்ட சோர்வு நோய்க்குறியின் வளர்ச்சியில் "கவனிக்கப்படும்" மனித ஹெர்பெஸ் வைரஸ்கள் HSV-6 மற்றும் HSV-7 ஆகியவை காணப்படுகின்றன. சில நேரங்களில் ஒரு நோயாளியில், வெவ்வேறு திசுக்களின் செல்கள் வெவ்வேறு விகாரங்களின் வைரஸ்களால் (கலப்பு வடிவம்) பாதிக்கப்படுகின்றன. எனவே, கோட்பாட்டளவில், இந்த அனைத்து வகைகளாலும் ஏற்படும் சேதம் ஹெர்பெடிக் என்செபாலிடிஸுக்கு வழிவகுக்கும்.
மூளையின் அழற்சியின் வடிவத்தில் ஒரு சிக்கல் சில நேரங்களில் ஹெர்பெடிக் ஆஞ்சினா என்று அழைக்கப்படுவதால் ஏற்படுகிறது. கண்டிப்பாகச் சொன்னால், இந்த நோய்க்கும் ஹெர்பெஸ் வைரஸுக்கும் எந்த தொடர்பும் இல்லை. எனவே, அதன் பின்னணியில் ஏற்படும் என்செபாலிடிஸ் வைரஸ், ஆனால் ஹெர்பெடிக் அல்ல. காரணகர்த்தா காக்ஸாக்கி வைரஸ் - ஒரு என்டோவைரஸ். ஹெர்பெஸுடன் இதைத் தொடர்புபடுத்துவது அவற்றின் வைரஸ் தன்மை - மூளை உட்பட செல்களுக்குள் ஒட்டுண்ணியாக மாறும் திறன். ஹெர்பெடிக் ஸ்டோமாடிடிஸ் போன்ற நோய்க்கும் இது பொருந்தும். உண்மையில், ஹெர்பெடிக் ஆஞ்சினா (ஸ்டோமாடிடிஸ்) என்று அழைக்கப்படுவது அதே நோயாகும், ஆஞ்சினாவுடன், குரல்வளையின் சளி சவ்வு அதிக அளவில் பாதிக்கப்படுகிறது, வெசிகிள்கள் அதன் மீது தோன்றும், ஹெர்பெஸை ஒத்திருக்கும். ஸ்டோமாடிடிஸில், வாய்வழி குழியின் சளி சவ்வு அதிக அளவில் பாதிக்கப்படுகிறது. நவீன மருத்துவம் இந்த நோயியலை என்டோவைரஸ் வெசிகுலர் ஃபரிங்கிடிஸ் அல்லது ஸ்டோமாடிடிஸ் என்று அழைக்கிறது, இது சொறியின் ஆதிக்கம் செலுத்தும் பகுதி மற்றும் அதனுடன் தொடர்புடைய அசௌகரியத்தைப் பொறுத்து. இந்த நோய்கள் பொதுவாக நன்றாக முடிவடைகின்றன, முழுமையான மீட்புடன், இருப்பினும், அரிதான சந்தர்ப்பங்களில் வைரஸ் என்செபாலிடிஸ் வடிவத்தில் சிக்கல்கள் உருவாகலாம், இதன் அறிகுறிகள் ஹெர்பெஸுக்கு ஒத்தவை.
மனித தோல் செல்கள் அல்லது ஓரோலாபியல் மண்டலத்தின் சளி சவ்வுகளைப் பாதிக்கும் ஹெர்பெஸ் வைரஸ்கள் அவற்றில் பதிக்கப்பட்டுள்ளன, அவை ஹீமாடோஜெனஸ் மற்றும் லிம்போஜெனஸ் பாதைகள் மூலம் உடல் முழுவதும் பெருகி இடம்பெயரத் தொடங்கி, நரம்பு செல்களை அடைகின்றன. தொற்றுக்குப் பிறகு உருவாகும் செயலில் உள்ள கட்டத்தை அடக்கிய பிறகு, வைரஸ்கள் அவற்றின் மரபணு கருவியில் பதிக்கப்பட்டு நரம்பு செல்களில் "செயலற்ற" நிலையில் இருக்கும், பெருக்காது மற்றும் பெரும்பாலான கேரியர்களில் தங்களை வெளிப்படுத்துவதில்லை. போஸ்ட்மார்ட்டம் ஒலிகோநியூக்ளியோடைடு ஆய்வு மூலம் மேற்கொள்ளப்பட்ட ஆய்வுகளில், ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ் டிஎன்ஏ பெரும்பாலான இறந்தவர்களின் மூளை திசுக்களின் நியூரான்களில் கண்டறியப்பட்டது, அவர்களின் இறப்புக்கான காரணம் இந்த நுண்ணுயிரியுடன் தொற்றுடன் முற்றிலும் தொடர்புடையது அல்ல. ஹெர்பெஸ் வைரஸை செல்களில் அறிமுகப்படுத்துவது, குறிப்பாக, நரம்பு திசுக்களில், எப்போதும் அதன் இனப்பெருக்கம் மற்றும் ஹோஸ்ட் செல்லின் இறப்புடன் இருக்காது என்பது நிறுவப்பட்டுள்ளது. வழக்கமாக, இது அந்நியரின் நகலெடுப்பைத் தடுக்கிறது, மேலும் நுண்ணுயிரி அடைகாக்கும் நிலைக்குச் செல்கிறது.
ஆனால் சில தூண்டுதல் காரணிகளின் செல்வாக்கின் கீழ், ஹெர்பெஸ் வைரஸ் செயல்படுத்தப்படுகிறது, மேலும் நோய்த்தொற்றின் மறைந்திருக்கும் போக்கு கடுமையான அல்லது சப்அக்யூட் செயல்முறையாக மாறும், அதே நேரத்தில் மூளை திசு அவசியமாக பாதிக்கப்படாது.
ஆபத்து காரணிகள்
மீண்டும் செயல்படுத்தும் செயல்முறையைத் தூண்டும் ஆபத்து காரணிகள் துல்லியமாக நிறுவப்படவில்லை. இவை முகத்தில் ஏற்படும் உள்ளூர் காயங்கள், மன அழுத்தம், தாழ்வெப்பநிலை அல்லது அதிக வெப்பமடைதல், நோய் எதிர்ப்பு சக்தி குறைப்பு, ஹார்மோன் ஏற்ற இறக்கங்கள், அடிக்கடி தடுப்பூசிகள் மற்றும் அவற்றுக்குப் பிறகு கவனக்குறைவான நடத்தை ஆகியவையாக இருக்கலாம் என்று கருதப்படுகிறது. வயது முக்கியமானது, கைக்குழந்தைகள் மற்றும் முதியவர்கள் ஹெர்பெஸ் என்செபாலிடிஸ் உருவாகும் அபாயத்தில் உள்ளனர்.
நோய் தோன்றும்
ஹெர்பெஸ் என்செபாலிடிஸின் நோய்க்கிருமி உருவாக்கம் சீரானது அல்ல. முதல் முறையாக பாதிக்கப்பட்டவர்களில், ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ் வகை 1 (குழந்தைப் பருவம் மற்றும் இளமைப் பருவம்) நாசோபார்னெக்ஸின் சளி சவ்வின் எபிட்டிலியத்திலிருந்து மூளைப் பொருளின் செல்களுக்குள் நுழைகிறது என்று கருதப்படுகிறது. திசுத் தடையைக் கடந்து, நுண்ணுயிரி நியூரோஜெனிகலாக (ஆல்ஃபாக்டரி நியூரான்களின் நரம்புகளுடன்) ஆல்ஃபாக்டரி பல்புக்கு இடம்பெயர்கிறது மற்றும் அதன் வளர்ச்சிக்கு சாதகமான சூழ்நிலையில், மூளைப் பொருளின் வீக்கத்தை ஏற்படுத்துகிறது.
மனிதர்களில் HSV மைய நரம்பு மண்டலத்தை (CNS) அணுகும் வழிமுறைகள் தெளிவாக இல்லை மற்றும் விவாதத்திற்குரிய விஷயமாகவே உள்ளன. பெரும்பாலும் ஆல்ஃபாக்டரி அல்லது ட்ரைஜீமினல் நரம்புகள் [ 12 ], [ 13 ] அல்லது ஹெமாட்டோஜெனஸ் பரவல் வழியாக பின்னோக்கி போக்குவரத்து ஆகியவை அடங்கும். ஆர்பிட்டோஃப்ரன்டல் மற்றும் மீசோடெம்போரல் லோப்களின் வைரஸ் வெப்பமண்டலம் பெரும்பாலான சந்தர்ப்பங்களில் ஹெமாட்டோஜெனஸ் பரவலுக்கு எதிராக வாதிடுகிறது. விலங்குகளில் உள்ள பரிசோதனை தரவு, ட்ரைஜீமினல் மற்றும் ஆல்ஃபாக்டரி பாதைகளில் ஒன்று அல்லது இரண்டு வழியாக CNS க்கு பரவுவதை ஆதரிக்கிறது மற்றும் விரியன்கள் முன்புற கமிஷர் வழியாக எதிர் பக்க டெம்போரல் லோபிற்கு பரவக்கூடும் என்று கூறுகின்றன. [ 14 ]
உணர்ச்சி செயல்பாடுகளைக் கொண்ட பிற மண்டை நரம்புகளைப் போலல்லாமல், ஆல்ஃபாக்டரி நரம்பு பாதைகள் தாலமஸ் வழியாகச் செல்வதில்லை, ஆனால் நேரடியாக முன் மற்றும் மீசோடெம்போரல் லோப்களுடன் (லிம்பிக் அமைப்பு உட்பட) இணைகின்றன. மனிதர்களில் சிஎன்எஸ்க்கு ஆல்ஃபாக்டரி செயல்பாட்டை நீட்டிப்பதை ஆதரிக்க சில சான்றுகள் உள்ளன, ஆனால் உறுதியான தரவு இல்லை.[ 15 ],[ 16 ] ட்ரைஜீமினல் நரம்பு மூளைக்காய்ச்சலைப் புனைகிறது மற்றும் ஆர்பிட்டோஃப்ரன்டல் மற்றும் மீசியோடெம்போரல் லோப்களுக்குள் நீட்டிக்கப்படலாம்.[ 17 ] இருப்பினும், ட்ரைஜீமினல் உணர்ச்சி கருக்கள் மூளைத்தண்டில் அமைந்திருப்பதால், பெரும்பாலான சந்தர்ப்பங்களில் சிஎன்எஸ்க்குள் நுழைவதற்கான முதன்மை பாதையாக இது இருந்தால், ஒப்பீட்டளவில் அரிதான HSVE-தொடர்புடைய மூளைத்தண்டு என்செபாலிடிஸ் மிகவும் பொதுவானதாக இருக்கும் என்று எதிர்பார்க்கலாம்.[ 18 ],[ 19 ]
HSVE என்பது மறைந்திருக்கும் வைரஸின் மறுசெயல்பாடா அல்லது முதன்மை தொற்றினால் ஏற்படுகிறதா என்பதும் விவாதத்திற்குரிய விஷயம்; இரண்டும் நிகழலாம். முன்மொழியப்பட்ட நோய்க்கிருமி வழிமுறைகளில் ட்ரைஜீமினல் கேங்க்லியாவில் மறைந்திருக்கும் HSV ஐ மீண்டும் செயல்படுத்துதல், அதைத் தொடர்ந்து டெம்போரல் மற்றும் ஃப்ரண்டல் லோப்களுக்கு தொற்று பரவுதல், முதன்மை CNS தொற்று அல்லது மூளை பாரன்கிமாவிலேயே மறைந்திருக்கும் வைரஸை மீண்டும் செயல்படுத்துதல் ஆகியவை அடங்கும்.[ 20 ],[ 21 ] HSVE நிகழ்வுகளில் குறைந்தது பாதியில், மூளையழற்சிக்கு காரணமான வைரஸ் திரிபு அதே நோயாளிக்கு ஹெர்பெடிக் தோல் புண்களை ஏற்படுத்தும் திரிபிலிருந்து வேறுபட்டது, இது முதன்மை CNS தொற்றுக்கான சாத்தியக்கூறுகளைக் குறிக்கிறது.[ 22 ]
HSV தொற்று, உள்ளார்ந்த நோயெதிர்ப்பு மண்டலத்திலிருந்து வலுவான பதிலைத் தூண்டுகிறது, இது தகவமைப்பு நோயெதிர்ப்பு அமைப்பு செயலில் உள்ள தொற்றுநோயை அகற்ற உதவும் வரை உதவும். HSV-க்கான நோயெதிர்ப்பு மறுமொழியின் ஆரம்பத்தில், உள்ளார்ந்த நோயெதிர்ப்பு மண்டலத்தின் செல்களில் அமைந்துள்ள டோல்-லைக் ஏற்பிகள் (TLRகள்) எனப்படும் வடிவ அங்கீகார ஏற்பிகள் நோய்க்கிருமி-தொடர்புடைய மூலக்கூறு வடிவங்களை அடையாளம் கண்டு பிணைக்கின்றன. [ 23 ] இது TLR டைமரைசேஷனைத் தூண்டுகிறது, இது பின்னர் இன்டர்ஃபெரான்கள் (IFNகள்), கட்டி நெக்ரோசிஸ் காரணி மற்றும் பல்வேறு இன்டர்லூகின்கள் போன்ற அழற்சிக்கு எதிரான சைட்டோகைன்களின் உற்பத்தியைத் தொடங்கும் சமிக்ஞை பாதைகளை செயல்படுத்துகிறது. [ 24 ] ஜாக்-ஸ்டேட் சிக்னலிங் பாதையை செயல்படுத்துவதன் மூலமும் [ 25 ] செல்லுலார் RNA (ஹோஸ்ட் மற்றும் வைரஸ் இரண்டும்) மற்றும் இரட்டை-ஸ்ட்ராண்டட் RNA-சார்ந்த புரத கைனேஸ் இரண்டையும் சிதைக்கும் RNase என்சைம்களின் உற்பத்தியைத் தூண்டுவதன் மூலமும் IFNகள் வைரஸ் பெருக்கத்திற்கு ஹோஸ்ட் எதிர்ப்பிற்கு பங்களிக்கின்றன, இது செல்லுலார் மொழிபெயர்ப்பை நிறுத்துகிறது. [ 26 ] HSV-க்கான நோயெதிர்ப்பு மறுமொழியில் உள்ள குறைபாடுகள் (எ.கா., TLR3 தானே உட்பட TLR-3 பாதையில் உள்ள குறைபாடுகள், UNC93B1, TIR-டொமைன்-கொண்ட அடாப்டர்-தூண்டும் IFN-β, கட்டி நெக்ரோசிஸ் காரணி ஏற்பி தொடர்பான காரணி-3, TANK-பிணைப்பு கைனேஸ் 1, அல்லது IFN ஒழுங்குமுறை காரணி-3) ஹோஸ்டை HSVE-க்கு எளிதில் பாதிக்கச் செய்கின்றன. [ 27 ], [ 28 ]
அழற்சி அடுக்கு தகவமைப்பு நோய் எதிர்ப்பு சக்தியைத் தூண்டுகிறது, இது பாதிக்கப்பட்ட செல்களின் நெக்ரோசிஸ் மற்றும் அப்போப்டோசிஸுக்கு வழிவகுக்கும். இறுதியில் வைரஸ் கட்டுப்பாட்டிற்கு ஹோஸ்ட் நோயெதிர்ப்பு பதில் மிக முக்கியமானது என்றாலும், அழற்சி பதில், குறிப்பாக செயல்படுத்தப்பட்ட லுகோசைட்டுகளின் ஆட்சேர்ப்பு, திசு அழிவு மற்றும் அடுத்தடுத்த நரம்பியல் விளைவுகளுக்கு பங்களிக்கும்.[ 29 ],[ 30 ]
முதன்மைத் தொற்றுக்குப் பிறகு, வைரஸ் ஹோஸ்டின் வாழ்நாள் முழுவதும் ஒரு மறைந்த நிலையை நிறுவுகிறது மற்றும் மீண்டும் செயல்படுத்தப்படாவிட்டால் செயலற்ற நிலையில் இருக்கும்.[ 31 ] தாமதத்தை நிறுவவும் பராமரிக்கவும், பல சிக்கலான செயல்முறைகள் சமநிலைப்படுத்தப்பட வேண்டும். இவற்றில் லைடிக்-ஃபேஸ் வைரஸ் மரபணுக்களை அமைதிப்படுத்துதல், ஹோஸ்ட் செல் பாதுகாப்பு வழிமுறைகளை ரத்து செய்தல் (எ.கா., அப்போப்டொசிஸ்), மற்றும் ஹோஸ்ட் நோய் எதிர்ப்பு சக்தியைத் தவிர்ப்பது ஆகியவை அடங்கும், இதில் உள்ளார்ந்த மற்றும் தகவமைப்பு நோயெதிர்ப்பு மறுமொழிகள் (எ.கா., முக்கிய ஹிஸ்டோகாம்பாட்டிபிலிட்டி சிக்கலான வெளிப்பாட்டைக் குறைத்தல்) ஆகியவை அடங்கும்.[ 32 ],[ 33 ] HSV-குறிப்பிட்ட CD8+ T செல்கள் ட்ரைஜீமினல் கேங்க்லியாவில் வசிக்கின்றன மற்றும் வைரஸ் தாமதத்தை பராமரிப்பதற்கு பங்களிக்கின்றன.[ 34 ] மீண்டும் செயல்படுத்தும் போது, வைரஸ் மரபணு வெளிப்பாடு ஒரு நிலையற்ற முறையில் ஒழுங்கமைக்கப்பட்ட முறையில் நிகழ்கிறது, சமீபத்தில் மதிப்பாய்வு செய்யப்பட்டது. [ 35 ] மீண்டும் செயல்படுத்தப்பட்ட பிறகு, வைரஸ் அருகிலுள்ள நியூரான்களைப் பாதித்து, பாதிக்கப்பட்ட டார்சல் ரூட் கேங்க்லியாவால் புனையப்பட்ட திசுக்களுக்கு பயணித்து, நோயின் மறுபிறப்பை ஏற்படுத்தி, மற்றவர்களுக்கு பரவக்கூடிய தொற்று வைரஸ் துகள்களை வெளியிடுகிறது.
குழந்தைப் பருவத்தின் ஆரம்பக் கட்டத்தில், HSV-2 வைரஸ் பெரும்பாலும் கண்டறியப்படுகிறது. குழந்தை தற்போது நோயின் கடுமையான கட்டத்தில் இருந்தால் (பிறப்புறுப்புகளில் தடிப்புகள் உள்ளன) தாயின் பிறப்பு கால்வாய் வழியாக செல்லும் போது பெரும்பாலான தொற்றுகள் ஏற்படுகின்றன. பிறப்பு நேரத்தில் தொற்று ஏற்படுவதற்கான வாய்ப்பு மிக அதிகம், எனவே கடுமையான பிறப்புறுப்பு ஹெர்பெஸ் உள்ள பெண்கள் பொதுவாக சிசேரியன் மூலம் பிரசவம் செய்ய அறிவுறுத்தப்படுகிறார்கள்.
புதிதாகப் பிறந்த குழந்தைகளில் ஹெர்பெஸ் என்செபாலிடிஸ் மிகவும் குறைவாகவே காணப்படுகிறது, இது கருப்பையக நோய்த்தொற்றின் விளைவாக இருக்கலாம், மேலும் இது பிறப்புக்குப் பிறகு நோய்வாய்ப்பட்ட பெற்றோர் அல்லது மகப்பேறு மருத்துவமனை ஊழியர்களின் பிரதிநிதியுடனான தொடர்புகளாலும் ஏற்படலாம், ஆனால் இதுபோன்ற வழக்குகள் மிகவும் குறைவாகவே காணப்படுகின்றன.
இந்த நியூரோஇன்ஃபெக்ஷனால் பாதிக்கப்பட்ட வயதுவந்த நோயாளிகளுக்கு பொதுவாக கடந்த காலத்தில் ஹெர்பெஸ் சொறி இருந்தது அல்லது சோதனை முடிவுகளின்படி ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ்களுக்கு செரோபாசிட்டிவ் இருந்தது. மற்றொரு வகை வைரஸுடன் மீண்டும் மீண்டும் தொற்று ஏற்பட்டால் மூளையழற்சி உருவாகலாம் - இந்த விஷயத்தில், ஹெர்பெஸ் வைரஸின் ஒரு வகை வாய்வழி குழி அல்லது குரல்வளையின் (மூக்கு) சளி சவ்வில் காணப்படுகிறது, இது மூளை திசுக்களைப் பாதித்த ஒன்றிலிருந்து வேறுபட்டது. ஹெர்பெஸ் என்செபாலிடிஸ் நோயாளிகளில் கால் பகுதியினருக்கு வெவ்வேறு வகைகளில் வெவ்வேறு வகைகள் காணப்படுகின்றன.
மீதமுள்ள நோயாளிகளில் முக்கால்வாசி பேருக்கு மூளை திசுக்களில் காணப்படும் வைரஸின் ஓரோலாபியல் திரிபுகள் உள்ளன. இந்த விஷயத்தில், இரண்டு காட்சிகள் கருதப்படுகின்றன. முதல் விருப்பம், வைரஸ் முக்கோண நரம்பு அல்லது அனுதாப சங்கிலிகளின் முனைகளில் மறைந்திருக்கும் என்ற கருதுகோளைக் கருதுகிறது, மேலும் நியூரோஜெனிகலாக மீண்டும் செயல்படுத்தப்படும்போது (நடுத்தர மண்டை ஓடு ஃபோசாவை உருவாக்கும் நரம்புகளுடன்) அது மூளை திசுக்களை அடைகிறது. இரண்டாவது விருப்பம், வைரஸ், தொற்று ஏற்பட்டவுடன், ஏற்கனவே மூளையின் நியூரான்களை அடைந்து, தாமத நிலையில் இருந்தது, அங்கு, சாதகமான சூழ்நிலையில், அது மீண்டும் செயல்படுத்தப்பட்டது என்று கருதுகிறது.
ஹெர்பெஸ் வைரஸ் பிரதிபலிப்பு, அணுக்கருவிற்குள் நிகழ்கிறது, இதன் மூலம் அணுக்கரு உள்ளடக்கங்கள் உருவாகி, நியூரான்கள், துணை செல்கள் (க்ளியா) மற்றும் நரம்புகளுக்கு இடையேயான இணைப்புகளை அழிக்கின்றன.
ஹெர்பெஸ் என்செபாலிடிஸ் எவ்வாறு பரவுகிறது?
ஹெர்பெஸ் என்செபாலிடிஸுடன் நேரடி தொற்று ஏற்பட்டால், நோயாளியுடன் நெருங்கிய தொடர்பு ஆபத்தை ஏற்படுத்தாது. வைரஸ் மட்டுமே பரவுகிறது. பெரும்பாலும், கடுமையான கட்டத்தில் பாதிக்கப்பட்ட நபருடன் நேரடி தொடர்பு கொள்ளும்போது, அவருக்கு ஓரோலாபியல், பிறப்புறுப்பு, தோல் தடிப்புகள் இருக்கும்போது இது நிகழ்கிறது. ஹெர்பெஸ் "முத்த நோய்" என்றும் அழைக்கப்படுகிறது என்பது வீண் அல்ல. நோயாளியின் உதடுகளில் உள்ள வெசிகிள்களின் குவிப்பிலிருந்து திரவ சுரப்பு வெறுமனே வைரஸ்களால் மிகைப்படுத்தப்படுகிறது, அவரது உமிழ்நீர் மற்றும் மூக்கிலிருந்து வெளியேற்றமும் நோய்க்கிருமிகளால் விதைக்கப்படுகிறது. நுண்ணுயிரிகள் அல்லது ரைனோபிரான்சியல் சுரப்புடன் விதைக்கப்பட்ட உமிழ்நீர் துளிகள் நோயாளி இருமல் மற்றும் தும்மும்போது, உணர்ச்சிபூர்வமான உரையாடலின் போது அல்லது நேரடித் தொடர்பு போது, எடுத்துக்காட்டாக, முத்தமிடும்போது தோலில் நுழையும் போது, தொற்று சேதமடைந்த தோலை (மைக்ரோகிராக்ஸ், கீறல்களுடன்) பாதிக்கிறது. சிறு குழந்தைகளில், வைரஸ் அப்படியே தோல் வழியாகவும் ஊடுருவ முடியும். ஒரே துண்டு, பாத்திரங்கள், உதட்டுச்சாயம் மற்றும் பிற ஒத்த செயல்களை மாறி மாறிப் பயன்படுத்துவதன் மூலம் தொற்று ஏற்பட வாய்ப்புள்ளது.
பாதிக்கப்பட்ட துணையுடன் வாய்வழி-பிறப்புறுப்பு உடலுறவின் போது முதல் மற்றும் இரண்டாவது வகை செல்லுலார் ஒட்டுண்ணியைப் பெறலாம். மேலும் உதடுகளில் உள்ள வெசிகிள்கள் தெளிவாகத் தெரிந்தால், HSV-2 (பாலியல்) இன் செயலில் உள்ள கட்டத்தை தீர்மானிப்பது பெரும்பாலும் சிக்கலாக இருக்கும், ஏனெனில் பெரும்பாலான பாதிக்கப்பட்டவர்களுக்கு மறைந்திருக்கும் வடிவத்தில் அதிகரிப்புகள் இருக்கலாம், மேலும் நோயாளியே அதை சந்தேகிக்காமல் இருக்கலாம்.
மறைந்திருக்கும் நிலையிலும் தொற்று ஏற்பட வாய்ப்புள்ளது. இது பொதுவாக சளி சவ்வுகளை அடிக்கடி நேரடியாகத் தொடும்போது அல்லது ஆரோக்கியமான நபரின் உடலின் தொடர்பு மேற்பரப்புகளில் காயங்கள் மற்றும் மைக்ரோடேமேஜ்கள் ஏற்படும் போது நிகழ்கிறது.
பிறப்புறுப்பு ஹெர்பெஸ் கர்ப்ப காலத்தில் பாதிக்கப்பட்ட தாயிடமிருந்து அவளது குழந்தைக்கு செங்குத்தாக (கருப்பையில்) மற்றும் பிரசவத்தின் போது தொடர்பு மூலம் பரவுகிறது.
அறிகுறிகள் ஹெர்பெடிக் என்செபாலிடிஸ்
நோயின் முதல் அறிகுறிகள் குறிப்பிட்டவை அல்ல, மேலும் பல கடுமையான தொற்று நோய்களின் வெளிப்பாட்டை ஒத்திருக்கின்றன. ஆரம்ப கட்டத்தில், அதிக வெப்பநிலை (39℃ மற்றும் அதற்கு மேல்), நெற்றி மற்றும் கோயில்களில் தலைவலி அதிகரிப்பு, பலவீனம், மயக்கம் மற்றும் பசியின்மை ஆகியவை குறிப்பிடப்படுகின்றன. பாதிக்கப்பட்டவர்களில் பாதி பேருக்கு குமட்டல் மற்றும் வாந்தி, நோயின் முதல் மணிநேரங்களில் பொதுவான போதை அறிகுறிகளுடன் இணைகின்றன. ஆரம்ப கட்டத்தில், இரண்டாவது அல்லது மூன்றாவது நாளில், நரம்பியல் அறிகுறிகள் தோன்றத் தொடங்குகின்றன, இது ஹெர்பெஸ் என்செபாலிடிஸின் சாத்தியத்தைக் குறிக்கிறது.
நோயாளி தகாத முறையில் நடந்து கொள்ளத் தொடங்குகிறார், மேலும் நடத்தை கோளாறுகள் முன்னேறுகின்றன. நனவின் குழப்பம் தோன்றுகிறது, நோயாளி இடஞ்சார்ந்த-தற்காலிக நோக்குநிலையை இழக்கிறார், சில சமயங்களில் நெருங்கிய நபர்களை அடையாளம் காண்பதை நிறுத்துகிறார், வார்த்தைகள், நிகழ்வுகளை மறந்துவிடுகிறார். மாயத்தோற்றங்கள் காணப்படுகின்றன - செவிப்புலன், காட்சி, ஆல்ஃபாக்டரி, தொட்டுணரக்கூடிய, குவிய மற்றும் பொதுவான வலிப்பு வலிப்புத்தாக்கங்கள், மூளையின் லிம்பிக் பகுதிக்கு சேதம் ஏற்படுவதைக் குறிக்கிறது. நடத்தை கோளாறுகள் உச்சரிக்கப்படலாம், சில நோயாளிகள் மயக்க நிலையை அனுபவிக்கிறார்கள் - அவை மிகையான உற்சாகம், ஆக்ரோஷமானவை, கட்டுப்படுத்த முடியாதவை. சில சந்தர்ப்பங்களில் (வைரஸால் டெம்போரல் லோப்களின் இடை அடித்தளப் பகுதிகளுக்கு சேதம் ஏற்பட்டால்), ஓபர்குலர் வலிப்புத்தாக்கங்கள் காணப்படுகின்றன - நோயாளி தானியங்கி மெல்லுதல், உறிஞ்சுதல், விழுங்குதல் இயக்கங்களைச் செய்கிறார்.
இளம் குழந்தைகளில் ஹெர்பெஸ் என்செபாலிடிஸ் பெரும்பாலும் மயோக்ளோனிக் வலிப்புத்தாக்கங்களுடன் சேர்ந்துள்ளது.
ஏற்கனவே ஆரம்ப கட்டத்தில் இருக்கும் ஒரு நோயாளியுடனான தொடர்பு, மன எதிர்வினைகளில் மந்தநிலை, நினைவாற்றல் குறைபாடுகள், குழப்பம் மற்றும் நனவின் மந்தநிலை ஆகியவற்றுடன் தொடர்புடைய சில சிரமங்களை அளிக்கிறது.
ஹெர்பெடிக் என்செபாலிடிஸின் ஆரம்ப நிலை பொதுவாக பல நாட்கள் நீடிக்கும், சில நேரங்களில் ஒரு வாரம் வரை நீடிக்கும், ஆனால் விரைவாக முன்னேறி சில மணிநேரங்களில் நோயின் உச்சக்கட்ட நிலைக்கு முன்னேறும், இது சோபர் மற்றும் கோமாவின் வளர்ச்சி வரை நனவின் தொந்தரவுகளால் வகைப்படுத்தப்படுகிறது. சோபர் நிலையில், நோயாளியின் நனவு இல்லை, அவர் உரையாற்றப்படுவதற்கு பதிலளிக்கவில்லை, ஆனால் வலி, ஒளி மற்றும் செவிப்புலன் தூண்டுதல்களுக்கு மோட்டார் எதிர்வினைகள் பாதுகாக்கப்படுகின்றன. [ 36 ], [ 37 ]
HSVE இன் 106 வழக்குகளின் தொடரில், மருத்துவமனையில் அனுமதிக்கப்படுவதற்கான முக்கிய காரணங்கள் வலிப்புத்தாக்கங்கள் (32%), அசாதாரண நடத்தை (23%), சுயநினைவு இழப்பு (13%) மற்றும் குழப்பம் அல்லது திசைதிருப்பல் (13%) ஆகும்.[ 38 ]
ஒரு நோயாளிக்கு கோமாவின் வளர்ச்சியைக் குறிக்கும் அறிகுறிகளில் சுவாச தாளத்தில் ஏற்படும் தொந்தரவுகள், அவ்வப்போது இடைநிறுத்தங்கள் (மூச்சுத்திணறல்), இருபுறமும் மோட்டார் தொந்தரவுகள், சிதைவு (பெருமூளைப் புறணியின் செயல்பாடுகளின் துண்டிப்பு) மற்றும் சிதைவு (மூளையின் முன்புறப் பகுதியின் துண்டிப்பு) அறிகுறிகள் ஆகியவை அடங்கும். இந்த தோரணை எதிர்வினைகள் மிகவும் சாதகமற்ற அறிகுறிகளாகும்.
டெகோர்டிகேட் விறைப்புத்தன்மையின் தொடக்கத்தைக் குறிக்கும் ஆசனம், மேல் மூட்டுகள் வளைந்திருக்கும் மற்றும் கீழ் மூட்டுகள் நீட்டப்பட்டிருக்கும். டெசெரிப்ரேஷன் ஆசனம் என்பது நோயாளியின் உடல் ஒரு சரமாக மேலே இழுக்கப்படுவது, அனைத்து மூட்டுகளும் நீட்டப்பட்டிருக்கும், எக்ஸ்டென்சர் தசைகள் இறுக்கமாக இருக்கும், மூட்டுகள் நேராக்கப்படும். மூளைத் தண்டிற்கு ஏற்படும் சேதத்தின் அளவு, முகம் மற்றும் பல்பார் நரம்புகளின் பலவீனமான உணர்வு மற்றும் செயலிழப்பின் அளவைப் பொறுத்து தீர்மானிக்கப்படுகிறது.
போதுமான சிகிச்சை இல்லாத நிலையில், பெருமூளை வீக்கம் உருவாகிறது, மற்ற கட்டமைப்புகளுடன் ஒப்பிடும்போது அதன் உடற்பகுதியின் இருப்பிடம் மாறுகிறது. பொதுவாக, மூளையின் தற்காலிகப் பகுதிகள் டெண்டோரியல் திறப்பில் இணைக்கப்படுகின்றன, இது மூன்று அறிகுறிகளுடன் சேர்ந்துள்ளது: நனவு இழப்பு, கண்களின் கண்மணிகளின் வெவ்வேறு அளவுகள் (அனிசோகோரியா); உடலின் ஒரு பாதி பலவீனமடைதல். மூளை மற்றும் மண்டை நரம்புகளின் பிற குவியப் புண்களும் காணப்படுகின்றன.
ஹெர்பெடிக் என்செபாலிடிஸின் பின்னடைவு நிலை நோய் தொடங்கியதிலிருந்து மாத இறுதிக்குள் ஏற்படுகிறது மற்றும் அதன் கால அளவை மாதங்களில் கணக்கிடலாம். ஐந்தில் ஒரு பங்கு நோயாளிகள் முழுமையாக குணமடைகிறார்கள், மீதமுள்ளவர்களுக்கு மாறுபட்ட தீவிரத்தன்மை கொண்ட வாழ்நாள் முழுவதும் நரம்பியல் பற்றாக்குறை உள்ளது. இவை உள்ளூர் சைக்கோமோட்டர் கோளாறுகளாக இருக்கலாம் அல்லது ஒரு தாவர நிலை இருக்கலாம்.
புதிதாகப் பிறந்த குழந்தைகளில் ஏற்படும் ஹெர்பெடிக் என்செபாலிடிஸ், முன்கூட்டிய மற்றும் பலவீனமான குழந்தைகளால் மிகவும் கடுமையாக பொறுத்துக்கொள்ளப்படுகிறது. அவர்களுக்கு பெரும்பாலும் இந்த நோய் முழுமையான நெக்ரோடிக் வடிவத்தில் இருக்கும் அல்லது விரைவாக சுவாசக் கோளாறு ஏற்பட்டு கோமாவுக்கு வழிவகுக்கும். பொதுவாக தடிப்புகள் எதுவும் இருக்காது, ஆனால் எப்போதும் வலிப்பு, பரேசிஸ் இருக்கும், இதன் விளைவாக விழுங்கும் அனிச்சை பலவீனமடைகிறது, மேலும் குழந்தை சாப்பிட முடியாது.
முழுநேரக் குழந்தைகளுக்கு பொதுவாக லேசான போக்கே இருக்கும். நிலை படிப்படியாக மோசமடைகிறது - ஹைபர்தர்மியா, குழந்தை பலவீனமாகவும் மனநிலையுடனும் இருக்கிறது, பசி இல்லை. பின்னர், நரம்பியல் அறிகுறிகள் சேரலாம் - வலிப்பு, மயோக்ளோனஸ், பரேசிஸ்.
புதிதாகப் பிறந்த குழந்தைகளில் நாள்பட்ட முற்போக்கான ஹெர்பெடிக் என்செபாலிடிஸ் வாழ்க்கையின் முதல் அல்லது இரண்டாவது வாரத்தில் அறிகுறிகளுடன் வெளிப்படுகிறது. குழந்தையின் வெப்பநிலை உயர்கிறது, அவர் சோம்பலாகவும், புலம்பலாகவும் மாறுகிறார், தலை மற்றும் உடலில் சிறப்பியல்பு கொப்புளங்கள் தோன்றும், மேலும் வலிப்பு அறிகுறிகள் பின்னர் சேரும். சிகிச்சை இல்லாமல், குழந்தை கோமாவில் விழுந்து இறக்கக்கூடும்.
பெரியவர்கள் மற்றும் வயதான குழந்தைகளில் ஹெர்பெடிக் என்செபாலிடிஸ் பல்வேறு அளவுகளில் தீவிரத்தன்மையுடன் ஏற்படுகிறது. முதல் மற்றும் இரண்டாவது வகை வைரஸால் ஏற்படும் நோயின் உன்னதமான கடுமையான போக்கை மேலே விவரிக்கப்பட்டுள்ளது. சப்அக்யூட் என்பது போதை மற்றும் நரம்பியல் பற்றாக்குறையின் ஒப்பீட்டளவில் குறைவான உச்சரிக்கப்படும் அறிகுறிகளால் வேறுபடுகிறது. இது கோமா நிலையை அடையாது, ஆனால் ஹைப்பர்தெர்மியா, தலைவலி, ஃபோட்டோபோபியா, குமட்டல், காய்ச்சல் வலிப்புத்தாக்கங்கள், தூக்கம், அறிவாற்றல் கோளாறுகள், மறதி, குழப்பம் எப்போதும் இருக்கும்.
கூடுதலாக, நோயின் "லேசான" வகைகளும் உள்ளன. நாள்பட்ட மந்தமான ஹெர்பெடிக் என்செபாலிடிஸ் என்பது மூளையின் ஒரு முற்போக்கான வைரஸ் புண் ஆகும், இது பெரும்பாலும் 50 வயதுக்கு மேற்பட்டவர்களை பாதிக்கிறது. அறிகுறிகள் கடுமையான போக்கிலிருந்து படிப்படியாக அதிகரிப்பதன் மூலம் வேறுபடுகின்றன. ஒரு நபர் தொடர்ந்து அதிகரித்த சோர்வு, முற்போக்கான பலவீனத்தை கவனிக்கிறார். அவரது வெப்பநிலை அவ்வப்போது, எடுத்துக்காட்டாக, மாலையில், சப்ஃபிரைல் மதிப்புகளுக்கு உயரலாம் அல்லது நிலையான சப்ஃபிரைல் வெப்பநிலை இருக்கலாம். அதிகரித்த நரம்பு மற்றும் உடல் அழுத்தத்தின் பின்னணியில், மன அழுத்தம், சளி மற்றும் காய்ச்சலுக்குப் பிறகு, ஒரு விதியாக, மந்தமான செயல்முறையின் அதிகரிப்பு காணப்படுகிறது. உடலின் ஆஸ்தீனியா அதிகரிக்கிறது மற்றும் இறுதியில் அறிவுசார் திறன் குறைதல், வேலை செய்யும் திறன் இழப்பு மற்றும் டிமென்ஷியாவுக்கு வழிவகுக்கிறது.
மந்தமான ஹெர்பெடிக் என்செபாலிடிஸின் வடிவங்களில் ஒன்று நாள்பட்ட சோர்வு நோய்க்குறி ஆகும், இதன் வளர்ச்சிக்கான தூண்டுதல் பொதுவாக காய்ச்சல் போன்ற அறிகுறிகளுடன் முந்தைய நோயாகும். இதற்குப் பிறகு, நோயாளி நீண்ட காலத்திற்கு (ஆறு மாதங்களுக்கு மேல்) குணமடைய முடியாது. அவர் நிலையான பலவீனத்தை உணர்கிறார், சாதாரண தினசரி சுமைகளால் அவர் சோர்வடைகிறார், அதை அவர் நோய்க்கு முன்பு கவனிக்கவில்லை. அவர் படுத்துக் கொள்ள விரும்பும் எல்லா நேரங்களிலும், அவரது செயல்திறன் பூஜ்ஜியத்தில் இருக்கும், கவனம் சிதறடிக்கப்படுகிறது, நினைவாற்றல் தோல்வியடைகிறது, மற்றும் பல. இந்த நிலைக்கான காரணம் தற்போது ஒரு நியூரோவைரல் தொற்று என்று கருதப்படுகிறது, மேலும் பெரும்பாலும் எட்டியோலாஜிக்கல் காரணிகள் ஹெர்பெஸ் வைரஸ்கள் என்றும், எளிய ஹெர்பெஸ் மட்டுமல்ல, HSV-3 - HSV-7 என்றும் அழைக்கப்படுகின்றன.
ஹெர்பெடிக் என்செபாலிடிஸின் வகைகள் வெவ்வேறு அளவுகோல்களின்படி வகைப்படுத்தப்படுகின்றன. அறிகுறிகளின் தீவிரத்தன்மையின்படி (போக்கின் வடிவம்), நோய் கடுமையான, சப்அக்யூட் மற்றும் நாள்பட்ட மீண்டும் மீண்டும் வரக்கூடியதாக பிரிக்கப்பட்டுள்ளது.
மூளை திசுக்களுக்கு ஏற்படும் சேதத்தின் அளவைப் பொறுத்து, ஒரு குவிய மற்றும் பரவலான அழற்சி செயல்முறை வேறுபடுகிறது.
புண்களின் உள்ளூர்மயமாக்கல் பின்வரும் வகைப்பாட்டில் பிரதிபலிக்கிறது:
- முக்கியமாக மூளையின் சாம்பல் நிறப் பொருளின் வீக்கம் - போலியோஎன்செபாலிடிஸ்;
- பெரும்பாலும் வெள்ளை - லுகோஎன்செபாலிடிஸ்;
அனைத்து திசுக்களையும் பாதிக்கும் ஒரு பொதுவான செயல்முறை பேன்சென்ஸ்ஃபாலிடிஸ் ஆகும்.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹெர்பெடிக் என்செபாலிடிஸ் என்பது குணப்படுத்தக்கூடிய ஒரு நோயாகும், ஆனால் சரியான நேரத்தில் சிகிச்சையளிப்பது மிகவும் முக்கியத்துவம் வாய்ந்தது. அது இல்லாதிருந்தாலோ அல்லது தாமதமாகத் தொடங்கியாலோ, இந்த நோய் பெரும்பாலும் நோயாளியின் மரணத்தையோ அல்லது கடுமையான நரம்பியல் மனநல சிக்கல்களையோ ஏற்படுத்துகிறது. ஹெர்பெடிக் என்செபாலிடிஸின் மிகக் கடுமையான விளைவு அகினெடிக் மியூட்டிசம் அல்லது முற்போக்கான தாவர நிலை. நோயாளி அறிவுசார் செயல்பாடுகளை முற்றிலுமாக இழக்கிறார், பேசவோ அல்லது நகரவோ இல்லை, தூக்க-விழிப்பு சுழற்சி மட்டுமே முழுமையாக மீட்டெடுக்கப்படுகிறது. கூடுதலாக, சுவாசம் மற்றும் இரத்த ஓட்டத்தின் செயல்பாடு பாதுகாக்கப்படுகிறது. மற்ற அனைத்து வாழ்க்கை செயல்முறைகளும் அசாதாரணமாக தொடர்கின்றன: நோயாளி சாப்பிடவோ, குடிக்கவோ, தனிப்பட்ட சுகாதாரத்தைக் கண்காணிக்கவோ முடியாது, குடல் மற்றும் சிறுநீர்ப்பை காலியாவதைக் கட்டுப்படுத்த முடியாது. இந்த நிலை மீள முடியாதது மற்றும் மூளை திசுக்களுக்கு பெரிய அளவிலான சேதத்தின் விளைவாகும். நீண்ட கோமாவிலிருந்து வெளியே வந்த பிறகு நோயாளிகளில் இது உருவாகிறது.
ஹெர்பெஸ் என்செபாலிடிஸின் கடுமையான போக்கிலிருந்து தப்பிய பல நோயாளிகள் வாழ்நாள் முழுவதும் தொடர்ச்சியான நரம்பியல் மனநல கோளாறுகளால் பாதிக்கப்படுகின்றனர்: ஹெமிபரேசிஸ், ஹெமிபிலீஜியா, பார்வை மற்றும் கேட்கும் குறைபாடு (பெரும்பாலும் ஒரு பக்கத்தில்), கால்-கை வலிப்பு வலிப்புத்தாக்கங்கள். [ 39 ]
கண்டறியும் ஹெர்பெடிக் என்செபாலிடிஸ்
இத்தகைய நோயறிதலின் யோசனை முதன்மையாக நரம்பியல் கோளாறுகள் இருப்பதால் பரிந்துரைக்கப்படுகிறது - பொருத்தமற்ற நடத்தை, வலிப்புத்தாக்கங்கள், குழப்பம், இது அதிக வெப்பநிலை மற்றும் கடுமையான தலைவலி போன்ற அறிகுறிகளுடன் ஏற்படுகிறது.
ஹெர்பெஸ் என்செபாலிடிஸ் சந்தேகிக்கப்பட்டால், சோதனைகள் (செரிப்ரோஸ்பைனல் திரவத்தின் நுண்ணிய பரிசோதனை மற்றும் ஹெர்பெஸ் வைரஸ் மரபணு வகையின் துண்டுகளைக் கண்டறிய அதன் பாலிமரேஸ் சங்கிலி எதிர்வினை) அவசரமாக பரிந்துரைக்கப்படுகின்றன, அதே போல் கருவி ஆய்வுகள், இதில் மிகவும் தகவலறிந்தவை அணு காந்த அதிர்வு இமேஜிங் ஆகும். இது சாத்தியமில்லை என்றால், கணக்கிடப்பட்ட டோமோகிராபி மற்றும் எலக்ட்ரோஎன்செபலோகிராபி செய்யப்படுகின்றன, [ 40 ] இது வலிப்பு எதிர்ப்பு மருந்துகளின் செயல்திறனை மதிப்பிடுவதற்கு பயனுள்ளதாக இருக்கும். இருப்பினும், நோயின் நயவஞ்சகத்தன்மை என்னவென்றால், வளர்ச்சியின் ஆரம்ப கட்டங்களில், கண்டறியும் அளவுகோல்கள் விதிமுறைக்கு அப்பால் செல்லக்கூடாது. பின்னர் ஆய்வுகள் முதல் வாரத்தில் மீண்டும் மீண்டும் செய்யப்படுகின்றன.
செரிப்ரோஸ்பைனல் திரவத்தின் பாலிமரேஸ் சங்கிலி எதிர்வினை அதிக துல்லியத்துடன் முடிவுகளைத் தருகிறது மற்றும் மூளைப் பொருளின் பயாப்ஸி போன்ற அதிர்ச்சிகரமான பரிசோதனையை மாற்ற அனுமதிக்கிறது. ஹெர்பெஸ் வைரஸின் கண்டறியப்பட்ட டிஎன்ஏ துண்டுகள் மூளையழற்சியின் ஹெர்பெடிக் நோயியலைக் குறிக்கின்றன, மேலும் ஆய்வின் நேர்மறையான முடிவு வைரஸ் தடுப்பு சிகிச்சை தொடங்கிய ஒரு வாரத்திற்குப் பிறகு பராமரிக்கப்படுகிறது.
முதுகுத் தண்டுப் பொருளின் நுண்ணோக்கி, லிம்போசைட்டோசிஸ், எரித்ரோசைட்டுகளின் இருப்பு (இரத்தப்போக்கு வடிவத்தில்), உயர்ந்த புரத அளவுகள் மற்றும் குறைக்கப்பட்ட அல்லது சாதாரண குளுக்கோஸ் அளவுகளை வெளிப்படுத்துகிறது.
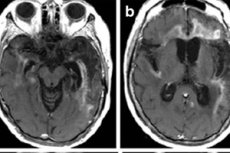
முக்கிய இமேஜிங் முறை நியூக்ளியர் எம்ஆர்ஐ ஆகும். இது அவசர அறிகுறிகளுக்குப் பயன்படுத்தப்படுகிறது. கூடுதலாக, நோயாளி பகுப்பாய்விற்காக இடுப்பு பஞ்சரை மேற்கொள்ள முடியுமா என்பதை தெளிவுபடுத்த இது அனுமதிக்கிறது. எம்ஆர்ஐயில் ஹெர்பெஸ் என்செபாலிடிஸ், டெம்போரல் லோப்கள் அல்லது பெருமூளைப் புறணியின் இன்சுலர் பகுதியில், சுற்றுப்பாதை முன் கைரியின் மேற்பரப்பில் அதிகரித்த சமிக்ஞைகளைக் காட்டுகிறது, அவை ஒருதலைப்பட்சம் அல்லது இருதரப்பு சேதத்தால் எந்த சமச்சீர்மையும் இல்லாமல் வகைப்படுத்தப்படுகின்றன. இந்த முடிவுகள் குறிப்பிட்ட தன்மையைக் கொண்டிருக்கவில்லை, ஆனால் மருத்துவ அறிகுறிகள் மற்றும் ஆய்வக தரவுகளுடன் சேர்ந்து, பெரும்பாலான சந்தர்ப்பங்களில் அவை துல்லியமான நோயறிதலை அனுமதிக்கின்றன. [ 41 ]
ஆரம்பகால நோயறிதல்கள் எப்போதும் நோயறிதலை உறுதிப்படுத்துவதில்லை: 10% நோயாளிகளில், CSF நுண்ணோக்கி மற்றும் MRI தரவு, மற்றும் 5% நோயாளிகளில், PCR முடிவுகள் தவறான எதிர்மறையாக உள்ளன. [ 42 ] இருப்பினும், பெரும்பாலான நோயாளிகளில், குறைந்தபட்சம் சில பரிசோதனைகள் நோயறிதலை உறுதிப்படுத்துகின்றன, மேலும் அடுத்தடுத்த காட்சிப்படுத்தல்கள் வெளிப்படையான மற்றும் முற்போக்கான மாற்றங்களை வெளிப்படுத்துகின்றன - எடிமா மற்றும் இரத்தக்கசிவு இருப்பது, புண்களின் பரவலான பரவல்.
வேறுபட்ட நோயறிதல்
முதலாவதாக, நோய்க்கிருமியின் தோற்றத்தை அடையாளம் காண்பது அவசியம், ஏனெனில் முக்கிய சிகிச்சையானது அதை நடுநிலையாக்குவதை நோக்கமாகக் கொண்டுள்ளது: வைரஸ் மூளைக்காய்ச்சலுக்கு பாரிய வைரஸ் தடுப்பு சிகிச்சை தேவைப்படுகிறது, பாக்டீரியா மூளைக்காய்ச்சலுக்கு நுண்ணுயிர் எதிர்ப்பிகள் தேவை, ஒட்டுண்ணி மூளைக்காய்ச்சலுக்கு பொருத்தமான ஒட்டுண்ணி எதிர்ப்பு மருந்துகள் தேவை, முதலியன. இந்த அர்த்தத்தில், சோதனைகளின் முடிவுகள், குறிப்பாக PCR, ஒரு தீர்க்கமான பங்கை வகிக்கின்றன. [ 43 ], [ 44 ]
ஹெர்பெடிக் என்செபாலிடிஸை மல்டிபிள் ஸ்களீரோசிஸ், நியோபிளாம்கள், புண்கள், பெருமூளைச் சுற்றோட்டக் கோளாறுகள் ஆகியவற்றிலிருந்து வேறுபடுத்த வேண்டும், எடுத்துக்காட்டாக, நடுத்தர பெருமூளை தமனி படுகையில் பக்கவாதம் ஏற்பட்டால், அடித்தள கேங்க்லியா பொதுவாக சேதமடைகிறது (இது MRI இல் தெரியும்), ஹெர்பெடிக் என்செபாலிடிஸின் விஷயத்தில் அவை பாதிக்கப்படாது, மயிலிடிஸ் - முதுகெலும்பின் வீக்கம், குறிப்பாக பரவும் நியூரோஇன்ஃபெக்ஷன் பெரும்பாலும் முதுகெலும்பின் பகுதிகளுக்கு (ஹெர்பெடிக் என்செபலோமைலிடிஸ்) பரவுவதால்.
HSV-2 வைரஸ் மூளையின் மென்மையான சவ்வுகளில் (ஹெர்பெடிக் மூளைக்காய்ச்சல்) HSV-1 ஐ விட அடிக்கடி வீக்கத்தை ஏற்படுத்துகிறது, இருப்பினும் இது அரிதாகவே உள்ளூர்மயமாக்கப்படுகிறது. வீக்கம் விரைவாக மூளைப் பொருளுக்கு - நியூரான்கள் மற்றும் கிளைல் செல்கள் வரை பரவுகிறது, மேலும் ஹெர்பெடிக் மெனிங்கோஎன்செபாலிடிஸ் உருவாகிறது. நோய்க்கிருமியின் தோற்றம் நிறுவப்பட்டால், சிகிச்சை கொள்கை ஒத்ததாக இருக்கும் (வைரஸ் எதிர்ப்பு சிகிச்சை). ஆனால் பாதிக்கப்பட்ட பகுதி பெரியது, மேலும் சிக்கல்கள் மற்றும் விளைவுகள் மிகவும் தீவிரமாக இருக்கலாம். கருவி ஆய்வுகளின் முடிவுகளின் அடிப்படையில் இது வேறுபடுத்தப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை ஹெர்பெடிக் என்செபாலிடிஸ்
ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸால் மூளைக்கு கடுமையான பாதிப்பு ஏற்பட்டதாக சந்தேகிக்கப்படும் நோயாளிகள் மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், மேலும் தீவிர சிகிச்சைப் பிரிவில் அனுமதிக்கப்பட வேண்டும். [ 45 ] இது கோமா, சுவாசக் கோளாறு, விழுங்கும் கோளாறு மற்றும் வீட்டில் பராமரிக்க முடியாத பிற முக்கிய செயல்பாட்டுக் கோளாறுகள் உருவாகும் அதிக நிகழ்தகவு காரணமாகும்.
ஆரம்ப கட்டத்தில், 25-50 மி.கி என்ற ஒற்றை டோஸில் ஒரு நாளைக்கு மூன்று முறை ஆன்டித்ரோம்போடிக் மருந்தான குரான்டிலை வழங்க பரிந்துரைக்கப்படுகிறது. இது இஸ்கிமிக் பெருமூளைச் சுழற்சி கோளாறுகளைத் தடுக்க செய்யப்படுகிறது.
முக்கிய சிகிச்சையானது எட்டியோட்ரோபிக் ஆகும், இது ஹெர்பெஸ் வைரஸின் செயல்பாட்டைக் குறைப்பதை நோக்கமாகக் கொண்டுள்ளது (தற்போது அதை முற்றிலுமாக அழிப்பது சாத்தியமில்லை). தேர்ந்தெடுக்கப்பட்ட மருந்து அசைக்ளோவிர் மற்றும் அதன் ஒத்த சொற்கள் ஆகும், அவை ஹெர்பெஸ் வைரஸ்கள் HSV-1 மற்றும் HSV-2 க்கு எதிராக குறிப்பாக பயனுள்ளதாக இருக்கும். சரியான நேரத்தில் ஆன்டிவைரல் சிகிச்சையானது நோயாளிக்கு நோயின் சாதகமான விளைவு மற்றும் குறைந்தபட்ச சிக்கல்களுக்கான வாய்ப்புகளை அதிகரிக்கும்.
அசைக்ளோவிர் என்பது மூலக்கூறு இலக்குகள் என்று அழைக்கப்படுவதை குறிவைக்கும் ஒரு மருந்து, இது நியூக்ளிக் அமிலங்களின் ஒரு அங்கமான குவானைனின் பியூரின் அனலாக் ஆகும். இதேபோன்ற அமைப்பு அசைக்ளோவிரை வைரஸ் செல்லுக்குள் ஊடுருவி, அதன் நொதிகளுடன் தொடர்பு கொண்டு, அசைக்ளோவிர் ட்ரைபாஸ்பேட்டாக மாற அனுமதிக்கிறது, இது வைரஸ் டிஎன்ஏ சங்கிலியில் ஒருங்கிணைக்கப்படும்போது, நோய்க்கிருமி நுண்ணுயிரிகளின் இனப்பெருக்கம் செயல்முறையை குறுக்கிடுகிறது. மிக முக்கியமாக, அசைக்ளோவிர் மனித உயிரணுக்களின் மரபணு கருவியில் குறிப்பிடத்தக்க விளைவைக் கொண்டிருக்கவில்லை மற்றும் நோய் எதிர்ப்பு சக்தியைத் திரட்டுவதை ஊக்குவிக்கிறது.
கோமா வளர்ச்சியுடன் கூடிய கடுமையான ஹெர்பெஸ் என்செபலோபதி நோயாளிகளுக்கு, நோயாளியின் எடையில் ஒரு கிலோகிராமுக்கு 10-15 மி.கி என்ற ஒற்றை டோஸில் ஒரு நாளைக்கு மூன்று முறை அசைக்ளோவிர் நரம்பு வழியாக பரிந்துரைக்கப்படுகிறது. மருந்து நரம்புக்குள் மிக மெதுவாக செலுத்தப்பட வேண்டும் என்பதால், இது வழக்கமாக சொட்டு மருந்து மூலம் வழங்கப்படுகிறது. சிகிச்சையின் போக்கு ஒன்று முதல் இரண்டு வாரங்கள் வரை. HSVE இல் அசைக்ளோவிரின் நன்மை 1980 களின் நடுப்பகுதியில் நடத்தப்பட்ட இரண்டு முக்கிய மருத்துவ பரிசோதனைகளால் நிறுவப்பட்டது. விட்லி மற்றும் பலர். [ 46 ]. தற்போதைய வழிகாட்டுதல்கள் HSV நிகழ்வுகளில் 14-21 நாட்களுக்கு அசைக்ளோவிரை நரம்பு வழியாகப் பயன்படுத்த பரிந்துரைக்கின்றன. [ 47 ]
நோயின் லேசான நிகழ்வுகளில், நோயாளி தானாகவே மருந்துகளை விழுங்க முடிந்தால், மருந்தின் மாத்திரை வடிவம் பரிந்துரைக்கப்படலாம்.
அசைக்ளோவிர் மாத்திரைகளிலும் கிடைக்கிறது. மூளைக்காய்ச்சல் அதிக அளவு மருந்தால் சிகிச்சையளிக்கப்படுவதால், நோயாளியின் நிலை மற்றும் வயதைப் பொறுத்து மருந்தளவு மருத்துவரால் பரிந்துரைக்கப்படுகிறது. கடுமையான சிறுநீரக செயலிழப்பு நோயாளிகளுக்கு, மருந்தளவு சரிசெய்யப்படுகிறது. சிகிச்சை நோக்கங்களுக்காக மாத்திரைகள் ஒரு நாளைக்கு ஐந்து முறை வரை எடுக்கப்படுகின்றன.
முடிந்தால், வாலாசிக்ளோவிர் சில நேரங்களில் விரும்பப்படுகிறது. இது மிகவும் நவீன மருந்தாகும், இதன் நன்மை என்னவென்றால், இது நீண்ட நேரம் செயல்படுகிறது மற்றும் அதன் முன்னோடிகளை விட குறைவாகவே எடுத்துக்கொள்ள முடியும். உடலில், செயலில் உள்ள பொருள் அசைக்ளோவிர் என உடைக்கப்படுகிறது, இது முக்கிய, ஆன்டிஹெர்பெடிக் விளைவைக் கொண்டுள்ளது, மேலும் புரதங்களின் இயற்கையான மூலப்பொருளான அலிபாடிக் அமிலமான வாலின் ஆகும். ஹெர்பெஸ் என்செபாலிடிஸில், நரம்பு இழைகளின் மெய்லின் உறையைப் பாதுகாத்து மீண்டும் உருவாக்க இந்த பொருளின் திறன் மதிப்புமிக்கது. வாலின் உடலின் தசை செல்களின் ஆற்றல் திறனை அதிகரிக்கிறது, இயக்கங்களின் ஒருங்கிணைப்பை மேம்படுத்துகிறது, செல்லுலார் தொகுப்பைத் தூண்டுகிறது மற்றும் திசு புதுப்பிப்பை ஊக்குவிக்கிறது.
இந்த வைரஸ் தடுப்பு மருந்துகள் அசைக்ளோவிருக்கு அதிக உணர்திறன் உள்ளவர்களுக்கு முரணாக உள்ளன. முக்கிய அறிகுறிகளுக்கு, அவை கர்ப்பிணிப் பெண்களுக்கு பரிந்துரைக்கப்படுகின்றன, ஏனெனில் மருந்தின் டெரடோஜெனிசிட்டி அடையாளம் காணப்படவில்லை, இருப்பினும், முழுமையான பாதுகாப்பு இன்னும் நிரூபிக்கப்படவில்லை. வாலாசிக்ளோவிர் குழந்தைகளுக்கு பரிந்துரைக்கப்படவில்லை. தலைவலி, குமட்டல், ஹீமாடோபாய்சிஸ் கோளாறுகள் மற்றும் சிறுநீரக வெளியேற்ற செயல்பாடு ஆகியவை இதை உட்கொள்வதால் ஏற்படும் பக்க விளைவுகள்.
சமீபத்திய ஆய்வுகள், ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ் வகை 2 க்கு எதிராகவும் ஆர்பிடால் என்ற காய்ச்சல் எதிர்ப்பு மருந்து செயல்படுகிறது என்பதைக் காட்டுகிறது. அதன் வைரஸ் நிலையான திறனுடன் கூடுதலாக, இது இன்டர்ஃபெரான் தொகுப்பு, நகைச்சுவை மற்றும் செல்லுலார் நோய் எதிர்ப்பு சக்தியையும் தூண்டுகிறது.
மனித இன்டர்ஃபெரான லாஃபெரோபியன் அல்லது லெவாமிசோல் போன்ற பிற இம்யூனோமோடூலேட்டர்கள் பரிந்துரைக்கப்படலாம். நோயெதிர்ப்பு மண்டலத்தைத் தூண்டுவதற்கான மருந்துகளை எடுத்துக்கொள்வதற்கான அளவு மற்றும் கால அளவு ஒரு மருத்துவரால் பரிந்துரைக்கப்படுகிறது. அவை பொதுவாக மூன்று முதல் ஐந்து நாட்கள் வரை குறுகிய காலத்திற்குப் பயன்படுத்தப்படுகின்றன. அவை ஒவ்வாமை எதிர்வினைகளையும் ஏற்படுத்தக்கூடும், மேலும் இதயம், இரத்த நாளங்கள், கல்லீரல் மற்றும் சிறுநீரகங்களின் நாள்பட்ட நோய்கள் உள்ளவர்களுக்கு அவை பரிந்துரைக்கப்படுவதில்லை.
வீக்கத்தைக் குறைக்கவும் பெருமூளை வீக்கத்தைத் தடுக்கவும், குளுக்கோகார்டிகோஸ்டீராய்டுகள் (ப்ரெட்னிசோலோன், மெட்ரோல், டெக்ஸாமெதாசோன்) பரிந்துரைக்கப்படுகின்றன. [ 48 ] மூளையழற்சியில் அவற்றின் பயனை அனைத்து நிபுணர்களும் அங்கீகரிக்கவில்லை, ஏனெனில் கார்டிகோஸ்டீராய்டுகள் வலுவான அழற்சி எதிர்ப்பு மற்றும் நோயெதிர்ப்புத் தடுப்பு விளைவைக் கொண்டுள்ளன, இது கோட்பாட்டளவில் வைரஸ் நகலெடுப்பை ஊக்குவிக்கும். HSVE [ 49 ], [ 50 ] இல் அவற்றின் பயன்பாடு குறித்து வெவ்வேறு கருத்துக்கள் இருப்பது ஆச்சரியமல்ல, மேலும் பக்க விளைவுகளின் எண்ணிக்கை பயமுறுத்துகிறது, எனவே துடிப்பு சிகிச்சை ஒரு குறுகிய போக்கில் மேற்கொள்ளப்படுகிறது. அவற்றை எடுத்துக் கொள்ளும்போது, மருந்தளவு மற்றும் விதிமுறை எந்த சூழ்நிலையிலும் மீறப்படக்கூடாது. HSV உள்ள 45 நோயாளிகளின் சீரற்ற பின்னோக்கி ஆய்வு, அசைக்ளோவிருடன் கார்டிகோஸ்டீராய்டுகளைச் சேர்ப்பது மேம்பட்ட முடிவுகளுடன் தொடர்புடையதாக இருக்கலாம் என்பதைக் காட்டுகிறது, [ 51 ], இது பெரிய அளவிலான மருத்துவ பரிசோதனைகளை ஊக்குவிக்கிறது.
மத்திய நரம்பு மண்டலத்தின் செயல்பாட்டை மேம்படுத்தவும், மூளையில் இயல்பான வளர்சிதை மாற்றத்தை பராமரிக்கவும், நரம்பு இழைகளின் மெய்லின் உறைகளை மீட்டெடுக்கவும் பி வைட்டமின்கள் பரிந்துரைக்கப்படுகின்றன. நரம்பு மண்டலத்தின் செயல்பாட்டிற்கு மிக முக்கியமானவை தியாமின், பைரிடாக்சின் மற்றும் சயனோகோபாலமின் (B1, B6, B12). தியாமின் நரம்பு தூண்டுதல்களின் கடத்தலை இயல்பாக்குகிறது, பைரிடாக்சின் நரம்பு இழைகளின் மெய்லின் உறை மற்றும் நரம்பியக்கடத்திகளின் உற்பத்தியை பலப்படுத்துகிறது. சயனோகோபாலமின் மேலே உள்ள அனைத்து விளைவுகளையும் பூர்த்தி செய்கிறது, மேலும் நரம்பு மண்டலத்தின் தொலைதூர பகுதிகளுக்கு நரம்பு தூண்டுதல்களின் கடத்தலையும் தூண்டுகிறது. இந்த வைட்டமின்களின் குழு ஹீமாடோபாய்சிஸை இயல்பாக்க உதவுகிறது, இது அத்தகைய கடுமையான நோய் மற்றும் தீவிர மருந்து சிகிச்சைக்கு முக்கியமானது.
அவற்றை மாத்திரைகளாக (நியூரோரூபின், நியூரோபியன்) எடுத்துக்கொள்ளலாம் அல்லது ஊசி மூலம் செலுத்தலாம் - ஒவ்வொன்றும் தனித்தனியாக, ஒன்றோடொன்று மாறி மாறி. இந்த விருப்பம் விரும்பத்தக்கதாகக் கருதப்படுகிறது.
அஸ்கார்பிக் அமிலமும் நிர்வகிக்கப்படுகிறது, இதன் தினசரி டோஸ் 1.5 கிராமுக்குக் குறையாமல் இருக்க வேண்டும்.
நோயாளி சைக்கோமோட்டர் கிளர்ச்சி நிலையில் இருந்தால், அவருக்கு ஆன்டிசைகோடிக்குகள் பரிந்துரைக்கப்படலாம், வலிப்பு வலிப்புத்தாக்கங்கள் ஏற்பட்டால் - வலிப்பு எதிர்ப்பு மருந்துகள், நூட்ரோபிக்ஸ் மற்றும் உயர் இரத்த அழுத்த எதிர்ப்பு மருந்துகளும் பயன்படுத்தப்படுகின்றன.
சிகிச்சையானது அறிகுறியாகும், அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் செயல்பாட்டை உறுதிப்படுத்துவதை நோக்கமாகக் கொண்டது - நீரிழப்பு சிகிச்சை (டையூரிடிக்ஸ்) மேற்கொள்ளப்படுகிறது, கடுமையான சந்தர்ப்பங்களில் - நச்சு நீக்கம். உடலின் முக்கிய செயல்பாடுகள் ஆதரிக்கப்படுகின்றன - சுவாசம், தேவைப்பட்டால், நுரையீரலின் செயற்கை காற்றோட்டம் மேற்கொள்ளப்படுகிறது; நீர்-எலக்ட்ரோலைட் சமநிலை, வேதியியல் பண்புகள் மற்றும் இரத்தத்தின் கலவை போன்றவை இயல்பாக்கப்படுகின்றன.
டியாக்ஸிரிபோனூக்லீஸ் பரிந்துரைக்கப்படலாம், மேலும் இரண்டாம் நிலை பாக்டீரியா தொற்று ஏற்பட்டால், பாக்டீரியா எதிர்ப்பு சிகிச்சையின் ஒரு படிப்பு. [ 52 ]
எந்தவொரு மருந்தும் ஒரு நோயாளிக்கு ஒவ்வாமை எதிர்வினையை ஏற்படுத்தும், எனவே உணர்திறன் குறைக்கும் மருந்துகள் (டிஃபென்ஹைட்ரமைன், சுப்ராஸ்டின், கிளாரிடின்) சிகிச்சை முறைகளில் அவசியம் சேர்க்கப்பட்டுள்ளன.
குணமடையும் காலத்தில், நோயாளிக்கு மருந்து ஆதரவு மற்றும் உடல் சிகிச்சையும் தேவைப்படலாம்.
ஹெர்பெடிக் என்செபாலிடிஸ் மிகவும் தீவிரமான நோயாகும், மேலும் இந்த விஷயத்தில் நாட்டுப்புற சிகிச்சையை நம்புவது நல்லதல்ல. நோயின் விளைவு நேரடியாக வைரஸ் தடுப்பு சிகிச்சையின் தொடக்கத்தின் வேகத்தைப் பொறுத்தது. கடந்த காலத்தில், ஆன்டிஹெர்பெடிக் மருந்துகள் கண்டுபிடிக்கப்படுவதற்கு முன்பு, இறப்பு விகிதம் 70 முதல் 100% வரை இருந்தது. எனவே, மூலிகை சிகிச்சையை நம்பி, நீங்கள் நேரத்தையும் மீட்புக்கான வாய்ப்பையும் மட்டுமே இழக்க முடியும். இருப்பினும், நாட்டுப்புற மருத்துவ சமையல் குறிப்புகள் மீட்பு காலத்தில் பயனுள்ளதாக இருக்கும். மருத்துவ மூலிகைகள் தலைவலியைப் போக்கலாம், பதட்டத்தைக் குறைக்கலாம் மற்றும் அமைதியின்மையைக் குறைக்கலாம். மதர்வார்ட், வலேரியன், புதினா மற்றும் பியோனி இதற்கு ஏற்றவை. செயின்ட் ஜான்ஸ் வோர்ட் ஒரு இயற்கை ஆண்டிடிரஸன் என்று அழைக்கப்படுகிறது, மேலும் எக்கினேசியா ஒரு இம்யூனோமோடூலேட்டர் ஆகும். இருப்பினும், தகுதிவாய்ந்த மூலிகை மருத்துவரின் மேற்பார்வையின் கீழ் மூலிகை சிகிச்சையைப் பயன்படுத்துவது நல்லது.
மீட்பு காலத்திலும் ஹோமியோபதி பயனுள்ளதாக இருக்கும்; இது நச்சு நீக்கம், நரம்பு மண்டலத்தை இயல்பாக்குதல் மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதற்கு பல வழிகளைக் கொண்டுள்ளது, ஆனால் கடுமையான ஹெர்பெஸ் என்செபாலிடிஸின் போது ஒரு தொற்று நோய் நிபுணரை விரைவில் தொடர்பு கொள்வது நல்லது.
ஹெர்பெடிக் என்செபாலிடிஸுக்கு அறுவை சிகிச்சை பயன்படுத்தப்படுவதில்லை, ஆனால் குவிய மருந்து-எதிர்ப்பு கால்-கை வலிப்பு போன்ற சிக்கல்கள் ஏற்பட்டால், நோயியலின் மூலத்தை அகற்ற மூளை அறுவை சிகிச்சை பரிந்துரைக்கப்படலாம். இத்தகைய அறுவை சிகிச்சைகள் தனிப்பட்ட கடுமையான அறிகுறிகளின்படி செய்யப்படுகின்றன.
தடுப்பு
தடுப்பு தந்திரோபாயங்களின் முக்கிய குறிக்கோள் ஹெர்பெஸ் தொற்றைத் தவிர்ப்பதுதான். இதை சுவாச வைரஸ் தொற்றுகளிலிருந்து பாதுகாக்கும் முயற்சிகளுடன் ஒப்பிடலாம். முதலில், நல்ல நோய் எதிர்ப்பு சக்தி உதவும், இதற்காக நீங்கள் ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்த வேண்டும்: நன்றாகவும் மாறுபட்டதாகவும் சாப்பிடுங்கள், சாத்தியமான உடல் செயல்பாடுகளை ஓய்வோடு இணைக்கவும், உங்கள் மன அழுத்த எதிர்ப்பை அதிகரிக்கவும், ஏனெனில் நவீன உலகில் யாராலும் மன அழுத்தத்தை முழுமையாகத் தவிர்க்க முடியாது, ஆரோக்கியத்திற்கு தீங்கு விளைவிக்கும் பழக்கங்களை கைவிடுங்கள். ஹெர்பெஸ் வைரஸ் மிகவும் பொதுவானது என்று பயிற்சி காட்டுகிறது, இருப்பினும், சிலர் தொற்றுநோயை எதிர்க்கின்றனர், மேலும் இதற்காக அவர்கள் தங்கள் சொந்த நோயெதிர்ப்பு அமைப்புக்கு மட்டுமே நன்றி சொல்ல வேண்டும்.
இருப்பினும், லேபல் ஹெர்பெஸின் வெளிப்படையான அறிகுறிகளைக் கொண்ட ஒருவரை நீங்கள் கண்டால், நீங்கள் அவர்களை கட்டிப்பிடிக்கவோ அல்லது இறுக்கமாக முத்தமிடவோ கூடாது. இது உங்கள் உறவினர் என்றால், அவர்களிடம் தனித்தனி உணவுகள் மற்றும் சுகாதாரப் பொருட்கள் இருக்க வேண்டும், இருப்பினும், அவர்கள் எப்போதும் தனிப்பட்டவர்களாக இருக்க வேண்டும்.
கடுமையான கட்டத்தில் உள்ள நோய் வான்வழி நீர்த்துளிகள் மூலமாகவும் பரவக்கூடும் என்பதை நினைவில் கொள்வது மதிப்பு. எனவே, முடிந்தால், சுரக்கும் நுண் துகள்களால் (முகம், கழுத்து) மாசுபட்டிருக்கக்கூடிய உடலின் வெளிப்படும் பாகங்களை கிருமி நீக்கம் செய்து, வாயைக் கழுவுவது மதிப்பு.
பிறப்புறுப்பு ஹெர்பெஸிலிருந்து ஓரளவு பாதுகாக்க, தடுப்பு கருத்தடைகள் மற்றும் பிறப்புறுப்புகளைத் தொடர்பு கொண்ட பிறகு கிருமி நாசினியால் சிகிச்சையளிப்பது. ஆனால் சிறந்த பாதுகாப்பு சாதாரண உடலுறவைத் தவிர்ப்பதாகும்.
தொற்றுநோயைத் தவிர்க்க முடியாவிட்டால், மருத்துவரை அணுகி, பரிந்துரைக்கப்பட்ட வைரஸ் தடுப்பு சிகிச்சையை தவறாமல் மேற்கொள்ளுங்கள். நீங்கள் பாரம்பரிய மருத்துவ முறைகளை நாடலாம், ஹோமியோபதியை அணுகலாம். இத்தகைய நடவடிக்கைகள் ஹெர்பெஸ் வைரஸைக் கட்டுக்குள் வைத்திருக்க உதவும், மேலும் அது மீண்டும் செயல்படுவதையும் கடுமையான சிக்கல்களின் வளர்ச்சியையும் தடுக்கும்.
முன்அறிவிப்பு
ஹெர்பெஸ் என்செபாலிடிஸின் கடுமையான வடிவங்களில் கூட, ஆன்டிவைரல் சிகிச்சையை சரியான நேரத்தில் தொடங்குவது சாதகமான முன்கணிப்புக்கான வாய்ப்புகளை கணிசமாக அதிகரிக்கிறது. சிகிச்சையின்றி, ஹெர்பெஸ் என்செபாலிடிஸ் பெரும்பாலான சந்தர்ப்பங்களில் மரணம் அல்லது கடுமையான இயலாமைக்கு வழிவகுக்கிறது. தற்போது, ஹெர்பெஸ் வைரஸால் ஏற்படும் மூளை திசுக்களின் வீக்கங்களில் நான்கில் ஒரு பங்கு முதல் ஐந்தில் ஒரு பங்கு வரை சாதகமற்ற விளைவுகளில் முடிவடைகிறது. நோயின் முழுமையான வடிவம் குறிப்பாக ஆபத்தானது, மேலும் மூளையின் மென்மையான சவ்வுகளுக்கு (மெனிங்கோஎன்செபாலிடிஸ்) அழற்சி செயல்முறை பரவுவது மிகவும் கடுமையான விளைவுகளை ஏற்படுத்துகிறது.
சிகிச்சையளிக்கப்படாத HSV மூளைக்காய்ச்சலால் ஏற்படும் இறப்பு விகிதம் தோராயமாக 70% ஆகும், மேலும் உயிர் பிழைத்தவர்களில் 97% பேர் தங்கள் முந்தைய செயல்பாட்டு நிலைக்குத் திரும்ப மாட்டார்கள்.[ 53 ],[ 54 ]
மிக முக்கியமான எதிர்மறையான முன்கணிப்பு காரணிகளில் வயது முதிர்வு, கோமா/நோயின் அறிகுறிகளைக் காட்டும்போது குறைந்த அளவிலான உணர்வு, DWI-யில் பரவல் கட்டுப்படுத்தப்பட்டது மற்றும் அசைக்ளோவிர் எடுத்துக்கொள்வதில் தாமதம் ஆகியவை அடங்கும்.
மறைந்திருக்கும் காலத்தின் நீளம் காரணமாக மந்தமான செயல்முறை ஆபத்தானது, இதன் விளைவாக, நோயாளி உதவியை நாடும் நேரத்தில், பெருமூளை கட்டமைப்புகளின் விரிவான மற்றும் மீளமுடியாத புண்கள் ஏற்கனவே உள்ளன.

