கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
வாய் மற்றும் நாக்கில் முடி போன்ற லுகோபிளாக்கியா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
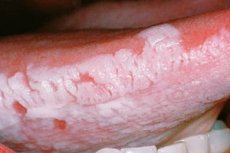
ஹேரி லுகோபிளாக்கியா என்பது சருமத்தின் மேலோட்டமான பகுதிகளில் முடி வளர்ச்சியுடன் தொடர்புடையது அல்ல, ஆனால் இது சளி சவ்வுகளின் ஒரு நோயாகும், இதில் நோயியல் பகுதிகள் ஃபிலிஃபார்ம் வெள்ளை வில்லியால் மூடப்பட்டிருக்கும், இது ஹிஸ்டாலஜிக்கல் பரிசோதனையின் போது மட்டுமே தெரியும். 1984 ஆம் ஆண்டு முதன்முதலில் விவரிக்கப்பட்ட வாய்வழி குழியின் ஹேரி லுகோபிளாக்கியா, எப்ஸ்டீன்-பார் வைரஸ் தொற்றுடன் தொடர்புடைய சளி சவ்வின் ஒரு நோயாகும், மேலும் இது நோயெதிர்ப்பு சக்தி குறைவாக உள்ளவர்களுக்கு மட்டுமே ஏற்படுகிறது. பார்வைக்கு, இது சமச்சீராக அமைந்துள்ள ஒரு தகடு போல் தெரிகிறது.
நோயியல்
இந்த நோய் முதன்முதலில் 1984 ஆம் ஆண்டு அமெரிக்காவில் எய்ட்ஸ் நோயால் பாதிக்கப்பட்ட ஒரு நோயாளிக்கு கண்டுபிடிக்கப்பட்டு விவரிக்கப்பட்டது. இரண்டு நோய்களுக்கும் இடையிலான தொடர்பை விஞ்ஞானிகள் கண்டறிந்துள்ளனர். ஹேரி லுகோபிளாக்கியாவின் கால் பகுதியிலிருந்து பாதி வரை வழக்குகள் எச்.ஐ.வி-யால் பாதிக்கப்பட்டவர்களிடம் கண்டறியப்பட்டன.
2003 ஆம் ஆண்டில் வாய்வழி லுகோபிளாக்கியாவின் ஒட்டுமொத்த பாதிப்பு பொது மக்களில் 1.7 முதல் 2.7% வரை இருந்தது.[ 1 ]
எச்.ஐ.வி தொற்று உள்ள ஓரினச்சேர்க்கை ஆண்களில் (38%), எச்.ஐ.வி தொற்று உள்ள ஓரினச்சேர்க்கை ஆண்களில் (17%) ஹேரி லுகோபிளாக்கியா அடிக்கடி காணப்படுகிறது. [ 2 ] பிரேசிலில் நடத்தப்பட்ட ஒரு குறுக்கு வெட்டு ஆய்வில், ரியோ கிராண்டேவின் ஃபெடரல் பல்கலைக்கழகத்தின் பல்கலைக்கழக மருத்துவமனையில் உள்ள எச்.ஐ.வி/எய்ட்ஸ் கிளினிக்கில் சிகிச்சை பெற்ற வயதுவந்த நோயாளிகளின் மருத்துவ பரிசோதனைகள், நேர்காணல்கள் மற்றும் மருத்துவ பதிவுகளிலிருந்து சேகரிக்கப்பட்ட தரவுகள் தெரிவிக்கப்பட்டன. முன்னூறு நபர்கள் பின்தொடரப்பட்டனர் (ஏப்ரல் 2006 முதல் ஜனவரி 2007 வரை). இந்த நோயாளிகளில், 51% ஆண்கள் மற்றும் சராசரி வயது 40 ஆண்டுகள். மிகவும் பொதுவான புண் கேண்டிடியாஸிஸ் (59.1%), அதைத் தொடர்ந்து ஹேரி லுகோபிளாக்கியா (19.5%).
காரணங்கள் முடி நிறைந்த லுகோபிளாக்கியா
இந்த நோயியல் லுகோபிளாக்கியாவின் வடிவங்களில் ஒன்றாகும் - மியூகோசல் எபிட்டிலியத்தில் ஏற்படும் டிஸ்ட்ரோபிக் மாற்றங்கள், அதன் கெரடினைசேஷனில் வெளிப்படுத்தப்படுகிறது. சிகிச்சையளிக்கப்படாத எச்.ஐ.வி தொற்று உள்ள 50% நோயாளிகளில், குறிப்பாக 0.3 × 10 9 / l க்கும் குறைவான CD4 எண்ணிக்கை உள்ளவர்களில் இது ஏற்படுகிறது. [ 3 ] இந்த நோயியல் எய்ட்ஸின் அடுத்தடுத்த வளர்ச்சிக்கு தெளிவான முன்கணிப்பு மதிப்பைக் கொண்டுள்ளது மற்றும் நோய் கட்டுப்பாடு மற்றும் தடுப்பு மையங்கள் பிரிவு B இல் எச்.ஐ.வி தொற்றுக்கான மருத்துவ குறிப்பானாக வகைப்படுத்தப்பட்டுள்ளது. [ 4 ] வாய்வழி குழியின் ஹேரி லுகோபிளாக்கியா லுகேமியா மற்றும் உறுப்பு மற்றும் எலும்பு மஜ்ஜை மாற்று அறுவை சிகிச்சை உள்ளவர்களிடமும், முறையான ஸ்டீராய்டுகளைப் பெறும் நோயாளிகளிடமும் ஏற்படுகிறது.
ஆபத்து காரணிகள்
எச்.ஐ.வி தொற்று, எய்ட்ஸ் மற்றும் நோயெதிர்ப்பு குறைபாட்டின் பிற காரணங்களுடன் கூடுதலாக, அதிக அளவு சிகரெட்டுகளை தினமும் புகைத்தல் மற்றும் ஓரினச்சேர்க்கை உறவுகள் ஆகியவை ஆபத்து காரணிகளில் அடங்கும். நோயாளிகளில் அல்சரேட்டிவ் பெருங்குடல் அழற்சி, பிற இரைப்பை குடல் நோய்கள் மற்றும் வாய்வழி குழி, பிறப்புறுப்புகள் மற்றும் கண்களின் சளி சவ்வுகளை பாதிக்கும் பெஹ்செட் நோய்க்குறி உள்ளவர்கள் இருந்தனர். பரம்பரை முன்கணிப்பும் முக்கியமானது; நீரிழிவு நோய் மற்றும் இயந்திர காயங்கள் (வாயில் பற்கள், நிரப்புதல் போன்றவை) நோயியலுக்கு பங்களிக்கின்றன.
நோய் தோன்றும்
வாய்வழி முடி லுகோபிளாக்கியாவின் நோய்க்கிருமி உருவாக்கம் சிக்கலானது மற்றும் தொடர்ச்சியான எப்ஸ்டீன்-பார் வைரஸ் பிரதிபலிப்பு மற்றும் வைரஸின் தொடர்பு, முறையான நோயெதிர்ப்புத் தடுப்பு மற்றும் உள்ளூர் ஹோஸ்ட் நோய் எதிர்ப்பு சக்தியை அடக்குதல் ஆகியவற்றை உள்ளடக்கியது. [ 5 ] இந்த வைரஸ் ஆரம்பத்தில் குரல்வளையில் உள்ள அடித்தள எபிடெலியல் செல்களைப் பாதிக்கிறது, அங்கு அது பிரதிபலிப்பு கட்டத்தில் நுழைந்து, வெளியிடப்பட்டு, வாழ்நாள் முழுவதும் மனித உமிழ்நீரில் இருக்கும். இது B செல்களையும் ஊடுருவிச் செல்கிறது, அங்கு அதன் இனப்பெருக்கத்திற்கு சாதகமான சூழ்நிலைகள் ஏற்படும் வரை காலவரையின்றி மறைந்திருக்கும், பெரும்பாலும் நோயெதிர்ப்பு செயலிழப்பு.
அறிகுறிகள் முடி நிறைந்த லுகோபிளாக்கியா
ஹேரி லுகோபிளாக்கியா நீண்ட காலத்திற்கு அறிகுறியின்றி உருவாகலாம். முதல் அறிகுறிகள் நாக்கின் பக்கவாட்டு மேற்பரப்புகளில், அதன் மேல் மற்றும் கீழ் பகுதிகளில், கன்னங்களின் உட்புறத்தில், ஈறுகளில், மென்மையான அண்ணத்தில் குறைவாகவே வெள்ளை பூச்சு தோன்றுவதில் வெளிப்படுத்தப்படுகின்றன. அவை முக்கியமாக சமச்சீராக இருக்கும், சிறிது நேரம் மறைந்துவிடும், பின்னர் தோன்றும். [ 6 ] சில நேரங்களில் நாக்கில் விரிசல்கள் உருவாகின்றன, சிறிய வலி உணர்வுகள் தோன்றும், உணர்திறன் சிதைந்துவிடும், சுவை மாறுகிறது. [ 7 ]
படிப்படியாக, புண்கள் வெண்மையான கோடுகளாக ஒன்றிணைந்து, ஆரோக்கியமான இளஞ்சிவப்பு நிற கோடுகளுடன் மாறி மாறி வருகின்றன. வெளிப்புறமாக, இது ஒரு வாஷ்போர்டை ஒத்திருக்கிறது. வாய் மற்றும் நாக்கின் முடி போன்ற லுகோபிளாக்கியா மெதுவாக முன்னேறுகிறது, தனிப்பட்ட மடிப்புகள் சளி சவ்வில் 3 மிமீ அளவு வரை பிளேக்குகளை உருவாக்குகின்றன, அவற்றின் எல்லைகள் தெளிவாக இல்லை மற்றும் அவை சுரண்டல் மூலம் அகற்றப்படுவதில்லை.
மேலே விவரிக்கப்பட்ட உள்ளூர்மயமாக்கலுடன் கூடுதலாக, இந்த நோயியல் பெண்களில் வுல்வா, கிளிட்டோரிஸ், கருப்பை வாய் மற்றும் ஆண்குறியின் தலையில் உள்ள ஆண்களில் மிகவும் குறைவாகவே நிகழ்கிறது, இது இயந்திர மற்றும் வேதியியல் காரணிகளால் எளிதாக்கப்படுகிறது (30 வயது மற்றும் அதற்கு மேற்பட்ட ஆண்களில் ஏற்படுகிறது).
எச்.ஐ.வி-யில் ஹேரி லுகோபிளாக்கியாவுடன் எடை இழப்பு, இரவில் அதிக வியர்வை, விவரிக்க முடியாத வயிற்றுப்போக்கு மற்றும் காய்ச்சல் தாக்குதல்கள் ஏற்படும்.
நிலைகள்
ஹேரி லுகோபிளாக்கியா என்பது சளி சவ்வுகளின் நீண்டகால நாள்பட்ட டிஸ்ட்ரோபிக் செயல்முறையாகும், இது பல நிலைகளைக் கடந்து செல்கிறது:
- செல்களின் பெருக்கம், பெருக்கம்;
- ஸ்குவாமஸ் எபிட்டிலியத்தின் கெரடினைசேஷன்;
- உயிரணுக்களின் ஸ்களீரோசிஸ் (நோயியல் மீளுருவாக்கம், இணைப்பு திசுக்களுடன் மாற்றுதல்).
படிவங்கள்
லுகோபிளாக்கியாவில் பல வகைகள் உள்ளன:
- தட்டையானது - துண்டிக்கப்பட்ட வெளிப்புறங்களுடன், ஸ்பேட்டூலாவால் அகற்ற முடியாத சற்று கடினமான படம் போல் தெரிகிறது;
- வார்ட்டி - 2-3 மிமீ விட்டம் மற்றும் வெண்மையான நிறம் கொண்ட உயர்த்தப்பட்ட தகடுகளால் குறிக்கப்படுகிறது;
- அரிப்பு - முதல் இரண்டு லுகோபிளாக்கியாக்களின் மையத்தில் அரிப்பு வடிவில் தோன்றும், சில நேரங்களில் விரிசல்கள் ஏற்படும்;
- புகைப்பிடிப்பவரின் லுகோபிளாக்கியா அல்லது டேப்பெனரின் லுகோபிளாக்கியா - கடினமான மற்றும் மென்மையான அண்ணத்தின் பகுதிகளில் உருவாகிறது, அங்கு அவை முற்றிலும் கெரடினைஸ் செய்யப்பட்டு, உமிழ்நீர் சுரப்பி குழாய்களின் வாய்கள் - சிவப்பு நிற புள்ளிகளுடன் குறுக்கிடப்பட்ட சாம்பல்-வெள்ளை நிறத்தைப் பெறுகின்றன;
- கேண்டிடல் - நாள்பட்ட கேண்டிடல் தொற்று இணைகிறது;
- ஹேரி லுகோபிளாக்கியா என்பது எப்ஸ்டீன்-பார் வைரஸால் ஏற்படும் ஒரு நோயாகும்.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹேரி லுகோபிளாக்கியாவின் விரும்பத்தகாத விளைவுகள் மற்றும் சிக்கல்களில் சுவை மாற்றங்கள், கேண்டிடா பூஞ்சை (கேண்டிடல் ஸ்டோமாடிடிஸ்) தொற்று காரணமாக வாய்வழி சளிச்சுரப்பியின் வீக்கம், வாயில் அசௌகரியம்: கூச்ச உணர்வு, எரியும் உணர்வு ஆகியவை அடங்கும்.
கண்டறியும் முடி நிறைந்த லுகோபிளாக்கியா
மருத்துவ படம் மற்றும் ஆய்வக சோதனைகளின் அடிப்படையில் இந்த நோயைக் கண்டறிதல் செய்யப்படுகிறது. மேல் எபிதீலியல் அடுக்கில் பாதிக்கப்பட்ட பகுதிகளின் "கரடுமுரடான தன்மையை" வெளிப்படுத்தும் ஹிஸ்டாலஜி செய்யப்படுகிறது. ஒரு ஸ்மியர் மேலோட்டமான தொற்று (கேண்டிடியாசிஸ்), சளி சவ்வின் கெரடினைசேஷன், எபிதீலியத்தின் சுழல் மற்றும் சிறுமணி அடுக்குகளின் தடித்தல் மற்றும் விரிவாக்கம் மற்றும் வீக்கம் ஆகியவற்றைக் காட்டலாம்.
ஒரு மியூகோசல் பயாப்ஸி எப்ஸ்டீன்-பார் வைரஸை வெளிப்படுத்துகிறது. எச்.ஐ.வி சோதனையும் பயன்படுத்தப்படுகிறது, மேலும் டி-ஹெல்பர் லிம்போசைட்டுகளின் எண்ணிக்கை தீர்மானிக்கப்படுகிறது (லுகோபிளாக்கியாவில் இது இயல்பை விட குறைவாக உள்ளது). பாலிமரேஸ் சங்கிலி எதிர்வினை (PCR), இம்யூனோஹிஸ்டோ கெமிஸ்ட்ரி, எலக்ட்ரான் மைக்ரோஸ்கோபி மற்றும் இன் சிட்டு கலப்பினமாக்கல் (ISH) போன்ற பல முறைகள் மூலம் EBV ஐக் கண்டறிய முடியும், பிந்தையது நோயறிதலுக்கான தங்கத் தரமாகக் கருதப்படுகிறது. [ 8 ]
கூடுதல் முறைகளில் ஒளிக்காட்சி கண்டறியும் நோக்கத்துடன் கூடிய கருவி பரிசோதனை (புற ஊதா கதிர்வீச்சு மற்றும் திசு ஒளியைக் கவனித்தல்), எலக்ட்ரான் நுண்ணோக்கி (எலக்ட்ரான் ஓட்டங்களை இயக்குவதன் மூலம், திசுக்களின் அமைப்பு துணை செல்லுலார் மற்றும் நுண் மூலக்கூறு மட்டத்தில் ஆய்வு செய்யப்படுகிறது) மற்றும் ஆப்டிகல் கோஹரன்ஸ் டோமோகிராஃபி பயன்பாடு ஆகியவை அடங்கும்.
வேறுபட்ட நோயறிதல்
வாய்வழி கேண்டிடியாஸிஸ், லிச்சென் பிளானஸ், மனித பாப்பிலோமா வைரஸால் ஏற்படும் வாய்வழி உள்-எபிதீலியல் நியோபிளாசியா மற்றும் வாய்வழி ஸ்குவாமஸ் செல் கார்சினோமா ஆகியவை வேறுபட்ட நோயறிதலில் அடங்கும். பெரும்பாலான சந்தர்ப்பங்களில், வாய்வழி ஹேரி லுகோபிளாக்கியாவை மருத்துவ ரீதியாகக் கண்டறிய முடியும் மற்றும் உறுதிப்படுத்தும் பயாப்ஸி தேவையில்லை.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை முடி நிறைந்த லுகோபிளாக்கியா
ஹேரி லுகோபிளாக்கியாவுக்கு பொதுவாக சிறப்பு சிகிச்சை தேவையில்லை, மேலும் இது எச்.ஐ.வி தொற்றுடன் தொடர்புடையதாக இருந்தால் பெரும்பாலும் HAART உடன் சரியாகிவிடும். [ 9 ] மருந்து சிகிச்சை முதன்மையாக எப்ஸ்டீன்-பார் வைரஸை அடக்குவதை நோக்கமாகக் கொண்டுள்ளது. சிறப்பு உணவுத் தேவைகளும் உள்ளன: காரமான, சூடான, உப்பு மற்றும் புளிப்பு உணவுகள் உணவில் இருந்து விலக்கப்பட்டுள்ளன.
வாய்வழி சளிச்சுரப்பியின் சிறப்பு கவனிப்பு தேவைப்படும், அதாவது கிருமி நாசினிகளால் கழுவுதல். திசு டிராபிசத்தை மேம்படுத்தும் உள்ளூர் தயாரிப்புகள் பயன்படுத்தப்படுகின்றன, பொது டானிக்குகள், பயோஸ்டிமுலண்டுகள் மற்றும் தேவைப்பட்டால், வலி நிவாரணிகள் தேவைப்படும்.
ஹேரி லுகோபிளாக்கியாவிற்கான சிகிச்சையானது நோயாளியின் ஆறுதலை மீட்டெடுப்பது, நாக்கின் இயல்பான தோற்றத்தை மீட்டெடுப்பது மற்றும் பிற வாய்வழி நோய்களைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. [ 10 ] பரிந்துரைக்கப்பட்ட சிகிச்சைகளில் அறுவை சிகிச்சை, முறையான வைரஸ் தடுப்பு சிகிச்சை மற்றும் மேற்பூச்சு சிகிச்சை ஆகியவை அடங்கும்.
மருந்துகள்
ஜெண்டியன் வயலட் என்பது ஒரு டிரிபீனைல்மீத்தேன் சாயமாகும், இது 1861 ஆம் ஆண்டில் சார்லஸ் லாட் என்பவரால் "வயலட் டி பாரிஸ்" என்ற பெயரில் ஒருங்கிணைக்கப்பட்டது. 1912 ஆம் ஆண்டில் சர்ச்மேன், விட்ரோ மற்றும் விலங்கு மாதிரிகளில் கிராம்-பாசிட்டிவ் நுண்ணுயிரிகளுக்கு எதிராக படிக வயலட்டின் பாக்டீரியோஸ்டேடிக் செயல்பாட்டையும், பல கேண்டிடா இனங்களுக்கு எதிராக இந்த முகவரின் ஆன்டிமைகோடிக் செயல்பாட்டையும் நிரூபித்தார். [ 11 ] அப்போதிருந்து, பல ஆய்வுகள் பாக்டீரியா எதிர்ப்பு மற்றும் பூஞ்சை காளான் செயல்பாட்டை மதிப்பிட்டுள்ளன.
EBV வைரஸ் தயாரிப்புகள் வினைத்திறன் மிக்க ஆக்ஸிஜன் இனங்கள் உருவாவதைத் தூண்டுகின்றன என்பதன் அடிப்படையில் ஜென்டியன் வயலட்டின் ஆன்டிவைரல் பண்புகள் ஆராயப்பட்டன, மேலும் ஜென்டியன் வயலட் வினைத்திறன் மிக்க ஆக்ஸிஜன் இனங்களின் சக்திவாய்ந்த தடுப்பானாகும்.[ 12 ] படிக வயலட் நன்கு பொறுத்துக்கொள்ளக்கூடியது, மனித பயன்பாட்டிற்கு அங்கீகரிக்கப்பட்டது மற்றும் மலிவானது என்பதைக் கருத்தில் கொண்டு, பண்டார்கர் மற்றும் பலர்.[ 13 ] எச்.ஐ.வி பாதித்த ஒருவருக்கு ஹேரி லுகோபிளாக்கியாவுக்கு மேற்பூச்சு சிகிச்சையாக ஜென்டியன் வயலட் (2%) ஐப் பயன்படுத்தி ஒரு ஆய்வை நடத்தினர். ஜென்டியன் வயலட் ஒரு மாதத்திற்கு மூன்று முறை புண் மீது மேற்பூச்சாகப் பயன்படுத்தப்பட்டது. ஒரு மாத பின்தொடர்தலுக்குப் பிறகு நோயின் முழுமையான பின்னடைவு காணப்பட்டது மற்றும் ஒரு வருட சிகிச்சைக்குப் பிறகு எந்த மறுபிறப்பும் காணப்படவில்லை.
போடோஃபிலின் என்பது போடோஃபிலம் பெல்டேட்டமின் வேர்த்தண்டுக்கிழங்குகள் மற்றும் வேர்களில் இருந்து எடுக்கப்படும் உலர்ந்த, ஆல்கஹால் சாறு ஆகும். இது கொழுப்பில் கரையக்கூடிய பொருளாகும், இது செல் சவ்வுகளை ஊடுருவி செல் நகலெடுப்பதில் தலையிடுகிறது; இது பொதுவாக ஒரு மேற்பூச்சு கீமோதெரபியூடிக் முகவராகப் பயன்படுத்தப்படுகிறது. [ 14 ] இது மலிவானது, பயன்படுத்த எளிதானது மற்றும் நீண்ட காலத்திற்கு பயனுள்ளதாக இருக்கும்.
ஹேரி லுகோபிளாக்கியாவுக்கு மேற்பூச்சு சிகிச்சையாக 25% போடோபிலின் ஆல்கஹால் கரைசலைப் பயன்படுத்துவதன் முடிவுகள் குறிப்பிடத்தக்கவை, குறிப்பாக பயன்பாட்டிற்குப் பிறகு முதல் வாரத்தில். ஒரு வழக்குத் தொடரில், ஒன்பது நோயாளிகளுக்கு பென்சாயின் கலவையின் டிஞ்சரில் 25% போடோபிலின் சோல் சிகிச்சை அளிக்கப்பட்டது. முடிவுகள் அனைத்து புண்களின் முழுமையான பின்னடைவைக் காட்டின: ஒரு வாரத்திற்குள் ஐந்து நோயாளிகள் மற்றும் ஒரு வாரம் கழித்து இரண்டாவது பயன்பாட்டிற்குப் பிறகு நான்கு பேர். இந்த நான்கு நோயாளிகளுக்கு அதிக விரிவான புண்கள் இருந்தன. மற்றொரு ஆய்வில், ஹேரி லுகோபிளாக்கியா உள்ள ஆறு ஆண் நோயாளிகளுக்கு தினமும் ஒரு முறை 25% போடோபிலினுடன் சிகிச்சை அளிக்கப்பட்டது மற்றும் அனைத்து புண்களும் மூன்று முதல் ஐந்து நாட்களில் குணமடைவது உறுதி செய்யப்பட்டது. [ 15 ] கவுடி மற்றும் பலர் நாக்கில் ஹேரி லுகோபிளாக்கியா கொண்ட பத்து எச்.ஐ.வி-பாதிக்கப்பட்ட நோயாளிகளை மதிப்பீடு செய்தனர் மற்றும் ஒரு பக்கத்தில் 25% போடோபிலின் பிசின் கரைசலை ஒரு மேற்பூச்சுப் பயன்பாட்டால் சிகிச்சை அளித்தனர். மறுபக்கம் ஒரு கட்டுப்பாட்டாகப் பயன்படுத்தப்பட்டது. ஆய்வின் இரண்டாவது, ஏழாவது மற்றும் முப்பது நாட்களில் நோயாளிகள் மதிப்பீடு செய்யப்பட்டனர். அவர்கள் குறுகிய கால சுவை, எரியும் மற்றும் வலியில் ஒரு சிறிய மாற்றத்தை விவரித்தனர். குறிப்பாகப் பயன்படுத்திய இரண்டாவது நாளில், புண்கள் மீண்டும் குணமடைந்தன.
முடி நிறைந்த லுகோபிளாக்கியாவிற்கான மேற்பூச்சு சிகிச்சையில் பொதுவாகப் பயன்படுத்தப்படும் அளவு 10 முதல் 20 மி.கி. போடோபிலின் வரை இருந்தது.
ஆன்டிவைரல் சிகிச்சையில் அசைக்ளோவிர், வாலாசிக்ளோவிர், ஃபாம்சிக்ளோவிர் போன்ற மருந்துகள் அடங்கும். டெசிக்ளோவிர், வாலாசிக்ளோவிர், அசைக்ளோவிர் மற்றும் கான்சிக்ளோவிர் போன்ற முறையான வைரஸ் தடுப்பு மருந்துகளை நிறுத்திய பிறகு, ஹேரி லுகோபிளாக்கியாவின் மறுபிறப்புகள் பெரும்பாலும் காணப்பட்டன. [ 16 ]
அசைக்ளோவிர் என்பது ஒரு கீமோதெரபியூடிக் ஆன்டிவைரல் முகவர் ஆகும், இது ஹெர்பெஸ் சிம்ப்ளக்ஸ் வைரஸ் வகைகள் I மற்றும் II, EBV, வெரிசெல்லா ஜோஸ்டர் வைரஸ் மற்றும் சைட்டோமெகலோவைரஸ் ஆகியவற்றிற்கு எதிராக மிகவும் பயனுள்ளதாக இருக்கும். மேற்பூச்சு அசைக்ளோவிர் கிரீம் பயன்படுத்தும் ஒரே ஆய்வு ஃபிகாரா மற்றும் பலர் நடத்தியது. [ 17 ] ஆசிரியர்கள் 120 எச்.ஐ.வி-பாசிட்டிவ் நோயாளிகளில் 23 பேரில் (19%) ஹேரி லுகோபிளாக்கியாவைக் கண்டறிந்தனர், மேலும் இரண்டு நோயாளிகளில் நோயின் முழுமையான தீர்வு மற்றும் ஒரு நோயாளியில் அசைக்ளோவிர் கிரீம் மேற்பூச்சுப் பயன்பாட்டிற்குப் பிறகு பகுதி பின்னடைவைக் கண்டறிந்தனர்.
அசைக்ளோவிர் - மாத்திரைகள், பரிந்துரைக்கப்பட்ட தினசரி டோஸ் 800 மி.கி (ஒரு மாத்திரையில் 200 மி.கி உள்ளது), 5 அளவுகளாக பிரிக்கப்பட்டுள்ளது. இது 2 வயதுக்குட்பட்ட குழந்தைகளுக்கு பரிந்துரைக்கப்படவில்லை, கர்ப்பிணி மற்றும் பாலூட்டும் பெண்கள் நன்மை-ஆபத்து விகிதத்தை கணக்கில் எடுத்துக்கொண்டு எச்சரிக்கையுடன் இதைப் பயன்படுத்த வேண்டும். பக்க விளைவுகளில் குமட்டல், வயிற்றுப்போக்கு, சோர்வு, அரிப்பு, சொறி, தலைவலி, தலைச்சுற்றல் ஆகியவை அடங்கும். இரத்த சோகை, மஞ்சள் காமாலை மற்றும் ஹெபடைடிஸ் உருவாகலாம். கூறுகளுக்கு ஒவ்வாமை ஏற்பட்டால், சிறுநீரகம் மற்றும் கல்லீரல் பற்றாக்குறை உள்ள நோயாளிகள் மற்றும் வயதானவர்கள் அளவைக் குறைக்க வேண்டும் என்றால் இந்த மருந்து முரணாக உள்ளது.
எச்.ஐ.வி நோய்த்தொற்றின் பின்னணியில் நோய் ஏற்பட்டால், தலைகீழ் டிரான்ஸ்கிரிப்டேஸ் தடுப்பான்கள் பயன்படுத்தப்படுகின்றன: ஜிடோவுடின், டிடனோசின்.
கேண்டிடல் தொற்று பூஞ்சை காளான் மருந்துகளால் சிகிச்சையளிக்கப்படுகிறது: ஃப்ளூகோனசோல், கெட்டோகோனசோல்.
சிகிச்சையின் முதல் நாளில் ஃப்ளூகோனசோல் - காப்ஸ்யூல்கள், 200-400 மி.கி., பின்னர் 1-3 வாரங்களுக்கு 100-200 மி.கி., நிவாரணம் கிடைக்கும் வரை எடுக்கப்படுகிறது. இந்த வடிவத்தில் உள்ள குழந்தைகளுக்கு, பொதுவாக 5 ஆண்டுகளுக்குப் பிறகு, ஒரு காப்ஸ்யூலை விழுங்க முடிந்தவுடன், மருந்து கொடுக்கப்படலாம். அவர்களுக்கான ஆரம்ப தினசரி டோஸ் 6 மி.கி/கி.கி., பராமரிப்பு - 3 மி.கி/கி.கி.
சாத்தியமான பக்க விளைவுகள் தூக்கம், தூக்கமின்மை, இரத்த சோகை, வயிற்றுப்போக்கு, குமட்டல், தலைவலி, வாய் வறட்சி, அதிகரித்த பிலிரூபின் அளவு, டிரான்ஸ்மினேஸ்கள். சில மருந்துகளுடன் (டெர்பெனாடின், சிசாப்ரைடு, அஸ்டெமிசோல், முதலியன) இணைந்து சிகிச்சையளிப்பதற்கு முரண்பாடுகள் உள்ளன.
ஹேரி லுகோபிளாக்கியாவின் சிகிச்சையில், உள்ளூர் கெரடோலிடிக்ஸ் மற்றும் ரெட்டினோயிக் அமில தயாரிப்புகளும் பயன்படுத்தப்படுகின்றன.
வைட்டமின்கள்
லுகோபிளாக்கியா சிகிச்சைக்கு வைட்டமின் சிகிச்சை பொருத்தமானது. டோகோபெரோல் அசிடேட் மற்றும் ரெட்டினோலின் எண்ணெய் கரைசல்கள் வாய்வழியாக பரிந்துரைக்கப்படுகின்றன. விழுங்குவதற்கு முன், அவை சிறிது நேரம் வாயில் வைக்கப்படுகின்றன.
ரெட்டினாய்டுகள் ஹேரி லுகோபிளாக்கியாவில் லாங்கர்ஹான்ஸ் செல்களை பண்பேற்றம் செய்வதற்குப் பொறுப்பான கெரடினைசிங் முகவர்கள் ஆகும். பன்னிரண்டு நோய்களில் தினமும் இரண்டு முறை 0.1% வைட்டமின் A மேற்பூச்சுப் பயன்பாடு செய்யப்பட்டது மற்றும் 10 நாட்களுக்குப் பிறகு புண்கள் பின்னடைவு காணப்பட்டது.[ 18 ] 22 நோயாளிகளில் 15-20 நாட்களுக்கு ட்ரெடினோயின் கரைசல் (ரெடின்-ஏ) தினசரி பயன்பாடு செய்யப்பட்டது மற்றும் 37 நோயாளிகளுக்கு சிகிச்சை அளிக்கப்படவில்லை. சிகிச்சையளிக்கப்பட்ட நோயாளிகளில் 69% பேரில் புண்கள் குணமடைந்ததும், சிகிச்சையளிக்கப்படாத நோயாளிகளில் 10.8% பேரில் தன்னிச்சையான பின்னடைவு காணப்பட்டது.[ 19 ] ரெட்டின்-ஏ ஒரு விலையுயர்ந்த மருந்து மற்றும் நீண்டகால பயன்பாட்டிற்குப் பிறகு எரியும் உணர்வை ஏற்படுத்துகிறது.[ 20 ]
ரிபோஃப்ளேவின் உள்ளிட்ட வைட்டமின்கள் சி, பி குழு, மற்றும் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்தும் பிற பயன்படுத்தப்படுகின்றன.
பிசியோதெரபி சிகிச்சை
ஹேரி லுகோபிளாக்கியா சிகிச்சை நெறிமுறையில் பிசியோதெரபியூடிக் முறைகள் சேர்க்கப்பட்டுள்ளன. இவை டைதர்மோகோகுலேஷன் மற்றும் கிரையோடெஸ்ட்ரக்ஷன் - ஹைப்பர்கெராடோசிஸ் பகுதிகளை அகற்றப் பயன்படுத்தப்படும் நடைமுறைகள்.
நாட்டுப்புற வைத்தியம்
நாட்டுப்புற முறைகளில், நீங்கள் ஒரு கிருமி நாசினிகள் விளைவைக் கொண்ட மருத்துவ மூலிகைகளின் காபி தண்ணீருடன் மவுத்வாஷைப் பயன்படுத்தலாம்: கெமோமில் பூக்கள், லிண்டன் மலரும், முனிவர்.
அறுவை சிகிச்சை
முடி நிறைந்த லுகோபிளாக்கியாவுக்கு அறுவை சிகிச்சை மூலம் அறுவை சிகிச்சை செய்வது மிகவும் நவீனமானது. லேசர் நீக்கம் என்பது சளிச்சவ்வின் மேற்பரப்பில் இருந்து பொருளை அகற்ற லேசர் கற்றையைப் பயன்படுத்துகிறது, அது வெறுமனே ஆவியாகிறது. மற்றொரு முறை, கிரையோதெரபி, பரவலான பயன்பாட்டைப் பெறவில்லை.
அறுவை சிகிச்சை மூலம் ஹேரி லுகோபிளாக்கியாவை அகற்றிய மூன்று மாதங்களுக்கு எந்த மறுபிறப்பும் காணப்படவில்லை. இருப்பினும், பெரும்பாலான நோயாளிகள் மூன்று மாத கண்காணிப்பிற்குப் பிறகு புதிய புண்களை உருவாக்கினர்.[ 21 ]
இதைக் கருத்தில் கொண்டு, அறுவை சிகிச்சையை முறையான சிகிச்சையுடன் ஒப்பிட்டுப் பார்த்தால், உள்ளூர் சிகிச்சையானது நோயாளிகளுக்கு பரிந்துரைக்கப்பட வேண்டும், ஏனெனில் இது முறையான பக்க விளைவுகளை ஏற்படுத்தாது, குறைவான ஊடுருவக்கூடியது மற்றும் நீண்ட காலத்திற்கு பயனுள்ளதாக இருக்கும். [ 22 ]
தடுப்பு
நோயைத் தடுக்க எந்த தடுப்பு நடவடிக்கைகளும் இல்லை.
முன்அறிவிப்பு
பாதி நிகழ்வுகளில், சிகிச்சைக்குப் பிறகு நோய் நிலைபெறுகிறது. அதே விகிதம் சிக்கல்களுக்கு உட்பட்டது (புதிய குவியங்களின் தோற்றம்). எப்ஸ்டீன்-பார் வைரஸ் நீங்காது, சிகிச்சையானது அதன் உற்பத்தி நகலெடுப்பை மட்டுமே அடக்குகிறது.
ஹேரி லுகோபிளாக்கியா மரணத்திற்கு வழிவகுக்காது என்றாலும், நோயெதிர்ப்பு குறைபாட்டின் பின்னணியில் அதன் வெளிப்பாடு மிகவும் ஆபத்தான சமிக்ஞையாகும், இது ஆயுட்காலம் (பொதுவாக 1.5-2 ஆண்டுகள்) சாதகமற்ற முன்கணிப்பைக் குறிக்கிறது.

