கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ப்ளூரோப்நிமோனியாவின் வகைகள்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
நுரையீரல் சேதத்தின் அளவைப் பொறுத்து நிமோனியா வகைப்படுத்தப்படுகிறது. அழற்சி செயல்முறை நாளங்கள் மற்றும் அல்வியோலிக்கு பரவாமல், லோப்களை மட்டுமே பாதித்தால், நாம் ப்ளூரோப்நிமோனியா அல்லது லோபார் நிமோனியா பற்றிப் பேசுகிறோம் - இது வைரஸ்கள், நுண்ணுயிரிகள் அல்லது பூஞ்சைகளால் ஏற்படக்கூடிய ஒரு தொற்று நோய். இதையொட்டி, பல்வேறு வகையான ப்ளூரோப்நிமோனியாக்கள் உள்ளன, அவற்றை ஒரு மருத்துவ நிபுணரால் மட்டுமே அடையாளம் காண முடியும்.
இன்று, சில அம்சங்களில் வேறுபடும் பல ப்ளூரோப்நிமோனியாக்கள் உள்ளன. நோய்க்கான உகந்த சிகிச்சையைத் தேர்ந்தெடுப்பதற்கு, முதலில், இத்தகைய வகைப்பாடு அவசியம்.
படிவங்கள்
பல்வேறு வகையான ப்ளூரோநிமோனியாக்களின் பிரிவு மருத்துவ, காரணவியல் மற்றும் பிற அறிகுறிகளை அடிப்படையாகக் கொண்டது. எடுத்துக்காட்டாக, ஆஸ்பிரேஷன், போஸ்ட்-ட்ராமாடிக், அறுவை சிகிச்சைக்குப் பிந்தைய ப்ளூரோநிமோனியா, அத்துடன் வைரஸ், பாக்டீரியா, பூஞ்சை போன்றவை வேறுபடுகின்றன. ப்ளூரோநிமோனியாவின் அடிப்படை வகைகள், அவற்றின் அம்சங்கள் மற்றும் முக்கிய பண்புகளைக் கருத்தில் கொள்வோம்.
தொற்று ப்ளூரோப்நிமோனியா
தொற்று முகவரைப் பொறுத்து பல வகையான ப்ளூரோநிமோனியா வேறுபடுகிறது. சிகிச்சை முறை மற்றும் பயன்படுத்தப்படும் முறைகள் மற்றும் மருந்துகள் அதைப் பொறுத்தது என்பதால், தொற்றுநோயை அடையாளம் காண்பது கட்டாயமாகும். தொற்று ப்ளூரோநிமோனியா பின்வருமாறு வகைப்படுத்தப்படுகிறது:
- வைரஸ் ப்ளூரோநிமோனியா வைரஸ்களால் ஏற்படுகிறது மற்றும் இன்ஃப்ளூயன்ஸா அல்லது கடுமையான சுவாச வைரஸ் தொற்றுகளுக்கு முறையற்ற சிகிச்சை அல்லது சிகிச்சையளிக்கப்படாததன் சிக்கலாக இருக்கலாம். குறைவாகவே, இது ஒரு முதன்மை தொற்று ஆகும். ப்ளூரோநிமோனியாவில் வைரஸை அடையாளம் காண்பது நோயறிதல் ரீதியாக கடினம், எனவே பரந்த அளவிலான செயல்பாட்டைக் கொண்ட ஆன்டிவைரல் முகவர்கள் பெரும்பாலும் சிகிச்சைக்காக பரிந்துரைக்கப்படுகின்றன, அத்துடன் பல்வேறு அறிகுறி மருந்துகளும் பரிந்துரைக்கப்படுகின்றன.
- மைக்கோபிளாஸ்மா எனப்படும் ஒரு சிறப்பு வகை நுண்ணுயிரி நுரையீரல் திசுக்களில் ஊடுருவிய பிறகு மைக்கோபிளாஸ்மா நிமோனியா ஏற்படுகிறது. இந்த நோய் பெரும்பாலும் குழந்தை பருவத்திலும் இளமைப் பருவத்திலும் பதிவு செய்யப்படுகிறது. இது குறிப்பிட்ட அறிகுறிகள் இல்லாமல் மறைந்திருக்கும், ஆனால் பாக்டீரியா எதிர்ப்பு மருந்துகளுடன் சிகிச்சைக்கு நன்கு பதிலளிக்கிறது.
- பூஞ்சை நிமோனியா மற்றும் ப்ளூரோநிமோனியா ஆகியவை பூஞ்சை நோய்க்கிருமிகள் உட்பட பல்வேறு வகையான தொற்றுநோய்களால் ஏற்படலாம். பூஞ்சை ப்ளூரோநிமோனியா முழுமையான நோயறிதலுக்குப் பிறகுதான் கண்டறியப்படுகிறது, ஏனெனில் இந்த வகை நோயின் மருத்துவ அறிகுறிகள் பொதுவாக குறைவாகவே இருக்கும், அறிகுறிகள் மங்கலாகவும் தெளிவற்றதாகவும் இருக்கும், மேலும் பெரும்பாலும் நுண்ணுயிர் சேதத்தின் உன்னதமான வெளிப்பாடுகளுடன் ஒத்துப்போவதில்லை. இந்த நோய் அச்சு பூஞ்சைகள், கேண்டிடா, உள்ளூர் டைமார்பிக் பூஞ்சைகள், நிமோசிஸ்ட்கள் ஆகியவற்றால் ஏற்படலாம். பெரும்பாலும், "குற்றவாளி" கேண்டிடா அல்பிகான்ஸ், அதே போல் ஆஸ்பெர்கிலி அல்லது நிமோசிஸ்ட்கள் - அதாவது, நுரையீரல் திசுக்களை மையமாகக் கொண்ட ஒரு தொற்று. மனித உடலில் உள்ள வெளிப்புற குவியங்கள் மற்றும் பிற மைக்கோடிக் குவியங்களிலிருந்து நோய்க்கிருமிகள் சுவாச அமைப்பில் நுழையலாம். எடுத்துக்காட்டாக, கேண்டிடா தோல் மற்றும் சளி நுண்ணுயிரிகளின் நிரந்தர அங்கமாகும், ஆனால் சில சூழ்நிலைகளில் அது செயல்படுத்தப்பட்டு நோய்க்கிருமியாக மாறக்கூடும்: இதன் விளைவாக, நியூமோமைகோசிஸ் உருவாகிறது. நுரையீரலில் பூஞ்சை தொற்றுக்கான சிகிச்சை நீண்ட காலமாகும், இது ஒரு சக்திவாய்ந்த பூஞ்சை எதிர்ப்பு போக்கைப் பயன்படுத்துகிறது.
- ஆக்டினோபாசிலோசிஸ் ப்ளூரோப்நியூமோனியா, கிராம்-எதிர்மறை காப்ஸ்யூல் உருவாக்கும் ப்ளூமார்பிக் தடியான ஆக்டினோபாசில்லஸால் ஏற்படுகிறது. இந்த நோய் ரூமினன்ட்களை மட்டுமே பாதிக்கிறது: கால்நடைகள், பன்றிகள் மற்றும், குறைவாக அடிக்கடி, செம்மறி ஆடுகள். மற்ற விலங்குகள் மற்றும் மனிதர்கள் தொற்றுநோயிலிருந்து நோய் எதிர்ப்பு சக்தி கொண்டவை மற்றும் நோய்வாய்ப்படுவதில்லை. முன்னதாக, 1983 க்கு முன்பு, இந்த நோய் "ஹீமோபிலஸ் ப்ளூரோப்நியூமோனியா" என்று அழைக்கப்பட்டது: இந்த நேரத்தில், இந்த சொல் வழக்கற்றுப் போனதாகக் கருதப்படுகிறது, ஏனெனில் முன்னர் ஹீமோபிலஸ் இனத்தைச் சேர்ந்தது என்று வகைப்படுத்தப்பட்ட நோய்க்கிருமி, இப்போது ஆக்டினோபாசில்லஸ் இனத்திற்கு நகர்த்தப்பட்டுள்ளது.
மற்றொரு கால்நடை மருத்துவச் சொல் "தொற்றும் ப்ளூரோநிமோனியா". இது ஒரு விலங்கிலிருந்து மற்றொரு விலங்கிற்கு எளிதில் பரவி, பரவலான நோயை ஏற்படுத்தும் ஒரு தொற்றும் வகை நிமோனியாவைக் குறிக்கிறது. நோய்க்கிருமி பொதுவாக மைக்கோபிளாஸ்மா மியூகோயிட்ஸ் ஆகும். தொற்றும் ப்ளூரோநிமோனியாவிலிருந்து மீண்ட விலங்குகள் தொற்றுக்கு நோய் எதிர்ப்பு சக்தியைப் பெறுகின்றன.
சீழ்பிடித்த ப்ளூரோநிமோனியா
சீழ்பிடித்த ப்ளூரோநிமோனியாவைப் பற்றிப் பேசும்போது, நுரையீரலின் தொற்று சீழ்-நெக்ரோடிக் அழிவின் குவியங்கள் இருப்பதைக் குறிக்கிறோம். இவை திசு சிதைவின் பல சீழ்-நெக்ரோடிக் பகுதிகள், மேலும் ஆரோக்கியமான நுரையீரல் திசுக்களுடன் தெளிவான எல்லை இல்லை. சிறப்பியல்பு அழிவு செயல்முறைகள் இருப்பதால், பல நிபுணர்கள் இந்த நோயை "அழிவு தரும் ப்ளூரோநிமோனியா" என்று அழைக்கின்றனர்.
நுரையீரலில், சங்கம வகையின் திசு உருகும் மண்டலங்கள் உருவாகின்றன. நோயியலின் முக்கிய காரணியாக ஸ்டேஃபிளோகோகஸ் ஆரியஸ் கருதப்படுகிறது, ஆனால் க்ளெப்சில்லா மற்றும் பிற என்டோரோபாக்டீரியாக்கள், அத்துடன் ஹீமோலிடிக் ஸ்ட்ரெப்டோகாக்கஸ், நிமோகாக்கஸ் மற்றும் காற்றில்லா நுண்ணுயிரிகளாலும் சேதம் ஏற்படுகிறது.
சீழ்பிடித்த ப்ளூரோப்நியூமோனியாவின் வளர்ச்சிக்கான மிகவும் பொதுவான காரணம், ஓரோபார்னீஜியல் சுரப்புகளின் ஆசை மற்றும் நிணநீர் மற்றும் இரத்த நாளங்களுக்கு அருகில் உள்ள உடலின் உள்ளே சீழ் மிக்க தொற்று குவியங்கள் இருப்பது என்று கருதப்படுகிறது.
இந்த நோயின் அறிகுறிகள் மொத்த நிமோனியாவின் அறிகுறிகளைப் போலவே இருக்கும்.
சமூகத்தால் பெறப்பட்ட ப்ளூரோப்நிமோனியா
சமூகத்தால் பெறப்பட்ட ப்ளூரோநிமோனியா என்பது ஒரு வகையான அழற்சி நுரையீரல் செயல்முறையாகும், இதில் தொற்று முகவர் ஒரு மருத்துவமனை அல்லது பிற மருத்துவ மற்றும் தடுப்பு நிறுவனத்திற்கு வெளியே சுவாச மண்டலத்திற்குள் நுழைகிறது. இந்த வகையான ப்ளூரோநிமோனியா பாக்டீரியா அல்லது வைரஸாக இருக்கலாம், மேலும் பரவும் பாதை வான்வழி.
பெரும்பாலான நோயாளிகளில், சிகிச்சையளிக்கப்படாத கடுமையான சுவாச வைரஸ் தொற்று அல்லது இன்ஃப்ளூயன்ஸா தொற்று, டிராக்கிடிஸ் அல்லது மூச்சுக்குழாய் அழற்சிக்குப் பிறகு அழற்சி எதிர்வினை தூண்டப்படுகிறது.
நோய்க்கிருமி மேல் சுவாசக் குழாயிலிருந்து இறங்கு பாதை வழியாக நுரையீரலுக்குள் நுழைகிறது. நோயெதிர்ப்பு பாதுகாப்பு பலவீனமடைந்தால், உடலுக்கு புதிய அழற்சி குவியங்களை சமாளிப்பது கடினமாகிவிடும். இதன் விளைவாக, தொற்று நுரையீரல் திசுக்களில் குடியேறி, கடுமையான ப்ளூரோப்நிமோனியா உருவாகிறது.
பெரும்பாலும், சமூகம் வாங்கிய ப்ளூரோநிமோனியா நோயாளிகளுக்கு ஏற்கனவே நாள்பட்ட மூச்சுக்குழாய் அழற்சி போன்ற பல்வேறு நாள்பட்ட சுவாச செயல்முறைகள் உள்ளன. சில நிலைமைகள் உருவாக்கப்படும்போது, நோயெதிர்ப்பு அமைப்பு பலவீனமடையும் போது இந்த நோய் தீவிரமாகிறது. சிகிச்சை தாமதமானாலோ அல்லது புறக்கணிக்கப்பட்டாலோ, ப்ளூரோநிமோனியா உருவாகலாம்.
ஹைப்போஸ்டேடிக் நிமோனியா
இந்த நோயின் ஒரு சிறப்பு வடிவம் ஹைப்போஸ்டேடிக் ப்ளூரோப்நிமோனியா ஆகும், இது பெரும்பாலும் இரண்டாம் நிலை. பெரும்பாலும், சிறிய சுற்றோட்ட அமைப்பில் இரத்த ஓட்டம் நீண்ட காலமாக தேங்கி நிற்பதன் விளைவாக இந்த நோய் உருவாகிறது, இது நுரையீரல் திசுக்களின் டிராபிசத்தை வழங்க வேண்டும். பலவீனமான இரத்த ஓட்டம் நுரையீரலில் போதை பொருட்கள் குவிவதற்கு வழிவகுக்கிறது. பிசுபிசுப்பான சளி உருவாகிறது, இதற்கு நுண்ணுயிரிகள் தீவிரமாக பெருகும் - பொதுவாக ஸ்ட்ரெப்டோகாக்கி மற்றும் ஸ்டேஃபிளோகோகி, இது ஒரு புதிய அழற்சி செயல்முறையை ஏற்படுத்துகிறது.
ஹைப்போஸ்டேடிக் அல்லது கண்ஜெஸ்டிவ் ப்ளூரோப்நிமோனியா பொதுவாக நீண்ட காலமாக படுத்துக் கொண்டிருக்கும் நோயாளிகளுக்கும், காயங்கள் அல்லது உடலியல் நோய்க்குறியியல் காரணமாக அசையவும் சாதாரண வாழ்க்கையை நடத்தவும் முடியாதவர்களுக்கும் தோன்றும். இதனால், முதன்மை நோய்கள் மாரடைப்பு, பக்கவாதம், நீரிழிவு, புற்றுநோய் போன்றவையாக இருக்கலாம். நீண்ட நேரம் கிடைமட்டமாக இருப்பது இரத்த ஓட்டத்தை மோசமாக்கி திசு நெரிசலை ஏற்படுத்துகிறது.
காயத்தின் அளவைப் பொறுத்து ப்ளூரோப்நிமோனியாவின் வகைகள்
வலது நுரையீரல் மூன்று மடல்களாகவும், இடது - இரண்டு மடல்களாகவும் பிரிக்கப்பட்டுள்ளது. இதையொட்டி, ஒவ்வொரு மடலும் பிரிவுகளாகப் பிரிக்கப்பட்டுள்ளது - ஒரு பிரிவு மூச்சுக்குழாய் மற்றும் நுரையீரல் தமனியின் ஒரு குறிப்பிட்ட கிளையால் காற்றோட்டமான பாரன்கிமாட்டஸ் மண்டலங்கள்.
அழற்சி எதிர்வினை ஒரு நுரையீரல் மடலில் அமைந்தால், அது லோபார் ப்ளூரோப்நிமோனியா என்றும், இரண்டு மடல்களிலும், இது பைலோபார் ப்ளூரோப்நிமோனியா என்றும் அழைக்கப்படுகிறது. ஒருதலைப்பட்ச மற்றும் இருதரப்பு லோபார் ப்ளூரோப்நிமோனியாவும் வேறுபடுகின்றன. மருத்துவ படம் மற்றும் சிகிச்சை நடவடிக்கைகள் நோயின் மற்ற வகைகளைப் போலவே இருக்கின்றன.
கூடுதலாக, நிபுணர்கள் பின்வரும் வகையான லோபார் நோயியலை அடையாளம் கண்டுள்ளனர்:
- பிரிவு ப்ளூரோப்நிமோனியா - நுரையீரல் மடலின் ஒரு பகுதிக்கு சேதம் ஏற்படுவதால் வகைப்படுத்தப்படுகிறது;
- பாலிசெக்மென்டல் ப்ளூரோப்நிமோனியா - ஒரே நேரத்தில் பல லோபார் பிரிவுகளுக்கு சேதம் ஏற்படுவதைக் குறிக்கிறது;
- மேல் மடல் ப்ளூரோப்நிமோனியா வலது அல்லது இடது பக்கமாக இருக்கலாம் மற்றும் நுரையீரலின் மேல் மடலுக்கு சேதம் ஏற்படுவதைக் குறிக்கிறது;
- நோயியல் செயல்முறையின் உள்ளூர்மயமாக்கலைப் பொறுத்து, கீழ் மடல் ப்ளூரோப்நிமோனியா வலது அல்லது இடது பக்கமாகவும் இருக்கலாம்;
- நடுத்தர மடல் ப்ளூரோப்நிமோனியா என்பது வலது நுரையீரலின் நடுத்தர மடலில் ஏற்படும் ஒரு அழற்சி செயல்முறையாகும் (இடது நுரையீரலில் நடுத்தர மடல் இல்லை);
- மொத்தம் - முழு நுரையீரல் புலத்திற்கும் (வலது மற்றும் இடது நுரையீரலின் அனைத்து மடல்களுக்கும்) சேதம் ஏற்படுகிறது;
- சப்டோடல் ப்ளூரோப்நிமோனியா - இந்த வடிவத்திற்கு, ஒரு நுரையீரலின் இரண்டு மடல்களுக்கும் சேதம் ஏற்படுவது பொதுவானது;
- குவிய ப்ளூரோப்நிமோனியா, அருகிலுள்ள திசுக்களுக்கு பரவாமல், அழற்சியின் மையத்தின் தெளிவான உள்ளூர்மயமாக்கலைக் குறிக்கிறது;
- சப்ப்ளூரல் ப்ளூரோப்நிமோனியா என்பது நுரையீரலின் சப்ப்ளூரல் பகுதியில் உள்ளூர்மயமாக்கப்பட்ட ஒரு அழற்சி செயல்முறையாகும்;
- அடித்தள ப்ளூரோப்நிமோனியா - நுரையீரலின் கீழ் பகுதியில் ஏற்படும் அழற்சி எதிர்வினையால் வகைப்படுத்தப்படுகிறது.
இந்த வகைப்பாடு அழற்சி எதிர்வினையின் அளவை அடிப்படையாகக் கொண்டது. அறிகுறிகளின் தீவிரம் காயத்தின் அளவைப் பொறுத்தது: வீக்கம் எவ்வளவு விரிவானதோ, அவ்வளவு ஆழமான மற்றும் தெளிவான மருத்துவ படம். [ 1 ]
சங்கம ப்ளூரோப்நிமோனியா
ப்ளூரோப்நியூமோனியாவின் சங்கம வடிவத்தில், வலிமிகுந்த கோளாறுகள் நுரையீரலின் பல பகுதிகளை ஒரே நேரத்தில் பாதிக்கின்றன, அல்லது ஒரு நுரையீரல் மடலைக் கூட பாதிக்கின்றன. பாதிக்கப்பட்ட பக்கத்தில் சுவாச செயல்பாட்டில் ஒரு உச்சரிக்கப்படும் பின்னடைவு உள்ளது, மேலும் சுவாச செயலிழப்பு (மூச்சுத் திணறல், சயனோசிஸ்) அறிகுறிகள் அதிகரிக்கின்றன.
சங்கமமான ப்ளூரோநிமோனியா ஊடுருவல் மாற்றங்களால் வகைப்படுத்தப்படுகிறது, இதன் பின்னணியில் சுருக்கப்பட்ட ஊடுருவல் மண்டலங்கள் மற்றும் (அல்லது) அழிவுகரமான குழிகள் உள்ளன. "சங்கமம்" என்ற சொல் பல அல்லது ஒற்றை சிறிய நோயியல் குவியங்களை பெரிய வடிவங்களாக இணைப்பதைக் குறிக்கிறது. ப்ளூரோநிமோனியாவின் வளர்ச்சியின் இந்த அம்சத்தைக் கருத்தில் கொண்டு, இது நுரையீரல் அழற்சி செயல்முறையின் ஒப்பீட்டளவில் தனித்துவமான வடிவமாக நிபுணர்களால் கருதப்படுகிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
சிகிச்சை நடவடிக்கைகள் சரியான நேரத்தில் பரிந்துரைக்கப்பட்டு, சிகிச்சையே திறமையானதாக இருந்தால், ப்ளூரோப்நிமோனியாவின் போக்கு பொதுவாக அதன் வழக்கமான சுழற்சியை இழந்து, வளர்ச்சியின் ஆரம்ப கட்டத்தில் குறுக்கிடப்படுகிறது.
எக்ஸுடேட் மறுஉருவாக்க செயல்முறை சீர்குலைந்தால், ப்ளூரோப்நிமோனியாவின் சிக்கல்கள் உருவாகின்றன. சில சந்தர்ப்பங்களில், இணைப்பு திசுக்கள் நோயியல் மையத்தில் வளர்கின்றன: அடுத்தடுத்த நுரையீரல் சிரோசிஸுடன் கார்னிஃபிகேஷன் ஏற்படுகிறது. சில நோயாளிகளில், திசுக்களின் அழிவு (உருகுதல்) உடன் சீழ் மிக்க செயல்முறைகள் காணப்படுகின்றன, மேலும் ப்ளூரோப்நிமோனியா நுரையீரலின் ஒரு சீழ் அல்லது குடலிறக்கமாக உருவாகிறது.
ப்ளூரோப்நிமோனியாவில், ஃபைப்ரினஸ் அடுக்கு மற்றும் ஒட்டுதல்கள் உருவாகும்போது ப்ளூரிசியின் உலர்ந்த வடிவத்தின் வெளிப்பாடுகள் உள்ளன. லிம்போஜெனிக் தொற்று பரவுவது சீழ் மிக்க மீடியாஸ்டினிடிஸ் மற்றும் பெரிகார்டிடிஸ் வளர்ச்சிக்கு வழிவகுக்கிறது. நுண்ணுயிரிகளின் பரவல் இரத்த ஓட்ட அமைப்பு வழியாக ஏற்பட்டால், பின்னர்
மூளை மற்றும் பிற உறுப்புகள் மற்றும் திசுக்களில் மெட்டாஸ்டேடிக் சீழ் மிக்க குவியம்: சீழ் மிக்க மூளைக்காய்ச்சல், பெரிட்டோனிடிஸ், கடுமையான பாலிபஸ்-அல்சரேட்டிவ் அல்லது அல்சரேட்டிவ் எண்டோகார்டிடிஸ் வளர்ச்சி, சீழ் மிக்க மூட்டுவலி தொடங்குகிறது.
ப்ளூரோப்நிமோனியாவுக்கு நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக் கொள்ளும்போது வெப்பநிலை ஏன் குறையவில்லை என்பது குறித்து நோயாளிகள் பெரும்பாலும் கவலைப்படுகிறார்கள்: இது சிக்கல்களின் வளர்ச்சியைக் குறிக்குமா? ப்ளூரோப்நிமோனியாவில், வெப்பநிலை அளவீடுகள் பொதுவாக 37-38°C க்குள் ஏற்ற இறக்கமாக இருக்கும். ஆண்டிபயாடிக் சிகிச்சையுடன், அதிக வெப்பநிலை 2-3 நாட்களுக்கு நீடிக்கும், மேலும் இருதரப்பு நோயியல் செயல்முறையுடன் - 10-14 நாட்கள் வரை (38°C ஐ விட அதிகமாக இல்லை). அளவீடுகள் 39-40°C வரம்பை மீறினால், இது அழற்சி எதிர்வினை அதிகரிப்பதையும் நோய்க்கிருமியை எதிர்த்துப் போராடும் உடலின் திறனை இழப்பதையும் குறிக்கிறது. அத்தகைய சூழ்நிலையில், மருத்துவர் உடனடியாக சிகிச்சையை மறுபரிசீலனை செய்ய வேண்டும், மேலும், ஒருவேளை, ஆன்டிபயாடிக் மாற்ற வேண்டும். [ 2 ]
கண்டறியும் நுரையீரல் வீக்கம்
சந்தேகிக்கப்படும் ப்ளூரோப்நிமோனியா நோயாளியின் பரிசோதனை ஒரு மருத்துவரால் வரையப்பட்ட தனிப்பட்ட திட்டத்தின் படி மேற்கொள்ளப்படுகிறது. பொதுவாக, இந்தத் திட்டத்தில் பின்வருவன அடங்கும்:
பொது இரத்தம், சிறுநீர், சளி சோதனைகள், இரத்த உயிர்வேதியியல் (மொத்த புரதத்தை நிர்ணயித்தல், புரத எலக்ட்ரோபோரேசிஸ், பிலிரூபின் மற்றும் ஃபைப்ரினோஜென் உள்ளடக்கத்தை தீர்மானித்தல்);
ஆண்டிபயாடிக் சிகிச்சைக்கு பாக்டீரியா தாவர உணர்திறனை தீர்மானிப்பதன் மூலம் சளி வளர்ப்பு;
ஈசிஜி.
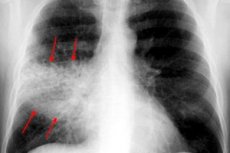
அனைத்து வகையான ப்ளூரோப்நிமோனியாவிற்கும் மார்பு எக்ஸ்-ரே எப்போதும் அடிப்படை நோயறிதல் முறையாகும். பரிசோதனை இரண்டு திட்டங்களில் செய்யப்படுகிறது:
- அதிக அலை கட்டத்தில், நுரையீரல் வடிவத்தின் தீவிரம் மற்றும் செறிவூட்டல் காணப்படுகிறது, இது திசு ஹைபர்மீமியாவால் விளக்கப்படுகிறது;
- வெளிப்படைத்தன்மையின் அளவு சாதாரணமானது அல்லது சற்று குறைக்கப்பட்டது;
- ஒரு சீரான நிழல் உள்ளது, மேலும் பாதிக்கப்பட்ட பக்கத்தில் நுரையீரல் வேர் சற்று விரிவடைகிறது;
- நோயியல் எதிர்வினை கீழ் மடல் பிரிவில் உள்ளூர்மயமாக்கப்பட்டால், தொடர்புடைய உதரவிதான குவிமாடத்தின் குறைக்கப்பட்ட உல்லாசப் பயணம் காணப்படுகிறது;
- ஹெபடைசேஷன் கட்டத்தில், நுரையீரல் திசுக்களின் வெளிப்படைத்தன்மையில் குறிப்பிடத்தக்க குறைவு கண்டறியப்படுகிறது (பாதிக்கப்பட்ட பகுதிக்கு ஏற்ப);
- பாதிக்கப்பட்ட நுரையீரலின் பகுதி சாதாரணமாகவோ அல்லது சற்று பெரிதாகவோ இருந்தால்;
- நிழலின் தீவிரம் சுற்றளவை நோக்கி சிறிது அதிகரிக்கிறது;
- இருட்டடிப்பு நடுத்தர மண்டலங்களில், மின்னல் பகுதிகள் காணப்படுகின்றன;
- பாதிக்கப்பட்ட பக்கத்தில் உள்ள நுரையீரல் வேர் விரிவடைந்து சீரான நிழலைக் கொண்டுள்ளது;
- அருகிலுள்ள ப்ளூராவின் சுருக்கம் காணப்படுகிறது;
- தெளிவுத்திறன் கட்டத்தில் நோயியல் ரீதியாக மாற்றப்பட்ட மண்டலத்தின் நிழலின் தீவிரத்தில் குறைவு காணப்படுகிறது;
- துண்டு துண்டான நிழல் குறைகிறது, நுரையீரல் வேர் விரிவடைகிறது.
ப்ளூரோப்நிமோனியாவின் சந்தேகம் இருந்தால், நிலையான ஃப்ளோரோகிராஃபியை விட முழுமையான எக்ஸ்ரே பரிசோதனையை மேற்கொள்வது விரும்பத்தக்கது, இது ஒரு சிகிச்சை மற்றும் நோயறிதல் முறையை விட தடுப்பு முறையாகக் கருதப்படுகிறது. நிமோனியாவை ஃப்ளோரோகிராஃபியில் எப்போதும் சரியாகக் கண்டறிய முடியாது, ஏனெனில் இது நோயியல் செயல்முறையின் தீவிரம் மற்றும் எக்ஸ்-கதிர்கள் ஊடுருவிச் செல்லும் திசுக்களின் நிலை மற்றும் அடர்த்தி இரண்டையும் சார்ந்துள்ளது. ஃப்ளோரோகிராஃபியின் உதவியுடன், நாள்பட்ட நிமோனியாவின் வளர்ச்சியை முன்கூட்டியே தடுக்கவும், அழற்சி செயல்முறையின் ஒரு வித்தியாசமான போக்கிலிருந்து பாதுகாக்கவும் முடியும், இருப்பினும், இந்த செயல்முறை வீக்கத்தின் உள்ளூர்மயமாக்கலைக் கவனிக்கவும், செயல்முறையின் சிக்கலான அளவை மதிப்பிடவும் உங்களை அனுமதிக்காது.
எந்த வகையான ப்ளூரோப்நிமோனியா உள்ள நோயாளிகளும் அவர்களின் வெளிப்புற சுவாச செயல்பாட்டை பரிசோதிக்க பரிந்துரைக்கப்படுகிறார்கள், மேலும் சுட்டிக்காட்டப்பட்டால், ப்ளூரல் பஞ்சர் செய்யப்படுகிறது.
மல்டிஸ்பைரல் சி.டி பின்வரும் நிகழ்வுகளில் குறிக்கப்படுகிறது:
- ப்ளூரோப்நிமோனியாவின் வெளிப்படையான மருத்துவ அறிகுறிகள் இருந்தால், ஆனால் எக்ஸ்-கதிர் படத்தில் வழக்கமான அசாதாரணங்கள் எதுவும் இல்லை என்றால்;
- ப்ளூரோப்நிமோனியா நோயறிதலின் போது, அடைப்புக்குரிய அட்லெக்டாசிஸ், சீழ் அல்லது நுரையீரல் அழற்சி போன்ற வித்தியாசமான கோளாறுகள் கண்டறியப்பட்டால்;
- மீண்டும் மீண்டும் வரும் ப்ளூரோநிமோனியாவின் விஷயத்தில், நுரையீரலின் அதே பகுதியில் நோயியல் ஊடுருவல்கள் கண்டறியப்பட்டால்;
- நீடித்த ப்ளூரோப்நிமோனியா ஏற்பட்டால், நோயியல் ஊடுருவல்கள் ஒரு மாதத்திற்குள் தீர்க்கப்படாவிட்டால்.
கூடுதல் கருவி நோயறிதல்களில் ஃபைபரோப்டிக் பிராங்கோஸ்கோபி, டிரான்ஸ்டோராசிக் பயாப்ஸி மற்றும் டிரான்ஸ்ட்ராஷியல் ஆஸ்பிரேஷன் ஆகியவை அடங்கும். ப்ளூரல் பஞ்சரைப் பாதுகாப்பாகச் செய்வதற்கான சாத்தியக்கூறுகளுடன் ப்ளூரல் எஃப்யூஷன் இருப்பது ப்ளூரல் திரவ பரிசோதனைக்கான அறிகுறியாகும். [ 3 ]
ப்ளூரோப்நிமோனியாவின் ஒவ்வொரு கட்டத்திலும், கட்டாய ஆஸ்கல்டேஷன் செய்யப்படுகிறது:
- அலையின் கட்டத்தில், வெசிகுலர் சுவாசத்தின் பலவீனம் மற்றும் படபடப்பு குறிப்பிடப்படுகிறது;
- ஹெபடைசேஷன் கட்டத்தில், அதிகரித்த மூச்சுக்குழாய் அழற்சியுடன், தெளிவான நுண்ணிய-குமிழி மூச்சுத்திணறலைக் கேட்க முடியும்;
- தீர்வு நிலையிலும் கிரிபிடேஷன் உள்ளது.
வேறுபட்ட நோயறிதல்
பல்வேறு வகையான ப்ளூரோநிமோனியா பொதுவாக காசநோய் மூச்சுக்குழாய் நிமோனியாவிலிருந்து (கேசியஸ் நிமோனியா) வேறுபடுகின்றன. ப்ளூரோநிமோனியா மேல் மடல்களையும், காசநோய் கீழ் மடல்களையும் பாதிக்கும் சந்தர்ப்பங்களில் இத்தகைய நோயறிதல்கள் மிகவும் கடினமாக இருக்கும்: உண்மை என்னவென்றால், ஆரம்ப கட்டத்தில், காசநோய் சளியில் மைக்கோபாக்டீரியாவாக தன்னை வெளிப்படுத்தாது, மேலும் இந்த நோய்க்குறியீடுகளின் மருத்துவ மற்றும் கதிரியக்க அறிகுறிகள் மிகவும் ஒத்தவை. சில நேரங்களில் நோயின் ஆரம்ப ஆரம்பம் இருந்தால் காசநோயை சரியான முறையில் கண்டறிவது சாத்தியமாகும்: ஆரம்பகால பலவீனம், அதிகரித்த வியர்வை, நிலையான தூண்டப்படாத சோர்வு. ப்ளூரோநிமோனியா வெப்பநிலையில் கூர்மையான அதிகரிப்பு, மார்பு வலி, சளியுடன் இருமல் உள்ளிட்ட அறிகுறிகளின் கடுமையான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது. காசநோய் ஊடுருவலைப் பொறுத்தவரை, இது ப்ளூரோநிமோனிக் இலிருந்து வேறுபடுகிறது, ஏனெனில் இது தெளிவான வெளிப்புறங்களைக் கொண்டுள்ளது.
காசநோய் உள்ள நோயாளிகளின் இரத்தப் பரிசோதனைகள் லிம்போசைட்டோசிஸின் பின்னணியில் லுகோபீனியாவைக் காட்டுகின்றன, அதே நேரத்தில் குறிப்பிடத்தக்க லுகோசைடோசிஸ் மற்றும் துரிதப்படுத்தப்பட்ட ESR ஆகியவை ப்ளூரோப்நிமோனியாவுக்கு பொதுவானவை.
காசநோயின் மற்றொரு உறுதிப்படுத்தல் காசநோய் சோதனைகள் (+) என்று கருதப்படுகிறது.
பல்வேறு வகையான ப்ளூரோநிமோனியா, மூச்சுக்குழாய் புற்றுநோய் மற்றும் சிறிய கிளை நுரையீரல் தக்கையடைப்பு ஆகியவற்றிலிருந்து வேறுபடுகின்றன.

