கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பெண்கள், கர்ப்பிணி மற்றும் ஆண்களில் பிட்யூட்டரி புரோலாக்டினோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
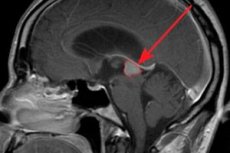
முன்புற பிட்யூட்டரி சுரப்பியின் ஹார்மோன் ரீதியாக செயல்படும் கட்டி ஒரு புரோலாக்டினோமா ஆகும். அதன் நிகழ்வுக்கான காரணங்கள், ஆபத்து காரணிகள், அறிகுறிகள், நோயறிதல் மற்றும் சிகிச்சை முறைகள் ஆகியவற்றைக் கருத்தில் கொள்வோம்.
புரோலாக்டினோமா என்பது நாளமில்லா சுரப்பியில் - பிட்யூட்டரி சுரப்பியில் - உருவாகும் ஒரு கட்டியாகும். இது மூளையின் ஆழத்தில் அமைந்துள்ளது மற்றும் ஒரு தீங்கற்ற நோயியல் ஆகும்.
சர்வதேச நோய் வகைப்பாடு ICD 10 இன் படி, இது நியோபிளாசம்கள் (C00-D48) வகையின் கீழ் வருகிறது:
D10-D36 தீங்கற்ற நியோபிளாம்கள்.
- D35 பிற மற்றும் குறிப்பிடப்படாத நாளமில்லா சுரப்பிகளின் தீங்கற்ற நியோபிளாசம்.
- D35.2 பிட்யூட்டரி சுரப்பியின் தீங்கற்ற நியோபிளாசம்.
பிட்யூட்டரி சுரப்பி புண் என்ற இந்தப் பெயர் அதன் அறிகுறிகளில் ஒன்றோடு தொடர்புடையது - புரோலாக்டின் என்ற ஹார்மோனின் அதிகரித்த அளவு உற்பத்தி. பொதுவாக, இது கர்ப்பத்தின் கடைசி மாதங்களில் பெண்களில் மட்டுமே உற்பத்தி செய்யப்படுகிறது மற்றும் தாய்ப்பால் கொடுக்கும் போது தொடர்ந்து சுரக்கப்படுகிறது.
நுண்ணறை-தூண்டுதல் மற்றும் லுடினைசிங் ஹார்மோன்களுடன் சேர்ந்து, புரோலாக்டின் பாலியல் செயல்பாடுகளை பாதிக்கிறது. பெண்களில், அவை வழக்கமான மாதவிடாய் சுழற்சி மற்றும் ஈஸ்ட்ரோஜன் தொகுப்பை உறுதி செய்கின்றன. மேலும் ஆண்களில், அவை விந்தணு செயல்பாடு மற்றும் டெஸ்டோஸ்டிரோன் உற்பத்தியை உறுதி செய்கின்றன. கட்டியால் சுரக்கும் ஹார்மோன்களின் அதிகப்படியான அளவுடன், பெண்களில் ஈஸ்ட்ரோஜெனெசிஸ் ஒடுக்கப்படுகிறது, இது அனோவுலேஷன் மற்றும் மலட்டுத்தன்மைக்கு வழிவகுக்கிறது. ஆண்களில், இது பாலியல் ஆசையைக் குறைக்கிறது, விறைப்புத்தன்மை குறைபாடு மற்றும் கைனகோமாஸ்டியா ஏற்படுகிறது.
நோயியல்
புரோலாக்டினோமாக்கள் தீங்கற்ற பிட்யூட்டரி அடினோமாக்கள். புள்ளிவிவரங்கள் அவற்றின் நிகழ்வு சுமார் 30% என்று குறிப்பிடுகின்றன. இந்த புண் மிகவும் அரிதாகவே வீரியம் மிக்க வடிவத்தை எடுக்கும் - 2% நிகழ்வுகளில். இத்தகைய சிதைவு பெரும்பாலும் குழந்தை பிறக்கும் வயதுடைய பெண்களில் கண்டறியப்படுகிறது. பெண்களில் கட்டியின் அளவு சுமார் 2-3 மிமீ ஆகும், அதே நேரத்தில் ஆண்களில், அடினோமாக்கள் 1 செ.மீ க்கும் அதிகமான விட்டம் கொண்டவை.
காரணங்கள் புரோலாக்டினோமாக்கள்
புரோலாக்டினோமாவின் காரணத்தைக் கண்டறிய நவீன நாளமில்லா சுரப்பியியல் மற்றும் மரபியல் இன்னும் ஆராய்ச்சியைத் தொடர்கின்றன. பெரும்பாலும், இந்த நோய் மரபணு கோளாறுகளின் பின்னணியில் கண்டறியப்படுகிறது. எடுத்துக்காட்டாக, பல நாளமில்லா சுரப்பி நியோபிளாசியா வகை I (பரம்பரை நோயியல்) பிட்யூட்டரி சுரப்பி, பாராதைராய்டு மற்றும் கணையத்தின் ஹார்மோன்களின் அதிகரித்த உற்பத்தியால் வகைப்படுத்தப்படுகிறது.
பல விஞ்ஞானிகள் பிட்யூட்டரி சுரப்பிக்கு சேதம் ஏற்படுவதும், புரோலாக்டின் உற்பத்தி அதிகரிப்பதும் பின்வரும் காரணிகளால் ஏற்படலாம் என்று நம்புகிறார்கள்:
நோய்கள்:
- தொற்று நோய்கள் (மூளைக்காய்ச்சல், மூளைக்காய்ச்சல்).
- ஊடுருவல் மற்றும் கிரானுலோமாட்டஸ் செயல்முறைகள்.
- அதிர்ச்சி (நரம்பியல் அறுவை சிகிச்சை, கதிர்வீச்சு, பெருமூளைப் பூவின் எலும்பு முறிவு).
- வளர்சிதை மாற்றக் கோளாறுகள்.
- கட்டிகள் (ஜெர்மினோமா, மெனிங்கியோமா).
- சிரோசிஸ்.
- நாள்பட்ட சிறுநீரக செயலிழப்பு.
- பாலிசிஸ்டிக் கருப்பை நோய்க்குறி.
- மார்பு காயங்கள் மற்றும் மார்பக தூண்டுதல்.
- முதன்மை ஹைப்போ தைராய்டிசம்.
- ஹார்மோன்களின் எக்டோபிக் சுரப்பு.
மருந்துகளை எடுத்துக்கொள்வது:
- மன அழுத்த எதிர்ப்பு மருந்துகள்.
- H2 தடுப்பான்களுக்கான மருந்துகள்.
- ஓபியேட்ஸ் மற்றும் கோகோயின்.
- டோபமைன் தடுப்பான்கள்.
- கால்சியம் சேனல் தடுப்பான்கள்.
- ஈஸ்ட்ரோஜன்கள்.
- அட்ரினெர்ஜிக் தடுப்பான்கள்.
நோய்க்கான காரணத்தை தீர்மானிக்கும்போது, மருந்து வரலாற்றில் சிறப்பு கவனம் செலுத்தப்படுகிறது. அதே நேரத்தில், வாய்வழி கருத்தடைகளை எடுத்துக்கொள்வது புரோலாக்டினோமாக்களின் உருவாக்கம் அல்லது வளர்ச்சியின் அபாயத்தை பாதிக்காது என்ற உண்மை கணக்கில் எடுத்துக்கொள்ளப்படுகிறது.
மைக்ரோஅடினோமா மற்றும் புரோலாக்டினோமா
பிட்யூட்டரி சுரப்பி என்பது மூளையின் கீழ் மேற்பரப்பில் அமைந்துள்ள ஒரு பெருமூளை இணைப்பு ஆகும். இது நாளமில்லா அமைப்பின் மைய உறுப்பாகும் மற்றும் வளர்ச்சி, வளர்சிதை மாற்றம் மற்றும் இனப்பெருக்க அமைப்புக்கு காரணமான ஹார்மோன்களை உருவாக்குகிறது. மைக்ரோடெனோமா மற்றும் புரோலாக்டினோமா ஆகியவை பிட்யூட்டரி சுரப்பியின் கட்டி புண்கள் ஆகும். இந்த நோய்க்குறியீடுகள் ஒவ்வொன்றையும் இன்னும் விரிவாகக் கருதுவோம்:
- மைக்ரோஅடினோமா என்பது ஒரு நியோபிளாசம், பொதுவாக தீங்கற்றது. இது பல்வேறு கோளாறுகள் மற்றும் முரண்பாடுகள் காரணமாக சுரப்பி செல்களின் கட்டுப்பாடற்ற வளர்ச்சியைத் தூண்டுகிறது. கட்டியின் அளவு சுமார் 10 மி.மீ.
காரணங்கள்:
- மண்டை ஓடு மற்றும் மூளை காயங்கள்.
- மரபணு தீர்மானிப்பவர்கள்.
- பிட்யூட்டரி சுரப்பிக்கு போதுமான இரத்த விநியோகம் இல்லை.
- உடலின் போதை.
- நோயியல் செயல்பாட்டில் மூளை மற்றும் முதுகுத் தண்டின் கட்டமைப்புகள் மற்றும் சவ்வுகளை உள்ளடக்கிய நரம்புத் தொற்றுகள்.
மேற்கூறிய காரணிகளுக்கு மேலதிகமாக, கருக்கலைப்பு, கர்ப்பம் மற்றும் தாய்ப்பால், ஹார்மோன் கருத்தடை காரணமாகவும் இந்த நோய் ஏற்படலாம். மருத்துவ புள்ளிவிவரங்களின்படி, மைக்ரோடெனோமா பெரும்பாலும் பெண்களில் கண்டறியப்படுகிறது. ஆண்களில், இது பருவமடையும் போது கண்டறியப்பட்டு ஹார்மோன் மருந்துகளால் சிகிச்சையளிக்கப்படுகிறது.
- புரோலாக்டினோமா என்பது முன்புற பிட்யூட்டரி சுரப்பியின் ஒரு தீங்கற்ற புண் ஆகும். இது பெரும்பாலும் நடுத்தர வயதுடையவர்களிடம் கண்டறியப்படுகிறது. ஆண்களை விட பெண்கள் இந்த நோய்க்கு ஆளாகிறார்கள்.
முக்கிய அறிகுறி புரோலாக்டின் உற்பத்தி அதிகரிப்பதாகும். இந்த ஹார்மோன் பால் சுரப்பு, இனப்பெருக்க அமைப்பு மற்றும் இனப்பெருக்க திறனை ஒழுங்குபடுத்துகிறது. அதிகப்படியான ஹார்மோன் பெண் ஈஸ்ட்ரோஜனின் தொகுப்பைத் தடுக்கிறது, இது கருப்பை செயல்பாடு, மாதவிடாய் முறைகேடுகள் மற்றும் மலட்டுத்தன்மையை அடக்குவதற்கு வழிவகுக்கிறது. ஆண்களில், இந்த கோளாறு டெஸ்டோஸ்டிரோன் அளவுகள் குறைதல் மற்றும் பாலியல் செயல்பாடு பலவீனமடைதல் என வெளிப்படுகிறது.
பிட்யூட்டரி அடினோமா மற்றும் புரோலாக்டினோமா
மருத்துவ ஆராய்ச்சியின் படி, பிட்யூட்டரி அடினோமாவும் புரோலாக்டினோமாவும் ஒரே தோற்றத்தின் கட்டிகள். பிட்யூட்டரி சுரப்பி என்பது மூளையின் கீழ் மேற்பரப்பில் அமைந்துள்ள ஒரு நாளமில்லா சுரப்பி ஆகும். துரா மேட்டரில் ஒரு திறப்பு மூலம், அது ஹைபோதாலமஸைத் தொடர்பு கொண்டு, நெருக்கமான செயல்பாட்டை உருவாக்குகிறது. மூளையின் இரண்டு பகுதிகளும் ஹைபோதாலமிக்-பிட்யூட்டரி அமைப்பை உருவாக்குகின்றன, இது நாளமில்லா சுரப்பிகளின் வேலையை ஒழுங்குபடுத்துகிறது மற்றும் கட்டுப்படுத்துகிறது.
பிட்யூட்டரி சுரப்பியில் பல கட்டிகள் உள்ளன, அவை அடினோமாக்கள் என்று அழைக்கப்படுகின்றன. உறுப்பின் கட்டமைப்பின் அம்சங்களை இன்னும் விரிவாகப் பார்ப்போம்:
- முன்புற மடல் (அடினோஹைபோபிசிஸ்) சுரப்பியின் சுமார் 80% பகுதியை உருவாக்குகிறது. இது ஒரு தனி வகை ஹார்மோனை சுரக்கும் பல்வேறு வகையான சுரப்பி செல்களைக் கொண்டுள்ளது. இது பின்வரும் ஹார்மோன்களின் உற்பத்திக்கு பொறுப்பாகும்:
- புரோலாக்டின் மாதவிடாய் சுழற்சி மற்றும் வளர்சிதை மாற்றத்திற்கு பொறுப்பாகும், பாலூட்டுதல் மற்றும் பால் உற்பத்தியை ஒழுங்குபடுத்துகிறது.
- தைராய்டு-தூண்டுதல் ஹார்மோன் - தைராய்டு சுரப்பி மற்றும் அதன் ஹார்மோன்களின் தொகுப்பு.
- லுடினைசிங் ஹார்மோன் - ஸ்டீராய்டு ஹார்மோன்களின் தொகுப்பு, அண்டவிடுப்பின், கருப்பையில் கார்பஸ் லியூடியம் உருவாக்கம்.
- அட்ரினோகார்டிகோட்ரோபிக் - அட்ரீனல் சுரப்பிகளால் ஸ்டீராய்டு ஹார்மோன்களின் சுரப்பு.
- நுண்ணறை-தூண்டுதல் - எண்டோமெட்ரியத்தின் வளர்ச்சி, நுண்ணறைகளின் முதிர்ச்சி மற்றும் ஸ்டீராய்டு ஹார்மோன்களின் உருவாக்கத்திற்கு பொறுப்பாகும்.
- சோமாடோட்ரோபிக் என்பது ஒரு வளர்ச்சி ஹார்மோன் ஆகும், இது குளுக்கோஸ் மற்றும் கொழுப்புகளின் முறிவுக்கு பொறுப்பாகும், மேலும் புரதத் தொகுப்பை செயல்படுத்துகிறது.
- பின்புற மடல் (நியூரோஹைபோபிசிஸ்) ஹார்மோன்களை உற்பத்தி செய்து குவிக்கிறது, நரம்பு செல்கள், இழைகள் மற்றும் நியூரோசெக்ரேட்டரி உடல்களைக் கொண்டுள்ளது. பின்வரும் ஹார்மோன்களின் உற்பத்திக்கு பொறுப்பு:
- வாசோபிரசின் - மூளை மற்றும் இரத்த நாளங்களைப் பாதிக்கிறது, சிறுநீரக செயல்பாடு மற்றும் உடலில் உள்ள நீரின் அளவை ஒழுங்குபடுத்துகிறது.
- ஆக்ஸிடாஸின் - கருப்பைச் சுருக்கங்களைத் தூண்டி, தாய்ப்பாலை வெளியிடுகிறது.
பிட்யூட்டரி அடினோமா என்பது சுரப்பி திசுக்களின் ஒரு தீங்கற்ற கட்டியாகும், இது உறுப்பின் முன்புற மடலில் மட்டுமே உருவாகிறது. அதே நேரத்தில், புரோலாக்டினோமா என்பது மிகவும் மெதுவான வளர்ச்சியைக் கொண்ட ஹார்மோன் ரீதியாக செயல்படும் உருவாக்கமாகும்.
ஆபத்து காரணிகள்
பிட்யூட்டரி சுரப்பியில் ஹார்மோன் ரீதியாக செயல்படும் நியோபிளாசம் பல காரணங்களுக்காக ஏற்படுகிறது, அவற்றில் சில இன்னும் நிறுவப்படவில்லை. புரோலாக்டின் அளவை அதிகரிக்கும் மற்றும் புரோலாக்டினோமா உருவாவதற்கு வழிவகுக்கும் ஆபத்து காரணிகள் உள்ளன:
- தைராய்டு சுரப்பியின் முறையற்ற செயல்பாடு.
- மார்பு காயங்கள்.
- அதிர்ச்சிகரமான மூளை காயம்.
- கர்ப்பம் மற்றும் பாலூட்டுதல்.
- சிறுநீரக செயலிழப்பு.
- ஹைபோதாலமஸின் செயலிழப்பு.
- ஹைப்போ தைராய்டிசம்.
- கல்லீரல் செயல்பாடு குறைதல்.
- அதிகரித்த உடல் செயல்பாடு.
- நரம்புத் தொற்றுகள்.
- நீண்டகால மருந்து சிகிச்சை.
- ஹார்மோன் உற்பத்தியை பாதிக்கும் மருந்துகளை எடுத்துக்கொள்வது.
இந்தக் கட்டியானது புரோலாக்டின் உற்பத்தியை அதிகரிக்கச் செய்கிறது. இந்த ஹார்மோன் சாதாரண பாலூட்டும் செயல்முறைக்கு காரணமாகும். புரோலாக்டினோமா மிகவும் பொதுவான பிட்யூட்டரி கட்டிகளில் ஒன்றாகும்.
நோய் தோன்றும்
புரோலாக்டினோமா வளர்ச்சியின் வழிமுறை முழுமையாக புரிந்து கொள்ளப்படவில்லை. கட்டியின் நோய்க்கிருமி உருவாக்கம் இரண்டு கோட்பாடுகளுடன் தொடர்புடையது:
- உட்புறக் குறைபாடு - பிட்யூட்டரி சுரப்பியின் குறைந்தது ஒரு செல்லின் மரபணு கோளாறு, அதன் மேலும் வளர்ச்சியுடன் உறுப்பை ஒரு கட்டியாக மாற்றுவதைத் தூண்டுகிறது.
- பிட்யூட்டரி சுரப்பி செயல்பாடுகளின் ஹார்மோன் ஒழுங்குமுறையின் கோளாறு - இந்த செயல்முறை ஹைபோதாலமிக் வெளியிடும் ஹார்மோன்களின் செயல்பாட்டுடன் தொடர்புடையது - லிபரின்கள் மற்றும் ஸ்டேடின்கள். அவை அதிகமாக உற்பத்தி செய்யப்படும்போது, சுரப்பி திசுக்களின் ஹைப்பர் பிளாசியா ஏற்படுகிறது, இது கட்டி செயல்முறையைத் தொடங்குகிறது.
நியோபிளாம்களின் உருவாக்கம் சில பரம்பரை காரணிகளின் செல்வாக்கோடு தொடர்புடையது.
அறிகுறிகள் புரோலாக்டினோமாக்கள்
பிட்யூட்டரி சுரப்பிக்கு ஏற்படும் ஹார்மோன் சார்ந்த சேதம் பெரும்பாலும் புரோலாக்டின் அளவுகளில் கூர்மையான அதிகரிப்பு மற்றும் கட்டியால் சுற்றியுள்ள மூளை திசுக்களை அழுத்துவதன் மூலம் தன்னை வெளிப்படுத்துகிறது. புரோலாக்டினோமாவின் அறிகுறிகள் நேரடியாக அதன் அளவைப் பொறுத்தது.
கட்டி 10 மிமீக்கு மேல் இல்லை என்றால், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- கடுமையான தலைவலி, பெரும்பாலும் கோயில் பகுதியில் ஏற்படும் மற்றும் தொடர்ந்து இருக்கும். இந்த அறிகுறி அதிகரித்த உள்மண்டை அழுத்தம் மற்றும் மூளையின் சுற்றியுள்ள கட்டமைப்புகளில் உருவாகும் அழுத்தத்துடன் தொடர்புடையது.
- பிட்யூட்டரி சுரப்பியின் அருகே செல்லும் பார்வை நரம்புகள் கிள்ளுவதால் பல்வேறு பார்வைக் குறைபாடுகள் ஏற்படுகின்றன. நோயாளிகள் பார்வை புலம் குறுகுவது, வண்ண உணர்தல் குறைதல், டிப்ளோபியா, ஸ்ட்ராபிஸ்மஸ் மற்றும் பார்வைக் கூர்மை குறைதல் குறித்து புகார் கூறுகின்றனர்.
- முகம், மேல் கன்னங்கள், மூக்கின் இறக்கைகள், மேல் உதடு மற்றும் கண்ணின் வெளிப்புற விளிம்பில் வலி. கட்டியால் முக்கோண நரம்பின் கிளைகள் அழுத்தப்படுவதால் அசௌகரியம் ஏற்படுகிறது. முக தசைகளின் செயல்பாடு பாதிக்கப்படுவதில்லை.
கட்டி 10 மி.மீ.க்கு மேல் பெரியதாக இருந்தால், அது மேக்ரோபுரோலாக்டினோமா என்று அழைக்கப்படுகிறது. இது குருட்டுத்தன்மை, மத்திய நரம்பு மண்டலத்தின் நோயியல் அறிகுறிகள் மற்றும் உணர்ச்சி உறுதியற்ற தன்மையை ஏற்படுத்தும். பெரிய கட்டிகள் சுரப்பியின் பிற ஹார்மோன்களின் உற்பத்தியை சீர்குலைக்க வழிவகுக்கும்.
முதல் அறிகுறிகள்
கட்டியின் அளவு பெரியதாக இருந்தால், அதன் இருப்பைக் குறிக்கும் அறிகுறிகள் அதிகமாகக் காணப்படும். புரோலாக்டினோமாவின் முதல் அறிகுறிகள்:
- தலைவலி.
- அதிகரித்த எரிச்சல்.
- பதட்டம்.
- நீண்டகால மனச்சோர்வு நிலை.
- இரட்டை பார்வை.
- பார்வைக் கூர்மை குறைந்தது.
நோய் முன்னேறும்போது, அறிகுறிகள் அதிகரிக்கின்றன. அதிகப்படியான ஹார்மோன் உற்பத்தி காரணமாக, கட்டி அருகிலுள்ள திசுக்களில் அழுத்தும் விளைவை ஏற்படுத்துகிறது. இது பிட்யூட்டரி சுரப்பிக்கு அருகில் அமைந்துள்ள உறுப்புகளின் செயல்பாடுகளில் ஏற்படும் இடையூறால் வெளிப்படுகிறது.
பெண்களில் புரோலாக்டினோமாவின் அறிகுறிகள்
பெண்களில் புரோலாக்டினோமாவின் முதல் அறிகுறிகள் பின்வருமாறு:
- மாதவிடாய் சுழற்சியின் தாளத்தில் ஏற்படும் மாற்றங்கள், அது நிறுத்தப்படும் வரை மற்றும் அது உட்பட.
- அண்டவிடுப்பின் பற்றாக்குறை மற்றும் கருத்தரிக்க இயலாமை. இனப்பெருக்க அமைப்பின் இயல்பான செயல்பாட்டிற்கு காரணமான ஹார்மோன்கள் (நுண்ணறை-தூண்டுதல் மற்றும் லுடினைசிங்) உருவாவதில் ஏற்படும் இடையூறு காரணமாக இது நிகழ்கிறது.
- நீண்ட நாள் தலைவலி.
- மார்பக அளவு குறைப்பு.
- முலைக்காம்புகளிலிருந்து பால் போன்ற திரவம் வெளியேறுதல்.
- பிறப்புறுப்பு வறட்சி.
- ஈஸ்ட்ரோஜன் அளவுகளில் ஏற்படும் மாற்றங்கள் காரணமாக லிபிடோ குறைந்தது.
மேற்கண்ட அறிகுறிகளுக்கு கூடுதலாக, இந்த நோய் மன-உணர்ச்சி கோளாறுகளைத் தூண்டுகிறது:
- செறிவு குறைந்தது.
- நாள்பட்ட சோர்வு.
- அதிகரித்த சோர்வு.
- நரம்பு உற்சாகம்.
- தூக்கக் கோளாறுகள்.
- மனச்சோர்வு நிலை.
பெண்களில் பிட்யூட்டரி சுரப்பி புண்கள் கண்டறியப்பட்டால், நோயாளிகளுக்கு பின்வருபவை கண்டறியப்படுகின்றன:
- பிறப்புறுப்புகளின் வளர்ச்சியின்மை - கருப்பை, லேபியா மினோரா மற்றும் கிளிட்டோரிஸ் ஆகியவற்றின் அளவு குறைதல்.
- இளமைப் பருவத்தில், இந்த நோய் ஆண் வடிவ முடி வளர்ச்சியில் வெளிப்படுகிறது. மேல் உதடு, கன்னம், மார்பு மற்றும் முலைக்காம்புகள், வயிறு மற்றும் உடலின் பிற பாகங்களைச் சுற்றி கரடுமுரடான நிறமி முடிகள் தோன்றும். அதிக அளவு புரோலாக்டின் காரணமாக, அட்ரீனல் சுரப்பிகள் தீவிரமாக வேலை செய்கின்றன, ஆண்ட்ரோஜன்களை உருவாக்குகின்றன.
- முகப்பரு மற்றும் பருக்கள் ஆண் பாலின ஹார்மோன்களின் அதிகரித்த அளவுகளுடன் தொடர்புடையவை.
- உடல் பருமன் - கொழுப்பு வளர்சிதை மாற்றத்தில் ஏற்படும் இடையூறு காரணமாக அதிக எடை அதிகரிப்பு ஏற்படுகிறது.
- கனிம வளர்சிதை மாற்றக் கோளாறுகள் காரணமாக கால்சியம் இழப்புடன் பல சிதைவுகள் மற்றும் அடிக்கடி எலும்பு முறிவுகள் தொடர்புடையவை. படிப்படியாக, எலும்பு திசு தாதுக்கள் மற்றும் பிற பயனுள்ள பொருட்களை இழந்து, மேலும் உடையக்கூடியதாக மாறும்.
நோயின் மேலே உள்ள அறிகுறிகள் இணைந்தும் தனித்தனியாகவும் ஏற்படலாம்.
ஆண்களில் புரோலாக்டினோமாவின் அறிகுறிகள்
ஆண்களில் ஹார்மோன் சார்ந்த பிட்யூட்டரி கட்டிகள் பெண்களை விட மிகக் குறைவாகவே கண்டறியப்படுகின்றன.
டெஸ்டோஸ்டிரோன் அளவு குறைதல் மற்றும் விந்தணு உற்பத்தியால் ஏற்படும் ஆண்களில் புரோலாக்டினோமாவின் முக்கிய அறிகுறிகளைப் பார்ப்போம்:
- பாலியல் ஆசை பலவீனமடைதல்.
- ஆற்றல் குறைந்தது.
- விறைப்புத்தன்மை குறைபாடு.
- கருவுறாமை.
- பாலூட்டி சுரப்பிகளின் விரிவாக்கம்.
- டெஸ்டிகுலர் அட்ராபி.
- முக முடி வளர்ச்சியைக் குறைத்தல்.
- தசை பலவீனம்.
- ஆஸ்டியோபோரோசிஸ்.
- கடுமையான தலைவலி.
- பார்வைக் கூர்மை குறைபாடு.
ஆண்களுக்கு பெரும்பாலும் மேக்ரோபுரோலாக்டினோமாக்கள், அதாவது பெரிய கட்டிகள் இருப்பது கண்டறியப்படுகிறது.
குழந்தைகளில் புரோலாக்டினோமா
மருத்துவ புள்ளிவிவரங்களின்படி, குழந்தைகளில் புரோலாக்டினோமா அரிதானது. இந்த நோய் அனைத்து பிட்யூட்டரி அடினோமாக்களிலும் சுமார் 50% ஆகும், இது இன்ட்ராக்ரானியல் கட்டிகளில் 2% ஆகும். குழந்தைகளில் இந்த நோயியல் நிலையின் அறிகுறிகள் மிகக் குறைவு மற்றும் ஹார்மோன் மாற்றங்களுடன் தொடர்புடையவை.
பெண்களில் இந்த கோளாறின் அறிகுறிகள்:
- முதன்மை அல்லது இரண்டாம் நிலை அமினோரியா.
- உடல் எடையில் மாற்றம் (உடல் பருமன்).
- கேலக்டோரியா என்பது முலைக்காம்புகளிலிருந்து வெளியேற்றம் ஆகும்.
சிறுவர்களில், இந்த நோய்க்கு எந்த அறிகுறிகளும் இல்லாமல் இருக்கலாம். இதன் காரணமாக, மூளையின் CT, MRI மற்றும் பிற ஆய்வுகளின் போது கட்டி தற்செயலாகக் கண்டறியப்படுகிறது. சில சந்தர்ப்பங்களில், இந்த கோளாறின் ஒரே அறிகுறி பருவமடைதல் தாமதமாகும்.
முன்புற பிட்யூட்டரி சுரப்பியின் நீண்டகால கட்டியானது கோனாடோட்ரோபின்களின் சுரப்பை சீர்குலைக்கிறது, இது பாலியல் சுரப்பிகளின் செயல்பாடுகளில் பற்றாக்குறை மற்றும் பாலியல் ஹார்மோன்களின் தொகுப்பில் கோளாறுகளுக்கு வழிவகுக்கிறது. நரம்பியல்-கண் மருத்துவ அறிகுறிகளும் ஏற்படுகின்றன: தலைவலி, தலைச்சுற்றல், கவனக் கோளாறுகள், பார்வைக் கோளாறுகள்.
சிகிச்சையானது குழந்தையின் உடலில் உள்ள ஹார்மோன் பின்னணியை உறுதிப்படுத்துவதை நோக்கமாகக் கொண்டுள்ளது. இதற்கு டோபமைன் மைமெடிக்ஸ் பயன்படுத்தப்படுகின்றன. இத்தகைய சிகிச்சை விரைவான மற்றும் நீண்டகால விளைவைக் கொண்டுள்ளது. அறுவை சிகிச்சை சிகிச்சை மிகவும் அரிதாகவே மேற்கொள்ளப்படுகிறது, மேலும் ஒரு விதியாக, பாதிக்கப்பட்ட உறுப்பு வீக்கமடைந்தால்.
புரோலாக்டினோமா மற்றும் கர்ப்பம்
பெண்களில் அடிக்கடி கண்டறியப்படும் ஒரு நோயியல் புரோலாக்டினோமா ஆகும். கர்ப்பம் அதன் தூண்டுதல் காரணியாக இருக்கலாம். குழந்தை பெற விரும்பும் அடினோமா நோயாளிகளுக்கு குறிப்பாக கவனம் தேவை. திட்டமிட்ட கருத்தரிப்பதற்கு ஒரு வருடத்திற்கு முன்பு அவர்களுக்கு டோபமினெர்ஜிக் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. அதே நேரத்தில், இந்த காலகட்டத்தில் திட்டமிடப்படாத கர்ப்பத்தின் அபாயத்தைக் குறைக்க, தடை கருத்தடைகளைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது.
- ஆரம்ப கட்டத்திலேயே நோய் கண்டறியப்பட்டால், கருச்சிதைவு ஏற்படும் அபாயம் அதிகம். எனவே, முதல் மூன்று மாதங்கள் முழுவதும் நோயாளி ஒரு மகளிர் மருத்துவ நிபுணர் மற்றும் உட்சுரப்பியல் நிபுணரின் மேற்பார்வையில் இருக்க வேண்டும். நோயாளிக்கு இயற்கையான புரோஜெஸ்ட்டிரோனின் (உட்ரோஜெஸ்தான் மருந்து) மருத்துவ ஒப்புமைகளை பரிந்துரைக்கப்படுகிறது.
- கட்டியின் அளவு 6 மிமீக்கு மேல் இல்லை என்றால், அது அரிதாகவே முன்னேறும் அல்லது கர்ப்பத்தின் போக்கை சிக்கலாக்கும். 6 மிமீக்கு மேல் பிட்யூட்டரி சுரப்பியின் புண்களை கவனமாக கண்காணிக்க வேண்டும். ஏனெனில் அவை ஈஸ்ட்ரோஜனில் கூர்மையான அதிகரிப்பு, பார்வைக் குறைபாடு மற்றும் அடிக்கடி தலைவலியைத் தூண்டுகின்றன.
- கர்ப்ப காலத்தில் காந்த அதிர்வு இமேஜிங் போன்ற ஒரு ஆய்வு பரிந்துரைக்கப்படவில்லை, எனவே நியோபிளாஸின் அளவை அறிகுறிகளால் மட்டுமே தீர்மானிக்க முடியும். இரத்தத்தில் புரோலாக்டின் அளவை தீர்மானிப்பதில் குறிப்பாக கவனம் செலுத்தப்படுகிறது. ஏனெனில் இந்த ஹார்மோனின் குறிகாட்டிகள் பெண் உடலின் நிலை குறித்து முடிவுகளை எடுக்க முடியும்.
கர்ப்ப காலத்தில் கட்டி சிகிச்சை செய்யப்படுவதில்லை. ஹார்மோன் அளவை இயல்பாக்கும் மருந்துகளை பரிந்துரைப்பது மேலும் கர்ப்பம் மற்றும் எதிர்கால பாலூட்டலில் எதிர்மறையான விளைவை ஏற்படுத்துவதே இதற்குக் காரணம். பிரசவத்திற்குப் பிறகு இரண்டு மாதங்களுக்குப் பிறகு ஒரு கட்டுப்பாட்டு எம்ஆர்ஐ செய்யப்படுகிறது. கட்டி வளர்ச்சி காணப்பட்டால், பால் உற்பத்தியை அடக்குவது அவசியம். புள்ளிவிவரங்களின்படி, நோயின் 15-35% வழக்குகளில் நியோபிளாம்களின் அதிகரிப்பு ஏற்படுகிறது.
புரோலாக்டினோமா மற்றும் தாய்ப்பால்
ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி அடினோமா உள்ள பெண்களில் புரோலாக்டின் சுரப்பில் கர்ப்பத்தின் தாக்கம் வெவ்வேறு வழிகளில் வெளிப்படுகிறது. அறிகுறிகள் மற்றும் எதிர்கால முன்கணிப்பு முற்றிலும் புரோலாக்டினோமாவின் அளவைப் பொறுத்தது. கட்டி வளர்ந்து நோயாளியின் நிலை மோசமடையும் போது தாய்ப்பால் கொடுப்பது முரணாக உள்ளது. இந்த வழக்கில், பால் உற்பத்தியை நிறுத்தும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன, மேலும் பெண் கூடுதல் பரிசோதனை மற்றும் சிகிச்சைக்கு அனுப்பப்படுகிறார்.
நியோபிளாஸின் அளவு அதிகரிக்கவில்லை என்றால், வழக்கமான எம்ஆர்ஐ, காட்சி புலங்கள் மற்றும் புரோலாக்டின் அளவைக் கண்காணித்தல் மூலம் 2-3 மாதங்கள் வரை பாலூட்ட அனுமதிக்கப்படுகிறது. நீண்ட நேரம் தாய்ப்பால் கொடுப்பதால், அடினோமா வீரியம் மிக்கதாக மாறும் அபாயம் உள்ளது.
நிலைகள்
பல நோய்களைப் போலவே, தீங்கற்ற பிட்யூட்டரி புண்களும் சில நிலைகளைக் கொண்டுள்ளன. கட்டிகள் அவற்றின் அளவு மற்றும் பிட்யூட்டரி ஃபோஸாவிற்குள் இருக்கும் இடத்தைப் பொறுத்து பிரிக்கப்படுகின்றன:
- முதல் நிலை இன்ட்ராசெல்லர் மைக்ரோப்ரோலாக்டினோமாக்கள் ஆகும். அவற்றின் அளவு 1 செ.மீ.க்கு மேல் இல்லை, அவை பிட்யூட்டரி சுரப்பியின் செல்லா டர்சிகாவின் எல்லைகளுக்கு அப்பால் செல்லாது.
- இரண்டாவது நிலை எக்ஸ்ட்ராசெல்லர் மேக்ரோப்ரோலாக்டினோமாக்கள் ஆகும். அவை 1 செ.மீ.க்கும் அதிகமாக வளர்ந்து பிட்யூட்டரி சுரப்பியின் செல்லா டர்சிகாவிற்கு அப்பால் நீண்டு, சுற்றியுள்ள திசுக்கள் மற்றும் உறுப்புகளை அழுத்துகின்றன.
கட்டியின் அளவு, உள்ளூர் நோயியல் மாற்றங்களால் ஏற்படும் நோயின் அறிகுறிகளைப் பாதிக்கிறது. கூடுதலாக, சிகிச்சையின் முறை கோளாறின் கட்டத்தைப் பொறுத்தது.
படிவங்கள்
பிட்யூட்டரி அடினோமா ஹார்மோன் ரீதியாக செயலற்றதாகவோ அல்லது சுறுசுறுப்பாகவோ இருக்கலாம். பிந்தையவற்றின் வகைகள் அதை உருவாக்கும் செல்கள் ஹார்மோன்களின் உற்பத்தியைப் பொறுத்தது.
பிட்யூட்டரி அடினோமாக்களின் முக்கிய வகைப்பாடு:
- சோமாடோட்ரோபின் உற்பத்தி - வளர்ச்சி ஹார்மோனின் அதிகரித்த உற்பத்தியை ஊக்குவிக்கிறது.
- புரோலாக்டின்-சுரப்பு - புரோலாக்டினின் அதிகப்படியான தொகுப்பு மூலம் வகைப்படுத்தப்படுகிறது.
- அட்ரினோகார்டிகோபைன் உற்பத்தி செய்யும் - அட்ரினோகார்டிகோட்ரோபிக் ஹார்மோனை சுரக்கிறது.
- தைரோட்ரோபின் உற்பத்தி செய்யும் - தைராய்டு-தூண்டுதல் ஹார்மோனை உற்பத்தி செய்கிறது.
- நுண்ணறை-தூண்டுதல் ஹார்மோன் - கோனாடோட்ரோபிக் ஹார்மோன்களின் அளவை அதிகரிக்கச் செய்கிறது.
புரோலாக்டினோமாவின் பிரிவு பின்வருமாறு மேற்கொள்ளப்படுகிறது:
- செயல்பாட்டு - கர்ப்பம் மற்றும் பாலூட்டலின் போது ஏற்படுகிறது.
- ஐயோட்ரோஜெனிக் - மருந்தியல் மருந்துகளால் தூண்டப்படுகிறது.
- கட்டி - பிட்யூட்டரி சுரப்பியின் மைக்ரோடெனோமாக்கள் மற்றும் மேக்ரோடெனோமாக்களின் வளர்ச்சியுடன் தொடர்புடையது.
ஒவ்வொரு வகை நோயும் கருவுறாமை, மாதவிடாய் சுழற்சி மற்றும் ஆற்றல் கோளாறுகள், மத்திய நரம்பு மண்டல கோளாறுகள் மற்றும் பிற நோயியல் அறிகுறிகளை ஏற்படுத்தும்.
சிக்கல்கள் மற்றும் விளைவுகள்
ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி அடினோமா, மருத்துவ கவனிப்பு இல்லாமல் விடப்பட்டால், கடுமையான பிரச்சனைகளுக்கு வழிவகுக்கும். புரோலாக்டினோமாவின் முக்கிய விளைவுகள் மற்றும் சிக்கல்கள்:
- கட்டியின் வளர்ச்சி மற்றும் பார்வை நரம்புகள் மீதான அதன் அழுத்தம் காரணமாக பார்வைக் குறைபாடு மற்றும் குருட்டுத்தன்மை ஏற்படுகிறது.
- ஆஸ்டியோபோரோசிஸ் - எலும்பு நிறை இழப்பு டெஸ்டோஸ்டிரோன் மற்றும் ஈஸ்ட்ரோஜனின் உற்பத்தி குறைவதோடு தொடர்புடையது.
- ஹைப்போபிட்யூட்டரிசம் - கட்டி வளர்ச்சி மற்றும் உடலில் அதிகரித்த புரோலாக்டின் அளவுகள் காரணமாக, ஹார்மோன் சமநிலையின்மை, அட்ரீனல் கோர்டெக்ஸ் பற்றாக்குறை மற்றும் ஹைப்போ தைராய்டிசம் ஏற்படுகிறது.
மேற்கூறிய பிரச்சனைகளுக்கு மேலதிகமாக, புரோலாக்டினோமா பெரும்பாலும் கர்ப்ப சிக்கல்களுக்கு வழிவகுக்கிறது. சாதாரண கர்ப்ப காலத்தில், ஒரு பெண்ணின் பிட்யூட்டரி சுரப்பி அளவு அதிகரிக்கிறது, இது புரோலாக்டின் உற்பத்திக்கு வழிவகுக்கிறது. ஆனால் கருத்தரித்தல் அதன் உயர் மட்டத்தின் பின்னணியில் ஏற்பட்டால், கருச்சிதைவு ஏற்படும் அபாயம் உள்ளது, குறிப்பாக ஆரம்ப கட்டங்களில்.
கண்டறியும் புரோலாக்டினோமாக்கள்
பிட்யூட்டரி கட்டியை சிறப்பியல்பு மருத்துவ அறிகுறிகளால் சந்தேகிக்கலாம். புரோலாக்டினோமா நோயறிதல் பின்வருவனவற்றைக் கொண்டுள்ளது:
- நோயாளி புகார்களின் அனமனிசிஸ் சேகரிப்பு மற்றும் பகுப்பாய்வு.
- நோய் அறிகுறிகளைக் கண்டறிதல் மற்றும் அதன் தீவிரத்தை மதிப்பீடு செய்தல்.
- ஆய்வக ஆராய்ச்சி.
- கருவி கண்டறிதல்.
- வேறுபட்ட நடைமுறைகளின் சிக்கலானது.
மிகவும் தகவலறிந்த நோயறிதல் முறை ஒரு மாறுபட்ட முகவரை அறிமுகப்படுத்துவதன் மூலம் MRI ஆகக் கருதப்படுகிறது. இது கட்டியின் இருப்பிடத்தையும் அதன் அளவையும் தீர்மானிக்கப் பயன்படுகிறது. மேக்ரோப்ரோலாக்டினோமாவை அடையாளம் காண, CT செய்யப்படுகிறது, இது ஸ்பெனாய்டு எலும்பின் கட்டமைப்புகளை நன்கு காட்சிப்படுத்துகிறது. ஆய்வக சோதனைகள் ஹார்மோன் ஆய்வுகளைக் கொண்டிருக்கின்றன. நோய் பார்வைக் குறைபாட்டுடன் இருந்தால், ஒரு கண் மருத்துவரின் ஆலோசனை அவசியம்.
சோதனைகள்
புரோலாக்டினோமாவின் ஆய்வக நோயறிதல் பின்வருவனவற்றைக் கொண்டுள்ளது:
- இரத்த சீரத்தில் பிட்யூட்டரி ஹார்மோன்களின் அளவை தீர்மானித்தல்.
- புரோலாக்டினுக்கு இரத்த பரிசோதனை.
- மற்ற பிட்யூட்டரி ஹார்மோன்களுக்கான இரத்த பரிசோதனைகள். ஒன்று அல்லது அதற்கு மேற்பட்ட குறிகாட்டிகளின் அதிகரிப்பு பிட்யூட்டரி அடினோமாவைக் குறிக்கலாம்.
புரோலாக்டின் அளவை தீர்மானிப்பதில் குறிப்பாக கவனம் செலுத்தப்படுகிறது. ஹார்மோன் அளவு கட்டியின் அளவைப் பொறுத்தது. நியோபிளாசம் இருப்பதை 200 mIU/l க்கு மேல் உள்ள புரோலாக்டின் குறிக்கிறது. விதிமுறைக்கு சற்று அதிகமாக இருந்தால், 7-10 நாட்கள் இடைவெளியுடன் மூன்று மடங்கு பகுப்பாய்வு பரிந்துரைக்கப்படுகிறது. இது மன அழுத்தம் மற்றும் மனோ-உணர்ச்சி பதற்றம் காரணமாக ஹார்மோனில் ஏற்படும் ஏற்ற இறக்கங்களை விலக்க உங்களை அனுமதிக்கிறது.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ], [ 39 ], [ 40 ]
புரோலாக்டினோமாவில் புரோலாக்டின் அளவு
பிரசவத்திற்குப் பிந்தைய காலத்தில் பால் உற்பத்தியை ஏற்படுத்தும் ஹார்மோன் புரோலாக்டின் (பிட்யூட்டரி செல்களால் உற்பத்தி செய்யப்படுகிறது). புரோலாக்டினோமாவில் புரோலாக்டினின் அளவு பல காரணிகளைப் பொறுத்தது. அதன் குறிகாட்டிகள் மனித உடலில் இனப்பெருக்க மற்றும் பாலியல் செயல்பாடுகளை ஒழுங்குபடுத்துகின்றன. மேலும் அவற்றின் மீறல் பல்வேறு நோயியல் அறிகுறிகளின் வளர்ச்சிக்கு வழிவகுக்கிறது.
பிறந்த உடனேயே குழந்தையின் உடலில் முதல் புரோலாக்டின் உருவாகிறது. வாழ்க்கையின் முதல் வாரங்களில், அதன் குறிகாட்டிகள் அதிகமாக இருக்கும் - சுமார் 2000 mIU / l. ஹார்மோனில் உச்சரிக்கப்படும் அதிகரிப்புடன், குழந்தைகளில் பாலூட்டி சுரப்பிகள் வீங்கி, ஒரு சிறிய அளவு பால் வெளியிடப்படலாம். ஒரு மாத குழந்தையில், புரோலாக்டின் அளவு நிலைபெறுகிறது மற்றும் சிறுவர்களில் 607 mIU / l ஆகவும், சிறுமிகளில் 628 mIU / l ஆகவும் இருக்கும். அவர்கள் வயதாகும்போது, குறிகாட்டிகள் 40 முதல் 400 mIU / l வரை ஏற்ற இறக்கமாக இருக்கும். சிறுமிகளில், இந்த மதிப்புகள் சிறுவர்களை விட அதிகமாக இருக்கும்.
- புரோலாக்டின் அளவு இயல்பை விட அதிகமாக இருந்தால், அது கருப்பையில் புரோலாக்டினோமா, ஹைப்போ தைராய்டிசம், பாலிசிஸ்டிக் வடிவங்கள் உருவாக வழிவகுக்கும். கர்ப்பத்தின் கடைசி மாதங்களில் அதிகரித்த மதிப்புகள் காணப்படுகின்றன.
- புரோலாக்டின் இயல்பை விட குறைவாக இருந்தால், அது இனப்பெருக்க செயல்பாடு, பிரசவ இரத்தப்போக்கு, பிரசவத்திற்குப் பிந்தைய கர்ப்பம், மூளையின் கட்டி புண்கள் ஆகியவற்றில் சிக்கல்களை ஏற்படுத்துகிறது. மேலும் மத்திய நரம்பு மண்டலத்தின் கோளாறுகள் மற்றும் உடலில் அதிகப்படியான முடி வளர்ச்சி, வீக்கம் ஆகியவையும் காணப்படுகின்றன.
ப்ரோலாக்டின் அளவு மாறும்போது இறுதி நோயறிதலைச் செய்ய, நீங்கள் பின்வரும் நிபுணர்களால் விரிவான பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும்: மகளிர் மருத்துவ நிபுணர், நரம்பியல் நிபுணர், உட்சுரப்பியல் நிபுணர், மனநல மருத்துவர்.
கருவி கண்டறிதல்
பிட்யூட்டரி கட்டி மற்றும் அதன் பண்புகள் (அளவு, இடம், சிக்கல்கள்) கண்டறிய மற்றொரு வழி கருவி நோயறிதல் ஆகும். நோயாளி பெரும்பாலும் பரிந்துரைக்கப்படுகிறார்:
- கட்டியின் காட்சிப்படுத்தலை மேம்படுத்தும் மாறுபட்ட முகவர்களின் அறிமுகத்துடன் காந்த அதிர்வு இமேஜிங் செய்யப்படுகிறது. மாறுபட்ட பிறகு, பிட்யூட்டரி திசுக்களின் பின்னணிக்கு எதிராகவும், அதன் அளவு மற்றும் உள்ளூர்மயமாக்கலுக்கு எதிராகவும் புரோலாக்டினோமாவின் வெளிப்புறங்கள் எளிதில் தீர்மானிக்கப்படுகின்றன.
- கணினி டோமோகிராபி - எலும்பு அழிவின் அளவை மதிப்பிடுவதற்கு 1 செ.மீ.க்கு மேல் பெரிய நியோபிளாம்களுக்கு செய்யப்படுகிறது. நோயறிதலின் போது, செல்லா டர்சிகா மற்றும் டூரா மேட்டரின் அழிவின் அறிகுறிகள் கண்டறியப்படுகின்றன.
- கிரானியோகிராஃபி என்பது நேரடி மற்றும் பக்கவாட்டு திட்டங்களில் மண்டை ஓட்டின் எக்ஸ்-கதிர் பரிசோதனை ஆகும். இந்த நோய் செல்லா டர்சிகாவின் வடிவம் மற்றும் அளவு மாற்றத்தால் வகைப்படுத்தப்படுகிறது.
மேற்கண்ட ஆய்வுகளுக்கு மேலதிகமாக, ஒரு கண் மருத்துவரின் ஆலோசனை அவசியம். பார்வை நரம்புகளின் சுருக்கம், பார்வைக் கூர்மை குறைதல் மற்றும் ஓக்குலோமோட்டர் நரம்புகளின் கோளாறுகள் ஆகியவற்றை மருத்துவர் தீர்மானிக்கிறார். பாலூட்டி சுரப்பியின் கட்டிகளை விலக்க பாலூட்டி நிபுணர் ஆலோசனை கட்டாயமாகும். நோயாளி சுரப்பிகளின் மேமோகிராபி மற்றும் அல்ட்ராசவுண்ட் ஸ்கேன்களுக்கு உட்படுகிறார். ஆஸ்டியோபோரோசிஸ் வளர்ச்சியை விலக்க எலும்பு அமைப்புகளின் அடர்த்தியை மதிப்பிடுவதும் அவசியம்.
என்ன செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
பிட்யூட்டரி சுரப்பியில் ஒரு தீங்கற்ற நியோபிளாசம் இருப்பதாக சந்தேகிக்கப்பட்டால், ஒரு விரிவான ஆய்வுகள் சுட்டிக்காட்டப்படுகின்றன. புரோலாக்டினோமாவின் வேறுபட்ட நோயறிதல் பின்வரும் நோய்களுடன் மேற்கொள்ளப்படுகிறது:
- நாளமில்லா நோய்கள்.
- ஹைப்போ தைராய்டிசம்.
- அட்ரினோஜெனிட்டல் நோய்க்குறி.
- பாலிசிஸ்டிக் கருப்பை நோய்க்குறி.
- சோமாடிக் நோயியல், எடுத்துக்காட்டாக, சிறுநீரக செயலிழப்பு.
- உடலியல் கேலக்டோரியா (3 வயதுக்குட்பட்ட குழந்தைகளிலும், பெண்களுக்கு பாலூட்டலுக்குப் பிறகும் நீடிக்கலாம்).
- நியூரோரெஃப்ளெக்ஸ் கேலக்டோரியா மற்றும் ஹைப்பர்ப்ரோலாக்டினீமியா.
பிட்யூட்டரி சுரப்பியின் அனைத்து சாத்தியமான ஹார்மோன் ரீதியாக செயல்படும் மற்றும் ஹார்மோன் அல்லாத புண்களும் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. வேறுபாட்டின் முடிவுகளின் அடிப்படையில், மருத்துவர் இறுதி நோயறிதலைச் செய்து சிகிச்சைத் திட்டத்தை வரைகிறார்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை புரோலாக்டினோமாக்கள்
புரோலாக்டினோமாவிற்கான சிகிச்சை முறையின் தேர்வு ஒவ்வொரு நோயாளிக்கும் தனிப்பட்டது. மருத்துவரால் பரிந்துரைக்கப்படும் சிகிச்சை பின்வரும் இலக்குகளைக் கொண்டுள்ளது:
- பிட்யூட்டரி சுரப்பி செயல்பாடுகளை மீட்டமைத்தல்.
- கட்டியின் அளவைக் குறைத்தல் அல்லது அதை முழுமையாக நீக்குதல்.
- இரத்தத்தில் புரோலாக்டின் அளவை மீட்டமைத்தல்.
- வலி அறிகுறிகள் மற்றும் சிக்கல்களை நீக்குதல்: தலைவலி, காட்சி மற்றும் மத்திய நரம்பு மண்டல கோளாறுகள், கேலக்டோரியா.
இந்த சிகிச்சையானது ஒரு உட்சுரப்பியல் நிபுணர் மற்றும் ஒரு மகளிர் மருத்துவ நிபுணரால் மேற்கொள்ளப்படுகிறது. நோயாளி, கட்டி வளர்ச்சியை மெதுவாக்கும், புரோலாக்டின் அளவைக் குறைக்கும் மற்றும் ஆண்கள் மற்றும் பெண்கள் இருவரிடமும் பாலியல் செயல்பாட்டை மீட்டெடுக்கும் மருந்துகளுடன் மருந்து சிகிச்சைக்கு உட்படுகிறார்.
மருந்துகளை உட்கொள்வதன் முக்கிய தீமைகள் என்னவென்றால், அவை பக்க விளைவுகளை ஏற்படுத்துகின்றன மற்றும் நீண்ட கால பயன்பாடு தேவைப்படுகின்றன. சில சந்தர்ப்பங்களில், மாத்திரைகள் எடுப்பதை நிறுத்திய பிறகு, ஹார்மோன் அளவு மீண்டும் அதிகரிக்கிறது. சிகிச்சை தொடங்கிய 6 மாதங்களுக்குப் பிறகு புரோலாக்டின் அளவு சாதாரணமாக இருந்தால், சிகிச்சை இடைநிறுத்தப்படுகிறது. இந்த வழக்கில், மருத்துவர் ஒவ்வொரு 2 வருடங்களுக்கும் மருந்துகளை எடுத்துக்கொள்வதன் மூலம் தடுப்பு படிப்புகளை பரிந்துரைக்கிறார். இத்தகைய சிகிச்சையானது கட்டியின் அளவைக் குறைக்கவும் அறுவை சிகிச்சையைத் தவிர்க்கவும் உங்களை அனுமதிக்கிறது.
மருந்துகள்
ப்ரோலாக்டினோமாவுக்கு சிகிச்சையளிக்க, டோபமைன் ஏற்பி அகோனிஸ்டுகளின் குழுவிலிருந்து மருந்துகள் பயன்படுத்தப்படுகின்றன. ப்ரோலாக்டின் அளவை இயல்பாக்குவதற்கும், பிட்யூட்டரி சுரப்பியின் செயல்பாட்டை மேம்படுத்துவதற்கும், கட்டியின் அளவைக் குறைப்பதற்கும் (சிகிச்சையின் 6-12 வாரங்களுக்குப் பிறகு கவனிக்கப்படுகிறது) மற்றும் அதன் வலி அறிகுறிகளை நீக்குவதற்கும் மருந்துகள் அவசியம்.
டோபமைன் அகோனிஸ்டுகள்:
I தலைமுறை - எர்காட் மற்றும் அதன் வழித்தோன்றல்கள்:
- லைசர்ஜிக் அமில வழித்தோன்றல்கள்: புரோமோக்ரிப்டைன், மெதிசெர்கைடு, ரோனலின், பார்லோடெல்.
- அமினோர்கோலின் வழித்தோன்றல்கள்: லிசுரைடு, டெர்குலைடு, மெசுலர்ஜின்.
- கிளாவின் வழித்தோன்றல்கள்: பெர்கோலைடு, மெதர்கோலின்.
இரண்டாவது தலைமுறை எர்கோட் இல்லாத டோபமைன்-மைமெடிக் மருந்துகள்: குயினகோலைடு, குயினகோலைடு.
III தலைமுறை - பிட்யூட்டரி லாக்டோட்ரோப்களின் D2- ஏற்பிகளின் தேர்ந்தெடுக்கப்பட்ட தடுப்பான்கள்: கேபர்கோலின்
பெரும்பாலும், நோயாளிகளுக்கு பின்வரும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன:
- நோர்ப்ரோலாக்
B2-டோபமைன் ஏற்பிகளின் மருந்தியல் சிகிச்சை குழுவிலிருந்து ஒரு மருந்து. மற்ற பிட்யூட்டரி ஹார்மோன்களின் நிலையை பாதிக்காமல் புரோலாக்டின் சுரப்பை அடக்குகிறது. மருந்தை உட்கொண்ட இரண்டு மணி நேரத்திற்குப் பிறகு ஹார்மோனின் மருத்துவக் குறைப்பு காணப்படுகிறது மற்றும் ஒரு டோஸுடன் 4-6 மணி நேரத்திற்குப் பிறகு அதிகபட்சத்தை அடைகிறது. இது ஒரு நீடித்த விளைவைக் கொண்டுள்ளது, இது சுமார் 24 மணி நேரம் நீடிக்கும். மருந்தின் நீண்டகால பயன்பாடு புரோலாக்டின்-சுரக்கும் பிட்யூட்டரி கட்டிகளின் தலைகீழ் வளர்ச்சிக்கு வழிவகுக்கிறது, அதாவது, அவற்றின் வளர்ச்சியில் குறைப்பு அல்லது தாமதம்.
- பயன்பாட்டிற்கான அறிகுறிகள்: பால் உற்பத்தியைத் தூண்டும் பிட்யூட்டரி ஹார்மோனின் இரத்த அளவு அதிகரித்தல், அறியப்படாத தோற்றத்தின் மைக்ரோ அல்லது மேக்ரோடெனோமாக்கள், ஒலிகோமெனோரியா, அமினோரியா, கேலக்டோரியா, மலட்டுத்தன்மை, லிபிடோ குறைதல்.
- நிர்வாக முறை: ஒவ்வொரு நோயாளிக்கும் மருந்தளவு தனித்தனியாக அமைக்கப்படுகிறது. ஆரம்ப டோஸ் மூன்று நாட்களுக்கு ஒரு நாளைக்கு ஒரு முறை 0.025 மி.கி. அடுத்த மூன்று நாட்களுக்கு 0.05 மி.கி. எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் ஏழாவது நாளிலிருந்து, தினசரி டோஸ் 0.075 மி.கி. தேவைப்பட்டால், உகந்த சிகிச்சை விளைவை அடைய படிப்படியாக அளவை அதிகரிக்க முடியும். இந்த வழக்கில், டோஸ் மாற்றங்களுக்கு இடையிலான இடைவெளி குறைந்தது ஒரு வாரமாக இருக்க வேண்டும், மேலும் அதிகபட்ச தினசரி டோஸ் 0.075-0.15 மி.கி.க்கு மிகாமல் இருக்க வேண்டும்.
- பக்க விளைவுகள்: தலைவலி மற்றும் தலைச்சுற்றல், குமட்டல், வாந்தி, மயக்கம். அரிதான சந்தர்ப்பங்களில், கடுமையான மனநோய் உருவாகிறது, இது மருந்தை நிறுத்திய பிறகு மறைந்துவிடும். பசியின்மை, வயிற்று வலி, வயிற்றுப்போக்கு, மலச்சிக்கல், இரத்த அழுத்தம் குறைதல், நாசி நெரிசல் போன்றவையும் சாத்தியமாகும். இரத்த அழுத்தத்தில் கூர்மையான குறைவு, அதாவது ஆர்த்தோஸ்டேடிக் சரிவு, மிகவும் அரிதாகவே நிகழ்கிறது.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு அதிக உணர்திறன். மனநோய்களின் வரலாற்றைக் கொண்ட நோயாளிகளுக்கு இது சிறப்பு எச்சரிக்கையுடன் பரிந்துரைக்கப்படுகிறது. மேலும் விரைவான மோட்டார் அல்லது மன எதிர்வினைகளுடன் தொடர்புடைய வேலை செய்பவர்களுக்கும் இது பரிந்துரைக்கப்படுகிறது.
நோர்ப்ரோலாக் 0.025; 0.05; 0.075 மற்றும் 0.15 மி.கி. செயலில் உள்ள மூலப்பொருள் மாத்திரை வடிவில் கிடைக்கிறது.
- புரோமோக்ரிப்டைன்
டோபமைன் ஏற்பிகளின் ஒரு குறிப்பிட்ட தூண்டுதல். பால் உற்பத்திக்கு காரணமான முன்புற பிட்யூட்டரி சுரப்பியின் ஹார்மோன்களின் சுரப்பை மெதுவாக்குகிறது. இந்த மருந்தின் பயன்பாடு பாலூட்டும் செயல்முறை, தாய்ப்பால் கொடுக்கும் போது பாலூட்டி சுரப்பி திசுக்களின் வீக்கம் மற்றும் அதன் இரத்தக் கசிவைத் தடுக்கிறது. கருப்பை செயல்பாடு மற்றும் மாதவிடாய் சுழற்சியை மீட்டெடுக்கிறது, ஹைப்பர்ப்ரோலாக்டின் அமினோரியா உள்ள பெண்களில் கருத்தரிப்பை ஊக்குவிக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: புரோலாக்டின் உற்பத்தியை அடக்குதல் மற்றும் அதன் அளவை இயல்பாக்குதல், கேலக்டோரியா, பிரசவத்திற்குப் பிறகு பாலூட்டுவதை நிறுத்துதல்.
- நிர்வாக முறை: மருந்தை உணவின் போது ஒரு நாளைக்கு இரண்டு முறை 2.5 மி.கி. வாய்வழியாக எடுத்துக் கொள்ள வேண்டும். சிகிச்சையின் காலம் 10-17 நாட்கள். மருத்துவரின் பரிந்துரையின் பேரில் மட்டுமே சிகிச்சை நிறுத்தப்படும். மருந்தை முன்கூட்டியே திரும்பப் பெறுவது பாலூட்டலை மீட்டெடுக்க வழிவகுக்கும் என்பதே இதற்குக் காரணம்.
- பக்க விளைவுகள்: குமட்டல், வாந்தி, தலைவலி, இரத்த அழுத்தம் குறைதல், குளிரில் வெளிப்படும் போது விரல்கள் வெண்மையாக மாறுதல்.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு சகிப்புத்தன்மையின்மை, கர்ப்பத்தின் முதல் மூன்று மாதங்கள், இதய அரித்மியா, மாரடைப்பு, புற நாளங்களின் லுமேன் குறுகுதல், மன நோய். சிகிச்சையின் போது, மது அருந்துதல், வாய்வழி கருத்தடை மருந்துகள் மற்றும் மத்திய நரம்பு மண்டலத்தை தாழ்த்தும் மருந்துகளை உட்கொள்வது முரணாக உள்ளது.
புரோமோக்ரிப்டைன் 2.5 மிகி மாத்திரைகள் மற்றும் 5 மற்றும் 10 மிகி காப்ஸ்யூல்களாகக் கிடைக்கிறது.
- பார்லோடெல்
புரோமோக்ரிப்டைன் என்ற செயலில் உள்ள மூலப்பொருளைக் கொண்ட ஒரு மருத்துவ தயாரிப்பு. செயலில் உள்ள பொருள் டோபமைன் பெருமூளை ஏற்பிகளுடன் D2 ஐ பிணைக்கிறது. இது ஒரு தூண்டுதல் விளைவைக் கொண்டுள்ளது, புரோலாக்டின் மூலக்கூறு அதிகரிப்பின் செயல்முறைகளைத் தடுக்கிறது. இதன் காரணமாக, பிட்யூட்டரி-கருப்பை அமைப்பில் விளைவு உறுதி செய்யப்படுகிறது, பாலூட்டும் செயல்முறை அடக்கப்படுகிறது மற்றும் மாதவிடாய் சுழற்சி இயல்பாக்கப்படுகிறது. மருந்து பார்கின்சன் நோய் அறிகுறிகளின் தீவிரத்தை குறைக்கிறது, சோமாடோட்ரோபின் செறிவைக் குறைக்கிறது, அக்ரோமெகலியில் நிலையை மேம்படுத்துகிறது. மனச்சோர்வுக் கோளாறின் அறிகுறிகளை நீக்குகிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: புரோலாக்டினோமா, மருந்து சிகிச்சையால் ஏற்படும் ஹைப்பர் புரோலாக்டினீமியா, இரு பாலினருக்கும் மலட்டுத்தன்மை, மாதவிடாய் முறைகேடுகள், பாலிசிஸ்டிக் ஓவரி சிண்ட்ரோம், லிபிடோ குறைதல், ஆண்மைக் குறைவு, ஒலிகோஸ்பெர்மியா. பிட்யூட்டரி சுரப்பியின் அடினோமாட்டஸ் புண்கள், அக்ரோமெகலி, பிரசவத்திற்குப் பிந்தைய மாஸ்டிடிஸ் மற்றும் பாலூட்டலை நிறுத்த வேண்டிய அவசியம் ஏற்படும் போது பரிந்துரைக்கப்படுகிறது. கட்டிகளைக் குறைப்பதற்கான வழிமுறையாகவும், புரோலாக்டின் அளவைக் குறைப்பதற்கான அறுவை சிகிச்சைக்குப் பிந்தைய சிகிச்சையிலும் அறுவை சிகிச்சைக்குத் தயாராகும் போது இந்த மருந்து இடியோபாடிக் பார்கின்சன் நோய் மற்றும் போஸ்ட்என்செபாலிக் பார்கின்சோனிசத்தில் பயனுள்ளதாக இருக்கும்.
- நிர்வாக முறை: மாத்திரைகள் வாய்வழியாகப் பயன்படுத்தப்படுகின்றன. புரோலாக்டினோமாவுக்கு, ஒவ்வொரு நோயாளிக்கும் மருந்தளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது. ஒரு விதியாக, நோயாளிகளுக்கு ஒரு நாளைக்கு 2.5-3.75 மி.கி பரிந்துரைக்கப்படுகிறது. 12 வயதுக்குட்பட்ட குழந்தைகளுக்கு அதிகபட்ச அளவு ஒரு நாளைக்கு 5 மி.கி, 12 வயதுக்கு மேற்பட்ட குழந்தைகளுக்கு - ஒரு நாளைக்கு 20 மி.கி வரை.
- பக்க விளைவுகள்: தலைச்சுற்றல் மற்றும் தலைவலி, தோல் எதிர்வினைகள், டாக்ரிக்கார்டியா, அலோபீசியா, குடல் கோளாறுகள், குழப்பம், தூக்கம் மற்றும் பசியின்மை கோளாறுகள், டின்னிடஸ். ஆஸ்தெனிக் நிலைமைகள், மாயத்தோற்றங்கள், பல்வேறு இயக்கக் கோளாறுகள், பரேஸ்தீசியா போன்றவற்றை உருவாக்கவும் முடியும்.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு அதிக உணர்திறன், கெஸ்டோசிஸ், மாதவிடாய் முன் நோய்க்குறி, தமனி உயர் இரத்த அழுத்தம், பாலூட்டுதல், தீங்கற்ற பாலூட்டி நோய்க்குறியியல், இருதய நோய்கள், மனநல கோளாறுகள். கர்ப்ப காலத்தில் மருந்தின் பயன்பாடு நியாயமான அறிகுறிகள் இருந்தால் மற்றும் கண்டிப்பாக மருத்துவ மேற்பார்வையின் கீழ் மட்டுமே சாத்தியமாகும்.
- அதிகப்படியான அளவு: டிஸ்ஸ்பெசியா, இரத்த அழுத்தம் குறைதல், தலைச்சுற்றல், பிரமைகள், டாக்ரிக்கார்டியா, தூக்கம், காய்ச்சல், ஆர்த்தோஸ்டேடிக் ஹைபோடென்ஷன். மேற்கண்ட அறிகுறிகளை நீக்க இரைப்பைக் கழுவுதல் குறிக்கப்படுகிறது. வாந்தி மற்றும் பிரமைகளை நீக்க மெட்டோகுளோபிரமைடு பரிந்துரைக்கப்படுகிறது.
பார்லோடெல் 10 மற்றும் 30 காப்ஸ்யூல்கள் கொண்ட பொதிகளில் மாத்திரை வடிவில் கிடைக்கிறது.
- லிசுரிட்
ஆன்டிசெரோடோனின் செயல்பாட்டைக் கொண்ட ஒரு மருந்து. டோபமைன் ஏற்பி அகோனிஸ்டுகளுக்கு சொந்தமானது.
- பயன்பாட்டிற்கான அறிகுறிகள்: புரோலாக்டினோமா, ஹைப்பர்ப்ரோலாக்டினெமிக் ஹைபோகோனாடிசம், அக்ரோமெகலி. பார்கின்சோனிசம், ஒவ்வாமை நோய்கள் மற்றும் ஒற்றைத் தலைவலி சிகிச்சைக்கும் பரிந்துரைக்கப்படுகிறது (தாக்குதல்களின் அதிர்வெண் மற்றும் தீவிரத்தை குறைக்கிறது).
- நிர்வாக முறை: வாய்வழியாக 0.025 மிகி ஒரு நாளைக்கு 1-2 முறை. சிகிச்சையின் காலம் ஒவ்வொரு நோயாளிக்கும் தனிப்பட்டது, எனவே இது கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது.
- பக்க விளைவுகள்: பல்வேறு டிஸ்பெப்டிக் அறிகுறிகள், மயக்கம், இரத்த அழுத்தம் குறைதல், இதயத் துடிப்பு அதிகரிப்பு.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு அதிக உணர்திறன், கர்ப்பம். குறைந்த இரத்த அழுத்தம், புற சுற்றோட்டக் கோளாறுகள், இஸ்கெமியா, கடுமையான சிறுநீரகம் மற்றும் கல்லீரல் செயலிழப்பு உள்ள நோயாளிகளுக்கு மாத்திரைகள் பரிந்துரைக்கப்படுவதில்லை.
லிசுரைடு 0.025 மிகி செயலில் உள்ள மூலப்பொருளைக் கொண்ட மாத்திரைகள் வடிவில் கிடைக்கிறது.
- கேபர்கோலின்
டோபமைன் D2 ஏற்பி அகோனிஸ்ட், எர்காட் ஆல்கலாய்டு வழித்தோன்றல். பிட்யூட்டரி ஏற்பிகளைத் தூண்டுகிறது, முன்புற மடல் ஹார்மோனான புரோலாக்டினின் சுரப்பை உச்சரிக்கவும் நீண்ட காலமாகவும் தடுக்கிறது. உடல் பாலூட்டலை அடக்கி நிறுத்துகிறது, மாதவிடாய் முறைகேடுகள், மலட்டுத்தன்மை, லிபிடோ குறைதல், ஆண்மைக் குறைவு ஆகியவற்றில் சிகிச்சை விளைவைக் கொண்டுள்ளது.
- பயன்பாட்டிற்கான அறிகுறிகள்: பிட்யூட்டரி சுரப்பியின் மேக்ரோ மற்றும் மைக்ரோடெனோமாக்கள், இடியோபாடிக் ஹைப்பர்ப்ரோலாக்டினீமியா, பிரசவத்திற்குப் பிந்தைய காலத்தில் பாலூட்டலை அடக்குதல்.
- நிர்வாக முறை மற்றும் மருந்தளவு: மருந்து வாய்வழியாகப் பயன்படுத்தப்படுகிறது, சிகிச்சையின் அளவு மற்றும் கால அளவு நோயியல் நிலையின் நிலை மற்றும் மருத்துவரின் பரிந்துரைகளைப் பொறுத்தது, எனவே அவை ஒவ்வொரு நோயாளிக்கும் தனிப்பட்டவை.
- முரண்பாடுகள்: தயாரிப்பின் கூறுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை, கர்ப்பம், கடுமையான கல்லீரல் செயலிழப்பு, பிரசவத்திற்குப் பிந்தைய மனநோயின் வரலாறு. இருதய நோய்கள், வயிறு மற்றும் டூடெனினத்தின் அல்சரேட்டிவ் புண்கள் உள்ள நோயாளிகளுக்கு இந்த மருந்து சிறப்பு எச்சரிக்கையுடன் பரிந்துரைக்கப்படுகிறது.
- பக்க விளைவுகள்: தலைவலி மற்றும் தலைச்சுற்றல், குமட்டல், வயிற்று வலி, இரத்த அழுத்தம் குறைதல், அதிகரித்த மயக்கம். மருந்தை முறையாகப் பயன்படுத்துவதன் மூலம், பாலூட்டி சுரப்பிகளின் புண், பரேஸ்டீசியா, மனச்சோர்வு, ஆஸ்தீனியா ஆகியவை காணப்படுகின்றன.
- அதிகப்படியான அளவு: மயக்கம், பிரமைகள், மூக்கடைப்பு. சிகிச்சையானது இரத்த அழுத்தத்தை கண்காணித்து பராமரிப்பதன் மூலம் அறிகுறியாகும்.
கேபர்கோலின் பாலிஎதிலீன் பைகளில் ஒரு தூள் பொருளாகக் கிடைக்கிறது.
மேலே குறிப்பிடப்பட்ட மருந்துகளுக்கு கூடுதலாக, ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி அடினோமாவின் சிகிச்சைக்கு பின்வருவனவற்றை பரிந்துரைக்கலாம்: லெவோடோபா, லெர்கோட்ரில், சைரோஜெப்டாடின், குயினகோலைடு, அபெர்ஜின், பெரிட்டால் மற்றும் பிற மருந்துகள்.
டோபமைன் அகோனிஸ்டுகள் நோயாளிக்கு கடுமையான பக்க விளைவுகளை ஏற்படுத்தினால் (தலைவலி, தலைச்சுற்றல், குழப்பம், அதிகரித்த பலவீனம், குமட்டல் மற்றும் வாந்தி), அவற்றை அகற்ற டோம்பெரிடோன் பரிந்துரைக்கப்படுகிறது. முக்கிய மருந்துக்குப் பிறகு ஒரு மணி நேரம் கழித்து இதை எடுத்துக்கொள்ள வேண்டும். சிகிச்சையின் செயல்திறனைக் கண்காணிக்க, இரத்த சீரத்தில் உள்ள புரோலாக்டின் அளவை தொடர்ந்து சரிபார்க்க வேண்டும்.
டோஸ்டினெக்ஸுடன் புரோலாக்டினோமா சிகிச்சை
டோபமைன் அகோனிஸ்டுகளின் மருந்தியல் சிகிச்சை குழுவிலிருந்து ஒரு பயனுள்ள மருந்து டோஸ்டினெக்ஸ் ஆகும். டோஸ்டினெக்ஸுடன் புரோலாக்டினோமா சிகிச்சையானது குறுகிய காலத்தில் நிலையான சிகிச்சை முடிவுகளை அடைய அனுமதிக்கிறது.
மருந்தின் செயலில் உள்ள பொருள் கேபர்கோலின் (ஒரு எர்கோலின் வழித்தோன்றல்) ஆகும், இது நீடித்த செயல்பாட்டைக் கொண்டுள்ளது. அதன் செயல்பாட்டின் வழிமுறை பிட்யூட்டரி சுரப்பியின் D2-டோபமைன் ஏற்பிகளின் லாக்டோட்ரோபிக் செல்களைத் தூண்டுவதன் மூலம் ஹார்மோன் சுரப்பைத் தடுப்பதை அடிப்படையாகக் கொண்டது. அதிக அளவுகள் D2 ஏற்பிகளில் மைய தூண்டுதல் டோபமினெர்ஜிக் விளைவைக் கொண்டுள்ளன.
வாய்வழி நிர்வாகத்திற்குப் பிறகு, மருந்து செரிமான மண்டலத்திலிருந்து விரைவாக உறிஞ்சப்படுகிறது. அதிகபட்ச செறிவு எடுத்துக் கொண்ட 1-4 மணி நேரத்திற்குப் பிறகு காணப்படுகிறது. சிறுநீரில் அரை ஆயுள் 68-115 மணி நேரம் ஆகும். இந்த அரை ஆயுள் காரணமாக, மருந்தின் சமநிலை செறிவுகள் 28 நாட்களுக்குப் பிறகு அடையும். பிளாஸ்மா புரதங்களுடன் பிணைக்கும் அளவு சுமார் 40% ஆகும். எடுத்துக் கொண்ட மூன்று மணி நேரத்திற்குப் பிறகு புரோலாக்டின் அளவுகளில் குறைவு காணப்படுகிறது மற்றும் 7-28 நாட்கள் நீடிக்கும். பிரசவத்திற்குப் பிந்தைய பாலூட்டலின் போது சிகிச்சை விளைவு சுமார் 14-21 நாட்கள் நீடிக்கும்.
- பயன்பாட்டிற்கான அறிகுறிகள்: புரோலாக்டின்-சுரக்கும் பிட்யூட்டரி அடினோமா, மலட்டுத்தன்மையை ஏற்படுத்தும் ஹைப்பர் புரோலாக்டினீமியா, மாதவிடாய் முறைகேடுகள், கேலக்டோரியா, ஆண்மைக் குறைவு, லிபிடோ குறைதல். பிரசவத்திற்குப் பிறகு உடலியல் பாலூட்டலை அடக்குதல், வெற்று செல்லா நோய்க்குறி, கருக்கலைப்பு அல்லது கருச்சிதைவுக்குப் பிறகு பாலூட்டலைத் தடுத்தல்.
- விண்ணப்பிக்கும் முறை: முன்புற பிட்யூட்டரி சுரப்பியில் கட்டி சேதம் ஏற்பட்டால், நோயாளிகளுக்கு சில நாட்களில் வாரத்திற்கு 0.25-0.5 மி.கி 1-2 முறை பரிந்துரைக்கப்படுகிறது. உதாரணமாக, ஒவ்வொரு செவ்வாய் அல்லது செவ்வாய் மற்றும் வெள்ளிக்கிழமையும். தேவைப்பட்டால், சிகிச்சையின் ஒவ்வொரு மாதமும் மருந்தளவு 0.5 மி.கி அதிகரிக்கப்படுகிறது. உகந்த அளவு விதிமுறை தேர்ந்தெடுக்கப்பட்டவுடன், இரத்தத்தில் உள்ள ஹார்மோன் அளவை தீர்மானிக்க வேண்டும். பெரும்பாலான சந்தர்ப்பங்களில், 0.5-1 மாத சிகிச்சைக்குப் பிறகு ஒரு நிலையான சிகிச்சை விளைவு அடையப்படுகிறது.
- பக்க விளைவுகள்: தலைவலி மற்றும் தலைச்சுற்றல், ஹைபோடென்ஷன், தூக்கமின்மை, குமட்டல் மற்றும் வாந்தி, வயிற்று வலி. பல்வேறு டிஸ்பெப்டிக் நிகழ்வுகள், வயிற்று வலி, முகத்தில் சூடான ஃப்ளாஷ்கள், பரேஸ்தீசியாவும் சாத்தியமாகும். சிகிச்சையின் முதல் இரண்டு வாரங்களில் மிகவும் உச்சரிக்கப்படும் பக்க விளைவுகள் தங்களைத் தாங்களே வெளிப்படுத்துகின்றன. உச்சரிக்கப்படும் பாதகமான அறிகுறிகளுக்கு மருந்தை நிறுத்த வேண்டும்.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு அதிக உணர்திறன், கல்லீரல் செயலிழப்பு, தாமதமான கெஸ்டோசிஸ், பிரசவத்திற்குப் பிந்தைய மனநோய் வரலாறு. கர்ப்ப காலத்தில் இந்த மருந்து பயன்படுத்தப்படுவதில்லை. அதை எடுத்துக் கொள்ளும்போது கருத்தரித்தல் ஏற்பட்டால், டோஸ்டினெக்ஸ் ரத்து செய்யப்படுகிறது.
- அதிகப்படியான அளவு: குமட்டல், வாந்தி, மாயத்தோற்றம், தமனி சார்ந்த ஹைபோடென்ஷன், பல்வேறு டிஸ்பெப்டிக் கோளாறுகள். அவற்றை அகற்ற, இரைப்பைக் கழுவுதல் மற்றும் தமனி சார்ந்த அழுத்தத்தை இயல்பாக்குவதன் மூலம் மேலும் அறிகுறி சிகிச்சை ஆகியவை குறிக்கப்படுகின்றன.
- மருந்து இடைவினைகள்: எர்காட் ஆல்கலாய்டுகளுடன் ஒரே நேரத்தில் பயன்படுத்துவதைத் தவிர்க்கவும். டோஸ்டினெக்ஸ் டோபமைன் ஏற்பிகளைத் தூண்டுவதால், சிகிச்சையின் பயனற்ற தன்மையை ஏற்படுத்தக்கூடிய ப்யூட்டிரோபீனோன், பினோதியாசின், மெட்டோகுளோபிரமைடு, தியோக்சாந்தீன் ஆகியவற்றைப் பயன்படுத்துவதும் பரிந்துரைக்கப்படவில்லை. ஹைபோடென்சிவ் விளைவைக் கொண்ட மருந்துகள் தடைசெய்யப்பட்டுள்ளன, ஏனெனில் அவை தமனி ஹைபோடென்ஷனை ஏற்படுத்தும்.
டோஸ்டினெக்ஸ் மாத்திரை வடிவில் கிடைக்கிறது - ஒரு பொட்டலத்திற்கு 8 மாத்திரைகள், ஒவ்வொன்றும் 0.5 மி.கி. செயலில் உள்ள பொருளைக் கொண்டுள்ளது.
வைட்டமின்கள்
புரோலாக்டினோமா மற்றும் உடலின் பிற கட்டி புண்களுக்குப் பிறகு தடுப்பு, வெற்றிகரமான சிகிச்சை மற்றும் மீட்சிக்கான முறைகளில் ஒன்று வைட்டமின்கள். உங்கள் மருத்துவருடன் கலந்தாலோசித்த பிறகு நீங்கள் பயனுள்ள பொருட்களை எடுத்துக்கொள்ள வேண்டும். அவற்றில் சில திசுக்களில் இரத்த ஓட்டத்தை பாதிக்கும் என்பதால், அவை வலிமிகுந்த நிலையை மோசமாக்கும்.
பிட்யூட்டரி அடினோமாக்களுக்கு மிகவும் பயனுள்ள வைட்டமின்கள் ஏ, ஈ, சி, அத்துடன் சிலுவை காய்கறிகள் மற்றும் ஃபிளாவனாய்டுகளை அடிப்படையாகக் கொண்ட ஆன்டிடூமர் தயாரிப்புகள் ஆகும். கூடுதலாக, மூளை ஆரோக்கியத்தை பராமரிக்க ஆயத்த மருந்தக வைட்டமின் வளாகங்கள் உள்ளன.
மூளையின் செயல்பாட்டில் சில வைட்டமின்களின் விளைவுகளைப் பார்ப்போம்:
- B1 - தியாமின் சோர்வு மற்றும் பதட்டத்தைக் குறைக்கிறது, தூக்கத்தின் தரம் மற்றும் ஒருங்கிணைப்பை மேம்படுத்துகிறது. இதன் குறைபாடு பதட்டம் மற்றும் மனச்சோர்வின் வளர்ச்சிக்கு வழிவகுக்கிறது. ஓட்ஸ், கொட்டைகள், பக்வீட், பன்றி இறைச்சி மற்றும் மாட்டிறைச்சி, மீன் ஆகியவற்றில் காணப்படுகிறது.
- B2 – ரிபோஃப்ளேவின் மன எதிர்வினைகளை துரிதப்படுத்துகிறது. இது தலைவலி, பலவீனம் மற்றும் மயக்கத்திற்கு எதிரான ஒரு தடுப்பு நடவடிக்கையாகும். இது இறைச்சி மற்றும் பால் பொருட்களில் காணப்படுகிறது.
- B3 - நிகோடினிக் அமிலம் மகிழ்ச்சியான நிலை, நல்ல நினைவாற்றல் மற்றும் கவனம் செலுத்தும் திறனுக்கு காரணமாகும். இது பால், புதிய கீரைகள், கொட்டைகள், பக்வீட், முட்டையின் மஞ்சள் கரு ஆகியவற்றில் காணப்படுகிறது.
- B6 – பைரிடாக்சின் பதட்டம் மற்றும் எரிச்சலை எதிர்த்துப் போராடுகிறது, சிந்தனை செயல்முறைகளை துரிதப்படுத்துகிறது மற்றும் புத்திசாலித்தனத்தை அதிகரிக்கிறது. இந்த பொருள் உடலில் ஒருங்கிணைக்கப்படுகிறது மற்றும் பின்வரும் தயாரிப்புகளில் காணப்படுகிறது: உருளைக்கிழங்கு, வாழைப்பழங்கள், பீன்ஸ், பால், முட்டைக்கோஸ், முட்டைகள்.
- B9 – ஃபோலிக் அமிலம் தூக்கமின்மை, அதிகரித்த சோர்வு மற்றும் அக்கறையின்மையை நீக்க உதவுகிறது. இது புதிய காய்கறிகள், கடின பாலாடைக்கட்டிகள், காளான்கள், பால், பாதாமி, இறைச்சி ஆகியவற்றில் உள்ளது. இந்த வைட்டமின் தொகுப்பு பிஃபிடோபாக்டீரியாவை சாப்பிடுவதன் மூலம் துரிதப்படுத்தப்படுகிறது.
- B12 – சயனோகோபாலமின் உடலின் தூக்கத்திற்கும் விழிப்புக்கும் இடையில் இயல்பான மாற்றத்திற்கு காரணமாகிறது. கடற்பாசி, பால், மட்டி, இறைச்சி ஆகியவற்றில் இது உள்ளது.
- சி - அஸ்கார்பிக் அமிலம் ஆக்ஸிஜனேற்ற பண்புகளைக் கொண்டுள்ளது, அதிகரித்த உணர்ச்சி மற்றும் உடல் அழுத்தங்களிலிருந்து உடலைப் பாதுகாக்கிறது. குழு B இலிருந்து வைட்டமின்களை சிறப்பாக உறிஞ்ச உதவுகிறது. இது சிட்ரஸ் பழங்கள், காய்கறிகள் மற்றும் பழங்களில் அதிக அளவில் காணப்படுகிறது.
- D – கால்சிஃபெரால் உடலை வீரியம் மிக்க புண்களிலிருந்து பாதுகாக்கிறது, தந்துகிகள் மற்றும் பெரிய நாளங்களின் சுவர்களின் நெகிழ்ச்சித்தன்மையை பராமரிக்கிறது. ஆக்ஸிஜனேற்ற செயல்முறைகளை நிறுத்துகிறது. இது சூரிய கதிர்வீச்சின் செல்வாக்கின் கீழ் உடலில் உருவாகிறது, சிறிய அளவில் இது பால் பொருட்கள், முட்டை, மீன் எண்ணெய், புதிய வோக்கோசு ஆகியவற்றில் காணப்படுகிறது.
- இ-டோகோபெரோல் அசிடேட் உடலில் ஏற்படும் அழிவு செயல்முறைகளை எதிர்த்துப் போராடுகிறது, இரத்த நாளங்களின் சுவர்களை வலுப்படுத்துகிறது மற்றும் அல்சைமர் நோயைத் தடுக்கிறது. இது சுத்திகரிக்கப்படாத சூரியகாந்தி எண்ணெய், பால், பீன்ஸ், மாட்டிறைச்சி மற்றும் பன்றி இறைச்சி கல்லீரலில் உள்ளது.
- பி - பயோஃப்ளவனாய்டு மூளையை இரத்தக்கசிவுகளிலிருந்து பாதுகாக்கிறது, ஏனெனில் இது தந்துகி பலவீனத்தைத் தடுக்கிறது. இது பச்சை தேயிலை இலைகள், ரோவன், ரோஜா இடுப்பு, கருப்பு திராட்சை வத்தல், எலுமிச்சை ஆகியவற்றில் காணப்படுகிறது.
மேலே உள்ள வைட்டமின்கள் ஒவ்வொன்றும் உடலின் இயல்பான செயல்பாட்டில் முக்கிய பங்கு வகிக்கின்றன, ஆனால் மற்ற நன்மை பயக்கும் பொருட்களுடன் இணைந்து மிகவும் உச்சரிக்கப்படும் விளைவைக் கொண்டுள்ளன.
பிசியோதெரபி சிகிச்சை
மூளையின் கட்டி புண்கள், ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி சுரப்பியின் நியோபிளாம்கள் உட்பட, பெரும்பாலான பிசியோதெரபி நடைமுறைகளுக்கு நேரடி முரணாகும். பிசியோதெரபி சிகிச்சையானது கட்டி வளர்ச்சியைத் தூண்டத் தொடங்கும், எனவே இது மிகவும் கவனமாக தேர்ந்தெடுக்கப்படுகிறது, சாத்தியமான அனைத்து ஆபத்துகளையும் சிக்கல்களையும் கணக்கில் எடுத்துக்கொள்கிறது.
பெரும்பாலும், நோயாளிகளுக்கு UHF பரிந்துரைக்கப்படுகிறது - இது மில்லிமீட்டர்-தூர அலைகளைப் பயன்படுத்தும் மிக அதிக அதிர்வெண் சிகிச்சையாகும். கதிர்வீச்சு உயிரியல் திசுக்களில் மிதமான ஊடுருவும் திறனைக் கொண்டுள்ளது மற்றும் தோலின் மேலோட்டமான அடுக்குகளில் செயல்படுகிறது. இது உள் ஆற்றல் மூலங்களை செயல்படுத்துவதன் மூலம் உடலில் ஒரு சிகிச்சை விளைவைக் கொண்டுள்ளது.
உள்ளூர் வலிமிகுந்த பகுதி அல்லது உயிரியல் ரீதியாக செயல்படும் புள்ளிகளில் பயன்படுத்தப்படும்போது, அது தன்னியக்க நரம்பு மற்றும் நாளமில்லா அமைப்புகளின் செயல்பாட்டை மாற்றி தூண்டுகிறது. எதிர்மறை சுற்றுச்சூழல் காரணிகளுக்கு உடலின் எதிர்ப்பை அதிகரிக்கிறது.
சிகிச்சை விளைவுகள்:
- நரம்பு மண்டலத்தின் தூண்டுதல்.
- நோயெதிர்ப்பு மண்டலத்தின் செயல்பாட்டை மேம்படுத்துதல்.
- திசு டிராபிசத்தை மேம்படுத்துதல்.
- மீளுருவாக்கம் மற்றும் பழுதுபார்க்கும் செயல்முறைகளின் தூண்டுதல்.
UHF சிகிச்சையின் வகைகள் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக ஒரு பிசியோதெரபிஸ்ட்டால் தேர்ந்தெடுக்கப்படுகின்றன. காலர் மண்டலத்தின் மசாஜ் அல்லது உச்சந்தலையின் தர்சன்வால் (பெரும்பாலும் கடுமையான தலைவலி மற்றும் தலைச்சுற்றலுக்கு பரிந்துரைக்கப்படுகிறது) போன்ற பிற பிசியோதெரபி நடைமுறைகள் முரணாக உள்ளன.
நோயெதிர்ப்பு குறைபாடு நிலைமைகள், நாளமில்லா அமைப்பு நோய்கள், இதய நோய்கள், நீண்டகாலமாக குணமடையாத காயங்கள் மற்றும் புண்களுக்கு UHF பரிந்துரைக்கப்படுகிறது. இது ENT உறுப்புகளின் நோய்கள், மரபணு மற்றும் நரம்பு மண்டலங்களின் புண்கள் மற்றும் இரைப்பை குடல் கோளாறுகளுக்கு உதவுகிறது.
கடுமையான இதயம், சிறுநீரகம் அல்லது கல்லீரல் பற்றாக்குறை, கடுமையான காலத்தில் தொற்று நோய்கள், கடுமையான மனநல கோளாறுகள் மற்றும் கர்ப்ப காலத்தில் பிசியோதெரபி முரணாக உள்ளது.
நாட்டுப்புற வைத்தியம்
புரோலாக்டினோமா வளர்ச்சியின் ஆரம்ப கட்டங்களில், பல நோயாளிகள் வழக்கத்திற்கு மாறான முறைகளைப் பயன்படுத்துவதை நாடுகிறார்கள். சில சமையல் குறிப்புகள் வலிமிகுந்த நிலையை மோசமாக்கும் என்பதால், கலந்துகொள்ளும் மருத்துவரின் ஒப்புதலுடன் மட்டுமே நாட்டுப்புற சிகிச்சை சாத்தியமாகும்.
- எலுமிச்சை தைலம், வலேரியன், வாழைப்பழம், முனிவர் மற்றும் ரோவன் பெர்ரிகளை சம விகிதத்தில் எடுத்துக் கொள்ளுங்கள். 500 மில்லி கொதிக்கும் நீரைப் பொருட்களில் ஊற்றி, அது குளிர்ந்து போகும் வரை காய்ச்சவும். வடிகட்டி, ஒவ்வொரு உணவிற்கும் முன் ஒரு நாளைக்கு ½ கப் எடுத்துக் கொள்ளுங்கள்.
- ஒரு கிளாஸ் கொதிக்கும் நீரில் 10 கிராம் உலர் செயின்ட் ஜான்ஸ் வோர்ட்டை ஊற்றி 30 நிமிடங்கள் காய்ச்சவும். மருந்தை ஒரு நாளைக்கு 3-5 முறை, ஒரு தேக்கரண்டி வீதம் எடுத்துக் கொள்ளுங்கள்.
- ஒரு தேக்கரண்டி புதிய எலுமிச்சை தைலத்தை அரைத்து, அதன் மேல் 500 மில்லி கொதிக்கும் நீரை ஊற்றவும். குளிர்ந்த பிறகு, வடிகட்டி, நாள் முழுவதும் ஓரிரு சிப்ஸ் எடுத்துக் கொள்ளுங்கள். இந்த கஷாயத்தை தேநீரில் சேர்க்கலாம்.
- மருந்தகத்தில் வாங்கக்கூடிய ஹெம்லாக் டிஞ்சர், குணப்படுத்தும் விளைவைக் கொண்டுள்ளது. 10 சொட்டு 10% ஆல்கஹால் டிஞ்சரை ½ கிளாஸ் தண்ணீரில் நீர்த்துப்போகச் செய்து, பகலில் மூன்று அளவுகளாகப் பிரிக்கவும்.
நாட்டுப்புற சமையல் குறிப்புகளைப் பயன்படுத்துவதற்கு முன்பு, ஒவ்வாமை எதிர்வினைகளை உருவாக்கும் அபாயத்தை விலக்க, அனைத்து மூலிகை கூறுகளின் சகிப்புத்தன்மையையும் நீங்கள் கவனமாக சரிபார்க்க வேண்டும்.
மூலிகை சிகிச்சை
புரோலாக்டினின் அதிகரித்த உற்பத்தி பெரும்பாலும் மன அழுத்தம் மற்றும் உணர்ச்சி அனுபவங்களுடன் தொடர்புடையதாக இருப்பதால், அதன் அளவைக் குறைக்க பின்வரும் மூலிகை சிகிச்சை சமையல் குறிப்புகள் பரிந்துரைக்கப்படுகின்றன:
- 100 கிராம் ஹாப் கூம்புகளை எடுத்து அரைத்து, 500 மில்லி தண்ணீருக்கு 30 கிராம் மூலப்பொருள் என்ற விகிதத்தில் தண்ணீரை ஊற்றி, மிதமான தீயில் கொதிக்க வைக்கவும். குளிர்ந்த பிறகு, கஷாயத்தை வடிகட்டி, ஒரு தேக்கரண்டி ஒரு நாளைக்கு 3-5 முறை எடுத்துக்கொள்ள வேண்டும்.
- எலுமிச்சை தைலம், செயின்ட் ஜான்ஸ் வோர்ட் டாப்ஸ், ஹாவ்தோர்ன் பெர்ரி, பேஷன்ஃப்ளவர் மற்றும் ஹாப் கூம்புகள் ஆகியவற்றை சம விகிதத்தில் எடுத்துக் கொள்ளுங்கள். அனைத்து பொருட்களையும் நன்கு அரைக்கவும். 100 கிராம் உலர்ந்த மூலப்பொருட்களுடன் 1.5 லிட்டர் கொதிக்கும் நீரை ஊற்றி, முழுமையாக குளிர்ச்சியடையும் வரை காய்ச்சவும். வடிகட்டி, நாள் முழுவதும் உணவுக்கு 30 நிமிடங்களுக்கு முன் ஒரு கிளாஸ் எடுத்துக் கொள்ளுங்கள்.
- எள், பூசணி, இளம் இஞ்சி, ப்ரிம்ரோஸ் புல் மற்றும் தேன் ஆகியவற்றை சம விகிதத்தில் எடுத்துக் கொள்ளுங்கள். ஒரு சீரான நிலைத்தன்மை கிடைக்கும் வரை அனைத்து பொருட்களையும் அரைத்து நன்கு கலக்கவும். உணவைப் பொருட்படுத்தாமல், ஒரு நாளைக்கு 1 டீஸ்பூன் 3-4 முறை மருந்தை எடுத்துக் கொள்ளுங்கள்.
இந்த முறையின் மூலம் ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி அடினோமா சிகிச்சையானது பொருத்தமான மருத்துவ அனுமதியுடன் மட்டுமே சாத்தியமாகும். மூலிகை சிகிச்சை பாரம்பரிய மருத்துவ முறைகளுடன் இணைந்து மேற்கொள்ளப்படுகிறது.
ஹோமியோபதி
புரோலாக்டினோமாவுக்கு சிகிச்சையளிப்பதற்கான மற்றொரு மாற்று முறை ஹோமியோபதி ஆகும். மருந்தின் தேர்வு நோயின் தன்மை மற்றும் நோயாளியின் உடலின் பண்புகளைப் பொறுத்தது.
ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி அடினோமா மற்றும் புரோலாக்டின் உற்பத்தி அதிகரித்தால், பின்வரும் மருந்துகள் பரிந்துரைக்கப்படலாம்:
- அகோனிட்டம் - இந்த நோய் உணர்ச்சி மற்றும் மன அழுத்தம் நிறைந்த அதிகப்படியான உழைப்பால் ஏற்படுகிறது, ஹைபிரீமியா, அதிகரித்த எரிச்சல் மற்றும் இரத்த ஓட்ட தூண்டுதலின் அறிகுறிகள் உள்ளன.
- பெல்லடோனா - அகோனிட்டத்தின் அனலாக்ஸாகப் பயன்படுத்தப்படுகிறது, குழந்தைகளுக்கு சிகிச்சையளிக்கப் பயன்படுத்தலாம்.
- குளோனோயினம் - அடிக்கடி தலைவலி மற்றும் தலைச்சுற்றல், காய்ச்சல் நிலை.
- நக்ஸ் வோமிகா - தலைவலி, குழப்பம், அக்கறையின்மை.
- ஆர்னிகா - அடிக்கடி தலைச்சுற்றல், பிரமைகள், பார்வைக் குறைபாடு.
- யுரேனியம் - பால் உற்பத்தி அதிகரித்தல், தலையின் பின்புறம் மற்றும் நெற்றியில் வலி. தொண்டையில் பிடிப்புகள், வாந்தி, மூக்கிலிருந்து சீழ் வடிதல்.
- அயோடேட்டம் - பாலூட்டி சுரப்பிகளின் சிதைவு, வீக்கமடைந்த நிணநீர் முனைகள். விந்தணுக்களின் சிதைவு, பாலியல் செயலிழப்பு.
அனைத்து மருந்துகளும் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக ஒரு ஹோமியோபதியால் தேர்ந்தெடுக்கப்படுகின்றன. ஒரு விதியாக, கோளாறின் நோயியல் அறிகுறிகளை திறம்பட நிவர்த்தி செய்ய நோயாளிகளுக்கு ஒரே நேரத்தில் பல மருந்துகள் பரிந்துரைக்கப்படுகின்றன.
அறுவை சிகிச்சை
கண்டறியப்பட்ட நியோபிளாசம் பெரியதாக இருந்தால், அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. அறுவை சிகிச்சைக்கு முன், நோயாளிக்கு டோபமைன் அகோனிஸ்டுகள் பரிந்துரைக்கப்படுகின்றன, இது பிட்யூட்டரி அடினோமாவை மேலும் செயல்பட வைக்கிறது. அடிக்கடி கட்டி மீண்டும் வருவதற்கான அபாயமும் கணக்கில் எடுத்துக்கொள்ளப்படுகிறது, எனவே அறுவை சிகிச்சைக்குப் பிறகு நீண்டகால மருந்து தேவைப்படுகிறது.
இன்று, நுண் அறுவை சிகிச்சைகள் நல்ல பலனைத் தருகின்றன, மேலும் அவை மென்மையான முறையில் மேற்கொள்ளப்படுகின்றன. நோயாளிகளுக்கு பின்வரும் சிகிச்சை முறைகளில் ஒன்றை பரிந்துரைக்கலாம்:
- வெளிப்புற கற்றை கதிர்வீச்சு சிகிச்சை.
- புரோட்டான் சிகிச்சை.
- கதிரியக்க அறுவை சிகிச்சை.
- காமா சிகிச்சை.
முழு சிகிச்சை செயல்முறையும் டோமோகிராஃப் மூலம் கட்டுப்படுத்தப்படுகிறது. அருகிலுள்ள திசுக்களில் பெரிதாக்கப்பட்ட கட்டியின் அழுத்தம் மற்றும் பார்வைக் குறைபாடு உள்ள நோயாளிகளுக்கு நரம்பியல் அறுவை சிகிச்சை குறிக்கப்படுகிறது. நீர்க்கட்டிகள் அல்லது இரத்தக்கசிவு போன்ற அடினோமாவின் சிக்கல்களுக்கும் அறுவை சிகிச்சை செய்யப்படுகிறது.
புரோலாக்டினோமா நீக்கம்
முன்புற பிட்யூட்டரி சுரப்பியின் தீங்கற்ற கட்டியின் அளவு குறையவில்லை என்றால், அறுவை சிகிச்சை தலையீடு பரிந்துரைக்கப்படுகிறது. புரோலாக்டினோமாவை அகற்றுவது பின்வரும் நிகழ்வுகளில் குறிக்கப்படுகிறது:
- மருந்து சிகிச்சையின் செயல்திறன் இல்லாமை.
- நியோபிளாம்களுக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை.
- டோபமைன் அகோனிஸ்டுகளின் பயன்பாட்டின் பின்னணியில் கட்டிகளின் வளர்ச்சி.
- கர்ப்ப காலத்தில் நோயியலின் வளர்ச்சி அதிகரித்தது.
- இரத்தப்போக்கு காரணமாக புரோலாக்டினோமாவின் அப்போப்ளெக்ஸி (செல் நெக்ரோசிஸ்).
- பார்வை நரம்பு சேதம் மற்றும் கடுமையான பார்வைக் குறைபாடு.
நோயாளியின் கடுமையான நிலை, அறுவை சிகிச்சையின் பகுதியில் அழற்சி செயல்முறைகள் (நாசி, முன் சைனஸ்கள்), கடுமையான இருதய, சிறுநீரக அல்லது சுவாச செயலிழப்பு போன்றவற்றில் கட்டியை அகற்றுவது செய்யப்படுவதில்லை.
சுமார் 70% அறுவை சிகிச்சைகள் டிரான்ஸ்ஸ்பெனாய்டல் அணுகலைப் பயன்படுத்தி செய்யப்படுகின்றன, அதாவது நாசி சைனஸ்கள் வழியாக அகற்றுதல். இந்த முறை மூளைக்கு காயம் ஏற்படுத்தாது மற்றும் குறைந்தபட்ச சிக்கல்களைக் கொண்டுள்ளது. கிரானியோட்டமி அறுவை சிகிச்சைகள் மிகவும் அரிதாகவே செய்யப்படுகின்றன, எடுத்துக்காட்டாக, பெரிய அல்லது வித்தியாசமாக அமைந்துள்ள கட்டிகள், முக எலும்புகளின் வித்தியாசமான அமைப்பு.
புரோலாக்டினோமாவை அகற்றுவதற்கான முக்கிய முறைகளைப் பார்ப்போம்:
- கதிரியக்க அறுவை சிகிச்சை
இந்த முறையின் துல்லியம் 0.5 மிமீ ஆகும், இது சுற்றியுள்ள நரம்பு திசுக்களைப் பாதிக்காமல், அடினோமாவில் மட்டுமே செயல்பட உங்களை அனுமதிக்கிறது. கதிரியக்க அறுவை சிகிச்சை பின்வரும் சந்தர்ப்பங்களில் செய்யப்படுகிறது:
- பார்வை நரம்புகள் சேதமடையவில்லை.
- இந்தக் கட்டி நியூரோஎண்டோகிரைன் நோய்க்குறியுடன் சேர்ந்துள்ளது.
- நியோபிளாஸின் அளவு 30 மிமீக்கு மேல் இல்லை.
- செல்லா டர்சிகா சாதாரண அல்லது சற்று பெரிதாக்கப்பட்ட அளவைக் கொண்டுள்ளது, மேலும் அடினோமா அதன் எல்லைகளுக்கு அப்பால் நீட்டாது.
செயல்முறைக்கு முன், கட்டியின் துல்லியமான முப்பரிமாண மாதிரியை உருவாக்க நோயாளி MRI அல்லது CT க்கு அனுப்பப்படுகிறார். அறுவை சிகிச்சையின் போது, நோயாளி ஒரு சோபாவில் வைக்கப்பட்டு தலை சரி செய்யப்படுகிறது. சைபர்நைஃப் தொலைதூரத்தில் இயங்குகிறது, இது அடினோமாவின் இடத்திற்கு அலைகளை வெளியிடுகிறது. அறுவை சிகிச்சையின் போது, நோயாளி அசௌகரியத்தை அனுபவிப்பதில்லை, மருத்துவமனையில் அனுமதிக்கப்படுவதில்லை. கிளாசிக்கல் அறுவை சிகிச்சை அல்லது கதிர்வீச்சு சிகிச்சைக்குப் பிறகு புரோலாக்டினோமாவின் எச்சங்களை அகற்ற ரேடியோ சர்ஜிக்கல் முறைகள் பயன்படுத்தப்படுகின்றன.
- மூக்கின் வழியாக அகற்றுதல்
கட்டி செல்லா டர்சிகாவைத் தாண்டி சற்று நீண்டிருந்தால் இந்த முறை பரிந்துரைக்கப்படுகிறது. இந்த செயல்முறை உள்ளூர் மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சை நிபுணர் ஒரு கேமராவுடன் கூடிய எண்டோஸ்கோப்பை நாசி குழிக்குள் செருகுவார். மருத்துவர் முன்புற சைனஸின் எலும்பை வெளிப்படுத்தி, செல்லா டர்சிகாவை அணுக ஒரு துளையிடுதலைப் பயன்படுத்துகிறார். இதற்குப் பிறகு, கட்டியின் பகுதிகள் படிப்படியாக, படிப்படியாக அகற்றப்படுகின்றன. அறுவை சிகிச்சைக்குப் பிறகு, செல்லா டர்சிகா நோயாளியின் திசுக்களைப் பயன்படுத்தி சீல் வைக்கப்படுகிறது. செயல்முறைக்குப் பிறகு, நோயாளி 2-4 நாட்கள் மருத்துவமனையில் இருக்கிறார்.
- மண்டை ஓடு அறுவை சிகிச்சை
இது மிகவும் தீவிரமான சிகிச்சை முறையாகும். இந்த அறுவை சிகிச்சை மண்டை ஓட்டைத் திறப்பதை உள்ளடக்கியது மற்றும் பின்வரும் சந்தர்ப்பங்களில் பரிந்துரைக்கப்படுகிறது:
- அடினோமாவின் சமச்சீரற்ற வளர்ச்சி.
- கட்டியில் இரண்டாம் நிலை முனைகள் இருப்பது.
- இந்தக் கட்டி செல்லா டர்சிகாவிற்கு அப்பால் நீண்டுள்ளது.
பாதிக்கப்பட்ட உறுப்புக்கான அணுகல் முன்புறமாக (மண்டை ஓட்டின் முன் எலும்புகளைத் திறப்பதன் மூலம்) அல்லது தற்காலிக எலும்பின் கீழ் செய்யப்படுகிறது. அறுவை சிகிச்சையின் போது, மூளைக்கு இரத்தத்தை வழங்கும் கழுத்து நரம்புகள் மற்றும் தமனிகள் சுருக்கப்படுவதைத் தவிர்க்க நோயாளி தனது பக்கவாட்டில் படுத்துக் கொள்ள வேண்டும்.
புரோலாக்டினோமா அகற்றுதல் பொது மயக்க மருந்துகளின் கீழ் செய்யப்படுகிறது. அடினோமாவை பிரித்தெடுக்க மின்சார சாமணம் அல்லது ஆஸ்பிரேட்டர் பயன்படுத்தப்படுகிறது. அரிதான சந்தர்ப்பங்களில், கட்டி ஆரோக்கியமான திசுக்களில் ஆழமாக ஊடுருவுவதால் பிட்யூட்டரி சுரப்பியுடன் சேர்ந்து அகற்றப்படுகிறது. இதற்குப் பிறகு, மருத்துவர் தோல் மடலை அதன் இடத்திற்குத் திருப்பி தையல் போடுகிறார். நோயாளி 2-3 நாட்கள் தீவிர சிகிச்சையில் செலவிடுகிறார், அங்கு அவரது நிலை தொடர்ந்து கண்காணிக்கப்படுகிறது. இதற்குப் பிறகு, நோயாளி 20 நாட்கள் வரை மருத்துவமனையில் அனுமதிக்கப்படும் ஒரு வார்டுக்கு மாற்றப்படுகிறார்.
- கதிர்வீச்சு சிகிச்சை
இந்த சிகிச்சை 7-10 நாட்கள் இடைவெளியுடன் 4-5 அமர்வுகள் கொண்ட ஒரு பாடத்திட்டத்தில் மேற்கொள்ளப்படுகிறது. சிகிச்சையின் காலம் சுமார் 5 வாரங்கள் ஆகும். ஒவ்வொரு செயல்முறையின் போதும், நோயாளிக்கு சுமார் 180-200 ரேட் கதிர்வீச்சு அளவு வழங்கப்படுகிறது, அதாவது, நியோபிளாஸின் அளவைப் பொறுத்து, ஒரு பாடத்திற்கு சுமார் 5000 ரேட். இந்த முறையின் செயல்திறன் சர்ச்சைக்குரியது, ஏனெனில் நோயாளிகளில் மூன்றில் ஒரு பங்கிற்கு மட்டுமே இந்த நிலையில் முன்னேற்றம் காணப்பட்டது.
கதிர்வீச்சு சிகிச்சையைத் தேர்ந்தெடுக்கும்போது, சாத்தியமான சிக்கல்களின் ஆபத்து கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. பெரும்பாலும், நோயாளிகள் வழுக்கை, பார்வை நரம்புகளுக்கு சேதம், மூளைப் பொருளின் நெக்ரோசிஸ், ஹைப்போபிட்யூட்டரிசம், நியோபிளாசியா ஆகியவற்றை அனுபவிக்கின்றனர். சிக்கல்கள் பல மாதங்களுக்குப் பிறகும், சில சந்தர்ப்பங்களில் செயல்முறைக்குப் பிறகு பல ஆண்டுகளுக்குப் பிறகும் தங்களைத் தாங்களே வெளிப்படுத்திக் கொள்ளலாம்.
அறுவை சிகிச்சையின் செயல்திறனின் முக்கிய குறிகாட்டி, செயல்முறைக்குப் பிறகு 24 மணி நேரத்திற்குள் புரோலாக்டின் அளவை சாதாரண மதிப்புகளுக்குக் குறைப்பதாகும். மருத்துவ புள்ளிவிவரங்களின்படி, மைக்ரோஅடெனோமாக்களை அகற்றுவதன் வெற்றி 100% ஆகும், மேலும் 1-3 செ.மீ முதல் 80% வரையிலான கட்டிகளுக்கு. அதே நேரத்தில், 65% நோயாளிகள் பார்வை செயல்பாடுகளை முழுமையாக மீட்டெடுக்கின்றனர், மேலும் 20% பேர் நாளமில்லா சுரப்பி செயல்பாடுகளைக் கொண்டுள்ளனர். நியோபிளாசம் மிகப்பெரிய அளவில் இருந்தால் அல்லது வித்தியாசமான வளர்ச்சியால் வகைப்படுத்தப்பட்டால், சுற்றியுள்ள திசுக்களில் அழுத்தத்தைக் குறைப்பதே அறுவை சிகிச்சை நிபுணரின் பணியாகும்.
எந்தவொரு அறுவை சிகிச்சையையும் போலவே, புரோலாக்டினோமாவை அகற்றுவதும் சில ஆபத்துகளைக் கொண்டுள்ளது. அறுவை சிகிச்சையின் சாத்தியமான விளைவுகள் மற்றும் சிக்கல்கள்:
- இரத்தப்போக்கு.
- நரம்பு பாதிப்பு காரணமாக பார்வைக் குறைபாடு.
- தொற்று காரணமாக ஏற்படும் மூளைக்காய்ச்சல்.
- மூளைத் தண்டுவட திரவக் கசிவு.
13% நோயாளிகளில், நோய் மீண்டும் வருகிறது, மேலும் 5% நோயாளிகளில், அறுவை சிகிச்சையின் போது மரணம் ஏற்படுகிறது. இந்த வழக்கில், அறிகுறிகளை ஏற்படுத்தாத புரோலாக்டினோமாக்கள் அகற்றப்படுவதற்கு உட்பட்டவை அல்ல. இரத்தத்தில் உள்ள ஹார்மோனை தொடர்ந்து சரிபார்த்து, ஒவ்வொரு ஆண்டும் திட்டமிடப்பட்ட காந்த அதிர்வு இமேஜிங் செய்வது அவசியம்.
புரோலாக்டினோமாவிற்கான உணவுமுறை மற்றும் வாழ்க்கை முறை
பிட்யூட்டரி சுரப்பி மற்றும் முழு உடலின் இயல்பான செயல்பாட்டிற்கு, ஆரோக்கியமான உணவு அவசியம். புரோலாக்டினோமாவிற்கான உணவில் ஃபோலிக் அமிலம் நிறைந்த உணவுகள் இருக்க வேண்டும். இந்த பொருள் ஹீமாடோபாய்சிஸ் மற்றும் டெஸ்டோஸ்டிரோன் உற்பத்தியைத் தூண்டுகிறது, ஈஸ்ட்ரோஜன் அளவை அதிகரிக்கிறது மற்றும் புரத உணவுகளின் செரிமானத்தை மேம்படுத்துகிறது.
பிட்யூட்டரி சுரப்பிக்கு பயனுள்ள பொருட்கள்:
- கோழி முட்டைகள் லுடீனின் மூலமாகும் மற்றும் அதிக அளவு வைட்டமின்கள் மற்றும் நுண்ணூட்டச்சத்துக்களைக் கொண்டுள்ளன.
- கோழி இறைச்சியில் புரதம் நிறைந்துள்ளது, இது புதிய செல்களை உருவாக்குவதற்கான ஒரு கட்டுமானப் பொருளாகும். பி வைட்டமின்கள் மற்றும் செலினியம் ஆகியவை இதில் உள்ளன.
- கொழுப்பு நிறைந்த மீன்கள் - ஹெர்ரிங், சால்மன், கானாங்கெளுத்தி ஆகியவை பிட்யூட்டரி சுரப்பிக்கு நல்லது. அவை ஹார்மோன் உற்பத்தியைத் தூண்டுகின்றன, நாளமில்லா சுரப்பிகளின் சமநிலையைப் பராமரிக்கின்றன மற்றும் கொழுப்பு படிவதைத் தடுக்கின்றன.
- வால்நட்ஸ் - வைட்டமின்கள் ஏ, பி, சி, அத்துடன் இரும்பு, துத்தநாகம், கோபால்ட், மெக்னீசியம் மற்றும் அயோடின் ஆகியவற்றைக் கொண்டுள்ளது. மூளையின் இயல்பான செயல்பாட்டைத் தூண்டி, வயதான செயல்முறையை மெதுவாக்குகிறது.
- பசலைக் கீரை - அதிக அளவு இரும்புச்சத்து உள்ளது, இது பிட்யூட்டரி சுரப்பியில் சாதாரண இரத்த ஓட்டத்தை பராமரிக்கிறது. மேலும் ஆக்ஸிஜனேற்ற விளைவு அடினோமாவின் வளர்ச்சியைத் தடுக்கிறது.
- கடற்பாசி அயோடினின் மூலமாகும். இது எரிச்சல், தூக்கக் கோளாறுகள், சோர்வு ஆகியவற்றை எதிர்த்துப் போராடுகிறது. இது மூளைக்கு ஆக்ஸிஜனை வழங்க உதவுகிறது.
- டார்க் சாக்லேட் - மூளையைத் தூண்டுகிறது மற்றும் பிட்யூட்டரி சுரப்பியில் செயல்முறைகளை செயல்படுத்துகிறது. நரம்பு செல்களை செயல்படுத்துகிறது, இரத்த நாளங்களைத் தூண்டுகிறது.
இரத்தத்தில் புரோலாக்டின் அளவை அதிகரிக்கும் உணவுகள் - பசையம் கொண்ட பொருட்கள் - உணவில் இருந்து விலக்கப்பட வேண்டும். வெள்ளை ரொட்டி, பேஸ்ட்ரிகள், கேக்குகள், புகைபிடித்த இறைச்சிகள், தொத்திறைச்சிகள் மற்றும் குளிர்பானங்கள், ஆல்கஹால், கொழுப்பு நிறைந்த இறைச்சி மற்றும் உப்பு ஆகியவை தடைசெய்யப்பட்டுள்ளன. சிகிச்சையின் போது, பாதுகாப்புகள், சாயங்கள், சுவையை அதிகரிக்கும் பொருட்களின் பயன்பாடு முடிந்தவரை குறைவாக இருக்க வேண்டும். அவை மூளை செல்களின் சவ்வூடுபரவல் நிலை மற்றும் நரம்பு இழைகளின் கடத்துத்திறனில் தொந்தரவுகளை ஏற்படுத்தும்.
புரோலாக்டினோமா மற்றும் விளையாட்டு, பளு தூக்குதல்
மூளைக் கட்டி புண்கள் ஏற்பட்டால் உடல் செயல்பாடுகளின் சாத்தியக்கூறு முற்றிலும் நியோபிளாஸின் வகை, அதன் தோற்றத்தின் வழிமுறை மற்றும் அறிகுறிகளைப் பொறுத்தது. மருத்துவர் தகுந்த அனுமதி அளித்தால் மட்டுமே புரோலாக்டினோமா மற்றும் விளையாட்டு, பளு தூக்குதல், நீச்சல் மற்றும் பலவற்றை பரிந்துரைக்கப்படுகிறது.
ஒரு விதியாக, கட்டி அகற்றப்படாத நோயாளிகளுக்கு சில கட்டுப்பாடுகள் உள்ளன. விரைவான வளர்சிதை மாற்றம் மற்றும் அதிகரித்த இரத்த விநியோகம் அடினோமாவின் அளவை அதிகரிக்கச் செய்வதே இதற்குக் காரணம். தூண்டுதல் விளைவைக் கொண்ட பல பிசியோதெரபி நடைமுறைகளும் தடைசெய்யப்பட்டுள்ளன.
அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் உள்ள நோயாளிகளைப் பொறுத்தவரை, குணமடையும் போது சிறிய உடல் செயல்பாடுகள் அனுமதிக்கப்படுகின்றன. இது உடலின் இயல்பான செயல்பாட்டை ஊக்குவிக்கிறது. ஆனால் அதிகப்படியான உழைப்பு நோய் மீண்டும் வருவதற்கு ஒரு தூண்டுதலாக மாறும் என்பதால், எச்சரிக்கையாக இருக்க வேண்டும்.
உங்களுக்கு ப்ரோலாக்டினோமா இருந்தால் சூரிய குளியல் செய்ய முடியுமா?
முன்புற பிட்யூட்டரி சுரப்பியில் கட்டி இருப்பது கண்டறியப்பட்ட பல நோயாளிகள் சூரிய குளியல் செய்யலாமா என்று யோசிக்கிறார்கள். புரோலாக்டினோமாவுடன், சூரிய குளியல் அனுமதிக்கப்படுகிறது, ஆனால் அனைத்து பாதுகாப்பு விதிகளும் கடைபிடிக்கப்பட்டால் மட்டுமே:
- காலையிலோ அல்லது மாலையிலோ சூரிய குளியல் செய்ய வேண்டும்; மதிய உணவு நேரத்தை 11:00 முதல் 16:00 வரை குளிர்ந்த அறையில் செலவிடுவது நல்லது.
- ஒரு சிறப்பு கிரீம் வடிவில் புற ஊதா கதிர்வீச்சிலிருந்து சருமத்திற்கு தேவையான பாதுகாப்பை வழங்குவது அவசியம்.
- வெயிலில் இருந்து உங்களைப் பாதுகாத்துக் கொள்ள, நீங்கள் ஒரு தொப்பி, தொப்பி அல்லது பனாமா தொப்பியை அணிய வேண்டும். சன்கிளாஸும் பயனுள்ளதாக இருக்கும்.
- நீங்கள் ஓய்வெடுக்கும்போது உங்கள் நீரேற்ற சமநிலையை பராமரிக்க சுத்தமான, குளிர்ந்த நீரை சேமித்து வைக்கவும். சூரிய குளியலின் போது மது அல்லது குளிர் பானங்களை குடிக்க வேண்டாம்.
- ஒரே நிலையில் வெயிலில் படுக்க வேண்டாம். அழகான பழுப்பு நிறத்தைப் பெற, நகர்வது நல்லது.
- அனைத்து வகையான காயங்களையும், குறிப்பாக அதிர்ச்சிகரமான மூளை காயங்களைத் தவிர்க்கவும்.
மேலே உள்ள பரிந்துரைகள் உங்கள் விடுமுறையை சூரிய ஒளியில் பாதுகாப்பாகவும் பயனுள்ளதாகவும் கழிக்க உங்களை அனுமதிக்கும். சூரிய குளியல் பயனுள்ளதாக இருக்கும், ஏனெனில் இது மூளையின் இயல்பான செயல்பாட்டிற்கு தேவையான வைட்டமின் டி-யை உடலுக்கு வழங்குகிறது.
 [ 52 ]
[ 52 ]
தடுப்பு
ஹார்மோன் ரீதியாக செயல்படும் பிட்யூட்டரி கட்டியின் குறிப்பிட்ட தடுப்பு எதுவும் இல்லை, ஏனெனில் அதன் தோற்றத்திற்கான காரணங்கள் முழுமையாக ஆய்வு செய்யப்படவில்லை. இந்த நோயின் அபாயத்தைக் குறைக்க, கிரானியோசெரிபிரல் காயங்களையும், வாய்வழி கருத்தடைகளை நீண்டகாலமாகப் பயன்படுத்துவதையும் தவிர்க்க வேண்டும். கர்ப்ப காலத்தில், அதன் இயல்பான போக்கிற்கான அனைத்து நிலைமைகளையும் உருவாக்குவது அவசியம். ஆண்டுதோறும் CT ஸ்கேன் மற்றும் கண் மருத்துவ பரிசோதனைக்கு உட்படுத்தவும், ஹார்மோன் அளவை தீர்மானிக்க ஒவ்வொரு ஆறு மாதங்களுக்கும் சோதனைகளை மேற்கொள்ளவும் பரிந்துரைக்கப்படுகிறது.
முன்அறிவிப்பு
புரோலாக்டினோமா நோயின் மூன்றில் ஒரு பங்கு நிகழ்வுகளில் மட்டுமே சாதகமான முன்கணிப்பைக் கொண்டுள்ளது. முன்கணிப்பு குறிகாட்டிகள் நோயியல் நிலையின் அளவு, ஹார்மோன் செயல்பாடு மற்றும் அறிகுறிகளைப் பொறுத்தது. முதல் சிகிச்சைக்குப் பிறகு ஐந்து ஆண்டுகளுக்குள் பாதி நிகழ்வுகளில் மறுபிறப்பு ஏற்படுகிறது. மேலும், கட்டி வீரியம் மிக்கதாக சிதைவடையும் அபாயத்தையும் விலக்கக்கூடாது, இது மிகவும் சாதகமற்ற விளைவைக் கொண்டுள்ளது.

