கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸ்.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
ஒவ்வாமை மூச்சுக்குழாய் அழற்சி என்பது மூச்சுக்குழாய் மரத்தில் ஏற்படும் ஒரு அழற்சி மாற்றமாகும். இந்த நிலையில், அதிகரித்த உணர்திறன் காணப்படுகிறது. உடலில் ஏற்படும் தொற்றுகள், குறிப்பாக குரல்வளை அழற்சி, நாள்பட்ட மூச்சுக்குழாய் அழற்சி காரணமாக இந்த நோயியல் ஏற்படலாம். ஸ்டேஃபிளோகோகி மற்றும் நிமோகோகி போன்ற பாக்டீரியாக்களால் வீக்கம் ஏற்படுகிறது. வேதியியல் காரணிகள், ஒவ்வாமை மற்றும் குறைந்த நோய் எதிர்ப்பு சக்தி இதில் குறிப்பிடத்தக்க பங்கைக் கொண்டுள்ளன.
ஐசிடி-10 குறியீடு
சர்வதேச நோய் வகைப்பாட்டின் படி, ICD-10 குறியீடு இந்த நோயின் சிறப்பியல்பு ஆகும். எண் 10 இன் கீழ் சுவாச மண்டலத்தின் மறைக்கப்பட்ட நோய்கள் உள்ளன. மொத்தத்தில், J00 முதல் J99 வரை பல முக்கிய குறிகாட்டிகள் உள்ளன.
காயம் ஒன்றுக்கு மேற்பட்ட உடற்கூறியல் பகுதிகளை உள்ளடக்கியிருந்தால், அது இந்த நிலையின் அடிப்படையில் நேரடியாக வகைப்படுத்தப்படுகிறது. அதாவது, டிராக்கியோபிரான்சைடிஸ் மூச்சுக்குழாய் அழற்சியுடன் தொடர்புடையது, ஆனால் J40 என்ற தலைப்பின் கீழ். விதிவிலக்கு பிரசவ காலத்தில் ஏற்படும் நிலைமைகள். இவ்வாறு, நோயின் வகைப்பாடு பல முக்கிய தொகுதிகளாக பிரிக்கப்பட்டுள்ளது.
J00-J06: சுவாசக் குழாயில் நேரடியாகத் தோன்றும் கடுமையான சுவாச அழற்சியின் இருப்பை வரையறுக்கிறது. J10-J18: நிமோனியா மற்றும் இன்ஃப்ளூயன்ஸா. J20-J22: கீழ் சுவாசக் குழாயில் தோன்றும் பிற சளி. J30-J39: மேல் சுவாசக் குழாயின் நோய்கள். J40-J47: மேல் சுவாசக் குழாயைப் பாதிக்கும் நாள்பட்ட போக்கின் நோய்கள். J60-J70: வெளிப்புற முகவர்களால் ஏற்படும் நுரையீரலின் நோய்கள். J80-J84: இடைநிலை திசுக்களை உள்ளடக்கிய சுவாச நோய்கள். J85-J86: கீழ் சுவாசக் குழாயைப் பாதிக்கும் வடிவங்கள். J90-J94: ப்ளூராவின் வீக்கம். J95-J99: சுவாச அமைப்புடன் தொடர்புடைய பிற நோய்கள்.
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸின் காரணங்கள்
ஒவ்வாமை டிராக்கியோபிரான்கிடிஸின் காரணங்கள் பல காரணிகளில் மறைக்கப்படலாம், மேலும் அவற்றின் வளர்ச்சியின் தன்மை பன்முகத்தன்மை கொண்டது. சிலர் தாவரங்களின் பூக்கும் காலத்தில் தும்மல் மற்றும் மூக்கு ஒழுகுதல் ஆகியவற்றால் பாதிக்கப்படுகின்றனர். மற்ற நோயாளிகள் கண்களில் அதிகரித்த கண்ணீரால் பாதிக்கப்படுகின்றனர். தோல் சொறி அடிக்கடி தோன்றும். இந்த நிகழ்வின் வளர்ச்சியின் தன்மை சில உணவுகளின் பயன்பாட்டில் அல்லது சிறப்பு அழகுசாதனப் பொருட்களின் பயன்பாட்டில் மறைக்கப்படலாம்.
சிலர் தொடர்ந்து கடுமையான இருமல் தாக்குதல்களால் அவதிப்படுகிறார்கள், மேலும் இது எந்த நோயுடனும் சேர்ந்து வராது. இதன் அடிப்படையில், நோய் ஏற்படுவதற்கான முக்கிய காரணம் ஒரு ஒவ்வாமை இருப்பதுதான் என்பது கவனிக்கத்தக்கது. இது மூச்சுக்குழாயின் சளி சவ்வில் படிந்து அதன் மூலம் பல விரும்பத்தகாத அறிகுறிகளை ஏற்படுத்துகிறது.
மிகவும் பொதுவான ஒவ்வாமைப் பொருட்களில் மகரந்தம், விலங்கு முடி, பறவை இறகுகள் மற்றும் சவர்க்காரம் கூட அடங்கும். மிகவும் சுவாரஸ்யமான விஷயம் என்னவென்றால், ஒரு அடுக்குமாடி குடியிருப்பில் உள்ள சாதாரண தூசி ஒவ்வாமை எதிர்வினைகளைத் தூண்டும். எனவே, தொடர்ந்து ஈரமான சுத்தம் செய்வது என்பது பொருத்தமானது.
சில ஆராய்ச்சிகளுக்குப் பிறகு, எந்தவொரு மருந்தையும் எடுத்துக் கொண்டாலும் ஒவ்வாமை மூச்சுக்குழாய் அழற்சி உருவாகலாம் என்று கண்டறியப்பட்டது. எப்படியிருந்தாலும், பிரச்சனையின் தோற்றத்தை சளி இருப்பதோடு ஒப்பிடக்கூடாது. இது நாள்பட்ட மூச்சுக்குழாய் அழற்சி என்பது மிகவும் சாத்தியம், ஆனால் இந்த முடிவு ஒத்த அறிகுறிகளின் அடிப்படையில் மட்டுமே எடுக்கப்பட்டது.
நோய்க்கிருமி உருவாக்கம்
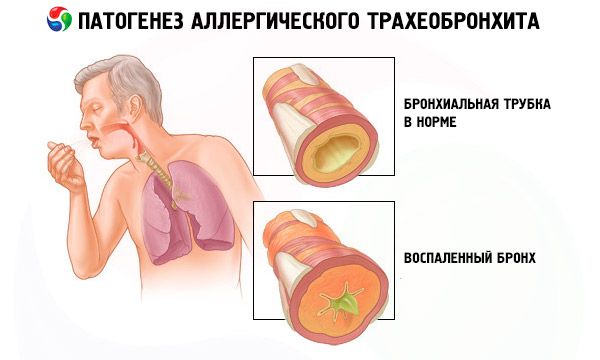
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் நோய்க்கிருமி உருவாக்கம் உண்மையிலேயே சிக்கலானது, ஏனெனில் முக்கிய மோதலின் இடம் பெரிய மற்றும் நடுத்தர மூச்சுக்குழாய்களில் உள்ளது. நோயின் ஒவ்வாமை வெளிப்பாட்டில், சிறிய மூச்சுக்குழாய்கள் முற்றிலும் அப்படியே இருக்கும். இந்த செயல்முறை ஆஸ்துமா தாக்குதல்கள் இல்லாததை முழுமையாக விளக்குகிறது.
நோய் முன்னிலையில், சளி சவ்வு வெளிர் நிறத்தைக் கொண்டுள்ளது. இது மிகவும் வீக்கமடைந்து, பிரிவு மூச்சுக்குழாயின் லுமினின் குறுகலால் வகைப்படுத்தப்படுகிறது. இந்த செயல்பாட்டில் பாக்டீரியாக்கள் ஆதிக்கம் செலுத்தினால், சீழ் மிக்க சுரப்பு காணப்படுகிறது. குழந்தைகளில், நிலைமை சற்று வித்தியாசமானது, இங்கே எடிமா மற்றும் ஹைப்பர்செக்ரிஷன் நிலவுகிறது. இந்த காரணி வேறுபட்ட நோயறிதலை கணிசமாக சிக்கலாக்குகிறது.
இந்த நோய் எந்த வயதினருக்கும் ஏற்படலாம். மேலும், மீண்டும் வருவதற்கான வாய்ப்பு உள்ளது, இதன் அதிர்வெண் மாதத்திற்கு 1-2 முறை அடையும். அறிகுறிகள் சாதாரண வெப்பநிலையில் தோன்றும், நீண்ட கால மீண்டும் வருதல் குழந்தையின் நோய் எதிர்ப்பு சக்தியைப் பொறுத்தது. இருமல் வறண்டது, இது எதிர்மறை உணர்ச்சிகள் அல்லது அதிகரித்த உடல் செயல்பாடுகளால் கூட ஏற்படலாம். நுரையீரலில் ஏற்படும் மாற்றங்கள் பரவுகின்றன. முக்கிய அம்சம் உடல் தரவுகளில் நிலையான மாற்றம். மேலும், இது பகலில் பல முறை நிகழலாம். மூச்சுத்திணறல் மறைந்துவிடும், ஆனால் சிறிது நேரத்திற்குப் பிறகு அது மீண்டும் தோன்றும். மார்பு அதிகரிக்காது.
குழந்தையின் உடலின் பக்கத்திலிருந்து நாம் பிரச்சினையைக் கருத்தில் கொண்டால், இந்த நோய் நரம்பு மண்டலத்தை எதிர்மறையாக பாதிக்கிறது. குழந்தைகள் எரிச்சலடைகிறார்கள், அதிகமாக வியர்க்கிறார்கள், விரைவாக சோர்வடைகிறார்கள். நோயைக் கண்டறியும் போது, நுரையீரல் திசுக்களின் வெளிப்படைத்தன்மையில் குறிப்பிடத்தக்க அதிகரிப்பு எக்ஸ்ரே படத்தில் தெரியும்.
ஒவ்வாமை மூச்சுக்குழாய் அழற்சி முக்கியமாக பாலர் குழந்தைகளை பாதிக்கிறது. இது நோயெதிர்ப்பு மோதலால் தூண்டப்படுகிறது. இந்த செயல்முறையின் போது, உயிரியல் பொருட்கள் தீவிரமாக வெளியிடப்படுகின்றன. மீண்டும் மீண்டும் இருமல் தாக்குதல்கள் இயல்பானவை. இது இரவில் வேதனை அளிக்கிறது, பெரும்பாலும் வலியுடன் இருக்கும். முகம் சிவத்தல் மற்றும் வாந்தி தாக்குதல்கள் சாத்தியமாகும். பெற்றோர்கள் பெரும்பாலும் இந்த நிலையை வூப்பிங் இருமல் வளர்ச்சியுடன் குழப்புகிறார்கள். இந்த நோய் ஒரு நீண்ட போக்கால் வகைப்படுத்தப்படுகிறது.
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸின் அறிகுறிகள்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் அறிகுறிகள் ஒரு சாதாரண ஒவ்வாமை எதிர்வினையுடன் ஒப்பிடத்தக்கவை. இதனால், ஒரு நபர் தொடர்ந்து இருமலால் தொந்தரவு செய்யப்படுகிறார், ஆனால் மிகவும் விரும்பத்தகாத விஷயம் என்னவென்றால், அதன் "செயல்பாட்டின்" உச்சம் இரவில் நிகழ்கிறது. வெப்பநிலையில் எந்த அதிகரிப்பும் இல்லை, இருந்தால், அது அற்பமானது. பொதுவாக, ஒரு நபர் மோசமாக உணர்கிறார், அவருக்கு வலிமிகுந்த நிலை உள்ளது. மேலும், ஒரு ஒவ்வாமையுடன் சிறிதளவு தொடர்பு கொண்டாலும் அது மோசமடையக்கூடும்.
முதல் அறிகுறிகள் வறட்டு இருமல் மூலம் வகைப்படுத்தப்படுகின்றன. காலப்போக்கில், அது ஈரமாகிறது. ஒரு நபர் மூச்சுத் திணறலால் தொந்தரவு செய்யப்படலாம், சுவாசிப்பது கடினம். நோயாளியை பரிசோதிக்கும் போது, மூச்சுத்திணறல் தெளிவாகக் கேட்கிறது. ஒரு உச்சரிக்கப்படும் அழற்சி செயல்முறை காணப்படுகிறது. இது சளி சவ்வு வீக்கத்தால் வகைப்படுத்தப்படுகிறது. மூச்சுத் திணறல் தாக்குதல்கள் எதுவும் இல்லை.
உடலில் ஏற்கனவே உள்ள தொற்று பின்னணியில், மூக்கில் இருந்து வெளியேற்றம் தோன்றக்கூடும். அவை ஒவ்வாமை இருப்பதால் தூண்டப்படுகின்றன. மூச்சுக்குழாய் அழற்சி விலக்கப்படவில்லை. அதிகரிக்கும் போது நிலை கணிசமாக மோசமடைகிறது. நோயாளி பலவீனம் குறித்து புகார் கூறுகிறார், அவருக்கு அடிக்கடி வியர்வை வெளியேறுகிறது.
குழந்தைகளும் பெரும்பாலும் இந்த நோயால் பாதிக்கப்படுகின்றனர். அறிகுறிகள் ஒத்தவை மற்றும் பெரியவர்களிடமிருந்து வேறுபடுவதில்லை. ஒரே விஷயம் என்னவென்றால், இந்த நோய் நரம்பு மண்டலத்தை பாதிக்கலாம். இது அதிகரித்த எரிச்சல் மற்றும் மனநிலைக்கு வழிவகுக்கிறது.
முதல் அறிகுறிகள்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் முதல் அறிகுறிகள் இருமல் தோன்றுவதாகும். இது நாள் முழுவதும் ஒரு நபரைத் தொந்தரவு செய்கிறது, ஆனால் இரவில் அதிகரித்த "செயல்பாடு" காணப்படுகிறது. லேசான உடல்நலக்குறைவு பற்றிய புகார்கள் இருக்கலாம். இருமலின் போது, உதரவிதானப் பகுதியில் வலி தோன்றும்.
வெப்பநிலை ஒரு நபரைத் தொந்தரவு செய்வதில்லை. அது தோன்றலாம், ஆனால் மிகவும் அரிதாகவே. அதன் அதிகரிப்பு மிகக் குறைவு, பொதுவாக 38 டிகிரிக்கு மேல் இருக்காது. ஒரு நபர் ஆழ்ந்த மூச்சை எடுத்து முழுமையாக மூச்சை வெளியேற்ற முடியாது. சுவாசிப்பது கடினம், மூச்சுத் திணறல் தொந்தரவாக இருக்கும். சாதாரணமாக சுவாசிக்க இயலாமையால், உதடுகள் நீல நிறத்தைப் பெறலாம். அதிகரித்த வியர்வை சாத்தியமாகும்.
இந்த அறிகுறிகள் அனைத்தும் முதலில் வெளிப்படும், காலப்போக்கில் மாறாது. ஒவ்வாமையுடன் நேரடி தொடர்பு கொள்ளும்போது அதிகரிப்பு ஏற்படுகிறது. அறிகுறிகள் தோன்றினால், நீங்கள் மருத்துவமனைக்குச் செல்ல வேண்டும். குரல் கரகரப்பாக மாறினால், குரல்வளையில் வீக்கம் ஏற்படலாம். சாதாரண சிகிச்சை இல்லாத நிலையில், சிக்கல்கள் உங்களை காத்திருக்க வைக்காது.
 [ 3 ]
[ 3 ]
ஒரு குழந்தைக்கு ஒவ்வாமை டிராக்கியோபிரான்சிடிஸ்
ஒரு குழந்தைக்கு ஏற்படும் ஒவ்வாமை மூச்சுக்குழாய் அழற்சி என்பது வளர்ச்சியில் மிகவும் மோசமான நோயாகும். இது பள்ளி மற்றும் பாலர் வயது குழந்தைகளை பாதிக்கிறது. பாக்டீரியாக்கள் பிரச்சினைகளை ஏற்படுத்தும். ஒவ்வாமை என்பது உடலின் முழுமையான முரண்பாடாகும், இது பாதகமான விளைவைக் கொண்ட வெளிநாட்டு நுண்ணுயிரிகள் உடலில் நுழைந்துள்ளன. மருந்துகளை எடுத்துக்கொள்வதன் பின்னணியிலும், தொழில்துறை வாயுக்களுடன் தொடர்பு கொள்வதன் பின்னணியிலும் இந்த பிரச்சனை ஏற்படலாம்.
இந்த நோய் குழந்தைகளுக்கு சளி பிடித்த பிறகு ஏற்படும் சிக்கல்களாக வெளிப்படுகிறது. மோசமான சிகிச்சை அல்லது அதை முழுமையாக புறக்கணிப்பதால் இது ஏற்படுகிறது. நோயின் போக்கை லாரன்கிடிஸுடன் ஒப்பிடலாம். குழந்தையின் நோய் எதிர்ப்பு சக்தி அவ்வளவு வலுவாக இல்லை, எனவே எந்த மன அழுத்தமும் நோயின் வளர்ச்சியைத் தூண்டும். முறையற்ற ஊட்டச்சத்து எல்லாவற்றிற்கும் பங்களிக்கும். தற்போதைய தலைமுறைக்கு, இது முற்றிலும் "சாதாரண" சாதகமற்ற காரணியாகும்.
ஒவ்வாமை நோயின் இருப்பைக் கண்டறிவது எப்போதும் எளிதல்ல. எல்லாவற்றிற்கும் மேலாக, முக்கிய அறிகுறிகள் மூக்கு ஒழுகுதல், இருமல் மற்றும் தும்மல். பெரும்பாலும், பெற்றோர்கள் இந்த வெளிப்பாட்டை ஒரு சாதாரண சளி நோயுடன் குழப்பி, ஆரம்பத்தில் தவறான சிகிச்சையைத் தொடங்குகிறார்கள். ஆரம்ப கட்டத்தில் நோயை அடையாளம் காண்பது கடினம். எனவே, தவறான நோயறிதலைச் செய்வதற்கான வாய்ப்பு உள்ளது.
குழந்தைகளில் முக்கிய அறிகுறிகள் இரவில் ஏற்படும் வலுவான இருமல், உடல்நலக்குறைவு, தடிப்புகள், வியர்வை, மார்பு வலி மற்றும் நீல உதடுகள். அதிகரிக்கும் போது, இருமல் மிகவும் கடுமையானதாக இருக்கும். சரியான நோயறிதலுக்குப் பிறகு நோயை நீக்குவது சாத்தியமாகும்.
நீங்கள் என்ன தொந்தரவு செய்கிறீர்கள்?
விளைவுகள் மற்றும் சிக்கல்கள்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் விளைவுகள் கடுமையாக மாறக்கூடும். தரமான சிகிச்சை இல்லாத நிலையில், கடுமையான நோய்கள் உருவாகலாம். பொதுவாக, சுவாசப் பிரச்சினைகள் மிகவும் சிக்கலான வடிவமாக உருவாகின்றன. ஒரு பொதுவான ஒவ்வாமை மூச்சுக்குழாய் அழற்சி அல்லது நிமோனியாவாக உருவாகிறது. இந்த நோய்கள் அவற்றின் சிக்கல்களால் ஆபத்தானவை. குறிப்பாக நிமோனியா.
தற்போதுள்ள செயல்முறை தொற்று ஏற்படுவதால் மோசமடையக்கூடும். இந்த நிலை வெப்பநிலை அதிகரிப்பால் வகைப்படுத்தப்படுகிறது, மேலும் இது விரைவாக நிகழ்கிறது. நுரையீரலில் கடினமான சுவாசம் காணப்படுகிறது, மூச்சுத்திணறல் உச்சரிக்கப்படுகிறது. நபர் பொதுவான உடல்நலக்குறைவு குறித்து புகார் கூறுகிறார். போதை மோசமடைவதற்கான அறிகுறிகள் விலக்கப்படவில்லை. நுரையீரலில் ஒலியின் உள்ளூர் மந்தநிலை காணப்படுகிறது.
சுவாச அமைப்பில் ஏற்படும் தொடர்ச்சியான பிரச்சினைகள் எந்தவொரு இயற்கையின் நியோபிளாம்களுக்கும் வழிவகுக்கும். ஒரு ஒவ்வாமை ஒரு நபரை நீண்ட காலமாக பாதித்தால், மூச்சுக்குழாய் அழற்சி ஒவ்வாமை மூச்சுக்குழாய் அழற்சியாக உருவாகலாம். சுவாசிப்பதில் சிரமம் மற்றும் மூச்சுத் திணறல் தாக்குதல்கள் அதன் முக்கிய அறிகுறிகளாகும்.
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் சிக்கல்கள் குறிப்பாக ஆபத்தானவை. சிகிச்சையளிக்கப்படாத நோயின் பின்னணியில், நிமோனியா உருவாகலாம். மேலும், நிமோனியாவின் தன்மை நோயாளியின் நோய் எதிர்ப்பு சக்தியைப் பொறுத்தது. இந்தப் பிரச்சனை பெரும்பாலும் மூச்சுக்குழாய் அழற்சியுடன் சேர்ந்துள்ளது.
சரியான நேரத்தில் சிகிச்சையளிக்கப்படாத தொற்று சம்பந்தப்பட்ட ஒரு நோய் உச்சரிக்கப்படும் அறிகுறிகளால் நிறைந்துள்ளது. நபர் அதிக வெப்பநிலையால் பாதிக்கப்படுகிறார், மேலும் அதன் தாவல் கூர்மையாக இருக்கலாம். இருமல் வலுவடைகிறது, சுவாசிப்பது கடினம், ஆனால் மூச்சுத் திணறல் இன்னும் கவனிக்கப்படவில்லை. நாம் நிமோனியாவைப் பற்றிப் பேசுகிறோம் என்றால், ஒட்டுமொத்தமாக அந்த நபரின் நிலை மோசமடைகிறது. பொதுவான போதையின் அறிகுறிகள் தீவிரமாக வெளிப்படுகின்றன.
தொற்று தொடர்ந்து இருப்பதும், மூச்சுக்குழாய் சளிச்சுரப்பியில் ஏற்படும் மாற்றங்களும் ஒரு நியோபிளாஸைத் தூண்டும். மேலும், அதன் தன்மை தீங்கற்றதாகவும் வீரியம் மிக்கதாகவும் இருக்கலாம். ஒவ்வாமைகள் உடலை தீவிரமாகப் பாதித்தால், மூச்சுக்குழாய் ஆஸ்துமா ஏற்படுகிறது. ஒரு நபர் சுவாசிப்பது கடினம், அவர் மூச்சுத் திணறலால் தொந்தரவு செய்யப்படுகிறார்.
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸ் நோய் கண்டறிதல்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியைக் கண்டறிவதில் பல்வேறு ஆராய்ச்சி நடவடிக்கைகள் அடங்கும். முதலில், மருத்துவர் நோயாளியின் பேச்சைக் கேட்டு அறிகுறிகளைப் பற்றி அறிந்துகொள்கிறார். அதன் பிறகு, ஒரு பொது இரத்த பரிசோதனை பரிந்துரைக்கப்படுகிறது. ஈசினோபிலியா, அதிகரித்த ESR மற்றும் மிதமான லுகோசைடோசிஸ் ஆகியவற்றை அடையாளம் காண்பது அவசியம். பின்னர் அவர் சுரக்கும் சளியைப் படிக்கத் தொடங்குகிறார். அதன் தன்மை தீர்மானிக்கப்படுகிறது, இது பொதுவாக கண்ணாடி போன்றது. இது ஈசினோபில்கள் இருப்பதால் கண்டறியப்படுகிறது.
சாதாரண கேட்பது ஒரு முக்கிய பங்கு வகிக்கிறது. இதன் மூலம், நுரையீரல் கேட்கப்பட்டு, மூச்சுத்திணறல் இருப்பது/இல்லாமை கண்டறியப்படுகிறது. அவை மாறுபடலாம். இருப்பினும், அத்தகைய ஒரு ஆய்வின் அடிப்படையில் டிராக்கியோபிரான்கிடிஸ் இருப்பதைக் கண்டறிவது கடினம்.
நுரையீரலின் எக்ஸ்ரே பரிசோதனைகள் நோயறிதலின் ஒருங்கிணைந்த பகுதியாகும். நுரையீரலில் அழற்சி செயல்முறை இருப்பதை விலக்க/உறுதிப்படுத்த அவற்றைப் பயன்படுத்தலாம். லாரிங்கோஸ்கோபியும் செய்யப்படுகிறது. நுரையீரல் நிபுணர் மற்றும் ஒவ்வாமை நிபுணரை சந்திப்பது பெரும்பாலும் கட்டாயமாகும்.
 [ 11 ]
[ 11 ]
சோதனைகள்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கான சோதனைகள் கட்டாயமாகும். அவற்றின் காரணமாக, மனித உடலில் ஏற்படும் மாற்றங்களைக் கவனிக்க முடியும். பொதுவாக பொது இரத்த பரிசோதனைகள் எடுக்கப்படுகின்றன. இது ஈசினோபிலியாவின் இருப்பை தீர்மானிக்க அனுமதிக்கிறது. பெறப்பட்ட தரவுகளின் அடிப்படையில், அதிகரித்த ESR ஐக் கண்டறிய முடியும்.
இரத்தப் பரிசோதனை மூலம் எந்த அளவிலான லுகோசைட்டோசிஸையும் தீர்மானிக்க முடியும். பொதுவாக, அது மிதமானதாக இருக்க வேண்டும். கலந்துகொள்ளும் மருத்துவர் இரத்த தானம் பரிந்துரைக்கிறார். இது ஒரு கட்டாய நடைமுறை. முக்கிய அறிகுறிகள் மற்றும் எக்ஸ்ரே பரிசோதனையின் அடிப்படையில் ஒரு பிரச்சனை இருப்பதைக் கண்டறிவது அவ்வளவு எளிதானது அல்ல. பிற உறுதிப்படுத்தல்கள் தேவை. எனவே, ஒரு நபர் இரத்தப் பரிசோதனையை எடுக்கிறார். பெறப்பட்ட தரவுகளின் அடிப்படையில், முக்கிய குறிகாட்டிகளைக் கண்காணித்து அவை எந்த நிலையில் உள்ளன என்பதைக் கண்டறிய முடியும். இந்தத் தரவு இல்லாமல், சரியான நோயறிதல் சாத்தியமற்றது. ஒரு விதியாக, இரத்தம் நேரடியாக மருத்துவமனையில் தானம் செய்யப்படுகிறது, மேலும் முடிவுகள் 24 மணி நேரத்திற்குள் அறியப்படும். முழுமையான மருத்துவப் படத்தைத் தொகுக்க இது ஒரு அவசியமான நடவடிக்கையாகும்.
கருவி கண்டறிதல்
ஒவ்வாமை டிராக்கியோபிரான்கிடிஸின் கருவி நோயறிதலில் பல நடைமுறைகள் உள்ளன, அவை இல்லாமல் சரியான நோயறிதலைச் செய்வது சாத்தியமில்லை. முதலாவதாக, ஒரு நபர் நுரையீரலின் எக்ஸ்ரேக்கு அனுப்பப்படுகிறார். இந்த செயல்முறை அவற்றில் உள்ள விலகல்கள், அழற்சி செயல்முறைகள் மற்றும் வேறு ஏதேனும் மாற்றங்களைக் காண உங்களை அனுமதிக்கிறது.
லாரிங்கோட்ராக்கியோஸ்கோபி என்பது ஒரு கருவி நோயறிதல் ஆகும். இந்த முறை லாரிங்கோஸ்கோப் எனப்படும் சிறப்பு சாதனத்தைப் பயன்படுத்தி சுவாசக் குழாயின் முழுமையான பரிசோதனையை அடிப்படையாகக் கொண்டது. பரிசோதனையில் ஃபரிங்கோஸ்கோபி முக்கிய பங்கு வகிக்கிறது. இந்த செயல்முறை ஒரு சிறப்பு கண்ணாடியைப் பயன்படுத்தி குரல்வளை மற்றும் குரல்வளையை ஆய்வு செய்வதை உள்ளடக்கியது.
பல சந்தர்ப்பங்களில், தொண்டையின் ஒரு எளிய பரிசோதனை போதுமானது. கூடுதலாக, ஒவ்வாமை எதிர்வினைக்கான சோதனை எடுக்கப்பட்டு, ஆஸ்கல்டேஷன் செய்யப்படுகிறது. சோதனைகளின் உதவியுடன், ஒவ்வாமை எவ்வாறு எதிர்வினையை ஏற்படுத்துகிறது என்பதைத் தீர்மானிக்கப்படுகிறது. இது நோயாளியை அதனுடன் நேரடித் தொடர்பில் இருந்து பாதுகாக்க அனுமதிக்கும். மேலே உள்ள அனைத்து நடைமுறைகளின் அடிப்படையில் ஒரு நோயறிதல் செய்யப்படுகிறது.
வேறுபட்ட நோயறிதல்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் வேறுபட்ட நோயறிதல்களில் பல சிறப்பு நடைமுறைகளும் அடங்கும். ஆரம்பத்தில், ஒரு நபர் மருத்துவ இரத்த பரிசோதனையில் தேர்ச்சி பெற வேண்டும். அதற்கு நன்றி, ஈசினோபிலியா தீர்மானிக்கப்படுகிறது. செல் உற்பத்தியின் விதிமுறை மற்றும் வெளிநாட்டு நுண்ணுயிரிகள் உடலில் நுழையும் போது எதிர்ப்பு எவ்வாறு மேற்கொள்ளப்படுகிறது என்பது ஆராயப்படுகிறது.
இரத்த பகுப்பாய்விற்கு கூடுதலாக, பாக்டீரியாவியல் சளி வளர்ப்பு செய்யப்படுகிறது. இந்த செயல்முறை நோய் வளர்ச்சியின் தொற்று தன்மையை விலக்க அனுமதிக்கிறது. அறியப்பட்டபடி, பாக்டீரியா மற்றும் தொற்றுகள் இரண்டும் வீக்கத்தைத் தூண்டும்.
ஒரு முக்கியமான செயல்முறை ஒவ்வாமை பரிசோதனையை மேற்கொள்வது. இது முக்கிய ஒவ்வாமைகளுக்கு உங்கள் தனிப்பட்ட உணர்திறனை தீர்மானிக்க உங்களை அனுமதிக்கிறது. பெறப்பட்ட தரவுகளின் அடிப்படையில், ஒரு நோயறிதல் செய்யப்படுகிறது. ஆனால் நோயாளியின் கருவி பரிசோதனையிலிருந்து விரிவான தரவு இல்லாமல் அதன் சரியான உருவாக்கம் சாத்தியமற்றது. எனவே, முக்கிய நோயறிதல் முறைகளை ஒருவருக்கொருவர் பிரிப்பது மதிப்புக்குரியது அல்ல; அவை பிரத்தியேகமாக இணைந்து "வேலை செய்கின்றன".
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
என்ன சோதனைகள் தேவைப்படுகின்றன?
யார் தொடர்பு கொள்ள வேண்டும்?
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸ் சிகிச்சை
ஒவ்வாமை ட்ரக்கியோபிரான்சிடிஸ் சிகிச்சையானது கலந்துகொள்ளும் மருத்துவருடன் ஒப்புக் கொள்ளப்படுகிறது. முக்கிய ஒவ்வாமையின் அதிகபட்ச பொறுத்துக்கொள்ளக்கூடிய அளவை அடைந்ததும், பராமரிப்பு அளவைப் பயன்படுத்தி சிகிச்சை தொடர்கிறது.
குழந்தைகளில் நோயை நீக்குவது குறிப்பிட்ட ஹைப்போசென்சிடிசேஷனின் உதவியுடன் மேற்கொள்ளப்படுகிறது. இந்த முறை நேர்மறையான முடிவை அளிக்கிறது. தற்போதுள்ள நோயியல் செயல்முறை மூச்சுக்குழாய் ஆஸ்துமாவாக உருவாகும் திறன் கொண்டதல்ல. எனவே, இந்த செயல்முறை கடுமையான சிக்கல்களின் சாத்தியத்தை முற்றிலுமாக விலக்குகிறது.
குறிப்பிட்ட அல்லாத சிகிச்சையில் பல அடிப்படை மருந்துகள் அடங்கும். ஹிஸ்டாக்ளோபுலின், சோடியம் நியூக்ளினேட், பென்டாக்சில் ஆகியவை பரவலாகப் பயன்படுத்தப்படுகின்றன. ஆண்டிஹிஸ்டமின்கள் ஒவ்வாமை எதிர்ப்பு விளைவைக் கொண்டுள்ளன. இவற்றில் பைபோல்ஃபென், டைமெட்ரோல், டவேகில் ஆகியவை அடங்கும். இந்த மருந்துகளின் விரிவான விளக்கம் கீழே வழங்கப்படும்.
பிசியோதெரபியூடிக் நடைமுறைகள் குறிப்பிடத்தக்க பங்கை வகிக்கின்றன. புற ஊதா கதிர்கள் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. சிகிச்சை ஜிம்னாஸ்டிக்ஸ் மற்றும் பொது மசாஜ் ஆகியவற்றை நாட பரிந்துரைக்கப்படுகிறது. புகைபிடிப்பதை முழுமையாக நிறுத்தாமல் பெரியவர்களில் நோயை நீக்குவது சாத்தியமற்றது. சில சந்தர்ப்பங்களில், வேலை மாற்றம் மற்றும் வசிக்கும் இடம் கூட தேவைப்படுகிறது.
மருந்து சிகிச்சை
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கான மருந்துகள், நோயாளியின் பொதுவான நிலையை அடிப்படையாகக் கொண்டு, கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்படுகின்றன. முதலாவதாக, ஒவ்வாமை மனித உடலில் நுழையும் சாத்தியத்தை முற்றிலுமாக விலக்குவது அவசியம். மருந்துகள் ஒவ்வாமை எதிர்வினையை முற்றிலுமாக அடக்க வேண்டும், அதே போல் முக்கிய அறிகுறிகளையும் விடுவிக்க வேண்டும்.
டவேக், சுப்ராஸ்டின் மற்றும் டயசோலின் போன்ற மருந்துகளால் ஒவ்வாமையைக் குறைக்கலாம். பெரும்பாலும் சுப்ராஸ்டினை நேரடியாகப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. இவை மாத்திரைகளாகவோ அல்லது ஊசி கரைசலாகவோ இருக்கலாம். இந்த மருந்து குழந்தைகள் மற்றும் பெரியவர்களுக்கு பரிந்துரைக்கப்படுகிறது. ஒரு மாத்திரையை ஒரு நாளைக்கு 3 முறை பயன்படுத்த பரிந்துரைக்கப்படுகிறது. மருந்தை தசைக்குள் செலுத்தினால், 1-2 மில்லி போதுமானது. 14 வயதுக்குட்பட்ட குழந்தைகள் அரை மாத்திரையை எடுத்துக்கொள்ள வேண்டும், ஒரு நாளைக்கு 3 முறையும் எடுத்துக்கொள்ள வேண்டும். மருந்து உச்சரிக்கப்படும் பக்க விளைவுகளைக் கொண்டுள்ளது. அவை பொதுவான பலவீனம் மற்றும் தலைச்சுற்றலைக் கொண்டிருக்கின்றன. முக்கிய முரண்பாடுகளில் வயிற்றுப் புண்கள், புரோஸ்டேட் அடினோமா ஆகியவை அடங்கும்.
Tavegil எந்த வடிவத்திலும் பரவலாகப் பயன்படுத்தப்படுகிறது. இதை அடிக்கடி எடுத்துக்கொள்ள வேண்டிய அவசியமில்லை, ஏனெனில் நேர்மறையான விளைவு 7 மணி நேரம் நீடிக்கும். ஒரு நாளைக்கு இரண்டு முறை ஒரு மாத்திரை போதுமானது. ஒரு வயதுக்குட்பட்ட குழந்தைகளுக்கு இது பரிந்துரைக்கப்படவில்லை. கர்ப்பிணிப் பெண்கள் மற்றும் பாலூட்டும் தாய்மார்களுக்கு இந்தத் தடை பொருந்தும். பக்க விளைவுகளில் அதிகரித்த சோர்வு, தலைவலி, டின்னிடஸ் ஆகியவை அடங்கும். இரைப்பை குடல் கோளாறுகள் சாத்தியமாகும். அதன் முக்கிய கூறுகளுக்கு அதிக உணர்திறன் உள்ளவர்கள் மருந்தை உட்கொள்ளக்கூடாது.
இருமலை நீக்க, ஒரு நிபுணர் நிச்சயமாக சிறப்பு மருந்துகளை பரிந்துரைப்பார். பிராங்கோலிடின் மற்றும் பெர்டுசின் பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன. இவை ஒரு நாளைக்கு 2 முறை, ஒரு தேக்கரண்டி எடுத்துக்கொள்ள வேண்டிய சிரப்கள். நீங்கள் மாத்திரைகளைப் பயன்படுத்தலாம். மிகவும் பரிந்துரைக்கப்பட்டவை முகால்டின் மற்றும் ப்ரோம்ஹெக்சின். அவற்றை ஒரு நாளைக்கு 3 முறை 1-2 மாத்திரைகள் எடுத்துக்கொள்ள வேண்டும்.
வோல்மாக்ஸ் இருமல் தாக்குதல்களின் அதிர்வெண்ணைக் கணிசமாகக் குறைக்கும். இது மூச்சுக்குழாய் அடைப்பை மீட்டெடுக்கும் மற்றும் நபரின் நிலையை எளிதாக்கும். இதை ஒரு நாளைக்கு 2 முறைக்கு மேல் 8 மி.கி.க்கு எடுத்துக்கொள்ள வேண்டும். ஒரு குழந்தைக்கு 4 மி.கி போதுமானது. வேறு எந்த மருந்தையும் போலவே, இதுவும் பக்க விளைவுகளைக் கொண்டுள்ளது. அவை தலைவலி, கை நடுக்கம் மற்றும் டாக்ரிக்கார்டியா வடிவத்தில் தங்களை வெளிப்படுத்துகின்றன. முரண்பாடுகள் உள்ளன: கர்ப்பம், பாலூட்டும் காலம் மற்றும் மருந்தின் கூறுகளுக்கு உணர்திறன்.
மேற்கண்ட மருந்துகள் விரும்பிய விளைவைக் கொண்டிருக்கவில்லை என்றால், குளுக்கோகார்டிகாய்டுகள் மீட்புக்கு வருகின்றன. இவற்றில் ஃப்ளூனிசோலைடு, க்யூட்டிவேட், ஃப்ளூடிகசோன் ஆகியவை அடங்கும். இந்த மருந்துகள் அழற்சி எதிர்ப்பு மற்றும் ஒவ்வாமை எதிர்ப்பு விளைவுகளைக் கொண்டுள்ளன. சிறு குழந்தைகள் கூட அவற்றை எடுத்துக் கொள்ளலாம். மருந்தளவு தனித்தனியாக பரிந்துரைக்கப்படுகிறது.
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கு சிங்லான்
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கு சிங்லான் என்ற மருந்து பரவலாக ஏற்றுக்கொள்ளப்படுகிறது. இதை பெரியவர்கள் மற்றும் குழந்தைகள் இருவரும் பயன்படுத்தலாம். இந்த மருந்து மாலையில் 1 மாத்திரை பரிந்துரைக்கப்படுகிறது. இந்த அளவு 5 வயதுக்குட்பட்ட குழந்தைகளுக்கு மட்டுமே பொருத்தமானது. 6 முதல் 14 வயது வரை, 5 மி.கி மருந்து மாலையிலும் பரிந்துரைக்கப்படுகிறது. மருந்து உணவுக்கு ஒரு மணி நேரத்திற்கு முன் அல்லது உணவுக்கு 2 மணி நேரத்திற்குப் பிறகு எடுக்கப்பட வேண்டும். அளவை சரிசெய்தல் தேவையில்லை.
மருந்தை உட்கொள்வதன் விளைவு முதல் நாளிலேயே காணப்படுகிறது. இதுபோன்ற போதிலும், குறிப்பிடத்தக்க முன்னேற்றம் ஏற்பட்டாலும், மருந்தின் பயன்பாடு தொடர வேண்டும். சிறுநீரக செயலிழப்பு உள்ளவர்களுக்கு மருந்தளவு சரிசெய்யப்படுகிறது.
இந்த மருந்து அதிகப்படியான மருந்தின் சாத்தியத்தை விலக்கவில்லை. இது இரைப்பை குடல் மற்றும் நரம்பு மண்டலத்தின் கோளாறுகளின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது. தலைவலி, வயிற்று வலி மற்றும் தாகம் பெரும்பாலும் தோன்றும். திட்டமிடப்படாத அளவை அதிகரிப்பதன் மூலம் மட்டுமே அதிகப்படியான அளவு ஏற்படுகிறது. செரிமான மண்டலத்திலிருந்து பக்க விளைவுகளும் சாத்தியமாகும். அதிகரித்த ஒவ்வாமை எதிர்வினைகள் சாத்தியமாகும். அதிகரித்த ஹைபர்சென்சிட்டிவிட்டி, கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் போது மருந்தை உட்கொள்ளக்கூடாது.
நாட்டுப்புற வைத்தியம்
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸின் நாட்டுப்புற சிகிச்சை விலக்கப்படவில்லை, ஆனால் ஒரு மருத்துவரின் அனுமதியுடன் பிரத்தியேகமாக மேற்கொள்ளப்படுகிறது. மிகவும் உச்சரிக்கப்படும் செயல்திறனைக் காட்டும் இரண்டு அடிப்படை சமையல் குறிப்புகள் உள்ளன.
- செய்முறை 1. நீங்கள் 30 கிராம் மார்ஷ்மெல்லோ வேர்களை எடுக்க வேண்டும். மூலப்பொருள் குளிர்ந்த நீரில் ஊற்றப்படுகிறது, சிறிய அளவில். வேர்கள் முழுமையாக திரவத்தில் மூழ்கினால் போதும். இவை அனைத்தும் ஒரு நாள் தனியாக விடப்படும். இந்த காலகட்டத்தில், வேர்கள் ஒரு சிறப்பு சளியை சுரக்க முடியும், இது 100 மில்லி ஓட்காவுடன் கலக்கப்படுகிறது. இதன் விளைவாக வரும் மருந்து மீண்டும் ஒரு நாளைக்கு உட்செலுத்தப்படுகிறது. இருமல் முற்றிலுமாக நீங்கும் வரை, அதை ஒரு சிறிய அளவில் எடுத்துக்கொள்ள வேண்டும்.
- செய்முறை 2. ஒரு லிட்டர் ஜாடி வைக்கோல் தூசியை எடுத்து ஒரு பாத்திரத்தில் ஊற்றவும். மூலப்பொருள் முழுவதுமாக மூடப்பட்டிருக்கும் அளவுக்கு மூலப்பொருளை தண்ணீரில் நிரப்பவும். பாத்திரத்தை தீயில் வைத்து 15 நிமிடங்கள் கொதிக்க வைக்கவும். பின்னர் தயாரிப்பை நெருப்பிலிருந்து அகற்றி 45 நிமிடங்கள் உட்செலுத்த விடவும். இதன் விளைவாக வரும் காபி தண்ணீர் குளிக்கப் பயன்படுகிறது. இது ஒவ்வொரு நாளும் எடுக்கப்பட வேண்டும், மேலும் நீங்கள் குறைந்தது 15 நிமிடங்கள் அதில் இருக்க வேண்டும். மொத்தத்தில், நீங்கள் பத்து குளியல் எடுக்க வேண்டும். இடைவேளை என்று அழைக்கப்படும் நாட்களில், நீங்கள் வயலட் உட்செலுத்தலைப் பயன்படுத்தலாம். இதைச் செய்ய, முக்கிய மூலப்பொருளை எடுத்து, அதன் மீது ஒரு கிளாஸ் கொதிக்கும் நீரை ஊற்றவும். இவை அனைத்தும் தண்ணீர் குளியலில் வேகவைக்கப்பட்டு உட்செலுத்தப்படுகின்றன. நீங்கள் தயாரிப்பை ஒரு நாளைக்கு 3 முறை, ஒரு நேரத்தில் அரை கிளாஸ் எடுக்க வேண்டும், ஆனால் அதற்கு முன் அதை வடிகட்டவும்.
மூலிகை சிகிச்சை
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் மூலிகை சிகிச்சையானது மற்ற முறைகளுடன் இணைந்து மற்றும் கலந்துகொள்ளும் மருத்துவரின் ஒப்புதலுக்குப் பிறகு மட்டுமே சாத்தியமாகும். ஈரமான விரும்பத்தகாத இருமலுக்கு, உலர்ந்த மூலிகைகளைப் பயன்படுத்துவது பரிந்துரைக்கப்படுகிறது. எனவே, முனிவர், ஆல்டர் மற்றும் ஓக் பட்டை பொருத்தமானவை. டிங்க்சர்கள் வடிவில் மருந்துகளை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது. மீட்பு செயல்முறையை விரைவுபடுத்த, எதிர்பார்ப்பு நீக்கி மூலிகைகளுக்கு கவனம் செலுத்துவது மதிப்பு. இது ஐரோப்பிய அசாரம், மருத்துவ இனிப்பு க்ளோவர் மற்றும் மருதாணியாக இருக்கலாம். காபி தண்ணீர் சிறப்பு கவனத்துடன் தயாரிக்கப்படுகிறது.
தைம் மற்றும் காட்டு ரோஸ்மேரி நல்ல பாக்டீரியா எதிர்ப்பு பண்புகளைக் கொண்டுள்ளன. துளசி மற்றும் யூகலிப்டஸ் ஆகியவை இதே போன்ற விளைவைக் கொண்டுள்ளன. காலெண்டுலாவும் பொருத்தமானது. நோய் பூஞ்சையாக இருந்தால், யாரோவை எடுத்துக்கொள்ள வேண்டும்.
மீட்பு செயல்முறையை விரைவுபடுத்த உதவும் ஒரு உலகளாவிய செய்முறை. தயாரிப்பதற்கு, கருப்பு எல்டர்பெர்ரி பூக்களை எடுத்துக் கொள்ளுங்கள், 5 தேக்கரண்டி போதும். இந்த மூலப்பொருளில், 3 தேக்கரண்டி சண்டியூ மூலிகை மற்றும் 4 தேக்கரண்டி வாழைப்பழம் சேர்க்கவும். இதன் விளைவாக சேகரிக்கப்பட்ட சேகரிப்பில் 2 தேக்கரண்டி எடுத்து 600 மில்லி கொதிக்கும் நீரை ஊற்றுவது அவசியம். தயாரிப்பை இரவு முழுவதும் வேகவைத்து, காலையில் சுமார் 15 நிமிடங்கள் தண்ணீர் குளியல் ஒன்றில் வைக்கவும். அதன் பிறகு எல்லாம் வடிகட்டி, பிழிந்து, அரை கிளாஸ் ஒரு நாளைக்கு 4-5 முறை எடுத்துக் கொள்ளப்படுகிறது.
ஹோமியோபதி
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கான ஹோமியோபதி அவ்வளவு பரவலாக இல்லை. இருப்பினும், இந்த முறையின் பயன்பாடு பயனுள்ளதாக இருக்கும். அடிக்கடி பயன்படுத்தப்படும் சிக்கலான மருந்துகள்: அகோனிட்டம், அபிஸ், ஆர்னிகா, பெல்லடோனா. ஆனால் இவை அனைத்தும் மருந்துகள் அல்ல. புரிந்துகொள்ள, இந்த பகுதிகளை கொஞ்சம் வகைப்படுத்துவது மதிப்பு.
- அகோனிட்டம். இது கடுமையான அழற்சி செயல்முறைகளில் பயன்படுத்தப்படுகிறது. இது நோயின் முதல் அறிகுறிகளை முழுமையாக நீக்குகிறது மற்றும் நபரின் நிலையை விரைவாக நிவாரணம் செய்ய உதவுகிறது.
- கடுமையான வீக்கத்துடன் கூடிய அழற்சி செயல்முறைகளை நீக்குகிறது. மூச்சுக்குழாய் அழற்சி, டிராக்கியோபிரான்சிடிஸுக்கு பரவலாகப் பயன்படுத்தப்படுகிறது.
- ஆர்னிகா. எந்த தோற்றத்தின் இரத்தப்போக்கையும் நீக்குகிறது. காய்ச்சல், கடுமையான டான்சில்லிடிஸை எதிர்த்துப் போராடுகிறது. விரைவான நிவாரணம் அளிக்கிறது.
- பெல்லடோனா. மேல் சுவாசக் குழாயில் எழுந்துள்ள அழற்சி செயல்முறைகளை எதிர்த்துப் போராடுவதே முக்கிய நோக்கம். மருந்தளவு ஒரு மருத்துவரால் பரிந்துரைக்கப்படுகிறது. இவை ஹோமியோபதி மருந்துகள், நீங்கள் அவற்றை வெறுமனே பயன்படுத்த முடியாது.
அறுவை சிகிச்சை
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியின் அறுவை சிகிச்சை குறிப்பாகப் பயன்படுத்தப்படுவதில்லை. பொதுவாக இந்தப் பிரச்சினை மருந்துகளால் தீர்க்கப்படும். நோயை சரியாகக் கண்டறிந்து அதன் சிகிச்சையைத் தொடங்கினால் போதும். இதைச் செய்ய, முதல் அறிகுறிகள் தோன்றும்போது, உடனடியாக மருத்துவமனைக்குச் செல்ல வேண்டும். ஆரம்ப கட்டத்தில் அறிகுறிகளை அடக்குவது எந்த சிக்கல்களையும் ஏற்படுத்தாது.
பொதுவாக, இந்த நோய்க்கு ஒரு சிக்கலான சிகிச்சை பயன்படுத்தப்படுகிறது. மருந்துகள் மட்டும் எப்போதும் போதாது. அவர்கள் சிகிச்சை ஜிம்னாஸ்டிக்ஸ்களையும் நாடுகிறார்கள். அறுவை சிகிச்சை தலையீடு அவசியமில்லை என்பதால் மட்டுமே பயன்படுத்தப்படுவதில்லை. எனவே, வீக்கம் தெளிவாக அகற்றப்படாது.
பொதுவாக, உடலில் ஏதேனும் ஒவ்வாமை ஏற்படுத்தும் பொருளின் எதிர்மறையான தாக்கத்தால் இந்தப் பிரச்சனை எழுகிறது. நீங்கள் அதை நீக்கி, அதனுடன் தொடர்பில் இருந்து நபரைத் தனிமைப்படுத்தினால், நிலைமை தானாகவே மேம்படும். இயற்கையாகவே, மருந்து இல்லாமல் நிலைமையை முழுமையாக உறுதிப்படுத்துவது கடினமாக இருக்கும். கலந்துகொள்ளும் மருத்துவரால் மேலும் விரிவான தகவல்களை வழங்க முடியும்.
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸ் தடுப்பு
ஒவ்வாமை மூச்சுக்குழாய் அழற்சியைத் தடுப்பது முக்கிய எரிச்சலூட்டும் காரணிகளை நீக்குவதை உள்ளடக்கியது. ஒரு நபருக்கு சுவாச உறுப்புகளின் நோயியல் இருந்தால், அவை அகற்றப்பட வேண்டும். முக்கிய ஒவ்வாமைகளுடன் தொடர்பைத் தவிர்ப்பதற்கு, அடிப்படை விதிகளை கடைபிடிப்பது மதிப்பு. ஒரு அடுக்குமாடி குடியிருப்பில் அல்லது வீட்டில், ஈரமான சுத்தம் செய்வது அவசியம். இது வாரத்திற்கு குறைந்தது 2 முறை செய்யப்படுகிறது. ஒவ்வொரு வாரமும், படுக்கை துணியை மாற்ற வேண்டும்.
ஒவ்வாமை ட்ரக்கியோபிரான்சிடிஸ் நோயால் பாதிக்கப்பட்ட ஒருவர் வசிக்கும் அறையில், கம்பளங்கள் மற்றும் மெத்தை தளபாடங்களை அகற்றுவது அவசியம். எளிமையாகச் சொன்னால், அதிக தூசி சேரும் பொருட்களை அகற்றவும். தாவரங்களை அகற்ற வேண்டும். குழந்தைகள் அறையிலிருந்து மென்மையான பொம்மைகளை முற்றிலுமாக அகற்ற வேண்டும். விலங்குகளை அறைக்குள் அனுமதிக்கக்கூடாது, ஏனெனில் அவை ஒவ்வாமை எதிர்வினையை ஏற்படுத்தும். நோயாளியின் உடலை எதிர்மறையாக பாதிக்கும் உணவுப் பொருட்கள் முற்றிலும் விலக்கப்பட்டுள்ளன.
தடுப்புக்கான முக்கிய முறை சுவாச அமைப்பில் உள்ள பிரச்சனைகளை சரியான நேரத்தில் நீக்குவதாகும். சாதாரண வாழ்க்கை நிலைமைகளைப் பராமரிப்பது, தொடர்ந்து சுத்தம் செய்வது மற்றும் ஒவ்வாமைகளை அகற்றுவது முக்கியம். மிக முக்கியமாக, பிரச்சனையை சரியான நேரத்தில் கண்டறிவது எதிர்காலத்தில் பல விஷயங்களிலிருந்து உங்களைக் காப்பாற்றும்.
ஒவ்வாமை டிராக்கியோபிரான்சிடிஸின் முன்கணிப்பு
ஒவ்வாமை மூச்சுக்குழாய் அழற்சிக்கான முன்கணிப்பு பொதுவாக சாதகமானது, ஆனால் எல்லாமே நபரின் நிலை மற்றும் பிரச்சனைக்கான காரணங்களைப் பொறுத்தது. எனவே, முந்தைய நோயின் பின்னணியில் ஒவ்வாமை ஏற்பட்டால், பிரச்சனையின் மூலத்தைப் பார்ப்பது மதிப்புக்குரியது. இதன் பொருள் முந்தைய நோய் சரியாக அகற்றப்படவில்லை. இந்த விஷயத்தில், நீங்கள் தொடர்ந்து பிரச்சனையை எதிர்த்துப் போராட வேண்டும் மற்றும் கடுமையான சிக்கல்களிலிருந்து நபரைப் பாதுகாக்க வேண்டும். இவை அனைத்தும் விதிவிலக்காக சாதகமான போக்கைக் கொண்டுள்ளன.
பிரச்சனை உடனடியாகக் கண்டறியப்படாவிட்டால், அது வேகம் பெறவில்லை என்றால், முன்கணிப்பு ஊக்கமளிப்பதாக இருக்காது. உண்மை என்னவென்றால், ஒவ்வாமை மூச்சுக்குழாய் அழற்சி ஒரு தீவிர சிக்கலின் பின்னணியில் ஏற்படலாம். மேலும் அதுவே ஆஸ்துமா மற்றும் நிமோனியாவின் வளர்ச்சியைத் தூண்டும். எனவே, முன்கணிப்பு நபரின் நிலையை மட்டுமே சார்ந்துள்ளது.
நோயாளியின் நிலையைப் பொறுத்து, கலந்துகொள்ளும் மருத்துவர் மட்டுமே இந்தக் கேள்விக்கு துல்லியமாக பதிலளிக்க முடியும். அடுத்து என்ன நடக்கும் என்று யாராலும் உறுதியாகச் சொல்ல முடியாது. எனவே, சிகிச்சையை தாமதப்படுத்தக்கூடாது, அப்போது எந்த முன்கணிப்பும் மிகவும் சாதகமாக இருக்கும்.

