கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ்.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
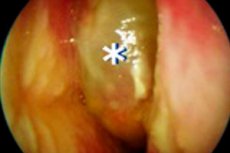
மூக்கில் பாலிப்கள் உருவாகி, மீண்டும் மீண்டும் வளர்ச்சியடையும் சைனஸ்கள் அழற்சி செயல்முறை, நாசி பாலிப்களுடன் கூடிய நாள்பட்ட ரைனோசினுசிடிஸ் (CRSwNP) வளர்ச்சியைக் குறிக்கிறது. பழமைவாத சிகிச்சை மற்றும் அறுவை சிகிச்சை இருந்தபோதிலும், பாலிப்கள் மீண்டும் மீண்டும் தோன்றும். நோயியல் செயல்முறை நுண் வட்டப் படுக்கை, சுரக்கும் சுரப்பி கட்டமைப்புகளுக்கு பரவுகிறது. பாலிபோசிஸ் வளர்ச்சிகள் முக்கியமாக நியூட்ரோபில்கள் மற்றும் ஈசினோபில்களால் ஊடுருவிய எடிமாட்டஸ் திசுக்களிலிருந்து உருவாகின்றன. பிற லிம்பேடனாய்டு கட்டமைப்புகளும் எதிர்வினையில் பங்கேற்கின்றன. சிகிச்சை நடவடிக்கைகள் சிக்கலானவை, நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்துவதையும், மீண்டும் மீண்டும் வருவதைத் தடுப்பதையும் நோக்கமாகக் கொண்டுள்ளன.
நோயியல்
தற்போதைய மருத்துவ வெளிப்பாடுகளுடன் கூடிய நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் பரவல் 1-5% ஆகும். CRSwNP என்பது நடுத்தர வயது நோயாகும், இதன் தொடக்க வயது சராசரியாக 42 ஆண்டுகள் மற்றும் நோயறிதலின் பொதுவான வயது 40-60 ஆண்டுகள் ஆகும். [ 1 ] புள்ளிவிவரங்களின்படி, இந்த நோயியல் ஐரோப்பிய மக்கள்தொகையில் 2-4% இல் காணப்படுகிறது, ஆனால் நோயின் துணை மருத்துவ போக்கின் நிகழ்வு மிக அதிகமாக உள்ளது மற்றும் பொது மக்கள்தொகையில் சுமார் 30% என மதிப்பிடப்பட்டுள்ளது.
மூன்றாம் நிலை பராமரிப்பு மையத்தில் சைனஸ் அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட CRSwNP நோயாளிகளின் ஸ்டீவன்ஸ் மற்றும் சக ஊழியர்களால் 2015 இல் நடத்தப்பட்ட ஆய்வில், CRSwNP உள்ள பெண்களுக்கு ஆண்களை விட கடுமையான நோய் இருப்பது கண்டறியப்பட்டது. [ 2 ] குழந்தை பருவத்தில் ஏற்படும் நிகழ்வுகள் குறித்த புள்ளிவிவரங்கள் ஒப்பீட்டளவில் குறைவாகவே உள்ளன. பத்து வயதுக்குட்பட்ட குழந்தைகளுக்கு நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் இருப்பது இளம் பருவத்தினர் மற்றும் வயது வந்த நோயாளிகளை விட மிகக் குறைவாகவே அறியப்படுகிறது. சில தகவல்களின்படி, நாசி பாலிப்கள் குழந்தை மக்கள் தொகையில் 0.1% க்கும் அதிகமாக ஏற்படுவதில்லை.
பெண் பாலின உறுப்பினர்கள் ஓரளவு குறைவாகவே உள்ளனர். பெரும்பாலும் இந்த நோயியல் நடுத்தர வயது ஆண்களில் காணப்படுகிறது.
நோயாளிகள் மருத்துவர்களிடம் செல்லும் நோயின் மிகவும் பொதுவான அறிகுறி மூக்கடைப்பு ஆகும்.
காரணங்கள் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ்.
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் என்பது தோற்றத்தின் ஒருங்கிணைந்த கோட்பாட்டைக் கொண்டிருக்காத பல காரணிகளைக் கொண்ட நோய்களைக் குறிக்கிறது. இருப்பினும், நோயியல் செயல்முறை சைனஸின் சளி திசுக்களை மட்டுமே பாதிக்கும் போது அல்லது சிஸ்டிக் ஃபைப்ரோஸிஸ், மூச்சுக்குழாய் ஆஸ்துமா, கார்டஜெனர் நோய்க்குறி, ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுக்கு சகிப்புத்தன்மை போன்ற நோய்களுடன் இணைந்தால், உள்ளூர் மற்றும் அமைப்பு ரீதியான நோயியல் உள்ளன. பாலிபோசிஸ் ரைனோசினுசிடிஸின் வளர்ச்சிக்கு பரம்பரை முன்கணிப்பு பங்கை விலக்க முடியாது.
CRSwNP-யில் அடோபியின் பங்கு பல ஆய்வுகளின் மையமாக உள்ளது. ஒவ்வாமை நாசியழற்சி மற்றும் நாசி பாலிப்கள் உள்ள நோயாளிகளின் சதவீதம் பொது மக்களில் (0.5-4.5%) உள்ளதைப் போலவே இருந்தாலும் 1, CRSwNP உள்ள நோயாளிகளில் 51-86% பேர் குறைந்தது ஒரு ஏரோஅலர்ஜனுக்கு உணர்திறன் கொண்டுள்ளனர். [ 3 ] இன்றுவரை எந்த ஆய்வும் ஒரு குறிப்பிட்ட ஏரோஅலர்ஜனுக்கு உணர்திறன் ஏற்படுத்துவதற்கும் CRSwNP-யின் வளர்ச்சிக்கும் இடையிலான உறவை நிறுவவில்லை, ஆனால் ஒவ்வாமை பருவத்தில் சைனஸ் நோய் மோசமடையக்கூடும். [ 4 ]
ஆஸ்துமாவிற்கும் CRSwNPக்கும் இடையிலான தொடர்பு இன்னும் விரிவாக வரையறுக்கப்பட்டுள்ளது. பெரும்பாலான ஆஸ்துமா நோயாளிகளுக்கு (~88%) சைனஸ் அழற்சியின் குறைந்தபட்சம் சில கதிரியக்க சான்றுகள் உள்ளன. மேலும் குறிப்பாக, CRSwNP அனைத்து ஆஸ்துமா நோயாளிகளிலும் 7% பேருக்கு ஏற்படுவதாக மதிப்பிடப்பட்டுள்ளது, அதே நேரத்தில் CRSwNP உள்ள 26-48% நோயாளிகளில் ஆஸ்துமா பதிவாகியுள்ளது. [ 5 ]
வரலாற்று ரீதியாக, நாசி குழி பாலிப்கள் ஒரு நோயுற்ற, பெரும்பாலும் மெட்டாபிளாசிக் எபிட்டிலியத்தைக் கொண்டிருக்கின்றன, இது தடிமனான அடித்தள சவ்வில் அமைந்துள்ளது, அதே போல் சுரப்பிகள் மற்றும் நாளங்களின் ஒரு பகுதியைக் கொண்ட வீங்கிய ஸ்ட்ரோமாவும், நரம்பு முனைகள் இல்லாதது. வழக்கமான பாலிபோசிஸ் ஸ்ட்ரோமா என்பது ஃபைப்ரோபிளாஸ்ட்கள் ஒரு துணை அடித்தளத்தை உருவாக்குதல், தவறான நீர்க்கட்டிகள் மற்றும் செல் கூறுகள், முக்கியமாக ஈசினோபில்கள், சுரப்பிகள் மற்றும் நாளங்களுக்கு அருகில் உள்ளூர்மயமாக்கப்பட்டது, அத்துடன் மூடிய எபிதீலியல் திசுக்களின் கீழ் உள்ளது.
மறைமுகமாக, தொடர்ச்சியான தொற்று செயல்முறைகள் காரணமாக வளர்ச்சி உருவாக்கத்தின் தொடக்கத்தில், சளி திசுக்களின் நிரந்தர வீக்கம் உள்ளது, இது உள்செல்லுலார் திரவ போக்குவரத்தின் கோளாறால் தூண்டப்படுகிறது. காலப்போக்கில், அடித்தள எபிடெலியல் சவ்வு சிதைந்து, விரிவடைந்து, துகள்கள் உருவாகின்றன.
ஆபத்து காரணிகள்
சளி திசுக்களின் அழற்சி செயல்முறையின் உருவாக்கம் மற்றும் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் ஏற்படுவதை பாதிக்கும் காரணிகள்:
- உள் காரணிகள்:
- பரம்பரை முன்கணிப்பு;
- ஆண் பாலினம் மற்றும் நடுத்தர வயது;
- மூச்சுக்குழாய் ஆஸ்துமா இருப்பது;
- ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுக்கு சகிப்புத்தன்மையின்மை;
- அராச்சிடோனிக் அமில வளர்சிதை மாற்றக் கோளாறுகள்;
- நோயெதிர்ப்பு குறைபாடு நிலைகள்;
- ஹைப்போவைட்டமினோசிஸ் டி;
- வளர்சிதை மாற்றக் கோளாறுகள், உடல் பருமன்;
- தடைசெய்யும் தூக்க மூச்சுத்திணறல் நோய்க்குறி;
- இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ்;
- நாசி குழியின் உடற்கூறியல் முரண்பாடுகள்.
- வெளிப்புற காரணிகள்:
- தொற்று நோயியல்;
- பாக்டீரியா கேரியர் (எ.கா., ஸ்டேஃபிளோகோகல்);
- வைரஸ், கொரோனா வைரஸ் தொற்றுகள், நிலையற்ற தன்மை கொண்டவை உட்பட;
- பூஞ்சை நோய்கள்;
- ஒவ்வாமை (மருந்து, தாவர, தொழில்துறை, முதலியன);
- தொழில் சார்ந்த காரணிகள் (தூசி நிறைந்த அறைகள், ரசாயனங்கள், உலோகங்கள், பூஞ்சை அல்லது துரு, விலங்குகள் அல்லது விஷங்களுடன் வழக்கமான தொடர்பு போன்றவை).
நோய் தோன்றும்
தற்போது, நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் நோய்க்கிருமி உருவாக்கம் குறித்து பின்வரும் அனுமானங்கள் அறியப்படுகின்றன:
- ஈசினோபிலிக் அழற்சி செயல்முறை. பாலிபோசிஸ் ரைனோசினுசிடிஸில் அழற்சி எதிர்வினையின் வளர்ச்சியில் ஈசினோபில் செல்கள் முக்கிய பங்கு வகிக்கின்றன. பாலிபோசிஸ் திசுக்களில் இன்டர்லூகின்-5, ஈசினோபில் கேஷனிக் புரதம், ஈடாக்சின் மற்றும் அல்புமின் ஆகியவற்றின் இருப்பு அதிகரிப்பதாக அறியப்படுகிறது. இந்த அனைத்து கூறுகளும் ஈசினோபில்களின் இடம்பெயர்வை செயல்படுத்துகின்றன, அப்போப்டொசிஸை நீடிக்கின்றன, இதன் விளைவாக ஈசினோபிலிக் அழற்சி எதிர்வினை உருவாகிறது. இந்த செயல்முறையின் தூண்டுதல் பொறிமுறையாக சரியாக என்ன மாறுகிறது என்பது தெரியவில்லை.
- IgE-சார்ந்த ஒவ்வாமை எதிர்வினை (கோட்பாடு கோட்பாட்டு ரீதியாக உள்ளது மற்றும் இன்னும் உறுதிப்படுத்தப்படவில்லை). நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் உள்ள நோயாளிகள் மகரந்த ஒவ்வாமை மற்றும் ஒவ்வாமை நாசியழற்சிக்கு ஆளாகிறார்கள்.
- Th17 செல்களால் முக்கியமாக உற்பத்தி செய்யப்படும் சைட்டோகைன் இன்டர்லூகின் (IL)-17A, ஒவ்வாமை எதிர்வினைகள், வீக்கம் மற்றும் தன்னுடல் எதிர்ப்பு சக்தியின் வளர்ச்சியில் முக்கிய பங்கு வகிக்கிறது. [ 6 ], [ 7 ], [ 8 ], [ 9 ]
- அராச்சிடோனிக் அமில வளர்சிதை மாற்றத்தின் கோளாறு. சைக்ளோஆக்சிஜனேஸைத் தடுக்கும் சாலிசிலேட்டுகள், அராச்சிடோனிக் அமிலத்தின் மாற்று வளர்சிதை மாற்ற சேனலை செயல்படுத்துகின்றன, இது 5-லிபோஆக்சிஜனேஸின் செல்வாக்கின் கீழ் லுகோட்ரைன்களாக மாற்றப்படுகிறது. அராச்சிடோனிக் அமில முறிவு தயாரிப்புகள் வலுவான புரோஇன்ஃப்ளமேட்டரி மத்தியஸ்தர்களாக செயல்படுகின்றன: அவை சுவாசக் குழாயின் சளி திசுக்களில் ஈசினோபில்களின் இடம்பெயர்வைத் தூண்டும் திறனைக் கொண்டுள்ளன, அங்கு அழற்சி எதிர்வினையின் வளர்ச்சி கட்டாயப்படுத்தப்படுகிறது.
- பாக்டீரியா ஈடுபாடு. நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் வளர்ச்சியில் பாக்டீரியா நோய்க்கிருமிகளின் பங்கு தற்போது செயலில் ஆய்வில் உள்ளது. ஒவ்வொரு இரண்டாவது நோயாளியும் ஸ்டேஃபிளோகோகஸ் ஆரியஸின் எக்சோடாக்சினுக்கு குறிப்பிட்ட IgE இருப்பதைக் கொண்டுள்ளனர் என்பது அறியப்படுகிறது. தொற்று முகவர்கள் நோய்க்கிருமி பொறிமுறையில் பங்கேற்க வாய்ப்புள்ளது, ஆனால் பொதுவான ஒவ்வாமைகளாக அல்ல, ஆனால் ஈசினோபிலிக் அழற்சி எதிர்வினையை ஆதரிக்கும் சக்திவாய்ந்த ஆன்டிஜென்களாக. ஸ்டேஃபிளோகோகஸ் ஆரியஸ் என்டோரோடாக்சின் பாலிப்களின் உருவாக்கம் மற்றும் மேலும் வளர்ச்சியை ஏற்படுத்தும் என்று கருதப்படுகிறது, மேலும் மூச்சுக்குழாய் ஆஸ்துமாவின் இணை வளர்ச்சியையும் கூட ஏற்படுத்துகிறது. பாக்டீரியாவின் ஈடுபாடு குறிப்பிட்ட "நியூட்ரோபிலிக்" வளர்ச்சிகள் மற்றும் பாலிபோசிஸ் ப்யூரூலண்ட் ரைனோசினுசிடிஸ் ஆகியவற்றைக் கண்டறிவதன் மூலமும் குறிக்கப்படுகிறது.
- பூஞ்சை படையெடுப்பு. மைசீலியம் துகள்கள் சுவாச அமைப்பில் எங்கும் காணப்படுகின்றன, எனவே அவை ஆரோக்கியமான மக்களிடமும், பாலிபோசிஸ் ரைனோசினுசிடிஸ் ஏற்படுவதற்கான வாய்ப்புகள் உள்ள நோயாளிகளிடமும் காணப்படுகின்றன. இரண்டாவது குழுவில், ஈசினோபில்கள் செயல்படுத்தப்படுகின்றன, டி-லிம்போசைட்டுகளின் செல்வாக்கின் கீழ் சைனஸில் இருக்கும் சளி சுரப்புக்கு இடம்பெயர்கின்றன. ஈசினோபில்கள் பூஞ்சை துகள்களைத் தாக்கி, நச்சு புரதங்களை வெளியிடுகின்றன, இது சைனஸின் லுமினில் தடிமனான மியூசின் உருவாவதற்கு வழிவகுக்கிறது, சளி திசுக்களை சேதப்படுத்துகிறது, அழற்சி எதிர்வினையைத் தூண்டுகிறது, பின்னர் - பாலிபோசிஸ் வளர்ச்சியைத் தூண்டுகிறது. மறைமுகமாக, மைசீலியம் துகள்கள் நோய்க்கு ஆளாகக்கூடிய மக்களின் சைனஸில் வீக்கம் மற்றும் பாலிப் வளர்ச்சியைத் தூண்டி பராமரிக்கலாம். இருப்பினும், இந்த கோட்பாடு இன்னும் போதுமான அளவு உறுதிப்படுத்தப்படவில்லை.
- கடுமையான சுவாச தொற்றுகள். வைரஸ்கள் பெரும்பாலும் பாலிப்கள் மீண்டும் தோன்றுவதற்கும் அவற்றின் தீவிர வளர்ச்சிக்கும் சாதகமாக உள்ளன என்பதற்கான மருத்துவ சான்றுகள் உள்ளன, அவை நிலையான நிவாரணம் என்று கூறப்பட்டாலும் கூட.
- பரம்பரை முன்கணிப்பு. இந்த கோட்பாட்டின் உறுதிப்படுத்தல் பாலிப்களின் நிகழ்வுக்கும் கார்டஜெனர் நோய்க்குறி மற்றும் சிஸ்டிக் ஃபைப்ரோஸிஸ் போன்ற மரபணு நோய்க்குறியீடுகளுக்கும் இடையிலான தெளிவான இணைப்பாகும். பிரச்சினை உருவாவதற்கு காரணமான ஒரு குறிப்பிட்ட மரபணுவை விஞ்ஞானிகள் இன்னும் அடையாளம் காண முடியவில்லை, அத்தகைய படைப்புகள் மிகக் குறைவு.
- சைனஸின் நோயியல் (கூடுதல் சைனஸ் குழி இருப்பது, சிஸ்டிக் நியோபிளாம்கள் போன்றவை).
உள்ளூர் பாலிபோசிஸ் ரைனோசினுசிடிஸின் காரணமாக, பல்வேறு உடற்கூறியல் குறைபாடுகள் (விலகிய நாசி செப்டம், நாசி காஞ்சாவின் ஒழுங்கற்ற அமைப்பு அல்லது கொக்கி வடிவ செயல்முறை) காற்று கடத்துதலில் கோளாறு ஏற்படுத்தும் திறன் கொண்டதாகக் கருதப்படுகிறது. முக்கிய காற்று ஓட்டத்தின் திசையை மாற்றும்போது, சளி திசுக்களின் தொடர்புடைய மண்டலங்களில் வழக்கமான எரிச்சல் ஏற்படுகிறது. காற்றில் உள்ள பாக்டீரியா, வைரஸ்கள் மற்றும் ஆன்டிஜென்கள் சேதமடைந்த பகுதிகளின் மாற்றத்திற்கு பங்களிக்கின்றன, செல்லுலார் ஊடுருவலின் செயல்முறைகள் தூண்டப்படுகின்றன, ஹைபர்டிராபி மற்றும் ஆஸ்டியோமெட்டல் உருவாக்கத்தின் அடைப்பு ஏற்படுகிறது.
நாள்பட்ட பாலிபோசிஸ் சைனசிடிஸ் ஒரு பாலிஎட்டியோலாஜிக் நோயாக இருப்பதால், உடலில் ஒட்டுமொத்தமாக அல்லது தனிப்பட்ட உறுப்புகள், செல்கள் அல்லது துணை செல்லுலார் கட்டமைப்புகளில் பிறவி அல்லது வாங்கிய அனைத்து வகையான உயிரியல் அசாதாரணங்களின் நோயியல் தாக்கம் விலக்கப்படவில்லை. எனவே, ஒரு குறிப்பிட்ட பங்களிப்பு தன்னியக்க நரம்பு மண்டலத்தை மீறுவதாக இருக்கலாம் - குறிப்பாக, பாராசிம்பேடிக் துறையின் அதிகப்படியான செயல்பாடு. தொற்று, ஒவ்வாமை, இயந்திர சேதம், இரசாயன சேதம் போன்ற எந்தவொரு தூண்டுதல் காரணியையும் வெளிப்படுத்தும் தருணம் வரை நோயின் வளர்ச்சிக்கான முன்கணிப்பு தன்னை வெளிப்படுத்தாது.
ஒரு சுயாதீனமான நோய்க்கிருமி உருவாக்கப் பாதையாக, அப்பெண்டிகுலர் சைனஸில் நாள்பட்ட சீழ்-அழற்சி எதிர்வினை கருதப்படுகிறது. இங்கே, நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் ஒரு இரண்டாம் நிலை நோயியலாக மாறி முக்கியமாக சைனஸில் உருவாகிறது, இதில் சீழ் மிக்க வீக்கம் உள்ளது. பரவலான செயல்முறையைப் பொறுத்தவரை, இது அனைத்து துணை சைனஸின் சளி திசுக்களுக்கும் படிப்படியாக பரவுவதோடு சேர்ந்துள்ளது. இந்த வகை நோய் முறையான வடிவங்களைக் குறிக்கிறது, இது நோயெதிர்ப்பு பாதுகாப்பின் மீறல்கள் மற்றும் உடலின் பொதுவான வினைத்திறனின் தோல்வியுடன் தொடர்புடையது.
அறிகுறிகள் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ்.
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் இரண்டு அல்லது அதற்கு மேற்பட்ட அறிகுறிகளால் வெளிப்படுகிறது, அவற்றில் முக்கியமானது நாசி நெரிசல் மற்றும் மூக்கில் சுவாசிப்பதில் சிரமம். கூடுதல் அறிகுறிகளில் மூக்கில் இருந்து வெளியேற்றம், முக வலி (பாதிக்கப்பட்ட சைனஸின் வெளிப்புறத்தில் அழுத்தம் உணர்வு), 12 வாரங்களுக்கும் மேலாக நீடிக்கும் பலவீனமான வாசனை உணர்தல் ஆகியவை அடங்கும். காணக்கூடியது போல, மேலே உள்ள அறிகுறிகள் குறிப்பிட்டவை அல்ல, மேலும் நாசி பாலிபோசிஸ் இல்லாமல் நாள்பட்ட சைனசிடிஸில் ஏற்படலாம். எனவே, சைனஸின் CT ஸ்கேன் மற்றும்/அல்லது நாசி எண்டோஸ்கோபி மூலம் நோயறிதலைச் செய்வது முக்கியம்.
காற்றியக்கவியல் அசாதாரணங்களால் பாலிபோசிஸ் ரைனோசினுசிடிஸ் ஏற்படும் நோயாளிகள், நாசி சுவாசப் பிரச்சினைகளின் குரல் புகார்களை எழுப்புகிறார்கள். பரிசோதனையின் போது, மூக்கின் ஒரு பகுதியைத் தடுக்கும் பாலிபோசிஸ் வளர்ச்சி அல்லது ஓடுகளின் ஒழுங்கற்ற அமைப்புடன் இணைந்து விலகிய செப்டம் ஆகியவற்றைக் கண்டறிய முடியும். வெளியேற்றம் இல்லாமல் இருக்கலாம்.
பூஞ்சை நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் முதல் அறிகுறிகளில் தலைவலி அடங்கும். சைனஸ்கள் ஒருதலைப்பட்சமாகவும் இருதரப்பு ரீதியாகவும் பாதிக்கப்படுவது சாத்தியமாகும். பாலிபோசிஸ் வடிவங்கள் சில நேரங்களில் துகள்களை ஒத்திருக்கும், இது பாக்டீரியா செயல்முறையிலும் குறிப்பிடப்படுகிறது. பெரியோஸ்டிடிஸ் பெரும்பாலும் காணப்படுகிறது.
பலவீனமான அராச்சிடோனிக் அமில வளர்சிதை மாற்ற நோயாளிகளில், நாசி பாலிப்கள் தோற்றத்தில் வேறுபட்டவை, ஒரு திடமான பாலிபோசிஸ் சளி நிறைவை உருவாக்குகின்றன (சீழ் மிக்க வீக்கத்தில், பாலிப்கள் அடர்த்தியான அமைப்பைக் கொண்டுள்ளன). குடல் சைனஸ்கள் பிசுபிசுப்பான, இழுக்கும் வெளியேற்றத்தால் நிரப்பப்படுகின்றன, சைனஸ் சுவர்களில் இருந்து பிரிக்க கடினமாக இருக்கும்.
ஒரு விதியாக, வளர்ச்சிகள் வளர்ந்து சைனஸை விட்டு வெளியேறும்போது முதல் அறிகுறிகள் தோன்றும். நோயாளிக்கு கூர்மையான மூக்கு நெரிசல் உள்ளது, இது வாசோகன்ஸ்டிரிக்டர்களைப் பயன்படுத்துவதன் மூலம் அகற்றப்படுவதில்லை. சராசரியாக, CRSwNP உள்ள நோயாளிகளுக்கு நாசி பாலிப்ஸ் (CRSsNP) இல்லாத நாள்பட்ட ரைனோசினுசிடிஸ் நோயாளிகளை விட கடுமையான சைனோனாசல் அறிகுறிகள் இருப்பதாக கருதப்படுகிறது. [ 10 ], [ 11 ] CRS உள்ள 126 நோயாளிகளைக் கொண்ட ஒரு குழுவில், பன்ஜேரி மற்றும் சகாக்கள் நாசி நெரிசல் மற்றும் ஹைப்போஸ்மியா/அனோஸ்மியா ஆகியவை CRSwNP உடன் கணிசமாக தொடர்புடையதாகக் கண்டறிந்தனர், அதே நேரத்தில் CRSsNP உள்ள நோயாளிகளில் முக வலி/அழுத்தம் மிகவும் பொதுவானதாக இருந்தது. [ 12 ] தேர்ந்தெடுக்கப்பட்ட மூன்றாம் நிலை பராமரிப்பு மையங்களில் CRS உள்ள நோயாளிகளின் கூடுதல் ஆய்வுகள், CRSwNP உள்ள நோயாளிகள் CRSsNP உள்ள நோயாளிகளை விட ரைனோரியா, கடுமையான மூக்கு நெரிசல் மற்றும் வாசனை/சுவை உணர்வு இழப்பு ஆகியவற்றைப் புகாரளிக்கும் வாய்ப்பு அதிகம் என்று கண்டறிந்தனர். [ 13 ], [ 14 ]
கூடுதல் நோயியல் அம்சங்கள் பின்வருமாறு:
- அடிக்கடி தலைவலி;
- நாற்றங்களுக்கு உணர்திறன் குறைபாடு அல்லது இழப்பு;
- சளி மற்றும்/அல்லது சீழ் வெளியேற்றம்;
- நாசி குழியில் ஒரு வெளிநாட்டு உடலின் உணர்வு;
- சுவாசப் பிரச்சினைகள், சில நேரங்களில் விழுங்குவதில் சிக்கல்கள்;
- தூக்கக் கலக்கம், எரிச்சல்.
CRSwNP உள்ள நோயாளிகள் சராசரியாக CRSsNP உள்ள நோயாளிகளை விட அதிக விரிவான பாராநேசல் சைனஸ் ஈடுபாட்டைக் கொண்டுள்ளனர், இது மோசமான CT மற்றும் சைனஸ் எண்டோஸ்கோபி கண்டுபிடிப்புகளால் தீர்மானிக்கப்படுகிறது. [ 15 ] பாராநேசல் சைனஸ் அறுவை சிகிச்சைக்குப் பிறகும், CRSwNP உள்ள நோயாளிகள் அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்ட CRSsNP நோயாளிகளை விட சைனஸ் நோயின் மோசமான புறநிலை அளவீடுகளைத் தொடர்ந்து கொண்டிருக்கலாம். [ 16 ]
குழந்தைகளில் பாலிபோசிஸ் ரைனோசினுசிடிஸ்
இளம் குழந்தைகளில் (10 வயதுக்குட்பட்ட) நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் பெரியவர்களை விட மிகவும் குறைவாகவே காணப்படுகிறது (அனைத்து குழந்தைகளிலும் 0.1% க்கும் அதிகமாக இல்லை). குழந்தை நாசி பாலிப்களின் நோய்க்கிருமி வழிமுறை சரியாக புரிந்து கொள்ளப்படவில்லை. மறைமுகமாக, நியோபிளாம்கள் நாள்பட்ட அழற்சி செயல்முறைகள், மரபணு நோய்கள் காரணமாக உருவாகின்றன, அவை சுவாச மண்டலத்தின் சளி திசுக்களில் புண்களுடன் சேர்ந்துள்ளன. பெரும்பாலும் நாம் சிஸ்டிக் ஃபைப்ரோஸிஸ் மற்றும் முதன்மை சிலியரி டிஸ்கினீசியாவின் நோய்க்குறிகள் பற்றி பேசுகிறோம்.
பாலிபோசிஸ் ரைனோசினுசிடிஸ் மற்றும் ஒவ்வாமை நோய்களுக்கு இடையே சில தொடர்புகள் உள்ளன. இதனால், குழந்தைகளில் இந்த கலவை 30% க்கும் மேற்பட்ட நிகழ்வுகளில் ஏற்படுகிறது.
குழந்தைகளில் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் மருத்துவ படம் பெரியவர்களைப் போலவே நடைமுறையில் உள்ளது. இருப்பினும், குழந்தைகளில் பாலிப்கள் வாழ்க்கைத் தரத்தில் மிகவும் வெளிப்படையான சரிவை ஏற்படுத்துகின்றன மற்றும் பிற தொடர்புடைய நோய்க்குறியீடுகளின் முன்கணிப்பை எதிர்மறையாக பாதிக்கின்றன என்று நிபுணர்கள் குறிப்பிடுகின்றனர்.
குழந்தை பருவத்தில் காணப்படும் முக்கிய அறிகுறி மூக்கடைப்பு, அடிக்கடி அதிகரித்து வருகிறது.
குழந்தைப் பருவத்தில், 70-75% வழக்குகளில் ஆந்த்ரோகோனல் பாலிப்கள் பொதுவாகக் காணப்படுகின்றன. பெரிய தனித்த கட்டிகள் குறைவாகவே கண்டறியப்படுகின்றன.
நிலைகள்
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் அளவை புறநிலையாக மதிப்பிடுவதற்கு, லண்ட்-கென்னடி நிலை அளவுகோல் பயன்படுத்தப்படுகிறது:
- 0 - பாலிப்கள் எதுவும் தெரியவில்லை;
- 1 பாலிபோசிஸ் நடுத்தர நாசிப் பாதைக்கு மட்டுப்படுத்தப்பட்டுள்ளது;
- 2 - பாலிப்கள் நடுத்தர நாசி சவ்வின் கீழ் எல்லையைத் தாண்டி நாசி குழிக்குள் நீண்டுள்ளன.
சளி சவ்வு வீக்கத்தின் அளவும் மதிப்பிடப்படுகிறது:
- 0 - வீக்கம் இல்லை;
- 1 - சிறிய, மிதமான எடிமா;
- 2 - பாலிபோசிஸ் திசு மாற்றங்கள் உள்ளன.
அசாதாரண வெளியேற்றத்தின் இருப்பு:
- 0 - வெளியேற்றம் இல்லை;
- 1 - சளி வெளியேற்றம்;
- 2 - வெளியேற்றம் தடிமனாக (அடர்த்தியாக) மற்றும்/அல்லது சீழ் மிக்கதாக இருக்கும்.
படிவங்கள்
பொதுவாக, நாள்பட்ட ரைனோசினுசிடிஸ் பாலிப்-ஃப்ரீ மற்றும் பாலிபோசிஸ் ரைனோசினுசிடிஸ் என பிரிக்கப்பட்டுள்ளது. இன்றுவரை, நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் உலகளாவிய ஏற்றுக்கொள்ளப்பட்ட வகைப்பாடு நேரடியாக இல்லை. ஆனால் வல்லுநர்கள் மருத்துவ மற்றும் ஹிஸ்டாலஜிக் அம்சங்களைப் பொறுத்து, நோயியலின் காரணங்களைப் பொறுத்து, நோயின் பல்வேறு வகைகளை வேறுபடுத்துகிறார்கள்.
பாலிப்களின் ஹிஸ்டாலஜிக்கல் கட்டமைப்பைப் பொறுத்து, வேறுபடுத்தி அறியலாம்:
- ஒவ்வாமை பாலிபோசிஸ் ரைனோசினுசிடிஸ் (எடிமாட்டஸ், ஈசினோபிலிக் என்றும் அழைக்கப்படுகிறது);
- பாலிபோசிஸ் சிஸ்டிக் சைனசிடிஸ், ஃபைப்ரோடிக் அழற்சி, நியூட்ரோபிலிக்;
- சுரப்பி ரைனோசினுசிடிஸ்;
- ஸ்ட்ரோமல் அட்டிபியாவுடன் கூடிய சைனசிடிஸ்.
எட்டியோபாதோஜெனீசிஸின் தனித்தன்மையின்படி, நோய் பின்வருமாறு வகைப்படுத்தப்படுகிறது:
- பரணசல் சைனஸ்கள் மற்றும் நாசி குழியின் காற்றியக்கக் கோளாறுகளின் விளைவாக ஏற்படும் பாலிபோசிஸ்;
- மூக்கு மற்றும் சைனஸில் நாள்பட்ட சீழ் மிக்க அழற்சி செயல்முறையின் பின்னணியில் பாலிபோசிஸ் சீழ் மிக்க ரைனோசினுசிடிஸ் உருவாக்கப்பட்டது;
- பூஞ்சை பாலிபோசிஸ்;
- அராச்சிடோனிக் அமில வளர்சிதை மாற்றக் கோளாறுகளால் ஏற்படும் ரைனோசினுசிடிஸ்;
- சிஸ்டிக் ஃபைப்ரோஸிஸ், கார்டஜெனர் நோய்க்குறி காரணமாக பாலிபோசிஸ்.
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் என்பது ஒரு நோசோலாஜிக்கல் அலகு அல்ல, ஆனால் அது ஒரு நோய்க்குறி என்று பெரும்பாலான நிபுணர்கள் கருதுகின்றனர், இது சைனஸில் ஏதேனும் ஒரு உள்ளூர் புண் முதல் மூச்சுக்குழாய் ஆஸ்துமா, ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுக்கு சகிப்புத்தன்மையின்மை, மரபணு ரீதியாக தீர்மானிக்கப்பட்ட நோய்கள் ஆகியவற்றின் பின்னணியில் காணப்படும் பரவலான நோயியல் வரை பல நோயியல் நிலைமைகளை உள்ளடக்கியது.
கூடுதலாக முன்னிலைப்படுத்தப்பட்டது:
- நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் பரவலான இருதரப்பு வடிவம் (நாசி குழி மற்றும் அனைத்து சைனஸ்களிலும் பாலிப் வளர்ச்சியின் முன்னேற்றத்தால் வகைப்படுத்தப்படுகிறது);
- நோயின் ஒருதலைப்பட்ச, தனி வடிவம் (குறிப்பாக, எத்மோகோனல், ஆந்த்ரோகோனல், ஸ்பெனோகோனல் ரைனோசினுசிடிஸ்).
சிக்கல்கள் மற்றும் விளைவுகள்
அடிக்கடி மூக்கில் இரத்தம் வடிதல், நாள்பட்ட மூக்கு ஒழுகுதல், வாசனை உணர்வு மோசமடைதல் அல்லது இழப்பு ஆகியவை மிகவும் பொதுவான சிக்கல்களாகும். கூடுதலாக, பெரும்பாலும் இரண்டாம் நிலை தொற்று ஏற்படுகிறது, இது பியோஜெனிக் மைக்ரோஃப்ளோராவின் அபாயத்தை அதிகரிக்கிறது, இது நாசி குழியில் சீழ் மிக்க அழற்சி செயல்முறையின் வளர்ச்சிக்கு பங்களிக்கிறது. சிக்கலான சந்தர்ப்பங்களில், செப்டிக் நிலைமைகளின் வளர்ச்சி விலக்கப்படவில்லை.
பாலிப்கள் நோயாளியின் உயிருக்கு அச்சுறுத்தலாக இல்லை, ஆனால் அவை அதன் தரத்தை கணிசமாக மோசமாக்குகின்றன. நாசி குழி மற்றும் சைனஸில் உள்ள வளர்ச்சிகள் பல்வேறு நுண்ணுயிரிகள் குடியேறவும் குவிக்கவும் ஏற்ற இடமாக மாறும், இது அடிக்கடி பாக்டீரியா தொற்றுகள், மூக்கில் இரத்தப்போக்கு, டான்சில்லிடிஸ், ரைனிடிஸ், சைனசிடிஸ், டிராக்கிடிஸ் மற்றும் லாரன்கிடிஸ் மற்றும் பிற நோய்களுக்கு வழிவகுக்கிறது, இதுவும் சிக்கலான போக்கைக் கொண்டிருக்கலாம்.
நாள்பட்ட அழற்சி தொடர்ந்து இருப்பதால் நாசி பாலிப்கள் ஆபத்தானவை. வெளிப்புற வளர்ச்சிகள் சுவாசத்தின் இயல்பான செயல்பாட்டையும் சளி சுரப்புகளை வெளியேற்றுவதையும் தடுக்கின்றன. இதன் விளைவாக, இது போன்ற பிரச்சினைகள்:
- தூக்கத்தில் மூச்சுத்திணறல் (குறுக்கீடுகள், தூக்கத்தின் போது மூச்சுத் திணறல்);
- மூச்சுக்குழாய் ஆஸ்துமாவின் மறுநிகழ்வுகள்;
- நாசி குழி மற்றும் சைனஸில் அடிக்கடி தொற்றுகள்.
பாதகமான விளைவுகளைத் தவிர்க்க, சரியான நேரத்தில் மருத்துவர்களை அணுகுவது, நோயறிதல் மற்றும் சிகிச்சையின் அனைத்து தேவையான நிலைகளையும் கடந்து செல்வது அவசியம்.
கண்டறியும் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ்.
புகார்கள் மற்றும் அனமனிசிஸ் சேகரிப்பு மற்றும் புறநிலை பரிசோதனையுடன் நோயறிதல் நடவடிக்கைகள் தொடங்குகின்றன. பெறப்பட்ட தகவல்கள் மேலும் கண்டறியும் தந்திரோபாயங்களைத் தீர்மானிக்கப் பயன்படுத்தப்படுகின்றன.
நிபுணர் தெளிவுபடுத்துகிறார்:
- ஆரம்ப அறிகுறிகள் தோன்றும் நேரம் (மூக்கு வழியாக சுவாசிப்பதில் சிரமம், அசாதாரண வெளியேற்றம், தலை வலி, வாசனை தொந்தரவுகள்);
- ரைனோசினுசிடிஸின் வரலாறு இருந்தால்;
- ENT உறுப்புகளில் ஏதேனும் அறுவை சிகிச்சை தலையீடுகள் செய்யப்பட்டுள்ளதா;
- நோயாளி ஏதேனும் சிகிச்சையை (வேறொரு மருத்துவரால் பரிந்துரைக்கப்பட்டதா அல்லது சுய சிகிச்சை) எடுத்துக்கொண்டாரா?
பாலிபோசிஸுக்கு மரபணு முன்கணிப்பு ஏற்படுவதற்கான சாத்தியக்கூறுகளைக் கண்டறிவது, நோய்களின் வரலாற்றை மதிப்பாய்வு செய்வது கட்டாயமாகும். மரபணு நோய்கள், மூச்சுக்குழாய் ஆஸ்துமா, நாளமில்லா சுரப்பி கோளாறுகள், கெட்ட பழக்கங்கள் இருப்பதில் சிறப்பு கவனம் செலுத்தப்பட வேண்டும்.
பின்னர் மருத்துவர் நாசி குழியின் முன்புற மற்றும் பின்புற ரைனோஸ்கோபி, எண்டோஸ்கோபி ஆகியவற்றைச் செய்கிறார். கட்டமைப்பின் உடற்கூறியல், சளி திசுக்களின் நிலை மற்றும் ஆஸ்டியோமெட்டல் வளாகம் ஆகியவற்றில் கவனம் செலுத்தப்படுகிறது. பாலிபோசிஸ் ரைனோசினுசிடிஸில், பாலிப்கள் பொதுவாக நாசிப் பாதையில் அல்லது அதற்கு வெளியே, நாசி குழி மற்றும்/அல்லது நாசோபார்னக்ஸில் கண்டறியப்படுகின்றன. சளி சவ்வு வீக்கம், சளி அல்லது சீழ் மிக்க சுரப்பு இருப்பதும் தீர்மானிக்கப்படுகிறது. பாலிபோசிஸின் வளர்ச்சியின் கட்டத்தைக் கண்டறிவது முக்கியம்.
ஹிஸ்டாலஜிக் பகுப்பாய்வுகள் கட்டாயமாகும். ஒரு பொதுவான பாலிபோசிஸ் வளர்ச்சி என்பது சேதமடைந்த, பெரும்பாலும் மெட்டாபிளாஸ்டிக் எபிதீலியல் திசுக்களால் குறிக்கப்படுகிறது, அதே போல் குறைந்த எண்ணிக்கையிலான சுரப்பிகள் மற்றும் குறைந்த எண்ணிக்கையிலான நரம்பு முனைகளைக் கொண்ட எடிமாட்டஸ் ஸ்ட்ரோமாவும் உள்ளது. ஸ்ட்ரோமாவில், ஃபைப்ரோபிளாஸ்ட்கள் உள்ளன, அதன் மீது துணை கட்டமைப்பு அமைந்துள்ளது, அதே போல் செல்லுலார் கூறுகள் மற்றும் தவறான நீர்க்கட்டிகள் உள்ளன. நியூட்ரோபில்கள், ஈசினோபில்கள், பாத்திரங்கள் மற்றும் சுரப்பிகளுக்கு அருகில் அல்லது எபிதீலியல் திசுக்களுக்கு உடனடியாகக் கீழே அமைந்துள்ளன. [ 17 ]
கருவி நோயறிதலில், முதலில், கதிரியக்க ஆய்வுகள் அடங்கும் - குறிப்பாக, சைனஸின் கணக்கிடப்பட்ட டோமோகிராபி. அழற்சி எதிர்வினையின் தீவிரத்தைக் கண்டறியவும், உடற்கூறியல் அம்சங்களைக் கண்டறியவும் CT உங்களை அனுமதிக்கிறது. அறுவை சிகிச்சை மேற்கொள்ளப்பட வேண்டும் எனில், அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களின் வளர்ச்சியைத் தடுக்க, தலையீட்டின் பகுதி பற்றிய விரிவான தகவல்களை நிபுணர் கொண்டிருக்க வேண்டும். எக்ஸ்-கதிர்களைப் பயன்படுத்தி, மருத்துவர் லேட்டிஸ் லேபிரிந்தின் மேக்சில்லரி, ஃப்ரண்டல், கியூனிஃபார்ம் சைனஸ்கள், முன்புற மற்றும் பின்புற பிரிவுகளை விரிவாக ஆராய்கிறார். நிலை பின்வரும் அளவில் புள்ளிகளில் மதிப்பிடப்படுகிறது:
- 0 - சைனஸ் நியூமேடைசேஷன் உள்ளது;
- 1 - நியூமேடைசேஷன் ஓரளவு குறைக்கப்படுகிறது;
- 2 - நியூமேடைசேஷன் மொத்தமாகக் குறைக்கப்படுகிறது.
கூடுதலாக, இருபுறமும் உள்ள ஆஸ்டியோமெட்டல் வளாகத்தின் நிலை புள்ளிகளில் மதிப்பிடப்படுகிறது:
- 0 - நோயியல் மாற்றங்கள் இல்லை;
- 2 - ஆஸ்டியோமெட்டல் வளாகம் வரையறுக்கப்படவில்லை.
மொத்த பரவலான பாலிபோசிஸ் ரைனோசினுசிடிஸ் நோயாளிகளுக்கு அதிகபட்ச மொத்த மதிப்பெண் 24 புள்ளிகள் ஆகும்.
வேறுபட்ட நோயறிதல்
குழந்தைகள் மற்றும் வயதான நோயாளிகளில் நாசி பாலிப்கள் கண்டறியப்பட்டால், பின்வரும் நிபந்தனைகளை விலக்க சிறப்பு கவனம் செலுத்தப்பட வேண்டும்:
- குழந்தை பருவத்தில் - இருதரப்பு நோயியல் செயல்முறை ஏற்பட்டால் சிஸ்டிக் ஃபைப்ரோஸிஸ், என்செபலோசெல் - ஒருதலைப்பட்ச செயல்முறை ஏற்பட்டால்;
- வயதான நோயாளிகளில் - பிற தீங்கற்ற மற்றும் வீரியம் மிக்க நியோபிளாம்கள், இது ஒருதலைப்பட்ச புண்கள் அல்லது வித்தியாசமான உள்ளூர்மயமாக்கலுக்கு மிகவும் முக்கியமானது.
பாலிபோசிஸ் ரைனோசினுசிடிஸ் மற்றும் மூச்சுக்குழாய் ஆஸ்துமா ஆகியவை இணைந்து மிகவும் சிக்கலான நோய் பினோடைப்களில் ஒன்றாகும், நோயாளிகளின் நோயறிதல் மற்றும் சிகிச்சை மேலாண்மைக்கான பரிந்துரைகளை வழங்குவதில் சிரமங்களைக் கொண்டுள்ளன.
மருத்துவ உதவியை நாடும் அனைத்து நோயாளிகளிடமும், வாழ்க்கை மற்றும் நோய் பற்றிய விரிவான வரலாறு சேகரிக்கப்படுகிறது, அத்துடன் கட்டாய ஒவ்வாமை வரலாறும் சேகரிக்கப்படுகிறது.
எல்லா சந்தர்ப்பங்களிலும், பின்வரும் வகைகளின் நியோபிளாம்களுடன் வேறுபட்ட நோயறிதல் செய்யப்படுகிறது:
- தலைகீழ் பாப்பிலோமா என்பது வீரியம் மிக்க சிதைவுக்கான சாத்தியக்கூறுகளைக் கொண்ட ஒரு எபிதீலியல் கட்டியாகும்.
- ஸ்குவாமஸ் செல் கார்சினோமா என்பது சைனஸின் மிகவும் பொதுவான வீரியம் மிக்க நியோபிளாசம் ஆகும்.
- மெலனோமா என்பது நாசி குழி அல்லது பாராநேசல் சைனஸின் மெலனோசைட்டுகளால் ஆன ஒரு வீரியம் மிக்க கட்டியாகும்.
- எஸ்தெசியோனூரோபிளாஸ்டோமா என்பது ஆல்ஃபாக்டரி நியூரோஎபிதீலியத்திலிருந்து உருவாகும் ஒரு அரிய வகை நியோபிளாசம் ஆகும்.
- ஹெமாஞ்சியோபெரிசிட்டோமா என்பது மண்டை ஓட்டின் அடிப்பகுதியில் உருவாகும் ஒரு வாஸ்குலர் நியோபிளாசம் ஆகும்.
- நாசி கிளியோமா என்பது கிளைல் திசுக்களில் ஏற்படும் ஒரு அரிய தீங்கற்ற கட்டியாகும். 40% வழக்குகளில், இது ஒரு இன்ட்ராநேசல் கிளியோமா ஆகும்.
- இளம் நாசோபார்னீஜியல் ஆஞ்சியோஃபைப்ரோமா என்பது பாலிப்பைப் போன்ற ஒரு அரிய தீங்கற்ற வாஸ்குலர் கட்டியாகும்.
ஒருதலைப்பட்ச நோயியல் செயல்முறையுடன், அனைத்து சாத்தியமான தீங்கற்ற மற்றும் வீரியம் மிக்க நியோபிளாம்களையும் விலக்குவது அவசியம். எந்தவொரு கட்டியும் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸைப் பிரதிபலிக்கும் அல்லது இணைந்து வாழும் திறன் கொண்டது. அறுவை சிகிச்சையின் போது அகற்றப்பட்ட அனைத்து பாலிபோசிஸ் திசுக்களும் வீரியம் மிக்க கட்டி மற்றும் மெட்டாபிளாசியாவின் சாத்தியத்தை விலக்க ஹிஸ்டோமார்பாலஜிக் பரிசோதனைக்கு உட்படுத்தப்பட வேண்டும், மேலும் பகுத்தறிவு சிகிச்சையுடன்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ்.
சிகிச்சை நடவடிக்கைகளில் மென்மையான அறுவை சிகிச்சை, உள்ளிழுக்கும் குளுக்கோகார்டிகோஸ்டீராய்டுகளின் நீண்டகால படிப்புகள் மற்றும் முறையான கார்டிகோஸ்டீராய்டுகளின் குறுகிய படிப்புகள் ஆகியவை அடங்கும். சில நோயாளிகளுக்கு பூஞ்சை எதிர்ப்பு சிகிச்சை மற்றும் நுண்ணுயிர் எதிர்ப்பிகள் குறிக்கப்படுகின்றன.
CRSwNP நோயாளிகளுக்கு மருத்துவ சிகிச்சை விருப்பங்கள் குறைவாகவே உள்ளன. சமீபத்திய அமெரிக்க வழிகாட்டுதல்களின்படி, நோய்வாய்ப்பட்ட நோயாளிகளுக்கு ஆரம்ப மருத்துவ சிகிச்சையாக மேற்பூச்சு கார்டிகோஸ்டீராய்டுகள் மற்றும் உப்பு மூக்கு கழுவுதல் இரண்டும் பரிந்துரைக்கப்படுகின்றன. [ 18 ] இன்ட்ரானசல் கார்டிகோஸ்டீராய்டுகள் நாசி பாலிப்களின் அளவைக் குறைக்கலாம், சினோனாசல் அறிகுறிகளைக் குறைக்கலாம் மற்றும் நோயாளிகளின் வாழ்க்கைத் தரத்தை மேம்படுத்தலாம். [ 19 ], [ 20 ] வாய்வழி கார்டிகோஸ்டீராய்டுகள் பாலிப் அளவைக் குறைக்கலாம் மற்றும் அறிகுறிகளை மேம்படுத்தலாம், ஆனால் அவை தீவிரமான முறையான பக்க விளைவுகளுடன் தொடர்புடையவை என்பதால் எப்போதும் எச்சரிக்கையுடன் பரிந்துரைக்கப்பட வேண்டும். [ 21 ] CRSwNP இன் தொற்று அதிகரிப்புகளுக்கு சிகிச்சையளிப்பதில் நுண்ணுயிர் எதிர்ப்பிகள் பயனுள்ளதாக இருக்கலாம், ஆனால் மருத்துவ ரீதியாக குறிப்பிடத்தக்க செயல்திறன் (அதாவது, பாலிப் குறைப்பு) பெரிய சீரற்ற சோதனைகளில் இல்லை.
மருந்து சிகிச்சையானது பின்வரும் மருந்துகளின் குழுக்கள் மற்றும் சிகிச்சை வகைகளைப் பயன்படுத்துவதை உள்ளடக்கியது:
- மேற்பூச்சு குளுக்கோகார்டிகோஸ்டீராய்டுகள் (நாசி) பாலிப்களின் அளவைக் குறைக்க உதவுகின்றன, அறுவை சிகிச்சை மூலம் வளர்ச்சியை அகற்றிய பிறகு ஆரம்பகால மறுபிறப்புகளின் வளர்ச்சியைத் தடுக்கின்றன. பெரும்பாலான சந்தர்ப்பங்களில் பக்க விளைவுகள் மூக்கில் வறட்சி மற்றும் மூக்கில் இரத்தப்போக்கு போன்ற உணர்வுக்கு மட்டுமே. லென்ஸின் நிலை மற்றும் உள்விழி அழுத்தத்தில் எந்த விளைவும் இல்லை. பெரும்பாலும் மோமெடசோன், ஃப்ளூட்டிகசோன், சிக்லெசோனைடு போன்ற மருந்துகள் பயன்படுத்தப்படுகின்றன, குறைவாகவே - புடசோனைடு, பெக்லோமெதாசோன், பெட்டாமெதாசோன், டெக்ஸாமெதாசோன், ட்ரையம்சினோலோன். நிலையான அளவு 200-800 எம்.சி.ஜி.
- சைனஸ் அறுவை சிகிச்சைக்குப் பிறகு தொடர்ச்சியான நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் நோயாளிகளுக்கு, லேட்டிஸ் லேபிரிந்தில் கார்டிகோஸ்டீராய்டு உள்வைப்புகளைப் பொருத்துவது குறிக்கப்படுகிறது. இந்த செயல்முறை நாசிப் பாதைகளின் காப்புரிமையை மேம்படுத்துகிறது மற்றும் நிவாரண காலத்தை நீடிக்கிறது. பெரும்பாலும் இது 370 mcg அளவில் மோமடசோன் ஃபுரோயேட்டை வெளியிடும் ஒரு சுய-உறிஞ்சும் உள்வைப்பாகும். உள்வைப்பின் செயல்பாட்டின் காலம் 1 மாதம் ஆகும்.
- கார்டிகோஸ்டீராய்டு மருந்துகளின் குறுகிய கால படிப்புகள் (1 முதல் மூன்று வாரங்கள் வரை) ஒரு கிலோ உடல் எடையில் 1 மி.கி என்ற அளவில் மெத்தில்பிரெட்னிசோலோனை வாய்வழியாக எடுத்துக்கொள்வதை உள்ளடக்கியது, 2-3 வாரங்களில் படிப்படியாகக் குறைகிறது. இந்த அணுகுமுறை மருத்துவ வெளிப்பாடுகளின் தன்மையைக் குறைக்கவும், சைனஸின் நிலையை மேம்படுத்தவும் உங்களை அனுமதிக்கிறது. சிகிச்சை பெரும்பாலும் ஆண்டிபயாடிக் சிகிச்சை அல்லது உள்ளிழுக்கும் கார்டிகோஸ்டீராய்டுகளுடன் இணைக்கப்படுகிறது. சிகிச்சையின் எடுத்துக்காட்டு: ப்ரெட்னிசோலோன் வாய்வழியாக ஒரு நாளைக்கு 0.5-1 மி.கி/கிலோ, 10-15 நாட்களுக்கு. மருந்தை முழுமையாக திரும்பப் பெறும் வரை, எட்டாவது நாளில் தொடங்கி, தினமும் 5 மி.கி., மருந்தளவு படிப்படியாகக் குறைக்கப்படுகிறது. நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸில், ஆண்டுதோறும் அத்தகைய சிகிச்சையின் 1-2 படிப்புகளை நடத்துவது உகந்ததாகும்.
- உடலியல் சோடியம் குளோரைடு கரைசல் அல்லது ரிங்கர் கரைசல் மூலம் நாசி குழியை நீர்ப்பாசனம் செய்வது, பெரும்பாலும் சோடியம் ஹைலூரோனேட், சைலிட்டால் மற்றும் சைலோகுளுக்கன் ஆகியவற்றைச் சேர்ப்பதும் ஒரு நேர்மறையான சிகிச்சை விளைவைக் காட்டுகிறது.
- சுட்டிக்காட்டப்பட்டால், முறையான நுண்ணுயிர் எதிர்ப்பிகளின் குறுகிய அல்லது நீண்ட படிப்புகள் (பக்க விளைவுகள்: குடல் செயலிழப்பு, பசியின்மை) பரிந்துரைக்கப்படுகின்றன. குறைந்த அளவுகளில் உள்ள மேக்ரோலைடுகள் ஒரு இம்யூனோமோடூலேட்டரி விளைவைக் கொண்டிருக்கின்றன, நிலையான அறுவை சிகிச்சைக்குப் பின் நிவாரணத்தை வழங்குகின்றன என்பது குறிப்பிடத்தக்கது. நீடித்த போக்கை பரிந்துரைக்கும்போது, மேக்ரோலைடுகளின் சாத்தியமான கார்டியோடாக்சிசிட்டியை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
- நாசி குழியை துவைக்க மேற்பூச்சு பாக்டீரியா எதிர்ப்பு முகவர்கள் பயன்படுத்தப்படுகின்றன. எடுத்துக்காட்டாக, முபிரோசின் கரைசல் வாய்வழி அமோக்ஸிசிலின்/கிளாவுலனேட்டைப் போன்ற செயல்திறனைக் கொண்டுள்ளது, இது ஸ்டேஃபிளோகோகஸ் ஆரியஸுக்கு எதிராக வெற்றிகரமாகப் பயன்படுத்தப்படுகிறது.
- ஒரே நேரத்தில் ஒவ்வாமை உள்ள நோயாளிகளுக்கு சிகிச்சையளிக்க ஆண்டிஹிஸ்டமின் மருந்துகள் பொருத்தமானவை.
சிஸ்டிக் மற்றும் பாலிபோசிஸ் ரைனோசினுசிடிஸில் உடல் சிகிச்சை முரணாக உள்ளது.
பாலிபோசிஸ் ரைனோசினுசிடிஸுக்கு உயிரியல் சிகிச்சை
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸின் போக்கைக் கட்டுக்குள் கொண்டுவர முடியாவிட்டால், மோனோக்ளோனல் ஆன்டிபாடிகளுடன் கூடிய உயிரியல் சிகிச்சை முக்கிய சிகிச்சையில் சேர்க்கப்படுகிறது. ஏற்கனவே சைனஸ் அறுவை சிகிச்சைக்கு உட்பட்ட இருதரப்பு நோயியல் செயல்முறை உள்ள நோயாளிகளில், மூன்று அளவுகோல்கள் பூர்த்தி செய்யப்பட்டால், மற்றும் அறுவை சிகிச்சை இல்லாத நோயாளிகளில் நான்கு அளவுகோல்கள் பூர்த்தி செய்யப்பட்டால் அல்லது அறுவை சிகிச்சை சாத்தியமில்லை என்றால், மோனோக்ளோனல் ஆன்டிபாடிகளுடன் பாலிபோசிஸ் ரைனோசினுசிடிஸுக்கு சிகிச்சை பரிந்துரைக்கப்படுகிறது:
உயிரி சிகிச்சைக்கான அளவுகோல்கள் |
அளவுகோல் குறிகாட்டிகள் |
T2-அழற்சி செயல்முறையின் மருத்துவ வெளிப்பாடுகள். முறையான கார்டிகோஸ்டீராய்டு சிகிச்சையின் தேவை அல்லது அதற்கு முரண்பாடுகள் இருப்பது. வாழ்க்கைத் தரத்தில் தெளிவான எதிர்மறை தாக்கம். வாசனை செயல்பாட்டில் குறிப்பிடத்தக்க சரிவு. மூச்சுக்குழாய் ஆஸ்துமாவுடன் சேர்க்கை. |
பார்வைத் துறையில் 10 க்கும் அதிகமான திசு ஈசினோபில்கள் (x400), அல்லது 250 kL/μL க்கும் அதிகமான இரத்த ஈசினோபில்கள், அல்லது மொத்த IgE 100 IU/mL க்கும் அதிகமானவை. வருடத்திற்கு இரண்டுக்கும் மேற்பட்ட படிப்புகள், அல்லது நீண்ட கால குறைந்த அளவிலான சிகிச்சை. 40 புள்ளிகள் அல்லது அதற்கு மேற்பட்ட SNOT-22 அளவில். அனோஸ்மியா. வழக்கமான கார்டிகோஸ்டீராய்டு உள்ளிழுக்கும் சிகிச்சையின் அவசியத்துடன் மூச்சுக்குழாய் ஆஸ்துமா. |
உயிரி சிகிச்சையின் முடிவுகளை அது தொடங்கப்பட்ட 4 மாதங்களுக்குப் பிறகும், ஒரு வருடத்திற்குப் பிறகும் மதிப்பீடு செய்ய வேண்டும். மேற்கண்ட அளவுகோல்களின்படி (குறைந்தபட்சம் ஒன்று) நேர்மறையான பதில் இல்லை என்றால், இந்த சிகிச்சை நிறுத்தப்படும்.
முடிவுகளை மதிப்பிடுவதற்கான அளவுகோல்கள்:
- பாலிப்களின் அளவு சுருங்குதல்;
- கார்டிகோஸ்டீராய்டு மருந்துகளின் முறையான பயன்பாட்டின் தேவையைக் குறைத்தல்;
- மேம்பட்ட வாசனை செயல்பாடு;
- பொதுவாக வாழ்க்கைத் தரத்தை மேம்படுத்துதல்;
- பின்னணி நோய்க்குறியீடுகளின் தாக்கத்தைக் குறைத்தல்.
மேலே உள்ள அனைத்து அளவுகோல்களுக்கும் நேர்மறையான பதில் இருந்தால் உயிரியல் சிகிச்சையின் சிறந்த குறிகாட்டியாகக் கருதப்படுகிறது, மூன்று அல்லது நான்கு அளவுகோல்களுக்கு நேர்மறையான பதில் இருந்தால் மிதமான குறிகாட்டியாகக் கருதப்படுகிறது. 1-2 அளவுகோல்களுக்கான பதில் பலவீனமாக மதிப்பிடப்படுகிறது.
இன்றுவரை, பல்வேறு மோனோக்ளோனல் ஆன்டிபாடிகள் சிகிச்சை முகவர்களாகப் பயன்படுத்தப்படுகின்றன, குறிப்பாக டுபிலுமாப், [ 22 ] ஓமலிசுமாப், மெபோலிசுமாப், [ 23 ] பென்ராலிசுமாப், ரெஸ்லிசுமாப். டுபிலுமாப் அடிப்படையிலான தோலடி கரைசல் - பாலிபோசிஸ் ரைனோசினுசிடிஸுக்கு டுபிக்சென்ட் பெரும்பாலும் தேர்ந்தெடுக்கப்பட்ட மருந்தாகும். [ 24 ] ஒரு வயது வந்தவருக்கு ஆரம்பத்தில் பரிந்துரைக்கப்பட்ட டோஸ் ஒவ்வொரு இரண்டு வாரங்களுக்கும் 300 மி.கி. ஒரு ஊசி தவறவிட்டால், ஊசி விரைவில் கொடுக்கப்பட வேண்டும், பின்னர் முன்னர் பரிந்துரைக்கப்பட்ட விதிமுறைப்படி தொடர வேண்டும்.
டூபிலுமாப் |
இரண்டு வாரங்களுக்கு ஒரு முறை தோலடி முறையில் 300 மி.கி. 12 மாதங்களுக்குப் பிறகு, நிர்வாகத்தின் அதிர்வெண் நான்கு வாரங்களுக்கு ஒரு முறை என மாற்றப்படலாம். |
ஓமலிசுமாப் |
2 முதல் 4 வாரங்களுக்கு ஒரு முறை தோலடி முறையில் 75 முதல் 600 மி.கி. வரை. |
மெபோலிசுமாப் |
ஒரு மாதத்திற்கு ஒரு முறை 100 மி.கி. தோலடியாக. |
மூலிகை சிகிச்சை
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸில் நாட்டுப்புற சிகிச்சையைப் பயன்படுத்துவதை அதிகாரப்பூர்வ மருத்துவம் வரவேற்கவில்லை, இது நோய் மோசமடைவதற்கான அதிக ஆபத்து மற்றும் பாலிப் வளர்ச்சியின் தீவிரம் அதிகரிப்பதோடு தொடர்புடையது. நாட்டுப்புற வைத்தியம் கலந்துகொள்ளும் மருத்துவருடன் கலந்தாலோசித்த பின்னரே மற்றும் மருத்துவர்களால் பரிந்துரைக்கப்பட்ட முக்கிய சிகிச்சையின் பின்னணிக்கு எதிராக மட்டுமே பயன்படுத்த அனுமதிக்கப்படுகிறது.
சாத்தியமான பைட்டோதெரபி சமையல் குறிப்புகள்:
- பூசணி விதைகளை (5 டீஸ்பூன்) 200 மில்லி கடல் பக்ஹார்ன் எண்ணெயுடன் அரைத்து, நன்கு கலக்கவும். 1 டீஸ்பூன் எடுத்துக் கொள்ளுங்கள். முதல் உணவுக்கு 15 நிமிடங்களுக்கு முன் தினமும். உட்கொள்ளும் அதிர்வெண்: 10 நாட்கள் எடுத்துக்கொள்ளவும், 5 நாட்கள் இடைவெளி எடுக்கவும், நிலையில் நிலையான முன்னேற்றம் ஏற்படும் வரை. மருந்தை குளிர்சாதன பெட்டியில் சேமிக்க வேண்டும்.
- கெமோமில் மற்றும் செலண்டினின் சம பாகங்களை கலக்கவும். 1 டீஸ்பூன் ஊற்றவும். இதன் விளைவாக வரும் கலவையிலிருந்து 200 மில்லி கொதிக்கும் நீரை மூடியின் கீழ் பல மணி நேரம் வலியுறுத்துங்கள். 1 டீஸ்பூன் மருந்தை எடுத்துக் கொள்ளுங்கள். ஒவ்வொரு உணவிற்கும் 30 நிமிடங்களுக்கு முன். சிகிச்சையின் காலம் 4 வாரங்கள், பின்னர் 10 நாள் இடைவெளிக்குப் பிறகு வரவேற்பை மீண்டும் செய்யலாம்.
- ஒரு பாத்திரத்தில் 1 தேக்கரண்டி ஜூனிபர் பெர்ரிகளை போட்டு, 200 மில்லி கொதிக்கும் நீரை ஊற்றி, 10 நிமிடங்கள் குறைந்த வெப்பத்தில் வைக்கவும். பின்னர் மருந்தை குளிர்வித்து, வடிகட்டி, சாப்பிட்ட ஒரு மணி நேரத்திற்குப் பிறகு ஒரு நாளைக்கு மூன்று முறை 50 மில்லி குடிக்கவும்.
அறுவை சிகிச்சை
அறுவை சிகிச்சை தலையீடு என்பது பாலிப்களை அகற்றுவதற்கான செயல்பாட்டு எண்டோஸ்கோபிக் அறுவை சிகிச்சை, உடற்கூறியல் குறைபாடுகளை சரிசெய்தல் (விலகல் செப்டம், நாசி ஓடுகளின் ஹைபர்டிராபி போன்றவை), சைனஸ் குழியின் அளவை ஆய்வு செய்து சரிசெய்தல், நோயியல் வளர்ச்சிகளால் பாதிக்கப்பட்ட லேட்டிஸ் லேபிரிந்தின் செல்களைத் திறந்து அகற்றுதல் ஆகியவற்றைக் கொண்டுள்ளது.
பாலிப்கள் குறைந்தபட்ச ஊடுருவும் அறுவை சிகிச்சையின் கொள்கைகளின்படி அகற்றப்படுகின்றன, சளி திசுக்களுக்கு குறைந்தபட்ச சேதம் ஏற்படுகிறது. நாசி செப்டம் அதன் துணை செயல்பாட்டைப் பாதுகாப்பதன் மூலம் இயக்கப்படுகிறது. கூடுதல் மேக்சில்லரி சைனஸ் இணைப்பு கண்டறியப்பட்டால், அது பிரதானத்துடன் இணைக்கப்படுகிறது.
பாலிபோசிஸ் பியூரூலண்ட் ரைனோசினுசிடிஸ் பற்றி நாம் பேசினால், தலையீடு என்பது நாசி குழியுடன் தொடர்பை மீட்டெடுப்பது, சைனஸில் சாதாரண காற்று பரிமாற்றத்திற்கான நிலைமைகளை உருவாக்குதல், வளர்ச்சிகள் மற்றும் சீழ் நீக்குதல் ஆகியவற்றை உள்ளடக்கியது. இந்த வழக்கில், எடிமா இருப்பதைப் பொருட்படுத்தாமல், சைனஸின் சளி திசு அகற்றப்படுவதில்லை. அறுவை சிகிச்சைக்குச் செல்வதற்கு முன், மருத்துவர் அழற்சி செயல்முறையின் நுண்ணுயிரியல் அம்சங்களைக் கண்டுபிடித்து, நோய்க்கிருமியின் வகையையும், பாக்டீரியா எதிர்ப்பு மருந்துகளுக்கு அதன் உணர்திறனையும் தீர்மானிக்கிறார்.
பூஞ்சை பாலிபோசிஸ் சைனசிடிஸுக்கும் இதேபோன்ற அணுகுமுறை பயன்படுத்தப்படுகிறது. இந்த வழக்கில், சில நேரங்களில் முன்புற சுவர் வழியாகவோ அல்லது கீழ் நாசி கால்வாய் வழியாகவோ மைக்ரோகேமோரோடோமி செய்ய வேண்டியது அவசியம். சைனஸில் பூஞ்சை செயல்முறையை நீக்குவதற்கான முக்கிய நிபந்தனை காற்றோட்டத்தை மீட்டெடுப்பதாகும்.
சிஸ்டிக் ஃபைப்ரோஸிஸ் நோயாளிகளில், கார்டஜெனர் நோய்க்குறி பாலிப்கள் தொடர்ந்து அகற்றப்படுகின்றன, ஏனெனில் எல்லா நிகழ்வுகளிலும் அமைப்புகளின் மறு வளர்ச்சி உள்ளது.
தடுப்பு
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் வளர்ச்சிக்கு குறிப்பிட்ட தடுப்பு எதுவும் இல்லை. ஆபத்து காரணிகளின் செல்வாக்கைத் தவிர்ப்பது, தடுப்பு பரிசோதனைகளுக்கு மருத்துவர்களை முறையாகப் பார்ப்பது, எந்த ஓட்டோலரிஞ்ஜாலஜிக் நோய்களுக்கும் சரியான நேரத்தில் சிகிச்சை அளிப்பது பரிந்துரைக்கப்படுகிறது.
ஏற்கனவே உள்ள பாலிபோசிஸ் உள்ள நோயாளிகள் பாலிப் வளர்ச்சி மீண்டும் ஏற்படுவதைத் தடுக்க எல்லா முயற்சிகளையும் மேற்கொள்ள வேண்டும். மருத்துவரைப் பார்ப்பது ஒரு தனிப்பட்ட அட்டவணையின்படி திட்டமிடப்பட்டுள்ளது மற்றும் நாசி குழியின் வழக்கமான பரிசோதனை, சுரப்புகள் மற்றும் குவிப்புகளை அகற்றுதல், கிருமி நாசினிகளுடன் உள்ளூர் சிகிச்சை ஆகியவை அடங்கும். நீண்ட காலத்திற்கு, கார்டிகோஸ்டீராய்டுகளுடன் உள்ளூர் சிகிச்சை பரிந்துரைக்கப்படுகிறது. நோயாளி அறுவை சிகிச்சைக்கு உட்படுத்தப்பட்டிருந்தால், எதிர்காலத்தில் மருத்துவரைப் பார்ப்பது ஒவ்வொரு மூன்று மாதங்களுக்கும் இருக்க வேண்டும். சைனஸின் முந்தைய சீழ் மிக்க அல்லது பூஞ்சை புண்களுக்கு, மருத்துவர் ஆறு மாதங்களுக்கு ஒரு முறையாவது வருகை தருகிறார்.
நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ் மூச்சுக்குழாய் ஆஸ்துமா அல்லது ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளுக்கு சகிப்புத்தன்மையற்றதாக இருந்தால், கார்டிகோஸ்டீராய்டுகளின் உள்நாசி நிர்வாகம் நீண்ட காலத்திற்கு (பல ஆண்டுகள் அல்லது வாழ்நாள் முழுவதும்) பரிந்துரைக்கப்படுகிறது. பாலிப்களின் வளர்ச்சியை மருந்துகளால் நிறுத்த முடியாவிட்டால், மீண்டும் மீண்டும் தலையீடு செய்யப்படுகிறது, இது அமைப்புகளின் தீவிர வளர்ச்சியைத் தடுக்கிறது மற்றும் நாசி சுவாசத்தைத் தடுக்கிறது.
சாதகமான சூழ்நிலையில், கார்டிகோஸ்டீராய்டு சிகிச்சை கோடை காலத்திற்கு தற்காலிகமாக நிறுத்தி வைக்கப்படலாம், இலையுதிர்காலத்தின் தொடக்கத்தில் மீண்டும் தொடங்கலாம், இது பாலிப் மீண்டும் வளரத் தொடங்கும் அதிக ஆபத்துடன் தொடர்புடையது.
முன்அறிவிப்பு
சிகிச்சையின் முக்கிய குறிக்கோள், நோயின் அறிகுறியற்ற காலத்தை நீடிப்பதும், நோயாளியின் வாழ்க்கைத் தரத்தை மேம்படுத்துவதும் ஆகும். பெரும்பாலான நோயாளிகள் மீண்டும் மீண்டும் மற்றும் பல எண்டோஸ்கோபிக் அறுவை சிகிச்சைகளை மேற்கொள்ள வேண்டும், உள்ளூர் கார்டிகோஸ்டீராய்டுகளை தினசரி நாசிக்குள் செலுத்த வேண்டும் (பெரும்பாலும் வாழ்நாள் முழுவதும், சீரான இடைவெளியில்).
நோயாளிகள் ஒரு ஓட்டோலரிஞ்ஜாலஜிஸ்ட்டால் முறையாகக் கண்காணிக்கப்படுகிறார்கள் (ஒவ்வொரு 2-3 மாதங்களுக்கும்). சிகிச்சையின் முன்கணிப்பு, செய்யப்படும் அறுவை சிகிச்சை தலையீடு, கலந்துகொள்ளும் மருத்துவரின் தகுதிகள் மட்டுமல்ல, மருத்துவ பரிந்துரைகளுடன் நோயாளியின் இணக்கத்தையும் சார்ந்துள்ளது.
மூக்கில் உள்ள பாலிப்களை அகற்றுவது அவற்றின் தோற்றத்திற்கான மூல காரணத்தை நீக்காது என்பதை உணர வேண்டியது அவசியம், எனவே ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு, வளர்ச்சிகள் மீண்டும் தோன்றக்கூடும். மீண்டும் வருவதற்கான வாய்ப்பைக் குறைக்க, மருத்துவரின் பரிந்துரைகளைப் பின்பற்றுவது அவசியம், மேலும் அறுவை சிகிச்சைக்குப் பிறகு மருந்து சிகிச்சையின் நீண்டகால போக்கை மேற்கொள்ள வேண்டும்.
பாலிபோசிஸ் ரைனோசினுசிடிஸ் மற்றும் இராணுவம்
ஒரு கட்டாய இராணுவ வீரருக்கு மூக்கு மற்றும் சைனஸின் பாலிப்கள் இருப்பது கண்டறியப்பட்டால், அவருக்கு பின்வரும் தகுதி வகைகள் ஒதுக்கப்படலாம்:
- இராணுவ சேவைக்கு ஏற்றது;
- கட்டுப்படுத்தப்பட்டது.
நாள்பட்ட பாலிபோசிஸ் சைனசிடிஸ் அதிகாரப்பூர்வமாக உறுதிப்படுத்தப்பட்டால், CT ஸ்கேன் உட்பட சேவையில் கட்டுப்பாடுகள் சாத்தியமாகும். கூடுதலாக, சேர்க்கும் நேரத்தில், நோயாளி குறைந்தது ஆறு மாதங்களுக்கு மருந்தகப் பதிவேட்டில் இருக்க வேண்டும்.
கட்டாயப்படுத்தப்பட்டவருக்கு வளர்ச்சியை அகற்ற அறுவை சிகிச்சை செய்யப்பட்டிருந்தால், அதே நேரத்தில் மறுபிறப்புகள் ஏற்படவில்லை என்றால், ஆரோக்கியத்திற்கு எந்த ஆபத்தும் இல்லை என்றால், "இராணுவ சேவைக்கு ஏற்றது" என்ற வகை ஒதுக்கப்படும்.
நியோபிளாம்கள் தொடர்ந்து மீண்டும் வருவதற்கான ஆவண சான்றுகள் இருந்தால், சுவாசப் பிரச்சினைகள் இருந்தால், ரைனோசினுசிடிஸின் சிக்கல்கள் இருந்தால், உடற்பயிற்சி மீதான கட்டுப்பாடுகள் பற்றி நாம் பேசலாம், குறைவாகவே - சேவைக்கு தகுதியற்றது பற்றி.
பெரும்பாலான சந்தர்ப்பங்களில், கடுமையான கட்டத்தில் நாள்பட்ட பாலிபோசிஸ் ரைனோசினுசிடிஸ், அணிதிரட்டல் மற்றும் கட்டாய சேவையிலிருந்து ஒத்திவைப்பதற்கான அறிகுறியாக மாறும்.

