கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
நாசி ஸ்க்லரோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 12.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
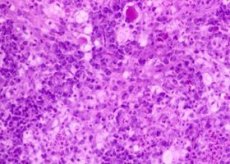
ஸ்க்லரோமா என்பது சுவாசக் குழாயின் ஒரு நாள்பட்ட தொற்று நோயாகும், இது அவற்றின் சளி சவ்வில் அடர்த்தியான ஊடுருவல்கள் தோன்றுதல், மெதுவாக முன்னேறும் போக்கு, பாதிக்கப்பட்ட உடற்கூறியல் அமைப்புகளை சிதைத்து ஸ்டெனோஸ் செய்யும் வடுக்களின் இறுதி கட்டத்தில் தோற்றம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. இந்த நோய்க்கான காரணியாக வோல்கோவிச்-ஃபிரிஷ் பேசிலஸ் கருதப்படுகிறது. இந்த நோய் சற்று தொற்றக்கூடியது, பெலாரஸ், உக்ரைன், கிழக்கு மற்றும் மத்திய ஐரோப்பாவின் நாடுகளில் தொற்றுநோய் பரவுவதால் வகைப்படுத்தப்படுகிறது. காண்டாமிருகத்திற்கான அடைகாக்கும் காலம் தெரியவில்லை. இந்த நோய் பொதுவாக படிப்படியாக உருவாகிறது, பல ஆண்டுகள், சில நேரங்களில் பல தசாப்தங்களாக நீடிக்கும். கர்ப்ப காலத்தில் இந்த செயல்முறையின் அதிகரிப்பு காணப்படுகிறது. ஆண்கள் மற்றும் குழந்தைகளை விட பெண்கள் சற்று அதிகமாக நோய்வாய்ப்படுகிறார்கள். இந்த நோய் பெரும்பாலும் 11-30 வயதில் தொடங்குகிறது. காண்டாமிருகம் உள்ள பெரும்பாலான மக்கள் கிராமப்புறங்களில் வாழ்கின்றனர்.
ஸ்க்லரோமா இடைக்காலத்திலிருந்தே அறியப்படுகிறது. இது சிபிலிஸ், காசநோய் போன்றவற்றின் ஒரு சிறப்பு வடிவமாகக் கருதப்பட்டது, சர்கோமா அல்லது புற்றுநோயுடன் ஒற்றுமையைக் கண்டறிந்தது, மேலும் 19 ஆம் நூற்றாண்டின் இரண்டாம் பாதியில் மட்டுமே இது ஒரு தனி நோசோலாஜிக்கல் வடிவமாக ஆய்வு செய்யத் தொடங்கியது. ஸ்க்லரோமாவின் மருத்துவப் படத்தை முதலில் விவரித்தவர்களில் ஒருவர் 1858 இல் வி.ஏ. கரவேவ் (1911-1892) ஆவார் - ஒரு சிறந்த ரஷ்ய மற்றும் உக்ரேனிய அறுவை சிகிச்சை நிபுணர், கண் மருத்துவர் மற்றும் காண்டாமிருக நிபுணர், கண் மருத்துவம் மற்றும் ரைனோபிளாஸ்டியின் நிறுவனர்களில் ஒருவர். 1870 ஆம் ஆண்டில், எஃப். ஹெப்ரா - ஒரு சிறந்த ஆஸ்திரிய தோல் மருத்துவர், 19 ஆம் நூற்றாண்டில் ஆஸ்திரிய தோல் மருத்துவப் பள்ளியின் தலைவர் - இந்த நோயை ரைனோஸ்கிளரோமா என்று அழைக்க முன்மொழிந்தார், ஏனெனில் அவர் விவரித்த இந்த நோயின் 10 வழக்குகள் வெளிப்புற மூக்கின் புண்களைப் பற்றியது. 1888 ஆம் ஆண்டில், என்.எம். வோல்கோவிச் இந்த நோய்க்கு ஒரு புதிய பெயரைக் கொடுத்தார் - சுவாசக் குழாயின் ஸ்க்லரோமா, ஏனெனில் இது மூக்கை மட்டுமல்ல, முழு சுவாசக் குழாயையும், தனிப்பட்ட மூச்சுக்குழாய் வரை பாதிக்கிறது. 1876 ஆம் ஆண்டில், ஜே. மிகுலிக்ஸ் ஸ்க்லரோமா ஊடுருவல்களைக் கண்டறிந்து, மிகுலிக்ஸ் செல்கள் எனப்படும் விசித்திரமான நுரை (ஒளி) செல்களை விவரித்தார். 1876 ஆம் ஆண்டில், ஆஸ்திரிய பாக்டீரியாலஜிஸ்ட் ஏ. ஃபிரிஷ் ஸ்க்லரோமாவின் காரணகர்த்தாவைக் கண்டுபிடித்தார் - ஒரு கிராம்-எதிர்மறை உறைந்த தடி, அதன் தூய கலாச்சாரம் பல ஆண்டுகளுக்குப் பிறகு தனிமைப்படுத்தப்பட்டது மற்றும் அதன் உருவவியல் அம்சங்கள் NM வோல்கோவிச்சால் விவரிக்கப்பட்டன.
நோயியல் உடற்கூறியல்
ஸ்க்லரோமாட்டஸ் ஊடுருவலின் வளர்ச்சியில் 4 நிலைகள் உள்ளன.
- நிலை I என்பது நாசி சளிச்சுரப்பியின் தடித்தல் (அல்லது மேல் சுவாசக் குழாயில் உள்ள பிற உள்ளூர்மயமாக்கல்) மற்றும் பழுப்பு-சிவப்பு அல்லது அடர்-சிவப்பு ஊடுருவல்கள் உருவாவதன் மூலம் வகைப்படுத்தப்படுகிறது, இவை ஆரம்பத்தில் மென்மையான-மீள் நிலைத்தன்மையைக் கொண்டுள்ளன, பின்னர் அடர்த்தியான குருத்தெலும்பு நிலைத்தன்மையைக் கொண்டுள்ளன, மேலும் அவை சிதைவுக்கு ஆளாகாது. இந்த கட்டத்தில், ஊடுருவலில் அழற்சி செல்கள் (லிம்போசைட்டுகள், பிளாஸ்மா செல்கள், ஹிஸ்டியோசைட்டுகள் மற்றும் நியூட்ரோபில்கள்) உள்ளன. இந்த உருவான கூறுகளில், பெரிய (20-50 μm), விசித்திரமாக அமைந்துள்ள கரு மற்றும் குரோமாடின் (மிகுலிக்ஸ் செல்கள்) நிறைந்த புரோட்டோபிளாசம் கொண்ட வெற்றிட செல்கள் தனித்து நிற்கத் தொடங்குகின்றன.
- இரண்டாம் கட்டத்தில், ஹிஸ்டியோசைடிக் ஊடுருவல் மேலோங்கத் தொடங்குகிறது, மேலும் ஹிஸ்டியோசைட்டுகளை மிகுலிக்ஸ் செல்களாக மாற்றும் செயல்முறை உருவாகிறது. இந்த செல்களுக்குள்ளும் அதைச் சுற்றியும், 30-40 µm அளவுள்ள ஹைலைனைக் கொண்ட ஏராளமான வோல்கோவிச்-ஃபிரிஷ் தண்டுகள் மற்றும் விசித்திரமான ரஸ்ஸல் உடல்கள் காணப்படுகின்றன.
- மூன்றாம் கட்டத்தில், ஹிஸ்டியோசைட்டுகளின் எண்ணிக்கையில் குறைவு, மிகுலிக்ஸ் செல்களின் எண்ணிக்கையில் அதிகரிப்பு, இணைப்பு திசு கூறுகள் மற்றும் கொலாஜன் இழைகளின் உருவாக்கம் ஆகியவை காணப்படுகின்றன.
- இந்த கட்டத்தில், ஸ்க்லரோமாட்டஸ் ஊடுருவல்களின் வடு செயல்முறை தொடங்குகிறது, இது நிலை IV இல் அதன் உச்சத்தை அடைகிறது, இதன் போது மிகுலிக்ஸ் செல்கள் மற்றும் ஹிஸ்டியோசைட்டுகள் மறைந்து கொலாஜன் இழைகளால் மாற்றப்படுகின்றன, அடர்த்தியான வடு திசுக்கள் உருவாகும்போது அவற்றின் எண்ணிக்கை அதிகரிக்கிறது. இந்த செயல்முறை சுவாசக் குழாயின் லுமினின் தொடர்ச்சியான குறுகலுக்கு வழிவகுக்கிறது (நாசிப் பாதைகளின் பகுதி அல்லது முழுமையான அடைப்பு, சுவாசக் குழாயில் உள்ள பிற உள்ளூர்மயமாக்கலுடன் - குரல்வளை, மூச்சுக்குழாய் மற்றும் மூச்சுக்குழாய் ஸ்டெனோசிஸ் வரை.
ஒரு விதியாக, மூக்கின் சளி சவ்வில் ஸ்க்லரோமாட்டஸ் புண்கள் உருவாகத் தொடங்குகின்றன. அவற்றின் மேலும் பரவல் ஏறுவரிசை மற்றும் இறங்கு திசையில் ஏற்படலாம், மூக்கு, உதடுகள், சில நேரங்களில் வாயின் மூலைகள், நாசி நாக்கு, நாசி தொண்டை, மென்மையான மற்றும் கடினமான அண்ணம், மேல் சுவாசக் குழாய், அரிதாக - லாக்ரிமல் கால்வாய்கள், செவிப்புலன் குழாய்கள், நடுத்தர காது மற்றும் கண்ணின் வெண்படலத்தை பாதிக்கிறது.
நாசி ஸ்க்லரோமாவின் அறிகுறிகள்
ஆரம்ப கட்டத்தில், குறிப்பிடத்தக்க புகார்கள் எதுவும் இல்லை. நாசி சளிச்சுரப்பியில் ஏற்படும் நோயியல் மாற்றங்கள் வலியை ஏற்படுத்தாது மற்றும் பொதுவான எதிர்வினைகள் இல்லாமல் தொடர்கின்றன. நாசி சளிச்சுரப்பியானது சாதாரணமான நாள்பட்ட கண்புரை வீக்கத்தின் படத்தை அளிக்கிறது. அழற்சி செயல்முறையின் வளர்ச்சி மூக்கில் அரிப்பு, அடிக்கடி தும்மல், சளி அல்லது சளிச்சவ்வு வெளியேற்றத்தை ஏற்படுத்துகிறது. நாசி சளிச்சுரப்பி வெளிர் இளஞ்சிவப்பு நிறத்தைக் கொண்டுள்ளது. இந்த கட்டத்தில், நோய் பெரும்பாலும் ஒவ்வாமை வெளிப்பாடுகளால் மறைக்கப்படுகிறது, ஆனால் பயன்படுத்தப்படும் ஒவ்வாமை எதிர்ப்பு மருந்துகள் நோயின் வளர்ச்சியை நிறுத்தாது, மேலும் பல ஆண்டுகளுக்குப் பிறகு, நாசி சளிச்சுரப்பி மற்றும் நாசி கான்சேயின் சிதைவு உருவாகிறது, இதன் விளைவாக நாசிப் பாதைகள் விரிவடைகின்றன. பின்னர், நாசி குழியில் விரும்பத்தகாத, குறிப்பிட்ட "இனிமையான" வாசனையுடன் கூடிய மேலோடுகள் தோன்றும், இது ஓசினஸ் மற்றும் சிபிலிடிக் ஆகியவற்றிலிருந்து வேறுபட்டது. மூக்கில் இரத்தப்போக்கு அடிக்கடி நிகழ்கிறது, ஹைப்போஸ்மியா உருவாகிறது. இந்த கட்டத்தில், ரைனோஸ்கிளெரோமா பெரும்பாலும் ஓசினாவுடன் குழப்பமடைகிறது, ஆனால் நுண்ணோக்கி மூலம் நெருக்கமாகப் பரிசோதிக்கும்போது, சளி சவ்வின் சிறிய பாப்பில்லரி தடித்தல்கள் மூக்கின் முன்புறப் பகுதிகளிலோ அல்லது சோனேயிலோ நாசி சளிச்சுரப்பியில் காணப்படுகின்றன. பெரும்பாலும், இந்த மாற்றங்கள் மேல் சுவாசக் குழாயின் உடலியல் குறுகலான இடங்களில் நிகழ்கின்றன. நோயின் உச்சக்கட்ட காலம் ஸ்க்லரோமா ஊடுருவல்களின் தோற்றம் மற்றும் விரைவான அதிகரிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது, இது சிரமத்திற்கு வழிவகுக்கிறது, பின்னர் நாசி சுவாசத்தை முழுமையாக நிறுத்துகிறது, முழுமையான அனோஸ்மியாவை அடைய ஆல்ஃபாக்டரி கூர்மை குறைகிறது.
செயல்முறையின் உள்ளூர்மயமாக்கலைப் பொறுத்து, ரைனோஸ்கிளிரோமா பல்வேறு காட்சி அம்சங்களைப் பெறலாம். ஸ்க்லரோமாவின் பாய்ச்சல் வடிவங்கள் அரிதானவை, சில நேரங்களில் நாசி எலும்புகள், கடினமான அண்ணம், அல்வியோலர் செயல்முறை வரை பரவுகின்றன. நாசி வால்வின் மட்டத்தில் ஸ்க்லரோமா ஊடுருவி நாசி அடைப்புக்கு வழிவகுக்கிறது, மேலும் வெளிப்புற மூக்கில் சேதம் சில நேரங்களில் ரைனோஃபிமா போன்ற ஸ்க்லரோமாவாக ஏற்படுகிறது. பிற உடற்கூறியல் வடிவங்கள் அரிதாகவே பாதிக்கப்படுகின்றன. நாசோபார்னக்ஸில் கூலிஸ் போன்ற இழைகள் உருவாகுவது சில நேரங்களில் குரல்வளையிலிருந்து கிட்டத்தட்ட முழுமையாகப் பிரிக்க வழிவகுக்கிறது. மென்மையான அண்ணத்திற்கு பரவி, இந்த செயல்முறை அதன் சுருக்கம் மற்றும் சிதைவுக்கு வழிவகுக்கிறது, இது விழுங்குவதில் சிரமத்தை ஏற்படுத்துகிறது, குறிப்பாக திரவ உணவு மற்றும் ஒலிப்பு கோளாறு.
ஸ்க்லரோமா நோயாளியின் பொதுவான நிலை திருப்திகரமாக உள்ளது மற்றும் நாள்பட்ட பொது ஹைபோக்ஸியாவின் வளர்ச்சியால் சுவாசிப்பதில் சிரமத்தால் மட்டுமே தொந்தரவு செய்யப்படுகிறது. இந்த வழக்கில், நோயாளிகளுக்கு பெரும்பாலும் குறிப்பிடத்தக்க அளவில் தொந்தரவு செய்யப்பட்ட அடித்தள மற்றும் நைட்ரஜன் வளர்சிதை மாற்றம், ஹைபோக்ரோமிக் அனீமியா, லிம்போசைட்டோசிஸ், ஈசினோபிலியா உருவாகிறது, மேலும் சில சந்தர்ப்பங்களில் மோனோசைட்டோபீனியா காணப்படுகிறது. ESR தொடர்ந்து உயர்த்தப்படுகிறது.
பரிணாமம் மற்றும் சிக்கல்கள்
இந்த நோய் மிக மெதுவாக, பல வருடங்கள் மற்றும் பல தசாப்தங்களாக கூட உருவாகிறது. தன்னிச்சையான மீட்புக்கான வழக்குகள் தெரியவில்லை, அதே நேரத்தில் மிகவும் சுறுசுறுப்பான மற்றும் நவீன சிகிச்சையின் பயன்பாடு கூட முழுமையான சிகிச்சைக்கு உத்தரவாதம் அளிக்காது; நோயின் தற்காலிக நிவாரணம் அல்லது இடைநிறுத்தம் பற்றி மட்டுமே நாம் பேச முடியும். ஸ்க்லரோடிக் செயல்முறை நீளமாகவோ அல்லது சளி சவ்வின் ஆரோக்கியமான பகுதிகள் வழியாக "குதிப்பதன்" மூலமாகவோ பரவி, மூக்கிலிருந்து தொடங்கி சோனே, நாசோபார்னக்ஸ், செவிப்புலன் குழாய்கள், குரல்வளை, குரல்வளை, மூச்சுக்குழாய் மற்றும் மூச்சுக்குழாய் ஆகியவற்றை அடையும் தனிப்பட்ட பிரிவுகளைப் பாதிக்கும். பாராநேசல் சைனஸ்கள் அரிதாகவே பாதிக்கப்படுகின்றன.
மிகவும் பொதுவான சிக்கல்கள் காற்றுப்பாதை அடைப்பு, நாள்பட்ட ஹைபோக்ஸியா, நிமோனியா மற்றும் நுரையீரல் காசநோய். இந்த சந்தர்ப்பங்களில், நோயாளிகள் மிகுந்த சோர்வை அடைந்து, மீளமுடியாத வளர்சிதை மாற்றங்களால் அல்லது மூச்சுக்குழாய் மற்றும் மூச்சுக்குழாய் அடைப்பை ஏற்படுத்தியிருந்தால் மூச்சுத்திணறல் (சரியான நேரத்தில் மூச்சுக்குழாய் அறுவை சிகிச்சை செய்தாலும் கூட) காரணமாக இறக்கின்றனர்.
நாசி ஸ்க்லரோமா நோய் கண்டறிதல்
நோயின் ஆரம்ப கட்டத்தில், மூக்கில் ஏற்படும் அழற்சி நிகழ்வுகள் சாதாரணமான கேடரல் ரைனிடிஸில் உள்ள நிகழ்வுகளைப் போலவே இருப்பதால், நோயறிதல் கடினம். இருப்பினும், நீடித்த "மூக்கு ஒழுகுதல்", மூக்கின் சளி சவ்வில் அரிதாகவே கவனிக்கத்தக்க உற்பத்தி செயல்முறைகளுடன், மூக்கிலிருந்து ஒரு குறிப்பிட்ட வாசனை, தொற்றுநோயியல் வரலாற்றை கணக்கில் எடுத்துக்கொண்டு, ரைனோஸ்கிளிரோமா இருப்பதை சந்தேகிக்க வேண்டும். நோயாளியின் மேலும் பரிசோதனை இந்த நோயை அடையாளம் காணும் இலக்கைத் தொடர வேண்டும். இருப்பினும், ஆய்வக சோதனை எப்போதும் நேர்மறையான முடிவைக் கொடுக்காது என்பதை நினைவில் கொள்ள வேண்டும், ஆனால் பிந்தையது இல்லாவிட்டாலும் கூட, ஸ்க்லரோமாவை விலக்க முடியாது. உச்சரிக்கப்படும் மருத்துவ மற்றும் உருவவியல் வெளிப்பாடுகளின் கட்டத்தில் நோயறிதல் எளிதாக்கப்படுகிறது. மேல் சுவாசக் குழாயின் எண்டோஸ்கோபி, பயாப்ஸி, ரேடியோகிராபி, ஃபிரிஷ்-வோல்கோவிச் பேசிலஸின் இணைக்கப்படாத விகாரங்களின் திரட்டுதல் எதிர்வினை, தோல் ஒவ்வாமை எதிர்வினைகள் மற்றும் நோயாளியின் சீரம் மற்றும் ஃபிரிஷ்-வோல்கோவிச் பேசிலஸால் நோய்த்தடுப்பு செய்யப்பட்ட முயல்களின் சீரம் ஆகியவற்றின் நிரப்பு நிலைப்படுத்தல் எதிர்வினை கூட நோயறிதலை நிறுவுவதற்கு முக்கியம். பல ஆசிரியர்களின் கூற்றுப்படி, ஸ்க்லரோமாவில் ஒரு நேர்மறையான போர்டெட்-ஜாங்கு எதிர்வினை மிகவும் நிலையானது, ஆனால் இந்த நோய்க்கு இது குறிப்பிட்டதாகக் கருத முடியாது. அகார்-அகரில் ஸ்க்லரோமா பொருளை (நாசி வெளியேற்றம், நொறுக்கப்பட்ட பயாப்ஸி மாதிரிகள்) விதைப்பது 80-90% வழக்குகளில் ஃபிரிஷ்-வோல்கோவிச் பேசிலஸ் கலாச்சாரத்தை தனிமைப்படுத்த அனுமதிக்கிறது. அரிதாக இருந்தாலும், ஸ்க்லரோமா திசுக்களின் நுண்ணிய பரிசோதனையில் மாபெரும் வெற்றிட மிகுலிக்ஸ் செல்கள், ஃபுச்சினோபிலிக் ரஸ்ஸல் உடல்கள் மற்றும் ஏராளமான பிளாஸ்மா செல்கள் வெளிப்படும்.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
வேறு எந்த உள்ளூர்மயமாக்கலின் ஸ்க்லரோமாவைப் போலவே, ரைனோஸ்கிளிரோமாவும் வளர்ச்சியின் வெவ்வேறு கட்டங்களில் பல்வேறு நோய்களுடன் ஒரு குறிப்பிட்ட ஒற்றுமையைக் கொண்டிருக்கலாம். ஆரம்ப கட்டத்தில், இது கண்புரை அல்லது எளிய அட்ரோபிக் ரைனிடிஸ், ஓசினா, சிபிலிடிக் புண்களிலிருந்து வேறுபடுகிறது. ஓசினா மற்றும் ஸ்க்லரோமாவின் ஒருங்கிணைந்த நோய்களின் வழக்குகள் விவரிக்கப்பட்டுள்ளன. முதிர்ந்த கட்டத்தில், காசநோய், சிபிலிஸ், தொழுநோய், தீங்கற்ற மற்றும் வீரியம் மிக்க கட்டிகள் போன்ற ஊடுருவல்கள் மற்றும் கட்டிகளின் தோற்றத்தால் வகைப்படுத்தப்படும் எந்தவொரு நோயின் வெளிப்பாடுகளுக்கும் ஸ்க்லரோமாட்டஸ் ஊடுருவல்களை எடுத்துக் கொள்ளலாம்.
நாசி ஸ்க்லரோமா சிகிச்சை
19 மற்றும் 20 ஆம் நூற்றாண்டுகளில் முன்மொழியப்பட்ட ஏராளமான சிகிச்சை முறைகள் கிட்டத்தட்ட எந்த நேர்மறையான முடிவுகளையும் தரவில்லை. இந்த முறைகளில், பின்வருவனவற்றைக் குறிப்பிட வேண்டும்: உயிரியல் (தடுப்பூசி சிகிச்சை, ஸ்க்லரோமாட்டஸ் திசுக்களின் ஆட்டோஇம்பிளான்டேஷன், கதிரியக்க இரத்தமாற்றம்), வேதியியல் (அயோடின் தயாரிப்புகள், கார்போலிக் மற்றும் குரோமிக் அமிலம், துத்தநாக குளோரைடு, நியோசல்வர்சன், குயினின் மற்றும் பிஸ்மத் தயாரிப்புகள், முதலியன), உடல் (டயதர்மோகோகுலேஷன், கதிர்வீச்சு சிகிச்சை), இயந்திர (போஜினேஜ்), அறுவை சிகிச்சை (சிகாட்ரிசியல் ஸ்டெனோசிஸை அகற்றுதல், பிளாஸ்டிக் அறுவை சிகிச்சை, டிராக்கியோடோமி). தற்போது, ஸ்ட்ரெப்டோமைசினுடன் சிகிச்சையளிப்பதன் மூலம் ஒப்பீட்டளவில் சாதகமான முடிவுகள் பெறப்படுகின்றன (உள்ளூரில் களிம்புகள் மற்றும் ஏரோசோல்கள் வடிவில், 2-3 மாத நீண்ட படிப்புகளில் பேரன்டெரலாக மற்றும் எக்ஸ்ரே சிகிச்சை. கூடுதலாக, ஆரோமைசின், டெர்ராமைசின் மற்றும் 5% PAS கரைசலின் நரம்பு வழியாக உட்செலுத்துதல் ஆகியவை ஊக்கமளிக்கும் முடிவுகளுடன் பயன்படுத்தப்படுகின்றன. ஸ்க்லரோமாவில் கார்டிசோனின் ஸ்க்லரோடிக் எதிர்ப்பு விளைவு வெளிப்படவில்லை.
வளர்சிதை மாற்றக் கோளாறுகள் தொடர்பாக பொதுவான சிகிச்சை பரிந்துரைக்கப்படுகிறது: கால்சியம் தயாரிப்புகள், வைட்டமின் சிகிச்சை, அமில-அடிப்படை சமநிலையை இயல்பாக்கும் தயாரிப்புகள், முழுமையான கார்போஹைட்ரேட் மற்றும் புரத ஊட்டச்சத்து.
மேம்பட்ட சந்தர்ப்பங்களில் முழுமையான மீட்புக்கான முன்கணிப்பு சாதகமற்றது.


 [
[