கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மருந்து விஷம்: அறிகுறிகள், முதலுதவி, சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
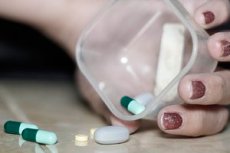
மருத்துவர்களின் கூற்றுப்படி, பெரும்பாலும் அவர்கள் போதைப்பொருள் போதையை எதிர்கொள்ள வேண்டியிருக்கும் - இது மருந்துகளின் தவறான பயன்பாட்டினால் ஏற்படும் போதைப்பொருள் விஷம் என்று அழைக்கப்படுகிறது. விஷம் வேறுபட்டிருக்கலாம் - அதன் வெளிப்பாடுகள் மற்றும் அதன் தோற்றம் இரண்டிலும். பிந்தையது எந்த மருந்துகளின் குழு போதைக்கு வழிவகுத்தது என்பதைப் பொறுத்தது.
பல்வேறு சூழ்நிலைகள் போதைப்பொருள் விஷத்திற்கு வழிவகுக்கும்: ஒருவர் தவறான மருந்தை உட்கொண்டார், ஒருவர் ஒரே நேரத்தில் பல மருந்துகளை எடுத்துக்கொள்கிறார். தற்கொலை முயற்சிக்கும் வாய்ப்பும், தற்செயலான மருந்து உட்கொள்ளலும் (பெரும்பாலும் இது குழந்தை பருவத்தில் நடக்கும்) சாத்தியமாகும். இது நடந்தால் என்ன செய்வது, அது எவ்வளவு ஆபத்தானது?
நோயியல்
அதிக எண்ணிக்கையிலான போதைப்பொருள் விஷம் பொதுவாக மருந்துகளை எளிதில் அணுகுவதால் ஏற்படுகிறது - சுய மருந்துக்காகவோ அல்லது தற்கொலை முயற்சிக்காகவோ. இன்று, வீட்டு போதையில் 60% போதைப்பொருள் விஷத்தால் ஏற்படுகிறது. மருந்துகளின் பக்க விளைவுகளின் வடிவத்தில் போதைப்பொருள் போதை கணக்கில் எடுத்துக்கொள்ளப்படுவதில்லை.
பெரும்பாலும், விஷம் சைக்கோட்ரோபிக் மருந்துகளால் ஏற்படுகிறது - தூக்க மாத்திரைகள், பென்சோடியாசெபைன்கள், பினோதியாசின்கள், முதலியன. சமீபத்தில், ட்ரைசைக்ளிக் ஆண்டிடிரஸண்ட்ஸ், ஃபின்லெப்சின் மற்றும் லெபோனெக்ஸ் ஆகியவை இந்தப் பட்டியலில் சேர்க்கப்பட்டுள்ளன.
 [ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 5 ], [ 6 ], [ 7 ], [ 8 ], [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
காரணங்கள் மருந்து விஷம்
மருந்து விஷம் ஏற்படுவதற்கு பல காரணங்கள் உள்ளன:
- ஒரு மருந்தின் தவறான அளவு - உதாரணமாக, மருந்தளவு பெரும்பாலும் நபரின் எடை மற்றும் வயதின் அடிப்படையில் கணக்கிடப்படுகிறது.
- மருந்தின் பொருத்தமற்ற மற்றும் தவறான பரிந்துரை - உதாரணமாக, நோயாளியின் பிற உடல்நலப் பண்புகளைக் கணக்கில் எடுத்துக் கொள்ளாமல் ஒரு மருந்தை பரிந்துரைக்க முடியும். இதனால், மற்றொரு நோயுடன் அதே நேரத்தில் சிறுநீரகங்கள் மற்றும்/அல்லது கல்லீரலில் கடுமையான பிரச்சினைகள் இருந்தால், பல மருந்துகள் உடலின் போதைக்கு வழிவகுக்கும்.
- தவறான மருந்து இடைவினைகள்: சில மருந்துகள் ஒன்றுக்கொன்று பொருந்தாது, அதே போல் சில உணவுகள் அல்லது மதுவுடன் பொருந்தாது.
- தற்செயலான மருந்து உட்கொள்ளல்.
ஆபத்து காரணிகள்
பின்வரும் சூழ்நிலைகளில் மருந்து விஷத்தின் மிகப்பெரிய ஆபத்து ஏற்படுகிறது:
- நோயாளி முதலில் மருத்துவரை அணுகாமல் சுயமாக மருந்து எடுத்துக் கொண்டால், அல்லது மருத்துவரால் முன்மொழியப்பட்ட சிகிச்சை முறையில் தனது சொந்த மாற்றங்களைச் செய்தால்;
- சிகிச்சையை பரிந்துரைக்கும் போது, நோயாளி அதே நேரத்தில் மற்ற மருந்துகளை எடுத்துக்கொள்வதாக மருத்துவரிடம் தெரிவிக்கவில்லை என்றால்;
- வீட்டில் உள்ள மருந்துகளுக்கு ஒரு குறிப்பிட்ட சேமிப்பு இடம் இல்லை மற்றும் வயது வந்த குடும்ப உறுப்பினர்கள் மற்றும் குழந்தைகள் இருவரும் சுதந்திரமாக அணுகக்கூடியதாக இருந்தால்;
- மருந்துகளை எடுத்துக்கொள்வதற்கு முன் காலாவதி தேதி மற்றும் பேக்கேஜிங்கின் இறுக்கம் சரிபார்க்கப்படாவிட்டால்;
- ஒரு நபர் தேவையான சிகிச்சை அட்டவணையை கடைபிடிக்காமல், குழப்பமான முறையில் மருந்துகளை எடுத்துக் கொண்டால்.
தற்கொலை போக்குகள் குறித்து கவனம் செலுத்த வேண்டிய மற்றொரு ஆபத்து காரணி. போதைப்பொருள் விஷம் சில நேரங்களில் நோக்கத்துடன் இருக்கும்: ஒருவர் தற்கொலை செய்து கொள்ளும் நோக்கத்துடன் அதிக அளவு மருந்துகளை எடுத்துக்கொள்கிறார்.
நோய் தோன்றும்
சில சூழ்நிலைகளில் போதைப்பொருள் விஷத்திற்கு வழிவகுக்கும் நூற்றுக்கணக்கான மருந்துகள் அறியப்படுகின்றன. மேலும், கிட்டத்தட்ட அனைத்து விஷ நிகழ்வுகளும் மருந்துகளை உட்கொள்வதோடு தொடர்புடையவை.
மருந்துகளை சேமிப்பதற்கான விதிகளைப் புறக்கணிப்பதும், மருத்துவருடன் முன் ஆலோசனை இல்லாமல் சுய சிகிச்சை முயற்சிப்பதும் முக்கிய காரணமாகக் கருதப்படுகிறது.
கடுமையான - பெரும்பாலான சந்தர்ப்பங்களில் ஆபத்தான - போதைப்பொருள் விஷம் பெரும்பாலும் வேண்டுமென்றே, தற்கொலை நோக்கத்துடன் செய்யப்படுகிறது.
அதிக அளவு வாய்வழி மருந்துகள் மற்றும் அவற்றின் சேர்க்கைகளால் இறப்புகள் முதன்மையாக ஏற்படுகின்றன.
அறிகுறிகள் மருந்து விஷம்
எந்த குறிப்பிட்ட மருந்து போதைக்கு காரணமாக அமைந்தது என்பதைப் பொறுத்து, மருந்து விஷத்தின் மருத்துவ வெளிப்பாடுகள் ஒன்றுக்கொன்று வேறுபடலாம். இருப்பினும், கிட்டத்தட்ட எந்த வகையான நச்சு மருந்து விஷத்திலும் உள்ளார்ந்த ஒரு குறிப்பிட்ட அறிகுறி சிக்கலானது உள்ளது.
முதல் அறிகுறிகள் பெரும்பாலும்:
- கடுமையான குமட்டல், வாந்தி, செரிமான கோளாறுகள்;
- பார்வை மற்றும் கேட்கும் திறன், இயக்க ஒருங்கிணைப்பு குறைபாடு போன்ற பிரச்சனைகள்;
- தோல் தொனியில் மாற்றம்;
- உடல் வெப்பநிலையில் மாற்றம் (ஒரு திசையில் அல்லது இன்னொரு திசையில்);
- சுவாச அமைப்பு, இதய செயல்பாடு மற்றும் மத்திய நரம்பு மண்டலத்தின் கோளாறுகள்.
கடுமையான மருந்து விஷம், முந்தைய நாள் என்ன மருந்து எடுத்துக் கொள்ளப்பட்டது, எந்த அளவில் எடுக்கப்பட்டது என்பதைப் பொறுத்து, வெவ்வேறு அறிகுறிகளுடன் வெளிப்படுகிறது.
தூக்க மாத்திரைகளால் விஷம் கொடுக்கப்படும்போது, மத்திய நரம்பு மண்டலம், சிறுநீர் அமைப்பு மற்றும் சுவாச மையங்கள் பெரும்பாலும் சீர்குலைக்கப்படுகின்றன. சுவாச உறுப்புகளின் முடக்குதலால் ஏற்படும் கடுமையான சுற்றோட்டக் கோளாறின் பின்னணியில் மரணம் பொதுவாக நிகழ்கிறது. தூக்க மாத்திரைகளால் விஷம் கொடுப்பது நிலைகளில் நிகழ்கிறது:
- மயக்கம், அக்கறையின்மை, பாதிக்கப்பட்டவருடனான தொடர்பு பராமரிக்கப்பட்டது.
- சுயநினைவு இழப்பு, நாக்கு பின்வாங்குதல், காய்ச்சல்.
- ஆழ்ந்த கோமா நிலை, சுவாச மையம் மற்றும் மத்திய நரம்பு மண்டலத்தின் மனச்சோர்வு.
- கடுமையான சைக்கோமோட்டர் கிளர்ச்சி மற்றும் நரம்பு மண்டலத்தின் உறுதியற்ற தன்மையுடன் கூடிய கோமாவிலிருந்து மரண விளைவு அல்லது வெளிப்பாடு.
ஆண்டிடிரஸன்ஸுடன் விஷம் ஏற்பட்டால், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- மாயத்தோற்றக் காட்சிகள்;
- உற்சாகமான நிலை;
- விரிந்த மாணவர்கள்;
- தாகம்;
- வெப்பநிலை குறிகாட்டிகளில் கூர்மையான குறைவு;
- சுவாச செயல்பாடு மற்றும் இதய செயல்பாட்டின் மந்தநிலை (இதயத் தடுப்பு வரை மற்றும் உட்பட).
மயக்க மருந்துகளால் விஷம் ஏற்பட்டால், பின்வருபவை கவனிக்கப்படுகின்றன:
- தாகம், உலர்ந்த சளி சவ்வுகள்;
- அரித்மியா;
- ஹைபோடென்ஷன்;
- தசை பலவீனம், நடுக்கம்.
மருத்துவ உதவி இல்லாத நிலையில், நரம்பு மண்டலம், இதயம், இரத்த நாளங்கள் மற்றும் சுவாச உறுப்புகளின் செயல்பாடு பாதிக்கப்படுகிறது.
மத்திய நரம்பு மண்டலத்தைத் தூண்டும் மருந்துகளால் விஷம் ஏற்பட்டால், பின்வரும் அறிகுறிகள் காணப்படுகின்றன:
- மிகையான தூண்டுதல்;
- தூக்கமின்மை, பிரமைகள்;
- இதய செயலிழப்பு.
மார்பின் விஷம் கொடுக்கப்பட்டால், இதயம் மற்றும் சுவாச உறுப்புகளின் வேலை ஒடுக்கப்படுகிறது, மாணவர்கள் சுருங்கி, இரத்த அழுத்தம் குறைகிறது, மேலும் மேலோட்டமான கோமா நிலை உருவாகிறது.
சாலிசிலிக் அமில தயாரிப்புகளுடன் விஷம் கலந்தால், நெஞ்செரிச்சல், வயிற்றில் எரிதல், அடிக்கடி வாந்தி மற்றும் இரத்தக்களரி வயிற்றுப்போக்கு ஏற்படும். பாதிக்கப்பட்டவர்கள் தலைச்சுற்றல், சோர்வு, பார்வை மற்றும் கேட்கும் திறன் குறைதல் குறித்து புகார் கூறுகின்றனர். உட்புற மற்றும் வெளிப்புற இரத்தப்போக்கு ஏற்படும் அபாயம் அதிகரிக்கிறது.
அயோடின் தயாரிப்புகளுடன் விஷம் ஏற்பட்டால், வாய்வழி சளிச்சுரப்பியின் நிறத்தில் மாற்றம் கவனிக்கத்தக்கது, இது மஞ்சள்-பழுப்பு நிறத்தைப் பெறுகிறது. வாந்தியெடுக்க ஆசை உள்ளது, நீல மலம் வெளியேறும்போது மலம் திரவமாகிறது. மூக்கிலிருந்து சளி வெளியேற்றம், தோல் வெடிப்புகள், வலிப்பு மற்றும் கோமா ஆகியவை குறிப்பிடப்படுகின்றன.
மருத்துவ தாவரங்களால் விஷம்
தாவரப் பொருட்களுடன் விஷம் குடிப்பதும் அசாதாரணமானது அல்ல, மேலும் இது நிகழ்கிறது:
- அதிகப்படியான மூலிகை தயாரிப்புகளைப் பயன்படுத்தும் போது;
- விஷம் என வகைப்படுத்தப்பட்ட தாவரங்களை உட்கொள்ளும்போது;
- சில தாவரங்களின் அத்தியாவசிய எண்ணெய்களை உள்ளிழுக்கும் போது.
தாவர விஷத்தின் அறிகுறிகள் கண்டறியப்பட்டால், நோயாளிக்கு நச்சு நீக்க சிகிச்சை பரிந்துரைக்கப்படுகிறது.
தவறாக சேகரிக்கப்பட்ட ஒப்பீட்டளவில் பாதிப்பில்லாத மருத்துவ தாவரங்களால் விஷம் ஏற்படுவதை நிராகரிக்க முடியாது:
- நெடுஞ்சாலைகள் மற்றும் ரயில்வேக்கு அருகில்;
- பெரிய நிறுவனங்களுக்கு அருகில்;
- குப்பைக் கிடங்குகள் மற்றும் நீர்த்தேக்கக் குளங்களுக்கு அருகில்.
காட்டு ரோஸ்மேரி அல்லது ரோடோடென்ட்ரான் போன்ற நச்சு தாவரங்கள் அதிக அளவில் வளரும் பகுதிகளில் சேகரிக்கப்பட்ட பெர்ரிகளில் இருந்து விஷம் கலந்ததாக அறியப்பட்ட வழக்குகள் உள்ளன.
குழந்தைகளுக்கு மருந்துகளால் விஷம் கொடுத்தல்
பின்வரும் சூழ்நிலைகளில் ஒரு குழந்தைக்கு மருந்து விஷம் கொடுக்கப்படலாம்:
- பெற்றோர்கள் வைட்டமின்கள் உட்பட ஏதேனும் மருந்துகளை (அவர்களின் கருத்துப்படி, பாதிப்பில்லாதவை கூட) கவனிக்கப்படாமல் விட்டுவிட்டால்;
- பெற்றோர்கள் தங்கள் குழந்தைக்கு தவறான மருந்தைக் கொடுத்தால்;
- ஒரு குழந்தை (பொதுவாக ஒரு டீனேஜர்) தற்கொலை முயற்சி செய்தால்.
பெரும்பாலும், மருந்து விஷம் உடனடியாக அறிகுறிகளைக் காட்டாது, ஆனால் தடைசெய்யப்பட்ட மருந்துகளைப் பயன்படுத்திய சில மணிநேரங்களுக்குப் பிறகுதான். எனவே, பெற்றோர்கள் தங்கள் குழந்தை ஏதேனும் மருந்துகளை உட்கொண்டதாக சந்தேகித்தால், முதல் அறிகுறிகளுக்காக காத்திருக்கக்கூடாது - அவர்கள் விரைவில் ஒரு மருத்துவரை அணுக வேண்டும்.
சிக்கல்கள் மற்றும் விளைவுகள்
போதைப்பொருள் விஷம் என்பது மிகவும் பொதுவான நிகழ்வு. போதை ஏற்பட, அதிகப்படியான மருந்துகளை உட்கொள்வது அல்லது அவற்றை தவறாக இணைப்பது போதுமானது. மேலும், சாதாரண அளவிலான மருந்தைப் பயன்படுத்தினாலும், சிறு குழந்தைகள் மற்றும் வயதானவர்களுக்கு விஷம் ஏற்படலாம்.
சில மருந்துகள் ஒரு நபர் அவதிப்படும் பிற நோய்களின் அறிகுறிகளை அதிகரிக்கக்கூடும். இருப்பினும், இந்த நிலையை நான் விஷம் அல்ல, மாறாக "மருந்து நோய்" என்று அழைக்கிறேன். நோயாளி தனக்கு வேறு கடுமையான நோய்கள் இருப்பதாக மருத்துவரிடம் எச்சரிக்காவிட்டால் அல்லது மருத்துவரின் சொந்த தவறு காரணமாக இது நிகழ்கிறது.
போதைப்பொருள் விஷம் நச்சு கூறுகளின் குவிப்புடன் சேர்ந்துள்ளது, அவை உடலில் இருந்து எப்போதும் அகற்றுவது எளிதல்ல. நோயாளியின் ஏற்கனவே திருப்தியற்ற நல்வாழ்வை கணிசமாக மோசமாக்கும் பக்க விளைவுகளை உருவாக்கும் அதிகரித்த நிகழ்தகவை விலக்குவதும் சாத்தியமில்லை.
மருந்து விஷத்தின் மிகக் கடுமையான விளைவு ஒரு மரண விளைவு என்று கருதப்படுகிறது. விஷம் கலந்த பல வழக்குகள் வேண்டுமென்றே செய்யப்பட்டவை என்றும், தற்கொலை நோக்கத்துடன் வேண்டுமென்றே செய்யப்படுகின்றன என்றும் அறியப்படுகிறது. துரதிர்ஷ்டவசமாக, தற்கொலை முயற்சிகள் பெரும்பாலும் நோயாளியின் மரணத்தில் முடிவடைகின்றன.
கண்டறியும் மருந்து விஷம்
மருந்து விஷத்தின் சூழ்நிலையை சரியாக வழிநடத்த, போதைக்கு காரணமான மருந்து எந்த மருந்துக் குழுவைச் சேர்ந்தது என்பதையும், அது எவ்வளவு அளவு எடுத்துக்கொள்ளப்பட்டது என்பதையும் மருத்துவர் சரியாகத் தீர்மானிக்க வேண்டும். எனவே, நோயாளி சுயநினைவுடன் இருந்தால், ஒரு விரிவான கணக்கெடுப்பு நடத்தப்படும், அதைத் தொடர்ந்து ஒரு பரிசோதனை மற்றும் மருத்துவ பரிசோதனை செய்யப்படும். பின்னர், ஆய்வக சோதனைகள் பற்றிய தகவல்களும் சேர்க்கப்படும்.
பரிசோதனையின் போது, மருத்துவர் பின்வரும் புள்ளிகளை மதிப்பீடு செய்ய வேண்டும்:
- நனவில் ஏதேனும் தொந்தரவுகள் உள்ளதா;
- நோயாளி எப்படி நகர்கிறார், ஒருங்கிணைப்பு பலவீனமடைகிறதா, உடல் கட்டாய நிலையில் உள்ளதா;
- பார்வை உறுப்புகளின் நிலை என்ன, மாணவர்களின் சமச்சீரற்ற தன்மை, அவற்றின் குறுகல் அல்லது விரிவாக்கம், ஸ்க்லெராவின் மஞ்சள் நிறம் உள்ளதா;
- சுவாச மண்டலத்தின் நிலை என்ன, இருமல், மூச்சுத்திணறல் அல்லது மூச்சுத் திணறல் உள்ளதா;
- இதய செயல்பாட்டில் ஏதேனும் கோளாறு உள்ளதா?
- ஏதேனும் வீக்கம் அல்லது வயிற்று வலி உள்ளதா;
- உங்கள் உடல் வெப்பநிலை உயர்ந்துள்ளதா?
பட்டியலிடப்பட்ட நோயறிதல்களின் அடிப்படையில், மருத்துவர் ஒரு ஆரம்ப நோயறிதலைச் செய்யலாம். அதை உறுதிப்படுத்த, கூடுதல் ஆய்வக சோதனைகளை நடத்துவது அவசியமாக இருக்கலாம்.
அவசர மருத்துவ பராமரிப்பு வழங்கப்பட்ட பின்னரே சோதனைகள் மேற்கொள்ளப்படுகின்றன, ஏனெனில் ஆய்வக சோதனைகள் நேரம் எடுக்கும், இது கடுமையான விஷம் ஏற்பட்டால் உயிர்களை இழக்க நேரிடும்.
இதனால், மருந்துகளை உட்கொண்ட பல வாரங்களுக்குப் பிறகும் பாதிக்கப்பட்டவரின் இரத்தத்திலும் சிறுநீரிலும் மருந்துகளின் தடயங்கள் காணப்படுகின்றன.
முதல் கட்டத்தில் கருவி நோயறிதல்கள் அரிதாகவே செய்யப்படுகின்றன, மேலும் ஸ்பெக்ட்ரோஃபோட்டோமெட்ரி, முதுகெலும்பு பஞ்சர், ஈசிஜி மற்றும் ஃபைப்ரோகாஸ்ட்ரோஸ்கோபி ஆகியவை இதில் அடங்கும்.
வேறுபட்ட நோயறிதல்
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை மருந்து விஷம்
மருந்து விஷத்திற்கான சிகிச்சை தந்திரோபாயங்கள் முக்கிய தேவையான நிலைகளை கணக்கில் எடுத்துக்கொண்டு தீர்மானிக்கப்பட வேண்டும்:
- பாதிக்கப்பட்டவரை மருத்துவ வசதிக்கு அவசரமாக வழங்குதல்.
- அவசர, விரைவான நச்சு நீக்கம், இரத்த ஓட்டம் மற்றும் திசுக்களில் இருந்து நச்சு கூறுகளை அகற்றுதல்.
- முடிந்தால், நோய் எதிர்ப்பு மருந்துகளை வழங்குவதன் மூலம் குறிப்பிட்ட சிகிச்சை.
- அறிகுறி மருந்துகளின் பயன்பாடு.
போதைப்பொருள் விஷம் ஏற்பட்டால் சுற்றியுள்ள மக்கள் அல்லது பாதிக்கப்பட்டவர் என்ன செய்ய முடியும்?
- ஆம்புலன்ஸை அழைக்கவும்.
- முதலுதவி அளிக்கவும்: வாந்தியைத் தூண்டவும், போதுமான அளவு உறிஞ்சி மற்றும் மலமிளக்கியைக் கொடுக்கவும்.
- உங்கள் மருத்துவர் வரும் வரை சாப்பிடவோ அல்லது எந்த மருந்துகளையும் எடுத்துக்கொள்ளவோ வேண்டாம்.
விரைவில் முதலுதவி அளிக்கப்பட்டால், பாதிக்கப்பட்டவரின் ஆரோக்கியத்திற்கும் வாழ்க்கைக்கும் நல்லது.
மருந்து விஷத்திற்கு முதலுதவி
- தூக்க மாத்திரைகளால் மருந்து விஷம் ஏற்பட்டால், பின்வரும் நடவடிக்கைகள் எடுக்கப்பட வேண்டும்:
- பாதிக்கப்பட்டவரின் வயிற்றை ஏராளமான தண்ணீரில் கழுவவும்;
- நோயாளிக்கு உறிஞ்சக்கூடிய (செயல்படுத்தப்பட்ட கார்பன், என்டோரோஸ்கெல், முதலியன) கொடுங்கள்;
- உப்பு மலமிளக்கியைக் கொடுங்கள்;
- டையூரிடிக்ஸ் ஒரே நேரத்தில் பயன்படுத்துவதன் மூலம் உடலில் போதுமான திரவ உட்கொள்ளலை உறுதி செய்தல்;
- சுவாசம் மற்றும் இதய பிரச்சனைகள் ஏற்பட்டால், அனலெப்டிக்ஸ், கார்டியாக் கிளைகோசைடுகள் மற்றும் தேவைப்பட்டால், அட்ரினலின் ஆகியவற்றைப் பயன்படுத்துங்கள்.
- மன அழுத்த எதிர்ப்பு மருந்துகள் அல்லது அமைதிப்படுத்திகளால் மருந்து விஷம் ஏற்பட்டால், நோயாளியின் வயிற்றை பலவீனமான பேக்கிங் சோடா கரைசலால் கழுவ வேண்டும், உப்பு மலமிளக்கி கொடுக்கப்பட வேண்டும் அல்லது சைஃபோன் வகை எனிமா கொடுக்கப்பட வேண்டும், மேலும் சோர்பெண்டுகள் கொடுக்கப்பட வேண்டும். மன அழுத்த எதிர்ப்பு மருந்துகளை எடுத்துக் கொள்ளும்போது பிசோஸ்டிக்மைன் ஒரு மாற்று மருந்தாகக் கருதப்படுகிறது - இது நரம்பு வழியாக நிர்வகிக்கப்படுகிறது, இது இரத்த அழுத்தம் மற்றும் இதய செயல்பாட்டை உறுதிப்படுத்துகிறது.
- மத்திய நரம்பு மண்டல தூண்டுதல்களால் மருந்து விஷம் ஏற்பட்டால், பேக்கிங் சோடா கரைசலைக் கொண்டு இரைப்பைக் கழுவுதல் விரைவில் செய்யப்பட வேண்டும், நோயாளிக்கு செயல்படுத்தப்பட்ட கார்பன் கொடுக்கப்பட வேண்டும், மேலும் சைஃபோன் எனிமா செய்யப்பட வேண்டும். வலிப்பு ஏற்பட்டால், நோவோகைனுடன் கூடிய அமினாசின் அல்லது டைஃபென்ஹைட்ரமைன் ஊசி மூலம் செலுத்தப்பட வேண்டும். கடுமையான சந்தர்ப்பங்களில், இருதய மறுமலர்ச்சி நடவடிக்கைகள் தேவைப்படலாம்.
- மார்பின் மருந்துடன் விஷம் ஏற்பட்டால், வயிற்றை பலவீனமான பொட்டாசியம் பெர்மாங்கனேட் கரைசலால் கழுவ வேண்டும், பாதிக்கப்பட்டவருக்கு ஒரு சோர்பென்ட் மற்றும் உப்பு மலமிளக்கி கொடுக்க வேண்டும். சில நேரங்களில் இரைப்பைக் கழுவுதல் மீண்டும் செய்ய வேண்டியிருக்கலாம். பின்னர், கட்டாய டையூரிசிஸ் மற்றும் 0.5% நலோர்பைன் நரம்பு வழியாக உட்செலுத்துதல் மூலம் உட்செலுத்துதல் சிகிச்சை மேற்கொள்ளப்படுகிறது.
- சாலிசிலிக் அமில தயாரிப்புகளுடன் மருந்து விஷம் ஏற்பட்டால், கார இரைப்பைக் கழுவுதல் செய்யப்படுகிறது, மேலும் பாதிக்கப்பட்டவருக்கு அதிக அளவு கார பானம் கொடுக்கப்படுகிறது. காரக் கரைசல்களின் உட்செலுத்தலும் சாத்தியமாகும். சாலிசிலிக் அமிலத்தை நடுநிலையாக்க, ஒரு நாளைக்கு 1 கிராம் வைட்டமின் சி பயன்படுத்தப்படுகிறது, அல்லது அஸ்கார்பிக் அமிலம் குளுக்கோஸ் கரைசலுடன் இணைந்து நரம்பு வழியாக நிர்வகிக்கப்படுகிறது.
- அயோடின் தயாரிப்புகளுடன் மருந்து விஷம் ஏற்பட்டால், பாதிக்கப்பட்டவருக்கு ஸ்டார்ச் அல்லது மாவு பேஸ்ட், அல்லது மற்றொரு மெலிதான பானம் அல்லது புதிய பால் எடுத்துக்கொள்ள வழங்கப்படுகிறது. கூடுதலாக, ஒரு மாற்று மருந்தை எடுத்துக்கொள்ள வேண்டும் - 300 மில்லி சோடியம் தியோசல்பேட் வரை. பின்னர், அறிகுறிகள் இருந்தால், அறிகுறி சிகிச்சை மேற்கொள்ளப்படுகிறது.
அனைத்து வகையான மருந்து விஷத்திற்கும் பொதுவான மருந்துகள்:
ஒரு டோஸுக்கு 30 கிராம் சஸ்பென்ஷனாக எடுத்துக் கொள்ளுங்கள். நீண்ட கால பயன்பாடு மலச்சிக்கலை ஏற்படுத்தக்கூடும். |
|
ஒரு டோஸுக்கு ஒரு முழு தேக்கரண்டி தண்ணீருடன் எடுத்துக் கொள்ளுங்கள். நீண்ட நேரம் பயன்படுத்தினால் மலச்சிக்கல் ஏற்படலாம். |
|
சோர்பெக்ஸ் |
ஒரு டோஸுக்கு 4-8 காப்ஸ்யூல்கள் எடுத்துக் கொள்ளுங்கள். நீடித்த பயன்பாட்டுடன் - தொடர்ச்சியாக 15 நாட்களுக்கு மேல், மலச்சிக்கல் உருவாகலாம். |
கார்ல்ஸ்பேட் உப்பு |
100 மில்லி தண்ணீரில் 1 தேக்கரண்டி உப்பைக் கரைத்து, தேவைப்பட்டால் ஒரு நாளைக்கு 2-4 முறை எடுத்துக் கொள்ளுங்கள். இந்த மருந்து முற்றிலும் பாதுகாப்பானதாகக் கருதப்படுகிறது மற்றும் பக்க விளைவுகளை ஏற்படுத்தாது. |
நீரிழப்பு ஏற்பட்டால், மருந்தின் ஒரு பாக்கெட்டை 1 லிட்டர் சுத்தமான வெதுவெதுப்பான நீரில் நீர்த்துப்போகச் செய்து, ஒரு மணி நேரத்திற்கு ஒரு கிலோ எடைக்கு 10 மில்லி என்ற அளவில் எடுத்துக் கொள்ளுங்கள். எந்த பக்க விளைவுகளும் காணப்படவில்லை. |
வைட்டமின்கள்
பெரும்பாலான மருந்து விஷம், வாந்தி, வயிற்றுப்போக்கு மற்றும் பொதுவான போதை ஆகியவை காணப்படுகின்றன. இத்தகைய நிலைமைகளில், பல பயனுள்ள பொருட்கள் - வைட்டமின்கள், தாதுக்கள் - உடலில் இருந்து விரைவாக வெளியேற்றப்படுகின்றன. அவற்றின் அளவை மீட்டெடுக்க வேண்டும் - ஆனால் செரிமானப் பாதை உறுதிப்படுத்தப்பட்ட பின்னரே.
முதலில், உடலுக்கு பின்வரும் வைட்டமின்களை வழங்குவது அவசியம்:
- வைட்டமின் ஏ - சேதமடைந்த திசுக்கள் மற்றும் பல உறுப்புகளின் செயல்பாடுகளை விரைவாக மீட்டெடுக்க உதவுகிறது (வைட்டமின் ரொட்டி, தானியங்கள், எண்ணெய்களில் காணப்படுகிறது);
- பி வைட்டமின்கள் - குடல் செயல்பாட்டை மேம்படுத்துதல், செரிமானத்தை உறுதிப்படுத்துதல், நரம்பு மண்டலம் மற்றும் நோய் எதிர்ப்பு சக்தியை வலுப்படுத்துதல் (இந்த வைட்டமின்கள் கல்லீரல், பால், முட்டைக்கோஸ், முளைத்த கோதுமை, கேரட் ஆகியவற்றில் காணப்படுகின்றன);
- அஸ்கார்பிக் அமிலம் - இரத்த நாளங்களை வலுப்படுத்துகிறது, நோய் எதிர்ப்பு சக்தியை பராமரிக்கிறது (பெர்ரி, சிட்ரஸ் பழங்கள், கிவி, மிளகுத்தூள், தக்காளி ஆகியவற்றில் காணப்படுகிறது);
- வைட்டமின் ஈ - உடலில் சேதமடைந்த திசுக்களை விரைவாக மீட்டெடுக்க உதவுகிறது (வைட்டமின் தாவர எண்ணெய்கள், ரோவன், கடல் பக்ஹார்ன், கொட்டைகள் ஆகியவற்றிலிருந்து பெறலாம்).
மீட்பு கட்டத்தில், மெனுவில் அதிக பெக்டின் உள்ளடக்கம் கொண்ட தாவர தயாரிப்புகளைச் சேர்ப்பது அவசியம் - இவை ஆப்பிள்கள், கேரட், தக்காளி போன்றவையாக இருக்கலாம். பெக்டின் செரிமான அமைப்பை முழுமையாக சுத்தப்படுத்தவும், சளி திசுக்களை சேதத்திலிருந்து பாதுகாக்கவும் உதவும்.
பிசியோதெரபி சிகிச்சை
மருந்து விஷத்திற்கு பிசியோதெரபி அரிதாகவே பயன்படுத்தப்படுகிறது. ஒரு விதியாக, கடுமையான போதைக்குப் பிறகு மீட்பு கட்டத்தில் இந்த வகை சிகிச்சை பொருத்தமானது. ஊசியிலையுள்ள குளியல், ஷெர்பக்கின் படி காலர் பகுதியின் எலக்ட்ரோபோரேசிஸ் மற்றும் முழு குவார்ட்ஸ் கதிர்வீச்சு ஆகியவை குறிக்கப்படலாம்.
கூடுதலாக, மண் பயன்பாடுகள், கைமுறை சிகிச்சை, உடற்பயிற்சி சிகிச்சை, மற்றும், பரேசிஸ் ஏற்பட்டால், மின் தூண்டுதல் சில நேரங்களில் பயன்படுத்தப்படுகின்றன. சில சந்தர்ப்பங்களில், மருத்துவர் ஸ்பா சிகிச்சையை பரிந்துரைக்கலாம்.
நாட்டுப்புற வைத்தியம்
உடலில் இருந்து நச்சுப் பொருட்கள் மற்றும் வளர்சிதை மாற்றப் பொருட்களை அகற்றுவதை விரைவுபடுத்த, உலர்ந்த கெல்பைப் பயன்படுத்தவும்: ஒவ்வொரு மூன்று மணி நேரத்திற்கும் 3 கிராம் தரையில் உலர்ந்த கடற்பாசி சாப்பிடுங்கள், ஒரு கிளாஸ் தண்ணீரில் கழுவவும்.
கடுமையான வாந்தி தாக்குதல்கள் ஏற்பட்டால், நீங்கள் உப்பு கரைசலைப் பயன்படுத்தலாம், இது நச்சு நீக்கத்தை வழங்கும் மற்றும் நீரிழப்பைத் தடுக்கும். உப்பு கரைசலுக்கான எளிய செய்முறை: 1 டீஸ்பூன் கிரானுலேட்டட் சர்க்கரை, 1 டீஸ்பூன் உப்பு மற்றும் ½ டீஸ்பூன் பேக்கிங் சோடாவை 1 லிட்டர் சூடான குடிநீரில் கரைக்கவும். இந்த கரைசலை ஒவ்வொரு 30-40 நிமிடங்களுக்கும் 0.5 லிட்டர் குடிக்க வேண்டும்.
போதைப்பொருளின் போது முக்கிய உறுப்புகளின் செயல்பாட்டை உறுதிப்படுத்த எலுதெரோகோகஸ் டிஞ்சர் உதவுகிறது. வழக்கமாக, மருந்து விஷம் ஏற்பட்டால், 50 மில்லி திரவத்தில் 10 சொட்டு டிஞ்சர் எடுக்கப்படுகிறது. மருந்தை ஒரு நாளைக்கு பல முறை எடுத்துக்கொள்ளலாம், ஆனால் ஒரு மணி நேரத்திற்கு ஒரு முறைக்கு மேல் எடுத்துக்கொள்ளக்கூடாது.
வெந்தயம் ஒரு நல்ல நச்சு எதிர்ப்பு விளைவைக் கொண்டுள்ளது: நிபுணர்கள் 1 டீஸ்பூன் உலர்ந்த வெந்தயம் மற்றும் 300 மில்லி கொதிக்கும் நீரைக் கலந்து ஒரு கஷாயம் தயாரிக்க பரிந்துரைக்கின்றனர். சூடான கஷாயத்தில் 1 டீஸ்பூன் தேன் சேர்க்கலாம்.
லேசான மருந்து விஷம் ஏற்பட்டால், இஞ்சி தேநீர் உதவியாக இருக்கும். தயாரிக்க, 2 டீஸ்பூன் துருவிய வேர் மற்றும் 0.6 லிட்டர் கொதிக்கும் நீரைப் பயன்படுத்தவும், நாள் முழுவதும் சிறிது குடிக்கவும்.
 [ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ]
[ 52 ], [ 53 ], [ 54 ], [ 55 ], [ 56 ]
மூலிகை சிகிச்சை
மூலிகைகள் பொதுவாக லேசான போதை அறிகுறிகளுடன் கூடிய லேசான போதைப்பொருள் விஷத்திற்கு அல்லது மிதமான அல்லது கடுமையான போதைக்குப் பிறகு மீட்பு நிலையில் பயன்படுத்தப்படுகின்றன. பெரும்பாலான நிபுணர்கள் பின்வரும் மருத்துவ தாவரங்களைப் பயன்படுத்த பரிந்துரைக்கின்றனர்:
- கெமோமில் பூக்கள், வீக்கத்தைக் குறைக்கும் மற்றும் நுண்ணுயிர் எதிர்ப்பு பண்புகளைக் கொண்டுள்ளன.
- புதினா இலைகள் செரிமான மண்டலத்தை உறுதிப்படுத்துகின்றன, குமட்டலைத் தணித்து விடுவிக்கின்றன.
- செயின்ட் ஜான்ஸ் வோர்ட் மூலிகை, இது துவர்ப்பு மற்றும் நுண்ணுயிர் எதிர்ப்பு பண்புகளைக் கொண்டுள்ளது.
- வாழை இலைகள் இரத்த அமைப்பை இயல்பாக்குகின்றன மற்றும் குடல் செயலிழப்பு ஏற்பட்டால் நல்வாழ்வை மேம்படுத்துகின்றன.
- சிக்கரி, இது நச்சுகளை வெளியேற்றுவதை துரிதப்படுத்துகிறது மற்றும் சிறுநீரக செயல்பாட்டை மேம்படுத்துகிறது.
- யாரோ மூலிகை கல்லீரல் செயல்பாட்டை மேம்படுத்துகிறது மற்றும் செரிமான அமைப்பை மீட்டெடுக்கிறது.
- உடலில் இருந்து நச்சுப் பொருட்களை அகற்றி இரத்தத்தை சுத்திகரிக்க உதவும் எலிகேம்பேன் வேர்த்தண்டுக்கிழங்கு.
- மல்லோ செடி வீக்கத்தின் விளைவுகளை நீக்குகிறது.
தனிப்பட்ட தாவர இனங்கள் மற்றும் அவற்றின் சேர்க்கைகள் இரண்டையும் பயன்படுத்த அனுமதிக்கப்படுகிறது. மூலிகை காபி தண்ணீரைத் தயாரிக்க வேண்டிய அவசியமில்லை: அவை கொதிக்கும் நீரில் ஊற்றப்பட்டு சுமார் அரை மணி நேரம் உட்செலுத்த விடப்படுகின்றன. ஒரு உட்செலுத்தலைத் தயாரிப்பதற்கான சராசரி விகிதங்கள் 400 மில்லி தண்ணீருக்கு 1 டீஸ்பூன் மூலப்பொருள் ஆகும்.
ஹோமியோபதி
கிளாசிக் ஹோமியோபதி தயாரிப்புகளின் திறமையான தேர்வு, மருந்து விஷத்தின் அறிகுறிகளை குறுகிய காலத்தில் எந்த பக்க விளைவுகளும் இல்லாமல் அகற்ற உதவும். கூடுதலாக, ஹோமியோபதி வைத்தியம் நோய் எதிர்ப்பு சக்தியில் நேர்மறையான விளைவைக் கொண்டிருக்கும் மற்றும் மீளுருவாக்கம் செயல்முறைகளைத் தூண்டும்.
போதைப்பொருள் விஷத்திற்குப் பயன்படுத்தப்படும் முக்கிய மருந்துகள்:
- மீண்டும் மீண்டும் வாந்தி மற்றும் வயிற்றுப்போக்கு காரணமாக ஏற்படும் கடுமையான நீரிழப்புக்கு குயினின் பரிந்துரைக்கப்படுகிறது.
- கடுமையான வாய்வு, காய்ச்சல் மற்றும் வயிற்றுப் பிடிப்புகளுடன் கூடிய விஷத்திற்கு கார்போ வெஜிடபிலிஸ் பயன்படுத்தப்படுகிறது.
- நக்ஸ் வோமிகா - இரண்டாவது நாளில் விஷத்தின் அறிகுறிகள் தோன்றினால் உதவும். அறிகுறிகளில் தசைப்பிடிப்பு, வயிற்று வலி, குமட்டல் முதல் வாந்தி வரை, வயிற்றுப்போக்கு, வலிமை இழப்பு, குளிர் கைகால்கள் ஆகியவை அடங்கும்.
- வாந்தி மற்றும் வயிற்றுப்போக்குடன் கூடிய விஷத்திற்கு ஆர்சனிகம் ஆல்பம் பரிந்துரைக்கப்படுகிறது: அதிகரித்த காக் ரிஃப்ளெக்ஸ் மற்றும் வயிற்றுப் பிடிப்புகள் காரணமாக நோயாளி தண்ணீர் குடிக்க முடியாது.
குழந்தைகளுக்கு விஷம் கொடுத்தல் உட்பட, மேற்கண்ட ஹோமியோபதி வைத்தியங்களைப் பயன்படுத்தலாம். அவை ஒவ்வொரு மணி நேரத்திற்கும் 30C நீர்த்தலில் குழந்தைகளுக்கு வழங்கப்படுகின்றன.
மருந்து விஷத்திற்கான உணவுமுறை
மருந்து விஷத்திற்குப் பிறகு சிகிச்சை ஊட்டச்சத்தின் முக்கிய கொள்கைகள் பின்வரும் விதிகளாக இருக்க வேண்டும்:
- மருந்து விஷத்திற்குப் பிறகு முதல் நாள் உடலுக்கு மிகவும் கடினமானது. எனவே, உணவை முற்றிலுமாகத் தவிர்ப்பது நல்லது.
- மருந்து விஷம் ஏற்பட்டால், நீங்கள் அடிக்கடி, ஆனால் சிறிது சிறிதாக திரவங்களை குடிக்க வேண்டும் (காக் ரிஃப்ளெக்ஸைத் தூண்டக்கூடாது என்பதற்காக). மிகவும் உகந்த பானம் கார்பனேற்றப்படாத மினரல் டேபிள் வாட்டர், ரீஹைட்ரான் என்று கருதப்படுகிறது.
- சாப்பிட வேண்டும் என்ற அதிகப்படியான ஆசை உங்களுக்கு ஏற்பட்டால், ஒரு சிறிய துண்டு உலர்ந்த ரொட்டி அல்லது ஒரு ரஸ்க் சாப்பிட அனுமதிக்கப்படுகிறது.
- முடிந்தால், இரண்டாவது நாளை உணவு இல்லாமல் கழிப்பதும் நல்லது. சுத்தமான தண்ணீரைக் குடிப்பது ஊக்குவிக்கப்படுகிறது.
மூன்றாவது நாளிலிருந்து தொடங்கி, நீங்கள் அரிசி குழம்பு குடிக்கலாம், அரிசி கஞ்சி சாப்பிடலாம், உலர்ந்த ரொட்டி சாப்பிடலாம். புளித்த பால் பொருட்கள் படிப்படியாக உணவில் அறிமுகப்படுத்தப்படுகின்றன, ஆனால் இது கவனமாக செய்யப்படுகிறது: தளர்வான மலம் அல்லது குமட்டல் தோன்றினால், அத்தகைய தயாரிப்புகளை அறிமுகப்படுத்த அவசரப்பட வேண்டாம்.
நான்காவது நாளிலிருந்து தொடங்கி, பின்வரும் கொள்கைகளை கடைபிடித்து, படிப்படியாக உணவை விரிவுபடுத்தத் தொடங்குங்கள்:
- நீங்கள் அடிக்கடி சாப்பிட வேண்டும், தோராயமாக ஒவ்வொரு 2.5 மணி நேரத்திற்கும், ஆனால் பகுதிகள் 100 கிராமுக்கு மிகாமல் இருக்க வேண்டும்;
- உணவைத் தேர்ந்தெடுக்கும்போது, லேசான, திரவ அல்லது அரை திரவ உணவுகளுக்கு முன்னுரிமை கொடுக்கப்பட வேண்டும்;
- நீங்கள் திடீரென்று உணவை "துள்ளிக் குதிக்க" முடியாது: உங்கள் முந்தைய உணவுக்குத் திரும்புவது படிப்படியாக இருக்க வேண்டும்;
- போதுமான அளவு திரவம் குடிப்பதை முடிந்தவரை நீண்ட நேரம் தொடர வேண்டும்;
- முதலில் மற்றும் நோயாளியின் நிலை முற்றிலும் இயல்பாக்கப்படும் வரை, செரிமான மண்டலத்தின் செயல்பாட்டைத் தடுக்கும் மெனு உணவுகளை (முட்டைக்கோஸ், பீன்ஸ், பன்றிக்கொழுப்பு, வறுத்த மற்றும் புகைபிடித்த உணவுகள்) விலக்குவது அவசியம்.
தடுப்பு
மருந்து விஷத்தைத் தடுக்க, மருந்துகளை சேமித்து எடுத்துக்கொள்வதற்கான அடிப்படை விதிகளைப் பின்பற்றுவதே முக்கிய விஷயம்:
- குழந்தைகள் மற்றும் மனநிலை சரியில்லாதவர்கள் அணுக முடியாத வகையில், சிறப்பாக நியமிக்கப்பட்ட இடத்தில் மருந்துகளை சேமித்து வைப்பது சரியானது. வீட்டு மருந்து அலமாரியை அவ்வப்போது மதிப்பாய்வு செய்ய வேண்டும், காலாவதியான மற்றும் பயன்படுத்தப்படாத மருந்துகளை அகற்ற வேண்டும், தேவைக்கேற்ப புதிய மருந்துகளைச் சேர்க்க வேண்டும். மருந்துகளின் உற்பத்தி தேதிக்கு மட்டுமல்ல, அவற்றின் பேக்கேஜிங்கின் நேர்மைக்கும், பேக்கேஜிங்கில் மருந்தின் தெளிவான பெயர் இருப்பதற்கும் நீங்கள் கவனம் செலுத்த வேண்டும்.
- சில மருந்துகளை எடுத்துக்கொள்வது ஒரு மருத்துவரால் பரிந்துரைக்கப்பட்டால் மட்டுமே அனுமதிக்கப்படுகிறது, கண்டிப்பாக பரிந்துரைக்கப்பட்ட அளவுகளில்.
- எந்தவொரு மருந்தையும் எடுத்துக்கொள்வதற்கு முன், அதற்கான வழிமுறைகளைப் படிக்க வேண்டும். மருந்துடன் சிகிச்சையின் போது முரண்பாடுகள் மற்றும் பக்க விளைவுகளுக்கு சிறப்பு கவனம் செலுத்தப்படுகிறது. மருந்து தொடர்புகள் பற்றிய தகவல்களும் முக்கியம்.
- எந்த மருந்தையும் மதுபானங்களுடன் இணைக்கக்கூடாது.
- பெரியவர்கள் எந்த மருந்தையும் தூக்கி எறிய முடிவு செய்தால், குழந்தை இந்த மருந்தை குப்பைத் தொட்டியில் காணவில்லை என்பதை உறுதிப்படுத்திக் கொள்ள வேண்டும்.
முன்அறிவிப்பு
சிகிச்சையின் செயல்திறன் மற்றும் கால அளவு, அத்துடன் மருந்து விஷத்திற்கான முன்கணிப்பு ஆகியவை பல காரணிகளைப் பொறுத்தது. முதலாவதாக, பாதிக்கப்பட்டவருக்கு எவ்வளவு விரைவாக முதலுதவி அளிக்கப்பட்டது என்பது முக்கியம். உடலில் இருந்து நச்சு கூறுகளை விரைவாக நடுநிலையாக்குவதும் அகற்றுவதும் விரைவான மீட்புக்கான வாய்ப்புகளை அதிகரிக்கிறது.
பெரும்பாலான நோயாளிகளில், மருந்து விஷம் அவர்களின் சொந்த தவறு காரணமாக ஏற்படுகிறது. சரியான மற்றும் தெளிவான சிகிச்சை முறை இல்லாதது, மருந்துகளின் சுய நிர்வாகம், அங்கீகரிக்கப்படாத அளவு சரிசெய்தல் - இத்தகைய காரணிகள் மிகவும் சாதகமற்ற விளைவுகளுக்கு வழிவகுக்கும். ஒரு நபருக்கு மருந்து விஷத்தின் சந்தேகத்திற்கிடமான அறிகுறிகள் இருந்தால், உடனடியாக ஒரு மருத்துவரைத் தொடர்புகொள்வது அவசியம் - சில நேரங்களில் சரியான நேரத்தில் சிகிச்சையளிப்பது மட்டுமே நோயாளியின் உயிரைக் காப்பாற்றும்.

